Спид и туберкулез какая смертность

Целью настоящего эпидемиологического анализа было изучение многолетней динамики заболеваемости туберкулезом и смертности в РСО-Алания, сравнительный анализ с заболеваемостью и смертностью в России, влияние эпидемии наркомании и роста ВИЧ-инфекции на эпидемиологическую ситуацию в регионе (РСО-Алания). Использованы данные официальной статистической документации за период с 1990-1999 гг. Анализ уровня структуры динамики заболеваемости туберкулезом, ВИЧ-инфекцией проводили по статистическим формам, утвержденным МЗ России: экстренные извещения, годовые отчетные формы. Использованы также данные годовых отчетов наркологических учреждений РСО-Алания. По полученным результатам в России отмечается крайне напряженная ситуация с заболеваемостью туберкулезом. За период с 1991 г. по 1995 г. заболеваемость туберкулезом увеличилась на 70%, смертность от этой болезни составила в 1995 году 15,4 на 100 тыс. населения и является самым высоким показателем в Европе. В 1996 г. продолжается рост заболеваемости туберкулезом - 7,7%, показатель достиг в РФ 67,5 на 100 тыс. населения, а в РСО-Алания он в 1,5 раза выше. Отмечается устойчивая тенденция к росту смертности от туберкулеза в РСО-Алания. Так, если в 1989 г. в РСО-Алания показатель смертности составил 12,6 на 100 тыс. населения, то в 1999 г. - 21,2 на 100 тыс. населения. Пики смертности населения от туберкулеза в республике зарегистрированы в 1994-1996 гг. и составили соответственно: 23,8 и 27,4 на 100 тыс. населения необходимо отметить, что именно в эти годы произошло резкое увеличение смертности сельского населения Республики Северная Осетия-Алания, в 1996 году она составила 31,8 на 100 тыс. населения, в то время, как в городах -25,4 на 100 тыс.населения.
В пенитенциарных учреждениях ситуация с туберкулезом в тюрьмах (СИЗО) за 1991-1995 гг. увеличилась на 65,6 % и превысила заболеваемость туберкулезом взрослого населения России в 1995 г. в 42 раза. Все это свидетельствует о том, что туберкулез стал национальной угрозой страны. Принято считать, что причинами роста заболеваемости являются ухудшение жизненного уровня населения, миграции больших групп, в том числе у регионов с высокой поражаемостью туберкулезом в другие регионы страны, недостатки в проведении комплекса противотуберкулезных мероприятий, особенно у беженцев, социально дезадаптированных групп населения и групп высокого риска развития туберкулеза, а также влияние ВИЧ-инфекции/СПИДа.
В 1997 г. заболеваемость туберкулезом продолжала увеличиваться и составила 73,9 на 100 тыс.населения, смертность от туберкулеза также возросла до 16,7 на 100 тыс.населения. При этом увеличилось число лиц, страдающих хроническим алкоголизмом и наркоманией.
Число ВИЧ-инфицированных в РСО-Алания приблизилось к 70, а если учесть темпы роста этого заболевания (за 10 месяцев зарегистрировано 42 чел.), то прогноз очевиден. В 2000 году в республике зарегистрировано 4 смертных случая. Произошло резкое ухудшение эпидемиологической ситуации по ВИЧ в уголовно-исполнительной системе МВД России. Так, если в 1996 году при поступлении в следственные изоляторы были выявлены более 300 ВИЧ-инфицированных, то в 1997 г. аналогичный показатель составил 1596 случаев. В учреждениях уголовно-исполнительной системы МВД России содержится 1780 ВИЧ-инфицированных, из них 1099 осужденных и 681 подследственных. Опыт в течение 2 лет сплошного скрининга лиц, поступающих в следственные изоляторы показал следующее: на 5% поступающих с диагностированной ВИЧ-инфекцией приходится 96% случаев выявления помещенных в СИЗО. В местах заключения содержится более 7 тыс. ВИЧ-инфицированных.
В местах заключения, расположенных на территории РСО-Алания произошел резкий подъем заболеваемости ВИЧ-инфекцией. Так, если в 1998 -1999 г. было зарегистрировано 3 и 4 случая ВИЧ инфекции, то в 2000 г. 20 случаев, а за 7 месяцев 2001 г. уже 23 случая.
Так подъем заболеваемости туберкулезом и смертности в РФ и РСО-Алания в 1994-1999 гг. непосредственно связан с резким ростом заболеваемости ВИЧ-инфекцией и начавшейся в эти годы эпидемии наркомании среди молодежи.
Рост заболеваемости туберкулезом в РСО-Алания происходил нарастающими темпами, наиболее высокими в 1994 году, когда заболеваемость по сравнению с предыдущим 1993 годом увеличился в 1,7 раза. Эпидемиологический подъем заболеваемости туберкулезом в РСО-Алания сопровождался формированием новых тенденций. Прежде всего обращает на себя внимание резкое увеличение и стойкая положительная динамика числа больных туберкулезом в возрасте от 17-29 лет.
Рост туберкулеза и смертность от него в последние годы вызывает беспокойство фтизиатрических служб. Среди основных причин смертности от инфекционных заболеваний, туберкулез занимает одно из главных мест. Известно, что некоторая часть впервые заболевших туберкулезом легких умирают в течение первого года наблюдения, что крайне отрицательно характеризует противотуберкулезные службы - это нерегулярность флюорографических обследований различных групп населения, несвоевременная оценка флюорографии и нередко интерпретация их одним рентгенологом, недостаточное привлечение к контрольному обследованию лиц с подозрением на туберкулез, плохое качество флюоресценции, снижение настороженности врачей относительно туберкулеза, недостаточное знание основ фтизиатрии врачами общемедицинской сети.
Широкая распространенность наркомании среди контингента лиц уголовно-исполнительной системы и высокая интенсивность реализации гемоконтактным путем передачи возбудителя среди лиц, допускающих употребление наркотических веществ, могут обеспечить формирование внутреннего резерва ВИЧ-инфекции, в первую очередь среди наркоманов. Это создает мощные предпосылки для эпидемического распространения ВИЧ-инфекции (первоначально среди лиц, злоупотребляющих наркотиками) и быстрого перемещения инфекции на другие группы населения. В условиях доминирующей роли парентеральной передачи инфекции в среде наиболее высокого риска заражения ВИЧ-инфекцией могут стать и молодые люди 15-24 лет, преимущественно мужского пола.
Основные факты
- Туберкулез (ТБ) является одной из 10 ведущих причин смерти в мире.
- В 2017 году туберкулезом заболели 10 миллионов человек, и 1,6 миллиона человек (в том числе 0,3 миллиона человек с ВИЧ) умерли от этой болезни.
- Туберкулез ― главная причина смертности ВИЧ-позитивных людей.
- По оценкам, в 2017 году 1 миллион детей заболели туберкулезом, и 230 000 детей умерли от него (включая детей с ВИЧ-ассоциированным туберкулезом).
- Туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ) по-прежнему представляет кризис в области общественного здравоохранения. По оценкам ВОЗ, произошло 558 000 новых случаев туберкулеза с устойчивостью к рифампицину ― самому эффективному препарату первой линии, ― из которых в 82% случаев был МЛУ-ТБ.
- В глобальном масштабе заболеваемость туберкулезом снижается примерно на 2% в год. Для достижения контрольных показателей на 2020 г., предусмотренных Стратегией по ликвидации туберкулеза, эти темпы снижения необходимо ускорить до 4–5% в год.
- По оценкам, за период с 2000 по 2017 г. благодаря диагностике и лечению туберкулеза было спасено 54 миллиона человеческих жизней.
- Одна из задач в области здравоохранения в рамках Целей в области устойчивого развития заключается в том, чтобы к 2030 году покончить с эпидемией туберкулеза.
Туберкулез распространяется от человека человеку по воздуху. При кашле, чихании или отхаркивании люди с легочным туберкулезом выделяют в воздух бактерии туберкулеза. Для инфицирования человеку достаточно вдохнуть лишь незначительное количество таких бактерий.
Около одной четверти населения мира имеют латентный туберкулез. Это означает, что люди инфицированы бактериями туберкулеза, но (пока еще) не заболели этой болезнью и не могут ее передавать.
Риск того, что люди, инфицированные туберкулезными бактериями, на протяжении своей жизни заболеют туберкулезом, составляет 5-15%. Однако люди с ослабленной иммунной системой, такие как люди с ВИЧ, недостаточностью питания или диабетом или люди, употребляющие табак, подвергаются гораздо более высокому риску заболевания.
Когда у человека развивается активная форма туберкулеза, симптомы (кашель, лихорадка, ночной пот, потеря веса и др.) могут быть умеренными в течение многих месяцев. Это может приводить к запоздалому обращению за медицинской помощью и передаче бактерий другим людям. За год человек, больной туберкулезом, может инфицировать до 10–15 других людей, с которыми он имеет тесные контакты. Без надлежащего лечения в среднем 45% ВИЧ-негативных людей с туберкулезом и почти все ВИЧ-позитивные люди с туберкулезом умрут.
Кто подвергается наибольшему риску?
Туберкулез поражает преимущественно взрослых людей в их самые продуктивные годы. Однако риску подвергаются все возрастные группы. Более 95% случаев заболевания и смерти происходит в развивающихся странах.
У людей, инфицированных ВИЧ, вероятность развития активной формы туберкулеза возрастает в 20–30 раз (см. раздел о Туберкулезе и ВИЧ). Более высокому риску развития активного туберкулеза подвергаются также люди, страдающие от других нарушений здоровья, ослабляющих иммунную систему.
В 2017 году 1 миллион детей (0–14 лет) заболели туберкулезом и 230 000 детей (включая детей с ВИЧ-ассоциированным туберкулезом) умерли от этой болезни.
Употребление табака значительно повышает риск заболевания туберкулезом и смерти от него. 7,9% случаев заболевания туберкулезом в мире связано с курением.
Глобальное распространение туберкулеза
Туберкулез присутствует везде в мире. В 2017 году наибольшее число новых случаев заболевания туберкулезом имело место в регионах Юго-Восточной Азии и Западной части Тихого океана, на которые пришлось 62% новых случаев. Далее следует Африканский регион, где было зарегистрировано 25% новых случаев.
В 2017 г. 87% новых случаев заболевания туберкулезом имело место в 30 странах с тяжелым бременем туберкулеза. На долю восьми стран – Индии, Китая, Индонезии, Филиппин, Пакистана, Нигерии, Бангладеш и Южной Африки – пришлось две трети новых случаев заболевания туберкулезом.
Симптомы и диагностирование
Общими симптомами активного легочного туберкулеза являются кашель иногда с мокротой и кровью, боль в груди, слабость, потеря веса, лихорадка и ночной пот. Для диагностирования туберкулеза многие страны до сих пор полагаются на давно используемый метод, называемый микроскопией мазка мокроты. Специально подготовленные лаборанты исследуют мазки мокроты под микроскопом с целью обнаружения туберкулезных бактерий. Микроскопия позволяет выявить лишь половину случаев туберкулеза и не позволяет обнаруживать устойчивость к лекарственным препаратам.
Использование экспресс-теста Xpert MTB/RIF® широко распространяется начиная с 2010 года, когда ВОЗ впервые рекомендовала его применение. При помощи теста одновременно выявляются туберкулез и устойчивость к рифампицину — наиболее важному противотуберкулезному препарату. Диагноз может быть поставлен в течение двух часов, и в настоящее время этот тест рекомендуется ВОЗ в качестве первоначального диагностического теста для всех людей с признаками и симптомами туберкулеза.
Диагностирование туберкулеза с множественной лекарственной устойчивостью(МЛУ-ТБ) и туберкулеза с широкой лекарственной устойчивостью (см. ниже раздел о туберкулезе с множественной лекарственной устойчивостью), а также ВИЧ-ассоциированного туберкулеза может быть сложным и дорогостоящим. В 2016 году ВОЗ было рекомендовано четыре новых диагностических теста — молекулярный экспресс-тест для выявления туберкулеза в периферийных медицинских учреждениях, где нет возможности для проведения теста Xpert MTB/RIF, и три теста для обнаружения устойчивости к противотуберкулезным средствам первой и второй линии.
Особенно сложно диагностировать туберкулез у детей, и единственным широко доступным тестом, помогающим обнаруживать у них болезнь, пока что является Xpert MTB/RIF.
Лечение
Туберкулез можно лечить и излечивать. В случае активной, чувствительной к лекарствам формы болезни проводится стандартный шестимесячный курс лечения четырьмя противомикробными препаратами при обеспечении пациента информацией, наблюдением и поддержкой со стороны работника здравоохранения или прошедшего специальную подготовку добровольного помощника. Без такого наблюдения и поддержки могут возникать сложности в соблюдении медицинских предписаний в отношении лечения, и болезнь может распространяться дальше. Подавляющее большинство случаев туберкулеза можно излечивать при условии надлежащего обеспечения и приема лекарств.
По оценкам, 54 миллионов человеческих жизней было спасено с 2000 по 2017 год благодаря диагностике и лечению туберкулеза.
Туберкулез и ВИЧ
Вероятность того, что у людей, живущих с ВИЧ, разовьется активная форма туберкулеза, в 20–30 раз превышает аналогичный показатель среди людей, неинфицированных ВИЧ.
ВИЧ и туберкулез представляют собой смертельное сочетание и ускоряют развитие друг друга. В 2017 году от ВИЧ-ассоциированного туберкулеза умерли около 0,3 миллиона человек. По оценкам, в 2017 году произошло 0,9 миллиона новых случаев заболевания туберкулезом среди ВИЧ-позитивных людей, 72% которых имели место в Африке.
Для снижения смертности ВОЗ рекомендует применять 12-компонентный подход к обеспечению комплексных услуг в отношении двойной инфекции ТБ-ВИЧ, включая действия по профилактике и лечения инфекции и болезни.
Туберкулез с множественной лекарственной устойчивостью
Противотуберкулезные средства используются на протяжении целого ряда десятилетий. В каждой стране, где проводятся исследования, зарегистрированы штаммы, устойчивые к одному или нескольким препаратам. Лекарственная устойчивость возникает при ненадлежащем применении противотуберкулезных препаратов, их неправильном назначении поставщиками медико-санитарной помощи, плохом качестве лекарств или преждевременном прекращении лечения пациентами.
Туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ) — форма туберкулеза, вызываемая бактерией, не реагирующей по меньшей мере, на изониазид и рифампицин, два самых мощных противотуберкулезных препарата первой линии. МЛУ-ТБ можно лечить и излечивать, используя препараты второй линии. Однако такие варианты лечения ограничены и требуют проведения экстенсивной химиотерапии (лечения длительностью до двух лет) препаратами, которые отличаются высокой стоимостью и токсичностью.
В некоторых случаях может развиваться более серьезная лекарственная устойчивость. Туберкулез с широкой лекарственной устойчивостью (ШЛУ-ТБ) является более тяжелой формой МЛУ-ТБ, вызываемой бактериями, не реагирующими на самые эффективные противотуберкулезные препараты второй линии, при которой у пациентов нередко не остается никаких дальнейших вариантов лечения.
В 2017 г. МЛУ-ТБ остается кризисом и угрозой для безопасности в области общественного здравоохранения. По оценкам ВОЗ, произошло 558 000 новых случаев ТБ с устойчивостью к рифампицину ― самому эффективному препарату первой линии, ― из которых в 82% случаев был МЛУ-ТБ. Наибольшим бременем проблема МЛУ-ТБ ложится на три страны — Индию, Китай и Российскую Федерацию, — на долю которых в совокупности приходится почти половина всех случаев в мире. В 2017 году примерно у 8,5% пациентов с МЛУ-ТБ был ШЛУ-ТБ.
В настоящее время во всем мире успех лечения МЛУ-ТБ достигается у 55% пациентов. В 2016 году ВОЗ одобрила использование короткой стандартизированной схемы лечения для пациентов с МЛУ-ТБ, которые не инфицированы штаммами, устойчивыми к противотуберкулезным препаратам второй линии. Лечение проводится в течение 9–12 месяцев и стоит гораздо меньше традиционного курса, который может продолжаться до двух лет. Однако пациенты со ШЛУ-ТБ или устойчивостью к противотуберкулезным препаратам второй линии не могут использовать данную схему и нуждаются в более длительных курсах лечения ШЛУ-ТБ, которые могут дополнительно включать прием одного из новых препаратов (бедаквилина и деламанида).
В июле 2018 г. независимая группа экспертов, созванная ВОЗ, проанализировала последние фактические данные о лечении лекарственно-устойчивого ТБ. ВОЗ выпустила оперативное сообщение об основных изменениях в рекомендациях по лечению ТБ с множественной лекарственной устойчивостью, за которым в конце этого года последует выпуск обновленных и обобщенных руководящих принципов.
В 2016 г. ВОЗ также одобрила диагностический экспресс-тест для оперативного выявления таких пациентов. Шестьдесят две страны приступили к использованию ускоренных схем лечения МЛУ-ТБ. К концу 2017 г. 62 страны сообщили о том, что в целях повышения эффективности курсов лечения МЛУ-ТБ начали применять бедаквилин, и 42 страны – деламанид.
Деятельность ВОЗ
В борьбе с туберкулезом ВОЗ выполняет шесть основных функций:
1. обеспечение глобального лидерства по вопросам критической важности в области ТБ;
2. разработка основанных на фактических данных мер политики, стратегий и стандартов в области профилактики, лечения этой болезни и борьбы с ней и мониторинг их осуществления;
3. обеспечение технической поддержки государствам-членам, ускорение изменений и создание устойчивого потенциала;
4. мониторинг глобальной ситуации в области ТБ и измерение прогресса в области лечения ТБ, борьбы с ним и финансирования;
5. формирование программы научных исследований в области ТБ и содействие получению, интерпретации и распространению ценных данных;
6. содействие формированию партнерств в области ТБ и участие в них.
Стратегия ВОЗ по ликвидации туберкулеза, принятая Всемирной ассамблеей здравоохранения в мае 2014 года, представляет собой концепцию, позволяющую странам положить конец эпидемии туберкулеза, снижая заболеваемость туберкулеза и смертность от него, а также значительно сокращая катастрофические расходы. Она включает в себя целевые показатели глобального масштаба по сокращению смертности от туберкулеза на 90% и уменьшению числа новых случаев заболевания на 80% за период с 2015 по 2030 год, а также по обеспечению того, чтобы ни одна семья не несла разорительных расходов в связи с туберкулезом.
Одна из задач в области здравоохранения в рамках Целей в области устойчивого развития заключается в том, чтобы к 2030 году покончить с эпидемией туберкулеза. Не ограничиваясь этим, ВОЗ поставила задачу к 2035 году добиться снижения смертности от туберкулеза на 95% и снижения заболеваемости туберкулезом на 90%, что соответствует положению в странах с низкой заболеваемостью туберкулезом на сегодняшний день.
В Стратегии сформулированы три основных компонента, необходимых для эффективной борьбы с эпидемией:
Компонент 1 - комплексные лечение и профилактика, ориентированные на пациента
Компонент 2 - энергичная политика и поддерживающие системы
Компонент 3 - интенсификация исследований и инноваций.
Успех Стратегии будет зависеть от соблюдения странами при осуществлении мероприятий, входящих в каждый компонент, следующих четырех основных принципов:
- стратегическое руководство и ответственность со стороны государства, проведение мониторинга и оценки;
- тесное сотрудничество с организациями гражданского общества и местным населением;
- защита и соблюдение прав человека, этических норм и принципов справедливости;
- адаптация стратегии и задач на страновом уровне при глобальном сотрудничестве.
Снова статья по теме главных исследований моей жизни – исследования сущности человека и его судьбы, исследования того, чем в физическом смысле является человек и как функционирует его тело.
Но это была присказка.
С того момента, как начал вдумываться в устройство человека, я стал с подозрением относиться и к тому, как лечит болезни официальная медицина, и к самим болезням. Вот скажем, где-то в 80-х годах появился новый отряд биологов и медиков, который начал кормиться на как бы борьбе с новой болезнью – СПИДом или ВИЧ-инфекцией.
Так вот, вот начинаешь в этот СПИД вникать, причём даже по энциклопедическим представлениям современных биологов, и поражаешься этим биологам.
Понятно? В тело человека попадает некий, состоящий из молекул (химических веществ) объект – вирус. Этот вирус вступает во взаимодействие с молекулами органов тела, те изменяются и человек заболевает (как, к примеру, заболевает гриппом от вируса гриппа) и умирает.
А с какими органами вступает во взаимодействие, как вирус, ВИЧ-вирус?
Это не орган или органы, а это способ!
С точки зрения предлагаемо мною теории, с иммунитетом всё понятно. Это набор программ Духа, и в этом наборе нет программы для борьбы с этим вирусом или этим нарушением работы организма. Духи одних людей успевают такую программу разработать, а духи других – нет, и организмы не успевших перестают себя защищать или какое-то время, пока не разработают, всё же, нужную программу (вылечатся), или вообще не успевают, и тогда такие организмы умрут.
Но, собственно, речь не об этой моей теории, а о статистике, поэтому приношу извинения за длинное вступление.
И собственно тему начну с того, что даже по представлениям официальной медицины, от СПИДа никто не умирает, поскольку, потеря организмом защитных функций ещё не смертельна. Умирают от обычных болезней, которым (по теории о СПИДе) заболевает человек, и которым его организм без иммунитета не может оказать достойного сопротивления.
Вообще-то, при такой теории смертью от СПИДа можно объявить смерти вообще ото всех болезней – типа организм умершего не сопротивлялся из-за СПИДа, а ты поди это проверь, если вирус ВИЧ-инфекции до сих пор не найден.
Но в данном случае и не об ВИЧ-вирусе речь, а о том, какую болезнь медики чаще всего списывают на смерть от СПИДа?
И нам надо бы ожидать, что раз ВИЧ-инфицированные умирают в основном от туберкулёза, и число ВИЧ-инфицированных выросло в 100 раз, то у нас должна резко вырасти и смертность от туберкулёза, не так ли?
Однако со смертностью от туберкулёза дело выгляди следующим образом. За 20 лет, к 1990 году меры, принимаемые Советской властью (организация тубдиспансеров, разработка лекарств) привели к тому, что смертность от туберкулёза упала с 20 до 7 умерших на 100 тысяч жителей. После 1990 года она резко подскочила как бы в соответствии с теорией СПИДа – ведь в это время, как уверяют нас медики, резко увеличилось число ВИЧ-инфицированных. И своего максимума смертность от туберкулёза в России достигла в 2005 году, когда от туберкулёза умирало 22,5 человек из каждых 100 тысяч граждан России. Но в 2005 году и количество ВИЧ-инфицированных исчислялось в 210-220 человек на тех же 100 тысяч граждан, таким образом, как бы существует статистическая связь между СПИДом и туберкулёзом. Ну что же, забудем про то, что творили в эти годы либералы с Россией и российской медициной, и согласимся – можно считать, что рост ВИЧ-инфицированных привёл к росту смертей от туберкулёза.
Но дальше статистика начинает издеваться над официальной биологией и медициной, как она сейчас издевается над борьбой с курением.
С 2005 по 2018 года число ВИЧ-инфицированных подскочило с 220 до 700 на 100 тысяч граждан, а смертность от туберкулёза снизилась с 22,5 до 7,5 случаев на 100 тысяч населения. Получается, что СПИД является лекарством от туберкулёза – чем больше заболевших СПИДом, тем меньше заболевших туберкулёзом.
Ну и закончу тем, что в основе всей этой вакханалии тупости лежит уже изжившее себя убогое представление о человеке, как только о его теле.
Москва – Россия считает себя крепким и здоровым членом мирового сообщества, идущим в ногу с такими тяжеловесами, как Соединенные Штаты и Китай. Но если вести речь о здоровье, то эта самая большая в мире страна больше походит на Ботсвану.
В исследовании проблем здоровья проводится сопоставительный анализ смертности от различных заболеваний в период с 1990 года. В нем сообщается, что в 2010 году ВИЧ/СПИД вышли на третье место среди причин преждевременной смерти людей в России, и число таких заболеваний в стране быстро увеличивается. По показателям потерянных лет жизни (причем, в этих расчетах смертности среди молодежи придается большее значение, чем смертности среди пожилых людей) Россию можно сравнить с Габоном и Ботсваной, хотя главными болезнями-убийцами там остаются сердечно-сосудистые заболевания и инсульт, как это было и в 1990 году.
Когда авторы исследования сгруппировали страны по доходам, то Россия попала в компанию для сравнения с 14 другими государствами, среди которых оказались страны Балтии, Ливан, Ливия, Мексика и Ботсвана. По многим показателям Ботсвана превзошла Россию, но они оказались на равных по показателям преждевременной смертности от ВИЧ/СПИДа и туберкулеза, а также по продолжительности жизни. В России в 2010 году она составила 68,9 года, а в Ботсване 71 год.
Российский президент Владимир Путин отдал своему правительству распоряжение в приоритетном порядке рассматривать меры по улучшению здоровья граждан и увеличению продолжительности жизни. В стране начались кампании, призывающие людей отказаться от табака и сократить потребление алкоголя. Это довольно сложная задача, если учесть, что в России курят 60 процентов мужчин, а пиво до недавнего времени относили к продуктам питания.
Битва с ВИЧ/СПИДом и туберкулезом кажется намного более устрашающей. Согласно данным российского Федерального центра СПИД, в 2008 году в России было зарегистрировано 471676 случаев заболеваний ВИЧ/СПИДом, а к ноябрю 2012 года эта цифра выросла до 703781. Но и ее считают весьма далекой от реальности. По оценкам работающих в центре специалистов, ВИЧ-инфицированных людей в стране около 1,2 миллиона. Однако многих не учитывают, потому что они не сдавали анализы. Активисты же заявляют, что реальное их количество может быть в два раза больше.
Мрачная статистика
Возглавляющий Федеральный центр СПИД Вадим Покровский выражает надежду на то, что в России взгляды со временем изменятся.
Россия больше не принимает помощь от UNAIDS (Объединённая программа ООН по ВИЧ/СПИДу) и от прочих международных организаций, так как считает себя скорее донором, а не получателем помощи. Но ее правительство не финансирует и те программы, которые когда-то поддерживали эти организации.
Туберкулез, убивающий в России большинство ВИЧ-инфицированных и больных СПИДом людей, создает еще одно осложнение. Всемирная организация здравоохранения относит Россию к числу 22 стран, где смертность от туберкулеза выше всего. Наибольшую тревогу вызывает то, что на долю России, Китая, Индии и Южной Африке приходится почти 60% всех мировых форм множественно-лекарственно-устойчивого туберкулеза, лечить который трудно и очень дорого.
Международные агентства здравоохранения считают, что туберкулез в России распространен гораздо шире, чем показывают цифры статистики. Кроме того, это смертоносная болезнь для российских пациентов. Старший научный сотрудник вашингтонского Центра им. Вудро Вильсона Марри Фешбах (Murray Feshbach) долгое время изучает демографические и медицинские тенденции в России. Он отмечает, что в США, где численность населения составляет 314 миллионов человек, от туберкулеза умирает 500-600 человек в год. В России, где проживает 143 миллиона человек, туберкулез ежегодно становится причиной смерти 20000 людей.
Руководитель Федерального центра мониторинга противодействия распространению туберкулеза Ольга Нечаева говорит о том, что страна добивается определенных успехов в борьбе с этой болезнью, однако для того, чтобы взять ее под контроль, понадобятся годы. Согласно ее цифрам, в 1990 году число случаев заболевания туберкулезом составляло 34,2 на 100000 человек. В 2000 году этот показатель составил 90,4, а в прошлом 68,9.
Последствия распада Советского Союза
Нечаева врач, 20 лет проработавшая в Свердловской области, борясь с туберкулезом. Она является дочерью врачей, специализировавшихся на этом заболевании.
На стене за рабочим столом Нечаевой висит портрет ее 91-летней матери. По ее словам, в Советском Союзе только-только удалось сократить заболеваемость туберкулезом, как грянула череда социально-политических кризисов 1990-х годов, и все усилия пошли насмарку.
Людей лечили бессистемно, вспоминает Нечаева, и множественно-лекарственно-устойчивые формы туберкулеза начали укрепляться. Согласно оценкам ВОЗ, 20% новых случаев заболевания туберкулезом в России относятся к таким множественно-лекарственно-устойчивым формам. А среди повторных заболеваний этот показатель равен 46%. Нечаева считает, что к 2020 году множественно-лекарственно-устойчивая форма туберкулеза будет уже у 80% пациентов.
Исследование Global Burden of Disease Study 2010 было проведено 488 учеными в 50 странах мира. За его проведением следили семь институтов, в том числе, Школа общественного здравоохранения им. Блумберга при университете Джонса Хопкинса и институт Марри в Сиэтле. Данные по странам были опубликованы в этом месяце, и по словам Марри, они должны предоставить обществу такую информацию и аналитические данные, которые не могут не вызвать дискуссию, новые решения и указания. В докладе по результатам исследования множество таблиц, графиков и визуальных презентаций, благодаря которым легко понять, какие болезни убивают ту или иную страну. Как говорит Марри, русским надо говорить об этом в первую очередь.
Материалы ИноСМИ содержат оценки исключительно зарубежных СМИ и не отражают позицию редакции ИноСМИ.
На основе предоставленных региональными службами статистики данных РБК подсчитал, какие субъекты Федерации в 2018 году вышли в лидеры по количеству умерших от ВИЧ. Официально Росстат и Минздрав пока эти данные не раскрывают.
Лидером по смертности от вируса иммунодефицита человека стала Кемеровская область. Всего в 2018 году там умерли 38,2 тыс. человек, из них 1750 — от ВИЧ, сообщили РБК в территориальном управлении Федеральной службы по государственной статистике в Кемеровской области.
Коэффициент смертности от ВИЧ составляет 65,1 случая на 100 тыс. жителей региона — это больше, чем от всех отравлений алкоголем, самоубийств, убийств, утоплений и ДТП вместе взятых. Для сравнения: по данным ВОЗ за 2017 год, в Зимбабве и ЮАР — странах с самой высокой смертностью от вируса — этот показатель составил 133 и 190 умерших на 100 тыс. жителей соответственно.
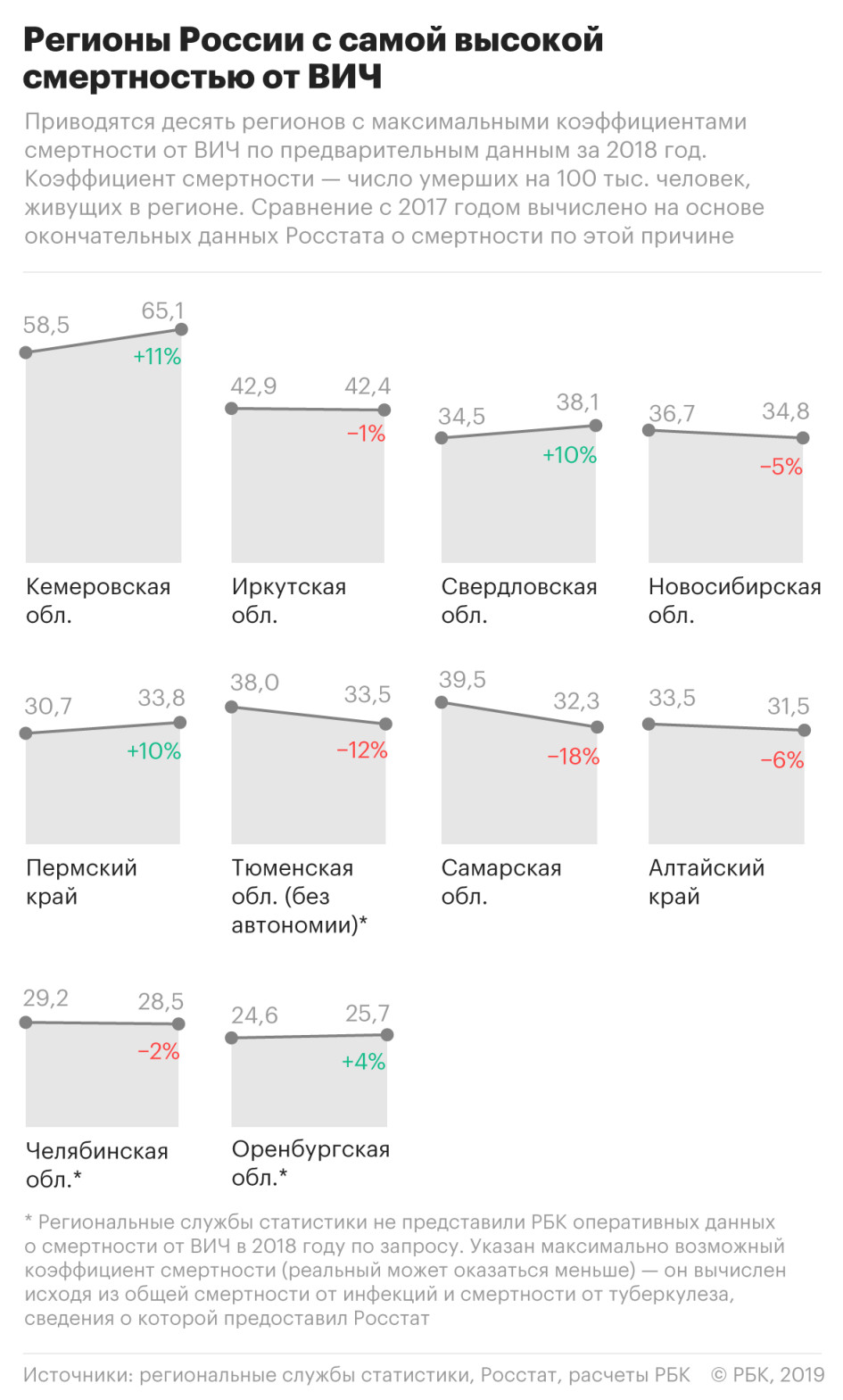
В Иркутской области коэффициент смертности от ВИЧ — 42,4 случая на 100 тыс. жителей, или порядка четырех человек из каждой сотни умерших. В Свердловской области от ВИЧ умерли более 1,6 тыс. человек, коэффициент смертности составил 38,1 случая на 100 тыс. В этих регионах смертность от ВИЧ также больше, чем от всех произошедших в регионе убийств, самоубийств и ДТП вместе взятых.
В 2017 году в тройку регионов с самым высоким коэффициентом смертности от ВИЧ входила Самарская область, но за 2018 год этот показатель у нее упал на 18% — с 39,5 случая на 100 тыс. населения до 32,2. При этом регион по-прежнему входит в топ-10 по смертности от ВИЧ.
В апреле 2018 года главный государственный санитарный врач России Анна Попова заявляла, что лидеры по числу носителей ВИЧ — Свердловская, Иркутская, Кемеровская, Самарская, Оренбургская области, Ханты-Мансийский автономный округ, Ленинградская, Челябинская, Тюменская, Новосибирская области. Причина, как полагает Попова, в том, что в 1990-е годы через эти регионы проходил наркотрафик. А основной способ передачи ВИЧ до недавнего времени — через зараженную иглу.
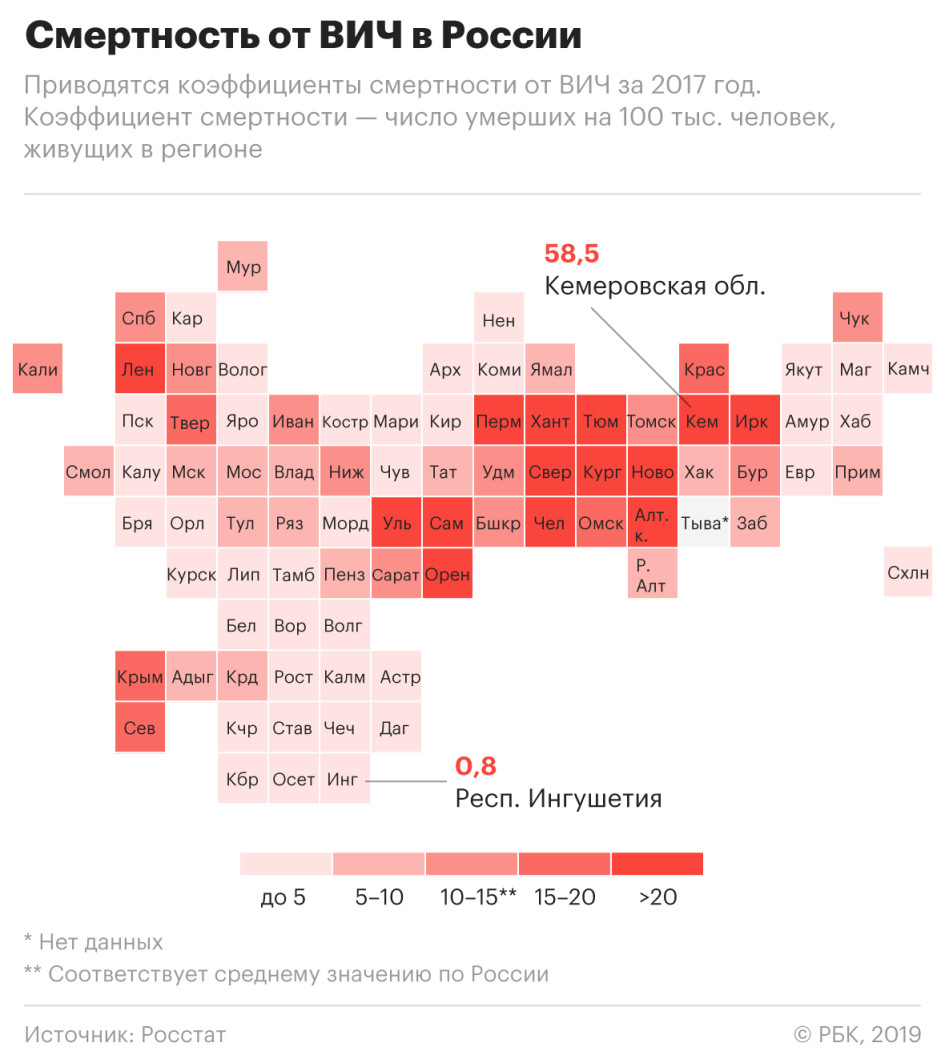
Зависимость смертности от ВИЧ от наркотрафика
Регионы, смертность в которых от ВИЧ была максимальной по России в 2018 году, частично пересекаются с регионами, где в 2018 году было изъято максимальное количество наркотических средств опийной группы. Это Москва, Еврейская автономная область, Московская область, Челябинская область, Самарская область, Кемеровская область, Омская область, Свердловская область, Башкирия, Иркутская и Новосибирская области.
Смертность от ВИЧ в России выросла
Всего в 2017 году от ВИЧ умерли 20 тыс. человек, на 1,5 тыс. больше, чем годом ранее.
Официальных данных по смертности за 2018 год пока нет (Росстат не предоставил РБК предварительные сведения о смертности от ВИЧ в 2018 году), но можно сделать вывод, что в целом по России она выросла. Основная смертельная инфекция в России на протяжении нескольких лет помимо ВИЧ — туберкулез. В 2018 году смертность от этого заболевания, по предварительным данным, снизилась на 11,6%, а общая смертность от инфекций уменьшилась на 0,9%. Из этого следует, что выросла смертность либо от ВИЧ, либо от других инфекций, о которых Росстат не сообщает в оперативных данных. При этом смертность от всех остальных инфекций, за исключением туберкулеза и ВИЧ, на протяжении многих лет была стабильной, а в 2017 году даже снизилась.
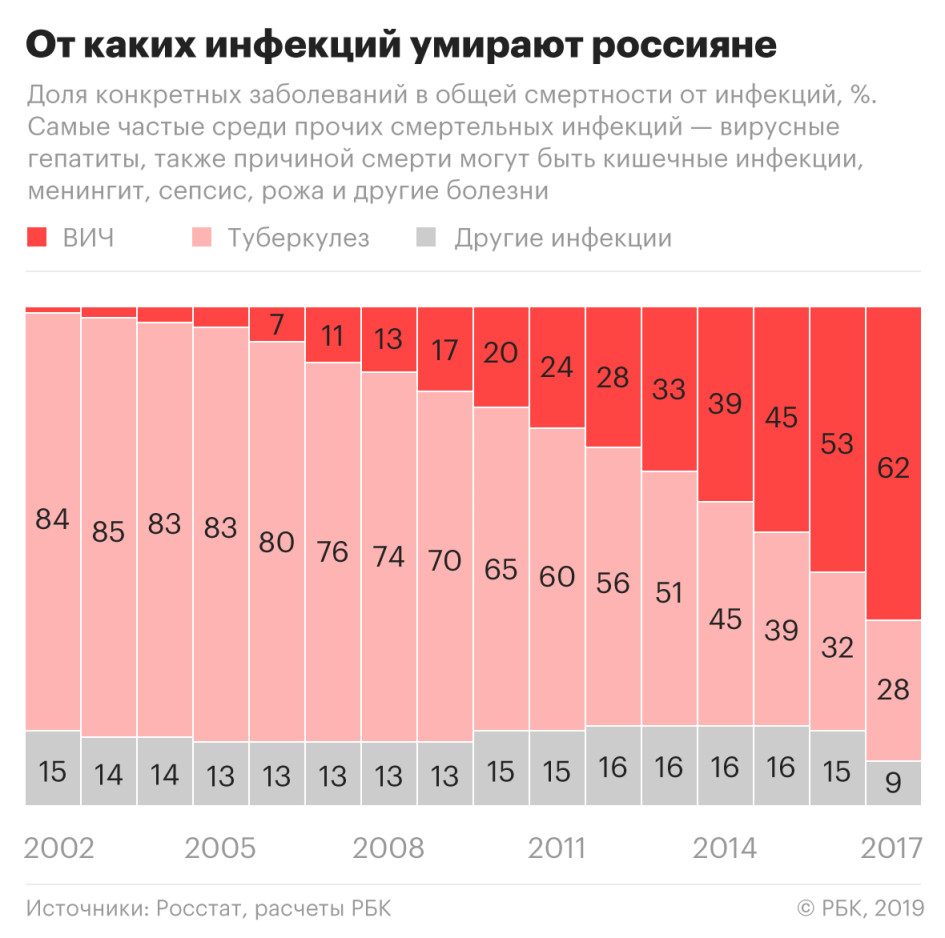
Что входит в другие инфекции
Среди других инфекций, заканчивающихся смертью, в статистике Минздрава проходят гепатиты, кишечные инфекции, менингит, сепсис, рожа. Хотя смерть от гепатита случается чаще, замечает Михайлов, чем от кишечных инфекций, Росстат и Минздрав не публикуют статистику заболеваемости и смертности от гепатитов.
В России растет смертность от инфекций
На основе предоставленной территориальными органами Росстата статистики о смертности можно также сделать вывод, что в 2018 году в каждых двух из пяти российских регионов выросла смертность от инфекций.
Сильнее всего смертность от инфекций выросла в Марий Эл и Удмуртии — на 22% в каждом субъекте. В Марий Эл это связано с ростом смертности от туберкулеза — в 2018 году там от него умерли 37 человек против 25 годом ранее. В Удмуртии рост смертности от инфекций связан с ВИЧ и гепатитами — как сообщили РБК в Удмуртстате, от ВИЧ умерли 219 человек, что на 38% больше, чем в 2017 году. От вирусных гепатитов умерли 17 человек против трех годом ранее.
Рост смертности от инфекций обусловлен ВИЧ и гепатитами и в Тульской области. В региональной службе статистики сообщили, что, по предварительным данным, от этих инфекций в 2018 году умерли 163 человека против 146 годом ранее.
В Москве смертность от инфекций за год выросла на 15%, хотя смертность от ВИЧ и туберкулеза уменьшилась. От каких инфекций москвичи умирали в 2018 году, в Мосгорстате не сообщили.
В Омской области рост смертности от инфекций составил 13%, от ВИЧ — 26%. В Саратовской области рост смертности от инфекций также обусловлен смертностью от ВИЧ — она выросла на 13%. И в том и в другом регионе смертность от туберкулеза при этом упала, как и по всей России.
Об этом же говорит Покровский. Академик заметил, что последние три года смерти от турбович стараются фиксировать как смерти от ВИЧ.
РБК направил в Министерство здравоохранения запрос с просьбой прокомментировать статистические данные.
РБК получил в Росстате данные о смертности от ВИЧ в регионах России в 2017 году. В территориальных органах статистики были запрошены оперативные данные о смертности от ВИЧ. Запросы были отправлены в регионы, в которых были наибольшие показатели смертности от ВИЧ в 2017 году, а также в регионы, в которых резко выросла смертность от инфекций, но не за счет туберкулеза. Всего РБК запросил сведения в 18 регионах, которые в 2017 году дали две трети всей смертности от ВИЧ в России.
Не все региональные службы статистики смогли предоставить сведения о смертности от ВИЧ за январь—декабрь 2018 года. Исходя из опубликованных ранее Росстатом данных о числе умерших от всех инфекций в каждом регионе в 2018 году и оперативных сведений о смертности от туберкулеза был вычислен максимальный возможный коэффициент смертности от ВИЧ для каждого региона. Например, в Тюменской области в 2018 году от инфекций умерли 595 человек, из них от туберкулеза — 92 человека. Следовательно, от ВИЧ умерли не более 503 человек, и коэффициент смертности от ВИЧ в регионе составит не более 33,5 на 100 тыс. живущих (исходя из того, что в регионе живут 1,5 млн человек).
Читайте также:


