Прибор для диагностики туберкулеза

В 2004 году по инициативе д.м.н., профессора Михаила Александровича Владимирского, заведующего сектором молекулярной диагностики туберкулёза НИИ Фтизиопульмонологии Первого МГМУ им. И.М.Сеченова, мы начали разработки в области ПЦР-диагностики туберкулёза.
Выделение ДНК: использование оригинальных реагентов и магнитных частиц обеспечивает получение максимального количества чистой ДНК и позволяет автоматизировать процесс выделения ДНК.
ПЦР в реальном времени: одновременная детекция нескольких различных участков генома комплекса микобактерий туберкулёза (МБТ) увеличивает информативность и достоверность анализа.
I этап – Пробоподготовка, инактивация
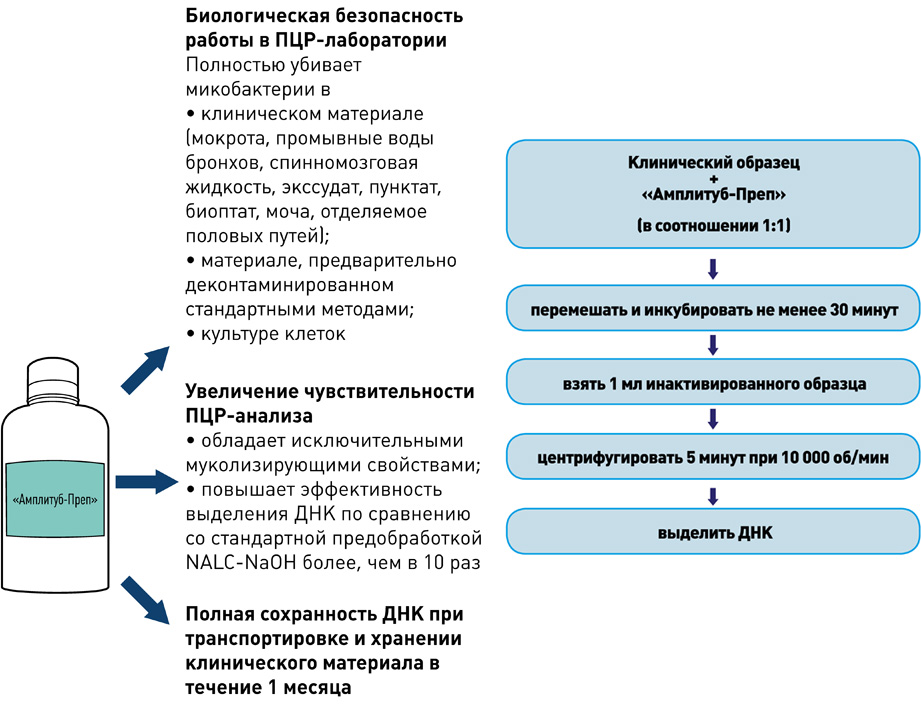
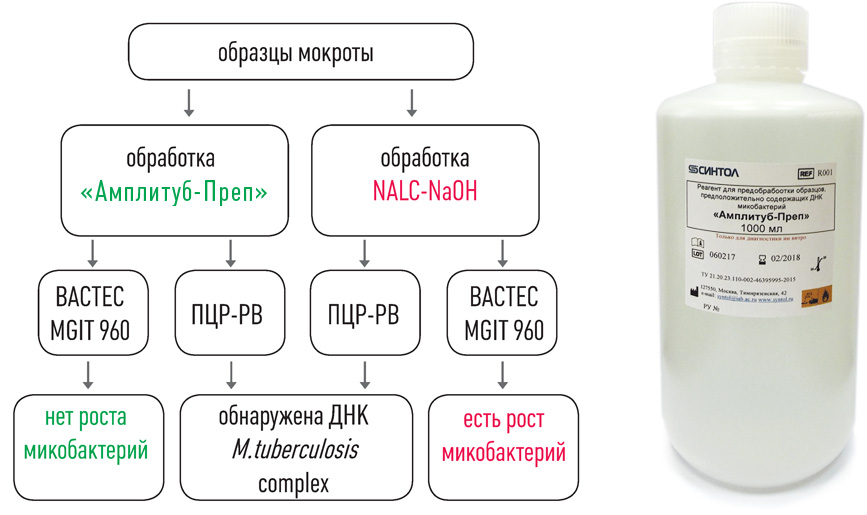
II этап – Выделение ДНК
набор реагентов для выделения ДНК (на магнитных частицах)
набор реагентов для выделения ДНК микобактерий из клинических образцов и культур клеток на автоматизированных станциях TECAN

- Снижение риска контаминации во время выделения ДНК практически до нуля.
- Значительное уменьшение трудоёмкости процесса выделения ДНК.
- Стандартизированное выделение ДНК из клинических образцов.
- Экономическая выгода: низкий расход пластика и реактивов.
набор реагентов для ускоренной пробоподготовки и выделения ДНК микобактерий из образцов мокроты
III этап – ПЦР в реальном времени
Обнаружение и количественное определение комплекса МБТ
Набор реагентов АМПЛИТУБ-РВ — это:
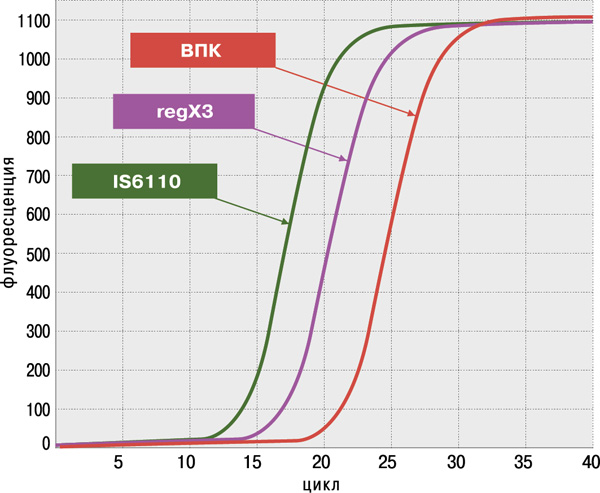
- высокая достоверность анализа благодаря одновременному обнаружению двух специфичных генов M.tuberculosis complex: IS6110 и regX3;
- оценка пригодности образца ДНК для определения антибиотикоустойчивости;
- высокая чувствительность (не более 100 КОЕ/мл мокроты или 1–10 копий фрагментов ДНК в реакции) и 100%‑ая специфичность, подтверждённые на панели QCMD (Quality Control for Molecular Diagnostics) Mtb EQA (UK).
Определение антибиотикоустойчивости МБТ к препаратам I и II ряда
Наборы реагентов АМПЛИТУБ-МЛУ-РВ, АМПЛИТУБ-FQ-РВ — это:
- диагностика форм туберкулеза с лекарственной устойчивостью, в том числе множественной лекарственной устойчивостью (МЛУ) и широкой лекарственной устойчивостью (ШЛУ);
- быстрая детекция мутаций M.tuberculosis, ассоциирующихся с устойчивостью к антибиотикам первого и второго ряда (рифампицину, изониазиду, этамбутолу, фторхинолонам);
- достоверность результатов, ежегодно подтверждаемая при проведении Федеральной службой внешней оценки качества (ФСВОК) Росздравнадзора испытаний шифрованных тест-культур и образцов.
Наборы АМПЛИТУБ-МЛУ-РВ и АМПЛИТУБ-FQ-РВ основаны на использовании оригинальной мультиконкурентной аллель-специфичной методики ПЦР в реальном времени, позволяющей выявлять мутации в генах микобактерий туберкулеза, ответственных за устойчивость к конкретным антибиотикам.

Принцип мультиконкурентной аллель-специфичной методики ПЦР в реальном времени
- В формате одной пробирки используются 5’-флуоресцентно-меченые аллель-специфичные праймеры с общим комплементарным им 3’-меченым олигонуклеотидом-гасителем и контрольный флуоресцентный зонд, комплементарный участку ДНК без мутаций.
- При отсутствии мутаций в ДНК нарастание флуоресценции в ходе ПЦР-РВ наблюдается только по флуорофору зонда.
- При наличии мутаций в ДНК нарастание флуоресценции в ходе ПЦР-РВ наблюдается как по флуорофору зонда, так и по флуорофору 5’-флуоресцентно-меченого аллель-специфичного праймера. Данный метод позволяет определить не только точку мутации, но и процент устойчивого мутантного штамма МБТ на фоне дикого.
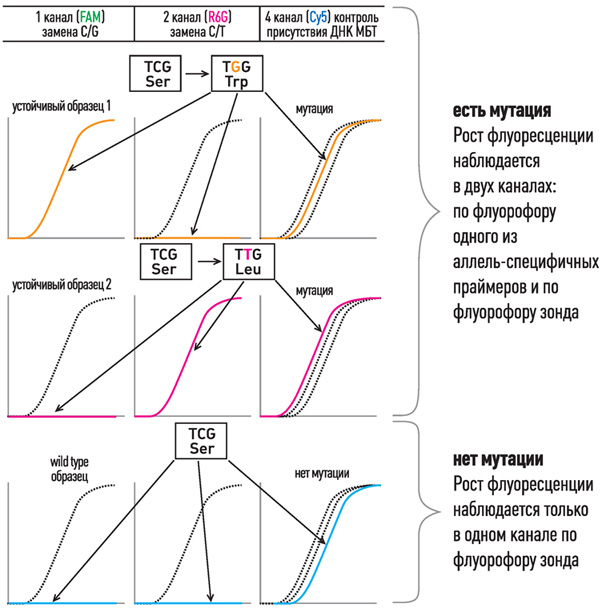
Интерпретация результатов выявления мутаций на примере
531 кодона rpoB гена M.tuberculosis
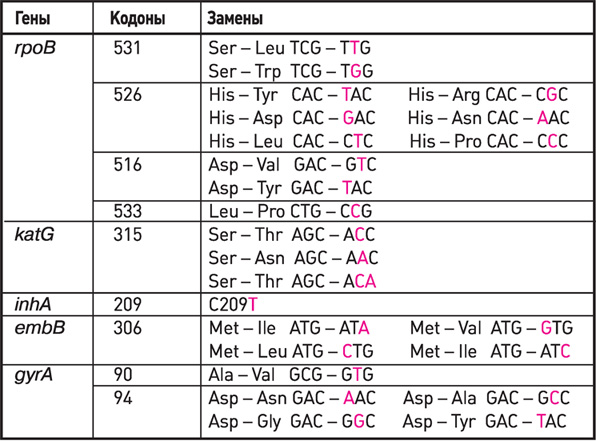
Гены, кодоны, замены, используемые в наборах реагентов
АМПЛИТУБ-МЛУ-РВ при определении антибиотикоустойчивости
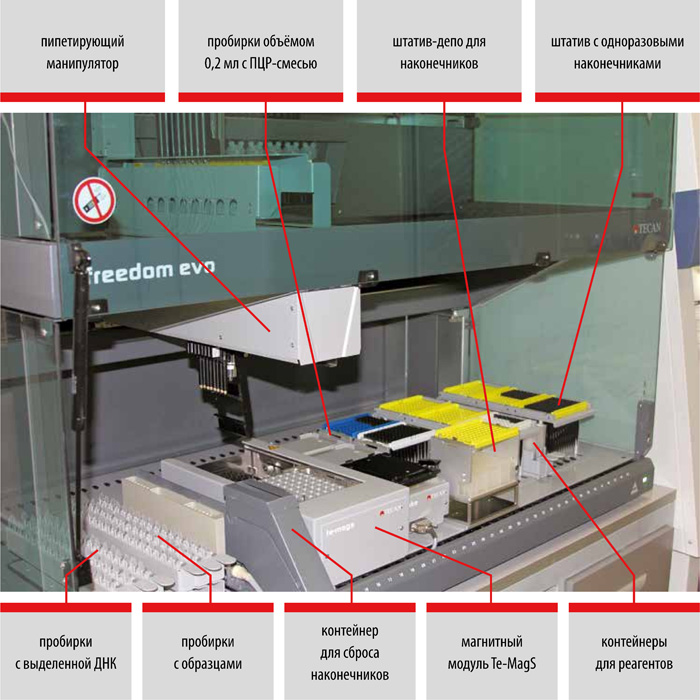
Использование автоматизированных станций Freedom EVO (TECAN, Швейцария) для молекулярно-генетической диагностики туберкулёза
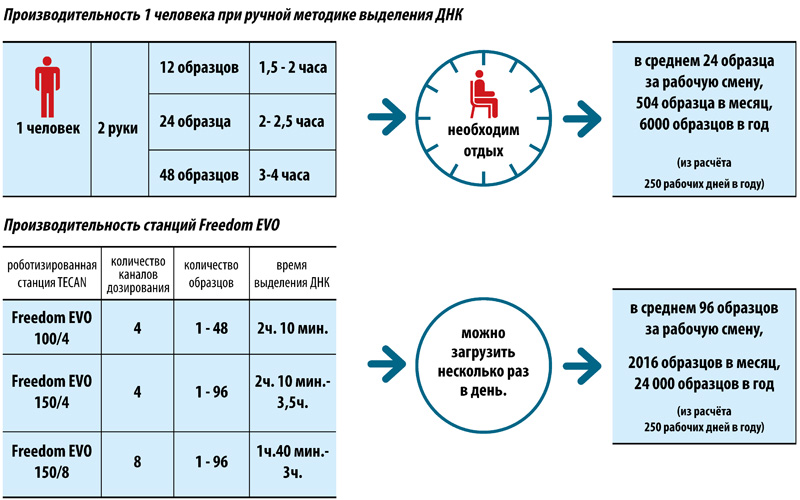

Трудозатраты — 1 час
Продолжительность выделения ДНК — не более 2 часов
Подготовка к амплификации и ПЦР-РВ — 1,5 часа
ИТОГО: результаты анализа будут готовы через 3,5 часа
Оператор затратит 1 час своего рабочего времени.
Туберкулез - хроническая инфекция с длительным периодом выделения возбудителя, многообразием клинических проявлений, поражением различных органов и систем - представляет непростую задачу для лабораторной диагностики. Молекулярно-биологические методы (ПЦР) используются для выявления, видовой дифференциации и определении лекарственной устойчивости микобактерий туберкулезного комплекса.
Ввиду биологических особенностей возбудителя и иммунного ответа человека диагностика туберкулеза не может ограничиваться каким-либо одним методом и должна проводиться комплексно.
Возбудители туберкулеза могут быть обнаружены в различных биоматериалах, природа которых определяет выбор наборов реагентов для экстракции ДНК. Ключевой принцип выбора биоматериала для диагностики туберкулеза методом ПЦР: необходимо выбирать биоматериал, соответствующий клинической форме туберкулезной инфекции.
Например, для диагностики туберкулеза мочеполовой системы нужно исследовать мочу или менструальную кровь, рекомендуется также исследовать биоптаты из подозрительного очага. Для диагностики туберкулеза легких используется мокрота, бронхо-альвеолярный лаваж.
Реагенты и оборудование для предобработки биоматериалов и экстракции ДНК
| Наборы реагентов для экстракции ДНК из мокроты, бронхо-альвеолярного лаважа, мочи, синовиальной жидкости и смывов с объектов окружающей среды | АмплиПрайм ДНК-сорб-В и АмплиПрайм РИБО-преп |
| Реагент для разжижения мокроты и синовиальной жидкости | Муколизин |
| Набор для экстракции ДНК, используемый при исследовании биоптатов (легкие, лимфатические узлы, почки, печень, мозг, селезенка) | ДНК-сорб-С |
| Оборудование для гомогенизации биоптатов | TissueLyser LT или TissueLyser II |
| Парафиновые блоки нарезают на микротоме или вырезают фрагмент ткани одноразовым скальпелем, а затем проводят экстракцию ДНК, например, с помощью набора реагентов QIAamp DNA FFPE Tissue Kit (50) | QIAamp DNA FFPE Tissue Kit (50) |
Наборы реагентов для ПЦР-диагностики туберкулеза
Применение молекулярно-биологических методов (в частности, выявление ДНК методом ПЦР) в диагностике туберкулеза регламентировано Приказом Минздрава РФ от 21.03.2003 № 109 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации" (ред. от 29.10.2009).
Выявление микобактерий туберкулезного комплекса
Набор реагентов АмплиСенс® МТС-FL предназначен для обнаружения ДНК микобактерий туберкулеза – Mycobacterium tuberculosis complex (MTC), включающий в себя виды микобактерий разной степени вирулентности, вызывающих туберкулез у человека (M.tuberculosis, M.bovis, M.africanum, M.microti, M.canetti, М.pinipedii).
Микобактерии туберкулеза выявляются без видовой дифференциации; микобактерии, не относящиеся к MTC (например, M.avium и M.paratuberculosis) - не выявляются. Данный набор реагентов используется в топической диагностике туберкулеза и позволяет быстро (за несколько часов) с высокой чувствительностью и специфичностью (близким к 100%) определять наличие микобактерий туберкулеза в образце биоматериала.
Благодаря высокой скорости и информативности в диагностике туберкулеза, методы амплификации нуклеиновых кислот (в том числе ПЦР) в 2010 году были предложены CDC США для подтверждения диагноза туберкулеза наряду с культуральным методом.
Видовая дифференциация микобактерий туберкулеза методом ПЦР
Не менее важно дифференцирование до вида внутри группы MTC. Это связано с необходимостью определения источника заболевания, определения тактики противотуберкулезной терапии, а также для подтверждения случаев поствакцинальных осложнений.
С этой задачей позволяет справиться набор реагентов АмплиСенс® МТС-diff-FL, предназначенный для дифференцирования видов микобактерий туберкулеза внутри MTC: человеческого (M.tuberculosis), бычьего (M.bovis) и вакцинного штамма (M.bovis BCG) – в клиническом материале и культурах микроорганизмов.
Актуальность видовой дифференциации определяется, например, тем, что разные виды микобактерий отличаются профилем лекарственной устойчивости. Например, M.bovis и её вакцинный штамм M.bovis BCG отличаются природной резистентностью к одному из основных противотуберкулезных препаратов - пиразинамиду. Поэтому при туберкулезе, вызванной M.bovis, и БЦЖите пиразинамид не назначается.
Приказом Минздрава РФ от 21.03.2003 № 109 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации" (ред. от 29.10.2009) регламентировано применение наборов реагентов, дифференцирующих M.bovis от ее вакцинного штамма M.bovis BCG, для диагностики БЦЖита.
Определение лекарственной устойчивости туберкулеза
Распространение штаммов туберкулеза с лекарственной устойчивостью, в том числе с множественной лекарственной устойчивостью (МЛУ, или MDR) составляет одну из серьезнейших проблем современного здравоохранения. Определение лекарственной устойчивости туберкулеза с помощью молекулярно-биологических методов всё шире применяется ввиду высокой скорости получения результатов (1-2 дня), что становится возможным благодаря использованию не только первичной культуры, но и непосредственно клинического материала.
Важно понимать, что наборы реагентов, основанные на разных молекулярно-биологических методах, характеризуются разными показателями диагностической чувствительности и специфичности.
| Наименование набора реагентов | АмплиСенс® MTC-Rif-Seq | АмплиСенс® MTC-PZA-Seq |
| Исследуемый ген | rpo B | pnc A |
| Препараты, к которым определяется устойчивость | рифампицин | пиразинамид |
| Кол-во выявляемых мутаций | более 200 | более 500 |
Наборы включают реагенты для амплификации фрагментов ДНК микобактерий туберкулеза, очистки продуктов амплификации (сорбентным методом), определения концентрации очищенного продукта амплификации и праймеры для секвенирования. Наборы для экстракции ДНК (АмплиПрайм РИБО-преп или ДНК-сорб-С ) и реагенты для проведения реакции секвенирования приобретаются отдельно.

Нормативные документы, публикации, информационные материалы >>
Новый диагностический тест на туберкулез, включая его самую распространенную устойчивую форму, рекордными темпами вводится в использование, а его основным потребителем является Южная Африка. Теперь необходимо обеспечить лечение для новых случаев заболевания. Репортаж Клэр Китон (Claire Keeton).
Молекулярная технология, первоначально разработанная для выявления возбудителя сибирской язвы в почтовых отправлениях в Соединенных Штатах Америки, приводит к радикальным изменениям в области диагностики туберкулеза, особенно в странах, где туберкулез является одной из основных причин смерти среди ВИЧ-инфицированных людей. Xpert MTB/RIF — это полностью автоматизированный экспресс-тест на основе амплификации нуклеиновых кислот, ставший первым крупным прорывом в области диагностики туберкулеза после того, как более 100 лет назад была разработана микроскопия мазка мокроты.
Но в отличие от микроскопии мазка мокроты, для которой характерна низкая чувствительность в отношении ВИЧ-позитивных людей, или от посева мокроты, при проведении которого на получение основных результатов уходит от трех до шести недель, а на получение результатов тестов на лекарственную чувствительность еще больше времени, новый тест позволяет выявлять Mycobacterium tuberculosis и устойчивость к рифампицину, широко используемому противотуберкулезному препарату, менее чем за два часа.
Новый тест начинает применяться в 77 странах, но ни в одной из этих стран его внедрение не осуществляется с таким энтузиазмом, как в Южной Африке. На сегодняшний день эта страна, расположенная к югу от Сахары, приобрела 288 аппаратов Xpert и более одного миллиона картриджей для проведения тестов на туберкулез, что составляет 59% глобальных поставок.

Для проведения нового теста пациенты сдают образцы мокроты (жидкости, выделяемой из легких), как и в случае таких диагностических методик, как микроскопия и посев. Образец смешивается с реагентом, и смесь вводится в картридж, который вставляется в модуль аппарата. Результаты выводятся на экран компьютера.

С тех пор как в Южной Африке был введен новый тест, показатели диагностирования туберкулеза среди людей с симптомами в центрах первичной медико-санитарной помощи почти что удвоились — с 9 до примерно 16%. Примерно в 7% всех подтвержденных случаях заболевания туберкулез является устойчивым к рифампицину.
Лекарственно-устойчивый туберкулез представляет большую проблему, в частности, потому что пациентам необходимо лечение дорогими препаратами второй линии, которые приводят к более тяжелым побочным эффектам, чем препараты первой линии, а на эффективное лечение уходит до 24 месяцев. А если эти пациенты имеют ВИЧ-инфекцию, шансов выжить у них немного.
И хотя на сегодняшний день новый туберкулезный тест наиболее широко применяется в Южной Африке, последние данные мониторинга ВОЗ за его глобальным внедрением свидетельствуют о том, что Индия, Китай, Российская Федерация и Филиппины, на которые, по оценкам, приходится 60% случаев заболевания туберкулезом с лекарственной устойчивостью в мире, заказали аппараты Xpert, имеющие, в общей сложности, 404 модуля, и 131 820 картриджей MTB/RIF.
В то время как ВОЗ играет ключевую роль во внедрении этой технологии с точки зрения разработки политики и руководящих принципов, Фонд для инновационных и новых диагностических средств (ФИНД), некоммерческая структура, базирующаяся в Женеве и работающая над улучшением диагностики в бедных странах, первым признал потенциальные возможности этой технологии в борьбе с туберкулезом.
Система Xpert была разработана в 2002 году компанией Cepheid Inc., базирующейся в Саннивейле, США, для тестирования на сибирскую язву после серии терактов, произошедших в почтовых службах в 2001 году.
ФИНД обратился к Cepheid Inc. и заключил с ней соглашение о совместной разработке. Впоследствии эта компания адаптировала эту технологию для диагностики туберкулеза в партнерстве с Университетом медицины и стоматологии Нью-Джерси и при финансировании, предоставляемом Национальными институтами здоровья США и Фондом Билла и Мелинды Гейтс.
На переговорах, посредником на которых был ФИНД, Cepheid Inc. согласилась поставлять аппараты Xpert MTB/RIF в государственный сектор 145 стран по льготным ценам. Первоначально была достигнута договоренность о снижении цены на аппараты и картриджи на 75%. Таким образом, стоимость одного картриджа составляла около 18 долларов США, значительно меньше, чем в частном секторе (60-80 долларов США).
Но даже при такой уступке тест все равно был вне досягаемости для бедных стран, поэтому к решению этой проблемы присоединились Правительство США (ЮСЭЙД и ПЕПФАР), Фонд Билла и Мелинды Гейтс и финансовая организация в области здравоохранения ЮНИТЭЙД. Это привело к соглашению с Cepheid Inc. в августе 2012 года о снижении цены на картридж до 9,98 доллара США для 145 стран.
Туберкулез – это инфекционное заболевание вызываемое микобактерией туберкулеза (Mycobacterium tuberculosis) палочкой Коха. Возбудитель туберкулеза был открыт Робертом Кохом в 1882 году.
Туберкулез легких наносит существенный экономический урон населению. Это связано с увеличением количества больных и умерших от туберкулеза в связи с миграцией населения (незаконные мигранты, беженцы), голодом и засухой в ряде стран, перенаселением, появлением лекарственно устойчивых форм возбудителя.
В России туберкулез выявляют у 80 человек на 100 тысяч населения. Смертность от туберкулеза составляет в России около 16-18%.
Пути инфицирования и механизм развития болезни
Основной путь передачи возбудителя – воздушно-капельный. При разговоре, кашле, чихании из дыхательных путей больного туберкулезом во внешнюю среду выбрасывается аэрозоль (слизь и слюна) содержащий возбудителя - Mycobacterium tuberculosis . Палочка туберкулеза попадает на слизистые оболочки и либо вдыхается в легкие, либо проглатывается. Процесс занесения инфекции в данном случае называется первичное тубинфицирование. При попадании Mycobacterium tuberculosis непосредственно в легкие вероятность заболеть у здорового человека в несколько раз выше, чем при попадании в желудочно - кишечный тракт. Это объясняется в первую очередь агрессивной средой желудка, через которую Mycobacterium tuberculosis обычно пройти без разрушения не может.
В первое время палочка туберкулеза остается незамеченной иммунной системой, что позволяет ей беспрепятственно размножаться в больших количествах.
Mycobacterium tuberculosis хорошо размножается и расселяется в тканях с богатой микроциркуляцией и хорошим лимфообращением. К таким органам относят легкие, почки, эпифизы костей, лимфатические узлы. Именно по этой причине чаще всего встречается туберкулезное поражение этих органов. Дальнейшая судьба пациента определяется состоянием его иммунной системы. При нормальной фагоцитирующей активности макрофагов, развитие туберкулеза удается остановить. При дефиците иммунитета в т.ч. вызванном алиментарными факторами (голод, авитаминоз, сахарный диабет, ВИЧ и т.д.) – болезнь начинает развиваться.
В пораженных органах образуются особые шарообразные очаги воспаления состоящие из характерных гранулем. В центре гранулем содержится казеозный (творожистый) некроз и большое количество возбудителей - Mycobacterium tuberculosis. При распаде гранулем возможен выход Mycobacterium tuberculosis во внешнюю среду – это т.н. открытая форма туберкулеза. Больной с открытой формой опасен для окружающих. При сохранении целостности гранулем и тканей пораженных туберкулезом – пациент не выделяет палочку туберкулеза и такая форма называется закрытой.
Существует множество вариантов туберкулезного поражения легких, однако, для широкого круга читателей они малопонятны.
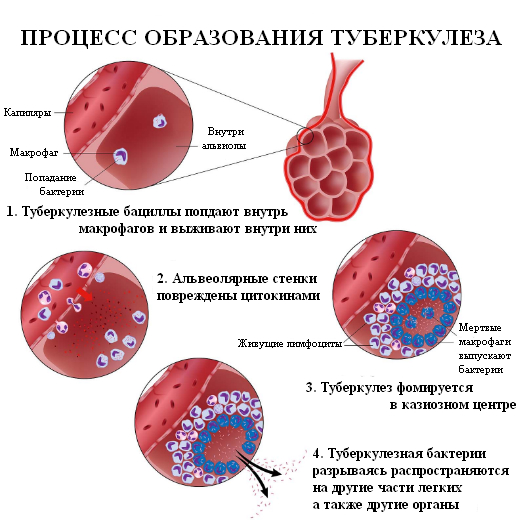
Признаки и симптомы туберкулеза (клинические проявления)
Характерных только для туберкулеза легких симптомов нет. Наиболее часто встречаются кашель, одышка, кровохарканье и проявления туберкулезной интоксикации.
Кашель связан с воспалением в легких больного, а так же с вовлечением в процесс внутригрудных лимфатических узлов. Кашель может быть сухим надсадным, может быть с мокротой обычно слизистого характера.
При деструктивных (распадающихся) и запущенных формах туберкулеза легких часто встречается кровохарканье. Кровохарканье обычно бывает незначительным, но может принимать характер легочного кровотечения с развитием анемии.
Одышка часто встречающийся симптом при обширном поражении легких, при запущенных формах туберкулеза. Одышка является следствием недостатка кислорода и может приводить к полному ограничению физической активности больного.
Важным симптомокомплексом при туберкулезе легких является – синдром интоксикации. Интоксикация развивается в следствии всасывания в кровь продуктов распада тканей и воспаления.
Симптомами хронической туберкулезной интоксикации становятся:
- Снижение массы тела
- Бледность кожного покрова
- Румянец на щеках
- Сонливость (интоксикация и гипоксия мозга)
- Субфебрильная температура тела
- Потливость по ночам
- Нарушения аппетита
Диагностика туберкулеза легких
Различают инструментальные, лабораторные и иммунологические методы диагностики туберкулеза. В современной медицинской практике используют все методы одновременно.
Инструментальный метод:
Кроме того используют фибробронхоскопию со смывами с бронхиального дерева и (или) биопсией слизистой оболочки.
В отдельных случаях используют видеоторакоскопию и биопсию легкого и (или) плевры, внутригрудных лимфатических узлов.
Лабораторные методы диагностики туберкулеза:
Бактериоскопия мокроты и промывных вод бронхов. Метод позволяет при окрашивании материала по Цилю-Нильсену (специальная методика окраски, при которой Mycobacterium tuberculosis приобретаех характерный вид) обнаружить возбудителя туберкулеза.
Исследование плевральной жидкости на Mycobacterium tuberculosis
Исследование биопсийного материала легкого, плевры, лимфатических узлов – после соответствующей окраски по обнаружению в них либо Mycobacterium tuberculosis либо специфических туберкулезных гранулем.
Иммунологические методы диагностики туберкулеза
В настоящее время в комплексной диагностике туберкулеза легких используют:
Современным методом диагностики является Диаскинтест. Он представляет собой экспресс метод диагностики туберкулеза. Выполняется похожим на пробу Манту образом внутрикожная инъекция специального раствора, который содержит белки, характерные только для возбудителей туберкулеза. Диаскинтест дает положительный результат только у зараженных и больных туберкулезом. Диаскинтест более специфичным и эффективным методом диагностики туберкулеза легких, чем проба Манту.
Лечение туберкулеза легких
Базисную терапию составляют многокомпонентные схемы противотуберкулезных антибактериальных препаратов (три, четыре, пять), которые применяются длительно. Особую проблему составляют ежегодно увеличивающиеся резистентные штаммы, нечувствительные ни к каким противотуберкулезным препаратам.
Второй компонент лечения туберкулеза – это хирургия. Хирургическое лечение применяют при деструктивных формах туберкулеза, при осложнениях (эмпиема, кровотечение, пневмоторакс и т.д.).
Третий компонент – борьба с интоксикацией, в т.ч. от применения антибактериальных противотуберкулезных препаратов. Для этой цели используют сорбенты, витамины, инфузионную терапию, гепатопротекторы и т.д.
Четвертый компонент – борьба с дыхательной недостаточностью. Тяжелое поражение легких и интоксикация приводят к смешанной форме кислородной недостаточности (гипоксии). Гипоксия существенно осложняет течение болезни и лечение. Для борьбы с гипоксией используют кислородотерапию . Для подачи увлажненного кислорода в организм больного используют кислородный аппарат - кислородные концентраторы для дома или в стационаре. Доказано, что длительная кислородотерапия улучшает течение и прогноз бронхо-легочных заболеваний сопровождающихся гипоксией, в т.ч. и туберкулеза легких. Следует иметь ввиду, что при использовании концентратора кислорода, у пациентов с туберкулезом легких, необходимо чаще проводить замену фильтров у аппарата и назальных канюль.
Какой кислородный концентратор выбрать для кислородной терапии при туберкулезе легких?
Абсолютными лидерами по классу надежности и доверия опытных врачей-специалистов являются кислородные концентраторы, произведенные в Германии.
Основными достоинствами этих аппаратов являются: высокая надежность, стабильность работы, продолжительный срок службы, самый низкий уровень шума, высококачественная система фильтрации, наличие самых последних разработок в системе сигнального оповещения.
Условно, на второе место можно поставить кислородные аппараты, производимые в США. Они мало чем уступают по основным характеристикам немецким аппаратам, но, пожалуй, самый главный их минус – это цена покупки. Хотя нельзя не отметить вес американских приборов, они самые легкие в классе стационарных кислородных концентраторов (вес некоторых моделей аппаратов достигает всего лишь 13,6 кг.).
Из числа бюджетных моделей кислородных концентраторов, рекомендуем обратить внимание на надежные приборы, разработанные и произведенные в Китае торговой марки Армед (Armed).
Главный плюс этих аппаратов – это их низкая цена по сравнению с западными кислородными аппаратами.
Для ценителей дополнительного комфорта перемещения и желания к максимально мобильному образу жизни, рекомендуем обратить внимание на приобретение самых удобных и компактных портативных кислородных концентраторов.
Пациенты, которые используют эти портативные кислородные концентраторы, имеют полную свободу передвижений. Аппарат можно повесить на плечо, либо перевозить при помощи удобной тележки. Портативные кислородные концентраторы так же используются как автономный источник подачи кислорода пациенту на дому, который нуждается в непрерывной кислородной терапии, но по каким то причинам у него дома возникают перебои с электроэнергией. На западе многие пациенты уже постепенно отказываются от стационарных кислородных концентраторов, предпочтя им данные аппараты:
Статью подготовил Гершевич Вадим Михайлович
(врач пульмонолог, торакальный хирург, кандидат медицинских наук).
Просто позвоните нам сейчас по телефону бесплатной линии 8 800 100 75 76 и мы с радостью поможем Вам в выборе аппарата, квалифицированно проконсультируем и ответим на все интересующие Вас вопросы.
ДИАГНОСТИКА В МЕДИЦИНЕ
Поступила 02.09.2009 г.
Т. Р. ВОЗЯКОВА, О. Е. СТЕБЛОВСКАЯ,
В. Н. МАКСИМОВА, Ж. В. ЕЛЕНКИНА,
МЕТОД УСКОРЕННОЙ ДИАГНОСТИКИ ТУБЕРКУЛЕЗА
Республиканский противотуберкулезный диспансер,
Чувашский государственный университет имени И. Н. Ульянова, Чебоксары
Представлены результаты сравнения диагностических возможностей автоматизированной системы BACTEC MGIT 960 с использованием жидкой питательной среды для выделения МБТ и определения лекарственной чувствительности МБТ к противотуберкулезным препаратам с традиционными методами культуральный диагностики на плотных питательных средах Левенштейна - Йенсена. Автоматизированная система ВАСТЕС MGIT 960 сокращает сроки выделения МБТ из диагностического материала в среднем до 10-20 дней, уменьшает длительность определения лекарственной чувствительности МБТ до 6-15 дней с момента выделения культуры и имеет специальный набор реактивов для тестирования чувствительности МБТ к пиразинамиду.
These are the comparison results of diagnostic possibilities of automated system BACTEC MGIT 960 using liquid TB medium and detection of MTB susсeptibility to TB drugs and traditional methods of cultural diagnostics with solid medium . Automated system BACTEC MGIT 960 reduces the terms of MTB growth up to 10-20 days in average and the terms of detection of MTB susсeptibility to TB drugs up to 6-15 days from the date of culture detection. There is a special range of reagents for MTB susceptibility topyrazinamid.
Принципиально новый уровень бактериологической диагностики туберкулеза достигнут внедрением в практику автоматизированных систем бульонного культивирования для ускоренного выявления микобактерий BACTEC MGIT 960 ("Becton Dickinson") и MB/BacT ("Organon Teknika"), позволяющих выявлять рост культуры в диагностическом материале в течение 10 - 20 дней [7; 4].
Автоматизированная система BACTEC MGIT 960 зарекомендовала себя надежным методом микробиологической диагностики туберкулеза как в мире, так и во многих регионах России [1, 2, 4, 5, 7, 10, 11, 13]. Эталонные исследования эффективности использования автоматизированных систем культивирования на жидких питательных средах BACTEC MGIT 960 и их преимуществ по сравнению с традиционным методом посева на плотные среды проведены в Московском городском научно - практическом Центре борьбы с туберкулезом под руководством доктора медицинских наук В. И. Литвинова [4, 7].
По данным авторов, чувствительность автоматизированной системы ВАСТЕС MGIT 960 по выделению культур МБТ оказалась на 10% выше традиционного способа посева на среду ЛЙ. Система BACTEC MGIT 960 продемонстрировала также более высокую высеваемость МБТ из бактериоскопически негативного материала, примерно на 15%, по сравнению с плотными средами. Для бактериоскопически позитивного материала чувствительность жидких и плотных сред для культивирования оказалась идентичной [4].
По данным зарубежных исследователей, в автоматизированной системе ВАСТЕС MGIT 960 удалось получить примерно на 2,2 - 4% больше изолятов МБТ из образцов мокроты, чем на плотной среде ЛЙ [10, 13]. Внедрение в практику бактериологических систем типа BACTEC MGIT 960 позволило сократить сроки выделения культуры МБТ. В среднем период культивирования образца на ВАСТЕС MGIT 960 составил 11 - 15, на плотной среде - 20 - 28 дней [2, 8, 13].
Автоматизированная система BACTEC MGIT 960 позволила за относительно короткий период времени - в среднем за 2 недели − исследовать выделенные культуры микобактерий туберкулеза на чувствительность к противотуберкулезным препаратам (ПТП) первого ряда, в том числе к пиразинамиду [5, 7, 8]. Традиционным для определения лекарственной чувствительности (ЛЧ) к основным ПТП в России являлся метод абсолютных концентраций на плотной среде ЛЙ [9]. Система BACTEC MGIT-960 показывала значительное совпадение результатов тестирования чувствительности МБТ к антибактериальным препаратам с результатами, полученными методом абсолютных концентраций. Для рифампицина и изониазида совпадение данных о наличии чувствительных или резистентных форм МБТ составило 98,5 и 98,25% соответственно, для стрептомицина - 97,26, для этамбутола - 93,77%. При этом сроки получения результатов теста ЛЧ в автоматизированной системе BACTEC MGIT 960 составили от 4 до 13, тогда как по методу абсолютных концентраций - от 21 до 26 суток, что очень важно для своевременного и правильного выбора схемы противотуберкулезной терапии [4, 6].
Цель исследования: сравнить диагностические возможности автоматизированной системы BACTEC MGIT 960 по выделению МБТ и определению лекарственной чувствительности МБТ к ПТП с традиционными методами культуральный диагностики на плотных питательных средах ЛЙ, на основе данных, полученных в микробиологической лаборатории Республиканского противотуберкулезного диспансера в 2008 году и первом полугодии 2009 года.
Материалы и методы.В 2007 году микробиологическая лаборатория Республиканского противотуберкулезного диспансера в соответствии с проектом Международного банка реконструкции и развития была оснащена автоматизированной системой для экспресс - диагностики МБТ BACTEC MGIT 960 ("Becton Dickinson", США). Прибор BACTEC MGIT 960 состоит из трех секций, вмещающих 960 пробирок, это позволяет исследовать в течение года примерно 8 тыс. образцов диагностического материала. Прибор весит 351 кг и имеет небольшие габариты (92X135X85 см).
Возбудитель в автоматизированной системе BACTEC MGIT 960 выделяется на основе постоянного компьютерного мониторинга состояния бактериальной популяции. Основным компонентом системы является пробирка MGIT (Mycobacterial Growth Indicator Tube) с флюоресцентным индикатором роста, который находится под силиконом на дне пробирки и погашается высокими концентрациями кислорода, растворенного в среде. В системе используется обогащенная жидкая питательная среда Middlebrook 7H9. Размножающаяся микробная популяция активно поглощает кислород, высвобождая флюоресцентный компонент, который начинает светиться при ультрафиолетовом облучении. Технология MGIT предполагает периодическое (1 раз в час) ультрафиолетовое тестирование индикаторных пробирок с диагностическим материалом при помощи встроенного компьютера. На жидкокристаллическом дисплее в каждой секции специальные индикаторы высвечивают информацию о наличии положительных и отрицательных посевов. Прибор BACTEC MGIT 960 оценивает пробирку как позитивную, если количество живых микробов ней достигло 100 тыс. на 1 мл среды.
В системе BACTEC MGIT 960 для определения лекарственной чувствительности культур МБТ к ПТП используется набор индикаторных пробирок, содержащих препараты, которые крепятся на специальном носителе со штрих-кодом для непрерывного мониторинга скорости размножения культуры. Прибор оценивает рост микробной популяции, фиксируя его в специальных единицах роста GU (Grownth Unit), и определяет её статус: R (Resistant) - устойчивый и S (Susceptible) - чувствительный.
Лекарственная чувствительность в системе BACTEC MGIT 960 определяется как к низким, так и к высоким концентрациям основных ПТП: изониазид (INH), рифампицин (RIF), этамбутол (EMB) и стрептомицин (STR). Благодаря использованию в системе модифицированного бульона Middlebrook 7H9, который поддерживает рост МБТ при сниженной до 5,9 рН, система BACTEC MGIT 960 позволяет получить данные о чувствительности к пиразинамиду, который также является препаратом первого ряда, но не доступен для тестирования на плотных средах.
Для оценки диагностических возможностей автоматизированной системы BACTEC MGIT 960 исследовано 3310 клинических образцов на наличие МБТ, полученных из мокроты, промывных вод бронхов, плевральной жидкости больных, проходивших обследование и лечение в Республиканском противотуберкулезном диспансере в 2008 году и первом полугодии 2009 года.
Метод абсолютных концентраций на плотной среде ЛЙ для определения ЛЧ M. Тuberculosis использовали в соответствии с приказом Минздрава России №109 от 21.03.2003 [5].
Результаты и обсуждение.За указанный период из исследованных клинических образцов всеми методами получено 1313 культур МБТ, причем 94% выделены в автоматизированной системе ВАСТЕС MGIT 960, 76% показали рост на плотной среде ЛЙ (табл. 1).
Результативность системы ВАСТЕС MGIT 960 и плотных сред
Левенштейна - Йенсена по выделению культур МБТ
| Система культивирования | Количество изолятов с положительным результатом посева | Количество изолятов с ложноотрицательным результатом посева | ||
| абс. | % | абс. | % | |
| Все системы | 1313 | 100 | ||
| BACTEC 960 | 1234 | 94 | 79 | 6 |
| Плотная среда Левенштейна - Йенсена | 998 | 76 | 317 | 24 |
Таким образом, ложноотрицательные результаты по выделению культуры МБТ в системе ВАСТЕС MGIT 960 имели место в 6% случаев, что в 4 раза меньше, чем классическим методом на среде ЛЙ, в которой данный показатель составил 24%. В результате сравнения данных культивирования чувствительность системы ВАСТЕС MGIT 960 оказалась в среднем на 18% достоверно выше, чем на плотной среде ЛЙ (p
Читайте также:


