Основной подтверждения туберкулеза мочевой системы является








Туберкулез мочеполовой системы
Туберкулезная инфекция, проникнув в организм человека, поражает чаще всего органы дыхания, однако может поражаться и любой другой орган, например органы зрения, костно-суставная система, мочеполовая система, кожа, периферические узлы и др. Легочный туберкулез нередко сочетается с внелегочными локализациями.
Поражение мочеполовой системы – одна из наиболее частых излюбленных локализаций туберкулезной микобактерии. Возбудитель туберкулеза проникает в почки гематогенным или лимфогенным путем. В большинстве случаев обе почки поражаются одновременно, но неодинаково интенсивно: в одной из них туберкулезные изменения могут прогрессировать, в другой — длительное время находиться в латентном состоянии или подвергаться обратному развитию. Внутри органов мочеполовой системы туберкулезная инфекция распространяется чаще всего лимфогенным путем, реже контактно с током мочи — уриногенно.
Возраст больных туберкулезом органов мочеполовой системы колеблется в пределах 20—40 лет. В пожилом возрасте и у детей туберкулез почек и половых органов наблюдается реже. В связи с особенностями анатомического строения мужских мочеполовых органов сочетаемое поражение почек и половых органов у мужчин наблюдается во много раз чаще (до 85%), чем у женщин (10—15%). Среди больных активным туберкулезом легких, главным образом хроническим диссеминированным, туберкулез органов мочеполовой системы наблюдается в 20—30%, у больных костно-суставным туберкулезом— в 10—15% случаев. Обращает на себя внимание более частое сочетание туберкулеза почек с экссудативным плевритом и туберкулезом позвоночника. Имеются указания на то, что внелегочные формы туберкулеза, в том числе и туберкулез органов мочеполовой системы, более часто вызываются при инфицировании человека туберкулезные микобактериями бычьего типа (30 %).
Клиника и диагностика туберкулеза почек.
Клиническое течение туберкулеза почек тесно связано имеющимися у больного анатомо-функциональными изменениями. При самых начальных проявлениях туберкулеза, когда специфические очаги локализуются в кортикальном отделе почек (туберкулез почечной паренхимы), возможны жалобы на субфебрильную температуру, общую слабость, недомогание, тупые боли в поясничной области. Анализы мочи у таких больных нормальны. При бактериологическом исследовании мочи методом посева находят туберкулезные микобактерии.
При поражении почечного сосочка — папиллит — в анализах мочи появляется повышенное количество лейкоцитов (свыше восьми в поле зрения или свыше 2500 в минуту в 1 мл при подсчете по методике Амбурже). В 10—15% случаев туберкулезный папиллит осложняется почечным кровотечением — макрогематурией, болями типа почечной колики.
Прогрессирование туберкулеза почечной паренхимы и туберкулезного папиллита ведет к образованию полостей распада в почке и распространению специфического процесса на слизистую мочеточника и мочевого пузыря. Язвенные изменения слизистых лоханки, мочеточника приводят к стенозам и облитерации их просвета, что в свою очередь вызывает ретенцию мочи и механическое расширение чашечно-лоханочной системы выше места сужения. Ретенционные изменения играют первостепенную роль в механизме прогрессирования туберкулеза почки и нередко являются основной причиной функциональной и анатомической гибели органа. Подобные осложнения вызывают постоянные боли в области пораженной почки, повышение температуры тела, иногда артериальную гипертонию. Полная облитерация просвета чашечки или мочеточника сопровождается спонтанной нормализацией осадка мочи. При туберкулезе слизистой оболочки мочевого пузыря больные жалуются на учащенные и болезненные мочеиспускания. Прогрессирование туберкулеза мочевого пузыря приводит к резкому обострению дизурических явлений: учащению мочеиспусканий днем и ночью, уменьшению емкости мочевого пузыря, нарушению клапанного механизма пузырного устья мочеточника с образованием пузырно-мочеточникового рефлюкса — обратного затекания мочи в почку, Пузырно-мочеточниковый рефлюкс наблюдается в менее пораженную или здоровую почку.
Основное средство ранней диагностики — это бактериологическое исследование мочи на туберкулезные микобактерии.
Подавляющее большинство больных туберкулезом почек выявляется среди лиц, длительное время страдающих бессимптомной пиурией, а также среди наблюдающихся по поводу хронических пиелитов, пиелонефритов, циститов и цистопиелитов. Подобные больные в условиях противотуберкулезного учреждения подлежат обязательному урологическое обследованию. В особо пристальном внимании нуждаются больные хроническим диссеминированным туберкулезом легких, экссудативным плевритом, туберкулезом позвонков, половых органов и лимфатических узлов.
Своевременное обследование на туберкулез мочеполовой системы и консультация врача-уролога поможет сохранить почки и быстро излечить туберкулез.

Проникновение микобактерии туберкулеза (МБТ) в органы мочеполовой системы происходит за счет гематогенного заноса, возможны также лимфогенный, уриногенный пути распространения инфекции. Все авторы, описывающие патогенез, считают его вторичным процессом, возникающим вследствие заноса микобактерий из первичных очагов, расположенных в легких, кишечнике, лимфоузлах. Развитие процесса в основном происходит в результате диссеминации микобактерии туберкулеза при обострении туберкулеза легких и реже спондилитах. Принято считать, что развитие ТБ мочеполовой системы (МПС) проявляется через 3 и более лет после первичной инфекции [4]. ТБ инфекция может повреждать почки, как функционально сложный орган, нарушая не только какую-нибудь одну функцию, а одновременно несколько, находящихся между собой в тесной взаимосвязи и взаимообусловленности. Функциональные изменения почек при ТБ легких встречаются при всех его клинических формах и находятся в прямой зависимости от степени интоксикации и распространения процесса в легких [1, 3, 8].
При ТБ легких почки всегда вовлекаются в патологический процесс, и в них происходят как специфические, так и неспецифические воспалительные и дистрофические изменения. Специфические изменения в почках наиболее часто встречаются при первичном и гематогенно-диссеминированном ТБ, а при фиброзно-кавернозном преобладают дистрофические и склеротические процессы. Так, при первичном ТБ в 57–60,4 % случаев обнаружены ТБ бугорки в почках, при гематогенно-диссеминированном в 33 % случаев и фиброзно-кавернозном – в 13 % случаев [5, 7].
По этой причине мы задались целью провести анализ сочетанных форм мочеполового туберкулеза (МПТ) с другими локализациями.
Материалы и методы исследования
В исследование были включены больные с туберкулезом мочеполовой системы, получавшие лечение в отделении урогенительного туберкулеза Национального центра фтизиатрии в 2001–2014 гг. Из 597 больных у 178 (29,8 %) человек специфический процесс диагностирован как сочетанные формы туберкулеза (легочные и внелегочные локализации) и проведен анализ наличия остаточных изменений туберкулеза (рис. 1). Среди больных преобладали лица мужского пола – 99 (55,6 %). Средний возраст был 39 – 45 лет.
Наличие сочетаний мочеполового туберкулеза с другими локализациями, как легочного, так и внелегочного туберкулеза (рис.1). При анализе определен мочеполовой туберкулез, где имелись сочетания с легочными формами различной активности из 178 у 111 (62,4 %) больных. Активный мочеполовой туберкулез с активным костно-суставным туберкулезом были диагностированы у 35 (19,6 %) пациентов, с другими локализациями внелегочного туберкулеза (плеврит, периферические лимфоузлы и др.) встречались у 15 (8,4 %) лиц, туберкулез гениталий – у 8 (4,5 %) женщин, абдоминальный туберкулез – у 5 (2,8 %) и туберкулезный менингит – у 4 (2,2 %).
О частоте сочетания туберкулеза костей с туберкулезом почек существуют различные мнения. Некоторые авторы считают это редким явлением, однако это сочетание колеблется от 8 % и достигает 29 % [2].
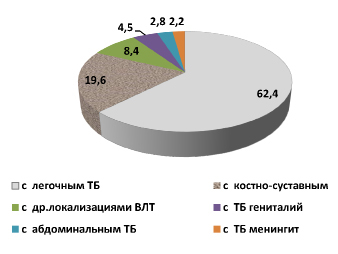
Рис. 1. Особенности клинической структуры активных форм мочеполового туберкулеза в сочетании с другими локализациями внелегочного туберкулеза ( %)
Результаты исследования и их обсуждение
Опыт нашей работы показывает, что установление клинического диагноза нефротуберкулеза у больных в сочетании с костно-суставным туберкулезом и абдоминальным ТБ – непростая задача. Наблюдаются случаи, при которых дифференциальная диагностика туберкулезного спондилита, мезаденита и туберкулеза почек оказывается очень сложной задачей. Возможны ошибки, когда нефротуберкулез принимается за натечные абсцессы или увеличение мезентериальных лимфоузлов и наоборот. Тем более трудной оказывается задача определения начальной стадии туберкулеза почек у больных при мало выраженной симптоматике. Следует критически отнестись к таким диагнозам, как хронический пиелонефрит и др.
А на рис. 2 приведено сочетание активного туберкулеза с другими локализациями различной активности. Активный мочеполовой туберкулез с активным легочным туберкулезом – 67 (37,2 %), а с утратившим активность легочного процесса – у 45 (2,5 %). Активный нефротуберкулез в сочетании половым туберкулезом имел место у 35 (19,8 %) пациентов, а активный туберкулез с поражением трех локализаций (легочным, костно-суставным и мочеполовым) – у 13 (7,3 %). Утративший активность внелегочный туберкулез другой локализации (костно-суставной) в сочетании с активным мочеполовым туберкулезом был диагностирован у 11 (6,2 %) больных, изолированный нефротуберкулез – у 8 (4,3 %).
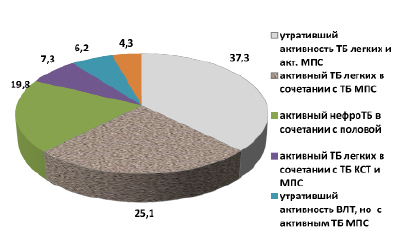
Рис. 2. Сочетание активного мочеполового туберкулеза с другими локализациями различной активности ( %)
Следует отметить, что после установления мочеполового туберкулеза верификации диагнозов активного легочного ТБ и других локализаций были выставлены при общеплановом обследовании – 53 % больных. В последнее время публикуются единичные случаи о полиорганном ТБ поражении [6]. В нашем случае выявлено несколько локализаций ТБ процесса в легочной, мочевой и костной системах.
Приводим клинический пример: Б-й, Г-ов Д., 1986 г. р., ист. б-ни № 1735, житель Чуйской области. Поступил повторно 20.09.2016 г.
Жалобы при поступлении на ноющие боли в пояснице справа, болезненное мочеиспускание и макрогематурию.
Из анамнеза: впервые в 2008 г. перенес операцию – аппендэктомию, во время операции обнаружен забрюшинный абсцесс, но какого генеза, больной не знает. В том же году в мае месяца выявлен ТБ правого легкого, БК (+). Принимал АБП по 1 категории ДОТS, выписан через 3 мес. с улучшением. В 2015 г. выявлен ТБ почек, лечился 2 месяца. В последнее время состояние больного резко ухудшилось, стали беспокоить учащенное, болезненное мочеиспускание и макрогематурия.
Об-но: поясничная область симметричная, почки не пальпируются, симптом поколачивания по косто-вертебральному углу положительный справа, болезненность при пальпации в проекции мочевого пузыря, ректальное пальцевое исследование – простата умеренно увеличена, отмечается резкая болезненность.
Из лабораторных исследований: ОАК в пределах нормы, ОАМ: белок – 0,033 г/л, лейкоциты – 15–18 в поле зрения; мочевина крови 5,4 ммоль /л, креатинин крови – 67 мкмоль/л.
На обзорной рентгенограмме орг. грудной клетки и томограмме (рис. 2 и 3) от декабря 2015 г. слева в верхней доле на верхушке легкого определяются сливные очаговые тени инфильтрации, фокусы с деструкцией на томограмме (срез 6,5 см) четко видны очаги распада и инфильтрации в нижней доле плевры справа.
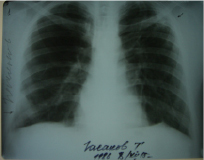
Рис. 3. Обз. рент-ма легких б-го Г.
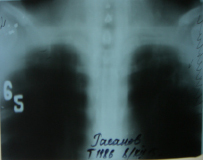
Рис. 4. Томограмма легких(срез 6,5 см)
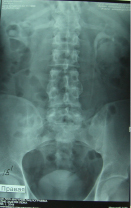
Рис. 5. ЭУ – 15 мин б-го Г., 30 л

Рис. 6. КТ поз-ка L4–5 б-го Г., 30 л
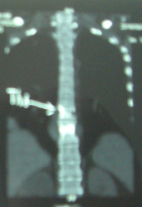
Рис. 7. КТ п-аTh 8–9 б-го Г., 30 л
После повторной госпитализации сделаны в/в экскреторная урография и компьютерная томография (КТ) (От 22.04.2016 г., рис. 4, 5 и 6). На внутривенной урограмме на 15 минуте резкое снижение функции правой почки с поражением лоханки и мочевого пузыря. Слева секреторно-выделительная функция сохранена, чашечно-лоханочные системы без изменений, мочеточник прослеживается на всем протяжении хорошо. Мочевой пузырь заполнен контрастом хорошо, контуры ровные и четкие.
В смежных отделах тел L3–4 позвонков выявляются очаги деструкции от 5 до 25 мм с множественными мелкими костными секвестрами, сохранные отделы тел позвонков склерозированы. Также отмечается небольшой очаг краевой остеодеструкции по передней поверхности тел до 6–7 мм. Паравертебральные мягкие ткани отечны, инфильтрированы, толщиной до 5–8 мм; по ходу левой пояснично-подвздошной мышцы выявляется псоас-абсцесс толщиной до 47–68 мм длиной до 200 мм, с множественными мелкими кальцинатами.
Выставлен клинический диагноз: ТБ мочевой системы. Кавернозный ТБ правой почки с резким снижением ее функции. ТБ мочевого пузыря, микроцистис, БК(+). ТБ позвоночника Th8–9, L3–4. Инфильтративный ТБ в/доли левого легкого в фазе инфильтрации и распада БК(+).
Больному начато лечение АБП, через 1,5 мес. состояние ухудшилось, стали беспокоить боли в правой поясничной области. После консилиума больной взят на операцию 5.10.2016 г. Произведена операция – нефрэктомия справа, одномоментно 2-м этапом произведена задне-боковая торакотомия в 6 межреберье справа. После вскрытия плевры на уровне Th7–9 позвонков обнаружена казеома плевры. Удалена казеома и некрэктомия тел Th7–8, санация полости.
Гистологическое заключение: от 05.10.2016 г. № 1174–7– активный кавернозный ТБ почки, позвоночника, плевры. Из операционного материала обнаружена ДНК МБТ комплекса, при Хайн-тесте от 06.10.2016 г. устойчивая к Н, R и Z. Пациенту было назначено лечение препаратами второго ряда. В результате данного лечения у больного улучшилось самочувствие, симптомы интоксикации сняты полностью, включая боли в поясничной области. В связи с этим он был переведен на амбулаторное лечение по месту жительства.
ТБ почек у них протекает скрытно и атипично, а в настоящее время, под влиянием широкого применения различных химиопрепаратов, клиника ТБ почек приобрела еще более скрытные, стертые формы. Должны насторожить внимание врача симптомы общей интоксикации: недомогание, общая слабость, потеря аппетита, субфебрилитет, потеря в весе, упорные боли в пояснице. Гипотензия или гипертензия в равной мере, а также дизурические явления уже не являются ранними признаками туберкулеза, так как возникают при вовлечении в процесс мочевого пузыря, поражение которого всегда вторично.
Из 178 больных, находившихся в урогенитальном отделении НЦФ, у 111 (62,4 %) больных отмечено сочетание туберкулеза МПС и активного туберкулеза органов дыхания различной активности и формы.
Выводы
Для мочеполового туберкулеза характерно стертое, часто бессимптомное и торпидное течение, особенно в начальных стадиях заболевания, в 35 % случаев протекает бессимптомно, в 48 % – под маской хронических заболеваний мочеполовых органов и в 15,7 % – выявлен случайно, у 20 % отмечается субфебрилитет, у 18 % больных – АГ, у 35,5 % – дизурия, и только 49,6 % отметили боли в поясничной области.
Основной пик проявлений болезни отмечается в сроке от 3 до 5 лет – 199 (33,3 %) больных.
Заключение
Опыт нашей работы показывает, что установление клинического диагноза МПТ в сочетании с другими локализациями – непростая задача. Наблюдаются случаи, при которых дифференциальная диагностика ТБ спондилита, мезаденита и ТБ почек оказывается очень сложной. Возможны ошибки, когда нефротуберкулез принимается за натечные абсцессы или увеличение мезентериальных лимфоузлов и наоборот. Тем более трудной оказывается задача определения начальной стадии ТБ почек у больных при маловыраженной симптоматике.
Аннотация научной статьи по клинической медицине, автор научной работы — Кульчавеня Екатерина Валерьевна, Баранчукова Анжелика Анатольевна
Похожие темы научных работ по клинической медицине , автор научной работы — Кульчавеня Екатерина Валерьевна, Баранчукова Анжелика Анатольевна
CLASSIFICATION, CLINICAL PICTURE AND DIAGNOSTICS OF TUBERCULOSIS OF URINARY SYSTEM
14.00.00 медицинские и фармацевтические науки
КЛАССИФИКАЦИЯ, КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА ТУБЕРКУЛЕЗА МОЧЕВОЙ СИСТЕМЫ
12 1 Е. В. Кульчавеня ’ , А. А. Баранчукова
России (г. Новосибирск)
России (г. Новосибирск)
Ключевые слова: туберкулез, классификация, урогенитальный.
Вместе с тем, признавая туберкулез глобальной проблемой и приводя ужасающие факты заболеваемости и смертности (каждые 4 сек один человек заболевает туберкулезом и каждые 10 — умирает от него; среди женщин в возрасте от 15 до 44 лет туберкулез является причиной смерти в 9 %, в то время как военные действия уносят жизни женщин лишь в 4 %, СПИД — в 3 % и заболевания сердечно-сосудистой системы — в 3 %), ВОЗ считает опасным только туберкулез легких, не уделяя внелегочным локализациям никакого внимания [1, 2]. Безусловно, туберкулез органов дыхания более манифестен и опасен как для жизни самого пациента, так и для здоровья окружающих. Однако туберкулез внелегочных локализаций, во-первых, существенно снижает качество жизни пациента, во-вторых, пусть и в меньшей степени, но контагиозен. В последние годы все чаще диагностируют полиорганный, генерализованный туберкулез, который требует особого подхода, отличного от стандартного унифицированного.
Согласно МКБ-10, туберкулёз мочеполовой системы классифицируется следующим образом:
А18.1 — Туберкулёз мочевых, половых органов (МКБ-9-016.0, 017.0)
*мочевого пузыря (N33.0*)
*шейки матки (N74.0*)
*мужских половых органов (N51.-)
— поражения простаты (N51.0)
— поражения яичка и его придатка (N51.1)
— другие поражения мужских половых органов (N51.8)
*туберкулёзное воспаление органов и тканей малого таза у женщин (N74.1*)
5-й знак со значениями:
0 — множественные поражения
1 — туберкулёз паренхимы почек
2 — деструктивные формы туберкулёза почек
3 — кавернозные формы туберкулёза почек
4 — туберкулёз мочевого пузыря
5 — туберкулёз мужских половых органов
6 — туберкулёз женских половых органов
6-й знак со значениями:
1 — подтверждено бактериологическим методом
2 — подтверждено гистологическим методом
3 — без упоминания метода
7-й знак со значениями:
0 — неосложнённое течение
2 — хроническая почечная недостаточность
8-й знак со значениями:
0 — одна локализация (А18.1)
1 — А18.1 и туберкулёз органов дыхания
2 — А18.1 и туберкулёз костно-суставной системы
3 — А18.1 и туберкулёз центральной нервной системы
4 — А18.1 и туберкулёз кишечника, брюшины
5 — А18.1 и туберкулёз других локализаций
6 — А18.1 и туберкулёз множественных локализаций
А18.1.3.1.0.0 — кавернозный туберкулёз почки МБТ+ (N29.1*)
А18.1.5.1.1.0 — туберкулёзный орхоэпидидимит с наличием свища МБТ+ (N51.1)
В отличие от туберкулёза легких фазы рассасывания, уплотнения, обсеменения при туберкулёзе мочеполовой системы не указываются.
Как мы видим, официальная классификация не указывает сторону поражения, упускает некоторые виды осложнений нефротуберкулеза, недостаточно структурирована. Туберкулез мочевой системы, мужской половой и женских гениталий также требуют дифференцированного подхода.
Материал и методы. Мы предложили свой вариант клинической классификации туберкулеза почек, а также апробировали ее функциональность в определении патоморфоза клинической картины туберкулеза мочевой системы, для чего было проведено сравнение проявления нефротуберкулеза на примере двух групп. Первая группа — 168 впервые выявленных больных туберкулёзом почек, находившихся
на стационарном лечении в урогенитальной клинике Новосибирского НИИ туберкулеза в 1989-90 годах, и вторая — 109 пациентов урогенитальной клиники, у которых
нефротуберкулёз был диагностирован в 1999-2000 годах. Все пациенты в данном исследовании — жители Западной Сибири.
Разработанная нами клиническая классификация нефротуберкулеза включает следующие формы:
1. Туберкулез паренхимы почек (сторона поражения не указывается — a priori двустороннее заболевание).
2. Туберкулезный папиллит (одно- и двусторонний).
3. Кавернозный нефротуберкулез (одно- и двусторонний).
4. Поликавернозный нефротуберкулез (одно- и двусторонний).
5. Туберкулез мочевыводящих путей (лоханки, мочеточника, мочевого пузыря, уретры) — всегда вторичен по отношению к туберкулезу почек, по сути, может рассматриваться как его осложнение.
Осложнения: хроническая почечная недостаточность (ХПН). К редким осложнениям относится формирование свища поясничной области вследствие прорыва каверны почки в паранефральное пространство. Нечастым осложнением является развитие нефрогенной артериальной гипертензии.
Туберкулез паренхимы почек — минимальная, начальная бездеструктивная форма нефротуберкулеза (I стадия), когда возможно не только клиническое, но и анатомическое излечение. При туберкулезе паренхимы почек на урограммах строение чашечнолоханочной системы обычное, ни деструкция, ни ретенция не определяются. В анализах мочи у детей патологических изменений может не быть, хотя у взрослых, как правило, обнаруживают умеренную лейкоцитурию.
Микобактериурия при здоровых почках, даже во время первичной или вторичной бактериемии, невозможна — возбудитель туберкулеза не фильтруется через здоровые клубочки, поэтому обнаружение микобактерии туберкулеза (МБТ) в моче всегда является признаком заболевания. Обязательна бактериологическая верификация туберкулеза паренхимы почек любым методом — положительный результат посева мочи, обнаружение МБТ методом люминесцентной микроскопии или выделение ДНК микобактерии туберкулеза методом полимеразной цепной реакции (ПЦР). Определить сторону поражения при туберкулезе паренхимы почек невозможно, поэтому это заболевание всегда считается двусторонним. Осложнения развиваются крайне редко. Прогноз благоприятный.
Туберкулезный папиллит (II стадия, ограниченно-деструктивная форма) может быть одно-и двусторонним, единичным и множественным. Микобактериурию удается зафиксировать не всегда; осложняется, как правило, туберкулезом мочевых путей. Подлежит консервативному излечению; при неадекватной этиопатогенетической терапии возможно формирование стриктуры мочеточника, что требует оперативной коррекции. Прогноз благоприятный.
Кавернозный туберкулез почки (III стадия, деструктивная форма) — патогенетически развивается двумя путями — из туберкулеза паренхимы или из папиллита. В первом случае формируется субкортикальная каверна, не сообщающаяся с чашечно-лоханочной системой; клиническая картина аналогична таковой при карбункуле почки. Диагностируется такая каверна, как правило, патоморфологически после операции в общей лечебной сети. Во втором случае формирование каверны идет за счет распространения, увеличения деструкции сосочка.
Кавернозный нефротуберкулез может быть одно- и двусторонним; возможна ситуация, когда в одной почке диагностируют туберкулезный папиллит, а в другой — каверну. В этом случае пациент наблюдается по более тяжелой форме заболевания. Осложнения развиваются более чем у половины больных. Как правило, кавернозный нефротуберкулез требует хирургического пособия. Полного излечения добиться невозможно, только
применение методик комплексной этиопатогенетической терапии [3] позволяет в некоторых случаях трансформировать каверну почки в санированную кисту. Обычный исход — формирование посттуберкулезного пиелонефрита.
Поликавернозный туберкулез почки (IV стадия, распространенно-деструктивная форма) предполагает наличие нескольких каверн, что ведет к резкому снижению функции органа. Как крайний случай возможен пионефроз с формированием свища. Вместе с тем возможно и самоизлечение, так называемая аутоампутация почки — имбибирование каверн солями кальция и полная облитерация мочеточника. Осложнения развиваются почти всегда, поэтому, несмотря на удаление пораженной почки, пациент может продолжать страдать от посттуберкулезной цисталгии; вероятно наличие туберкулезного очага в контрлатеральной почке. Как правило, излечивается органоуносящей операцией.
Туберкулез мочевого пузыря в начальной стадии проявляется параспецифическими изменениями слизистой в области устья наиболее пораженной почки. Туберкулез мочевого пузыря — одно из самых тяжелых осложнений нефротуберкулеза, причиняющее пациенту наибольшие страдания, резко снижающее качество его жизни и плохо поддающееся терапии. Специфический процесс распространяется на нижние мочевые пути у 10-45,6 % больных туберкулезом мочеполовой системы, причем проведение целенаправленных диагностических мероприятий, включающих биопсию стенки мочевого пузыря, значительно повышает частоту выявления осложнения — до 80 % [4]. Туберкулез мочевого пузыря подразделяют на следующие стадии:
1 стадия — бугорково-инфильтративная;
2 стадия — эрозивно-язвенная;
3 стадия — спастический цистит (ложный микроцистис) — по сути гиперактивный
мочевой пузырь (ГАМП);
4 стадия — истинное сморщивание мочевого пузыря вплоть до полной облитерации;
5 стадия — ятрогенный мочевой пузырь, развивающийся вследствие инстилляции взвеси вакцины БЦЖ больным поверхностным раком мочевого пузыря.
Указанные выше формы могут переходить в более тяжелую последовательно или минуя промежуточную ступень. Если 1-я и 2-я формы могут быть излечены консервативно, то 4я требует хирургического вмешательства — создания артифициального мочевого пузыря. Спастический микроцистис является пограничным состоянием, весьма склонным к трансформации в истинный микроцистис, означающий инвалидизацию пациента.
Микобактериурия обязательна при туберкулезе паренхимы почек и возможна при других формах нефротуберкулеза.
Таким образом, заключительный диагноз может звучать, например, так: А18.1 Туберкулёз паренхимы почек, МБТ+. Или: А18.1.2. Поликавернозный туберкулёз правой почки с отсутствием функции, туберкулёзный папиллит слева. Туберкулёз правого мочеточника, туберкулёз мочевого пузыря. ХПН-1. МБТ+.
Также в конце диагноза указывается группа диспансерного учёта, по которой наблюдается пациент.
Результаты. Клиническая картина нефротуберкулеза отличается полиморфизмом. При туберкулезе паренхимы обычно нет урологических симптомов; заболевание выявляется всегда активно при обследовании лиц из групп риска, имеющих туберкулез других локализаций или контакт с больными туберкулезом. Прочие формы туберкулеза почек могут протекать асимптомно с нечеткими клиническими признаками или бурно — независимо от степени поражения мочевой системы. Порой папиллит единственной чашечки интенсивностью боли и дизурии, повторной коликой, макрогематурией вынуждает пациента рано обратиться к врачу, а иногда 2-сторонний кавернозный туберкулез почек проявляется лишь незначительной болью, с которой пациент мирится годами, и заболевание выявляется случайно во время обследования по какому-либо другому поводу. И для туберкулезного папиллита, и для кавернозного нефротуберкулеза, по сути, характерна одна субъективная жалоба — постоянная тупая ноющая боль в поясничной области умеренной интенсивности, не требующая приема анальгетиков. Этот симптом отмечают до 70 % пациентов. Остальные клинические проявления (дизурия, почечная колика) обусловлены развитием осложнений. Выраженная интоксикация, лихорадка характерны для острого течения туберкулеза мочеполовой системы.
Диагностика кавернозного и, тем более, поликавернозного туберкулеза почек больших трудностей не представляет, поскольку характерные изменения рентгенологической картины сомнений не оставляют, — но наша задача — распознать нефротуберкулез в стадии туберкулеза паренхимы или папиллита, когда возможно излечение пациента без больших остаточных изменений.
Чтобы подтвердить патоморфоз клинической картины туберкулеза мочевой системы, мы сравнили проявления нефротуберкулеза на примере двух групп. Первая группа — 168 впервые выявленных больных туберкулёзом почек, находившихся на стационарном лечении в урогенитальной клинике Новосибирского НИИ туберкулеза в 1989-90 годах, и вторая — 109 пациентов урогенитальной клиники, у которых нефротуберкулёз был диагностирован в 1999-2000 годах. Клиническая симптоматика туберкулеза почек представлена в табл. 1.
Клиническая картина нефротуберкулеза
Симптомы/ частота проявления 1-я группа n = 168 % 2-я группа n = 109 % Р
Боль в поясничной области 58,9 ± 2,8 72,8 ± 2,3 0,05
Почечная колика 16,1 ± 2,2 12,3 ± 2,6 > 0,05
Гематурия 30,4 ± 1,5 48,1 ± 1,8 0,05
Микобактериурия 84,5 ± 2,8 44,0 ± 3,7 0,05
Как в 1 -й, так и во 2-й группе почти у всех больных регистрировалась пиурия, у половины из них были дизурические явления. Почечная колика наблюдалась примерно с равной частотой. Как правило, у больных выявляли одновременно несколько симптомов. Обращает на себя внимание двукратное уменьшение частоты обнаружения бактериовыделения: если в 1-й группе микобактериурия была отмечена у 84,5 %
пациентов, то в последующие годы частота открытой формы нефротуберкулеза снизилась до 44,0 %. Мы полагаем, основными причинами этого являются как существенное уменьшение бактериологических исследований на доклиническом этапе, так и неоправданно широкое применение в общей лечебной сети антибиотиков, являющихся туберкулостатиками (рифампицин, некоторые аминогликозиды и препараты фторхинолонового ряда).
Средний возраст пациентов существенно не изменился: 40,5 ± 8,3 года в 1-й группе и 43,8 ± 7,4 года во 2-й. Примерно равным сохранялось соотношение между мужчинами и женщинами (2:3). Преобладание женщин закономерно, как и при других заболеваниях почек, и обусловлено анатомо-функциональными особенностями женского организма. Основные формы туберкулеза мочевой системы представлены в табл. 2.
Сравнительная структура нефротуберкулеза
Формы заболевания/ количество больных 1-я группа n = 168 2-я группа n = 109 Р
Туберкулез почек: паренхиматозный 1З 7,7 2 1,8 > 0,05
туберкулезный папиллит 45 26,8 40 З6,7 > 0,05
кавернозный нефротуберкулез 4З 25,6 З1 28,4 > 0,05
поликавернозный нефротуберкулез 67 З9,9 З6 ЗЗ,1 > 0,05
В том числе 168 100 109 100
двусторонний нефротуберкулез З4 20,2 24 22,0 > 0,05
Среди них осложнения:
туберкулез мочеточника 69 41,1 22 20,2 0,05
Как следует из табл. 2, в структуре нефротуберкулеза не произошло статистически значимых изменений. Как в 1-й, так и во 2-й группах более чем у половины больных были
выявлены кавернозные формы заболевания: у 65,5 и у 61,5 % соответственно. Однако частота туберкулезного уретерита во 2-й группе достоверно снизилась.
1. World Health Organization, Treatment of tuberculosis : guidelines for national programmes. Revision approved by STAG, June 2004. — 3-rd edition. — Geneva : World Health Organization, 2004. — 43 p.
2. World Health Organization. Guidelines for the programmatic management of drug
resistant tuberculosis — emergency update 2008. — Available from :
4. Туберкулез мочеполовой системы : руководство для врачей / Под ред.
CLASSIFICATION, CLINICAL PICTURE AND DIAGNOSTICS OF TUBERCULOSIS OF URINARY SYSTEM
12 1 Е. V. Kulchavenya ’ , А. А. Baranchukova
tuberculosis along with ICI-10 allows to present a full picture of disease and to define surgical indications in due time.
Keywords: tuberculosis, classification, urogenital.
List of the Literature:
1. World Health Organization, Treatment of tuberculosis : guidelines for national programmes. Revision approved by STAG, June 2004. — З-rd edition. — Geneva : World Health Organization, 2GG4. — 4З p.
2. World Health Organization. Guidelines for the programmatic management of drug
resistant tuberculosis — emergency update 2GG8. — Available from :
Читайте также:



