Ощущение кома в грудной клетке при туберкулезе
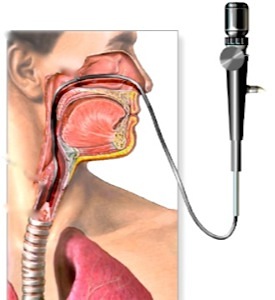
Бронхоскопия – это современное диагностическое исследование слизистых оболочек трахеи и бронхов с помощью специального оптического прибора – бронхоскопа. Это единственный метод, позволяющий непосредственно оценить внутреннюю поверхность бронхов, изучить их конфигурацию, рельеф слизистой оболочки и её сосудистый рисунок, а при обнаружении патологически измененного участка слизистой - произвести биопсию для последующего морфологического анализа. Бронхоскопия является также важнейшим и эффективным способом лечения больных с хроническими воспалительными и гнойными заболеваниями легких.
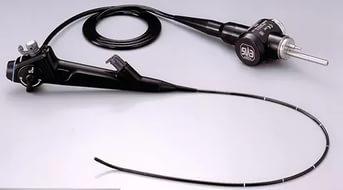
Ларингоскопия – это метод визуального исследования гортани. Специалистом осматриваются передняя и задняя части гортани, складки преддверия и истинные голосовые складки. Исследование чаще всего выполняется ЛОР-врачом при помощи гортанного зеркала (непрямая ларингоскопия) либо ригидного ларингоскопа (прямая ларингоскопия). Однако при опухолевых поражениях гортани осмотр с помощью ригидных инструментов бывает затруднён из-за ограниченных условий обзора, угрозы повреждения опухоли и кровотечения, а также из-за болевых ощущений пациента, которыми неминуемо сопровождается это исследование. В отделении эндоскопии НМИЦ онкологии им. Н.Н.Петрова для выполнения ларингоскопии и бронхоскопии применяется цифровая видеосистема Olympus EVIS Exera III с гибким видеоэндоскопом, диаметр которого составляет не более 5 мм. Это позволяет безопасно выполнить полноценный осмотр даже наиболее труднодоступных участков гортани при минимальных негативных ощущениях у пациента, а также произвести прицельную биопсию опухоли, необходимую для постановки диагноза.
Показания для проведения плановой бронхоскопии:
- Подозрение на опухоль трахеи и бронхов
- Кровохарканье
- Подозрение на наличие инородного тела в просвете дыхательных путей
- Ожоги нижних дыхательных путей
- Пневмония с затяжным течением, рецидивирующие пневмонии
- Деструктивная/аспирационная пневмония, абсцесс легкого
- Хронические заболевания бронхов и легких невыясненной причины
- Признаки диссеминированных патологических процессов на рентгене (мелких очагов, кист, полостей)
- Длительная одышка (при исключении бронхиальной астмы и сердечной недостаточности)
- Немотивированный кашель, продолжающийся свыше 1 месяца
Противопоказания к проведению исследования:
В настоящее время врачи снижают количество противопоказаний к бронхоскопии. Но при некоторых патологиях обследование может принести больше вреда, чем пользы.
- Обострение хронической обструктивной болезни легких (ХОБЛ) и бронхиальной астмы (проведение процедуры в этот момент может усилить спазм бронхов и усугубить состояние больного).
- Инфаркт миокарда и инсульт, перенесенные менее 4 недель назад (стресс и спазм сосудов и некоторая нехватка кислорода во время процедуры могут вызвать повторный случай нарушения кровообращения).
- Неконтролируемая аритмия
- Выраженные нарушения свертываемости крови (тромбоцитопения менее 20000)
- Аневризма аорты
- Психические заболевания, такие как шизофрения и эпилепсия (стресс и снижение концентрации кислорода в крови могут спровоцировать приступ судорог)
- Исследование проводят строго натощак, полностью исключается прием пищи за 8-10 часов и жидкости за 4–6 часов до начала процедуры. Вечером накануне исследования (до 18:00) — лёгкий ужин. В день исследования от курения следует воздержаться.
- Отменить пероральные антикоагулянты (препараты для разжижения крови) накануне исследования, пауза п/к введения гепарина за 4-6 часов до процедуры.
- На обследование при себе необходимо иметь амбулаторную карту, результаты КТ грудной клетки или описание рентгенограммы легких, полотенце (так как после процедуры возможно непродолжительное кровохарканье). Если Вы страдаете бронхиальной астмой, то не забудьте ингалятор.
- Во время предварительной беседы сообщите врачу об аллергии на медикаменты (особенно если есть аллергия на обезболивающие препараты) и имеющихся у Вас хронических заболеваниях (бронхиальная астма, сердечная недостаточность).
Как осуществляется исследование:
Исследование проводят в положении сидя. При этом нельзя вытягивать вперед голову и выгибать грудную клетку, чтобы аппарат не травмировал слизистую дыхательных путей. С целью местной анестезии непосредственно перед исследованием проводится обработка носовой и ротовой полости 10% Лидокаин-спреем. Он вызывает онемение неба, чувство комка в горле, легкую заложенность носа. Анестезия помогает подавить кашлевой и рвотный рефлекс. В процессе исследования анестетиком поэтапно орошается слизистая гортани, голосовых связок, трахеи и бронхов. Вопреки тревожным ожиданиям большинства пациентов, во время бронхоскопии они совершенно не чувствуют боли.
Трубка бронхоскопа имеет очень маленький диаметр, поэтому дыханию обследуемого она не мешает. Во время продвижения трубки по дыхательным путям в них может ощущаться легкое давление, но выраженного дискомфорта Вы при этом не испытываете. Чтобы снизить рвотный рефлекс в момент введения бронхоскопа, рекомендуем Вам дышать поверхностно и как можно чаще.
После процедуры чувство онемения остается на протяжении получаса. Не рекомендуется курить и принимать пищу на протяжении 2-х часов после завершения процедуры.
Процедура бронхоскопии, выполненная на современном цифровом оборудовании, сопровождается фиксацией полученного материала в виде фото– или видеозаписи, что позволяет проследить изменения состояния слизистой органов в динамике.
О результатах исследования Вам сообщит врач–эндоскопист сразу же после обследования, результаты цитологического исследования будут готовы через 3-4 дня, морфологическое заключение будет готово через 8–12 дней
Дополнительные диагностические и лечебные манипуляции во время бронхоскопии:
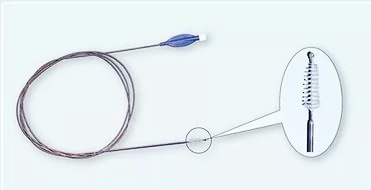
- Биопсия слизистой оболочки/новообразования
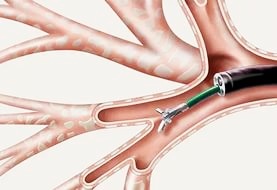
Важной составной частью диагностической бронхоскопии и ларингоскопии является биопсия. Она выполняется для морфологической верификации процесса и определения его распространенности по бронхиальному дереву. Взятие материала для цитологического и гистологического исследований выполняется несколькими способами, каждый из которых имеет свои показания. Наиболее часто биопсию производят с помошью биопсийных щипцов либо щетки-скарификатора (браш-биопсия). Материал помещают в одноразовый маркированный контейнер, а в случае браш-биопсии – на предметное стекло. Процедура безболезненна для пациента.
- Смыв со стенок бронхов

Материал для бактериологического и цитологического исследований (с целью обнаружения атипичных клеток при периферическом раке легкого, патогенной флоры при пневмониях и бронхитах, а также выявления микобактерии туберкулеза) получают со стенок и просвета бронхов. Если содержимое бронхов скудное, то в начале через канал эндоскопа в просвет бронхов вводят небольшой объем (20-40 мл) изотонического раствора натрия хлорида, а затем аспирируют раствор, смешанный с бронхиальным содержимым, в одноразовый стерильный контейнер.
- Бронхоальвеолярный лаваж

Бронхоальвеолярный лаваж представляет собой дополнительное исследование для установления характера легочного заболевания, при котором в просвет бронхов мелкого калибра вводится значительный объем изотонического раствора хлорида натрия (порядка 120-240 мл). При этом в получаемой при аспирации лаважной жидкости присутствуют клетки не только из просвета самых мелких бронхов, но и альвеол. Диагностический бронхоальвеолярный лаваж показан пациентам, у которых при рентгенографии органов грудной полости обнаружены неясные изменения в легких, а также диффузные изменения. Диффузные интерстициальные заболевания легких (саркоидоз, аллергический альвеолит, идиопатический фиброз, гистиоцитоз X, пневмокониозы, коллагенозы, облитерирующий бронхиолит) представляют наибольшую трудность для клиницистов, так как их этиология часто неизвестна.
Неясные изменения могут быть инфекционной, неинфекционной, злокачественной этиологии. Даже в тех случаях, когда лаваж не является диагностическим, по результатам его можно предположить диагноз, и тогда внимание врача будет сфокусировано на нужных дальнейших исследованиях. Например, даже в нормальной лаважной жидкости высока вероятность обнаружения различных нарушений. В дальнейшем бронхоальвеолярный лаваж потенциально используется в установлении степени активности заболевания, для определения прогноза и необходимой терапии.
- Санация трахеобронхиального дерева
Санация трахеобронхиального дерева - это лечебная мера, позволяющая устранить скопление слизи на пораженных бронхах. Основными задачами санационной бронхоскопии являются воздействие на характер секрета слизистых желез, улучшение дренажной функции бронхов за счет удаления секрета, проведение противовоспалительной терапии. Однократные курсы лечебной санационной бронхоскопии эффективны при пневмонии, нагноившейся кисте легкого, абсцессе легкого, а при хронической обструктивной болезни легких, хроническом обструктивном бронхите, бронхоэктазах, муковисцидозе необходимо многократное курсовое лечение.
Какие могут быть осложнения?
Как правило, данное исследование хорошо переносится пациентами, но иногда возникают потеря или охриплость голоса, боль в горле, а в случае биопсии может наблюдаться кровохарканье. Эти явления носят временный характер. Вас должны насторожить длительное кровохарканье, интенсивная неослабевающая боль в груди, появление отёка на лице и вокруг шеи, тошнота и рвота, а также повышение температуры тела и озноб. При появлении указанных симптомов немедленно обратитесь к врачу.
Прохождение процедур бронхоскопии и ларингоскопии в нашем центре возможно только после предварительной записи в регистрационном журнале (см. раздел Контакты), при наличии на руках результатов КТ грудной клетки или описания рентгенограммы легких.
Бронхоскопия и ларингоскопия выполняются ИСКЛЮЧИТЕЛЬНО под местной анестезией.
На амбулаторном этапе процедура выполняется на платной основе. Оплатить исследование можно в регистратуре поликлиники центра на 1-м этаже.
Направление от других специалистов для прохождения исследования не требуется.
ТУБЕРКУЛЕЗ: КАК НАЧИНАЕТСЯ БОЛЕЗНЬ У ВЗРОСЛЫХ
Первые признаки туберкулеза проявляются индивидуально. Все зависит от локализации патологического процесса, возраста больного, состояния общего здоровья и ряда других особенностей.
Если говорить о туберкулезе дыхательной системы (легких), то первые симптомы заболевания часто напоминают острую респираторную инфекцию или хроническую усталость. У больного отмечается слабость, сонливость, плохой аппетит и подавленное настроение. Как правило, отмечается беспокойный сон, а вечерами может наблюдаться озноб.
На начальном этапе при туберкулезе температура тела, как правило, поднимается до субфебрильных величин (37-37,5). Появляется сухой кашель, который больше всего беспокоит больного ранним утром и в ночное время.
Примечательно, что начало туберкулеза может сопровождаться одним из вышеперечисленных симптомов или сразу несколькими признаками.
ТУБЕРКУЛЕЗ: КАК НАЧИНАЕТСЯ БОЛЕЗНЬ У ДЕТЕЙ
У детей первым симптомом начинающегося туберкулеза является общая слабость. Если речь идет о маленьких детях, то они перестают прибавлять в весе и становятся очень раздражительными. Что касается детей, учащихся в школе, то заметно падает успеваемость. Ребенок сильно устает от занятий, становится рассеянным и невнимательным. Как и у взрослых, начинающийся туберкулез у детей сопровождается повышением температуры до 37-37,5 градусов.
При туберкулезе у детей возможно увеличение лимфатических узлов, а туберкулиновые пробы, как правило, положительные. Подобные изменения начавшегося заболевания обусловлены тем, что возбудитель туберкулеза попадает и в лимфатические узлы, где выделяет токсические вещества, что оказывает вредоносное воздействие на организм.
Чаще всего дети болеют формой туберкулеза, которая представляет собой хроническую туберкулезную интоксикацию. Если вовремя заметить первые симптомы и начать лечение, то, как правило, организм с этой болезнью хорошо справляется.
ОСНОВНЫЕ СИМПТОМЫ ТУБЕРКУЛЕЗА У ВЗРОСЛЫХ И ДЕТЕЙ
При прогрессировании туберкулеза легочной формы у больного развиваются различные симптомы, которые могут возникать в различных комбинациях.

Явный признак туберкулеза – это высокая температура тела, которая не спадает в течение мясца и больше. Как правило, это температура на уровне 37-38 градусов, которая не объясняется никакими объективными причинами. В вечернее время температура, как правило, поднимается, иногда до 38-38,5 градусов, что сопровождается ознобом. Несмотря на то, что больной туберкулезом постоянно потеет, организму так и не удается таким образом снизить температуру тела. Данное обстоятельство указывает на тот факт, что инфекция прогрессирует и постоянно провоцирует развитие лихорадки. На поздних стадиях туберкулеза возможно развитие фебрильной температуры – до 39,5 градусов, что указывает на обширные патологические очаги в легких.
СУХОЙ И ВЛАЖНЫЙ КАШЕЛЬ ПРИ ТУБЕРКУЛЕЗЕ
Это типичный симптом, характерный для туберкулеза легких. Как уже упоминалось выше, ан начальных стадиях отмечается сухой приступообразный кашель. Однако с прогрессированием заболевания, когда гранулемы увеличиваются до каверн, то в легких скапливается экссудат. Начинается выделение мокроты, и кашель из сухого превращается во влажный. Как правило, после откашливания мокроты больному становится немного легче. Следует помнить, что если человека более трех недель беспокоит кашель, причины которого не связаны с простудой или гриппом, то следует как можно раньше обратиться на консультацию к врачу-фтизиатру. Возможно, это симптом туберкулеза.
КРОВОХАРКАНЬЕ – ОПАСНЫЙ СИМПТОМ ТУБЕРКУЛЕЗА
Если при туберкулезе возникает кровохарканье, то это, как правило, указывает на тот факт, что болезнь приобретает инфильтративную форму. В то же время врачу следует грамотно дифференцировать туберкулез от опухолей, поскольку кровохарканье является одним из симптомов злокачественных опухолей легких. Кроме того, кровохарканье может указывать и на острую сердечную недостаточность. Как правило, при туберкулезе кровь выделяется в небольшом количестве во время приступа влажного кашля. Если разрывается каверна, то крови выделяется в большом количестве (иногда даже фонтанирует). В таких случаях больной нуждается в срочной хирургической операции.
БОЛИ В ГРУДИ ПРИ ТУБЕРКУЛЕЗЕ
Болевые ощущения различной интенсивности в груди, под ребрами и за лопатками иногда появляются на начальных стадиях заболевания. Как правило, на ранних этапах отмечается дискомфорт или слабая боль. При прогрессировании туберкулеза болевые ощущения становятся более выраженными, особенно при глубоком вдохе.

Помните, что к врачу нужно обращаться при первых симптомах. Так вы выиграете драгоценное время и существенно повысите шанс на полное выздоровление.
Туберкулёз – инфекционное (способное передаваться от больного человека к здоровому) заболевание, вызываемое определённым возбудителем — бактериями рода Mycobacterium. Наряду с человеком, подобным заболеванием могут страдать и животные (крупный рогатый скот, куры, грызуны и др.).
Наиболее часто причиной болезни человека могут служить следующие разновидности бактерии:
Mycobacterium. tuberculosis humanus. Самый распространённый подвид. Именно этот микроорганизм вызывает заболевание в 85% случаев туберкулёза.
Mycobacterium. tuberculosis bovines. Становится основной причиной возникновения туберкулёза у крупного рогатого скота. Пятнадцать процентов их всех случаев туберкулёза у людей – приходится на этот возбудитель. Стоит отметить, что именно эта бактерия и стала источником для синтеза вакцины БЦЖ (BCG).
Mycobacterium tuberculosis microti. Редкий для человека возбудитель, но достаточно распространённый среди грызунов.
Mycobacterium. tuberculosis africanus. Региональный подвид, имеющий значение только для Африканских стран, где становится причиной в 90% случаев.
Проникновение возбудителя в организм происходит воздушно-капельным, контактно-бытовым (через вещи, которыми пользовался больной) и пищевым (молоко больной коровы, яйца и др.) путями. Микроорганизм весьма устойчив в окружающей среде: в условиях умеренного и влажного климата, он остаётся жизнеспособным в течении года.
Отличительной особенностью микобактерии туберкулёза является крайне изменчивая вирулентность. Это означает, что микроорганизм реагирует на состояние сопротивляемости организма хозяина.
Разнообразие реактивных реакций человека на микобактерию туберкулёза, предопределяет многочисленные клинико-морфологические проявления болезни.
Никак не выражая себя при нормальном состоянии иммунной системы, возбудитель стремительно размножается и проявляет агрессию при малейшем снижении её уровня. От момента заражения, до первых развёрнутых клинических проявлений, у некоторых больных может пройти до десяти лет.
Основные процессы, происходящие в поражённом органе на тканевом (гистологическом) уровне после проникновения туда возбудителя:
Гибель мягких тканей, окружающих скопление микобактерий.
Размножение микобактерий и распространение их вокруг или с током лимфы и крови в отдалённые органы.
Активация иммунной системы с целью удаления погибших тканей и замещения их рубцами (склерозированием). Это может быть как завершающим процессом заболевания при гибели всех микобактерий, но может и служить целью ограничения оставшихся в живых бактерий от здоровых клеток и всего организма. Во втором случае жизнедеятельность бактерий сохраняется и в любой момент они могут стать причиной новой агрессии.
Последовательность этих процессов при туберкулёзе постоянно нарушается. Иногда в одном органе можно наблюдать одновременно и рубцевание и свежие очаги некрозов ткани.
Основной и наиболее частой формой поражения человека — является туберкулёз лёгких. Особое значение этой формы заболевания в том, что именно она является ведущим источником распространения заболевания, по причине обсеменения больным окружающего его пространства при разговоре, кашле.
Наряду с этим, необходимо помнить, что туберкулёз лёгких — является частным проявлением поражения всего организма. И вариации сочетания поражения лёгких и других органов и систем могут быть различны.
Практическим значением в прогнозировании тяжести изменений в лёгких становятся индивидуальные особенности возбудителя (агрессивность, чувствительность к антибиотикам), объём микробной массы при заражении, состояние иммунного статуса заразившегося и другое.
Факторы, способствующие развитию туберкулёза лёгких
- Ослабление иммунной системы различного характера:
-хронический стресс и утомляемость;
-неполноценное и недостаточное питание;
-приём стероидных гормонов, цитостатиков и иммуномодуляторов всвязи с наличием -тяжёлой сопутствующей патологии (системные и онкологические заболевания, состояния после трансплантаций органов);
- Низкие показатели социально-бытовых условий проживания и характера жизнедеятельности. В эту зону риска, к примеру, попадают учреждения отбывания наказания; города с высокой степенью плотности проживания населения; люди, ведущие асоциальный образ жизни связанный с бродяжничеством; мигранты; наркоманы; больные психическими заболеваниями. К этой же группе риска относят и медицинских работников.
- Хронический алкоголизм.
- Хронические воспалительные болезни лёгких и верхних дыхательных путей.
- Сахарный диабет.
- Хронические заболевания сердца.
Туберкулез легких: симптомы и первые признаки
Заболевание длительное время может протекать скрытно, с общими проявлениями и жалобами на:
-слабость, хроническую усталость;
-беспричинную субфебрильную (около 37 °C) температуру;
Заболевание на этом этапе можно выявить только при проведении флюорографии или выполнении рентгенологического исследования органов грудной клетки по другим показаниям.
Первым признаком, заставляющим заподозрить неладное, служит увеличение в размерах лимфоузлов подмышечной, надключичной или шейной групп. Стоит подчеркнуть, что увеличение лимфатических узлов чаще ограничивается только одной зоной. Узлы не спаяны между собой и с окружающей тканью, безболезненны. В тоже время, общий анализ крови остаётся без выраженных изменений, характерных для воспаления. Наоборот, в крови определяют анемию и снижение количества лейкоцитов (лейкоцитопения).
Клиническая картина поражения лёгких туберкулёзом разнообразна и зависит от объёма поражения ткани.
Для всех форм туберкулёза лёгких характерны следующие первые признаки:
Первичный легочный туберкулёз:
Преобладание общей симптоматики.
Кашель появляется при прогрессировании заболевания.
- Множественность очагов поражения в лёгких с двух сторон.
- Заболевание может протекать остро, с выраженными симптомами интоксикации и выраженной степенью тяжести. Кроме того, выделяют подострую и хроническую формы.
- Возникает у лиц со значительным снижением иммунного статуса.
- По размерам и виду очагов выделяют:
милиарный (до величины булавочной головки);
крупноочаговый (более 1 см в диаметре);
кавернозный (с полостями).
- Кроме легочных проявлений, туберкулёзное воспаление выявляют в сердце, головном мозге и его оболочках, в крупных суставах и костях, в селезёнке, печени и почках.
- Лёгкие формы милиарного туберкулёза могут проходить под маской простудных заболеваний. Единственная разница в том, что, в отличии от последних, плохое самочувствие сохраняются продолжительное время.
- При тяжёлых формах, наряду с кашлем, одышкой, отделением мокроты и болью в грудной клетке, на первый план постепенно выходят проявления поражения других органов: выраженная головная боль, головокружение и судороги при поражении ЦНС; ограничение движения и боли в суставах при поражении костно-суставной системы и т.д. К этому добавляется ещё и выраженный интоксикационный синдром.
Рентгенологически характерен группой очагов поражения легочной ткани в одном лёгком диаметром от нескольких миллиметров до сантиметра.
Клинически напоминает бронхит или пневмонию, но в отличии от них – течение затяжное и в мокроте появляется кровь.
Инфильтративно-пневмонический туберкулёз легких:
Проявляется обострением воспалительного процесса вокруг имевшегося к тому времени очага.
Встречается при вторичном туберкулёзе.
Рентгенологическая картина имеет сходность с признаками ракового поражения лёгких – отсюда такое название.
Появившиеся небольшие инфильтраты сохраняются довольно продолжительное время и долго не поддаются противовоспалительному лечению, что и наводит на мысль об опухолевидном происхождении.
Характеризуется агрессивным течением: распространённые участки воспаления легочной ткани в течении короткого времени сливаются между собой, образуя поля казеозного некроза.
Зачастую первое проявление – кровохарканье, после которого резко повышается температура и присоединяются другие общие легочные симптомы.
Некротизированные участки в последствии быстро расплавляются, образуя полости-каверны.
Может встречаться при первичном и вторичном туберкулёзе.
Характерна частыми осложнениями в виде легочных кровотечений и спонтанных пневмотораксов (при прорыве в плевру).
Фиброзно-кавернозный туберкулёз легких:
Итог развития деструктивных форм туберкулёза лёгких.
Рентгенологически определяются единичная или множественные каверны с плотной стенкой, образованной в результате склеротических процессов. Кроме капсулы полости, диффузному фиброзированию подвергается и часть окружающей легочной ткани, замещая альвеолы плотными рубцами, тем самым значительно уменьшая площадь дыхательной поверхности.
Можно определить бронхогенное распространение инфекции при наличии его в зоне поражения. В этих случаях, наблюдается возникновение новых очагов поражения различных диаметров и сроков развития в перибронхиальном пространстве.
Появляется как осложнение других форм туберкулёза в виде распространения процесса на серозную оболочку лёгких.
Возникает контактным (при расположении очага в непосредственной близости), гематогенным и лимфогенным путями проникновения инфекции.
Туберкулёзные плевриты могут быть сухими (с отложением фибрина и минимальным жидкостным компонентом) и экссудативными (с наличием жидкости серозного или гнойного характера).
Цирротический туберкулёз лёгких.
Итог массивного разрушения лёгких при отсутствии адекватного лечения деструктивных форм.
Как причину дополнительного риска возникновения туберкулёзного цирроза лёгкого, рассматривают наличие других хронических воспалительных заболеваний лёгких.
Редкая форма по той причине, что большинство больных до неё не доживают.
В результате деструкции, значительная площадь лёгких замещается соединительной (рубцовой тканью).
Однако при всём при этом, в ткани лёгких выявляются и очаги сохранного туберкулёзного воспалительного процесса.
Сопровождается признаками выраженной дыхательной и сердечной недостаточности.
Осложнения туберкулёза лёгких
Легочное кровотечение. Его массивность и технические трудности в его остановке – служат часто причиной смерти.
Спонтанный пневмоторакс. Проникновение в плевральную полость воздуха в значительном количестве при кавернозных формах может привести к смещению средостения и рефлекторной остановке сердца.
Туберкулёзный плеврит. Экссудативные формы, с постепенным накоплением жидкости в плевральной полости, так же приводят к прогрессированию дыхательной и последующей сердечной недостаточности.
Генерализация процесса путём гематогенного распространения с развитием туберкулёзного сепсиса.
Прогноз туберкулеза легких
Отсутствие лечения активного процесса, приводит к смерти в 50% случаев легочного туберкулёза в течении двух лет.
У оставшихся в живых больных, процесс переходит в хроническую форму, с продолжающимся обсеменением окружающего пространства.
Профилактика туберкулеза легких
- Вакцинация (её относят к специфическим методам профилактики).
Производят с помощью ослабленного штамма микобактерии туберкулёза (БЦЖ) с целью выработки иммунитета. В случае инфицирования туберкулёз у привитых если и развивается, то в лёгкой степени. В среднем, приобретённый эффект сохраняется около 5 лет. Вакцинация внесена в календарь плановых детских прививок и проводится на первой неделе после рождения, затем повторяется в возрасте 7 и 14 лет. По показаниям, вакцинация БЦЖ каждые пять лет может продолжаться до 30-летнего возраста.
После вакцинации БЦЖ в течение последующих 5-7 лет в норме реакция Манту может быть положительной, что отражает наличие хорошего поствакцинального иммунитета
Реакция Манту у вакцинированных служит показателем сохраняющегося иммунитета к туберкулёзу. Вплоть до 7 лет после прививки, реакция Манту может быть положительной.
Приём антибиотиков по схеме. Может быть первичной (проводится неинфицированным микобактерией, но находившимся в контакте с больным) и вторичной (инфицированные или переболевшие туберкулёзом).
наличие бытовых, семейных и профессиональных контактов с больным, имеющим открытую форму туберкулёза;
лица, давшие туберкулиновый вираж и гиперергическую реакцию при проведении пробы Манту;
наличие поттуберкулёзных изменений в лёгких при приёме стероидных гормонов и других иммуномодуляторов по поводу других заболеваний.
Скрининговый метод ежегодного обследования. Позволяет кроме туберкулёза, выявлять другие неспецифические болезни лёгких и опухоли органов грудной клетки.
- Изменение социальных факторов, влияющих на заболеваемость туберкулёзом (жилищно-бытовые условия, профилактика профессиональных заболеваний, полноценное питание, борьба с пьянством и др.).

Кашель — это защитный рефлекс, цель которого — очищение дыхательных путей от микробов, слизи и инородных предметов, — рассказывает врач-терапевт высшей категории Ирина Мечникова. Однако когда процесс очищения затягивается, это вызывает законное беспокойство.
Специалисты считают, что главный критерий кашля — его продуктивность (отхождение мокроты) или непродуктивность (отсутствие таковой).
Продуктивный кашель — влажный, с отделяемой мокротой, очищающий дыхательные пути от патогенных микроорганизмов.
Бронхит — воспаление слизистой оболочки, выстилающей внутреннюю поверхность бронхов.
При бронхите слизистая не только воспаляется, но и отекает, что сопровождается выделением большого количества слизи. Поэтому кашель при бронхите долгий и изнуряющий, нередко заканчивается рвотой. Самые мучительные приступы — по утрам, после пробуждения, когда отходит скопившаяся за ночь мокрота.
Пневмония — поражение легочной ткани.
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей
Кашель при астме — приступообразный, при котором резкие и прерывистые вдохи чередуются с длительными тяжелыми выдохами в сопровождении свистящих шумов. Приступы возникают ночью или под утро. Днем приступы могут возникать при плаче, смехе или вдыхании холодного воздуха. Еще один характерный признак бронхиальной астмы — одышка и обильная прозрачная стекловидная мокрота.

Туберкулез легких — тяжелое инфекционное заболевание, поражающее ткани легкого.
Кашель при туберкулезе носит хронический характер. Обычно он глухой, настойчивый, с металлическим оттенком. Характер кашля при туберкулезе зависит от процессов, протекающих в легких. В начале заболевания он сухой, по мере развития болезни становится влажным. Самый тревожный признак — кровохарканье (выделение свежей крови с мокротой), который говорит о прогрессировании инфекционного процесса в легких.
Косвенные признаки туберкулеза — потеря веса и повышенная потливость (особенно — по ночам).
Бронхоэктатическая болезнь — хроническое заболевание легких, при котором образуются участки деформации мелких бронхов.
При этом опасном заболевании в расширенных участках бронхах идет хронический воспалительный процесс, сопровождающийся образованием обильной мокроты. При присоединении бактериальной инфекции происходит ее нагноение. Больше всего гнойной, с неприятным запахом мокроты выделяется по утрам. При обострениях может подниматься температура.

Сухой кашель
Сухой раздражающий кашель без мокроты обычно возникает при воспалении горла и носоглотки. Сухой кашель характерен для начала болезни и, при нормальном ее течении, через 2-3 дня сменяется влажным.
Ларингит — воспаление слизистой гортани.
Ложный круп — патология, при которой гортань воспаляется и сужается.
Это служит причиной лающего, приступообразного кашля и одышки. При крупе тяжело дается вдох (иногда можно заметить, как при вдохе втягивается внутрь яремная ямка — углубление между ключицами), выдох остается обычным.
Синусит — воспаление пазух носа, при котором слизь стекает по стенке глотки и раздражает кашлевые рецепторы.
В начале лечения синусита кашель может усиливаться, так как отек спадает и содержимое поступает в полость носа, а по мере выздоровления — стихает.

. и другие причины
Иногда кашель никак не связан ни с вирусами, ни с инфекциями носоглотки и верхних дыхательных путей, а возникает совсем по другим причинам.
Болезни сердца
При сердечной недостаточности нарушается процесс кровообращения. Кровь застаивается в легких, тем самым провоцируя сухой кашель. Вызывает кашель и прием некоторых препаратов, назначаемых при аритмии и повышенном артериальном давлении.
Болезни желудочно-кишечного тракта
Хронические сухой кашель может быть симптомом рефлюксного эзофагита — болезни, вызванной дисфункцией желудка и пищевода, при которой происходит заброс желудочного сока в пищевод. По ночам (в положении лежа) он достигает глотки и вызывает раздражение кашлевых рецепторов. Если кашель сопровождается изжогой, отрыжкой с кисловатым привкусом (многие принимают ее за изжогу), болью в гортани — диагноз сомнения не вызывает.
Нервные расстройства
Чрезмерные психические и физические нагрузки повышает тонус мышц шеи, а это провоцирует возникновение боли в горле и кашля — сухого, продолжительного, навязчивого. Отличительная особенность психогенного кашля — он редко бывает утром, появляется днем, усиливается к вечеру и никогда не беспокоит ночью.
Читайте также:


