Может ли при туберкулезе идти кровь из носа
Легочное кровохарканье и кровотечение являются частыми симптомами легочной и внелегочной патологии. При туберкулезе легких это одно из наиболее частых осложнений, которое к тому же чревато тяжелыми последствиями для больного.
Кровохарканье и кровотечение могут быть однократными и повторными. Деление легочных кровотечений на кровохарканья и кровотечения целесообразно. Под кровохарканьем подразумевается большая или меньшая примесь крови в мокроте. Это результат диапедеза форменных элементов крови – проявление воспалительного процесса или местного нарушения кровообращения при повышенной проницаемости стенок капилляров и мелких сосудов. Кровотечение представляет собой выделение изо рта жидкой или свернувшейся крови.
В клинической практике чаще используется характеристика кровотечений из легкого, основанная на количестве выделяющейся крови. В основном кровотечения делятся на малые –до 100 мл, средние – до 500 мл и обильные (профузные) – более 500 мл.
При кровохаркании и кровотечении нередко создаются затруднения при определении их источника. Клиническое обследование может установить, что источником кровотечения являются носовая часть глотки, десны, пищевод, желудок.
При кровотечении из варикозно расширенных вен пищевода чаще диагностируется цирроз печени. Это кровотечение возникает внезапно и носит профузный характер. Кровотечения из язвы желудка сопровождаются рвотой темной кровью с примесью желудочного сока и сгустков крови.
При легочных кровотечениях (истинных) появляются першение в горле, ощущение сдавления, боль за грудиной, удушье, а затем кашель с характерным клокотанием, изо рта выделяется алая, пенистая кровь без сгустков. Профузные легочные кровотечения сопровождаются головокружением, бледностью, тахикардией, снижением артериального давления. Осмотр больного выявляет мелкопузырчатые хрипы в нижних отделах легких на стороне кровотечения, при рентгенологическом обследовании там же может определяться ателектаз или аспирационная пневмония, реже – на противоположной стороне вследствие ретроградного забрасывания крови.
Причиной кровохарканья могут быть пневмонии, рак легкого, актиномикоз легких, эхинококк в легком, пневмокониоз и др. Кровохарканье может быть у лиц, перенесших в прошлом ранения в грудную клетку.
Как ни многочисленны причины кровохарканий и легочных кровотечений, все же наиболее часто они наблюдаются у больных туберкулезом. Кровохарканье может сопровождать как впервые развившийся туберкулезный процесс так и хронические его формы, появляться после заживления участков деструкции, как и при всяком другом пневмосклеротическом процессе.
Кровохарканье у туберкулезных больных в большинстве случаев наступает неожиданно для больного, чаще после инсоляции в жаркие, душные дни, а также при метеорологических колебаниях. Наиболее часты кровохарканья весной и осенью.
Чем же объяснить, что при разрушении легочной ткани, обильно снабженной кровеносными сосудами, кровохарканье встречается примерно у 10 – 15 % больных. Это объясняется тем, что туберкулотоксины при непосредственном действии на сосуды вызывают процессы облитерирующего эндартериита и к тому времени, когда очаг подвергается распаду, кровеносные сосуды, исключая крупные, подвергаются облитерации и кровохарканья нет. Кровохарканье может при этом наступить, если распад образуется очень быстро и если сосуды не облитерированы. Крупные же сосуды не облитерируются, хотя стенка их теряет свою эластичность, благодаря воздействию на них туберкулотоксинов, а перекидываются через каверну как балки и под воздействием тока крови могут расширяться, т. е. образуются аневризмы. При напряжении аневризма может разорваться и дать сильное кровотечение.
Кровохарканье может наступить также при переходе процесса со стенки каверны на стенки сосуда в месте его вхождения в каверну и при разъедании стенки сосуда. Небольшие кровохарканья нередко возникают и при фиброзных процессах, когда кровеносные сосуды, обычно мелкие, значительно деформируются развивающейся соединительной тканью. При их разрыве возникает кровохарканье.
Кровохарканье и особенно кровотечение – это грозное осложнение туберкулезного процесса, требующее немедленных врачебных вмешательств.
Мероприятия по остановке легочного кровотечения должны осуществляться следующим образом:
1. Снижение давления в малом круге кровообращения (назначение противокашлевых средств, разгрузка малого круга кровообращения).
2. Уменьшение проницаемости сосудистой стенки.
3. Повышение свертываемости крови.
Применявшиеся ранее широко искусственный пневмоторакс и пневмоперитонеум при лечении легочных кровотечений в настоящее время используются редко и только в случаях отсутствия эффекта от консервативной терапии и возможности осуществить при трахеобронхоскопии санацию или эндоваскулярную эмболизацию бронхиальных артерий. При этом следует подчеркнуть, что пневмоторакс при хроническом туберкулезе часто оказывается неэффективным из-за плевральных сращений. Чаще используемый в этих целях пневмоперитонеум может оказывать гемостатическое действие главным образом при легочных кровотечениях у больных с нижнедолевым деструктивным туберкулезом легких.
С внедрением и усовершенствованием эндоскопических и эндоваскулярных методов хирургии можно добиться гемостаза практически у всех больных с легочным кровотечением, за исключением молниеносных, когда летальный исход наступает в течение 5 мин, что не позволяет организовать реальную помощь больному. Поэтому в проведении комплекса лечебных мероприятий больному с легочным кровотечением должны принимать участие не только фтизиатр-терапевт, а также анестезиолог, эндоскопист и хирург.
Спонтанный пневмоторакс развивается вследствие нарушения целостности висцеральной плевры с образованием сообщения плевральной полости с воздухоносными путями. Причиной его возникновения может быть не только туберкулез, но и травма грудной клетки, неспецифические заболевания легких, буллезная эмфизема, кисты, опухоли, пневмокониозы и др.
Несмотря на многообразие этиологических факторов, патогенез спонтанного пневмоторакса определяется следующими постоянными компонентами: нарушением герметичности плевральной полости, отслойкой висцеральной плевры от париетальной, сдавлением (коллапсом) легкого, смещением средостения в здоровую сторону. За счет этого могут развиваться: коллапс легкого с возникновением дыхательной недостаточности, раздражение рецепторов париетальной плевры с болевым синдромом вплоть до плеврального шока, возникновение острой сердечно-сосудистой недостаточности.
Клиническая картина и исход каждого из трех видов спонтанного пневмоторакса различны.
Ограниченный закрытый спонтанный пневмоторакс может протекать бессимптомно. Выраженных гемодинамических расстройств у таких больных не бывает. Перфорация висцеральной плевры, как правило, быстро закрывается. Такой пневмоторакс редко осложняется экссудативным плевритом, через некоторое время газовый пузырь рассасывается и легкое расправляется.
Открытый спонтанный пневмоторакс протекает более длительно и тяжелее, чем закрытый, так как при нем очень часто возникает экссудативный плеврит, обусловленный смешанной микробной флорой.
Наиболее тяжелое течение наблюдается при клапанном пневмотораксе. Нарастающее положительное давление в плевральной полости увеличивает одышку и ведет к нарушению деятельности сердца. Состояние больного отягощается присоединением гнойного плеврита.
Диагностика спонтанного пневмоторакса несложна. Кроме клинических симптомов дыхательной недостаточности, у больных отмечаются тимпанический звук при перкуссии, ослабленное дыхание над соответствующей половиной грудной клетки. Наличие газового пузыря и коллапса легкого подтверждается при рентгенологическом исследовании.
Лечение заключается в оказании неотложной помощи при резко выраженной дыхательной недостаточности и нарушении деятельности сердечно-сосудистой системы. Назначают строгий постельный режим, противокашлевые, болеутоляющие и сердечные средства, оксигенотерапию. Применяется также специфическая и неспецифическая общая и местная химиотерапия (профилактика эмпиемы). Дальнейшая тактика лечения определяется для каждого больного индивидуально. Некоторым больным необходимо произвести плевральную пункцию и аспирацию воздуха, если в плевральной полости создается высокое положительное давление. Иногда такие аспирации нужно делать повторно или можно поставить подводный дренаж. Больным с открытым или клапанным пневмотораксом в случае отсутствия эффекта от консервативной терапии нужно выполнить операцию.
Амилоидоз внутренних органов. Амилоидоз внутренних органов является одним из осложнений хронических форм туберкулеза и возникает вследствие нарушения белкового обмена в организме и выражается в выпадении гомогенных белковых масс в межтканевых щелях по ходу сосудов, их стенках и оболочках железистых органов.
Различают распространенный амилоидоз и местное отложение амилоида. При общем амилоидозе наиболее часто поражается селезенка, затем печень, почки, надпочечники, кишечник и другие органы. В результате отложения амилоида нарушается метаболизм в расположенных вблизи клетках; они и другие тканевые элементы сдавливаются, атрофируются. Амилоидоз развивается медленно и неблагоприятно сказывается на течении основного процесса.
Исследования крови выявляют гипопротеинемию с характерным сдвигом в сторону преобладания глобулинов (альбумин-глобулиновый коэффициент уменьшается до 1,0 и ниже).
В более поздний период появляются отеки, часто возникает асцит, вначале болезни – полиурия, при прогрессировании – олигурия с высоким удельным весом и большим количеством белка в моче. Артериальная гипертензия, несмотря на поражение почечных сосудов, при амилоидозе наблюдается редко. Нарушение клубочковой фильтрации происходит уже в ранний период болезни. В конечной стадии возникает картина выраженной почечной недостаточности с азотемией и уремией.
На успех в лечении амилоидоза можно рассчитывать только в том случае, если устранена причина болезни и еще нет грубых изменений в органах, прежде всего в почках. Лечение включает диету с повышенным содержанием белка (при достаточной азотвыделительной функции почек) и ограничением хлорида натрия, витаминотерапию, борьбу с отеками и азотемией (при почечной недостаточности).
Легочно–сердечная недостаточность.
Функция аппарата внешнего дыхания направлена на обеспечение организма кислородом и удаление образовавшейся в процессе обменных реакций углекислоты. Многие острые и хронические заболевания бронхов и легких приводят к развитию дыхательной недостаточности, причем степень морфологических изменений в легких далеко не всегда соответствует степени недостаточности их функции.
Дыхательную недостаточность принято определять как состояние организма, при котором не обеспечивается поддержания нормального газового состава крови либо оно достигается за счет более интенсивной работы аппарата внешнего дыхания и повышенной нагрузкой сердца, что приводит к снижению функциональных возможностей организма. Функция аппарата внешнего дыхания очень тесно связана с функцией системы кровообращения, при недостаточности внешнего дыхания усиленная работа сердца является одним из важных элементов ее компенсации.
Различают три основных типа вентиляционных нарушений: рестриктивный, обструктивный и смешанный.
Рестриктивный тип обусловлен уменьшением дыхательной поверхности, выключением легкого или части его из вентиляции, снижением эластической растяжимости легочной паренхимы, ограничением подвижности диафрагмы и т. д.
Обструктивный тип нарушений легочной вентиляции обусловлен сужением просвета дыхательных путей, что ведет к затруднению прохождения воздуха по бронхам.
Смешанный тип объединяет признаки обоих предыдущих типов, часто с превалированием одного из них.
Клинически дыхательная недостаточность проявляется одышкой, цианозом, а в поздней стадии – при присоединении сердечной недостаточности – и отеками.
Включение различных компенсаторных механизмов в борьбе с прогрессирующей дыхательной недостаточностью происходит постепенно, адекватно ее степени. На ранних стадиях дыхательной недостаточности функция аппарата внешнего дыхания в покое осуществляется обычным путем. Лишь при выполнении больным физической работы подключаются компенсаторные механизмы (имеется только снижение резервных возможностей). В дальнейшем и при небольшой нагрузке, а затем даже в покое наблюдаются тахипноэ, тахикардия, определяются признаки усиленной работы дыхательной мускулатуры при вдохе и выдохе, участие в акте дыхания дополнительных групп мышц. В более поздних стадиях дыхательной недостаточности, когда организм исчерпывает компенсаторные возможности, выявляются артериальная гипоксемия и гиперкапния.
В более поздний период к легочной недостаточности присоединяется сердечная (правожелудочковая) недостаточность вследствие развития гипертонии малого круга кровообращения, сопровождающейся повышенной нагрузкой на правый желудочек сердца. Трудно установить, когда именно к легочной недостаточности присоединяются симптомы изменения системы кровообращения, т. к. признаки легочной и сердечной недостаточности очень близки.
Легочное сердце обычно развивается у лиц, длительно страдающих заболеванием легких. У больных старше 50 лет оно возникает быстрее, чем у более молодых, что связано с меньшими компенсаторными возможностями легочной циркуляции и миокарда пожилых.
Диагностика компенсированного легочного сердца без инструментальных методов исследования трудна. Такие симптомы как одышка и цианоз могут быть легочного и сердечного происхождения. В стадии компенсации легочного сердца, когда правый желудочек справляется с повышенными требованиями циркуляции, имеются только легочная гипертензия и гипертрофия правого желудочка. Среди физических признаков повышенного давления в малом круге кровообращения основным является акцент II тона над легочной артерией. Компенсированное легочное сердце должно быть подтверждено с помощью инструментальных методов (рентгенологического, электро- векторкардиографии и др.).
В клинической практике очень важно распознать начальные признаки декомпенсации. Симптомы ее: усталость, анорексия и потеря в массе тела, нарастание одышки (в покое), боли в правом подреберьи. Они свидетельствуют о надвигающейся декомпенсации легочного сердца.
Классификация хронического легочного сердца.
I степень – неспособность системы осуществлять функцию не обнаруживается в покое и проявляется лишь изредка при повышенной нагрузке (невозможность приспособиться к увеличению объема или интенсивности выполняемого труда).
II степень - нарушение функций систем в покое не обнаруживается, но постоянно возникает при выполнении повседневной нагрузки.
III степень – неспособность системы осуществлять функцию обнаруживается не только при нагрузке, но и в покое.
Лечение компенсированного легочного сердца сводится к лечению основного заболевания, которое привело к нарушению вентиляции, предупреждению простуд, отказу от курения (никотин вызывает общую легочную вазоконстрикцию). Декомпенсированное легочное сердце требует комплексного лечения, направленного на устранение респираторной недостаточности (противовоспалительные, бронхолитические, муколитические препараты, лечебная дыхательная гимнастика); артериальной гипоксемии, гиперкапнии и ацидоза (оксигенотерапия, стимуляторы дыхания, коррекция кислотно-щелочного равновесия); спазма легочных артериол (ганглиоблокаторы, спазмолитики, антикоагулянты), а также лечение слабости миокарда (сердечные гликозиды, диуретики, препараты, улучшающие метаболизм миокарда).
- Материалы методического обеспечения занятия.
6.1. Учебно-методическая литература:
– основная:
1. Петренко В.І. Фтизіатрія підручник В.І. Петренко, В.Ф. Москаленко, Ю.І. Фещенко та ін. - В. Нова Книга, 2006. – с. 196-211 (електронна книга).
2. Туберкульоз: Підручник для студ.мед.навч.закл./За ред.-проф.О.К.Асмолова 2002.–с. 198-205.
3. Туберкульоз: Підручник для студ.мед.навч.закл. III-IV рівнів акредитації (електроний ресурс) / О.К.Асмолов. О.А.Бабуріна, І.М.Смольська, Н.А.Герасимова, 2003. – с. 198-205.
4. Петренко В.И. Фтизиатрия учебник. - К. Медицина, 2008. – с. 321-335 (електронна книга).
5. Асмолов О.К., Бабуріна О. А, Герасимова Н. А. Практична підготовка з фтизіатрії, 2010, навчальний посібник. – с. 6-9, 81-84 (електронна книга).
- дополнительная:
1. Фещенко Ю.І. Контроль за туберкульозом в умовах адаптованої ДОТС-стратегії / Ю.І.Фещенко, В.М.Мельник. - К.: Медицина, 2007. – 478 с.
2. Наказ МОЗ України від 16.08.2010 № 684 „Про затвердження Стандарту інфекційного контролю за туберкульозом у лікувально-профілактичних закладах, місцях довгострокового перебування людей та проживання хворих на туберкульоз”
4. Наказ МОЗ України № 600 „Стандарт надання медичної допомоги хворим на хіміорезистентний туберкульоз” від 22.10.2008.
5. Наказ МОЗ України № 276 „Клінічний протокол надання медичної допомоги хворим на поєднані захворювання – туберкульоз та ВІЛ-інфекцію” від 28.05.2008.
6.2. 0риентирующая карта по самостоятельной работе студента с литературой по теме занятия (выполняется письменно).
Дата добавления: 2015-10-02 ; просмотров: 3641 . Нарушение авторских прав
Кто не сталкивался с носовыми кровотечениями? Каждый человек хотя бы раз в жизни видел, как из носа течет красная струйка, или испытывал это на себе. Разговор касается такого неприятного симптома, когда кровь течет из носа "просто так".
Кто не сталкивался с носовыми кровотечениями? Каждый человек хотя бы раз в жизни видел, как из носа течет красная струйка, или испытывал это на себе. Разговор касается такого неприятного симптома, когда кровь течет из носа "просто так".
Что такое носовое кровотечение?
Из носа течет кровь. Маленькими каплями, струйкой или целым фонтаном. Кровь может течь как снаружи, по лицу, так и внутри – по носоглотке в горло. Часто этот неприятный процесс сопровождается головокружением, заложенностью или шумом в ушах.
Принято разделять кровотечение из носа и носовое кровотечение. Это, оказывается, не одно и то же.
Носовое кровотечение возникает при повреждении сосудов в полости носа и придаточных пазухах.
А кровь из носа может пойти из-за проблем с кровеносными сосудами в голове. И даже от кровотечения в желудке и пищеводе или в дыхательных путях. Кровь тогда затекает в полость носа через носоглотку и вытекает наружу.
Неприятные нюансы
Около 10% пациентов лор-отделений госпитализируются именно с носовыми кровотечениями.
К сожалению, это заболевание – очень распространенное (в России около 60% населения) и к тому же небезопасное. В каждом пятом случае кровотечения из носа необходима экстренная помощь – иначе от быстрой кровопотери человек просто уйдет в мир иной. Даже при слабом носовом кровотечении резко падает кровяное давление, появляется сильная тахикардия, слабость, одышка, иногда случается коллапс.
Бывает человек, захлебывается кровью, которая течет по стенке гортани. Она перекрывает дыхательные пути, и больной задыхается.
Чаще всего носовые кровотечения поражают детей в возрасте до 10 лет и пенсионеров. В основном им подвержен сильный пол.
Почему идет кровь?
У кровотечений из носовой полости множество причин. Это и лор-заболевания: гаймориты, синуситы, риниты, аденоиды и полипы, опухоли. И болезни сосудов и сердца: атеросклероз, пороки, ИБС, гипертония. А также заболевания крови: лейкемия, геморрагический диатез, гемофилия.
И это далеко не весь список.
При солнечном ударе, перегреве в бане или сауне – красная струйка течет по подбородку.
У водолазов и дайверов при быстром погружении или подъеме кровь течет именно из носа. Так проявляет себя кессонная, или декомпрессионная, болезнь.
При быстром восхождении альпинистов разреженный воздух провоцирует носовое кровотечение.
У летчиков при выполнении фигур высшего пилотажа тоже может пойти носом кровь.
А еще при авитаминозе (в первую очередь, при недостатке витаминов С и К и кальция).
При заболеваниях надпочечников, болезни почек или печени.
При ОРВИ и гриппе, при туберкулезе и гипотиреозе.
Носовые кровотечения появляются при гормональной перестройке организма – у подростков или беременных женщин. У школьников – в период ЕГЭ – от переутомления или стресса.
Иногда кровь начинает течь ночью, во время сна. Это очень опасно, поскольку заболевание возникает в основном из-за повышения внутричерепного давления или венозного застоя в синусах головного мозга.
У маленьких детей кровь из носа идет, если воздух сухой (в помещении или на улице). Нежные детские сосуды пересыхают, становятся ломкими и склеиваются.
Работающие на вредном производстве, особенно с бензольными веществами, страдают от кровотечений в любых органах, но в первую очередь – носовых.
Наркоманы и токсикоманы тоже не избегнут кровотечений из носа: причина – контакт с вредными веществами.
Употребление гепарина, аспирина и других лекарственных препаратов, разжижающих кровь, также может спровоцировать кровотечение.
При сильном кашле или чихании в сосудах увеличивается давление, что тоже может привести к кровотечению.
Иногда при купании, особенно в закрытых водоемах, в нос вместе с водой могут попасть паразиты (клещи, глисты). Если человек заражен глистами, особенно аскаридами, кровотечение из носа ему обеспечено. Личинки в период миграции с кровотоком проникают в носоглотку и легкие, они травмируют сосуды и.
Почему важна локализация?
Носовые кровотечения делят на задние и передние. Все зависит от локализации.
При переднем носовом кровотечении кровь вытекает наружу, на подбородок. Это состояние не опасно. Оно обычно проходит самостоятельно.
В начале носовой полости сконцентрировано огромное количество мелких сосудов, с тончайшей слизистой оболочкой. При их травме и возникает переднее носовое кровотечение.
Заднее кровотечение отличается тем, что кровь течет внутрь, по носоглотке вниз в гортань и пищевод.
Это заболевание опасно. Возникает обычно от проблем с крупными сосудами, расположенными в глубине носовой полости:
- передней и задней решетчатой артерией;
- ветвями внутренней сонной артерии и глазной артерии.
Эти сосуды в разрезе имеют достаточно большой диаметр, кровь течет по ним под большим давлением. И при любой травме кровопотеря быстрая и большая. Больной теряет от 1 литра крови за считанные минуты.
В районе носовой перегородки близко к слизистой расположен "клубок" крупных вен. При повреждении этих сосудов начинается кровотечение, медленное, но обильное. Самостоятельно, увы, оно не проходит. Поэтому и представляет серьезную угрозу для жизни.
Кровотечение из носа может начаться внезапно. Но иногда болезнь предупреждает о своем начале, подает сигналы: кружится или болит голова, в ушах появляется шум или звон, в носовой полости начинается зуд, покалывание, щекотание или онемение.
Если кровь из носа идет темно-красного цвета, то проблема именно с носом. Если ярко-алая и пенится, то кровотечение – в легких. Если же кровь имеет кофейный оттенок, то кровотечение – в желудке.
Для лечения и профилактики
Когда кровотечения из носовой полости часты и обильны, обязательно нужно обратиться к врачу. Оставлять такую проблему без внимания нельзя ни в коем случае.
Обследование для установки точного диагноза займет время. Придется сдать анализы. И не только общие – крови и мочи. В обязательном порядке нужно проверить свертываемость крови – сделать коагулограмму. Нужно сдать печеночные пробы, в первую очередь, протромбин.
Необходимо сделать электроэнцефалограмму и УЗИ (эхоэнцефалографию) головного мозга, а также электрокардиограмму, ЭХО-кардиографию и УЗИ внутренних органов.
На этом обследования не закончатся. В обязательном порядке нужно будет сделать рентгенограмму и МРТ носовой полости и головы.
Затем с результатами отправиться к лору и, возможно, к другим специалистам. Даже к окулисту, поскольку напряжение в глазной артерии тоже может вызвать кровотечение из носа.
Первая помощь
Как быть, если случилось так, что вызвать врача в ближайшее время не получится, а кровь остановить надо?
В первую очередь, нужно посадить пострадавшего. Затем наклонить голову больного вперед.
Важно! Запрокидывать голову назад нельзя! Человек может захлебнуться кровью или, поперхнувшись, вызвать рвоту, и тогда состояние осложнится. К тому же, при закидывании назад головы повышается внутричерепное и "обыкновенное" кровяное давление, а также затрудняется венозный отток. При таких условиях кровотечение усилится.
На колени больного необходимо положить полотенце или салфетки, чтобы не испачкать одежду.
Если кровь из носа пошла от перегрева организма, необходимо человека увести в тень или прохладное помещение. Хорошо, если там будет небольшой сквозняк.
При переднем носовом кровотечении необходимо положить что-то холодное на переносицу (можно влажную ткань). В ту ноздрю, из которой течет кровь, ввести неглубоко ватный тампон (можно бумажный носовой платок), пропитанный хлоридом кальция или перекисью водорода, или нафтизином, например.
Как быть, если кровь носом пошла у ребенка, а врача поблизости нет?
Необходимо сначала успокоить малыша, потому что возбужденное состояние усиливает кровотечение. Затем уложить в кровать на высокие подушки – голова должна быть выше ног.
На ступни надеть теплые носки, а на нос и затылок положить прохладное полотенце или салфетку.
Если кровь в течение 15 мин. не останавливается – звоните в скорую!
После того как кровь остановили, сутки или двое нельзя пить и есть горячее. Разрешена только теплая пища. Нельзя принимать алкоголь.
Нельзя заниматься спортом. Нельзя находиться в теплом месте, особенно на солнце. Только покой: душевный и физический.
Как избежать носового кровотечения или облегчить его течение?
Обязательно каждый день смазывать слизистую носа специальными мазями или маслами, чтобы избежать пересушивания. Особенно в жаркое и холодное время года.
Маленькие дети должны знать: в носу нельзя ковырять ни пальцем, ни ручкой, ни любым другим предметом!
В холодное время года, когда включено центральное отопление, – увлажнять помещения, хотя бы емкостями с водой. Регулярно проводить влажную уборку.
В теплое время года – устраивать сквозняки (кондиционеры, увы, охлаждая, сушат воздух).
Укреплять стенки сосудов, включая в рацион витамины С и К, а также кальций и магний. Если необходимо – врач назначит препараты витаминов и микроэлементов.
Будут полезны творог и кефир, несладкий йогурт, печень – куриная, говяжья, телячья, белое куриное мясо и индейка.
Алкоголь и курение при кровотечениях в нос запрещены! И это не просто слова.
Постарайтесь избегать эмоционального и физического напряжения. Физические нагрузки и зарядка нужны, каждый день, без них нельзя. Главное – понемногу, но постоянно, несколько раз в течение дня, не доводя до усталости.
Хорошо потренировать сосуды контрастными ванночками для рук или ног.
Если есть хронические заболевания – регулярно проходить осмотр и выполнять рекомендации врача.
И даже если вы здоровы, полное медицинское обследование раз в год просто необходимо. Сегодня без этого не обойтись.
Источник: Екатерина Алтайская, журналист

Туберкулез – инфекционная болезнь, склонная к хронизации, вызываемая микобактериями туберкулеза (бацилла Коха, открытая в 1882 г.). По данным ВОЗ, во всем мире 1,7 миллиарда человек инфицированы микобактериями туберкулеза. Из них 20 миллионов болеют различными формами туберкулеза. Ежегодно регистрируются до 8 миллионов случаев впервые выявленного туберкулеза. Около 3 миллионов человек ежегодно умирают от этого заболевания. Заболеваемость внелегочными формами туберкулеза составляет 15–20 % от общего числа случаев заболевания [1].
Внелегочный туберкулез может поражать любой орган, включая плевру, кости и суставы, центральную нервную систему, желудочно-кишечный тракт, мочеполовую систему, область головы и шеи. Если врач не учитывает возможность появления туберкулеза вышеописанной локализации, то постановка диагноза может быть затруднена, что приводит к неадекватной терапии. В челюстно-лицевой области туберкулез встречается редко и может наблюдаться в глотке, в полости носа и околоносовых пазухах в различные возрастные периоды. Как правило, туберкулез в челюстно-лицевой области и глотке бывает вторичным и регистрируется при деструктивных и диссеминированных формах заболевания. Крайне редко туберкулез может носить изолированный характер.
Сообщения о туберкулезном поражении челюстно-лицевой области встречаются достаточно редко как в отечественной, так и в зарубежной литературе [6–8]. В зарубежной литературе до 1933 года было описано 26 случаев туберкулеза околоносовых пазух [9]. Д. Мейерсон наблюдал одного пациента, страдающего данной патологией в течение 5 лет [10]. На сегодняшний день в литературе описано 38 случаев синусита туберкулезного генеза [11]. Двадцать из этих случаев были описаны Д.В. Глейтсманом в обзоре еще в 1907 г. Он отметил, что в большинстве случаев туберкулезный синусит является вторичным, происходящим из легочного или дополнительного внелегочного источника и может распространяться либо непосредственно через дыхательные пути, либо через лимфу или кровеносные сосуды. Только в трех случаях, описанных Д.В. Глейтсманом, туберкулезный процесс изолированно регистрировался в верхнечелюстной пазухе без признаков туберкулеза в других органах. Считается, что туберкулезом может поражаться любая околоносовая пазуха, но чаще верхнечелюстная. Первичный туберкулез одной верхнечелюстной пазухи также описал В.В. Абрамов в 1939 году [10].
Симптомы туберкулезного поражения околоносовых пазух не специфичны и нередко могут быть схожи с риносинуситами другой этиологии [1–5]. Больные с туберкулезным поражением верхнечелюстной пазухи чаще всего предъявляют жалобы, характерные для хронического воспаления [10]. В наблюдении В.П. Шилова [7] пациентка жаловалась на постоянные гнойные выделения из правой половины носа со зловонным запахом, головную боль, преимущественно справа, ощущение распирания правой половины лица. Риноскопически: носовые ходы широкие, слизистая оболочка бледная, атрофичная, в нижнем носовом ходе покрыта корками. Носовые раковины атрофированы, под средней носовой раковиной определяется гной. По данным Page и Jash [8], у больной с туберкулезом носа и левой верхнечелюстной пазухи при передней риноскопии была выявлена полипозно-измененная слизистая оболочка в обеих половинах носа. При наличии деструкции стенок пораженного туберкулезом синуса он может симулировать новообразование [1].
Ввиду редкости такого проявления изолированного туберкулеза приводим собственное наблюдение поражения верхнечелюстного синуса.
Больная М., 27 лет поступила в ЛОР отделение Национального госпиталя 29.09.2016 г. с жалобами на затруднение носового дыхания и слизисто-гнойное отделяемое через левую половину носа, припухлость щеки слева. При риноскопии в полости носа, на фоне слизисто-гнойного отделяемого визуализируются бледного цвета патологические изменения по типу грануляционной ткани. Латеральная стенка полости носа слева, частично не прослеживается, а частично выбухает в полость носа в виде полуовала. Отмечается припухлость и болезненность при пальпации мягких тканей щеки слева. Носоглотка, ротоглотка и уши без особенностей. На рентгенограмме органов грудной клетки и средостения очаговых и инфильтративно-воспалительных изменений не выявлено. Со стороны лабораторных данных без патологических изменений.
29.09.2016 г. была произведена мультисрезовая спиральная компьютерная томография челюстно-лицевой области. В верхнечелюстной пазухе, передних, средних клетках решетчатого лабиринта и лобной пазухе слева определяется гетерогенное патологическое содержимое, КТ-плотностью от +21,7 ед.Н. до +39,0 ед.Н., с четкими контурами, максимальным размером до 62,0х48,0 мм в поперечнике, на фоне которого визуализируются очажки кальцинации, а также неполностью лизированные костные фрагменты. Определяется остеодеструкция нижних отделов всех стенок верхнечелюстной пазухи, клеток решетчатой кости, а также передних отделов медиальной стенки орбиты слева. Остеодеструкция носит смешанный характер за счет инфильтративного остеолизиса и атрофии от давления. Частично сохранные стенки верхнечелюстной пазухи слева утолщены, в сравнении с контрлатеральной стороной (остеопериостоз). Через вышеперечисленные костные дефекты патологическое содержимое распространяется в одноименную полость носа, мягкие ткани щечной области, ретромаксилярное пространство, а также в передне-медиальные отделы орбиты. Носовая перегородка искривлена вправо. Носоглотка и другие околоносовые пазухи без особенностей.
Заключение: КТ-данные за гетерогенное остеодеструктивное объемное образование околоносовых пазух слева с интраорбитальным распространением (новообразование?). Описанные изменения представлены на рис. 1–2.
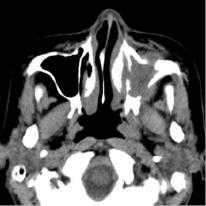
Рис. 1. На аксиальном КТ-срезе определяется объемное образование, вызывающее остеодеструкцию по смешанному типу всех стенок верхнечелюстной пазухи слева
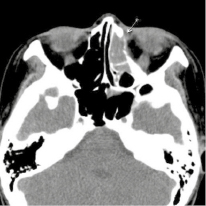
Рис. 2. На аксиальном КТ-срезе выявляется патологическое содержимое в клетках решетчатого лабиринта слева с остеодеструкцией передних отделов медиальной стенки орбиты слева
21.10.2016 г. под эндотрахеальным наркозом была произведена левосторонняя гаймороэтмоидотомия. Объем левой верхнечелюстной пазухи составляет 12–14 см. Пазуха выполнена неоднородным патологическим содержимым. Медиальная стенка верхнечелюстной пазухи частично отсутствует, сообщается с полостью носа. В углах верхнечелюстной пазухи визуализируется умеренное количество ткани белесовато-серого цвета, творожистой консистенции, легко отделяется костной ложкой от стенок. Все патологическое содержимое удалено до здоровой кости. В полости носа также определяется патологическая ткань по типу инфекционной гранулемы. Вскрыты клетки решетчатой кости, которые также очищены от патологического содержимого. Весь удаленный во время операции материал отправлен на патоморфологическую верификацию. Произведена левосторонняя тампонада носа. Тампоны удалены на 2 сутки.
Микропрепарат: при гистологическим исследовании удаленного во время операции материала определяются множественные фрагменты некротических тканей с кровоизлияниями. Среди них обнаружены элементы слизистой оболочки, а также отёчной фиброзной ткани с формированием классических туберкулезных гигантоклеточных гранулём: в центре такой гранулёмы имеется очаг казеозного некроза, окруженный по периферии валом из эпителиоидных клеток и лимфоцитов с примесью макрофагов. Между эпителиоидными клетками и лимфоцитами располагаются гигантские клетки Пирогова – Лангханса. Также имеются эпителиоидноклеточные специфические гранулёмы. Заключение: полученная картина соответствует туберкулезу (рис. 3).
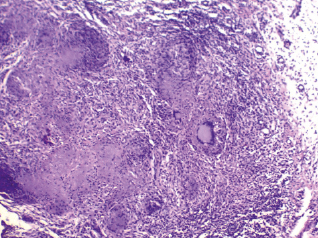
Рис. 3. Микроскопическая картина туберкулеза верхнечелюстного синуса. Окраска гематоксилином и эозином. Ув. 100
Консультация фтизиатра: учитывая данные гистологического исследования, пациента необходимо перевести в специализированную клинику для получения специфической терапии. Дальнейшее наблюдение и лечение проводилось в Национальном центре фтизиатрии. Пациент получала специфическое лечение в интенсивной фазе: изониазид, рифампицин, паразиамид этамбутол продолжительностью 3 месяца. В поддерживающей фазе: изониазид и рифампицин 5 месяцев, согласно рекомендациям ВОЗ для нерезистентных форм микобактерии туберкулеза. После проведенной терапии эндоскопический осмотр показал, что стенки постоперационной полости эпителизированы.
Особенностями данного наблюдения являются:
1) редкая локализация изолированного туберкулеза в околоносовых пазухах;
2) смешанный характер остеодеструкции пораженных стенок пазух с наличием остеопериостоза сохранившихся стенок, что может свидетельствовать о хроническом воспалительном процессе;
3) клинико-томографическую картину туберкулеза легко можно спутать с опухолевым поражением;
Проведенное хирургическое вмешательство по удалению изолированного туберкулеза околоносовых пазух и обеспечение адекватной специфической противотуберкулезной терапии позволило нам добиться излечения больного.
Читайте также:


