Карантин в туберкулезной больнице


Во власти стереотипов
Туберкулез, как отмечают во Всемирной организации здравоохранения, — одна из десяти ведущих причин смертности в мире. Передается заболевание воздушно-капельным путем. Для инфицирования достаточно даже незначительного количества бактерий. Долгое время считалось, что туберкулез грозит разве что бездомным, заключенным и другим категориям людей, чья жизнь связана с многочисленными лишениями, а также тем, кто с ними контактирует. Врачи уверяют, что сегодня картина изменилась. Многие факторы, провоцирующие заболевание, знакомы большинству жителей мегаполиса: неправильное питание, стресс, эмоциональные и физические нагрузки. В сочетании с ослабленной иммунной системой риск возрастает в разы.
Несмотря на то что в целом за последние десять лет эпидемиологическая обстановка в России улучшается, количество заболевших всё еще велико, более того, появляются и новые риски распространения туберкулеза.
— Несмотря на устоявшийся в обществе стереотип — заболевание характерно для всех слоев населения. Одна из основных причин распространения болезни — отказ от прививок. Отказ от вакцинации БЦЖ в 2019 году даже был включен в список глобальных угроз здоровью человечества. Помимо этого, переносчиками туберкулеза и других инфекционных заболеваний зачастую являются эмигранты, каждый пятый из которых ни разу не проходил вакцинацию, — считает Юлия Кочанова, врач-терапевт ФНКЦ ФМБА России.
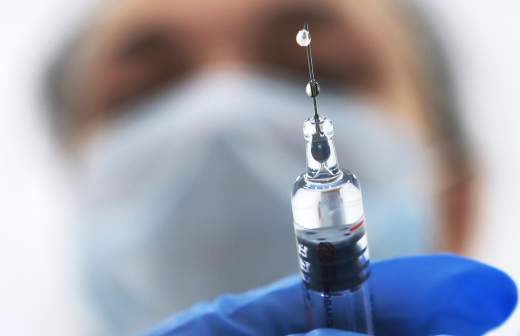
Несмотря на то что угроза на самом деле вполне реальна, поверить в то, что она может коснуться лично тебя, всегда сложно. Особенно если учесть, что симптомы у туберкулеза ярко не выражены.
Художница Полина Синяткина об этой болезни почти ничего не знала до 2015 года.
— Мне было 25, и я начинала заболевать. Симптомы были вполне обычные: кашель, температура, потливость по ночам, утомляемость. Естественно, я ходила по врачам, мне ставили гайморит, синусит, периодически назначали разные антибиотики. Никто даже подумать не мог, что у меня туберкулез, — вспоминает девушка.

Такие истории — вовсе не редкость. При жалобах пациента на плохое самочувствие непрофильный специалист редко заподозрит именно туберкулез.
— Злую шутку играет всё тот же стереотип. Не всегда врачу приходит в голову провести диагностику на туберкулез, когда он видит пациента, у которого всё благополучно. Я работаю в федеральном центре, и часто люди приходят к нам уже со сложными случаями. Упоминают, что были у разных врачей, но несколько месяцев им не могли поставить диагноз. А если речь идет о недавно родивших женщинах, то им в поликлиниках могут просто отказаться проводить флюорографию, ссылаясь на приказ еще советского времени, в котором говорится, что кормящим женщинам без показаний флюорографию не выполняют. Хотя недавно родившие женщины входят в группу риска, — рассказывает Ольга Бережная.
Помимо недосмотра врачей, осложнить своевременную постановку диагноза могут и сами особенности проведения скрининга.
— Конечно, где-то имеет место халатность, но нужно учитывать и то, что флюорография — самый распространенный, но все-таки не самый эффективный способ выявления туберкулеза. Она может просто не показать это место. Плюс нужно понимать, что ее проводят раз в год. За это время туберкулез вполне может появиться. Но у любого скринингового метода есть свои ограничения, нельзя же делать флюорографию каждый месяц, — объясняет специалист.
Если в государственных учреждениях медосмотры проводятся хотя бы регулярно, то в отношении частных компаний, индивидуальных предпринимателей и фрилансеров нельзя быть уверенным и в этом. Обязать человека пройти флюорографию по закону проблематично, а надеяться на сознательность граждан в условиях полного отсутствия информации о заболевании еще сложнее.
Определенную помощь в выявлении туберкулеза сыграла паника на фоне коронавируса. Часть тех, кто давно откладывал поход ко врачу, наконец-то на это решилась.
— Рост выявляемости связан с тем, что люди с кашлем, болью в грудной клетке и другими проблемами, которые носят уже хронический характер, пошли в больницы и поликлиники. Им выполняют рентгенологическое исследование или КТ (компьютерную томографию. — Ред.) и, если есть изменения, госпитализируют в больницу, где проводят диагностику. Если есть подозрение на туберкулез, то вызывают внештатного фтизиатра. Если он подтвердил туберкулез, то человека в срочном порядке переводят уже в противотуберкулезный диспансер или туберкулезную больницу, — поясняет врач-фтизиатр.
Плюс-минус
Этот принцип одинаково действует во многих странах. Например, так протекало лечение у Кристины Теряевой из Казахстана. О том, что у нее может быть туберкулез, девушка узнала при прохождении планового осмотра. Сейчас позади восемь месяцев лечения, большая часть которого проходила амбулаторно.
Кристина Теряева, Усть-Каменогорск:
Никакой угрозы для окружающих Кристина не представляет, и все в ее окружении это понимают.
— Наверное, мне повезло. Не было никаких проблем, хотя, начитавшись всего в интернете, я боялась, что от меня будут шарахаться, на работе никто не захочет общаться. Но люди отнеслись с пониманием. Когда я прихожу на работу, все улыбаются, обнимают, спрашивают, когда уже выйду, — делится девушка.
Но так везет действительно далеко не всем. Анна Воронцова работала санитаркой в Детской городской больнице Святой Марии Магдалины Санкт-Петербурга. В какой-то момент у нее стала подниматься температура, потом появились слабость и кашель. Первое время и она, и окружающие ее врачи всё списывали на усталость. Подменять коллег Анне приходилось не раз. Но время шло, а ситуация не улучшалась. Когда в очередной раз сделали флюорографию, то возникло подозрение на туберкулез.
Анна Воронцова, Санкт-Петербург:
Это было как гром среди ясного неба. На тот момент у меня нашли что-то вроде опухоли. Поместили в туберкулезную городскую больницу, и с этого момента, 8 марта 2017-го, начался мой ад. Врачи долго не могли определить, что со мной. Стоял вопрос: онкология или туберкулез? Буквально перед операцией пришли анализы — туберкулез. Мне сделали операцию — резекцию верхней правой доли легкого, я перешла на четвертый режим химиотерапии, потому что была устойчивость. Пролежала в больнице практически год и вышла с целым набором осложнений. Почти оглохла на левое ухо, слышу на 30%, у меня до сих пор не проходит кашель и температура, постоянная боль в суставах.
Но медицинские сложности — не единственные, с которыми столкнулась Анна. Болезнь оставила заметный след не только на организме, но и на личной жизни.
— Со мной остались только сын и родная сестра, которые меня не боялись и не боятся. Муж, когда я попала в больницу, сразу подал на развод. Ни о какой поддержке не было и речи. Он белорус, дочь тоже гражданка Белоруссии. Теперь вижу ее один-два раза в год, а так общаемся по WhatsApp. Когда приезжаю в Минск забрать ее, меня даже на порог дома не пускают, родители мужа смотрят на меня, как на ничтожество. Предоставляю мужу справку, что рентген хороший, и снимаю гостиницу до вечера, чтоб дождаться поезда, — рассказывает Анна Воронцова.
Мы, люди, перенесшие туберкулез, — бомба замедленного действия, точно не знаем, когда у нас будет рецидив. Он никак себя не выдает до того момента, как ты в очередной раз не сделаешь снимок. Ведь и слабость, и повышенная температура — мое обычное состояние. Каждый раз, когда дочь находится со мной, нервы напряжены до предела. Она может покашлять из-за простуды, но первая мысль — я заразила.
На самом деле, уверяют врачи, глобально на рецидивы приходится не более 10% случаев, и чаще всего связано это с несоблюдением рекомендаций специалистов. Но часто следовать им у излечившихся просто нет возможности. На период лечения государство предоставляет больным ряд льгот: больничный лист от 9 до 12 месяцев с гарантией сохранения рабочего места, пособие по социальному страхованию, бесплатное лечение, санаторий с оплатой проезда к месту лечения и обратно.
На деле же всё работает не так гладко.
Анна Воронцова, Санкт-Петербург:
«Лекарства действительно мне оплачивали. Путевки получаю с боем, и то билеты в Геленджик я должна купить сама. Устроиться на работу просто невозможно. Ни одно предприятие не берет такого сотрудника. Мне интересно только официальное трудоустройство, потому что нужна гарантия больничного, отпуска, они мне необходимы. Но все видят справки из тубдиспансера и психоневрологического диспансера, где из-за депрессии я тоже стою на учете, и идут отказы. Меня не берут ни уборщицей, ни кассиршей в магазин. Фактически меня, в мои 44 года, содержит сын. Только он вытащил меня из этого ада.

Управу на работодателей найти практически невозможно, поясняет медицинский юрист Андрей Бендер.
— Работодатели вполне могут запрашивать справку из тубдиспансера. Им достаточно внести ее в список пакета документов. Особенно это просто сегодня, в условиях карантинов. Более того, работодатели сегодня стали грамотнее. В официальном отказе такую причину никогда не укажут, это же было бы ущемлением. Мне знаком всего один случай, когда удалось добиться компенсации через суд. У нас в Омске молодой человек, устраиваясь на работу, сообщил, что он — нетрадиционной сексуальной ориентации, и тогда ему отказали. Он выиграл суд, взыскал моральный вред, но это единственный случай за пять лет, — рассуждает эксперт.
Не дыши
Негативные последствия от замалчивания темы ощутят на себе все, уверяют врачи. Кто-то так и не узнает, что он в группе риска, кто-то не проведет своевременную диагностику, а кто-то, оставшись один на один с бедой, не справится с нервным напряжением и не сможет пройти лечение до конца.

— Мне кажется, санитарно-просветительская работа просто необходима. Притом в актуальном виде, а не плакаты, которые видят только посетители поликлиники. Информация должна быть доступна всем гражданам. О важности обследования, о правилах общения с больным. Способы, которые не допустят распространения заболевания в очагах инфекции, в семье, например, есть: от гигиенических процедур до противотуберкулезных препаратов для контактных лиц. Но опять-таки всё это важно объяснять, — уверена Ольга Бережная.
Пока чаще всего такую миссию берут на себя в частном порядке сами больные и врачи. Ольга Бережная, например, создала аккаунт в Instagram, где развенчивает мифы о туберкулезе и отвечает на популярные вопросы. Сами пациенты нередко создают чаты в социальных сетях, чтобы поддерживать друг друга. Но широкого охвата это пока не обеспечивает.
Необходимость внести свой вклад в освещение темы туберкулеза ощутила во время лечения и Полина Синяткина. Информационный вакуум, который образовался тогда вокруг девушки, стал отличной средой для распространения страхов и мифов.

К счастью, рядом с девушкой были близкие люди, которые, несмотря ни на что, ее поддерживали. Но Полина много раз становилась свидетелем проявлений стигмы. Пациенты старались скрыть свой диагноз. Им проще было сказать, что у них воспаление легких и даже рак, но ни в коем случае не туберкулез. По мере того как художница шла на поправку, эта ситуация волновала ее всё больше.
Полина Синяткина, Москва:
Тогда было решено организовать выставку. Это вызвало настоящий информационный взрыв. Как говорит Полина, ее случай — исключение. Ей туберкулез только помог в работе — она наконец-то нашла свое дело. Стала разговаривать о болезни на языке искусства.

Туберкулез – инфекционное заболевание, сопровождающееся поражением легких, а иногда и других жизненно важных органов. К сожалению, современная медицина не в состоянии полностью избавить от этого недуга. Дезинфекция при туберкулезе должна проводиться не менее чем один раз в неделю во всей квартире, в очаге инфекции – каждый день.
Туберкулез – инфекционное заболевание, сопровождающееся поражением легких, а иногда и других жизненно важных органов. К сожалению, современная медицина не в состоянии полностью избавить от этого недуга. Больной вынужден всю жизнь принимать препараты от туберкулеза, которые лишь устраняют его симптомы. Болезнь очень опасна, так как передается воздушно-капельным путем.
• находясь в одном помещении с больным и не проводя никаких методов обеззараживания;
• пользуясь посудой больного;
• пользуясь постельным бельем, одеждой или полотенцем больного.
При открытой форме туберкулеза человек становится на диспансерный учет. Пока болезнь не перейдет в закрытую форму, он не покидает квартиры или стационара. Кроме больного, в жилище могут находиться здоровые члены семьи. Чтобы они не заразились, следует проводить обеззараживание помещения. Дезинфекция при туберкулезе должна проводиться не менее чем один раз в неделю во всей квартире, в очаге инфекции – каждый день.
Общие принципы дезинфекции
Существуют определенные режимы дезинфекции.
Если больной находится в изоляторе, сотрудники больницы проводят противотуберкулезную обработку помещения или объясняют, как это сделать самостоятельно.
Пациента необходимыми средствами:
• дезинфицированным постельным бельем;
• растворами для дезинфекции;
Когда больной лечится дома, в очаге туберкулеза текущую дезинфекцию проводит он сам или члены его семьи. Первое, с чего следует начать, – это изоляция. Особенно она необходима, когда в доме есть маленькие дети:
• у больного должна быть собственная комната. За неимением таковой, инфицированному туберкулезом человеку необходимо выделить отдельную кровать, тумбочку или шкаф для одежды, стол, посуду, плевательницы и другие вещи индивидуального пользования;
• отгородить часть комнаты шторой из легко моющейся водоотталкивающей ткани. Посуда и плевательницы больного моются отдельно;
• вещи также стираются отдельно;
• возможно, будет необходим небольшой ремонт, а именно замена обычных обоев на моющиеся, покраска стен;
• из очага инфекции следует убрать ковры и любые другие предметы, собирающие пыль;
• на мебель нужно надеть специальные чехлы из легко моющейся ткани.
Проводится не менее чем два раза в год при туберкулезе открытой формы и всегда после смены больным места жительства и работы. Для дезинфекции посуды понадобится отдельный умывальник. Если его нет, целесообразно использовать таз. Вода после мытья должна выливаться в туалет. Кроме этого, заключительная дезинфекция при туберкулезе имеет другие правила:
• пол нужно вымыть с раствором хлорной извести или соды;
• мебель обрабатывают щетками, смоченными в растворе хлорной извести;
• стены обрабатываются путем орошения раствором хлорной извести на высоту 1,5 метра;
• плевательницы. Содержимое заливается раствором ДГТСК или хлора, затем жидкость сливается в унитаз, сама плевательница окунается в соляную кислоту и лежит там 30 минут, затем кипятится;
• одежда стирается в режиме кипячения с обычным порошком или складывается в мешки и сжигается;
• посуда. Остатки пищи обрабатываются раствором гипохлорита кальция и сливаются в унитаз. Тарелки, ложки чашки на полчаса окунаются в раствор хлорки, затем кипятятся.
Какими средствами нужно пользоваться?
Самыми распространенными средствами для проведения дезинфекции при туберкулезе являются:
2. Гипохлорит кальция технический – порошкообразное вещество белого цвета с резким запахом. Его нужно разбавить водой, чтобы получить дезинфицирующий раствор.
• заключительная дезинфекция в очагах туберкулеза не проводится в помещении, где есть люди, а тем более дети. Это объясняется тем, что средства дезинфекции при туберкулезе с хлором могут вызывать аллергию и даже обжечь дыхательные органы. Потому во время обработки квартиры ее жильцы должны выходить на свежий воздух или хотя бы на балкон;
• проведение дезинфекции в очаге заражения обязательно должно проводиться человеком, одетым в специальную форму, которая состоит из халата, колпака, перчаток, защитной маски.
Указанные средства обычно применяются следующим образом:
1. При обработке стен 0,2% раствор хлора (2 мг на 1 литр воды) помещается в распылитель, затем брызгается на стены.
2. Для обработки мебели следует приготовить 1% раствор хлорной извести (10 мг на 1 литр воды) или 3% (30 мг на 1 литр воды) раствор ДТСГК. Следует помнить, что эти два средства не подойдут для мягкой мебели.
3. Для ежедневной уборки подойдет раствор соды в соотношении 100 мг на 10 литров.
4. Для обработки посуды следует использовать раствор хлора 5%, горячий 2% раствор соды.
Кроме вышеуказанных веществ, эффективны следующие методы:
2. Сжигание мусора.
3. Влажная уборка.
4. Проветривание помещений.
5. Изоляция больных от здоровых членов семьи.
6. Борьба с насекомыми.
Последний пункт очень важен, так как мухи, постельные клопы и тараканы могут быть переносчиками болезни. Для устранения насекомых подойдет Дихлофос или другие, более эффективные средства.
Где бы ни находился больной, он, его члены семьи или санитары должны следить за гигиеной помещения:
• влажная уборка в очаге заражения проводится не менее чем один раз в день. Для мытья пола и протирания мебели, как правило, используется раствор соды;
• не менее одного раза в год хлоркой обрабатываются мебель, стены и посуда;
• проветривание помещения нужно проводить как можно чаще. В жаркую погоду окна должны быть открыты все время, на них желательно установить антимоскитные сетки. Проветривание проводят сразу после мытья пола, оно должно длиться 40-60 минут;
• одежда больного должна меняться и стираться как можно чаще. Человек, выполняющий эти действия (если это не сам больной), должен носить марлевую повязку.
Игнорируя последний пункт, здоровый человек рискует заразиться.
Какие меры принять, если заболевание произошло в рабочем коллективе?
Так как болезнь очень заразна и нередко заканчивается летальным исходом, больные не имеют права работать в медучреждениях и детских садах, да и в другие места их не берут. В зависимости от тяжести заболевания, людям предусмотрены льготы и небольшие пособия по инвалидности.
Если случилось так, что случай заболевания произошел в рабочем коллективе, то необходимы следующие действия:
1. В первую очередь руководитель должен позаботиться об отправке подчиненного на больничный отпуск или его отстранении от работы.
После того как человек уходит, его рабочее место обрабатывается средствами с содержанием хлора.
2. Шкафчик с вещами протирается раствором хлора, а сами вещи складываются в мешок и либо выкидываются, либо отдаются больному.
3. Если у рабочего была форма, она кипятится в растворе хлора или соды, затем ее можно передать новому сотруднику. Пред надеванием спецовка тщательно проглаживается утюгом с двух сторон. Но лучше ее сжечь.
В зависимости от характера работы требуются дополнительные меры:
• проверка других рабочих на наличие болезни;
• отстранение и их от работы в случае необходимости;
• дезинфекция всех помещений, где часто находился больной, и вещей, с которыми он контактировал.
Если местом работы были: школа, детский сад или другие учреждения с детьми, то их закрывают на карантин.
Если описанные правила были проигнорированы, то возможны негативные последствия:
1. Риск заражения всех членов коллектива повысится. Если меры дезинфекции не были проведены, руководству грозит серьезный штраф, а халатному работнику, не выполнившему дизинфекцию, – увольнение.
При условии, что есть доказательства обвинения.
2. Когда бездействие повторилось неоднократно, и в результате кто-то заболел туберкулезом, потерпевший имеет право подать в суд.
3. Если это произошло в детском саду, и туберкулезом заразился ребенок, то заведующего могут привлечь к уголовной ответственности. В случае если распространитель болезни (няня, воспитательница) скрывал наличие болезни, то заведующий не привлекается к ответственности.
Правда, у пострадавших обязательно должны быть доказательства причин заражения:
• не была проведена обработка помещений (фото, видео);
• распространителя болезни вовремя не отстранили (документы, фото, видео) и т.д.
Говоря о дезинфекции при туберкулезе, важно понимать, что от качественного ее проведения зависит не только здоровье человека, но и предупреждение эпидемии заболевания, а значит, и спасение многих жизней.
Третья неделя карантина. Украинская медицина сейчас нацелена, в первую очередь, на противодействие коронавирусу. Однако миллионы пациентов продолжают свою личную борьбу: с онкологией, ВИЧ/СПИД, сахарным диабетом, туберкулезом, наркозависимостью, болезнями сердца, различными формами аллергии, рассеянным склерозом, почечной недостаточностью и другими болезнями. Их лечение тяжелое и длительное, и что самое важное — его нельзя прерывать даже во время карантина. От этого зависят жизни.
Hromadske собрало мнения благотворителей, медиков и самих пациентов о том, достаточно ли делает сейчас государство, чтобы обеспечить качественное лечение, с какими проблемами они чаще всего сталкиваются во время карантина, чего боятся и что хотели бы изменить.
Онкология
Пациенты, которые борются с раком — одна из наиболее уязвимых сейчас групп. По информации Минздрава, ежегодно около 140 тысяч украинцев впервые узнают о том, что у них есть онкозаболевания. Сейчас на учете почти один миллион человек с онкологической патологией, которые успешно прошли лечение и находятся в ремиссии.
Врач написала для Марины справку о том, когда у нее должен быть следующий сеанс химиотерапии, — чтобы та могла показать ее на блокпосту.
Она говорит, что обратиться за помощью в местные винницкие больницы сейчас не может, потому что они не работают с определенными препаратами. К тому же некоторые из них закрываются — в Виннице зафиксировали случай Covid-19 у врача Подольского центра онкологии.
Также есть проблемы с закупками лекарств для онкобольных, которые сейчас обостряются. В том числе, из-за перемен в руководстве Минздрава и внутренних скандалов.
Елена Жужа также объясняет: чем дольше препарат производится, тем сложнее его доставить. Даже когда объявят тендеры, проходит время на заключение договоров, только после этого победитель начинает производство, затем процедура доставки — все это лучше планировать заранее, чтобы успеть до конца бюджетного периода.
Помогают онкопациентам благотворительные организации и волонтеры.
Например, Инесса Матюшенко, глава ОО Cancel/R, призывает становиться донорами, которых в настоящее время катастрофически не хватает Национальному институту рака.
Наталья также рассказывает, что львовские больницы продолжают оказывать помощь онкопациентам в полном объеме, однако отделения закрыты для посещения, все плановые операции, которые можно было отложить, — отложены. Проблема с закупками, по ее мнению, является перманентной, но сейчас они со всем справляются.
ВИЧ и СПИД
В феврале 2020 года в Украине официально зарегистрировано 1586 новых случаев ВИЧ-инфекции, у 465 пациентов диагностирован СПИД, а 192 человека умерли от СПИДа.
Люди, живущие с ВИЧ, пожизненно получают антиретровирусные препараты и не могут прерывать свое лечение.
Валерия говорит, что ей сейчас очень тяжело психологически — прежде всего, из-за понимания, что мировая система закупок и поставок сейчас дает сбои, а все препараты — импортные.
Информационная гигиена не менее важна, чем личная. Мы работаем даже в условиях карантина и заботимся о новостях, которые вы получаете! Поддержите нас на Спильнокоште! Поддержите независимую журналистику
Сахарный диабет
Дети Максима родились во время войны. Они жили в прифронтовом Зайцево под обстрелами. Во время одного из них дочь Настя очень испугалась. После этого у девочки начались психологические проблемы: она замкнулась в себе, боялась военных и тяжелой техники, часто капризничала. Через некоторое время попала в реанимацию, где врачи поставили диагноз: сахарный диабет. Единственная помощь от государства, которую получает семья, — пенсия по инвалидности и бесплатный инсулин. Максим говорит, что в условиях карантина получают лекарства без перебоев.
Однако так везет не всем. По инициативе Людмилы Петренко из Международной диабетической ассоциации Украины, пациенты и главы 16 общественных организаций написали письмо руководству государства о ситуации с лечением сахарного диабета на время карантина. Они пишут:
«С марта 2020 мы получаем многочисленные обращения от пациентов, поскольку аптеки отказываются предоставлять им жизненно необходимые лекарства или дают такие малые дозы, которые абсолютно неэффективны для компенсации сахарного диабета.
Рассеянный склероз
Дмитрий Полищук из Киева болеет легкой формой рассеянного склероза с 2017 года. Благодаря дорогим лекарствам (моноклональные антитела), он может держаться в ремиссии.
Дмитрию нельзя прекращать лечение, а препарат, который он принимает, подавляет иммунную систему. Поэтому он переживает еще и потому, что оказался в группе риска коронавируса.
Туберкулез
По данным Центра общественного здоровья, на конец марта 2020 года лечение получают около 17 тысяч пациентов с туберкулезом.
Из них значительное число пациентов во время амбулаторного лечения ежедневно посещали больницы, чтобы получить препараты. Сейчас противотуберкулезные больницы открыты, однако вход ограничен, чтобы минимизировать контакт.
Люди на амбулаторном лечении получают терапию на определенный период времени. Но в случае прерывания лечения может сформироваться устойчивость микобактерии к лекарствам, а это уменьшит шансы на выздоровление.
По рекомендациям Центра общественного здоровья, которые соответствуют позиции Всемирной организации здравоохранения, контроль за лечением должен происходить по видеосвязи. Также рекомендуют проводить онлайн-консультации пациентов и психосоциальную поддержку.
Главврач скорой помощи в Петербурге Лев Авербах — о том, что делать, когда койки в больницах закончатся

В Петербурге могут закончиться больницы. В прямом смысле: некуда будет везти пациентов с инфарктами, инсультами и переломами, потому что одни стационары будут перепрофилированы для приема пневмоний, другие закроются на карантин из-за найденного коронавируса. К этому привела паническая тактика регионального Роспотребнадзора и Комитета по здравоохранению, заполнявших больницы здоровыми людьми. Что можно и нужно было сделать и не сделали, кто будет сдерживать эпидемию, как мы можем помочь врачам — объясняет член Ассоциации клиник Санкт-Петербурга, главврач частной скорой помощи Лев Авербах.
— Что происходит в Петербурге с больницами? Ощущение такое, что, кроме COVID, там в какой-то момент лечить ничего не смогут.
— Больницы, которые были перепрофилированы под прием пневмоний и ОРВИ, но не COVID, и больницы, которые не были перепрофилированы, одна за другой закрываются на карантин, потому что там у пациентов выявлен COVID. На карантине Александровская больница — тысяча коек, Святого Георгия — 580 коек, Вторая горбольница — 1200 коек, Введенская, Покровская — 700 коек. Переоборудовали областной кардиодиспансер и больницу Святой Евгении для приема пациентов с подозрением на коронавирусную инфекцию. С трудом держится Елизаветинская больница, это 1000 коек, теперь туда везут пациентов с пневмониями.
— А осталось что?
— Институт скорой помощи — 800 коек, Институт кардиологии им. Алмазова, его вряд ли перепрофилируют. Держится Мариинская больница. Городскую больницу № 15 могут перепрофилировать в любой момент. Держится больница Святителя Луки, Хирургический урологический стационар. Но могут закрыть Пороховскую, Железнодорожную, больницу Академии наук. Есть клиники при медицинских вузах, Военно-медицинская академия, психиатрические, туберкулезные, онкологические. В общем, еще есть некоторое количество. Но ведь и эпидемии в стране еще нет. Считается, что эпидемия наступает тогда, когда заболевает один процент от популяции.
Какие можно — перепрофилировали, в каких обнаружили COVID — там будут брать только подтвержденный COVID. Внутри больниц может получиться примерно так же, как на судне Diamond Princess: сначала заболели два человека, через какое-то время инфицирована оказалась половина пассажиров. И врачи у нас не все хорошо защищены. В Покровской больнице по этому поводу они даже пытались бунтовать. Если дальше так пойдет, мы можем остаться без врачей, они просто будут на карантине или могут заболеть.
— Разве такую ситуацию нельзя было предвидеть с самого начала? Если вы везете в больницу пациентов с недифференцированными пневмониями и ОРВИ, то рано или поздно у кого-то из них найдут COVID. В обычной больнице вирус может обнаружиться у человека с аппендицитом — и ее придется закрыть на карантин.
— Конечно, это можно было предвидеть. В Елизаветинской больнице, например, врачей предупредили: берите с собой комплекты белья, личные вещи, помните, что в любой момент вы можете оказаться на карантине, если его объявят.
— Так это только сейчас предупредили, да и то, насколько я понимаю, в одной больнице, по инициативе конкретного главврача. Почему три недели, две недели назад в Комитете по здравоохранению, в Роспотребнадзоре к такой ситуации не подготовились?
— Ну, видимо, не продумали, не просчитали. Не ожидали, что это будет так быстро развиваться. Не предполагали, что человек может попасть в больницу с инфарктом, а потом у него выявят еще и COVID, как это случилось в Александровской.

Боткинская больница в Петербурге. Алексей Даничев / Фото: РИА Новости
— Разве профессиональные организаторы здравоохранения и борцы с эпидемиями могут не просчитать таких вещей?
— Вероятно, не ожидали, что так будет происходить при еще небольшом количестве заболевших. Теперь, конечно, каждому пациенту, переступающему порог любой больницы, надо проводить тест на коронавирус. Занимает он 4–6 часов минимум. На это время пациента надо помещать в обсервацию.
— Технологически это возможно во всех больницах?
— Больницы хорошо бы поделить на отсеки — на корпуса, на части с различными входами, чтобы люди из разных секторов не контактировали. Но это надо было делать раньше. И это сложно: персонал, медсестры, лаборатория, материалы, инструменты и так далее, очень тяжело. Это требует сил, средств.
— А закрывать стационары-тысячники один за другим на карантин не тяжелее?
— Если бы медики были максимально защищены, то можно было бы хоть медицинский персонал не сажать на карантин.
— Приемные покои больниц оснащены боксами, через которые могут поступать пациенты с подозрением на инфекцию. Можно ли сейчас принимать всех больных только через такие боксы?
— Так и было всегда, когда скорая привозила в многопрофильную больницу инфекционного больного. Таких боксов в больницах по два, три или четыре. Но до сих пор это что были за инфекции? Кишечные, например, или какие-то другие, которые требовали лечения в стационаре, но не обладали такой контагиозностью, как COVID.
— То есть сейчас не получится выдерживать в боксах новых пациентов те 4–6 часов, пока не будет результата теста?
— В двух-трех палатах? Где взять в больнице места для всех больных, которых сейчас надо проверять? Город не остановился, люди продолжают болеть не только COVID.
Но ни одна больница, кроме Боткинской, толком не готова принимать инфекции.
Еще одну такую же должны были построить в Красносельском районе, но почему-то так и не построили. В Боткинской продумана вся логистика. Ну еще в детских инфекционных. Остальные по своей логистике просто не предназначены для лечения инфекционных больных. Поэтому сейчас с ними происходит то, что и должно было произойти. Заболеть могут и врачи, которые плохо защищены, и пациенты. А эпидемии, повторю, по-настоящему еще нет.
— А что они будут делать, когда эпидемия начнется?
— Вы неправильно ставите вопрос. Надо спрашивать не что они будут делать, а что мы будем делать. С ними-то понятно.
— Как раз с ними совсем непонятно, а мы зависим от них.
— Я не представляю, что они будут делать.
— Хорошо. А мы?
— И я повторю: как снизить нагрузку на здравоохранение, если уже очевидно, что на всех здравоохранения нашего может не хватить?
— Ну, во-первых, не обращаться на плановое лечение. Но это сейчас и так не получится. Практически все травматологические отделения, например в многопрофильных больницах, закрыли, пациентов с травмами принимает только НИИ травматологии и ортопедии Вредена. Поэтому главное, что мы можем сделать, — болеть дома и не обращаться в поликлиники, если нет тяжелого состояния. Не имеет значения, COVID или просто ОРВИ: сядь дома, обеспечь внутренний и внешний карантин и переболей, пока не исчезнут все симптомы.
Врач не нужен до момента, пока не начнутся одышка, дыхательная недостаточность, высокая температура, которая не снижается лекарствами.
— Оставайтесь дома, пока не станет поздно?
— Нет, не пока не станет поздно, но людям никто не разъяснил, что в очень многих случаях достаточно просто остаться дома и переболеть. Это и будет разгрузка медицины.
— А лечиться-то как? Как это узнать, если к врачу не обращаться?
— Во-первых, есть горячая линия. Во-вторых, лекарств от вируса, к сожалению, нет. И нет лекарств для профилактики. Нет никакой терапевтической помощи, неважно — COVID это, или ОРВИ, или грипп. Просто жди, пока выздоровеешь.
— Организаторы здравоохранения должны были объяснить это с самого начала. Вместо этого в Боткинской запирали здоровых людей, имевших возможные контакты с больными. Что еще могли сделать и не сделали?
— Есть такой маленький приборчик — пульсоксиметр. Стоит он где-то три тысячи рублей. Он показывает насыщение крови кислородом, сатурацию. Пользоваться им так же просто, как градусником, он надевается на палец. Признак нарастающей дыхательной недостаточности и, возможно, пневмонии — если сатурация падает. Если прибор показывает уровень 98–99 процентов — это нормально, если падает до 90–93 — есть повод вызвать врача. Но до падения сатурации к врачам можно не обращаться. То есть прибор вас сориентирует, до какого момента можно просто оставаться дома. Если, конечно, нет сопутствующих заболеваний.
— Сейчас люди это прочитают — и приборчики пропадут из продажи, как пропали маски.
— Так их и так давно раскупили, вы их не найдете.
— Зачем же вы о них рассказываете?
— Вы же спрашиваете, что можно было сделать месяц назад? Можно было их закупить и раздавать, предоставлять в аренду, волонтеры могли приносить их людям. Граница от момента, когда тебе просто тяжело дышать, до момента, когда кровь перестает насыщаться кислородом, достаточно длительная. И сейчас в больницах много пациентов, которых точно не надо было туда везти, они могли переболеть дома.
— Как можно без пульсоксиметра узнать уровень насыщения крови кислородом?
— Никак. Я просто говорю, как государство само могло бы снять нагрузку со здравоохранения: с помощью таких недорогих аппаратов.
— При уровне 90–93 уже пора ехать в больницу?
— Не обязательно, здесь можно отсечь еще один пласт пациентов, которые могли бы остаться дома. Есть еще один прибор — кислородный концентратор, в развитых странах его можно взять в аренду, как велосипед. Это небольшой аппарат, похожий на тепловентилятор, он включается в розетку, генерирует кислород из воздуха — и ты дышишь через маску. Наверняка в кино вы такие видели. Снижение уровня кислорода в крови можно компенсировать таким концентратором — дачей кислорода. И если сатурация восстанавливается, то тоже можно пока оставаться дома. Но опять-таки — при отсутствии сопутствующих заболеваний.

Фото: Алексей Даничев / РИА Новости
— Я не видела, чтобы у кого-то в квартире стоял собственный кислородный концентратор, как СВЧ-печка или мясорубка.
— Еще раз: я говорю о том, что можно сделать, чтобы снизить нагрузку на медицину. Если бы применялись такие методы, мы бы сейчас не говорили о переполненных, перепрофилированных или закрытых на карантин чуть ли не всех крупных городских больницах. Большинство пациентов могли бы побыть дома. Если кислородный концентратор восстанавливает уровень кислорода, больница не нужна. Вот когда сатурация перестает восстанавливаться, это тот момент, когда надо вызывать скорую.
— Видимо, раз нет терапии, то можно людям посоветовать профилактику? Витамин C, скажем, лошадиными дозами?
— Полная ерунда. Ну если очень хочется принимать витамины, то лучше витамин А. И то не из аптеки лучше, а с пищей.
— Как же? А иммунитет укрепить?
— Иммунитет надо укреплять в течение жизни: правильным питанием, физкультурой, гигиеной и так далее. А главное — прививки.
Любые прививки стимулируют и укрепляют иммунитет в целом. Все остальное — от лукавого.
— Можно ли начать сейчас разгружать больницы по такому принципу, о каком вы говорите: с пульсоксиметрами и концентраторами? Выписать всех, у кого показатели в порядке.
— Вряд ли. Городское здравоохранение уже так не рассуждает. Они сейчас хотят уже закупать аппараты ИВЛ. Уже в частные клиники прислали просьбу передать их в аренду городским больницам. То есть сейчас они думают, что будут делать, когда будет много тяжелых пациентов. Готовятся закупать ИВЛ, пишут, что готовы выделить любые деньги.
— Где сейчас можно купить аппараты ИВЛ? Насколько я понимаю, странам, где их производят, самим сейчас не хватает.
— В том-то и дело, что опоздали. Еще месяц назад, когда Италия еще не началась, аппараты ИВЛ можно было спокойно закупить. Срок поставки был месяца полтора, но можно было, наверное, поднажать и получить быстрее. А сейчас срок поставки — три месяца, а то и дольше.
— В Петербурге запускают завод, который будет выпускать много аппаратов ИВЛ.
— Меня тоже очень интересует этот вопрос. Все-таки маски пошить — не аппарат ИВЛ собрать.
— Маленькую проволочку, которая вставляется в маски, закупали только в Китае. Поставки прекратились, не стало проволочек — не стало и масок.
— Проволочку, хотите сказать, в России не производят?
— Не знаю, но вот так — все закупали их в Китае. Теперь нет проволочек — нет масок.
— Так их не только у нас нет, их во всех странах не хватает. В Америке тоже с проволочкой напряженка?
— Ну в Америке теперь маски есть, в Сербии, мы же туда отправили самолеты, вы знаете…
— Да-да.
— Если серьезно, то вопрос с масками — это какая-то паранойя. Маски на здоровых людях не помогают. Об этом говорит Всемирная организация здравоохранения:
маски — это для больных, чтоб они не заразили здоровых. Оставьте маски больным.
— В конце концов, хотят люди носить маски. Для самоуспокоения.
— Хотят — пусть носят. Но маску еще нужно уметь носить. Ее нужно уметь снимать. Ее нужно уметь менять. И нужно уметь утилизировать. Надевать одну и ту же маску второй раз нельзя. Трогать переднюю поверхность маски руками нельзя, снимать надо так аккуратно, чтобы не коснуться передней поверхности. Если вы спустили маску на подбородок, надевать уже нельзя. Если вы сняли маску, ее надо сложить и правильно утилизировать. Если все-таки потрогали ее — мойте руки, а маску утилизируйте. Врачам еще сложнее: вышел из помещения, где принимал больных, — все средства защиты надо сменить. А их не хватает, в дефиците все. Кто готов все это выполнять?
— Боюсь, что никто. Если маску надо надевать на больного, чтобы он не заражал здоровых, то нельзя ли проблему приема пациентов в больницах, о которой мы говорили в начале, решить таким способом? Боксов не напасешься, поэтому всех поступающих в больницу держим в масках, пока не получим результат теста.
— Человека можно держать в маске, но ему нельзя связать руки, чтоб он ее не трогал. То есть за ним еще надо следить, чтоб он к маске не прикасался. Маски надо менять. Это сложно, почти невозможно.
— Ну не сложнее, чем отправлять потом на карантин всю больницу?
— Почему у нас так нельзя? Германия заболела на две-три недели раньше, чем Россия. Почему нельзя было перенять их опыт?
— Теоретически можно. Но знаете, вот на этот вопрос я бы не хотел дальше отвечать.
Читайте также

— Почему?
— Мне кажется, вы сами можете предположить ответ. Могу сказать только о себе. Когда в Европе началась эпидемия, я стал внимательно за этим следить. Почитал специальную литературу. Связался с врачами в разных странах. Проанализировал информацию. Что не понял — попросил специалистов объяснить. То есть вошел в тему.
— Сейчас в России есть какой-то шанс сдержать эпидемию, задержать, растянуть пик?
— Сдержать эпидемию? Только подвигом врачей. Если сравнивать ситуацию с войной, то — подвигом солдат, которые толком не подготовлены, не обучены, плохо вооружены, но идут в бой, не защищенные, в открытом поле. Их командование, которое всего этого не предусмотрело, не успело подготовить, потом получает ордена и должности. А подвиг совершают, страдают, закрывают амбразуру — рядовые. Почему в мирное время врачи должны совершать подвиг только оттого, что кто-то не обеспечил их необходимым?
Читайте также:



