Если плеврит туберкулезной этиологии покажет это диаскинтест
Иногда интересуются, что за прививка Диаскинтест. Но это не прививка, а тестовая проба. Диаскин тест показывает реакцию организма на туберкулез в неактивной или активной формах. Положительный результат на этот тест является абсолютным показанием к началу химиотерапии для предотвращения перехода заболевания в активную форму.
Диаскин тест — это такой иммунологический тест, при котором в кожу вводятся белковые аллергены (антигены) для выявления иммунного (интерферонного) ответа организма. Если ответ положительный, то, следовательно, иммунная система человека знакома с этими белковыми аллергенами. Это говорит о том, что человек либо инфицирован, либо находится в активной стадии болезни.

Тест на туберкулез проводят традиционным образом также как и все остальные пробы.
Диаскинтест делают на любую руку в области предплечья (пространство между запястьем и локтем). Если человек правша, пробу стараются ставить на левую руку (и наоборот, левше — на правую), как менее активную, чтобы минимизировать возможное внешнее механическое раздражение. Но бывают случаи, когда ставят Манту и Диаскин тест одновременно на разные руки. В общем, главное, чтобы человек не расчесывал место укола и не провоцировал раздражающую реакцию случайно.
Проба на туберкулез вводится специальным туберкулиновым шприцом с тонкой иглой внутрикожно.

Туберкулез — это инфекция, которая долгое время развивается скрытно и бессимптомно. Если вы имели даже единичный контакт с больным латентной формой этого заболевания, вы можете также заболеть.
Туберкулез, проявленный типичными симптомами — температурой, кашлем, снижением веса - сложно терапируемое заболевание. Если же его начать лечить в латентной фазе, то излечение всегда стопроцентное. Выявить заболевание на этой стадии без постановки аллергенных проб невозможно.
Диаскинтест делают так часто, как того требуют рекомендации министерства здравоохранения: проба ставится в обязательном порядке всем детям с 8 до 17 лет один раз в год.
При решении вопроса о том, как часто можно делать диаскинтест ребенку или взрослому, руководствуются следующими нормами:
После отрицательной пробы следующую можно делать через 2 месяца;
после проведения любой вакцинации — через месяц;
после перенесенных острых инфекционных заболеваний — через месяц.
Тем, кто состоит на учете у фтизиатра в противотуберкулезном диспансере, контрольную пробу ставят с частотой 1 раз в 3–6 мес.
Диаскинтест можно делать с возраста 1 год при получении положительной пробы Манту.
Никакой подготовки к анализу по диаскинтесту не требуется. Необходимое условие — отсутствие любых инфекционных заболеваний в течение месяца до и на момент постановки пробы.
Диаскинтест проверяют на 3 день после постановки.
Как оценить результат:
- Отрицательный (норма);
- Сомнительный (ложноположительный);
- Положительный.
Норма по диаскинтесту — полное отсутствие реакции: нет ни покраснения, ни припухлости (папулы).
Реакция на диаскинтест по дням не имеет существенного значения. Покраснение может возникнуть и в первый, и во второй день. Это не очень хороший знак, но вполне вероятна ложноположительная реакция.
Первая реакция может появиться через 6 часов после укола.

Результат диаскинтеста — это иммунный ответ организма. На интенсивность этого ответа влияет общий иммунный статус. Для человека, не находящегося в иммунодепрессивном состоянии, ответ на введенный аллерген при наличии латентной формы туберкулеза будет динамичным. Покраснение и появление воспалительной реакции в виде папулы возможно уже в первый день после проведения диаскин теста. В течение 72 часов реакция будет нарастать, показывая максимальный результат как у детей, так и у взрослых через 3 дня. Далее реакция начнет угасать, после чего правильную оценку провести не удастся.
Из видимых признаков нормой ( диаскин тест отрицателен) считается:
Таким образом, диаскин тест не должен быть с покраснением или папулой.
Тест может быть ложноположительным или сомнительным. Так классифицируется наличие покраснения без образования папулы.
При ложноположительном диаскинтесте человек должен быть направлен на дальнейшую консультацию в противотуберкулезный диспансер, где он сдает дополнительные анализы, флюорографию, а также проходит повторный диаскин тест через 2 мес.

Если у человека положительный результат диаскинтеста — то есть присутствует воспалительная папула любого размера — это значит, что такой человек инфицирован туберкулезной палочкой.
При положительном диаскинтесте у взрослого размер папулы не имеет значения, важен сам факт ее наличия. Для целей классификации были установлены условные размеры припухлости места укола:
- до 5 мм. — слабое;
- до 9 мм. — умеренное;
- более 10 мм. — выраженное.
Чем больше в организме возбудителя, тем больший размер имеет воспалительный процесс в месте укола.
Что делать, если диаскинтест положительный: необходимо лечение и постановка на тубучет в диспансере.
Логичный вопрос любого родителя: что делать дальше, если диаскинтест показал положительный результат. Потребуется провести дополнительные анализы для того, чтобы определить в латентной или в активной форме находится болезнь.
Никакого вреда или осложнений диаскинтест не несет. Входящие в его состав бактериальные фрагменты не вредны ни для ребенка, ни для взрослого.
Очень редко побочное действие диаскинтеста может проявляться в виде симптомов общей интоксикации:
- повышение температуры;
- недомогание;
- головная боль;
Это — нормальная реакция иммунитета на введение белкового препарата.
Гиперергической реакцией на диаскинтест называют положительный результат с образованием крупной папулы более 15 мм, раздражением и воспалением ткани вокруг нее.
Небольшой синяк после диаскинтеста не представляет опасности и считается нормальным побочным эффектом процедуры.
Диаскинтест имеет противопоказания:
- любые острые заболевания или в фазе обострения;
- кожные болезни;
- эпилепсия;
- аллергические состояния;
- вакцинация (в том числе и прививка БЦЖ) в течение 1 мес. до постановки пробы.
Простуда, ОРВИ, кашель и насморк относятся к острым инфекционным заболеваниям. Диаскин тест при этих симптомах ставить нельзя.
Аллергия на диаскинтест

Препарат содержит чужеродный белок. Поэтому он сам по себе является аллергеном. Диаскинтест может вызывать аллергию и аллергические реакции. Аллергические состояния являются противопоказанием для постановки пробы.
Помимо вышеперечисленных, иных противопоказаний, в том числе у детей, не имеется.
Чего нельзя делать после прививки диаскинтест:
- наносить на место постановки пробы моющие, косметические и парфюмерные средства;
- наносить на место укола любые лекарственные средства;
- тереть и чесать место укола;
- заклеивать пробу пластырем или перематывать бинтом.
Иначе можно получить покраснение в первых день и иметь неправильную оценку результатов.
Мочить руку после диаскинтеста не запрещено.
Можно. Но следует избегать попадания моющих средств на место пробы.
Нет никаких ограничений, которые бы накладывал в этом отношении Диаскин тест.
Нет никаких ограничений, связанных с рационом питания. Вы можете употреблять в пищу те продукты, которыми питаетесь обычно.
Диаскинтест может ошибаться, как и любая медицинская тестовая методика. Чувствительность данного метода — около 80%. Точность — почти 100%. Туберкулиновая проба Диаскинтест на порядок точнее, чем устаревшая Манту. Главным образом, того, что она не показывает положительную реакцию у лиц с приобретенным противотуберкулезным иммунитетом.
Поэтому туберкулинодиагностика Диаскинтест — самый достоверный и безопасный способ узнать, болен ли человек туберкулезом.
Стоимость процедуры 1000 р.
Прием педиатра 950 р.
Ежегодно 24 марта во всем мире проводится День борьбы с туберкулезом. Еще недавно в России туберкулез считался исчезающей болезнью, однако в настоящее время он все больше приобретает эпидемиологический характер.

О том, почему это происходит и как бороться с этим опасным заболеванием рассказала газете "Зеленоград сегодня" заведующая фтизиатрическим отделением зеленоградского филиала Московского научно-практического центра борьбы с туберкулезом Елена Коровина.
— Елена Валентиновна, как обстоит ситуация с туберкулезом в Зеленоградском округе?
— Ситуация в Зеленограде сохраняется достаточно напряженная, хотя заболеваемость и не превышает границу эпидемиологического благополучия. Ежегодно у нас заболевают от 70 до 100 человек. В основном это зеленоградцы, приезжие составляют порядка 15 человек. Когда мы выявляем случаи туберкулеза у приезжих, то стараемся или отправлять их домой, или долечивать здесь. Отмечались у нас и случаи смерти от туберкулеза, как правило, большинство умерших не обращались в диспансер, а анализ их медицинской документации показывает, что они иногда 5-7 лет не проходили флюорографического обследования. Хочу отметить, что мнение, будто туберкулезом болеют в основном граждане, ведущие асоциальный образ жизни — бомжи, алкоголики или наркоманы, неправильное. Ситуация смещается в другую сторону. По анализу тех, кто заболел, можно сказать, что более 30% из них — социально адаптированные, вполне благополучные работающие люди. То есть это люди, ведущие, по их мнению, правильный образ жизни, но, на мой взгляд как врача, это не совсем так. Они несвоевременно едят, плохо спят, много летают в самолетах в связи с командировками и получают нервные срывы. А нервный стресс сильно ослабляет иммунитет человека и способствует заболеванию.
— Какие группы населения наиболее подвержены риску заражения туберкулезом?
— Некоторые люди избегают флюорографии из-за боязни облучения.
— Доза облучения, получаемая пациентом во время флюорографического обследования, очень маленькая, всего 0,03 миллизиверта. Но зато за эти две секунды он может узнать не только о том, есть ли у него туберкулез, но и о наличии других заболеваний, к примеру остеохондроза или каких-то нарушениях в строении легких, сердца, о чем он и не догадывался.
— Каков инкубационный период от момента заражения до клинического проявления болезни?
— От момента заражения может пройти от двух месяцев до нескольких лет. Если в анамнезе был контакт с больным туберкулезом и если человек об этом знает, то ему тем более надо проверяться раз в год. Для взрослых это флюорография, для детей способ выявления туберкулеза — ежегодная реакция Манту. Это обязательное мероприятие не только в России, но и во многих других странах. Реакция Манту — это аллергическая проба на наличие в организме микобактерии туберкулеза. Сейчас у нас в туберкулезных учреждениях существует диаскинтест — это новый тест, который показывает, в каком состоянии находится микобактерия, не начала ли она размножаться.
— Насколько высока роль вакцинации в борьбе против туберкулеза?
— Я считаю, что она имеет колоссальное значение. Именно благодаря вакцинации прекратилось шествие туберкулеза по Европе и по многим другим странам, в том числе и по России, перестали умирать маленькие дети от генерализованных форм туберкулеза. Это большая победа. Но хотелось бы, чтобы в таком чистом и хорошо обеспеченном городе, как Зеленоград, дети совсем не заболевали даже малыми формами туберкулеза. Сегодня по существующему законодательству родители имеют право отказаться от любой прививки, в том числе и от БЦЖ. Это их право. Но при этом они должны понимать, что мы живем в мегаполисе и что ребенок за один день встречает иногда столько людей, сколько раньше дети не встречали, может быть, за всю свою жизнь. Поэтому возможность встречи с инфекцией очень высока, и нужно стараться защитить ребенка от этого страшного заболевания, которое часто приводит к инвалидизации. Туберкулез почек — это, как правило, инвалидизация человека, потому что он обычно выявляется уже на поздних стадиях заболевания. Туберкулез костей лечится, но очень долго — от года до двух, а то и до трех лет. Это не только психологическая травма для самого больного, ребенка или взрослого, но и травма организма, который мы не всегда можем восстановить. Иногда все это заканчивается оперативным лечением, и орган уже невосстановим. Поэтому не надо дожидаться, когда болезнь приобретет такую форму. Чем больше у нас будет отказов от прививок, тем больше у нас будет туберкулеза уже в недалеком будущем. Мы прогнозируем, что если люди вообще не будут прививаться, то в течение 10-15 лет мы получим картину начала прошлого века, кончится это плохо.
— Как можно попасть на прием к врачу фтизиатру? Где находится противотуберкулезный диспансер в Зеленограде?

Дата публикации: 14.10.2014 2014-10-14
Статья просмотрена: 1138 раз
Целью исследования явилось изучение диагностической эффективности специфической внутрикожной пробы с препаратом Диаскинтест ® (ДСТ) в дифференциальной диагностики туберкулёзного плеврита. Для реализации поставленной задачи были определены показатели специфичности и чувствительности пробы Манту и Диаскинтеста ® . Рассчитана предсказательная ценность положительного и отрицательного результатов для этих тестов и определена их диагностическая эффективность (точность). В результате исследования установлено, что использование препарата Диаскинтест ® позволяет благодаря его высокой диагностической эффективности (87,5 %) ускорить процесс проведения дифференциальной диагностики плевральных выпотов и снизить частоту гипердиагностики случаев экссудативных плевритов туберкулёзной этиологии.
Ключевые слова: Диаскинтест ® , проба Манту, туберкулёз, плеврит, плевральный выпот, синдром накопления жидкости в плевральной полости.
В настоящее время синдром плеврального выпота занимает существенную долю в общей структуре заболеваемости (3,8 %) и диагностируется примерно у 10 % больных пульмонологического профиля [12]. Данная патология характеризуется различным генезом и механизмами, что обусловливает признаваемые большинством российских и зарубежных авторов трудности дифференциальной диагностики рассматриваемого синдрома [3]. Между тем, решение данной проблемы крайне важно для выбора адекватной терапии. По информациии наиболее авторитетных пульмонологических центров, структура плевральных выпотов выглядит следующим образом: плеврит туберкулезного происхождения составляет 20–30 %, доля пара- и метапневмонических выпотов достигает 18–20 %, удельный вес кардиогенного гидроторакса — 30–40 %, а частота встречаемости выпотов другой этиологии соответствует 5–10 % [4].При этом отдельные авторы приводят аргументы в пользу того, что туберкулезный плеврит составляет не менее 50 % в структуре плевральных выпотов [9]. Ситуация осложняется тем, что клинические проявления туберкулезного плеврита аналогичны таковым при плевральных выпотах другой этиологии (вследствие злокачественных новообразований в легких или инфекционного процесса нетуберкулезной этиологии) [11], что определяет высокую значимость их этиологической диагностики, как важнейшей составной части дифференциальной диагностики синдрома плеврального выпота.
Верификация туберкулезного плеврита может достигаться обнаружением микобактерий туберкулеза (МБТ) при микроскопическом или культуральном микробиологическом исследовании плеврального экссудата или при морфологическом исследовании (обнаружение казеифицирующихся эпителиоидно-клеточных гранулем) биоптатов плевры. Однако, при наличии туберкулезных изменений в легких МБТ обнаруживаются в экссудате с помощью культурального исследования только в 10–35 % наблюдений [3], и для этого требуется достаточно длительное время (до 3 мес). Инфекционные гранулемы при гистологическом исследовании образцов определяются лишь в 56–82 % случаев (что предполагает использование высокотехнологичных инвазивных методов диагностики — торакоскопия или торакотомия с биопсией плевры) [10]. Кроме того, в процессе дифференциальной диагностики туберкулеза легких определенное значение имеет исследование методом полимеразной цепной реакции (ПЦР). Однако, исследование плеврального экссудата методом ПЦР значительно менее информативно, поскольку его чувствительность составляет только 17 % [17].
В значительной же части случаев диагностика туберкулезного плеврита основана только на клинических данных, что приводит к большому числу ошибок и длительным срокам диагностики, по данным некоторых исследователей частота ошибок достигает 30–40 % случаев [9].
Таким образом, очевидна актуальность своевременной диагностики и дифференциальной диагностики туберкулезного плеврита и в первую очередь с использованием методов быстрого определения этиологии выпота [12].
Одним из направлений оптимизации диагностики туберкулезной инфекции является использование антигенов, специфических для Mycobacterium tuberculosis [8, 14, 15, 18]. Антигены области различия 1 (RD1) были открыты Андерсоном в 1996 г. Расшифровка геномов разных видов микобактерий позволила выделить у Mycobacterium tuberculosis область RD1 (region of difference), которая отсутствует у Mycobacterium bovis и BCG-штаммов [12]. В этой области Mycobacterium tuberculosis кодирует синтез двух секреторных белков ESAT-6 (early secreted antigenic target) и CFP-10 (culture filtrate protein). На моделях зараженных туберкулезом животных установлено, что экспрессия белков ESAT-6 и CFP-10 связана именно с процессом размножения Mycobacterium tuberculosis. В 2004 году стали использовать тесты in vitro, основанные на определении γ-интерферона (IFN-γ), секретируемого Т-лимфоцитами инфицированного человека при контакте с ESAT-6 и CFP-10. Мета-анализ данных о применении тестов Quanti FERON-TB и T-SPOT.TB [13,16] показал, что у больных активным туберкулезом чувствительность данных тестов выше туберкулинового теста (проба Манту). Они гораздо реже давали положительные реакции у лиц неинфицированных и привитых BCG. Вместе с тем, основными их недостатками являются: значительная стоимость, потребность в оснащенной лаборатории, высокие требования к обработке крови с целью поддержания жизнеспособности клеток, а также внутривенные манипуляции при заборе крови. В связи с чем (недостаточная информативность традиционных методов исследования и трудоемкость в сочетании с высокой стоимостью тестов основанных на определении IFN-γ для этиологической диагностики экссудативного плеврита) в последнее время обсуждается диагностическая значимость некоторых специфических тестов, в том числе внутрикожной пробы с препаратом Диаскинтест ® (ДСТ).
В Российской Федерации впервые в мировой практике на базе двух рекомбинантных белков ESAT-6/CFP-10 разработан препарат Диаскинтест ® , предназначенный для постановки внутрикожной пробы. Техника постановки и учёта результатов данного теста (наличие и измерение папулы через 72 ч после реакции) идентичны пробе Манту, что делает использование удобным для медперсонала лечебных учреждений.
По информации разработчиков, ДСТ позволяет чётко дифференцировать иммунные реакции, обусловленные инфекцией M. tuberculosis, поствакцинальный иммунитет (БЦЖ) и неспецифические реакции [1, 6, 7].
Посредством постановки внутрикожной пробы с препататом ДСТ выявляется аллергическая реакция замедленного типа, которая развивается при туберкулезной инфекции параллельно с формированием иммунитета. Проба позволяет установить наличие инфекции даже в отсутствии клинических проявлений туберкулеза. К месту внутрикожного введения препарата направляются сенсибилизированные лимфоциты (CD4), вызывая местную специфическую реакцию в виде инфильтрата (формирование которого, при положительной ответной реакции на введение препарата, завершается через 2–3 суток), гиперемия вокруг инфильтрата не является отражением аллергической реакции замедленного типа.
Целью настоящего исследования является изучение чувствительности, специфичности и диагностической эффективности внутрикожной пробы с препаратом ДСТ для дифференциальной диагностики синдрома плеврального выпота.
Материалы и методы исследования
Всего обследовано 56 больных с синдромом плеврального выпота в возрасте от 18 до 86 лет. Из них 45мужчин и 11 женщин. Сроки с момента заболевания до поступления в стационар составили от 1 до 6 мес. Следует отметить, что 2/3 пациентов до этого находились на стационарном обследовании в других лечебных учреждениях.
Комплекс обследования включал традиционные методы. Диагностический процесс при синдроме накопления жидкости в плевральной полости строится по принципу — от установления факта наличия плеврального выпота (полипозиционное рентгенологическое обследование и ультразвуковое сканирование плевральной полости), через его характеристику (транссудат или экссудат), к выявлению этиологии этого выпота (компьютерная томография органов грудной клетки, исследование мокроты и плевральной жидкости методом люминесцентной микроскопии (определение кислотоустойчивых микобактерий (КУМ)) и методом культурального исследования для обнаружения МБТ, исследование плевральной жидкости на атипичные клетки и клеточный состав, фибробронхоскопию с браш-биопсией и щипцовой биопсией. В процессе лечения больных с диагностической целью были выполнены следующие оперативные вмешательства: видеоторакоскопия с биопсией плевры — у 3 пациентов; биопсия плевры при мини-торакотомии с видеоподдержкой — у 1 пациента.
При поступлении в стационар всем пациентам одновременно на обеих руках (внутренняя поверхность средней трети предплечий) были поставлены ДСТ и проба Манту (ПМ). Оценка результатов ДСТ и ПМ осуществлялась согласно инструкции по применению тестов в России [5].
Расчёт показателей производился по общепринятым формулам [2,11]: чувствительность: [a/(a + c)], специфичность: [d/(d + b)], предсказательная ценность положительного результата: [a/(a + b)], предсказательная ценность отрицательного результата: [d/(d + c)], диагностическая эффективность: [(a + d)/(a + b + d + c)], где a — положительный результат при наличии заболевания, b — ложноположительный т. е. положительный при отсутствии заболевания, c — ложноотрицательный, т. е. отрицательный при наличии заболевания, где d — отрицательный результат при отсутствии заболевания.
Результаты исследования и их обсуждение
При комплексном обследовании и клиническом наблюдении у 24 из 56 пациентов диагностирован экссудативный плеврит туберкулезной этиологии (1-я группа), у 32 пациентов установлена нетуберкулезная природа выпота в плевральную полость (2-я группа).
Во 2-ю группу (нетуберкулезная этиология плеврита) вошли 9 больных со злокачественными новообразованиями (при этом рак легкого был диагностирован у 7 человек, опухоли молочной железы и яичников у 2 пациенток), парапневмонический выпот был подтвержден у 14 больных. У 6 пациентов 2-й группы накопление жидкости в плевральной полости было связано с сердечной недостаточностью, у 2 с циррозом печени и в 1наблюдении плевральный выпот был обусловлен хронической почечной недостаточностью. При этом у одного пациента с выявленным раком легкого и у одного с парапневмоническим выпотом в легочной ткани определялись мета- и посттуберкулезные изменения не установленной активности.
В первой группе количество положительных проб ДСТ составило 91,67 %±5,64 %, отрицательных — 8,33 %±5,64 %, количество положительных ПМ — 95,83 %±4,08 %, отрицательных — 4,17 %±4,08 %.
Сравнительное изучение результатов двух кожных тестов у пациентов с туберкулёзным плевритом показало, что частота положительных реакций на пробу Манту была несколько выше, чем на Диаскинтест ® 95,83 %±4,08 % и 91,67 %±5,64 % соответственно, однако достоверность этих различий доказать не удалось (p>0,05). Средний размер папулы среди пациентов с туберкулёзным плевритом положительно реагирующих на специфические кожные тесты составил при пробе Манту 14,86±0,64 мм, а при ДСТ 13,71±0,91 мм (рис. 1).
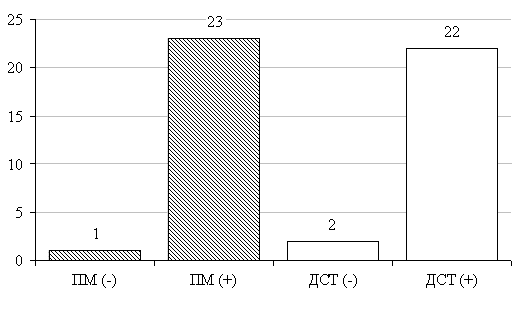
Рис. 1. Результаты реакций на пробу Манту (ПМ) и Диаскинтест (ДСТ) в 1 группе.
Примечание — ПМ (+) и ДСТ (+) — p>0,05, ПМ (-) и ДСТ (-) — p>0,05.
Количество гиперергических реакций при постановке пробы Манту было 4,41 % ± 2,49 % и 35,29 % ±5,8 % при ДСТ (рис. 2).
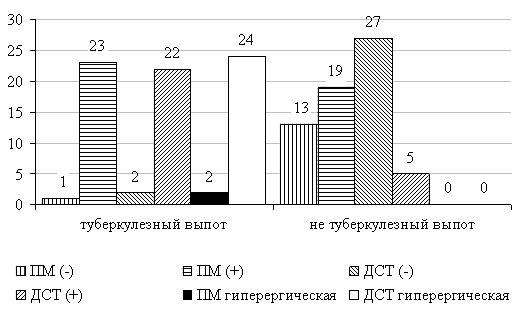
Рис. 2. Результаты реакций на пробу Манту (ПМ) и Диаскинтест (ДСТ) в 1 и 2 группах.
Примечание –ПМ гиперергичекая и ДСТ гиперергическая — p Диаскинтест®, проба Манту, туберкулёз, плеврит, плевральный выпот, синдром накопления жидкости в плевральной полости.
Похожие статьи
Как показывает клиническая практика, диагностика туберкулёзного плеврита представляет
Цель работы — определение диагностической эффективности молекулярно-генетического
В результате комплексного обследования 89 больных экссудативными плевритами у 8.
2. Диагностика туберкулезного коксита основывается на сопоставлении
Эффективность этапных операций при распространенном туберкулезе легких.
Наблюдение двух случаев ВИЧ-ассоциированных заболеваний у больных с отрицательными результатами тестов на ВИЧ.
Некоторые из диагностических материалов до проведения теста были деконтаминированы с
Проведенный анализ позволил выявить из 113 пациентов с отрицательным результатом микроскопии 50
МБТ отрицательный. Ошибка теста. RIFне оценен. Плевральная жидкость.
Анализ нашего материала показал, что процент ошибочной трактовки результатов лучевого обследования туберкулезного спондилита на начальных этапах все еще велик, преобладает поздняя диагностика туберкулезного спондилита.
Диагностическая ценность микробиологических исследований у бациллярных больных
При изучении эффективности использования молекулярно-генетического метода для выявления
Кульчавеня Е. В., Холтобин Д. П. Дифференциальная диагностика туберкулеза.
Целью исследования явилось изучить диагностическую ценность компьютерной томографии (КТ) при туберкулезном спондилите.
Реактивный плеврит.
Эффективность компьютерной томографии при обследовании пациентов с камнями, расположенными в мочеточнике, и.
Специфичность (ДС) созданной модели составила 76,2 %, чувствительность (ДЧ) — 80,0 %, диагностическая эффективность (ДЭ) — 78,1 %, прогностическая ценность положительного результата –76,2 %, прогностическая ценность отрицательного результата — 80,0 %.
Эффективность молекулярно-генетического метода GeneXpert MTB/RIF для диагностики туберкулеза.
Основные термины (генерируются автоматически): MTB, RIF, молекулярно-генетический метод, отрицательный результат, прогностическая ценность, лекарственная.
Аннотация научной статьи по наукам о здоровье, автор научной работы — Бородулина Е.А., Ахмерова Т.Е., Еременко Е.С., Амосова Е.А., Титугина А.Ю.
Методом сплошной выборки обследовали 100 детей с локальными формами туберкулеза , оценены результаты диагностики с помощью Диаскинтеста , который мы стали применять одними из первых в России. Ведущим методом раннего выявления туберкулеза по-прежнему остается туберкулинодиагностика 51% случаев, при флюорографическом обследовании 25% случаев. Среди клинических форм преобладал туберкулез первичного периода 52%, в том числе в 50% случаев туберкулез внутригрудных лимфатических узлов; из форм вторичного генеза преобладал очаговый и инфильтративный туберкулез легких (37%). Бактериовыделителями были 12% детей с локальными формами туберкулеза . При локальных формах туберкулеза , находящихся в фазе экссудативного воспаления, по реакции Манту 2 ТЕ выраженные положительные пробы регистрировались в 43% случаев, гиперергические в 16%; по пробе Диаскинтест 31 и 17% соответственно. Корреляционная связь прямая (0,3), средней степени выраженности. У детей с локальными формами туберкулеза в 16% случаев результаты пробы с препаратом Диаскинтест были отрицательными, в том числе в случае инфильтративного туберкулеза легких в фазе распада с выделением микобактерий туберкулеза .
Похожие темы научных работ по наукам о здоровье , автор научной работы — Бородулина Е.А., Ахмерова Т.Е., Еременко Е.С., Амосова Е.А., Титугина А.Ю.
Features of Diagnostics of Tuberculosis in Children Using Diaskintest
By the method of continuous sample they inspected 100 children with the local forms of tuberculosis , were evaluated the results of diagnostics of the local forms of tuberculosis in children with the application of preparation Diaskintest in Samara, where the preparation began to adapt some of Russia's first. The leading method of the early development of tuberculosis as before remains tuberculin diagnostics (51%), with fluorographic inspection (25%). Among the clinical forms predominated tuberculosis of primary period 52%, of them into 50% tuberculosis of intrapectoral lymph nodes. From the forms of second genesis, focus and infiltrative pulmonary tuberculosis in 37%. By bacterio-separators there were 12% of children with the local forms of tuberculosis . With the local forms of tuberculosis , which are found in the phase of exudative inflammation, it was noted: according to Mantoux reaction 2 TE the expressed positive tests in 43%, hyperergic in 16%; on the test Diaskintest 31% and 17% respectively. Correlation the straight line (0.3) of the average degree of manifestation. In children with the local forms of tuberculosis into 16% result for the test with the preparation Diaskintest (it was negative, including in the case of infiltrative pulmonary tuberculosis in the phase of disintegration with the isolation mycobacterium of tuberculosis ).
Особенности диагностики туберкулезэ у детей при применении пробы Диаскинтест
Е.А. Бородулина1 (borodulinbe@yandex.ru), Т.Е. Ахмерова1, Е.С. Еременко1, Е.А. Амосова1, А.Ю. Титугина2
1Самарский государственный медицинский университет
Методом сплошной выборки обследовали 100 детей с локальными формами туберкулеза, оценены результаты диагностики с помощью Диаскинтеста, который мы стали применять одними из первых в России. Ведущим методом раннего выявления туберкулеза по-прежнему остается туберкулинодиагностика - 51% случаев, при флюорографическом обследовании - 25% случаев. Среди клинических форм преобладал туберкулез первичного периода - 52%, в том числе в 50% случаев - туберкулез внутригруд-ных лимфатических узлов; из форм вторичного генеза преобладал очаговый и инфильтративный туберкулез легких (37%). Бак-териовыделителями были 12% детей с локальными формами туберкулеза. При локальных формах туберкулеза, находящихся в фазе экссудативного воспаления, по реакции Манту 2 ТЕ выраженные положительные пробы регистрировались в 43% случаев, гиперергические - в 16%; по пробе Диаскинтест - 31 и 17% соответственно. Корреляционная связь - прямая (0,3), средней степени выраженности. У детей с локальными формами туберкулеза в 16% случаев результаты пробы с препаратом Диаскинтест были отрицательными, в том числе в случае инфильтративного туберкулеза легких в фазе распада с выделением микобактерий туберкулеза.
Ключевые слова: Диаскинтест, туберкулез, проба Манту, микобактерия туберкулеза, туберкулинодиагностика Features of Diagnostics of Tuberculosis in children Using diaskintest
E.A. Borodulina1 (borodulinbe@yandex.ru), T.E. Akhmerova1, E.S. Yeremenko1, E.A. Amosova2, A.Yu. Titugina2 1Samara State Medical University
By the method of continuous sample they inspected 100 children with the local forms of tuberculosis, were evaluated the results of diagnostics of the local forms of tuberculosis in children with the application of preparation Diaskintest in Samara, where the preparation began to adapt some of Russia's first. The leading method of the early development of tuberculosis as before remains tuberculin diagnostics (51%), with fluorographic inspection (25%). Among the clinical forms predominated tuberculosis of primary period - 52%, of them into 50% tuberculosis of intrapectoral lymph nodes. From the forms of second genesis, focus and infiltrative pulmonary tuberculosis in 37%. By bacterio-separators there were 12% of children with the local forms of tuberculosis. With the local forms of tuberculosis, which are found in the phase of exudative inflammation, it was noted: according to Mantoux reaction 2 TE the expressed positive tests in 43%, hyperergic in 16%; on the test Diaskintest - 31% and 17% respectively. Correlation the straight line (0.3) of the average degree of manifestation. In children with the local forms of tuberculosis into 16% result for the test with the preparation Diaskintest (it was negative, including in the case of infiltrative pulmonary tuberculosis in the phase of disintegration with the isolation mycobacterium of tuberculosis).
Key words: Diaskintest, tuberculosis, test of Mantoux, mycobacterium of tuberculosis, tuberculin diagnostics
Несмотря на то что с момента открытия M. tuberculosis прошло более 100 лет, в ряде стран основным методом первичного массового скрининга населения для выявления туберкулеза продолжает оставаться достаточно старый, по современным меркам, кожный туберкулиновый тест [1 -3]. Успехи современной медицины позволили синтезировать рекомбинантный белок ESAT6-CFP10 [4 - 7], который успешно используется в Диаскинте-сте. Этот препарат - аллерген туберкулезный рекомбинантный в стандартном разведении - пред-
ставляет собой рекомбинантный белок (ESAT/CFP), продуцируемый генетически модифицированной культурой Escherichia coli BL21(DE3)/pCFP-ESAT. Комбинация двух антигенов, присутствующих в вирулентных штаммах микобактерий туберкулеза (МБТ) и отсутствующих в вакцинном штамме БЦЖ и штаммах других непатогенных микобактерий, делает тест высокоспецифичным.
В 2008 - 2009 годах на базе НИИ фтизиопуль-монологии ММА им. И.М. Сеченова (ныне - Первый МГМУ им. И.М. Сеченова), Самарского областного противотуберкулезного диспансера, Рязанского
областного противотуберкулезного диспансера методом сплошного одномоментного отбора проведено обследование лиц из групп риска по заболеванию туберкулезом, в результате которого доказаны преимущества раннего выявления туберкулезной инфекции с использованием кожной пробы с препаратом Диаскинтест и последующим наблюдением в условиях противотуберкулезного диспансера [8 -10]. В настоящее время опыт по применению Диа-скинтеста представлен во многих работах [11 - 13].
Публикации последних лет показывают неоднозначность результатов и не исключают отрицательного результата Диаскинтеста при активных формах туберкулеза [14 - 16]. Эта тема является актуальной в настоящее время.
Цель данной работы - оценить результаты диагностики с применением Диаскинтеста локальных форм туберкулеза у детей, поступающих на стационарное лечение в г. Самаре.
Материалы и методы
Методом сплошной выборки обследовали 100 детей с локальными формами туберкулеза. Группу контроля составили 85 здоровых детей, не инфицированных МБТ.
Диагноз заболевания устанавливали на основании клинических, анамнестических данных, лабораторных методов исследования. Обследование пациентов проводилось в соответствии с протоколом, принятым и одобренным этическим комитетом Самарского государственного медицинского университета, и включало клиническое обследование, инструментальные, лабораторные и иммунологические методы. Были проанализированы показатели, всесторонне характеризующие детей:
г) медико-биологические (неспецифические),
д) медико-биологические (специфические).
Статистическую обработку данных осуществля-
ли с использованием программы Statistica 5.5 с заданной надежностью Р = 95% или уровнем значимости р = 0,5.
Результаты и обсуждение
В группе детей с локальными формами туберкулеза были диагностированы: туберкулез внутри-грудных лимфатических узлов - у 50 детей, первичный туберкулезный комплекс - у двух; очаговый туберкулез легких - у 15, инфильтративный туберкулез легких - у 22, экссудативный плеврит туберкулезной этиологии - у 6, внелегочный туберкулез - у 5 детей. Среди форм внелегочного туберкулеза отмечены 2 случая туберкулеза периферических лимфатических узлов, 3 случая туберкулеза костей. Локальные формы туберкулеза одинаково часто выявлялись у мальчиков и у девочек с небольшим преобладанием мальчиков (51%). При сравнении пациентов по возрасту наиболее часто туберкулез выявлялся в возрасте 4-7 лет (26%) и 15 -18 лет (30%). При профилактических осмотрах заболевание было выявлено: во время массовой ту-беркулинодиагностики - у 51% детей, при флюорографическом обследовании подростков - у 25% и при обследовании контактных лиц из очага туберкулеза - у 7% обследованных. При дальнейшем, более тщательном изучении эпидемиологического анамнеза у 45% пациентов удалось установить наличие контакта с больными туберкулезом, на который они не указывали. При обращении лиц за медицинской помощью в общую лечебную сеть туберкулез выявлен у 17% обращавшихся.
Результаты туберкулинодиагностики были следующие: по пробам Манту 2 ТЕ и Диаскинтест большинство детей имели выраженные положительные реакции 10 - 16 мм: 62% - по пробе Манту 2 ТЕ и 31% - по пробе Диаскинтест (р 0,05); отрицательные - 1% случаев реакции Манту 2 ТЕ и 16% - Диаскинтест (р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
1. Дети и подростки с локальными формами туберкулеза были выявлены: при проверочных осмотрах по реакции Манту 2 ТЕ и Диаскинтест - в 51%; при флюорографическом обследовании - в 25%; при обращении в общую лечебную сеть - в 17%; из очагов туберкулеза по контакту - в 7%. Метод туберкулинодиагностики по-прежнему остается ведущим в выявлении туберкулеза у детей.
2. Среди клинических форм преобладал туберкулез первичного периода - 52%, в том числе в 50% - туберкулез внутригрудных лимфатических узлов. Из форм вторичного генеза преобладал очаговый и инфильтративный туберкулез легких (в 37%). Бактериовыделителями были 12% детей с локальными формами туберкулеза.
3. У детей при локальных формах туберкулеза, находящихся в фазе экссудативного воспаления, отмечалась более высокая чувствительность туберкулиновых проб: по реакции Манту 2 ТЕ выраженные положительные пробы присутствовали у 43% детей, гиперергические - у 16%; по пробе Диаскинтест соответственно у 31 и 17% детей. Корреляционная связь - прямая (0,3), средней степени выраженности.
Слогоцкая Л.В. Кожные иммунологические пробы при туберкулезе : история и современность. Туберкулез и болезни легких. 2013; 5: 39 - 46. Бородулина Е.А., Бородулин Б.Е. Индивидуальная туберкулинодиагностика прик-тестом. Туберкулез и болезни легких. 2006; 3: 33. Hewinson R.G., Buxton R.S., Williamson R.A., Carr M.D. Characterisation of complex formation between members of the Mycobacterium tuberculosis complex CFP-10/ESAT-6 protein family: towards an understanding of the rules governing complex formation and thereby functional flexibility. FEMS Microbiology Letters. 2004; 238: 255 - 262.
Renshaw P.S., Lightbody K.L., Veverka V., Muskett F.W., Kelly G., Frenkiel T.A. et al. Structure and function of the complex formed by the tuberculosis virulence factors CFP-10 and ESAT-6. The EMBO Journal. 2005; 24: 2491 - 2498.
Киселев В.И. Новый кожный тест для диагностики туберкулеза на основе рекомбинантного белка ESAT-CFP. Молекулярная медицина. 2008; 4: 4 - 6. Литвинов В.И., Слогоцкая Л.В., Сельцовский П.П. Диаскинтест в диагностике туберкулезной инфекции. В кн.: Научные труды к 85-летию со дня рождения Заслуженного деятеля науки, профессора М.М. Авербаха. В.И. Литвинов, ред. Москва: Московский городской научно-практический центр борьбы с туберкулезом 2010: 26 - 39.
10. Барышникова Л.А., Лебедева Н.О., Каткова Л.И., Вдовенко С.А.. Илясова Э.В., Крюкова А.М. Опыт новой технологии скрининга детей и подростков на туберкулезную инфекцию в Самарской области. Туберкулез и болезни легких. 2012; 11: 27 - 31.
12. Овсянкина Е.С., Ерохин В.В., Губкина М.Ф. Опыт применения Диаскинтеста для дифференциальной диагностики туберкулеза и нетуберкулезных заболеваний органов дыхания у детей и подростков. Туберкулез и болезни легких. 2011; 5: 81.
13. Ставицкая Н.В., Молчанова Н.В., Дудченко Д.В., Дорошенкова А.Е. Оптимизация скрининга туберкулезной инфекции у детей. Туберкулез и болезни легких. 2013; 12: 56 - 59.
14. Поддубная Л.В., Шилова Е.И., Силайкина С.Т. Диагностика туберкулезной инфекции и ее активности у детей. Туберкулез и болезни легких. 2013: 70, 71.
15. Долженко Е.Н. Значение аллергена туберкулезного рекомбинантного (Диаскинтеста) в выявлении активного туберкулеза у детей. Туберкулез и болезни легких. 2012; 9: 31 - 36.
16. Зазимко Л.А. Использование реакции Манту и Диаскинтеста для массовой и индивидуальной диагностики туберкулеза. Медицинский алфавит. 2013; 1 (9): 34 - 36.
2. Slogotskaya L.V. Cutaneous immunological tests for tuberculosis - history and modernity. Tuberculosis and pulmonary disease/ 2013; 5: 39 - 46.
3. Borodulin E.A., Borodulin B.E. Individual tuberculin skin prick test. Tuberculosis and Lung Disease. 2006; 3: 33.
4. Hewinson R.G., Buxton R.S., Williamson R.A., Carr M.D. Characterisation of complex formation between members of the Mycobacterium tuberculosis complex CFP-10/ESAT-6 protein family: towards an understanding of the rules governing complex formation and thereby functional flexibility. FEMS Microbiology Letters. 2004; 238: 255 - 262.
5. Renshaw P.S., Lightbody K.L., Veverka V., Muskett F.W., Kelly G., Frenkiel T.A. et al. Structure and function of the complex formed by the tuberculosis virulence factors CFP-10 and ESAT-6. The EMBO Journal. 24. 2005: 2491 - 2498.
6. Kiselev V.I. New skin test for tuberculosis diagnosis based on recombinant protein ESAT-CFP. Molecular Medicine. 2008; 4: 4 - 6.
7. Litvinov V.l., Slogotskaya L.V., Seltsovskiy P.P Diaskintest in the diagnosis of tuberculosis infection. Scientific works of the 85th anniversary of the honored worker of science, professor M.M. Averbakh. V.l. Litvinov, ed. Moscow: Moscow State Scientific and Practical Center for TB Control. 2010: 26 - 39.
10. Baryshnikov L.A., Lebedev N.O., Katkov L.I. Vdovenco S.A. Ilyasova E.V., Kryukova A.M. et al. Experience the new technology for screening children and adolescents to TB infection in the Samara region. Tuberculosis and Lung Disease. 2012; 11: 27 - 31.
12. Ovsyankina E.S., Erohina V.V., Gubkina M.F. Experience of using Diaskintest for the differential diagnosis of tuberculosis and nontuberculous respiratory diseases in children and adolescents. Tuberculosis and Lung Disease. 2011; 5: 81.
13. Stavitskaya N.V., Molchanova N.V., Dudchenko D.V. Doroshenkova A.E. Optimizing screening of tuberculosis infection in children. Tuberculosis and pulponary disease. 2013; 12: 56 - 59.
14. Poddubnaya L.V., Shilov E.I., Silaykina S.T. Diagnosis of tuberculosis infection and activity of children. Tuberculosis and Lung Disease. 2013: 70 - 71.
15. Dolzenko E.N. The value of the recombinant allergen tuberculosis (Diaskintest) in detecting active TB in children. Tuberculosis and Lung Disease. 2012; 9: 31 - 36.
16. Zazimko L.A. Using the Mantoux test and Diaskintest for mass and individual diagnosis of tuberculosis. Medical alphabet. 2013; 1 (9): 34 - 36.
О заболеваемости дифтерией и состоянии антитоксического противодифтерийного иммунитета населения России. Письмо от 9.12.2014 ,№ 01/14530-14-27 (выдержки)
В 2013 году в Российской Федерации сохранялась стабильная эпидемиологическая ситуация по дифтерии. В 4-х субъектах страны зарегистрированы двое больных и четыре носителя токсигенных коринебактерий дифтерии.
Среди заболевших один подросток (16 лет), проживающий в сельской местности, и один взрослый (54 года), привиты против дифтерии. С момента последней ревакцинации прошло от 2 до 8 лет. У обоих заболевших диагноз подтвержден бактериологически - дифтерия типа gravis. У подростка диагностирована субтоксическая форма дифтерии зева.
Из четырех выявленных носителей - трое детей, привитых против дифтерии.
За 10 месяцев 2014 года зарегистрирован один случай дифтерии токсической формы в Свердловской области, диагноз поставлен клинически, без бактериологического подтверждения.
территорий, где не выявлены даже нетоксигенные коринебактерии дифтерии - от 20 до 30 субъектов за последние 3 года. Со снижением показателей выявляемых токсигенных коринебактерий дифтерии снижаются показатели выявляемости нетоксиген-ных коринебактерий дифтерии (к 2013 г. снизились в 2 раза). Таким образом, несмотря на единичные случаи заболевания дифтерией, эпидемическая ситуация в отношении этой инфекции требует строгого контроля.
Читайте также:


