Дифференциальная диагностика туберкулеза и бронхита
Аннотация научной статьи по клинической медицине, автор научной работы — И. В. Луганская
On the base of retrospective estimation of personal experience the description of endoscopia semiotics of bronchial tuberculosis and its differential diagnostical criteria is represented. The actuality of endoscopia method in phtisiotherapy clinic is showed.
Похожие темы научных работ по клинической медицине , автор научной работы — И. В. Луганская
ENDOSCOPY DIAGNOSTICS OF BRONCHIAL TUBERCULOSIS
Бұл мақалада эндоскопиялық семиотика және кеңірдек туберкулезі мен оның салыстырмалы диагностикасы кең түрде сипатталған. Фтизиатрия клиникасындағы эндоскопиялық тәсілдің маңыздылығы көрсетілген.
ни, изменений плевры, состояния бронхиального дерева, в совокупности с поражением внутриг-рудных лимфатических узлов. В паренхиматозном варианте ведущим лучевым симптомом являлось наличие в легочной ткани множественных участков уплотнения, занимающих кортикальные или прикорневые зоны, с визуализацией в их толще просветов бронхов. Рентгенологическую картину этого лучевого варианта дифференцировали с идиопатическим фиброзирующим альвеолитом, неспецифической полисегментарной пневмонией, пневмониеподобной формой бронхиолоальвео-лярного рака, экзогенным аллергическим аль-веолитом, инфильтративным туберкулезом легких, метастатическим поражением (лимфогенным карциноматозом). Заболевания этой группы, как правило, не сопровождались выраженной лимфа-денопатией, поэтому ведущим дифференциально-диагностическим критерием была оценка структуры и локализации участков инфильтрации в легочной ткани.
При интерстициальном варианте доминировало поражение легочного интерстиция, изменения фиброзно-дистрофического характера с образованием воздушных полостей и тракцион-ных бронхоэктазов, фиброзной трансформацией плевры, легочной ткани с уменьшением ее объе-
ма. Этот вариант дифференцировали с диффузным легочным фиброзом - как исходом различных соматических заболеваний и гистиоцитозом. Дифференциальная диагностика проводилась на основании анализа воздушных полостей в легочной ткани - их расположения, размеров, толщины стенок, а также оценки структур интерстиция.
Систематизация и группировка рентгенологических признаков, согласно подразделению лучевых вариантов саркоидоза, позволила упростить оценку выявленных симптомов, более четко выстроить дифференциально-диагностический алгоритм и сократить длительность диагностического периода.
1. Розенштраух Л. С. Рентгенодиагностика заболеваний органов дыхания /Л. С. Розенштраух, Н. И. Виннер, М. Г. Виннер. - М., Медицина, 1999. - 440 с.
2. Экспресс-информация Агентства Республики Казахстан по статистике от 9 февраля 2009 года
4. Ю. Н. Левашов Руководство по легочному и внелегочному туберкулезу. - ЭЛБИ-СПб. - 2006. - 286 с.
T. A. Zhabayeva, T. I. Romaschenko, S. N. Samorukova ROENTGENODIAGNOSTICS OF PULMONARY SARKOIDOZ
The results of radial investigation of 97 patients with diffuse bilateral lesion of pulmonary tissue at the age of 21-70 years are put in the base of the work. Authors showed how systematization and classification roentgenological signs on the base of subdivision of radial variants of sarcoidoz allowed to simplify the estimation of revealed symptoms to build clear differential diagnostical algorithm and to short duration of diagnostics period.
Т. А. Жабаева, Т. И. Ромащенко, С. Н. Саморукова 9КПЕ САРКОИДОЗЫНЬЩ РЕНТГЕНОДИАГНОСТИКАСЫ
Бул жумыстыч непзше екпе тканшщ eKi жакты диффузды закымдалуымен сыркаттанран 21 мен 70 жас аралырындары 97 наукаска жасалран сэулелк зерттеулердщ нэтижеа алынран. Автор саркоидозра сэулелк варианттар белiмшeлeрi непзшде рентгенологиялык бeлгiлeрдi жYЙeлeу жэне топтау аныкталран симптомдарды баралауды жечшдетуге, дифференциалды-диагностикалык алгоритмдi барынша анык к¥РУра жэне диагностикалык кезечнщ уакытын кыскартура мумкшдш берет^н керсеткен.
ЭНДОСКОПИЧЕСКАЯ ДИАГНОСТИКА ТУБЕРКУЛЕЗА БРОНХОВ
Городская больница (Кокшетау)
Актуальность эндоскопической диагностики туберкулеза бронхов диктуется следующими причинами:
1. Эпидемиологическая опасность заболевания.
2. Фибробронхоскопия (ФБС) - единственный метод, позволяющий диагностировать туберкулез бронхов на ранней стадии, до появления фазы прогрессирования с развитием осложнений.
3. Дифференциальная диагностика банальных (неспецифических) и туберкулезных бронхитов, которая ограничена рентгенографическими и бактериоскопическими исследованиями, эффективно дополняется фибробронхоскопией [1, 3].
4. Необходимость диагностики состояния бронхов перед плановыми операциями на грудной клетке.
5. Возможность непосредственного забора материала из воспалительного очага.
Диагностика туберкулеза в клинике внутренних болезней часто вызывает затруднения в связи с многообразием его клинических форм. Основными задачами диагностики при подозрении на туберкулез являются подтверждение этиологии болезни, уточнение распространенности и активности процесса.
При наличии микобактерий в мокроте и характерной рентгенологической картины диагностика туберкулёза относительно проста. Однако туберкулёзные поражения бронхов, особенно изолированные, до настоящего времени диагностируются нечасто. Спорадичность бацилло-выделения и неспецифическая, зачастую нормальная рентгенологическая картина не позволяют верифицировать этиологию бронхита.
Создание в 1968 г. гибкого фиброброн-хоскопа дало возможность осматривать долевые, сегментарные и субсегментарные бронхи всех отделов легкого. Фибробронхоскоп существенно изменил и технику бронхоскопии. Ее выполняют под местной анестезией, почти не причиняя больным неприятных ощущений. Фиброброн-хоскопию с успехом выполняют в амбулаторных условиях, в пульмонологических стационарах и кабинетах, в отделениях реанимации.
Бронхоскоп позволяет глубоко заглянуть в дыхательные пути. Это дает возможность у больных с нисходящими трахеобронхитами определить дистальную границу поражения бронхиального дерева и интенсивность воспаления в нем. Бронхоскопия эффективна в поисках дренирующего бронха при острых абсцессах легкого, а также при дифференциальной диагностике бактериального нагноения и распадающегося рака при наличии полости в легком.
Сегодня бронхоскопия является одним из ведущих методов диагностики и лечения заболеваний органов дыхания. Большинство заболеваний легких так или иначе связаны с патологией бронхов. Воздухопроводящие пути открывают доступ к любым участкам легкого, позволяют провести к ним тот или иной инструмент и получить разнообразную информацию о состоянии органов дыхания, а также представляют собой дополнительный путь для введения лекарственных препаратов к патологически измененным участкам легкого.
Бронхиальное дерево, широко сообщаясь с внешней средой и участвуя, наряду с другими органами внешней экскреции, в элиминации из организма чужеродных частиц, подвергается большому риску туберкулезного заражения как извне — аэрогенным путем, так и изнутри - лим-фогематогенным. При этом мигрирующая в организме инфекция может быть в латентном состоянии и не проявляться локальными изменениями.
Между тем из-за бытующего представления о том, что туберкулез бронхов является
осложнением других форм туберкулеза органов дыхания, локальные его проявления, как правило, своевременно не диагностируются, а осложненные формы заболевания часто принимаются за неспецифическую легочную патологию или трактуются как другие формы туберкулеза органов дыхания. В то же время туберкулез бронхов как ведущая локализация инфекционного процесса встречается во фтизиатрической практике нередко [2] .
Туберкулез субсегментарных и более крупных бронхов у взрослых нередко является ведущей локализацией инфекционного процесса и в качестве самостоятельной клинической формы туберкулеза органов дыхания встречается, по нашим данным, у 5,7% госпитализированных больных.
Ранняя диагностика неосложненных форм туберкулеза сегментарных и более крупных бронхов основана на исследовании мокроты на МБТ (бактериоскопией и посевом) у всех больных с клиникой затяжного, рецидивирующего и хронического бронхита.
Цель работы - показать дифференциально -диагностические критерии туберкулёзного бронхита.
В работе использован личный опыт работы в Акмолинском областном противотуберкулёзном диспансере и городской больнице г. Кокше-тау за 2007-2009 гг. В табл. 1 представлены 3 типа больных с подтвержденным диагнозом туберкулеза легких.
Аппаратура: фибробронхоскоп FB-15V Pentax 2006 г. выпуска, фибробронхоскоп FB-18RBS Pentax 2007 г.
Ниже представлены эндоскопические формы туберкулёза бронхов, которые наблюдались у больных различными формами туберкулёза, преимущественно лёгочной локализации.
Чаще всего - примерно в половине случаев туберкулез субсегментарных бронхов диагностировался в фазе обострения заболевания, протекавшего с экссудативной воспалительной реакцией и выраженной перибронхиальной инфильтрацией легочной ткани. Фибробронхоскопия выявляла изменения на слизистой субсегментарных или даже сегментарных бронхов: от локального эндобронхита вплоть до инфильтративного или даже рубцового туберкулеза.
Несколько реже, по моим данным в 1/3 случаев, туберкулезный процесс в стенке субсегментарных бронхов характеризовался преимуще-
Распределение больных в зависимости от бронхологической картины
Всего ФБС за 2007-2009 гг. Особенности бронхологической картины
Туберкулезный бронхит, сопутствующий легочному процессу Изолированный туберкулезный бронхит Интактная слизистая бронхов (предоперационные больные)
889 668 (75,1%) 51 (5,7%) 171 (19,2%)
Бронхоскопические критерии отличия туберкулёзного и банального бронхита
Дифференциальный критерий Банальный бронхит Туберкулёзный бронхит
Инфильтрация Распространённая, без четких контуров и определённой формы Ограниченная, чаще кольцевидно охватывающая бронх, с характерным валиком на границе со здоровой слизистой
Наличие эрозий, язв Крайне редко Часто
Бронхо-нодулярные фистулы Никогда Часто у хронических больных
Наличие рубцовых стенозов Никогда Часто у хронических больных
ственно продуктивной воспалительной реакцией. Поражение чаще было односторонним, в пределах двух-трех сегментов легкого.
Очень редко туберкулез субсегментарных бронхов, протекавший с продуктивной воспалительной реакцией, имел более ограниченную протяженность и характеризовался формированием ретенционных бронхиальных кист легкого.
В 25% случаев туберкулез бронхов как ведущая локализация инфекционного процесса в легких протекал с поражением стенки главного, промежуточного или долевого бронха. Как правило, туберкулез крупных бронхов выявлялся в осложненной фазе его течения либо с воспали-тельно-ателектатическим процессом в легком, либо с формированием пневмоцирроза. При этом нередко воспалительно-ателектатический процесс врачами диспансеров принимается за пара-конкрозную пневмонию или инфильтративный туберкулез, а возникший пневмоцирроз - за их осложнение. Подтвердить туберкулезную, а не опухолевую природу процесса позволяло обнаружение МБТ в мокроте, а также данные эндоскопии и биопсии.
В 7-10% случаев туберкулез субсегментарных бронхов характеризовался двусторонним поражением многих ветвлений. Все больные этой группы поступали в клинику с симптомами интоксикации, кашлем с выделением слизисто-гнойной мокроты, в которой, как правило, методом бакте-
риоскопии удавалось обнаружить микобактерии туберкулеза.
Выявленные мной дифференциально-диагностические критерии туберкулезного и банального бронхита, представлены в табл. 2:
Таким образом, по результатам проведенной работы можно сделать следующие выводы:
1. Туберкулез бронхов как изолированная и сопутствующая патология подлежит эндоскопической диагностике, как имеющая эпидемиологическое и клиническое значение и не диагностируемая другими методами.
2. Туберкулезный бронхит имеет особенную эндоскопическую семиотику, позволяющую диагностировать его до получения бактериологических данных.
1. Руководство по легочному и внелегочному туберкулезу. /Под редакцией чл. корр. РАМН, проф. Ю. Н. Левашева, проф. Ю. М. Репина. -СПб.: ЭЛБИ-СПб, 2008. - 544 с.
2. Багиров, М. М. К вопросу о туберкулезе тра-хеобронхиального дерева /М. М. Багиров, Л. В. Лузан //Вопросы туберкулеза. - 2009. - №2. - С. 72 - 75.
3. ВОЗ, Рабочая группа высокого уровня по туберкулёзу в РФ. Диагностика и химиотерапия туберкулеза органов дыхания. Пособие для врачей. - М., Медицина и жизнь, 2003. - 48 с.
ENDOSCOPY DIAGNOSTICS OF BRONCHIAL TUBERCULOSIS
On the base of retrospective estimation of personal experience the description of endoscopia semiotics of bronchial tuberculosis and its differential diagnostical criteria is represented. The actuality of endoscopia method in phtisiotherapy clinic is showed.
БРОНХ ТУБЕРКУЛЕЗ1НЩ ЭНДОСКОПИЯЛЬЩ ДИАГНОСТИКАСЫ
Бул макалада эндоскопиялык семиотика жэне ке^рдек туберкулезi мен оныч салыстырмалы диагностикасы кеч тYPде сипатталран. Фтизиатрия клиникасындары эндоскопиялык тэстдщ мачыздылыры керсетшген.
Как проявляется неосложненный локальный туберкулез бронхов? С какими заболеваниями следует дифференцировать туберкулез бронхов? Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
На примере туберкулеза бронхов можно наглядно представить, к каким последствиям может привести неполное и одностороннее представление о патогенезе патологического процесса в легких при туберкулезе. В самом деле, туберкулез бронхов большинство фтизиатров до сих пор относят к осложнениям туберкулеза внутригрудных лимфатических узлов или легких [11, 12].
Между тем бронхиальное дерево, широко сообщаясь с внешней средой и участвуя наряду с другими органами внешней экскреции в элиминации из организма чужеродных частиц, подвергается большому риску бактериального заражения как извне — аэрогенным путем, так и изнутри — лимфогематогенным. При этом мигрирующая в макроорганизме инфекция может быть в латентном состоянии и не проявляться локальными изменениями. На факт аэрогенного заражения стенки мелких бронхов туберкулезом с последующим развитием легочных очагов первичного аффекта, а также очагового и инфильтративного туберкулеза легких еще в 1904 году обратил внимание А. И. Абрикосов [1]. В 1955 году П. Гали с сотрудниками установили, что частой причиной формирования туберкулемы легкого становится казеозный панбронхит мелкого хрящевого бронха [13]. Позже А. Хузли [17] и М. В. Шестерина [12] убедительно доказали лимфогематогенный путь возникновения туберкулеза стенки более крупных ветвлений бронхиального дерева. В дальнейшем появилось немало исследований, касающихся различных клинико-морфологических вариантов туберкулеза бронхов, которые были не осложнением туберкулеза легких или внутригрудных лимфатических узлов, а ведущей и нередко единственной локализацией туберкулеза органов дыхания [5, 6, 7, 8, 14, 15, 18, 19, 20].
Между тем из-за господствующего представления о том, что туберкулез бронхов является осложнением других форм туберкулеза органов дыхания, локальные его проявления, как правило, своевременно не диагностируются, а осложненные формы заболевания часто принимаются за неспецифическую легочную патологию или трактуются как другие формы туберкулеза органов дыхания.
В то же время туберкулез бронхов как ведущая локализация инфекционного процесса встречается во фтизиатрической практике нередко. Так, среди вновь поступивших за последние два года в терапевтические отделения клиники фтизиопульмонологии ЦКБ МПС 829 больных с различными формами туберкулеза органов дыхания у 130, то есть в 15,8% случаев, туберкулез бронхов был признан основным проявлением туберкулеза органов дыхания.
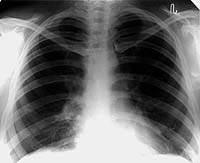 |
| Рисунок 1. Рентгенограмма легких больной С. 30 лет. Патологические изменения не выявляются. Жалобы на сильный кашель со скудной мокротой. В мокроте МБТ+. Бронхоскопия — язвенный туберкулез слизистой правого главного бронха. Браш-биопсия — МБТ+, клетки туберкулезной гранулемы |
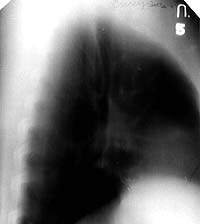 |
| Рисунок 2. Боковая томограмма правого легкого той же больной (срез 5 см). В корне правого легкого увеличенные лимфатические узлы не определяются. Аденогенный генез туберкулеза бронхов исключен |
Осложненные формы туберкулеза бронхов, по нашим данным, почти в 3/4 случаев протекали с поражением субсегментарных и сегментарных бронхов.
Бронхография выявляла у этих больных ампутацию и деформацию бронхов в зоне патологии, а также наличие небольших мешотчатых и цилиндрических бронхоэктазий, причем у части из них туберкулез возникал на фоне дезонтогении воздухоносных путей в виде локальной бронхомегалии, а также врожденных бронхоэктазов различной протяженности [5].
Много реже, по нашим данным в 28,1% случаев, туберкулезный процесс в стенке субсегментарных бронхов характеризовался преимущественно продуктивной воспалительной реакцией, и заболевание вследствие этого протекало со скудной клинической симптоматикой. Поражение чаще было односторонним, в пределах двух-трех сегментов легкого. В клинической картине преобладало малосимптомное течение, бактериовыделение с мокротой наблюдалось не всегда и определялось только методом посева. Морфологически процесс характеризовался воспалительной инфильтрацией всех слоев стенки бронхов с задержкой в их просвете гнойного содержимого.
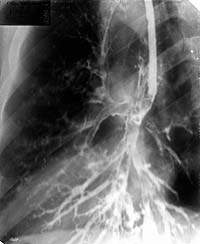 |
| Рисунок 5. Бронхограмма левого легкого в боковой проекции того же больного. Просветы бронхов левого легкого неравномерной ширины. Бронхи пирамиды с цилиндрическими и мешотчатыми бронхоэктазами |
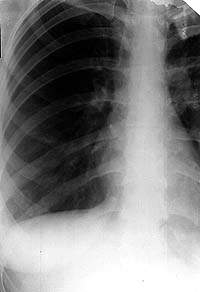 |
| Рисунок 6. Рентгенограмма правого легкого больной К. 27 лет. В нижнем отделе правого легкого усилен бронхососудистый рисунок. Очаговых и инфильтративных изменений нет. Жалобы на кашель со скудной мокротой. МБТ+. Бронхоскопия — инфильтративный туберкулез субсегментарных бронхов системы Б1 справа |
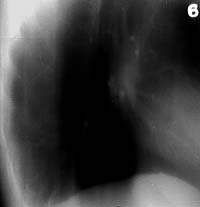 |
| Рисунок 7. Боковая томограмма правого легкого той же больной (срез 6 см). Стенки субсегментарных бронхов Б6 и Б10 уплотнены и инфильтрированы, просвет их не определяется |
Еще реже, всего у 12,5% наших больных, туберкулез субсегментарных бронхов, протекавший с продуктивной воспалительной реакцией, имел более ограниченную протяженность и характеризовался формированием ретенционных бронхиальных кист легкого. Механизм их образования, патоморфология процесса, рентгеносемиотика, а также вопросы дифференциальной диагностики с туберкуломой легкого и другой патологией были подробно изучены еще в 50-60-х годах в работах как отечественных, так и зарубежных авторов и представлены в многочисленных публикациях, в том числе и в современных руководствах по рентгенодиагностике легочных болезней [2, 3, 4, 7, 10, 13, 18]. Врачи фтизиатры и рентгенологи противотуберкулезных учреждений знакомы с этой патологией и все больные с ретенционными бронхиальными кистами туберкулезной этиологии направлялись в клинику либо с уже установленным диагнозом, либо для дифференциации с туберкуломой легкого, а также периферическим раком легкого и проведения хирургической операции.
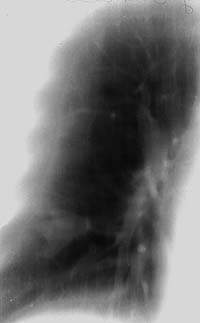 |
| Рисунок 8. Томограмма правого легкого больного Д. 46 лет (срез 9 см). В глубине 9-го сегмента фокусная тень в виде трилистника, располагающаяся по ходу ветвления субсегментарных бронхов, в центральной его части виден кальцинат. Изменения в легком выявлены при флюорографии. Диагноз ретенционной туберкулезной бронхиальной кисты легкого подтвержден операцией |
И наконец, в 12,5% случаев туберкулез субсегментарных бронхов на нашем материале характеризовался двусторонним поражением многих ветвлений. Все больные этой группы поступили в клинику с симптомами интоксикации, кашлем с выделением слизисто-гнойной мокроты, в которой, как правило, методом бактериоскопии удавалось обнаружить микобактерии туберкулеза.
При аускультации легких только у некоторых больных прослушивались непостоянные рассеянные сухие хрипы.
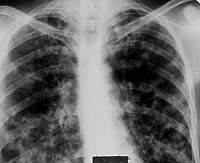 |
| Рисунок 9. Рентгенограмма легких больного Л. 38 лет. Диссеминированное поражение легких с очаговыми образованиями и инфильтрацией интерстиция, видны тени расширенных субсегментарных бронхов. Страдает туберкулезом (очаговым, а затем диссеминированным) 12 лет. При бронхоскопии — диффузный гнойный бронхит преимущественно слизистой субсегментарных и сегментарных бронхов, в материале браш-биопсии МБТ+ и клетки туберкулезной гранулемы |
При рентгенотомографии в отличие от гематогенно-диссеминированного туберкулеза легких двусторонний туберкулез субсегментарных бронхов характеризовался асимметричностью легочного поражения с большим участием нижних отделов легких и резким полиморфизмом изменений. Здесь наряду с очаговыми тенями средних и крупных размеров присутствовали и уплотненные стенки бронхов, и перибронхиальная их инфильтрация при полном отсутствии деструктивных изменений (рис. 9).
Эндоскопия во всех случаях выявляла локальное специфическое поражение слизистой субсегментарных и (или) сегментарных бронхов, причем процесс чаще был односторонним и не всегда соответствовал той стороне, где рентгенограмма выявляла более выраженные изменения в легких.
В 26,3% случаев туберкулез бронхов как ведущая локализация инфекционного процесса в легких протекал с поражением стенки главного, промежуточного или долевого бронха. Как правило, туберкулез крупных бронхов выявлялся в осложненной фазе его течения — либо с воспалительно-ателектатическим процессом в легком, либо с формированием пневмоцирроза. При этом нередко воспалительно-ателектатический процесс врачами диспансеров принимается за параконкрозную пневмонию или инфильтративный туберкулез, а возникший пневмоцирроз — за их осложнение. Подтвердить туберкулезную, а не опухолевую природу процесса позволяло обнаружение МБТ в мокроте, а также данные эндоскопии и биопсии.
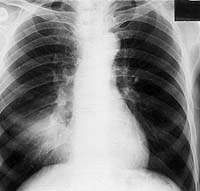 |
| Рисунок 10. Рентгенограмма легких больного П. 67 лет. В нижнем отделе правого легкого гомогенный участок затемнения. Изменения в легких обнаружены при профосмотре. Много лет страдает хроническим бронхитом |
Исключить аденогенное происхождение туберкулеза крупных бронхов у наших больных помогало отсутствие клинико-рентгенологических признаков туморозного или инфильтративного бронхоаденита бронхопульмональной группы лимфатических узлов. Как было доказано на примере прооперированных больных, в 26 случаях при осложненном течении туберкулеза крупных бронхов, несмотря на наличие гиперплазии внутригрудных лимфатических узлов, подтвержденной рентгено-томографическим исследованием, включая компьютерную томографию, гистологическое и бактериологическое исследование лимфоидной ткани выявило наличие туберкулезных бугорков (местами со слиянием) лишь у четырех больных. Причем специфические изменения были столь незначительными, что вряд ли могли явиться источником тяжелого поражения бронхиального дерева, а скорее представляли собой очаги-отсевы. У шести больных с гиперплазией лимфатических узлов гистологически выявлялись кальцинаты без признаков реактивации туберкулеза.
Последнее давало основание предположить, что туберкулезу крупных бронхов в большинстве случаев предшествовал не распознанный своевременно специфический процесс слизистой сегментарных и субсегментарных бронхов.
Отличить воспалительно-ателектатические изменения в легком от инфильтративного туберкулеза помогала рентгенологическая картина в виде объемного уменьшения легкого или его доли, однородный характер затемнения и отсутствие распада, от рака — данные бронхоскопии, свидетельствовавшие о тяжелом специфическом поражении бронхиальной стенки со стенозом просвета бронха, причем у многих с признаками как свежих, так и старых изменений в ней. Но в отдельных случаях только операционная биопсия позволила дифференцировать туберкулез от рака бронха (рис. 10, 11).
узлов, явлений периаденита, перибронхита,
интерстициального отека и реакции медиастинальной плевры
1 - туберкулез, центральный рак, лимфома, прикорневая пневмония;
2 - туберкулез, саркоидоз, лимфогранулематоз, хронический бронхит, силикотуберкулез.
3 - туберкулез, пневмония, периферический рак, центральный рак, микоз.
4 - саркоидоз, лимфогранулематоз, метастазы опухоли, вирусная аденопатия.
5 - туберкулез, силикоз, саркоидоз, микоз.
6 - первичный осложненный туберкулез, саркоидоз, лимфогранулематоз, пневмония, аденоматоз.
7 - застойное легкое, расширение легочных артерий.
Скиалогические признаки маловыраженных форм туберкулеза внутригрудных лимфатических узлов, выявляемые при томографическом исследовании:
• Достоверно определяющиеся увеличенные внутригрудные лимфатические узлы Косвенные:
• Расширение срединной тени на уровне сосудистого пучка
• Повышение оптической плотности верхней полой вены
• Выпрямление или выбухание наружного сосудистого пучка заинтересованной стороны
• Дополнительные тенеобразования между легочной артерией и дугой аорты
• Завуалированность просветов главного и промежуточного бронхов
• Четкое контрастирование просветов главного и промежуточного бронхов за счет выраженных явлений перибронхита, периваскулита
• Увеличение угла бифуркации долевых бронхов
• Нечеткость контуров нижнекардиальных вен, смазанность очертаний их тангенциальных сечений, муфтообразное уплотнение у устьев крупных бронхов
• Линейные уплотнения медиастинальной плевры и по ходу междолевых и межсегментарных щелей
ПЕРВИЧНЫЙ ТУБЕРКУЛЁЗНЫЙ КОМПЛЕКС :
• первичный очаг в лёгком (лёгочный компонент),
• группу поражённых внутригрудных лимфатических узлов (железистый компонент),
• специфический лимфангиит лимфатических сосудов, идущих от лёгочного компонента к железистому.
В своем течении первичный туберкулёзный комплекс проходит четыре стадии :
• стадия организации, когда начинается рассасывание инфильтративной зоны и появляется биполярность (симптом Редекера );
• стадия петрифицированного первичного туберкулёзного комплекса;
ПТК может иметь довольно острое начало с интоксикацией, сходное с началом пневмонии. В то же время нередко встречают стёртое течение заболевания, когда туберкулёз не диагностируют, а при очередном рентгенологическом обследовании в лёгком и его корне обнаруживают плотные очаги или кальцинаты.
У подростков и молодых людей первичный туберкулёзный комплекс может быть клинически распознан уже на стадии осложнений:
• бронхолёгочные поражения (долевые и сегментарные процессы),
• гематогенную и лимфогенную диссеминации,
Дифференциальная диагностика первичного туберкулезного комплекса:
1 - туберкулез, пневмония, микоз, рак легкого с метастазами
• 2 - туберкулез, лимфогранулематоз, рак легкого
• 3 - пневмония, микоз
• 4 - ПТК, туберкулез внутригрудных лимфатических узлов, центральный рак, аденома, среднедолевой синдром
• 5 - туберкулезный комплекс в фазе распада, пневмония, микоз.
Диагностика ПТК от неспецифической пневмонии основывается на следующем:
- Эпид. анамнез (контакт с больным ТОД)
• Динамика туберкулиновых проб (ранний период первичной туберкулезной инфекции)
• Начало заболевания (постепенное)
• Изменения в периферической крови (менее выражены)
• Соответствие клинических изменений рентгенологической картине (относительно хорошее самочувствие при выраженных рентгенологических изменениях)
• Неэффективность неспецифической антибактериальной терапии.
В условиях ПТД проводится следующий объем исследования (при сохранении изменений) с целью диагностики ТВГЛУ и ПТК: уточнение эпид. анамнеза, обязательное флюорографическое обследование близкого окружения ребенка (в 2-х недельный срок).
• Общие клинические анализы крови и мочи.
• Рентгено-томографическое обследование (рентгенография в прямой и боковых проекциях, томография органов средостения).
• Проба Манту с 2 ТЕ ППД-Л.
• Индивидуальная туберкулинодиагностика: титрование с определением порога чувствительности к ППД-Л.
• Исследование мокроты, ПВЖ и мочи на МБТ трехкратно (бактериоскопическим и бактериологическим методом).
• Бронхоскопия (с бактериологическим исследованием).
• УЗИ органов брюшной полости.
При уточнении локальной формы туберкулеза: ребенок переводится в IА группу диспансерного учета при распространенном процессе или IБ при ограниченном (малом) процессе. Проводится специфическое лечение в условиях противотуберкулезного стационара по режиму, соответствующему процессу. Продолжительность наблюдения по IА или Б группе составляет до 24 месяцев, при отсутствии признаков развития хронического процесса, ребенок переводится в IIIБ группу диспансерного учета.
Исходы ТВЛУ и ПТК:
• Кальцинация (формирование очага Гона)
• Хронически текущий первичный туберкулез (при неполной кальцинации)
ЛЕКЦИЯ: Диссеминированный туберкулез легких. Милиарный туберкулез.
1. Патогенез диссеминированного туберкулез легких.
2. Классификация диссеминированного туберкулез легких.
3. Милиарный туберкулез легких.
4. Подострый диссеминированный туберкулёз.
5. Хронический диссеминированный туберкулёз.
Диссеминированный туберкулёз легких - форма туберкулеза, характеризующаяся диссеминацией (рассеиванием) микобактерий туберкулеза как в легкие, так и другие органы и системы.
Классификация диссеминированного туберкулеза по патогенезу:
По путям диссеминации МБТ:
Классификация диссеминированного туберкулеза по морфологии:
По клиническому течению:
Классификация диссеминированного туберкулеза по размеру очага:
- мелкоочаговый (1-2 мм)
- среднеочаговый (3-5 мм)
- крупноочаговый (6-10 мм)
По распространенности процесса:
Милиарный туберкулёз легких -- форма туберкулеза, которая характеризуется равномерными высыпаниями в обоих легких мелких просовидных бугорков и генерализацией процесса с поражением многих органов и систем. - форма туберкулеза, которая характеризуется равномерными высыпаниями в обоих легких мелких просовидных бугорков и генерализацией процесса с поражением многих органов и систем. Милиарный туберкулёз легких Распространение инфекции происходит с током крови, и очаги образуются по ходу мелких сосудов. В легких обнаруживают симметрично расположенные множественные мелкие, преимущественно продуктивного характера, бугорки. Подобные очаги обнаруживаются в печени, селезенке, серозных оболочках, сетчатке глаз и др. (генерализованный туберкулез).
Факторы, способствующие развитию милиарного туберкулеза:
Несвоевременное выявление виража туберкулиновых проб, а при его выявлении — отсутствие химиопрофилактики,
отсутствие вакцинации БЦЖ или ревакцинации,
врождённый или приобретённый иммунодефицит,
недостаточное питание, инфекционные заболевания, сопровождающиеся пассивной анергией (корь, грипп и др.),
применение некоторых физиотерапевтических процедур (ультрафиолетовое облучение, грязелечение),
приём цитостатиков и глюкокортикоидов
Судьба больного зависит от сроков постановки диагноза и назначения эффективного лечения. Естественное течение заболевания заканчивается фатально в течение нескольких недель или 1–3 мес.
Клиника: возникает внезапно, практически без продромального периода,
тахикардия и одышка,
умеренная анемия, лимфопения и моноцитоз,
аускультация и перкуссия первое время остаются неинформативными,
Клиническая картина опережает рентгенологическую картину на 2–6 недель.
Трудность первичной диагностики заключается в том, что изменений на рентгенограмме ещё нет, пациенты длительное время могут иметь отрицательные туберкулиновые пробы, а в мокроте (если она есть) не находят микобактерий.
Клинические формы милиарного туберкулеза :
лёгочная (с преобладанием одышки и других лёгочных симптомов).
тифоидная (с преобладанием симптомов интоксикации вплоть до спутанности сознания).
Диагностика: первичная диагностика трудна, поскольку мокрота бывает не всегда, она скудна и крайне редко содержит микобактерии. Трансбронхиальная биопсия или чрескожная биопсия печени часто подтверждает диагноз. Биопсия костного мозга даёт положительный результат примерно в 2/3 случаев.
Классический милиарный туберкулёз развивается вследствие гематогенного распространения вслед за первичным инфицированием, то есть пациенты не имеют, как правило, туберкулёза в анамнезе.
1. Множественные однотипные очаговые тени округлой формы
2. Размеры очагов 1-3 мм в диаметре
3. Локализация очагов – в обоих легких от верхушек до диафрагмы, расположены
4. Интенсивность очагов – малая
5. Контуры теней – ясные
6. Легочной рисунок не прослеживается
Острейшая форма диссеминированного туберкулеза легких (туберкулезный сепсис Ландузи)
- острый и хронический лейкоз в терминальной стадии
- онко-заболевания в терминальной стадии
- ВИЧ-инфекция (IV стадия)
- больные, длительно получающие иммунодепрессивную терапию.
Подострый диссеминированный туберкулёз.
Клиническая картина: подострый диссеминированный туберкулёз клинически протекает различно. В одних случаях симптоматика болезни слабовыраженная, в других – клиническая картина острой пневмонии. При возникновении внелегочных туберкулёзных изменений (туберкулёз мочеполовых органов, гортани, глаз, и др.) присоединяются симптомы поражения, характерные для этих локализаций процесса.
1) множественные очаговые тени неправильной округлой формы от 4 до 10 мм в диаметре, местами сливающиеся в фокусы;
2) локализация очагов - в обоих легких в верхних и средних отделах (не менее 3-х сегментов с каждой стороны) или на протяжении всех легких;
3) интенсивность теней - малая и средняя ;
4) контуры теней - нечеткие ;
5) легочный рисунок прослеживается недостаточно .
Подострые диссеминации в легких характеризуются относительно недавним возникновением процесса в легких.
В легких обнаруживаются крупные очаги (4-10 мм в диаметре) преимущественно экссудативно-некротического характера, а также фокусы, возникающие при слиянии очагов.
Очаги диссеминации выявляются в обоих легких на всем протяжении или в верхних долях.
Хронический диссеминированный туберкулез.
К этой форме туберкулёза легких относятся скрыто протекающие, медленно текущие диссеминации с длительным и волнообразным течением. Клиническая картина:
Долгое время единственной жалобой могут быть снижение толерантности к физическим нагрузкам, исподволь нарастающая одышка, покашливание. Если больной измеряет температуру тела, то находят субфебрилитет.
Для хронического диссеминированного туберкулёза характерно длительное волнообразное течение, постепенное начало заболевания.
Обострение туберкулёзного процесса проявляется слабо выраженной интоксикацией, а также симптомами, обусловленными хроническим бронхитом,
1. множественные очаговые тени различные по величине, форме, интенсивности; возможно скопление очагов в виде конгломератов;
2. локализация процесса - двусторонняя в верхних и средних отделах легких, ассимметричная;
3. смещение кверху корней легких, их деформация;
4. сетчатая деформация легочного рисунка;
6. типично наличие полиморфных очагов, старых очагов, включая кальцинаты.
Хронический диссеминированный туберкулёз легких характеризуется пестротой морфологических проявлений: очаги различаются по величине, форме, времени возникновения (от свежих до кальцинированных), характеру клеточных реакций, в которых преобладает продуктивный тип воспаления.
Следствием продуктивного типа воспаления является развитие интерстициальиого фиброза, иневмосклероза, эмфиземы легких.
Дифференциальная диагностика диссеминированного туберкулеза:
Неспецифические воспалительные заболевания легких и бронхов
Опухоли (аденоматоз легких, бронхиолоальвеолярный рак, лимфогранулематоз и др.)
Метастатический рак легкого
Коллагенозы (системные заболевания)
Интерстициальные заболевания легких (идеопатический фиброзирующий альвеолит, с-м Гудпасчера, с-м Вегенера, гранулематозы)
Жалобы, анамнез жизни
Объективное обследование (осмотр, пальпация, перкуссия, аускультация)
Проба Манту с 2 ТЕ
Исследование биологических сред на КУМ
ПЦР, ИФА, лазерная флюоресценция
ЛЕКЦИЯ: Милиарный туберкулез.
1. Патогенез милиарного туберкулез легких.
2. Факторы, способствующие развитию милиарного туберкулеза.
3. Клиника милиарного туберкулез легких.
4. Диагностика милиарного туберкулез легких.
5. Лечение милиарного туберкулез легких.
Милиарный туберкулёз легких -- форма туберкулеза, которая характеризуется равномерными высыпаниями в обоих легких мелких просовидных бугорков и генерализацией процесса с поражением многих органов и систем. - форма туберкулеза, которая характеризуется равномерными высыпаниями в обоих легких мелких просовидных бугорков и генерализацией процесса с поражением многих органов и систем. Милиарный туберкулёз легких Распространение инфекции происходит с током крови, и очаги образуются по ходу мелких сосудов. В легких обнаруживают симметрично расположенные множественные мелкие, преимущественно продуктивного характера, бугорки. Подобные очаги обнаруживаются в печени, селезенке, серозных оболочках, сетчатке глаз и др. (генерализованный туберкулез).
Факторы, способствующие развитию милиарного туберкулеза:
Несвоевременное выявление виража туберкулиновых проб, а при его выявлении — отсутствие химиопрофилактики,
отсутствие вакцинации БЦЖ или ревакцинации,
врождённый или приобретённый иммунодефицит,
недостаточное питание, инфекционные заболевания, сопровождающиеся пассивной анергией (корь, грипп и др.),
применение некоторых физиотерапевтических процедур (ультрафиолетовое облучение, грязелечение),
приём цитостатиков и глюкокортикоидов
Судьба больного зависит от сроков постановки диагноза и назначения эффективного лечения. Естественное течение заболевания заканчивается фатально в течение нескольких недель или 1–3 мес.
Клиника: возникает внезапно, практически без продромального периода,
Читайте также:


