Анализ крови на туберкулез караганда
Как рассказала в четверг в ходе пресс-конференции главный врач противотуберкулёзного диспансера Астаны Анна Цепке, для выявления туберкулёза теперь достаточно будет трёх минут и нескольких капель крови.
"С этого года в Астане внедряем новый метод – экспресс-тест для выявления туберкулёза "биотрейсер". Основным материалом для исследования является кровь. Это тест-полоски, чем-то похожие на тест-полоски, которые определяют беременность. Две полоски означают, что человека срочно надо дообследовать, одна полоска – туберкулёза нет", - пояснила Анна Цепке.
Она подчеркнула, что применение такого теста станет новым шагом в экспресс-диагностике туберкулёза особенно в группах высокого риска. В течение 2016 года новая методика выявления заболеваемости будет апробирована на тех жителях, которых сложно обследовать вовремя в силу различных обстоятельств. К ним относятся: бомжи, лица, проживающие на дачах, строители, работники рынков, малообеспеченные и неработающие.
"До этого диагностики по крови не было. Были традиционные методы: флюорографическое обследование, при появлении жалоб – бактериоскопия мокроты, исследования мокроты, которые проводит противотуберкулёзная служба, и манту – туберкулиновая диагностика у детей", - подчеркнула главврач столичного противотуберкулёзного диспансера.

Она также добавила, что производителем экспресс-тестов является корейская компания, которая предоставила для апробации на бесплатной основе девять тысяч тестов.
Кроме того, по данным Анны Цепке, за годы реализации программы "Саламатты Казахстан" заболеваемость туберкулёзом в стране снизилась на 11,9% и составила 58,5 случаев на 100 тысяч населения. На 11,7% снизился процент заболеваемости инфекцией среди детей. На аналогичное количество жителей приходится 6,8 случаев заболевания туберкулёзом у детей.
Тем временем Астана, по данным главврача, занимает 10 место по уровню заболеваемости туберкулёза в Казахстане.
"Ежегодно выявляются около 500 новых случаев туберкулёза в Астане. Тенденция идёт к снижению. Астана по заболеваемости занимает 10 место из 16 регионов на сегодняшний день", - отметила Цепке.
Также, как утверждает главврач, в столице на сегодняшний день самый высокий уровень социальной поддержки больных туберкулёзом.
"Ежемесячно выделяется 570 продуктовых посылок и 340 проездных билетов. Они нужны для того, чтобы они ездили для получения лечения в поликлиники, потому что на руки препараты не выдаются. 75 миллионов 285 тысяч в этом году выделил город для оказания социальной поддержки. 1014 человек получили эту помощь – это самый высокий показатель по республике", - сказала она.

Отметим, накануне, 24 февраля, в Астане начался месячник по профилактике туберкулёза. В течение этого времени, как было озвучено сегодня на пресс-конференции, на строительных площадках и рынках города будут проводиться консультации и обследования, разъяснительная и информационная работа. В учебных заведениях будут организованы тренинги, специальные уроки, тематические игры и многое другое. С представителями крупных организаций будут проводиться круглые столы по профилактике заболеваемости туберкулёзом на рабочих местах.
Напомним, осенью прошлого года в Министерстве здравоохранения и соцразвития сообщили, что Казахстан принимает от 300-500 тысяч до миллиона трудовых мигрантов в год. При этом 15% из них болеют туберкулёзом и ВИЧ.
Чуть позже директор Национального центра проблем туберкулёза Тлеухан Абилдаев заявил, что большинство мигрантов въезжают в Казахстан здоровыми. Именно в нашей стране они и подвергаются заражению этой инфекцией.
Следите за самыми актуальными новостями в нашем Telegram-канале и на странице в Facebook
Присоединяйтесь к нашему сообществу в Instagram
Если вы нашли ошибку в тексте, выделите ее мышью и нажмите Ctrl+Enter

Ключевые слова: диагностика, туберкулез, иммунологические методы, молекулярно-генетические методы, диаскин-тест, квантифероновый тест.
По оценкам Всемирной организации здравоохранениях [1], туберкулез (ТБ) является второй по значимости причиной смерти в мире от какого-либо одного инфекционного агента, уступая лишь ВИЧ/СПИДу. Однако, число людей, ежегодно заболевающих туберкулезом, постепенно уменьшается. Это означает, что мир продвигается к достижению намеченной ВОЗ на 2015 год Цели тысячелетия в области развития по обращению вспять тенденции распространения ТБ.
Экспертами ВОЗ отмечен заметный прогресс в реализации всех аспектов Национальной программы РК по туберкулезу. За пять последних лет удалось снизить заболеваемость туберкулезом на 34,9%, смертность — на 55,6%. По отчету ВОЗ, РК одной из первых в Центрально-Азиатском регионе добилась 85% охвата лечением больных со множественной лекарственной устойчивостью, вследствие чего смертность от лекарственно-устойчивого туберкулеза в Казахстане оказалась значительно ниже (7%), чем в Болгарии, Украине, Литве, Эстонии, Латвии, Румынии и других странах.
Однако, несмотря на стабилизацию в течение последних лет показателей заболеваемости, распространенности и наметившуюся тенденцию к их улучшению, Казахстан до настоящего времени по регистрируемой заболеваемости туберкулезом продолжает входить в число 18 приоритетных стран по туберкулезу Европейского региона ВОЗ. В 2012 году – заболеваемость туберкулезом в Казахстане составила в среднем 81,9 [9.10] на 100000 населения, тогда как уровень выше 50 уже расценивается как эпидемия. Кроме того, по отдельным регионам республики этот показатель оказался значительно выше – 101,1-112,7 на 100000 населения. На начало 2013 года под наблюдением фтизиатров находилось более 24 265 больных активным туберкулезом. Существенной проблемой остается распространенность мультирезистентного туберкулеза, уровень которого является пока еще высоким — 10,1, а по отдельным областям – от 12,5 до 17,5 на 100 тыс. населения. Продолжают регистрироваться запущенные и тяжелые формы туберкулеза. Не снижается число заболевших туберкулезом беременных и женщин после родов. Заболеваемость детей от 0 до 14 лет в 2012г. составила — 13,8, подростков — 97,4 на 100 тыс. населения, что гораздо выше, чем в развитых странах.
Несмотря на достаточно сложную эпидемиологическую ситуацию, у Казахстана есть возможность добиться прогресса в решении этой задачи путем повсеместного внедрения в стране Международных стандартов по оказанию противотуберкулезной помощи в диагностике случаев туберкулеза и результатов лечения.
В соответствии с нормативными документами РК в целях раннего выявления туберкулеза у детей до 14 лет применяют туберкулинодиагностику, у населения старше 15 лет – флюорографию[7]. Причем, обязательной флюорографии 1 раз в год подлежат только лица из группы риска и 2 раза в год – находящиеся в местах заключения и военнослужащие, работающие в них. В Казахстане проживает 16, 9 млн. населения, в том числе, городского населения – 9 млн. 277 тыс., сельского – 7 млн.632тыс.[10]. Из них: трудоспособного населения – 4 млн. 670 тыс., детей – 4 млн.602 тыс. В 2012 году флюорографию прошло 7.993.037 человек [9], т.е., при таком подходе около 4,3 млн. человек (исключая детей) выпадают из поля зрения. К ним относятся лица из трудоспособного населения, не входящие в эти списки и не обращающиеся часто за медицинской помощью, лица пожилого и старческого возраста, а также большая часть населения, проживающего в отдаленных сельских районах. Эти группы также могут быть вероятными источниками туберкулезной инфекции.
Туберкулиновая проба, кроме того, может вызывать осложнения: легкие (температурные реакции и боль в мышцах) и тяжелые (аллергические реакции, вплоть до анафилактического шока и отека Квинке). В большинстве европейских стран туберкулинодиагностика как метод массового скрининга отменена и применяется только в группах риска.
Под вопросом и эффективность использования флюорографии для скрининг-диагностики туберкулеза, так как проведение ее 1 раз в год не является основанием считать человека здоровым в течение всего года, а среди всех обследованных с помощью флюорографии туберкулез выявляется лишь в 0,6% случаев.
Выявление МЛУ (множественная лекарственная устойчивость) — ТБ до последнего времени велось путем тестирования чувствительности на выращенных микробиологических культурах, что требовало большого количества времени и оставляло без адекватной терапии больного туберкулезом. Тревожный рост показателей МЛУ-ТБ, появление во всем мире случаев с широкой лекарственной устойчивостью, опасность заражения окружающих, быстрая смерть таких больных выдвинули необходимость поиска новых, более быстрых методов диагностики.
В настоящее время широкое применение в диагностике туберкулеза нашли иммунологические и молекулярно-генетические методы. Необходимость применения тех или иных методов диагностики диктует эпидемическая ситуация в регионе. По рекомендации ВОЗ и данным различных исследователей, в регионах с низким уровнем заболеваемости рациональнее использовать иммунологические тесты, позволяющие выявить латентную инфекцию, В регионах с высоким уровнем заболеваемости – молекулярно-генетические и бактериологические методы определения МБТ и МЛУ/ШЛУ (широкая лекарственная устойчивость) МБТ.
Иммунологические тесты представляют относительно широкие возможности для скрининга туберкулёза. В НИИ молекулярной медицины ММА им. И. М. Сеченова был создан и официально зарегистрирован в 2008 г. уникальный инновационный препарат Диаскинтест для постановки внутрикожной пробы, который с 2009 года применяется для диагностики инфицирования туберкулезом в России [12]. Диаскинтест представляет собой рекомбинантный белок, содержащий два связанных между собой антигена — ESAT6 и CFP10, характерных для вирулентных штаммов микобактерий туберкулеза (Micobacterium tuberculosis и Micobacterium bovis). Данные антигены отсутствуют в вакцинном штамме Micobacterium bovis BCG и у большинства нетуберкулезных микобактерий, поэтому Диаскинтест вызывает иммунную реакцию только на микобактерии туберкулеза. Поствакцинальный иммунитет после БЦЖ на этот тест не влияет, поэтому у привитых здоровых детей ответ на диаскинтест будет отрицательным. Вот почему при положительной реакции Манту рекомендуется применять диаскинтест. Благодаря данным качествам, Диаскинтест обладает практически 100% чувствительностью и специфичностью, сводя к минимуму вероятность развития ложноположительных реакций, которые в 40–60% случаев наблюдаются при использовании традиционного внутрикожного туберкулинового теста (проба Манту). Он позволяет с высокой точностью диагностировать активный туберкулезный процесс, а также инфицированных лиц с высоким риском развития заболевания (чувствительность теста 98-100 %). При стихании активности процесса реакция становится отрицательной, что позволяет применять его для оценки эффективности лечения. Диаскинтест предназначен для постановки внутрикожной пробы во всех возрастных группах с целью: диагностики туберкулеза, оценки активности процесса и выявления лиц с высоким риском развития активного туберкулеза; дифференциальной диагностики туберкулеза; дифференциальной диагностики поствакцинальной и инфекционной аллергии (гиперчувствительности замедленного типа); оценки эффективности противотуберкулезного лечения в комплексе с другими методами. Техника постановки Диаскинтеста и учета результатов идентичны пробе Манту с туберкулином ППД-Л, что делает его использование доступным для медперсонала лечебных учреждений. В связи с тем, что препарат не вызывает реакцию гиперчувствительности замедленного типа, связанную с вакцинацией БЦЖ, проба с препаратом ДИАСКИНТЕСТ ® не может быть использована вместо туберкулинового теста для отбора лиц на первичную вакцинацию и ревакцинацию БЦЖ.
За научное обоснование, разработку и внедрение в клиническую практику инновационного диагностического теста в феврале 2012 года группа ученых получила государственную премию Правительства РФ
Новый метод — QuantiFERON TB-2G — золотой стандарт в диагностике латентного туберкулеза [13.14.15]. Введен в обязательный комплекс фтизиатрического обследования в 78 странах мира. Кванитфероновый тест лишен недостатков кожной пробы. Он основан на выявлении in vitro продукции гамма-интерферона лимфоцитами крови пациента. В качестве индукторов синтеза интерферона при его проведении пользуются антигенами ESAT-6 и CFP-10 M.tuberculosis. Эти антигены экспрессируют M. tuberculosis, M. bovis, M. africanum, но они отсутствуют у вакцинного штамма БЦЖ и большей части нетуберкулезных микобактерий, включая M. avium, M. intracellulare. Таким образом, достигается высокая специфичность показаний теста. Учет его результатов проводят не через 2 дня, как при кожной пробе, а на следующий день, причем автоматизация выявления интерферона повышает как чувствительность теста, так и объективность его показаний. Проведенные японскими специалистами из Исследовательского института туберкулеза испытания показали, что специфичность и чувствительность теста QuantiFERON TB-2G составляют 98,1 и 89,0%, соответственно. Сравнительная оценка пробы Манту, диаскинтеста и квантиферонового теста, проведенная в Санкт-Петербургском НИИ фтизиопульмонологии, показала высокую диагностическую значимость последних (табл. 1).
Таблица 1 — Показатели диагностической значимости иммунологических тестов при определении
активности туберкулезной инфекции у детей (СПб НИИФ, 2010-2012г.)
ЦЕЛЬ ИССЛЕДОВАНИЯ. Провести ретроспективный эпидемиологический анализ заболеваемости туберкулезом по Карагандинской области за 1986-2006 гг, выявить общие и специфические закономерности развития эпидемического процесса.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ. Годовые отчеты ДГСЭН и областного туберкулезного диспансера по Карагандинской области, карты эпидемиологического обследования, истории болезни, амбулаторные карты. Для анализа использованы методы ретроспективного эпидемиологического анализа. Проанализированы основные эпидемиологические показатели туберкулеза с 1986 по 2006 года. Для анализа использовалась программа Microsoft Excel.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ. Эпидемический подъем туберкулеза, свидетелями которого мы стали сегодня, возник в весьма своеобразных условиях. Ему предшествовали значительные успехи в борьбе с этим заболеванием. В 50-80-х годах XX века заболеваемость и смертность от него быстро снижались, а в экономически развитых странах Европы и Северной Америки туберкулез наблюдали почти исключительно у иммигрантов из стран третьего мира и у социально дезадаптированных групп населения. Эти несомненные успехи, происходившие во многих странах мира, породили, казалось бы, вполне обоснованные надежды на скорую победу над этой инфекцией. Действительно, задача ликвидации туберкулеза, как распространенного заболевания, была вполне официально поставлена в качестве одной из основных задач перед органами здравоохранения. Основания для подобных радужных надежд представлялись, на первый взгляд, достаточными, поскольку туберкулез относился к досконально изученным инфекциям, имелись высоко эффективные противотуберкулезные препараты и были разработаны надежные методы его лечения.
Одной из причин подъема заболеваемости туберкулезом следует признать социально-экономические потрясения в результате распада бывшего СССР, сопровождавшиеся обнищанием населения, массовой безработицей, а так же ростом других социально значимых заболеваний таких как: наркомания, психические заболевания, ВИЧ инфекция, алкоголизм.
В настоящее время считается, что приблизительно одна треть населения земли инфицирована Mycobacterium tuberculosis, однако клиническая картина развивается только у 10% инфицированных. Этот факт свидетельствует о наличии мощных механизмов резистентности человека к туберкулезной инфекции. Главная проблема в Карагандинской области– увеличение удельного веса бациллярных больных (1986 – 34%, 1990 – 44%, 1995 – 42%, 2000 – 39%), что является проблемой раннего выявления.
Ретроспективный эпидемиологический анализ заболеваемости туберкулезом населения в регионе Центрального Казахстана за 1986 – 2006 гг., выявил, что в целом за 20 лет уровень заболеваемости туберкулезом вырос в 1,3 – 2,8 раза и составил в среднем 60,6 случая в 1986 году и 173,9 случая на 100000 населения в 2004 году.
Четко прослеживаются три периода динамики заболеваемости: 1 период - с 1986 по 1994 годы, когда уровень заболеваемости находился в пределах 48,1 – 60,6 случаев на 100000 населения; 2 период - с 1995 по 2001 годы, уровень заболеваемости туберкулезом увеличился и составил от 88,5 – 144,9 случаев на 100000 населения; 3 период – с 2002 по 2006 годы, уровень заболеваемости сохраняется на стабильно высоких показателях и составляет от 177,2 -145,5 случаев на 100000 населения. В целом, динамику общей заболеваемости туберкулезом из-за выраженного подъема данного показателя в последние годы следует рассматривать, как изменения с выраженной тенденцией к росту – Тпр +7,2 %.. По результатам прогнозирования в Центральном Казахстане в ближайшее время ожидается заболеваемость в пределах 210,3-161,0 случаев на 100 тыс. населения. На фоне высокого роста заболеваемости, туберкулез приобрел новые качества. Значительно участились случаи с тяжелыми клиническими формами туберкулезом, туберкулезным менингитом, генерализованным туберкулезом, У больных наблюдается лекарственная непереносимость и лекарственная устойчивость возбудителя туберкулеза.
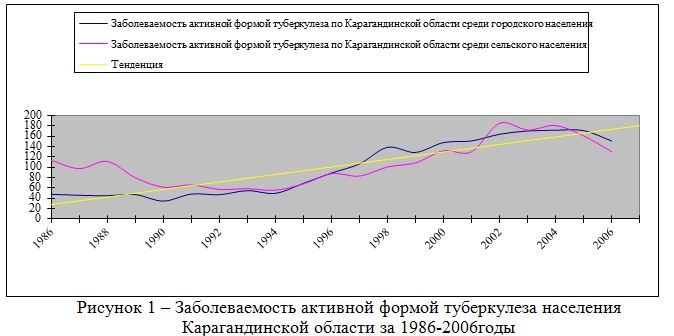
Возросла заболеваемость и смертность среди детского населения. Так с 1998 по 2006 годы показатель заболеваемости туберкулезом среди детей увеличился в 2,2 раза и составляет соответственно 21,9 и 44,7 случаев на 100000 населения. Среди подростков показатель заболеваемости туберкулезом составляет от 114,5 до 176,7. Показатель смертности населения от туберкулеза увеличился по сравнению с 1991 годом в 9 раз в 1998 году и в 5,1 раза в 2006 году. Смертность среди детей и подростков составляет 1,0.
ЗАКЛЮЧЕНИЕ. Таким образом, в Карагандинской области сохраняется напряженная эпидемическая ситуация по туберкулезу. Особую тревогу вызывает рост заболеваемости туберкулезом среди детей и подростков. Об этом свидетельствуют высокие значения основных эпидемиологических показателей заболеваемости и смертности от туберкулеза, а также их рост. Это требует повышения эффективности противотуберкулезных мероприятий, осуществляемых в Республике Казахстан.



Сегодня постановку диагноза и назначение лечения трудно представить без биохимического и гематологического анализов которые важны для оценки процессов организма. Наша новая лаборатория применяет высоко-технологичные методы лабораторной диагностики по направлениям: биохимия, гематология, цитология, иммунология, серология, бактериология и другие.

Общий анализ крови развернутый + СОЭ
Общий анализ крови (WBC,RBC,HB,HCT,PLT)
Подсчет ретикулоцитов крови ручным методом
Подсчет тромбоцитов в крови ручным методом
СОЭ
Общий белок
Альбумин
Мочевина
Креатинин
Мочевая кислота
Глюкоза
лактат
магний
железо
фосфор
Кальций общий
АлаТ
АсаТ
Билирубин общий
Билирубин прямой
Билирубин непрямой
ГГТП
Щелочная фосфотаза
Холестерин
Холестерин ЛПВН
Холестерин ЛПНП
Триглицериды
Общая амилаза
ЛДГ общая
Остаточный азот
Электролиты К,Na,ионизированный Ca,Хлор
Щелочная фосфотаза
Сывороточное железо (Fe)
СРБ (количественный)
Ревматоидный фактор (количественный)
Антистрептолизин-О (количественный)
Проба Реберга
Костный метаболизм
Beta-Cross laps
Остеокальцин
Ig M
Ig A
Ig G
Ig E
Антитела класса IgG к двухспиральной (нативной) ДНК
А-ССР/АЦЦП
Антитела (проба Кумбса)
Антитела к β-ХГЧ
МИКРОРЕАКЦИЯ
Общий анализ мочи(физико-химические исследования мочи с микроскопией)
Исследование мочи по Нечипоренко
Сахар мочи
Определение желчных пигментов в моче
РЭА/КЭА(СЕА) - кишечник
АФП (α-ФП) - печень, яичники
ПСА (PSA) - предст.железа (общий)
ПСА (PSA)- свободный
СА-125 (яичники)
СА-19-9 (поджелудочная железа)
S 100 (головной мозг, меланома)
NSE (рак легких и опухоли, исходящие из нервной и эндокринной ткани)
CYFRA (легкие, мочевой пузырь)
S 100 (головной мозг, меланома)
СА72-4 (желудок)
СА15-3 (молочная железа)
Гепатит В НВs-антиген
Гепатит С
Гепатит С HCV
HBeAg
Anti HBcor IgM
Anti HBe
Anti HBs
Anti-HBcоr Total
Гепатит D (AntiHDv)
Гепатит Е IgG
Гепатит A IgG
Гепатит A IgM
Кровь на ВИЧ
Анализ на туберкулез
Определение гр.крови и резус фактора
Анализ кала на скрытую кровь
Антиген ротавируса (в кале)
Антиген Adenovirus (в кале)
I фаза Каолин-кефалиновое время (АПТВ)
II фаза тромбино образование (протромбиновый индекс)
МНО
III фаза Фибриноген А (фибринообразование)
Тромбиновое время
РФМК
Свертываемость по Сухареву
Д-димер
Волчаночный антикоагулянт (АФС)
Протеин С
ТТГ (тиреотропный гормон)/TSH
Т3 (трийодтиронин) общий
Т4 (тироксин) общий
Т3 свободный (fT3)
Т4 свободный (fT4)
АнтиТПО
АнтиТГ
Тиреоглобулин (ТГ)
а/тела к рецепторам ТТГ
Паратгормон
Инсулин
С-пептид
Кальцитонин
Кортизол
Пролактин
Прогестерон
Тестостерон
ЛГ
ФСГ
Эстрадиол
ДГЭА-с
АКТГ
СТГ
Альдостерон
Тропонин
Определение витамина В12
Витамин Д3(25-ОН)
Фолиевая кислота
Анализы крови
- Накануне взятия анализа крови не менее чем за 24 часа исключить физические нагрузки, прием алкоголя, жирной пищи.
- Взятие био жидкостей осуществляется до проведения инъекции, прием лекарственных препаратов, массажа и т.п
- Натощак производится взятие крови на:
- Общий анализ крови
- Биохимические анализы (особенно на глюкозу (сахар), инсулин, холестерин, липиды, билирубин, С-пептид, мочевина и мочевая кислота, неорганический фосфор, белки)
- Гепатит В-можно не голодный желудок
- Сифилис-аналогично первому
- Гемостазиограмму (коагулограмма и агрегация тромбоцитов)
- При сдаче анализов на СТГ (соматотропный гормон) обследуемые не должны принимать пищу накануне вечером и в день сдачи анализа
- При сдаче анализов на половые гормоны в направлении у женщин необходимо отмечать фазу цикла
- Анализы на кортизол и тестостерон, АКТГ (адренокортикотропный гормон) осуществляется до 10-00 утра – связи с суточным ритмом
- Пациенты, принимающие гормональные препараты, не должны нарушать график их приема в день сдачи анализа.
- При повторных исследованиях необходимо соблюдать одно и то же время взятия крови, фазу менструального цикла, режима приема препаратов и др. условий*** В день сбора не есть свеклу и морковь.
Анализы мочи
- Накануне сдачи анализа мочи рекомендуется не употреблять овощи и фрукты, которые могут изменить цвет мочи ( свекла, морковь и пр.)
- Не принимать диуретики
- Перед сбором мочи производят тщательный гигиенический туалет половых органов
- Женщинам не рекомендуется сдавать анализ мочи во время менструации
- Общий анализ мочи- в чистую емкость собирается вся утренняя моча (желательно, чтобы предыдущее мочеиспускание было не позже, чем в 2 часа ночи), взбалтывается, (чтобы осадок не был утрачен) и переливается в чистый сухой контейнер с герметичной крышкой 50-100 мл мочи.
- Моча по Нечипоренко – собирается средняя порция утренней мочи не менее 50 мл.
- Бак. посев мочи – в течении 2-3 дней не принимать антибиотики. Собрать 25-30 мл средней порции утренней мочи в стерильный контейнер.

Самый распространенный метод, с помощью которого проводится проверка на туберкулез, — реакция Манту.

Флюорография — метод скринингового обследования, позволяющий выявить туберкулез на ранней стадии.

Анализ крови и мочи на микобактерии туберкулеза позволяет выявить патологию, когда реакция Манту неточная.

Микроскопия мазка подразумевает поиск возбудителя туберкулеза в отделяемой при кашле жидкости — мокроте.
Метод ИФА подходит в качестве уточняющего шага, а также для диагностики скрыто протекающего и внелегочного туберкулеза.

Метод ПЦР позволяет обнаружить туберкулез даже тогда, когда все другие методики показывают отрицательный результат.

Спецпредложения, скидки и акции помогут существенно сэкономить на медицинском обследовании.
Эксперты констатируют: туберкулез в России — больше, чем просто болезнь. Это — неприятное социальное клеймо, которое, помимо физических страданий, становится для заболевшего человека источником серьезного психологического дискомфорта, а иногда и вынуждает на долгие месяцы и годы отказаться от привычного образа жизни, карьеры и планов на будущее.
Лечение туберкулеза — процесс сложный и длительный, а успех во многом определяется тем, насколько своевременно было выявлено заболевание. С учетом того, что никто из нас не застрахован от заражения, крайне важно регулярно проходить профилактическое скрининговое обследование, а при малейших подозрениях на недуг — обращаться к уточняющим анализам. Лишь такое ответственное поведение убережет вас от беды.
Когда сдать анализы на туберкулез и почему не стоит с этим медлить
По мнению обывателей, туберкулезом страдают лишь неблагополучные люди, проживающие на грани нищеты, а также выходцы из мест лишения свободы. Однако такой взгляд, как отмечают врачи, не имеет ничего общего с реальностью. Пациентами фтизиатров нередко становятся и учителя, и бизнесмены, и чиновники, и даже сами доктора. Ведь ключевой фактор, приводящий к развитию заболевания, — это отнюдь не финансовое благополучие, а состояние иммунитета. Если по каким-то причинам (стресс, сопутствующее заболевание, беременность, перенесенная операция, погрешности в питании) организм ослаблен — туберкулезная палочка не упустит шанса для атаки.
Болезнь развивается постепенно, начинаясь в лимфатических узлах, а затем распространяясь по органам и тканям организма. Чаще туберкулез поражает легкие, однако в некоторых случаях, а также при отсутствии лечения бактерии размножаются в пищеварительном тракте, органах мочеполовой системы, костях, коже, оболочках головного и спинного мозга и даже в глазах.
Коварная особенность возбудителя заболевания — микобактерии туберкулеза — умение быстро приобретать устойчивость к антибактериальным препаратам, без которых невозможно успешное лечение. Ученые вынуждены разрабатывать все новые и новые лекарства, что в конечном итоге делает терапию дорогой, а также приводит к неизбежным побочным эффектам, таким как поражение печени. Поэтому важным этапом диагностики туберкулеза является определение чувствительности выявленного возбудителя к различным антибиотикам, это помогает врачам подобрать эффективное лечение.
В силу широкого распространения туберкулеза в нашей стране (70% от общего числа российских больных инфекционными и паразитарными заболеваниями умирают именно из-за такого диагноза) выявление зараженных микобактериями среди детей и взрослых организовано достаточно хорошо.
Так, детям и подросткам до 18-ти лет время от времени проводят туберкулиновые пробы, знакомые нам всем как реакция Манту. После достижения совершеннолетия основным методом диагностики становится флюорография, которую каждый гражданин РФ обязан проходить раз в два года, а определенные категории людей — каждый год. Без такого рентгеновского снимка вас, скорее всего, не допустят к работе: результаты флюорографии необходимо предъявлять при трудоустройстве, а в дальнейшем — повторять процедуру в ходе регулярных медосмотров. Таким образом медики стараются минимизировать количество больных туберкулезом, которые не получают лечение и заражают окружающих.
Помимо этих правил, провериться на туберкулез нужно в случаях, если у вас появились симптомы, указывающие на вероятность развития заболевания (слабость, ночное потоотделение, необъяснимая потеря веса, небольшое повышение температуры по вечерам, увеличение лимфоузлов, хронический кашель). Иногда догадка о возможной причине такого недомогания возникает у врача, но вы и сами можете пройти обследование и сдать анализы, чтобы исключить вероятность инфекции.
Выявить туберкулез можно несколькими путями. Основной задачей диагностики в детском возрасте является определение самого факта инфицирования, ведь в этот период вероятность, что бактерия, попавшая в организм, сразу вызовет патологический процесс, значительно выше, чем у взрослых. По этой причине ведущей методикой первичного скрининга остается туберкулиновая проба.
Оценить признаки поражения легких — наиболее типичное клиническое свидетельство начала заболевания — позволяет флюорография. В случае сомнений для уточняющей диагностики врач назначит рентген — развернутую визуализацию легочной ткани.
Туберкулин — это смесь белков, выделенных из погибших возбудителей туберкулеза. Введение небольшого количества такого препарата под кожу вызывает реакцию иммунитета у всех людей, однако в зависимости от состояния их здоровья она проявится по-разному. Так, у пациентов, в организме которых отсутствует микобактерия туберкулеза, через двое суток после пробы останется лишь незначительный след от укола (или его не будет вовсе). Если же размер красной отметины в месте введения туберкулина больше сантиметра или в этой области на коже появился гнойник — высока вероятность, что человек заражен.
Напомним, реакция Манту — метод первичной диагностики, он не может со 100%-ной вероятностью ответить на вопрос, болен ли человек туберкулезом, но позволяет выделить группу риска, которой предстоит пройти дополнительные обследования.
Поскольку степень инфицирования населения в России микобактериями туберкулеза очень высока, у лиц старше 18-ти лет врачи по умолчанию допускают контакт с инфекцией. Задачей становится поиск больных со скрыто протекающей инфекцией, которые не знают о своем состоянии.
- Флюорография
Оптимальным методом массовой диагностики в этом случае была и остается флюорография. Это — фотоснимок экрана рентгеновского аппарата, который можно получить очень быстро, не подвергая при этом человека значительной лучевой нагрузке. Поэтому кабинеты флюорографии есть практически во всех населенных пунктах нашей страны, а пройти процедуру можно за считанные минуты. - Рентген и КТ
В случае если человек не предъявляет никаких жалоб на самочувствие, а флюорография не выявила признаков изменения легочной ткани, врачи делают заключение, что туберкулеза у пациента нет. Но для более тщательной проверки легких может быть назначено развернутое рентгенографическое исследование (когда снимки делаются не только в прямой, но и в боковой проекции, а специалист лучевой диагностики тщательно изучает каждый сантиметр изображения), а также компьютерная томография (КТ), позволяющая с наибольшей степенью достоверности выявить визуальные признаки туберкулеза и оценить степень распространения патологического процесса.
Некоторые из лабораторных анализов, назначаемых при подозрении на туберкулез, являются специфическими — они проводятся только при этом заболевании. Другие же вы можете пройти в рамках общего медицинского осмотра: это ценный источник информации о вашем состоянии здоровья, который способен указать на наличие инфекционного процесса.
- Общий анализ крови/мочи является диагностическим стандартом при самых разных патологиях. В случае с туберкулезом исследование крови покажет повышение уровня лейкоцитов (сдвиг лейкоцитарной формулы влево) и ускоренную скорость оседания эритроцитов (СОЭ). Изменения в анализе мочи будут наблюдаться при поражении микобактериями почек и мочевыводящих путей — в этом случае в образце обнаружатся признаки амилоидоза.
- Микроскопия мазка подразумевает поиск возбудителя туберкулеза в отделяемой при кашле жидкости — мокроте. Пациенты с подозрением на заболевание особым образом собирают мокроту в стерильную банку, после чего доставляют анализ в лабораторию. Там частицы мокроты переносят на предметное стекло и окрашивают методом по Цилю-Нильсену (при этом микобактерии туберкулеза приобретают хорошо различимый под микроскопом красный цвет, а большинство остальных микроорганизмов — синий).
- Классический культуральный метод. Если в ходе микроскопии лаборант выявил в мокроте микобактерии в достаточном количестве (более 5-ти в поле зрения), то следующим этапом лабораторной диагностики туберкулеза становится бактериологический посев образца в питательную среду. Будучи помещенными в оптимальные температурные условия, микроорганизмы быстро растут, что позволяет уточнить их вид и провести оценку чувствительности к различным типам антибиотиков.
- ИФА (метод иммуноферментного анализа) обнаруживает в крови у пациента антитела к туберкулезу, что указывает на инфицированность (но не обязательно на заболевание). Данный метод подходит в качестве уточняющего шага, а также для диагностики скрыто протекающего и внелегочного туберкулеза.
- ПЦР (метод полимеразной цепной реакции) выявляет ДНК микобактерий в различных средах — в сыворотке крови, моче, мокроте, спинномозговой жидкости и так далее. Это крайне точный метод, который с достоверностью в 100% может дать ответ на вопрос о том, присутствует ли возбудитель в конкретном органе человека. Чувствительность ПЦР так высока, что в некоторых случаях этот анализ позволяет обнаружить туберкулез даже тогда, когда все другие методики показывают отрицательный результат.
- Гистологические анализы (биопсия) подразумевают изъятие маленького фрагмента ткани из тела пациента с целью его обстоятельного микроскопического изучения. Биопсия является важным методом диагностики, особенно в ситуациях, когда исследовать биологические жидкости при помощи других анализов не представляется возможным (например, в случае вялотекущего туберкулеза костей).
Как правило, если вы или ваши дети проходите стандартный медицинский осмотр, диагностикой туберкулеза занимаются государственные медицинские организации — поликлиники и центры здоровья. Однако иногда имеет смысл обратиться в частную лабораторию.
Читайте также:


