Паразитарные заболевания через продукты

Рыба – ценный продукт питания, богатый источник полноценного белка, легкоусвояемого жира, богатого жирорастворимыми витаминами, употребление которых необходимо как взрослым, так и детям. К сожалению, рыба является не только очень полезным, но и может быть опасным продуктом. Гельминтозами можно заразиться через различные виды рыб.
На территории Российской Федерации регистрируется целый ряд инвазионных болезней человека, возбудители которых - гельминты или паразитические черви, передающиеся человеку через рыбу и рыбную продукцию. Наиболее распространенными гельминтозами являются: описторхоз, дифиллоботриоз, анизакидоз, клонорхоз .
За 2018г. в Камчатском крае зарегистрирован один случай заболевания дифиллоботриозом у ребёнка до 17 лет, употреблявшего головы лососёвых пород, не обеззараженных низкой или высокой температурой. Случаи описторхоза, анизакидоза, клонорхоза в Камчатском крае не регистрировались.
С точки зрения глистного заражения опасной является рыба, обитающая в пресных водоемах. Описторхозом можно заразиться через рыбу семейства карповых: леща, сазана, подлещика, воблы, карпа. Развитие паразита начинается после попадания яиц в воду. Личинки развиваются в теле улиток, проглотивших яйца. Из тела улиток личинки выходят в воду, где внедряются в тело пресноводных рыб семейства карповых.
Не менее тяжело у человека протекает дифиллоботриоз, вызываемый ленточными червями рода Diphyllobothrium. Наиболее значимым является вид Diphyllobothriumlatum. Источники заражения - окунь, ерш, щука, налим, дальневосточные лососевые. Заболеть дифиллоботриозом можно при употреблении в пищу свежемороженой, вяленой рыбы, сырого рыбного фарша, слабосоленой щучьей или окуневой икры. Данный гельминтоз, протекает преимущественно с признаками поражения желудочно- кишечного тракта. При длительном течении инвазии возможно развитие В12- дефицитной анемии.
К числу гельминтозов, заражение которыми происходит от морских рыб, относится анизакидоз. Потенциальными носителями являются ракообразные, моллюски, промысловые морские рыбы (нототения, скумбрия, тунец, сардина, лососёвые, пикша). Личинки локализуются в полости тела, внутренних органах, в мускулатуре рыб. Попав в кишечник человека с сырой рыбой, анизакиды проникают в стенку кишечника или желудка, травмируют слизистую оболочку, вызывая тяжелые формы гастрита, энтерита.
Современный рынок наполнен продукцией из различных стран, в которых регистрируется клонорхоз. Заболевание предаётся рыбой, выловленной в Амуре и его притоках, водоёмах Китая, Кореи и Вьетнама: амурский чебак, пескарь, карась, сазан, горчак, амурский язь. Проявления болезни - температура, высыпания на коже, увеличение печени. Человек заражается при употреблении в пищу недостаточно термически обработанных инфицированных рыб и раков.
Безопасна хорошо проваренная или прожаренная рыба. Правила распространяются на всю рыбу, так как отличить на глаз, есть ли в ней микроскопические личинки (которые, попав в организм человека, превратятся там во взрослых червей), невозможно.
Любители суши должны всегда помнить, что любая рыба, в том числе и морская, поражается гельминтами.
Профилактика гельминтозов , связанных с рыбой и рыбной продукцией, основана на предотвращении употребления населением в пищу сырой, не обеззараженной посолом, низкой или высокой температурой, рыбы и морепродуктов.
Следует соблюдать правила профилактики гельминтозов:
· Не пренебрегать правилами личной гигиены: тщательное мытье рук после прогулки, туалета, перед едой и т.д.
· Не скармливать домашним животным сырую рыбу и рыбные отходы. Охранять водоемы от загрязнения нечистотами человека и животных.
· Ежегодное обследование взрослых и детей на гельминтозы.
· Избегать употребление потенциально опасных или неизвестных вам видов рыб.
· Осуществлять покупку рыбы и рыбных изделий в местах санкционированной торговли.
· Проводить тщательную кулинарную обработку рыбы: варить рыбу следует не менее 20 мин. с момента закипания, жарить —15–20 мин. толщина кусков не более 5 см. (крупную рыбу предварительно разрезают вдоль хребта на пласт); выпекать пироги с рыбой не менее 30 минут; солить мелкую рыбу не менее 14 суток, крупную не менее 21 суток; тщательно проваривать морские продукты.
· Для разделки рыбы использовать отдельный, лучше специально выделенный и промаркированный инвентарь (нож, разделочная доска), который после приготовления рыбных изделий обязательно вымыть и обдать кипятком.
Соблюдение всех этих рекомендаций сохранит Вам здоровье.
| Версия для печати | Версия для MS Word | Эпидемиологический надзор |
(c) ФБУЗ "Центр гигиены и эпидемиологии в Камчатском крае", 2006-2020 г.
Если Вы не нашли необходимую информацию, попробуйте зайти на старую версию сайта
Адрес: 683004,г. Петропавловск-Камчатский, ул. Рябиковская, 22-б, Камчатский край
Профилактика паразитарных и инфекционных заболеваний
Но если когда – то у человека снизится иммунитет, вследствие какого – либо перенесенного заболевания, нервного стресса, паразиты обязательно начнут активно себя проявлять. Проявления могут иметь различный характер, вплоть до появления кожного зуда, повышения температуры, плохого самочувствия и проблем с пищеварением. Профилактика паразитарных заболеваний является надежным средством от подобных проблем. Самые часты пути проникновения паразитов в организм: поглощение свежих не мытых и необработанных овощей и фруктов, недостаточно прожаренное или проваренное мясо. Любимые домашние питомцы могут, не желая этого, снабдить нас яйцами нескольких видов микроорганизмов, которые постоянно обитают в их кишечнике. Каким образом они могут попасть в нашу микрофлору, находясь в организме хозяина? Во время испражнений животное может испачкать шерсть, к которой, в последствие, дотрагиваются человеческие руки.
•Все меры профилактики выполняются в полном составе семьи, без исключения, даже учитывая всех домашних животных.
•Перед каждым приемом пищи всегда нужно мыть руки, желательно два раза и ногти должны быть подстрижены коротко.
•Не позволять себе и детям брать в рот посторонние предметы, например, ручки, карандаши, резинки и т.д.
•Постельное, как и личное, белье должны меняться с частотой раз в неделю. А стирка белья проводится под температурой не ниже 60 градусов, с дальнейшим накрахмаливанием.
•В доме желательно проводить частую влажную уборку, при этом, подушки, ковры, одеяла, должны выбиваться на улице.
•Для влажной уборки помещения лучше использовать теплую воду с чистящим средством. В течение уборки воду необходимо сменить несколько раз
•В рацион должны быть включены свежие овощи и фрукты, но предварительно хорошо помытые, а также белковые продукты, предварительно тщательно приготовленные.
Профилактика инфекционных заболеваний
Основным направлением в здравоохранении является не получение новых способов лечения инфекционных заболеваний, а соблюдение мер их профилактики.
Для того чтобы организм человека стал невосприимчив к инфекционным болезням, органы здравоохранения осуществляют меры по созданию и укреплению иммунитета у населения.Мероприятия в отношении восприимчивого коллектива. Громадное значение в профилактике инфекционных заболеваний, особенно в детских коллективах, имеет массовая иммунизация - профилактическая вакцинация, введение специфических сывороток или гамма-глобулинов.
В случае, когда возбудители заболеваний неизвестны и нет соответствующих вакцин, используется экстренная профилактика — применение антибиотиков и других противомикробных средств для противостояния болезни. Вакцинация может осуществляться путем внутрикожного введения, подкожного введения, накожным и аэрозольным способами.
Правильное питание и здоровый образ жизни — одна из основных мер профилактики инфекционных и других видов заболеваний.
Для некоторых инфекционных заболеваний, таких как СПИД и гепатит В, профилактика является основным способом борьбы. Эти болезни с трудом или вовсе не поддаются лечению при современном уровне развития медицины. Они передаются от человека к человеку через кровь, поэтому к возможным путям проникновения вирусов этих заболеваний относят переливание крови, зараженную иглу и половой путь. Исходя из этого профилактика данных смертельно опасных заболеваний включает в себя следующие меры:
•соблюдение правил личной гигиены;
•исключение беспорядочных половых связей;
•применение специальных методов защиты при половых связях;
•использование одноразовых шприцев;
•стерилизация медицинских инструментов.
При возникновении инфекционного заболевания в детском коллективе заболевшего ребенка изолируют или госпитализируют. Так же поступают и в отношении взрослого.
•тщательную дезинфекцию с использованием препаратов хлорной извести;
•карантинные мероприятия в группе или классе (на срок, равный максимальному инкубационному периоду; больных изолируют на весь срок заразительности), в течение которых нельзя: а) переводить детей из группы в группу, из класса в класс; б) принимать в группу детей, не бывших в контакте с больными либо не болевших данной инфекцией;
•ежедневный медицинский осмотр детей перед приемом в группу, класс с термометрией;
•введение контактным, не привитым детям сыворотки (гамма-глобулина);
•текущую дезинфекцию и проветривание;
•осмотр и обследование персонала учреждения.
Крепкое драгоценное здоровье, хорошее самочувствие и красивый внешний вид имеют для каждого человека важное значение, так как позволяют ему чувствовать всю радость жизни, находиться в гармонии с окружающей средой.
В нашем мире сверхскоростей, постоянных стрессов, загрязненной окружающей среды проблемы здоровья становятся особенно важными. Сегодня, как никогда раньше, мы должны уделять большое внимание своему здоровью, профилактике заболеваний, так как рано или поздно мы приходим к пониманию очень простой истины: лучше быть здоровым, чем лечиться от разных болезней, затрачивая на это просто огромные средства, дорогое время и нервы.
Если для профилактики нам нужен свежий воздух, разумные физические нагрузки, грамотное питание, натуральные и полезные для здоровья средства и своевременная консультация врача, то для лечения часто приходится использовать антибиотики и прочие лекарственные препараты. Тем самым в процессе лечения заболевания мы разрушаем свое здоровье в целом и провоцируем новые болезни в дальнейшем.
Основой профилактической деятельности должен быть здоровый образ жизни, отказ от вредных привычек, воспитание культуры общения, питания, соблюдение нормального режима труда и отдыха, занятия физкультурой.
(4822) 52-44-60
отдел приема материалов
8-904-019-83-32
для участников внешнеэкономической деятельности
| E-mail: → Полезная информация → Важно знать! → О безопасности пищевых продуктов по паразитарной чистоте |

В настоящее время актуальной проблемой, в том числе и в России, является распространение паразитарных болезней, передающихся человеку через продукты питания.
Определенную опасность в эпизоотическом и эпидемическом отношениях представляют протозоозы и гельминтозы. Так, в одной только Тверской области по данным регионального Управления Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека в прошлом году удельный вес паразитарных инвазий в общей структуре инфекционной заболеваемости населения Верхневолжья составил 5,8 процентов. Всего было зарегистрировано 2155 больных паразитарными болезнями, среди которых 84 процента составили дети до 17 лет.
Известно, что целый ряд паразитов попадает в организм человека алиментарным путем при употреблении мясных продуктов, овощей, фруктов, зелени. Так, через мясо теплокровных животных человеку передаются токсоплазмы Toxoplasma gondii, кокцидии Sarcocystic spp., являющиеся возбудителями саркоспоридиоза. Встречаются данные о заражении людей саркоцистозом Sarcocystis sinensis. Через мясо свиней, диких кабанов и других диких промысловых животных передаются трихинеллы Trichinella sp., вооруженный свиной цепень Taenia solium, а через мясо крупного рогатого скота и диких травоядных животных, которых человек употребляет в пищу – невооруженный цепень Taeniarhynchus saginatus. Через мясо кур, с рыбой передается личиночный гельминтоз — гнатостомоз ( Gnatostoma spinigerum). С пищевыми продуктами и водой передаются также трематоды Fasciola hepatica и Fascilopsis buski. С мясом пресноводных рыб и ракообразных могут передаваться Opisthorchis spp., вызывающие описторхоз, Diphyllobothrium spp., результатом деятельности которых является дифиллоботриоз, Paragonimus spp, вызывают парагонимоз, и др. В Архангельской области, например, выявлен случай заражения человека диоктофимозом ( Dioctophyme renale). Заражение произошло при употреблении сырой речной рыбы.
Действие паразита на организм хозяина обусловлено механическими воздействиями, факторами аллергического раздражения, обтурацией (закупориванием ) просветов кишечника, бронхов, желчных ходов и кровеносных сосудов, сдавливанием и атрофией тканей в местах локализации возбудителя. В процессе своей жизнедеятельности паразиты используют важные для организма хозяина питательные вещества, при этом они могут разрушать эпителиальные клетки кишечника или бронхов, вызывая тяжелые формы диареи и бронхитов. Помимо этого продукты метаболизма паразитов обладают токсическими и гемолитическими свойствами.
Необходимо отметить, что паразитарные заболевания помимо опасности, которую они представляют для здоровья людей, наносят и серьезный экономический ущерб животноводству, вследствие гибели заболевшего скота, недоразвитости молодняка, снижения продуктивности зараженных животных, выбраковки мяса и субпродуктов при выявлении болезней, снижения у поголовья иммунологической защиты организма, приводящей к заражению различными инфекционными и незаразным болезнями, а также по причине огромных затрат на организацию диагностических и лечебно-профилактических мероприятий, направленных на борьбу с паразитарными болезнями.
На убойных пунктах и мясокомбинатах ежегодно из-за поражения внутренних органов животных паразитами утилизируют огромное количество печени, легких, сердец и другого мясного сырья, из-за заражения трихинеллезом бракуют порядка 2,5 тысяч туш свиней, а при цистицеркозе – еще и десятки тысяч туш крупного рогатого скота. Боенские отходы велики также при эхинококкозе, фасциолезе, дикроцелиозе и пироплазмидозах.
В борьбе с распространением протозоозов и гельминтозов огромное значение имеет строгое соблюдение ветеринарно-санитарных требований, включающее в том числе и регулярное проведение паразитологических исследований продуктов убоя животных. Кроме этого, паразитологические обследования продуктов питания являются еще и важнейшим фактором с научной точки зрения, позволяя определить пути передачи возбудителя различных паразитарных болезней.
- пищевые инфекции (пищевое заражение);
- пищевые отравления, которые в свою очередь делятся на микробиологические (вызванные токсинами, вырабатываемыми микроорганизмами или плесневыми грибками) и не микробиологические (вызванные химическими веществами);
- гельминтозы.
Пищевая инфекция, или заражение – заболевание, которое вызывают попавшие в организм с пищей живые болезнетворные микроорганизмы, устоявшие против желудочной кислоты и проникшие в тонкий и толстый кишечник, где их размножение вызывает болезнь.
- от микроба (его патогенности),
- от возраста человека (младенцы, маленькие дети, пожилые и люди с хроническими болезнями подвержены большей опасности, поскольку их иммунная система слабее),
- от ранее съеденной человеком пищи,
- от состояния здоровья человека и др.
Самые известные вызываемые микроорганизмами пищевые инфекции – сальмонеллез, шигеллез (бактериальная дизнетерия), иерсиниоз, кампилобактериоз, листериоз, инфицирование кишечной палочкой (Escherichia coli) и др. Помимо микроорганизмов, пищевое заражение (например, амебную дизентерию, токсоплазмоз, лямблиоз) могут вызвать также одноклеточные животные и некоторые вирусы (вирусный гастроэнтерит, гепатит А, полиомиелит; вирусные штаммы H5 N1 и H1 N1 – возбудители т.н. птичьего и свиного гриппа). Инкубационный период пищевых инфекций варьируется от 5–8 часов до нескольких дней, поскольку размножение в организме разных возбудителей болезней занимает разное время в зависимости от вышеуказанных обстоятельств. Во многих случаях (E. coli, Yersinia, Campylobacter, Clostridium, Vibrio, а также вирусы) симптомами являются боль в животе, диарея и рвота, сопровождающиеся потерей жидкости, что может быть особенно опасно для людей, входящих в группу риска.
В случае микробиологического пищевого отравления, то есть интоксикации, микроорганизмы размножаются в пище и вырабатывают токсины (яды), которые выделяются в пищу еще при жизни микроорганизмов, они называются также экзотоксинами. Для заражения вызывающими болезнь экзотоксинами присутствие в пище во время еды живых микробов не имеет значения. Наиболее известными бактериальными пищевыми отравлениями являются ботулизм, стафилококковый токсикоз, заболевания, вызываемые Clostridium perfringensi и сенной палочкой (Bacillus cereuse).
Экзотоксины, производимые плесневыми грибками, называются микотоксинами, вызыванные ими пищевые отравления – микотоксикозами. Микотоксины производят, в основном, плесневые грибки Aspergillus, Penicillium и некоторые виды Fusarium. Многие микотоксины очень устойчивы к высоким температурам и не погибают при кипячении, выпечке хлеба, жарке. Поэтому заплесневелую пищу нельзя есть даже после термической обработки.
Скрытый период пищевого отравления короткий, как минимум – всего несколько часов, поскольку попавшие в желудочно-кишечный тракт токсины начинают действовать и вызывают болезнь буквально сразу.
Причиной не микробиологических пищевых отравлений являются токсичные по своей природе продукты (ядовитые грибы, растения, рыба); образующиеся в пище при определенных условиях ядовитые соединения (например, соланин в позеленевшем картофеле, зеленых томатах); содержащийся в ядрах косточковых плодов амигдалин, который, разлагаясь в пищеварительном тракте, образует синильную кислоту; попавшие в пищу органические или неорганические яды (пестициды, нитриты, нитрозамины, тяжелые металлы: свинец, медь, ртуть и др.). Последние могут попасть в пищу через посуду, в которой готовили пищу, могут содержаться в выхлопных газах, загрязненной промышленными отходами воде, в препаратах, применяемых для уничтожения вредителей растений.
Гельминтозы, то есть заражение паразитическими червями – заболевания, вызываемые живущими в организме (преимущественно в кишечнике) червями, или гельминтами, или глистами. Реже гельминты населяют другие органы и ткани (печень, глаза, мозг, легкие).
Наиболее известные гельминтозы:
- аскаридоз
- дифиллоботриоз
- трихинеллёз, или трихиноз
- цестодозы
Источником заражения часто становится сырая или слабо прожаренная рыба, немытые овощи, зараженная питьевая вода, болезнь распространяется с помощью мух и других насекомых, а также при игнорировании правил гигиены.
Симптомы и предотвращение заболеваний
Характерные симптомы болезней, распространяющихся с пищей, могут быть очень различными, от диареи до расстройств дыхания и мышечного паралича. При малейшем подозрении нужно быстро обратиться к врачу. Для профилактики передающихся с пищей болезней следует соблюдать правила личной гигиены, тщательно мыть руки перед приготовлением и приемом пищи, не хранить еду при комнатной температуре, при покупке еды в магазине соблюдать указанные на упаковке условия хранения. Фрукты и овощи нужно тщательно мыть, мясо и рыбу надлежащим образом прожаривать.
Использованная литература и дополнительные источники: Bad Bug Book
Среди возбудителей гельминтозов, встречающихся в мясе и мясопродуктах, опасными для здоровья человека являются личиночные стадии возбудителей трихинеллеза и тениидозов (тениаринхоза и тениоза).
По данным Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека в 2013 г. по РФ было зарегистрировано 174 случая гельминтозов, связанных с употреблением инвазированного мяса, в том числе 30 случаев трихинеллеза (0,02 на 100 тыс. населения), 102 случая тениаринхоза (0,07 на 100 тыс.населения) и 42 случая тениоза (0,05 на 100 тыс населения).
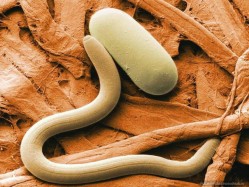
Трихинеллез - вызывается возбудителями двух видов: Trihinella spiralis с вариететами T.s. spiralis, T.s. nativa, T.s. nelsoni и Trihinella pseudospiralis. Заражение человека происходит при употреблении инвазированного личинками трихинелл мяса свиней и диких животных. Весь цикл развития проходит в организме одного хозяина: половозрелая стадия паразита локализуется в кишечнике, а личиночная - в мышечной ткани (T. spiralis в капсульной форме, T. pseudospiralis - в бескапсульной).
Фактором, способствующим заражению людей трихинеллезом явилось мясо домашних (43%) и диких (30%) животных, не прошедшее ветеринарно - санитарную экспертизу, а также мясо бродячих собак (27%). При этом удельный вес свинины в структуре факторов передачи инвазии составил 45% (2012 г. – 32%), мяса собак – 27% (в 2012 г. – 11%), медвежатины – 18% (2012 г. -25%), мяса барсуков – 7% (в 2012 г. – 9%), мяса кабанов – 3% (в 2012 г. – 24%). На долю мяса, добытого на охоте, пришлось 30%, приобретенного в местах не санкционированной продажи – 36%; купленного на объектах общественного питания – 7%; мяса бродячих собак – 27%. В последнее десятилетие увеличилось число случаев трихинеллеза, связанных с употребление мяса собак с 2008-2013 г.г. зарегистрировано 100 случаев.
По способам кулинарной обработки мясных блюд, послуживших причиной заражения возбудителем трихинеллеза, удельный вес мяса вареного (тушеного) составил 71%, шашлыков – 16%, мяса соленого – 7%, сырого фарша и котлет – по 3%.
Заболеваемость по Липецкой области трихинеллезом носит волнообразный характер, максимальные значения регистрировались в 2008-2009 гг. (0,77 на 100 тыс. населения, 9 случаев и 0,95 на 100 тыс., 11 случаев соответственно). Удельный вес завозных случаев трихинеллеза колебался в разные годы от 20% до 88,9%, заражение происходило во время посещения Абхазии, Украины и Краснодарского края. В 2013 г. зарегистрировано 4 случая трихинеллеза (0,34 на 100 тыс. населения), 3 местных и 1 завозной (заражение произошло в Тверской области). Местные случаи связаны с приобретением мяса, не прошедшего ветеринарного освидетельствования в Добринском и Усманском районах, что свидетельствует о недостаточной санитарной грамотности населения.
С целью своевременного (раннего) выявления трихинеллеза и обнаружения специфических антител в крови проводят серологическое обследование парных сывороток у больных и подозрительных на заболевание через 10-14 дней после первого результата анализа и на 4-ой - 6-ой неделе после заражения.
Показаниями к серологическому обследованию являются:
- подозрение на употребление возможно инвазированного мяса;
- наличие клинических симптомов (лихорадка неясной этиологии, отек лица, миалгия, эозинофилия и др.);
- случаи групповой заболеваемости трихинеллезом (вспышки);
- выявление контактных.
Тениаринхоз вызывается бычьим цепнем - Taeniarhynchus saginatus. Заражение человека происходит при употреблении инвазированного мяса крупного рогатого скота (КРС), который является промежуточным хозяином возбудителя тениаринхоза. В мышечной ткани КРС формируется инвазионная личинка (финна) - Cysticercus bovis. Промежуточным хозяином бычьего цепня на ряде территорий Российской Федерации является также северный олень, у которого инвазионные личинки (Cysticercus bovis) локализуются в головном мозге.
Факторами, послужившими причиной заражения людей тениаринхозом в 2013 г. в РФ, явилось мясо говядины (92%) и мозг оленей (8%), не прошедшим ветеринарно - санитарную экспертизу. По месту приобретения на долю мяса, купленного на рынке, приходится 41%, на объектах общественного питания – 4%, у частных лиц – 24%, личное подворье – 31%.
В Липецкой области ежегодно регистрируются единичные случаи тениаринхоза (в 2013 г. зарегистрирован 1 случай). По результатам ветеринарно-санитарной экспертизы ежегодно на территории области выявляются в среднем до 50 туш крупного рогатого скота, свиней, пораженных финнозом, что подтверждает необходимость обследования контингентов профессионального риска.
Для выявления больных тениидозами (тениаринхоз и тениоз) проводят опрос лиц на выделение из кишечника члеников тениид, исследуют фекалии и перианальный соскоб.
Тениоз вызывается свиным цепнем - Taenia solium. Заражение человека происходит при употреблении инвазированного мяса свиней, которые являются промежуточными хозяевами возбудителя тениоза. В межмышечной соединительной ткани этих животных формируются инвазионные личинки - цистицерки (Cysticercus cellulosae). В Липецкой области заболевания с диагнозом - тениоз и цистицеркоз в последние годы не зарегистрированы.
С целью диагностики цистицеркоза у лиц с симптомами заболевания возможно серологическое исследование крови, с целью выявление иммуноглобулинов класса G к антигенам Taenia solium (возбудителя тениоза). Наблюдение за изменением концентрации иммуноглобулинов необходимо проводить в динамике в парных образцах сывороток.
Причинами распространения паразитарных заболеваний являются нарушение ветеринарных и зоогигиенических норм при содержании животных, отсутствие на фермах систем обеззараживания навоза и дератизационных мероприятий, недостаточная санитарная грамотность населения, что в целом способствует сохранению возбудителей паразитарных заболеваний во внешней среде.
При использовании материалов сайта, ссылка на сайт обязательна.
Адрес: 398002, г. Липецк, ул. Гагарина, 60а.
В странах Африки, Южной и Юго-Восточной Азии, бассейна Карибского моря, Океании с экваториально-тропическим климатом широко распространены инфекционные и паразитарные заболевания, многие из которых не встречаются или стали крайне редкими в Российской Федерации. Теплый влажный климат способствует длительному выживанию микроорганизмов в окружающей среде, активному выплоду насекомых и гельминтов.
Чаще всего инфекционные и паразитарные заболевания передаются через воду, загрязненные и недостаточно обработанные продукты питания, кровососущих насекомых (комаров, блох, слепней, москитов, мошек, клещей и других), при контакте с больным человеком или загрязненным объектом окружающей среды, половым путем.
Тропические инфекции часто сопровождаются поражением кишечника, кожи, глаз, различных систем и органов человека, нередко протекают в тяжелой форме и трудно поддаются лечению.
Кроме того, в странах с жарким климатом имеется множество ядовитых растений и животных, способных нанести существенный и непоправимый вред здоровью человека.
В Москве среди лиц, вернувшихся из туристических поездок с инфекционными заболеваниями, чаще всего регистрируются случаи лихорадки Денге и случаи малярии.
В целях профилактики инфекционных и паразитарных заболеваний в туристических поездках необходимо соблюдать меры предосторожности, чтобы не допустить заражения и последующего развития заболевания:
- употреблять для еды только ту пищу, в качестве которой вы уверены;
- употреблять для питья только гарантированно безопасную воду и напитки (питьевая вода и напитки в фабричной упаковке, кипяченая вода). Нельзя употреблять лед, приготовленный из сырой воды;
- мясо, рыба, морепродукты должны обязательно подвергаться термической обработке;
- желательно не пользоваться услугами местных предприятий общественного питания и не пробовать незнакомые продукты, не покупать еду на рынках и лотках, не пробовать угощения, приготовленные местными жителями;
- в случае необходимости приобретать продукты в фабричной упаковке в специализированных магазинах;
- овощи и фрукты мыть безопасной водой;
- перед едой следует всегда тщательно мыть руки с мылом;
- при купании в водоемах и бассейнах не допускать попадания воды в рот;
- в целях защиты от укусов насекомых рекомендуется применять средства, отпугивающие и уничтожающие насекомых (репелленты и инсектициды), а также в помещениях обязательно засетчивать окна и двери.
В соответствии с положениями Международных медико-санитарных правил (2005г.) желтая лихорадка остается единственным заболеванием, требующим проведения вакцинации при въезде в страны, в которых существует риск заражения этой инфекцией.
Желтая лихорадка – это вирусное заболевание, также передающееся человеку через укус комаров.
Источник инфекции - больной человек (инкубационный период - 3-6 суток).
Заболевание начинается остро, температура тела за 1 - 2 дня повышается до 39 – 40 о С, затем наступает короткий период ремиссии, вслед за которым развивается гепатонефротоксическая стадия с геморрагическими проявлениями (кровотечения из носа и дёсен, "чёрная" рвота).
Меры профилактики: Профилактическая вакцинация против желтой лихорадки лиц, направляющихся в эндемичные по данной инфекции страны, является единственным и самым надежным средством предупреждения заболевания.
Иммунитет после введения вакцины против желтой лихорадки вырабатывается через 10 дней и продолжается пожизненно. Вакцинации подлежат взрослые и дети с 9-месячного возраста. Лица, подвергшиеся вакцинации, получают Международное свидетельство о вакцинации или профилактике.
Лихорадка Денге - это вирусное заболевание, также передающееся человеку через укус комаров.
Источник инфекции - больной лихорадкой Денге человек или обезьяны (инкубационный период от 3 до 15 суток).
Механизм передачи инфекции – трансмиссивный ( через укус комара).
Клинические признаки - по клиническому течению различают лихорадочную и геморрагическую формы. Обычно, среди полного здоровья, появляются озноб, боли в спине, крестце, позвоночнике, суставах (особенно коленных). Лихорадка наблюдается у всех больных, температура тела быстро повышается до 39 - 40°С, отмечается резкая адинамия, анорексия, тошнота. К концу 3 суток температура падает. Ремиссия длится 1-3 дня. Затем снова повышается температура тела, спустя 2-3 дня температура тела понижается. Общая длительность лихорадки 2-9 дней. Характерный симптом – экзантема (обильная сыпь, которая появляется сначала на туловище, затем на конечностях, оставляя после себя шелушение). При геморрагической форме появляются кровоизлияния.
Меры профилактики - использование репеллентов, засетчивание окон.
При возвращении при повышении температуры информировать врача о факте пребывания в стране с тропическим климатом.
Болезнь, вызванная вирусом Зика - вирус Зика передается людям в тропических регионах через укусы зараженных комаров рода Aedes. Обычно комары рода Aedes кусают в дневное время, пик их активности приходится на раннее утро, конец дня и вечер. Возможна также передача вируса Зика половым путем.
Инкубационный период - от 3 до 12 дней.
Клинические признаки - сыпь, возникающей на лице и туловище, а затем распространяющейся на другие части тела, конъюнктивит, головная боль, боли в суставах и спине, возможны также ощущение усталости, незначительное повышение температуры, озноб. Заболевание длится около недели (от 2 до 7 дней). В большинстве случаев заболевание протекает без симптомов и только в одном из четырех-пяти случаев развивается клиническая симптоматика. Вирус сохраняется в течение более чем 2-х недель в семенной жидкости после выздоровления. Не исключена передача гемотрансфузионным путем и от матери к плоду (вертикальный). Существуют сведения о том, что вирус способен проникать через плаценту и инфицировать плод.
Меры профилактики: Основным способом профилактики вирусной инфекции Зика является защита от укусов комаров.
Малярия – тяжелое инфекционное заболевание, широко распространенное в странах с тропическим и субтропическим климатом. Известны 4 формы малярии, наиболее опасной является тропическая малярии, которая при позднем обращении к врачу может привести к смертельному исходу.
Инкубационный период – от 7 до 30 дней при тропической и до 3-х лет при других формах. Симптомы – повышение температуры, озноб, сильное потоотделение, головная боль, слабость.
При тропической малярии без проведения своевременного специфического лечения возможен летальный исход.
Холера продолжает оставаться приоритетной проблемой мирового здравоохранения в связи с ее глобальным распространением и существованием во многих странах.
Источник инфекции - больной человек.
Инкубационный период – от нескольких часов до 5 дней.
Основной путь распространения - через инфицированную воду, продукты питания. Из водоемов возбудитель холеры может попасть при заглатывании воды во время купания. Заражение возможно через посуду, овощи и фрукты, вымытые сырой водой, через продукты, которые не подвергаются тепловой обработке - студни, салаты, и через загрязненные предметы, особенно, бельё больного.
Клиническими признаками холеры являются: обильная потеря организма с поносом и рвотой жидкости и солей. Быстрое обезвоживание организма опасно для жизни.
Меры профилактики - для питьевых целей, мытья фруктов и овощей использование бутилированной или кипяченой воды, важно воздержаться от использования льда для охлаждения различных напитков, при купании в водоемах, разрешенных для организованного отдыха, не глотать воду, не употреблять сырые и недостаточно термически обработанные продукты моря, океана и других водных объектов (озеро, река и т.д), не покупать пищевые продукты у уличных и других случайных торговцев, тщательное мытье рук, особенно перед приготовлением и приемом пищи.
При первых признаках ухудшения самочувствия, следует обращаться за медицинской помощью. Если симптомы заболевания появились уже после возвращения домой, то нужно незамедлительно обратиться к врачу, где сообщить о стране пребывания.
Управление Роспотребнадзора по г.Москве предлагает учитывать данную информацию при планировании поездок.
Читайте также:



