Могут ли лямблии вызвать субфебрильную температуру
Вызывают ли глисты температуру - Какая температура может быть при глистах у детей?


Глисты у детей: признаки
Высокая температура более 10-и дней.
Может ли и по какой причине быть температура от глистов?
Глисты — одни из самых распространенных паразитов. Многие люди хоть раз в жизни сталкиваются с ними и проявлениями их присутствия в организме. Важно знать, по каким признакам можно определить глистную инвазию, чтобы вовремя начать лечение и не запустить заболевание. Заражение глистами может вызвать массу неприятных симптомов, некоторые из них зачастую даже не связывают с паразитами сразу, а начинают искать причину в другом. Один из наиболее редких и непривычных симптомов глистных инвазий — повышение температуры. Глисты являются сильнейшим аллергеном для организма, также они могут вызывать обострение других заболеваний. Поэтому в ряде случаев при заражении глистами поднимается температура, обычно это сопровождается зудом, появлением сыпи или аллергического насморка. Также при заражении глистами могут обостриться другие заболевания, при которых присутствует повышение температуры. К ним можно отнести различные заболевания носоглотки из самых распространенных. Некоторые из видов глистов, размножаясь и мигрируя по организму, могут вызывать воспаление, что тоже ведет к возникновению высокой температуры. В этом случае обязательно будут присутствовать другие симптомы глистных заболеваний. Особенно часто повышенная температура появляется у детей, которые более восприимчивы к присутствию аллергенов в организме. При возникновении температуры на фоне других симптомов глистного поражения следует обратиться к врачу. Важно знать, по каким признакам можно определить заражение паразитами. Некоторые из них часто игнорируются, при этом являясь довольно очевидными признаками глистной инвазии. Это основные симптомы глистных заболеваний. Если на их фоне наблюдается повышение температуры, это является косвенным признаком проблемы. Следует обратиться к специалисту. Не стоит сбивать температуру, если она не достигает критических отметок или не продолжается в течение продолжительного времени. Высокая температура помогает организму справляться с заболеванием. Если температура не очень высокая, не превышает градусов, стоит пить больше воды, желательно поддерживать постельный режим. Ко лбу можно прикладывать смоченную в холодной воде ткань, полотенце или салфетку. Обычно этого достаточно для того, чтобы облегчить состояние больного. Если температура не спадает долгое время и мешает нормальной активности, сбить ее можно любыми нестероидными противовоспалительными препаратами. К ним относят следующие средства:. Не стоит принимать такие лекарства часто, они могут негативно влиять на пищеварительный тракт и организм в целом. Если температура повышается часто, это очевидный повод обратиться к врачу. Если не начать лечение глистного поражения, температура и другие симптомы заболевания будут постоянно возвращаться. Лечение любых паразитарных заболеваний обычно одинаково. Основное средство — противогельминтные препараты, подбираемые лечащим врачом. Их следует принимать курсами исключительно под контролем специалиста, поскольку большинство из них довольно токсично не только для паразитов, но для организма человека с инфекцией. Также при сильных аллергических реакциях назначают различные препараты против индивидуальной непереносимости. Они помогут избавиться от таких симптомов как зуд, различные сыпи, проявлений интоксикации. В некоторых случаях допустимо применение народных средств против паразитов. Также важно уделять внимание личной гигиене, иначе любое лечение глистов окажется бесполезным, заболевание рецидивирует. Паразитарные заболевания могут проявлять себя по-разному, их симптомы могут разниться от человека к человеку и быть довольно неожиданными. Один из таких довольно редких симптомов — высокая температура, которая обязательно должна насторожить, если присутствуют другие, более очевидные признаки. Если вы читаете эти строки, можно сделать вывод что все ваши попытки по борьбе с паразитами не увенчались успехом…. Вы даже что-то читали о лекарствах, призванных победить заразу? И в этом нет ничего удивительного, ведь глисты смертельно опасны для человека — они способны очень быстро плодиться и долго жить, а болезни, которые они вызывают, проходят тяжело, с частыми рецидивами. Плохое настроение, отсутствие аппетита, бессонница, дисфункция иммунной системы, дисбактериоз кишечника и боль в животе Наверняка вы знаете эти симптомы не понаслышке. Но можно ли победить заразу и при этом не навредить себе? Прочтите статью Елены Малышевой о действенных, современных способах эффективной борьбы с паразитами Добавить комментарий Отменить ответ. Ваш e-mail не будет опубликован. Симптомы Препараты Народные средства Анализы. Боремся с повышенной температурой при глистах Главная — Глисты. Новинка в области медицины, прорыв в лечении глистов! В основе средства лежат действующие элементы исключительно природного происхождения, они выращивались только в местах со стопроцентно чистой экологией, и обладают проверенным эффектом, позволяющим быстро справляться с любыми видами глистов. Все еще думаете, что победить паразитов очень сложно? Если вы читаете эти строки, можно сделать вывод что все ваши попытки по борьбе с паразитами не увенчались успехом… Вы даже что-то читали о лекарствах, призванных победить заразу? Ответы на ваши вопросы. Все Открыт Решено Закрыт Ждет ответа Сортировка Просмотры Ответы Голоса. Передается ли токсоплазмоз половым путем. Можно ли умереть от токсоплазмоза. Какой врач лечит токсоплазмоз. Добавить комментарий Отменить ответ Ваш e-mail не будет опубликован. Симптомы и лечение хронического токсоплазмоза. Категории Аскариды Лямблии Острицы Глисты Паразиты в организме человека Бычий цепень Описторхоз Печеночный сосальщик Солитер Токсокароз. Аскаридоз Лямблиоз Описторхоз Токсокароз Энтеробиоз. Как спасти свою жизнь за 1 рубль? Интервью с главным онко-паразитологом страны. Эффективные народные средства для борьбы с глистами. Проводим профилактику глистов у ребенка. При какой температуре умирают яйца глистов? Помогает ли пижма от глистов? Эвалар от паразитов и глистов.
Вызывают ли глисты температуру
Вы используете устаревший browser. Пожалуйста, обновите свой браузер чтобы полноценно наслаждаться современными сайтами. Случается так, что у маленьких детей повышается температура тела, а признаки простуды отсутствуют. При этом родители спешат дать жаропонижающее средство, чего делать ни в коем случае не стоит. Обусловлено это тем, что этот симптом может указывать на наличие в детском организме глистов. Паразиты в процессе жизнедеятельности провоцируют развитие воспалительных процессов и понижают защитные силы организма, что сопровождается повышением температуры тела в пределах от 37 до 37,5 градусов. Рекомендуется при повышении температуры тела у ребенка в первую очередь проконсультироваться с врачом. Специалист проведет обследование и определит истинную причину повышения субфебрильных показателей. Содержание Какие паразиты могут вызывать температуру? Как проявляют себя острицы? Аскариды в организме у ребенка Как проявляют себя трихинеллы? Лечение и профилактика паразитарных инвазий. Практически все дети сталкиваются с глистными инвазиями, что обусловлено недостаточным соблюдением правил личной гигиены и неокрепшим иммунитетом. Паразитарные заболевания сопровождаются не только повышением температуры тела этот симптом, как правило, указывает на серьезную стадию инвазии. Глисты вызывают и более характерные признаки, которые безошибочно указывают на заражение. Существует ряд глистов, которые в процессе жизнедеятельности провоцируют снижение иммунной системы организма и являются причиной развития воспалительной реакции. Это и является причиной повышения температуры тела. У детей в большинстве случаев причиной развития глистных инвазий являются острицы. Паразит этого типа вызывает появление следующих симптомов:. Появляется большое пристрастие к сладкому. Как правило, снижается масса тела, и ребенок становится раздражительным. Бывает и такое, что у детей симптоматика глистного заболевания практически отсутствует. Родители и подозревать не могут о заражении. Но потом случается так, что повышается температура тела и появляется слабость. Именно это и говорит о начале паразитарного заболевания. Родители не должны оставлять этот симптом без внимания. В противном случае существуют большие риски развития серьезных осложнений и даже летальности. Паразит локализуется в районе мягких тканей и откладывает огромное количество яиц. Именно поэтому глистная инвазия развивается достаточно быстро. После заражения может пройти не более 8 недель до появления серьезной стадии. Аскариды — могут образовывать закупорки кишечника при несвоевременном лечении. Паразиты питаются микроэлементами организма своего хозяина и выделяют токсические вещества — продукты жизнедеятельности. Это приводит к развитию воспалительного процесса, который сопровождается лихорадкой. Температура тела, как правило, повышается до показателей в 37 градусов. Детский организм может больше никак не реагировать на наличие глистов. В редких случаях могут появиться боли в животе. Если глисты достигают легких, то у ребенка появляется сухой кашель. Спустя некоторое время может появиться мокрота, которая указывает на наличие воспалительного процесса в области легких. Паразиты часто поражают пищеварительную систему у детей, что обусловлено низким уровнем защитных сил. Глисты вызывают целый ряд симптомов:. Трихинеллы — паразиты, которые на начальных стадиях поражения могут не проявлять себя. С течением времени, вещества, выделенные в процессе их жизнедеятельности, провоцируют развитие воспаления. При этом повышается субфебрильная температура тела у ребенка. Родители часто принимают этот симптом за проявление простудного заболевания и дают ребенку лекарство. Но делать этого не следует, потому что подавление симптоматики приводит к прогрессированию глистной инвазии. В таком случае лечение откладывается на неопределенный срок, и существуют большие риски развития осложнений. Температура тела, которую вызывают паразиты, является не прямой, косвенной симптоматикой. Это приводит к ухудшению самочувствия ребенка. Глисты могут находиться в различных внутренних органах и системах в организме у ребенка, что является причиной столь разнообразной симптоматики. Ухудшение общего самочувствия ребенка может возникать на сутки после проникновения в организм личинок глистов. Обусловлено это быстрым ростом и моментальными процессами размножения паразитов. В данном случае сделать это можно с помощью антипаразитарного лечения. Лекарство против глистов должно быть назначено врачом после проведения ряда лабораторных исследований. Только специалист может подобрать эффективный и безопасный препарат. Самолечение допустимо исключительно на начальных стадиях развития заболеваний, которые вызывают глисты. Для этого могут быть использованы легкие лекарства или же средства народной медицины. Перед началом лечения детей от глистов настоятельно рекомендуется проконсультироваться с врачом. В противном случае существуют риски развития осложнений. Современный препарат от паразитов для детей и взрослых. Состав полностью из натуральных компонентов, что обеспечит Вам без болезненное лечение. Не следует самостоятельно давать лекарства, предназначенные для лечения глистов детям. Медикаментозные препараты могут вызывать ряд серьезных побочных эффектов, так как обладают токсическим воздействием на организм. Вместе с препаратами против глистов врачи дают указания на употребление противовоспалительных средств. Как правило, для лечения глистов у детей назначается курс, который включает в себя препарата, которые дают маленьким пациентам с перерывами в недели. Побочные действия от медикаментозной терапии возникают в момент, когда паразиты начинают погибать. Это обусловлено тем, что они выделяют продукты распада, вызывая интоксикацию организма. Не следует волноваться, если у ребенка появился однократный понос или рвота. Иногда возникают боли в животе, но это тоже считается нормой. Помочь ребенку в этом случае можно с помощью сорбентов, таких как активированный уголь или Лактофильтрум. Если побочные действия повторяются, то в обязательном порядке нужно проконсультироваться с врачом. Я тоже думаю что большая ошибка родителей, когда они занимаются самолечением. От этого и плохие последствия. Полная информация о паразитах человека Главная Часто задаваемые вопросы Обратная связь Рекламодателям Подбор препаратов. Температура у детей — глисты или нет? Если у ребенка появилась температура, не спешите давать таблетки. Комментарии Добавить комментарий Отменить ответ. Рубрики Аскариды Глисты Другие паразиты Другие паразиты бактерии Лямблии Миазы Народное лечение Описторхоз Острицы Паразиты у животных Паразиты человека Препараты от паразитов Цепень. СВЕЖИЕ ЗАПИСИ Как правильно использовать сантонин от паразитов Добавлено Инструкция по применению препарата Вермакар Добавлено Инструкция по использованию препарата Танаксол Добавлено Antitoxin NANO — эффективное лечение гельминтоза Добавлено Как печеночный сосальщик попадает в организм Добавлено Все права защищены Данный сайт служит для ознакомлением. Поставить правильный диагноз и назначить лечение сможет только специалист.
- На территории Российской Федерации встречается около 70 видов паразитов, наиболее распространены энтеробиоз, аскаридоз, токсокароз, описторхоз, так же регистрируются случаи трихинеллеза и клонорхоза , - говорит эксперт Центра молекулярной диагностики CMD Центрального НИИ Эпидемиологии Роспотребнадзора Денис Буханцев .
Накануне летних отпусков рассказываем о том, как уберечься от паразитов.
1. Где живут гельминты
* В воде. Попадают внутрь при употреблении плохо очищенной или некипяченой воды из источников центрального водоснабжения (чаще всего, это случается в странах третьего мира). А также, если случайно хлебнуть воды из природных водоемов (характерно для лямблиоза)
* На предметах обихода. Это так называемый контактно-бытовой путь передачи паразитов. Например, лямблии живут на игрушках, посуде, белье и т.д. Контактным путем так же передаются острицы (энтеробиоз) и карликовый цепень (гименолепидоз).
* В почве и на грязных руках. Поработали на огороде — хорошенько промойте руки. Через грязные руки – после работы или контакта с зараженной яйцами или цистами почвой — передаются многие паразиты, в том числе глисты.
* В еде. Пищевой путь заражения характерен для очень многих видов паразитов. Например, глистами можно заразиться при употреблении непрожаренной или не проваренной рыбы, а бычьим и свиным цепнем - через сырую свинину, говядину, кабанятину, лосятину, медвежатину, оленину и т.д. А также - при употреблении сырой не ошпаренной или плохо промытой зелени.
КСТАТИ
Могут проникать через кожу
Жуть, правда? При купании в стоячих и малопроточных зараженных водоемах можно подхватить некоторые виды гельминтов: они вызывают зуд, язвы.
2. Дети заражаются чаще взрослых?
Нет, заражению подвержены абсолютно все. Просто дети находятся в большей группе риска из-за несоблюдения правил личной гигиены и менее развитой иммунной системы. У взрослых иммунитет лучше защищает от инфекции, но он не предотвратит проникновение паразитов в организм.
3. Признаки наличия паразитов в организме
Диагностировать их достаточно сложно, поскольку паразитарные заболевания имеют очень разнообразные проявления. Но есть несколько важных моментов:
* В острую стадию – первые недели после заражения – повышается температура, увеличиваются лимфатические узлы, появляются боли в мышцах и суставах, кожный зуд, аллергические высыпания на коже. Это связано с развитием аллергической реакции на чужеродные белки попавшего в организм паразита. Но такие же симптомы имеются еще у множества заболеваний, поэтому о заражении паразитами никто не думает.
* При хронической стадии клиническая картина может быть сходна с течением любых заболеваний, которые могут развиться в органах и тканях обитания паразита. Например, аскаридоз может протекать под маской панкреатита, холецистита, аппендицита. А токсокароз – в виде бронхита, пневмонии, бронхиальной астмы.
4. Что будет, если их не выявить?
* Проблемы с кишечником: для нахождения в просвете кишечника паразитам необходимы органы фиксации (присоски, крючья, режущие пластины, кутикулярные шипики), которые и будут разрушительно воздействовать на ткани и органы хозяина. Возможно и механическое сдавление органов при увеличении размеров гельминта.
Черви выделяют в полость кишечника вещества, которые нейтрализуют активность пищеварительных ферментов, что в свою очередь приводит к нарушению функций желудочно-кишечного тракта.
Паразитирование гельминтов в просвете кишечника вызывает раздражение рецепторов, что рефлекторно приводит к нарушению перистальтики кишечника и возникновению спазмов, болей.
* Нарушение обмена веществ: связано с активным поглощением паразитом биологически ценных веществ (белков, жиров, витаминов, минеральных веществ). При длительной хронической инвазии у всех пациентов развивается анемия.
* Токсическое воздействие: продукты жизнедеятельности паразита приводят к нарушению функций печени, почек, головного мозга, а также к угнетению иммунной системы хозяина. Особенно негативно это для детей: паразиты снижают не только иммунитет, но и эффективность вакцинации, повышается вероятность осложнений после болезней.
* Могут спровоцировать образование опухолей: разрушение тканей хозяина и воздействие на клетки токсических продуктов жизнедеятельности гельминта могут провоцировать образование опухолей в местах локализации паразита. Достоверно известно, что длительная инвазия беличьей двуустки (Opisthorchis viverrini) может провоцировать развитие холангиокарциномы – злокачественной опухоли, развившейся из измененных клеток желчных протоков.
5. Какие исследования помогут выявить гельминтов
Для лабораторного обследования при подозрении на глистные инвазии применяются несколько методов:
* Исследование биологического материала (кала) под микроскопом, в том числе с использованием методов обогащения для улучшения выявляемости яиц гельминтов.
НО! Однократное исследование кала является неинформативным. Во-первых, исследуемый образец может не содержать яйца паразита, т.к. они распределены неравномерно. Кроме того, материал мог быть собран в период, когда паразиты не размножаются. Поэтому анализ кала на яйца гельминтов и цисты простейших сдается трехкратно с интервалом 1-2 дня.
* Еще один метод исследования – иммунологический. Он позволяет выявить реакцию организма хозяина на чужеродные белки паразита, в результате чего вырабатываются специфические антитела. Иммунодиагностика дополняет микроскопические методы.
В случае положительного результата необходимо обратиться к врачу, который проанализирует диагностику, соберет анамнез и назначит соответствующее лечение.
Ижевская государственная медицинская академия
Длительный субфебрилитет – состояние нарушенного теплообмена, характеризующееся температурой выше 37° – 38° в течение 3-х недель и более. Он может быть симптомом заболевания (инфекционного или неинфекционного), либо имеет самостоятельное патологическое происхождение (отсутствие отклонений при тщательном и всестороннем клинико-лабораторном исследовании [1,5,6].
Среди детей, мальчиков было 59% (76 человек), девочек 41% (53 человека), преимущественно 79% (102 человека) были дети подросткового возраста 12-16 лет. Длительный субфебрилитет впервые появлялся после острых респираторных заболеваний у 86% детей, у половины больных продолжительность его была больше 6 месяцев (от 1 до 6 лет). У большинства детей (89%) температура была субфебрильная – до 37.5° (в среднем – 37.1° - 37.3°), у 11% детей температура была субфебрильной, но с периодическими подъемами до 38° - 39°. У 62% детей температура тела повышалась во второй половине дня. Ночью и после сна показатели были нормальными, а затем температура повышалась по мере активности ребенка. Отмечалась связь длительного субфебрилитета с физическими и эмоциональными нагрузками у 76% детей. Четкой зависимости длительного субфебрилитета от времени года не было, хотя имелась тенденция к повышению температуры в весенне-зимний период (время частых вирусных инфекций, стрессовых ситуаций в школе). Жалобы детей при длительном субфебрилитете были разнообразными – головные боли отмечались у 72%, головокружения – у 78%, нарушения сна – у 74% детей, в основном жалобы были по типу астено-вегетативного синдрома. У 22% детей не отмечалось никаких субъективных ощущений при повышении температуры. При оценке генеалогического анамнеза (по индексу отягощенности наследственности) низкая отягощенность (0-0.2) была всего у 8% детей, чаще отмечалась умеренная отягощенность (0.3-0.5) – у 68% и выраженная отягощенность (0.6-0.8) – у 24% детей. Направленность риска обусловлена предрасположенностью в основном к заболеваниям дыхательной, сердечно-сосудистой, нервной систем, патологии желудочно-кишечного тракта.
При анализе антенатального анамнеза установлено, что течение беременности было осложнено у 100% матерей больных детей. Чаще встречались угроза прерывания беременности (39%), острые респираторные вирусные инфекции (37%), обострения хронической инфекции ЛОР-органов (28%), причем у каждой третьей беременной до 2 -3 раз в год, анемии, инфекции мочевыводящих путей. Период новорожденности протекал без особенностей, большинство детей (87%) хорошо развивалось на первом году жизни, но у всех была выявлена патология нервной системы - перинатально-гипоксическая энцефалопатия, в последующем выставлен диагноз резидуально-органическое поражение центральной нервной системы, но большинство пациентов систематически у невролога не наблюдались и на учете не состояли. В анамнезе у 65% детей были частые ОРВИ, ангины, обострения хронического тонзиллита, хронического риносинусита, хронического отита, у 67% детей встречалась патология желудочно-кишечного тракта (хронический гастродуоденит, хронический холецистит, дисфункция желчевыводящих путей, лямблиоз, амебиаз), у 70% детей – расстройство вегетативной нервной системы, функциональная кардиопатия. Нужно отметить, что у 70% детей в анамнезе было до 2 -3 очагов хронической инфекции одновременно, что свидетельствует о сниженной резистентности организма. Термопульсометрия была неспецифична, температура в основном не превышала 37° - 37.5°. Парацетамоловый тест был положительный у 22% детей - это дети с наличием очагов хронической инфекции носоглотки в стадии обострения или неполной ремиссии. У 78% детей парацетамоловый тест был отрицательный, несмотря на то что, в данной группе были дети с наличием очагов хронической инфекции в фазе ремиссии.
При объективном обследовании были выявлены следующие изменения.
Физическое развитие наблюдаемых детей чаще соответствовало возрасту, было средним у 51% (79) больных, белково-энергетическая недостаточность выявлена у 14% (18), ожирение - у 25% (32) больных.
При исследовании системы дыхания хронический тонзиллит установлен у 12% (15) детей, хронический риносинусит у 8% (10), хронический аденоидит у 5% (6), хронический отит у 5% (3) детей. Результаты обследования были подтверждены лабораторными данными и осмотром ЛОР-врача.
При исследовании сердечно-сосудистой системы наблюдалась функциональная кардиопатия, малые аномалии развития сердца (ложные хорды левого желудочка) - у 85% (109), пролапс митрального клапана у 68% (88), синусовая аритмия у 35% (45), экстрасистолия у 17% (21) детей. При оценке вегетативного статуса симпатикотония отмечалась у 56% (72), ваготония у 38% (49) больных. Данные обследования были подтверждены результатами инструментального исследования (эхокардиография, электрокардиография, велоэргометрия).
При исследовании желудочно-кишечного тракта установлен хронический гастродуоденит у 65% (84), хронический холецистит у 6% (8), дисфункция желчевыводящих путей у 71% (92), гастроэзофагеальная болезнь у 12% (15) детей. Результаты исследования были подтверждены результатами инструментального исследования (ультразвуковое исследование внутренних органов, фиброгастродуоденоскопия).
При оценке неврологического статуса чаще выявлялись такие синдромы, как синдром гипервозбудимости у 88% (113), вестибулярный синдром у 73% (94), гипертензионный синдром у 83% (107) детей. Причем среди подростков у 56% (72) наблюдалось больше 2-х синдромов (преимущественно это были синдром гипервозбудимости и гипертензионный синдром). Результаты оценки неврологического статуса подтверждались результатами нейрофизиологического исследования (электроэнцефалография, эхоэнцефалография, реоэнцефалография). По реоэнцефалограмме чаще отмечались изменения по дистоническому типу – у 88% (113) детей; по электроэнцефалограмме общемозговые изменения диффузного характера с заинтересованностью коры и неспецифических подкорковых структур (диэнцефальный уровень) были у 95% (123), вспышки эпилептиформного характера, эпиактивность – у 58% (75), снижение альфа-ритма – у 43% (56), изменения сосудистого характера – у 38% (50) детей; по эхоэнцефалограмме отмечалась гипертензия у 86% (111) пациентов.
При исследовании анализа крови ни у одного ребёнка не было нейтрофильного лейкоцитоза, у 61% (79) детей был выявлен лимфоцитарный лейкоцитоз, у 14% (18) было повышено СОЭ до 20 мм/ч. При изучении активности воспалительного процесса у 25% (32) больных отмечалось незначительное повышение сиаловых кислот, серомукоидов, фибриногена крови, данные изменения чаще наблюдались у детей с наличием очагов хронической инфекции. Учитывая изменения крови в виде лимфоцитарного лейкоцитоза, что может свидетельствовать о наличии вирусной или атипичной инфекции, было проведено обследование наблюдаемых больных на микоплазменную, хламидийную, герпетические инфекции (иммуноферментный анализ крови). При данном анализе у 53% (69) детей были обнаружены положительные Ig M, говорящие за активацию воспалительного процесса. Причем на долю микоплазменной инфекции приходилось 16% (21), хламидийной инфекции – 18% (24) детей, герпетические инфекции у 19% (24) детей. У 50% (64) детей были обнаружены высокоавидные Ig G, говорящие о перенесенной герпетической инфекции (чаще это был цитомегаловирус – 30% (24)).
Анализы мочи как общие, так и бактериологические - без патологии. При копрологическом исследовании выявлены цисты лямблий – у 18% детей, цисты кишечной амебы – у 6% детей, при бактериологическом исследовании кала – патологической флоры не выявлено.
При бактериологическом исследовании содержимого ротоглотки у 70% детей была обнаружена кокковая флора (золотистый стафилококк – 46%, гемолитический стрептококк – 26%), у 13% детей выявлена грамм-отрицательная флора (кишечная палочка – 10%, протей – 3%).
Соответсвенно диагнозу, лечение проводилось комплексное – санация очагов хронической инфекции, лечение выявленной инфекции - этиотропное, лечение у специалистов как консервативное, так и оперативное, коррекция функциональных нарушений центральной нервной системы (сосудистые препараты, ноотропы и др.).
В результате проведенного лечения длительный субфебрилитет исчез у 93% (119) детей, у 7% (10) детей повышенная температура сохранялась, что объяснялось недостаточным восстановлением функций терморегуляционных центров нервной системы, обострением очагов хронической инфекции. При осмотре детей через 1 год жалобы на субфебрилитет имели 25% (32) детей из наблюдаемых ранее, причем температура стала ниже, менее постоянная, общее самочувствие не страдало, у 12% (16) больных субфебрилитет носил стойкий характер.
Таким образом, наиболее частой причиной длительного субфебрилитета являются латентные инфекции, очаги хронической инфекции. На фоне снижения местного и общего иммунитета, изменений нервной системы, часто обнаруживаемые у подростков, в сочетании с гормональной перестройкой организма служат, вероятно, фоном для нарушения процессов терморегуляции и поддержанию очагов хронической инфекции. Больным с синдромом длительного субфебрилитета требуется обследование на латентно протекающие инфекции и при необходимости коррекция в лечении.
Список использованных источников:
2. Характеристика длительного субфебрилитета у детей при динамическом изучении явления с интервалом в 20 лет/ И.П. Брязгунов, А.Г. Князева, О.А. Малиевский// Педиатрия, 1997. №2, с. 105-106.
3. Брязгунов И.П. Теплообмен и терморегуляция в практике педиатра. - М.:ИД Мед-Практика. – М. – 2005. 128 с.
4. Брязгунов И.П. К вопросу о длительном субфебрилитете у детей// Педиатрия. – 1991. - №10, с.90-92.
5. Психовегетативный синдром при инфекционном субфебрилитете у детей/ Г.Г.Осокина, Н.В.Токарева, И.А.Белоконь и др.// Педиатрия. – 1989. - №9. – с. 54-59.
6. Теоретические и клинические аспекты проблемы субфебрилитета/ И.Н. Семененя, В.Н. Гурин// Физиология человека. - Т.21. - №6. – 1995. – с. 127-136.
Что такое лямблиоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Лямблиоз — это острое и хроническое паразитарное заболевание человека в виде манифестных форм или носительства, вызываемое кишечными лямблиями, которые колонизируют слизистую оболочку преимущественно тонкого кишечника, нарушают процессы пристеночного пищеварения и способствуют развитию и усугублению поражения желудочно-кишечного тракта и других заболеваний.
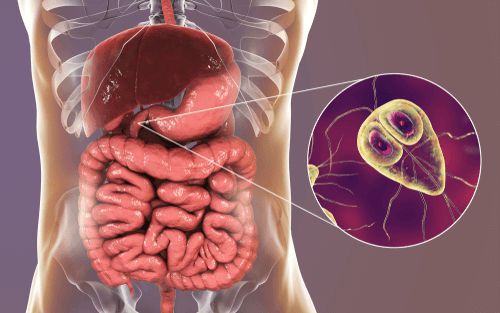
Возбудитель — лямблия. Данный род паразитов включает в себя шесть типов, но заболевание человека вызывает только один тип — кишечная лямблия (Giardia duodenalis, Giardia lamblia, Giardia intestinalis). Это жгутиковое микроскопическое простейшее, впервые описанное чешским медиком-анатомом Д.Ф. Лямблем в 1859 году. Оно имеет до восьми генетических подтипов, но для человека патогенны только А и В (также имеют подтипы).
Вид — Giardia lamblia
Кишечная лямблия существует в виде двух жизненных форм:
- вегетативная (трофозоиты) — стадия активного размножения внутри организма;
- цистная — образуется при неблагоприятных условиях среды.
Трофозоиты — это анаэробные, грушевидные микроорганизмы размерами 9-18 мкм. Они обитают в верхних отделах тонкого кишечника. Подвижны (имеют характерное движение в виде вращения вокруг продольной оси — боковое движение), тело спереди расширено и закруглено, сзади сужено и заострено. Имеют в составе два ядра (между ними пролегают опорные нити — аксостили) и парные органоиды — четыре жгутика и два медиальных тела.
Трофозоиты не имеют цитостома — органа заглатывания пищи и пищеварительной вакуоли, поэтому они всасывают пищу, переваренную хозяином (в основном, углеводы), всей поверхностью тела. Это называется осмотическим питанием.
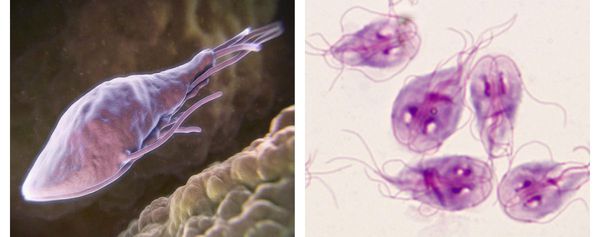
В передней их трети тела расположен присасывательный диск в виде специального углубления. С его помощью лямблии прикрепляются к ворсинкам слизистой оболочки тонкого кишечника. Цитоплазматическая мембрана задней поверхности имеет по краям булавовидные выросты, что также создаёт дополнительную прикрепляющую составляющую.
Размножаются путём продольного деления. Слабо устойчивы в условиях окружающей среды при покидании организма хозяина: при комнатной температуре даже в отсутствии агрессивных факторов быстро погибают.
Цистная форма неподвижна. Паразиты имеют овальную форму, лишены свободных жгутиков (сложно свёрнутые), их размеры достигают 10-14 мкм, окружены толстой, несколько отделённой от тела оболочкой (данная особенность имеет значение при распознавании вида).
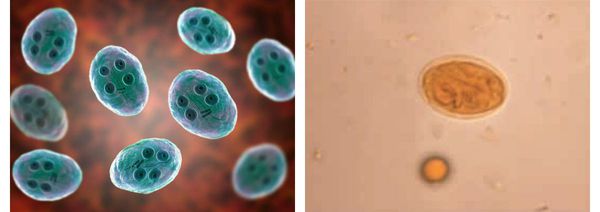
Зрелые цисты внутри имеют четыре ядра, незрелые — два ядра. Образуются в нижних отделах кишечника в процессе выхода из организма с фекалиями. Очень устойчивы во внешней среде: могут сохраняться месяцами в воде при температуре 4-20°C, при хорошей влажности способны сохраняться на контаминированных (обсеменённых) продуктах питания до недели. При кипячении цисты погибают мгновенно, а при высушивании и низкой влажности гибель наступает в течении суток. Устойчивы к бытовому хлорированию воды, действию щелочей и кислот, ультрафиолетовому излучению. Низкие температуры переносит относительно хорошо, но при этом снижая свою жизнеспособность. [1] [3] [6] [9]
Распространение заболевания повсеместное, преимущественно в странах с влажным тёплым климатом. Только официально выявляемые случаи в России приближаются к 150 тысячам в год.
Сезонность выражена неярко, некоторый всплеск заболеваемости отмечается в тёплое время года. Возрастной состав больных склоняется в сторону детей.
Источник заражения — люди (больные различными формами лямблиоза и паразитоносители), причём наибольшая заразность наблюдается в подостром периоде заболевания, когда в 1 г фекалий может содержаться до нескольких десятков миллионов цист. Лямблии животных (нечеловеческие типы паразитов) не имеют доказательной базы в плане распространения и заражения человека.
Факторами передачи паразитов выступает загрязнённая цистами термически не обработанная питьевая вода, пища, грязные руки (возможна прямая передача от человека к человеку). Определённую роль в передаче лямблий играют насекомые (тараканы, мухи) и животные (собаки, кошки) — они являются механическими переносчиками (паразиты располагаются на их теле, шерсти, лапках, транзитом в кишечнике).
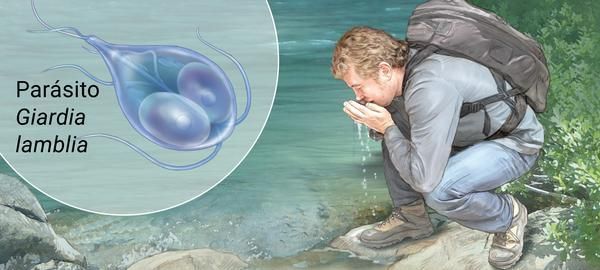
Механизм передачи — фекально-оральный (водный, пищевой и контактно-бытовой пути). Наиболее часто передача осуществляется:
- через водопроводную воду;
- при употреблении плохо промытых зелени и овощей (или промытых под водопроводной водой без последующей термической обработки);
- при нарушении правил санитарной гигиены, особенно в детских коллективах.
Доза заражения — от 10 до 100 цист (в зависимости от индивидуальных свойств иммунной реактивности кишечника). Возможны случаи невосприимчивости к паразитам: цисты лямблий, встречая агрессивно настроенную среду кишечника, проходят транзитом и выделяются в окружающую среду в неизменённом виде.
Иммунитет после лямблиоза нестойкий и ненапряжёный, возможно повторное заражение. Повышенный риск заболевания имеют лица с патологией иммунитета кишечника и дефицитом IgA. [2] [3] [5] [8] [10]
Симптомы лямблиоза
Инкубационный период длится от нескольких дней до месяца и более. Чаще всего при заболевании не наблюдается вообще никаких клинических проявлений, особенно у взрослых.
В основном у детей начало болезни может начаться с появления субфебрильной или фебрильной температуры (37,1–38,0°C или 38,0–39,0°C), болей в животе, тошноты, иногда рвоты, метеоризма, жидкого стула. Живот при этом болезнен, вздут, урчит по ходу кишечника. Грудные дети становятся беспокойными, кричат, нарушается сон, симптоматика усиливается во время и после кормления, возможно появление аллергодерматозов и опрелостей. В динамике при отсутствии лечения это может приводить к нарушению роста и психоэмоционального развития, частым простудным или аллергическим заболеваниям, развитию хронических проблем органов ЖКТ.
У детей более позднего возраста и взрослых такая яркая симптоматика наблюдается редко — на первый план выходит постепенное развитие диспепсических явлений со стороны ЖКТ умеренного характера:
- метеоризм;
- дискомфорт и боли в животе преимущественно в околопупочной области и правом подреберье;
- нарушения стула в различных сочетаниях;
- появление налёта на языке;
- иногда горечь во рту и кожные проявления (усиление выраженности угревой сыпи, хронических полиэтиологических заболеваний, например, псориаза и дерматитов);
- возможны вегетативные расстройства, головные боли, головокружения, неустойчивость артериального давления, повышения температуры тела, чувствительность лимфоузлов.
В целом при течении лямблиоза можно выделить следующие основные симптомокомплексы:
- Симптомы интоксикации и вегетативных изменений — повышенная утомляемость, плаксивость, раздражительность, нарушение ритма сна, головокружения, аритмии, субфебриллитет и другие.
- Симптомы поражения ЖКТ — дискомфорт и боли различной интенсивности и характера в различных отделах живота, тошнота, снижение аппетита, появление чувства горечи во рту, нарушения стула (запоры и поносы), налёт на языке и неприятный запах изо рта, снижение массы тела и другое.
- Симптомы поражения кожи — аллергические высыпания различного характера и локализации, атопический дерматит, бледность и шероховатость кожи, повышенная сухость покровов, хейлит (воспалительные изменения кожи губ и их слизистой), заеды (трещинки в уголках рта), нетипичное/неконтролируемое течение хронических патологий кожи.
- Усиление развития и обострения заболеваний, прямо не связанных с лямблиозом — бронхиальная астма, псевдоаллергические явления, гастриты, язвы желудка и двенадцатиперстной кишки, холецистит, неспецифический язвенный колит, артриты и другое.
- Симптомы мальабсорбции (потери питательных веществ) — авитаминозы, отставание в физическом и умственном развитии, дистрофия (эти проявления более характерны для детей).
Лямблиоз у беременных не имеет каких-либо специфичных отличий от лямблиоза у остальных людей, но может приводить к повышению риска развития у беременной В-12 дефицитной анемии и снижению веса плода (гипотрофии). [1] [3] [5] [7] [10]
Патогенез лямблиоза
Входные ворота — ротовая полость. Цисты лямблий транзитом проходят пищевод и желудок, после чего попадают в верхние отделы тонкого кишечника (двенадцатиперстную кишку), где освобождаются от защитной оболочки, прикрепляются к ворсинкам слизистой кишечника и начинают питаться и размножаться. В процессе жизни они могут неоднократно прикрепляться и открепляться от ткани хозяина, что вызывает многочисленные механические повреждения слизистой оболочки, иногда возможно прямое цитопатическое действие, что в совокупности вызывает развитие длительно протекающего разлитого воспалительного процесса (особенно при массивной колонизации, когда количество лямблий на 1 см 2 достигает одного миллиона особей).
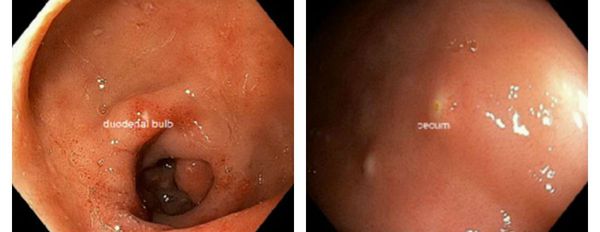
Характерен так называемый "симптом манной крупы" — белёсые полусферические выбухания слизистой оболочки двенадцатиперстной кишки, представляющие собой зоны очагового отёка со скоплением увеличенного количества лейкоцитов.
Посредством механического раздражения и выделения паразитами продуктов жизнедеятельности (токсическое влияние) происходит стимуляция образования слизи, повышение регенераторной функции кишечника, нарушение выработки факторов нейрогуморальной регуляции пищеварения (холецистоцикин и других) и двигательной активности гепатогастродуоденальной области. Это ведёт к дезорганизации висцеро-висцеральных связей области двенадцатиперстной кишки, поджелудочной железы и желчевыводящей системы, а также к нарушению функционирования органов ЖКТ, нарушению микробиоценоза кишечника, активизации анаэробной флоры, расстройствам расщепления и всасывания белков, жиров, углеводов, витаминов и микроэлементов.
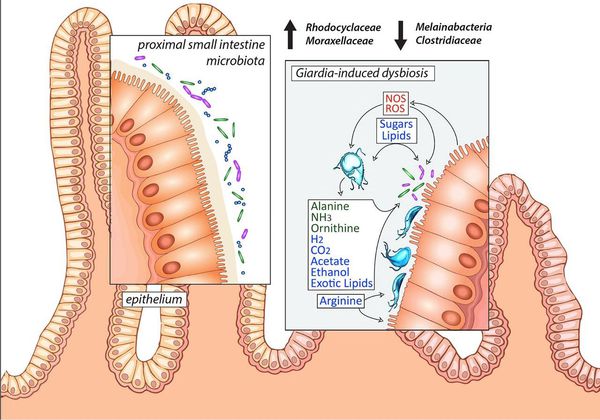
Возникает воспаление слизистой кишечника по типу реакций гиперчувствительности замедленного типа, происходит воздействие на иммунорегуляторные белки (мимикрия), снижение выработки иммуноглобулинов (в частности IgA) из-за нарушения всасывания белков и снижение фагоцитарной активности. Всё это в совокупности со всасываемыми продуктами жизнедеятельности лямблий становится причиной истощения иммунной системы (как кишечника, так и общего иммунитета), развития хронического поражения кишечника, провоцирует длительное обострение имеющихся хронических заболеваний и усугубление ряда аллергозависимых дерматозов. [1] [4] [7] [8]
Классификация и стадии развития лямблиоза
По клинической форме лямблиоз бывает:
- бессимптомным (носительство);
- кишечным — преимущественно симптомы кишечной формы, но можгут быть и гастритические проявления (дискомфорт в животе, неустойчивый стул, тошнота);
- билиарно-панкреатическим (рефлекторный) — дискомфорт в эпигастрии и правом подреберье, привкус горечи во рту, повышенная частота развития плохо контролируемых гастродуоденитов и панкреатитов;
- астено-невротическим — слабость, вялость, повышенная утомляемость, раздражительность, эмоциональная неустойчивость;
- токсико-аллергическим — периодические высыпания на теле, обострение хронических кожных заболеваний и бронхиальной астмы, эозинофилия;
- смешанным.
Течение лямблиоза бывает трёх типов:
- острым — до одного месяца;
- подострым — 1-3 месяца;
- хроническим — более трёх месяцев.
По наличию осложнений лямблиоз бывает:
Выделяют три степени заболевания:
Осложнения лямблиоза
Возможны специфические и неспецифические осложнения лямблиоза.
К специфическим относятся:
- крапивница — зудящие обширные высыпания на теле;
- отёк Квинке — выраженный отёк подкожной клетчатки, иногда сопровождающийся зудоим и чувством удушья;
- офтальмопатия — нарушения восприятия органом зрения;
- артрит — дискомфорт и боли в суставах;
- гипокалиемическая миопатия — слабость определённых групп мышц.
К неспецифическим осложнениям относятся:
- наслоение интеркуррентных заболеваний (вторичная флора);
- белково энергетическая недостаточность (гипо- и авитаминоз, снижение веса, анемия и другие). [1][2][8][10]
Диагностика лямблиоза
Лабораторная диагностика включает в себя:
- Клинический анализ крови — в остром периоде наблюдается эозинофилия, базофилия и повышение СОЭ; в последующие периоды — умеренная эозинофилия или нормальное значение эозинофилов, иногда незначительная базофилия.
- Биохимический анализ крови — иногда отмечается повышение уровня общего билирубина и амилазы.
- Копроовоскопическое исследование кала — "золотой стандарт" диагностики. Оно позволяет выявить цисты (наиболее часто) и вегетативные формы лямблий (в редких случаях). В виду прерывистого цистообразования показано неоднократное исследование с некоторым интервалом (семь дней). Существует широко распространённое заблуждение о том, что кал нужно сдавать "тёплым" (свежим). На самом деле, в этом нет никакой необходимости. Так как данное исследование предполагает обнаружение цист лямблий, которые очень устойчивы во внешней среде, период от дефекации до исследования никоим образом не влияет на информативность результата анализа.
- Иммунохроматографический метод и ПЦР-диагностика кала (выявление антигенов и нуклеиновых кислот паразита) — имеет хорошую информативность и вполне может применяться в комплексе с другими методами исследований.
- ИФА-диагностика — малоинформативное исследование, так как локализация лямблий в просвете кишечника не создаёт условий для полноценного иммунного ответа, который наблюдается в основном у детей при остром заболевании, что создаёт значительное число ошибочных результатов как гипо-, так и гирпедиагностики.
- Дуоденальное зондирование (выявление вегетативных форм лямблий в двенадцатиперстной кишке) — может применяться в сложных диагностических случаях и при подозрении на коинвазирование (например, описторхами при описторхозе).
- УЗИ органов брюшной полости и ФГДС — позволяют выявить признаки нарушения моторики гепатобилиарной области. [2][3][5][6][9]
Дифференциальная диагностика предполагает исключение следующих заболеваний:
- паразитарные заболевания другой этиологии (как кишечной, так и внекишечной локализации);
- хронический гастродуоденит (симптомосходная симптоматика);
- кишечные инфекции (сальмонеллёз, дизентерия, ротавирус и другие);
- дисбиоз кишечника (сборное понятие, характеризующееся неустойчивостью стула, дискомфортом в животе различного характера, снижением веса и другими симптомами). [1][5][9]
Лечение лямблиоза
Лечение острой формы лямблиоза, которая возникает в основном у детей, должно осуществляться в стационаре и включать в первую очередь дезинтоксикационную и дегидратационную терапию, а также щадящее питание.
При подтверждении диагноза проводится этиотропное лечение одним из противолямблиозных препаратов (нитрогруппа) в сочетании с желчегонными средствами, и лекарствами, улучшающими микрофлору кишечника.
При длительном хроническом течении в виду персистирующей колонизации лямблиями слизистой оболочки тонкого кишечника и местным иммунодефицитом курс лечения должен быть комплексным, включающим:
- диетотерапию (ограничением поступления углеводов);
- средства этиотропного воздействия (химиопрепарат);
- приём желчегонных препаратов;
- иммунотерапию (усиление фагоцитоза и восполнение дефицита IgA);
- устранение дисбиоза кишечника (пробиотики).
К сожалению, в последнее время всё чаще встречаются штаммы лямблий, устойчивых к различным видам противопаразитарной терапии, поэтому средняя вероятность успешной эрадикационного лечения не превышает 85%.
После курса лечения проводиться паразитологический контроль методом копроовоскопии или ПЦР не ранее двух недель после завершения курса лечения длительностью в три месяца со сдачей анализа раз в месяц. [1] [3] [4] [5]
Прогноз. Профилактика
При назначении адекватного лечения прогноз благоприятен, осложнения редки.
Специфической профилактики не разработано. Основной упор следует делать на меры соблюдения санитарных норм:
- выявление людей, зараженных лямблиями (больных и носителей), и проведение их санации;
- обследование людей, контактировавших с больными;
- санитарно-паразитологический контроль в детских образовательных учреждениях;
- соблюдение санитарно-гигиенических норм населением;
- использование для питья только кипяченой воды;
- контроль за соблюдением санитарного законодательства на объектах питания и водоснабжения. [2][4][7][9]
Читайте также:


