Кишечная палочка жжение в анусе
Вагинит – это воспалительный процесс, который развивается во влагалище.
Чаще всего причиной развития вагинита становится активность бактерий. Они способны поразить мочевой пузырь, мочевыводящие пути и влагалище практически любой женщины репродуктивного возраста.
На проявления бактериальной инфекции влагалища женщины нередко не обращают внимания, и напрасно. Бактериальный вагинит увеличивает риск воспалительных заболеваний органов малого таза, эндометрита и осложняет течение беременности.
Что вызывает бактериальный вагинит?
Первичные причины развития бактериального вагинита – разрастание анаэробных бактерий Gardnerella и других родственных ей микроорганизмов.
Они присутствуют в здоровой микрофлоре влагалища, и их рост вполне успешно сдерживают лактобактерии, которые выполняют функции природного дезинфицирующего средства. Когда баланс микроорганизмов нарушается, Gardnerella начинают ускоренно размножаться.
Кроме того, бактериальный вагинит может вызвать кишечная палочка – естественный обитатель прямой кишки. Если женщина не соблюдает правила интимной гигиены, этот микроорганизм попадает во влагалище и начинает там активно развиваться.
Другие факторы, вызывающие развитие бактериального вагинита: жаркая погода, провоцирующая активный рост микроорганизмов в области влагалища, снижение иммунитета и частое спринцевание.
Риск бактериального вагинита также увеличивает менопауза, сахарный диабет, наличие нескольких половых партнеров и незащищенный секс.
Симптомы бактериального вагинита
Как диагностируется и лечится бактериальный вагинит?
Многие женщины даже не подозревают, что они инфицированы до тех пор, пока не попадут на осмотр к гинекологу и не сдадут мазок для анализа на влагалищные инфекции. Именно поэтому регулярный осмотр врача – это лучший способ вовремя обнаружить и вылечить бактериальный вагинит.
Если диагноз установлен правильно, а лекарственные препараты подобраны специалистом грамотно, бактериальный вагинит лечится довольно легко.
Имейте в виду, что симптомы вагинита могут исчезнуть прежде, чем закончится курс назначенных лекарств. Чтобы заболевание не вернулось, требуется соблюдать все предписания врача и установленный им срок лечения.
Внимание! Попытка самолечения может привести к ухудшению течения заболевания. Поставить диагноз и назначить лечение бактериального вагинита может только врач!
Профилактика бактериального вагинита
1. После дефекации всегда протирайте область промежности туалетной бумагой спереди назад, чтобы избежать попадания кишечной палочки из ануса во влагалище.
2. Избегайте спринцевания, если оно не прописано врачом. Спринцевание может нарушить хрупкий баланс микроорганизмов во влагалище и привести к повышенной активности вредных бактерий. Также оно может спровоцировать продвижение инфекции вверх по влагалищу – к репродуктивным органам.
3. Держите область влагалища сухой и чистой. Обязательно мойтесь два раза в день, а также до и после секса. Тщательно высушивайте область половых органов, чтобы влага не создавала питательной среды для бактерий.
4. Избегайте тесной одежды и носите белье из натуральных тканей, которые хорошо впитывают влагу и позволяют воздуху свободно циркулировать.
5. Постарайтесь отказаться от ароматизированной туалетной бумаги, парфюмированного мыла и других ароматизированных средств интимной гигиены. Это может привести к раздражению области влагалища и развитию инфекции.
6. Всегда используйте презервативы: они позволяют избежать вагинальных инфекций.
7. Тщательно очищайте влагалищные колпачки и аппликаторы, если вы используете барьерные или гормональные средства контрацепции.
Самое важное
Бактериальные вагиниты вызываются размножением патогенных микроорганизмов во влагалище. К этому приводит ослабление иммунитета, плохая гигиена, частые смены половых партнеров и незащищенный секс.
Поставить правильный диагноз и назначить лечение при бактериальном вагините может только врач.
Сеть медицинских центров "ОН Клиник" специализируется на эффективном и безоперационном лечении проктологических болезней. Малоинвазивная терапия без боли и осложнений проводится опытными и высококвалифицированными врачами.
Чтобы понять, почему возник сильный зуд в анальном отверстии, необходимо записаться на консультацию и осмотр. Это можно сделать путем заполнения формы "Запись на прием". Хотите узнать стоимость диагностики и лечения? Воспользуйтесь формой "Уточнить цену" и выберите свой город.
Что означает анальный зуд?
Что значит зуд заднего прохода (анальный зуд)? Это раздражение кожи в области заднего прохода, и оно является достаточно распространенным заболеванием в проктологии. Зуд и жжение в заднем проходе делят на первичные (самостоятельное заболевание) и вторичные (как симптом другого заболевания). Причины возникновения данного заболевания довольно разнообразны: сахарный диабет, глистная инвазия, желтуха и др. Однако если зуд в области заднего прохода присутствует, то чаще всего это является симптомом геморроя (лечение геморроя).
Покраснение, зуд и жжение в заднем проходе при геморрое являются проявлением эрозии стенок геморроидальных узлов. Кроме того, если геморроидальные узлы кровоточат, слизистая оболочка и кожа ануса воспаляются, что и приводит к появлению зуда и жжения около ануса.
Анальный зуд (чешется кожа около сфинктера или щиплет после дефекации), как правило, особенно выражен при хроническом геморрое, а также при сопутствующих заболеваниях желудочно-кишечного тракта. Кроме того, зуд заднего прохода может быть вызван выпадением геморроидальных узлов и попаданием слизи на кожные покровы, что становится причиной развития мацерации кожи перианальной области.
Также в этой области может возникнуть контактный дерматит от лечебных препаратов, особенно мази и свечей, содержащих раздражающие компоненты. Клинические проявления при неопределенном зуде и жжении в заднем проходе (анальном канале) довольно разнообразны. В большей части случаев их проявления нарастают постепенно. На начальной стадии заболевания эти симптомы проявляются единично и кратковременно, однако вместе с развитием геморроя зуд заднего прохода обычно усиливается и становится постоянным и интенсивным.
Устранение и лечение зуда в заднем проходе
Постоянно задают вопросы как лечить эту проблему. Если пациент жалуется на неопределенный зуд в заднем проходе, лечение врачом, как правило, не проводится отдельно. Вначале проктолог должен устранить причину, его вызвавшую. Если выяснены причины зуда заднего прохода, и лечение будет по-настоящему эффективно. Зачастую оно основано на использовании различных лекарственных препаратов, которые имеют сопутствующее воздействие. Оно подавляет кожный зуд и жжение в прямой кишке, лечение же направлено на устранение причины.
При жалобе на сильное жжение в заднем проходе (если чешется или щиплет во время дефекации), лечение обязательно должно включать соблюдение следующих правил личной гигиены:
- частое подмывание теплой водой просто необходимо, если жжет или чешется в заднем проходе, не зависимо от причин;
- использование присыпки с цеолитами (если геморрой не кровоточит);
- прохладные примочки с успокаивающими травами;
- исключение контакта раздраженной кожи с синтетическими материалами.
Когда беспокоит сильный зуд в заднем проходе, лечение (лечение анального зуда и боли) предполагает определенную диету, может усиливаться от определенной пищи. Рекомендуется в этот период воздержаться от мясных бульонов, яичного белка, меда, шоколада, копченостей, пряностей, кофе и алкогольных напитков. Также при анальном зуде при геморрое следует ограничить употребление поваренной соли.
При обращении в медицинский центр "ОН Клиник" пациент проходит первичное обследование (диагностика прямой кишки), в результате которого выясняется, почему появилось жжение в заднем проходе у мужчин или женщин. Если причина - наличие увеличенного геморроидального узла, проводится симптоматическая терапия (мази, ванночки, таблетки) и удаление узла (без операции, амбулаторно)! Если причина иная, то возможна консультация с дерматологом и назначение совместного консервативного медикаментозного воздействия.

Мне 50 лет. 6 месяцев (с марта 2016) каждый день мучает жжение в заднем проходе и в области внешних половых органов, причина которого, не установлена. Кожа (и слизистая) в заднем проходе, в области заднего прохода и внешних половых органов отечна, немного покраснела и стала очень чувствительна, НЕ чешется. Боль (жжение) проходит только ночью, когда лежу, жжение проходит. Жжение бывает, когда стою (как будто приливается что-то в область заднего прохода и внешних половых органов и начинает жечь, щипать, гореть). Жжение сразу начинается, когда сижу: сначала (минут через 15, как сажусь на стул) бывает покалывание в заднем проходе, потом вокруг заднего прохода начинается жжение, а за тем жжение распространяется на внешние половые органы. Дефикация проходит нормально, без боли. Т.о. жжение начинается с утра и к концу дня так горит, что терпения нет. На работу хожу и мучаюсь, т.к. работа сидячая.
Мною пройдены следующие исследования и лечения:
1. Исследование кала: яйца гельминтов и простейшие в кале не обнаружены.
2. Исследование крови: глюкоза – 4,72.
3. Исследования у дерматолога: грибки, лямблии не обнаружены.
4. Онкомаркеры: индекс ROMA – 10,2.
5. МРТ органов малого таза. Заключение – признаки эндометриоидных кист яичников (1,3х2 см и 2х2,3см) от 25.07.2016.
Предпринятое лечение: Внутримышечные инъекции бусерелин депо. Контрольное УЗИ через 3 месяца (в ноябре 2016 г.).
6. Анализ мазка из влагалища на флору. Диагноз: вагинит (обнаружены ключевые клетки, кишечная палочка).
Предпринятое лечение:
- клиндацин свечи;
- ацилакт свечи;
- левофлоксацин таблетки;
- флуконазол капсулы;
- бифиформ капсулы;
- полижинакс капсулы;
- диазолин драже;
- метиларуцил суппозитории ректальные;
- лавомакс таблетки (1 мес);
- лакто норм капсулы вагинальные.
7. Заключение колопроктолога областного диагностического центра от 20.06.2016.
Описание: стул оформленный, регулярный, без патологических примесей. Тонус сфинктера обычный, умеренно увеличены наружные и внутренние геморроидальные узлы, последние рыхлые, гипермированные, SSR: на (см) 25. Слизистая розовая, патологических образований не выявлено, в просвете обилие белой слизи.
Заключение: К 64.1. Хронический геморрой второй степени, анальный зуд.
Лечение:
- диета;
- сидячие ванночки с марганцем 2 р./д 2 недели ;
- свечи с метиларуцилом;
- детралекс таблетки (1 мес.);
- микроклизмы с ромашкой 15 дней на ночь:
- мазь флуцинар.
(самостоятельно, т.е. до посещения проктолога, мною предпринято следующее лечение: свечи гепатромбин Г, свечи ультрапрокт, мазь гепатромбин Г, мазь релиф, мазь проктозан, мазь простеризан, таблетки венарус (2 недели), таблетки флебофа (2 месяца).
8. Посещение колопроктолога SClassClinic 12.07.2016.
Диагноз: хронический геморрой, анальный зуд.
Лечение (Первый курс):
- 10 сеансов лазеротерапии;
- сидячие ванночки с марганцем 2-3 р./д 10 дней;
- мазь Орнит-20 (3 раза в день) 10 дней;
- ауробин мазь (3 раза в день) 10 дней;
- свечи проетозан (2раза в день) 10 дней;
- таблетки найз по 1 при сильном жжении.
(также, было рекомендовано посещение мануального терапевта, который провел со мной один сеанс лечения).
Лечение (Второй курс):
- катаджель гель (3 раза в день) 10 дней;
- мазь Орнит-20 (3 раза в день) 10 дней;
- крем Прокто-Гливенол (3 раза в день) 10 дней.
Окончательное заключение колопроктолога SClassClinic от 09.08.2016.
Описание: SSR: на (см) 20. Слизистая бледно-розовая, сосудистый рисунок сохранен. Атоскопия - хронический геморрой первой степени.
Рекомендовано: консультация невролога.
9. МРТ пояснично-крестцового отдела позвоночника от 04.07.2016.
Дорзальные протрузии и экструзии дисков не выявлены.
Заключение: МР-картина ранних дистрофических изменений пояснично-крестцового отдела позвоночника (не противоречит возрастной норме), сколиотическая деформация вправо.
10. Посещение невролога 22.08.2016.
Диагноз: Анальный зуд. Неврологическая боль.
Лечение (первое):
- уколы мильгама (5 уколов);
- Прегабалин (Лирика) таблетки;
- амитриптилин таблетки.
Лечение (второе) назначено 05.09.2016):
- ТРАУМЕЛЬ уколы;
- Карбамазепин таблетки;
- НЬЮВЕЛОНГ, таблетки.
Пройденное лечение результатов не дало. Что можно мне предпринять, чтобы избавиться от жжения? Где можно исследоваться, чтобы мне помогли? Спасибо!
Клиника мужского и женского здоровья
Простатит — воспаление предстательной железы (простаты), органа, который вырабатывает жидкий секрет, входящий в состав спермы. Патология иногда вызывает сильные боли и проблемы с потенцией. Лечение простатита разумно начать сразу после его диагностирования.
Симптомы
Простатит обычно поражает мужчин, которым от 25 до 50. Патология очень распространена. От нее страдает от трети до половины всех мужчин планеты. У проблемы много симптомов:
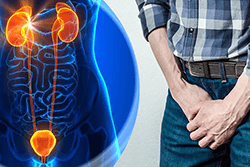
- мужчина испытывает дискомфорт, боль, когда мочится;
- моча идет медленно, тоненькой струйкой, ее приходиться выдавливать;
- ночью и в другое время суток часто возникает желание справить малую нужду. Не покидает ощущение, что не вся урина покинула мочевой пузырь;
- моча идет мутная, с примесью крови;
- донимают боли в нижней части брюшной полости, спины, паховой области, в промежности (между мошонкой и анусом);
- также не дает покоя болезненность, дискомфортные ощущения в районе яичек, полового члена;
- эякуляция происходит с болью;
Нередко возникают симптомы простатита, которые похожи на простуду (небольшая температура, жар). Они свойственны бактериальной разновидности патологии (о ней ниже).
Записаться на прием
к врачу урологу
можно по телефону
Причины
Простатит чаще возникает у мужчин, ранее перенесших это заболевание. Проблему порождает:
- инфекция в мочевом пузыре и мочеиспускательном канале;
- ВИЧ и другие болезни, которыми мужчина заражается во время секса;
- травма в районе таза — падение с велосипеда, лошади;
Вызывает простатит у мужчин катетер в уретре для вывода мочи с мочевого пузыря.
Патология иногда появляется после биопсии предстательной железы, когда для анализа берется образец ее ткани. После подобной процедуры симптомы простатита у мужчин наблюдаются редко.
Осложнения
простатита может:
- воспалиться придаток яичек (эпидидимит);
- сильно снизиться содержание сперматозоидов, наступить бесплодие;
- появиться абсцесс (полость с гноем).
Многочисленные исследования ученых не обнаруживают прямой связи между простатитом и раком предстательной железы.

Читайте также: Половые инфекции у мужчин: список ИППП у мужчин
Виды простатита
У простатита 5 основных видов: хронический и острый небактериальный, хронический и острый бактериальный, бессимптомный.

- Хронический небактериальный (он же синдром хронической боли в области таза). Самый распространенный (более 90% всех пациентов болеет именно им). Признаки простатита нестабильны, приходят и уходят. Патогенов в организме не обнаруживается. Диагноз ставится, если в течение хотя бы месяцев, мужчина страдает от болей в районе таза, неприятных ощущений во время мочеиспускания и других вышеназванных симптомов. Точная причина развития недуга неизвестна, однако вероятно его вызывают:
- неврологические проблемы (нейропатии);
- раздражение простаты, которое порождает плохой отток мочи из мочевого пузыря;
- проблемы с мышцами тазового дна (диссинергии);
- атипичные, пока неизвестные науке, вирусы, бактерии.
- Острый небактериальный. Сопровождается хроническим болевым синдромом в области таза, постоянными проблемами с мочеиспусканием.
- Острый инфекционный. Самый серьезный вид заболевания. Встречается нечасто. Порожден:
- кишечной палочкой, стафилококками и другими бактериями;
- венерическими патологиями (хламидиоз, гонорея);
- грибком Candida.
Симптомы нарастают быстро. К дискомфорту в районе таза присовокупляется болезненность гениталий, лихорадка, тошнота, жгучая боль при мочеиспускании. Острая форма бактериального простатита может вызвать тяжелые, опасные для жизни осложнения — абсцессы, невозможность помочиться, низкое кровяное давление.
- Хронический инфекционный. Патология может не давать о себе знать несколько лет. Симптомы схожи с острым бактериальным типом, но проявляются не столь сильно.
- Бессимптомный. Обнаруживается случайно. Симптомы отсутствуют. УЗИ показывает признаки воспаления, а анализ крови — повышенное содержание простатоспецифического антигена.
Диагностирование
Диагноз ставится при помощи:
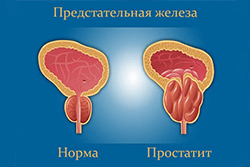
- пальцевого ректального исследования;
- анализа мочи. Необходим, чтобы определить, нет ли в предстательной железе инфекции;
- анализа крови. Проверяется уровень простатоспецифического антигена. Тест выявляет признаки воспаления;
- УЗИ органов мочеполовой системы. Назначается, когда вышеназванных анализов для постановки точного диагноза недостаточно. УЗИ простаты предпочтительнее делать через анус (транректальный способ).
Также иногда врач анализирует секрет простаты. Чтобы его получить, производится массаж железы.
Могут назначаться анализы на различные венерологические инфекции, которые бывают причиной воспаления простаты.
Профессиональное диагностирование позволит прописать правильное лечение простатита у мужчин.

Читайте также: Везикулит у мужчин
Лечение
Если простатит бактериальный, доктор назначает:
- Антибиотики. Их вид зависит от выявленной бактерии. Нередко назначаются Азитромицин, Ципрофлоксацин. Принимать лекарство придется . Если симптомы очень тяжелые, антибиотики срочно вводятся внутривенно.
- (Тамсулозин, Силодозин). Средства расслабляют мускулатуру мочевого пузыря в месте, где с ним соединяется простата. Убирают болезненность во время мочеиспускания.
- Анальгетики — нестероидные противовоспалительные средства (ибупрофен), парацетамол.
Нельзя прописывать препараты самостоятельно. Только врач определяет как лечить простатит.
Профилактика
Чтобы не допустить простатита:
- принимаем теплую сидячую ванну;
- прикладываем к нижней части живота или спины ;
- прекращаем употреблять спиртное, кофеин, пищу, повышающую кислотность (острую, соленую);
- употребляем много жидкости (несладкой). Так будем промывать мочеполовую систему, бактерии не успеют расплодиться;
- постараемся подолгу не ездить на велосипеде, долго не сидеть;
- не забываем о гигиене полового члена, промежности;
- пользуемся контрацептивами;
- занимаемся спортом. Простых кардио упражнений будет вполне достаточно — начинаем бегать трусцой, плавать в бассейне, делать легкую разминку.
Профилактика простатита должна стать частью образа жизни. Нехитрые способы защитят организм.
Помните, что поставить точный диагноз, определить причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач. Записаться на прием к нашим специалистам или вызвать врача на дом Вы можете по телефону
Будьте здоровыми и счастливыми!

Акутин
Роман Михайлович
Уролог

Евдокимов
Александр Владимирович
Уролог,

Крупянко
Игорь Дмитриевич
Уролог

Филиппов
Дмитрий Борисович
Уролог
Аденома простаты у мужчин: лечение, симптомы, причины возникновения, удаление

Аденома простаты – это нераковая опухоль, развитие которой сопровождается симптомами нарушения мочеиспускания. Согласно статистике, она является частой причиной обращения пациентов к урологу. В нашей клинике мы предлагаем полный комплекс диагностики и лечения этой болезни.
Азооспермия у мужчин: виды, причины, лечение
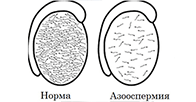
Часто к мужскому бесплодию приводит азооспермия – патологическое состояние, при котором в сперме не обнаруживают сперматозоидов. Диагностируют его при проведении спермограммы. Наша клиника предлагает полноценное обследование этого состояния и дальнейшее ведение пациента.
Варикоцеле у мужчин: причины, симптомы, диагностика, лечение в Твери

Варикоцеле – это заболевание, при котором расширяются вены семенного канатика. Преимущественно его диагностируют у пациентов молодого возраста (15-30 лет), чаще у спортсменов и работников, которые имеют значительные физические нагрузки. Наша клиника предлагает диагностику варикоцеле, лечение этой патологии.
Лицензия №ЛО-69-01-001044 от 23.05.2013
г. Тверь, ул. Желябова, 75 Смотреть на карте
Как устроен желудочно-кишечный тракт человека
Процесс пищеварения чем-то напоминает спуск с горки в аквапарке. Начало пути — ротовая полость , где еда пережевывается, измельчается, перемешивается со слюной и превращается в мягкий пищевой комок.
Далее следует глотка — воронкообразный канал, в котором пересекаются пищеварительный и дыхательный пути.
Путешествие еды продолжается в пищеводе — мышечной трубке цилиндрической формы длиной 22–25 см. Верхний и нижний пищеводные сфинктеры на концах служат клапанами, не позволяющими пище попасть обратно в полость рта.
Желудок — мешкообразный мышечный орган, соединяющий пищевод с двенадцатиперстной кишкой (ДПК). Он похож на котел, в котором пища накапливается, перемешивается до пастообразной массы и переваривается под действием желудочного сока. Сок желудка состоит из ферментов и соляной кислоты, в силу чего имеет выраженную кислотность (около 1,5–2,0 pH). Желудочный сок расщепляет белки и другие химические соединения, после чего они транспортируются в тонкий кишечник для окончательного переваривания и усвоения.
Длина тонкой кишки , состоящей из двенадцатиперстной, тощей и подвздошной кишки и занимающей большую часть брюшной полости, — около 4,5 м. Тонкий кишечник содержит железы, вырабатывающие кишечный сок для основного переваривания пищи и всасывания питательных веществ в кровь.
В пищеварении также участвуют поджелудочная железа, почки, надпочечники, желчный пузырь и печень.
Поджелудочная железа располагается в тесном соседстве с желудком и двенадцатиперстной кишкой. Она выделяет панкреатический сок, способствующий полноценному перевариванию пищи и протеканию обменных процессов.
Печень принимает участие в обмене липидов, витаминов, белков и углеводов, синтезирует белки крови: глобулины, альбумины и фибриноген. Орган участвует в иммунологических реакциях.
Функции желчного пузыря — хранить и подавать по мере необходимости концентрированную желчь, которая постоянно вырабатывается клетками печени. Желчь принимает непосредственное участие в пищеварении человека и выступает своеобразным антибактериальным средством.
Стоит упомянуть и о роли в пищеварении почек и надпочечников , относящихся к системе мочевыделения. Они обрабатывают воду, поступившую из толстой кишки, фильтруя ее на пригодную для нужд организма и на мочу, содержащую ненужные примеси и подлежащую выведению.
На каждом из этапов прохождения еды по желудочно-кишечному тракту возможны сбои, приводящие к неполному усвоению пищи, проблемам с выведением отработанного материала и грозящие развитием патологий ЖКТ.
Среди причин проблем с пищеварительной системой лидирует неправильное питание, имеющее различные формы. Это переедание и употребление тяжелой пищи, недоедание и голодание, нерегулярность в приемах пищи, перекусы на скорую руку, скудность и несбалансированность рациона. На ЖКТ отрицательно влияют плохо очищенная вода, вредные пищевые добавки.
Другие факторы: плохая экология, стрессы, вредные условия труда, пагубные привычки, врожденная предрасположенность, аутоиммунные заболевания и сбои в эндокринной системе, побочное воздействие лекарств (антибиотиков, противовоспалительных, обезболивающих, гормональных препаратов), нарушение санитарных норм при приготовлении и употреблении пищи, способное вызвать инфекционные заболевания и заражение паразитами.
Сбои в пищеварительной системе негативно влияют на весь организм, снижают иммунитет, нарушают обмен веществ, проводят к ухудшению внешнего вида кожи, ломкости волос и ногтей. Они чреваты онемением конечностей, болями в мышцах и костях, нарушением сна.
Возможные осложнения для сердечно-сосудистой системы: гипертония, аритмия, стенокардия, риск инсульта и инфаркта. На фоне заболеваний ЖКТ могут развиться анулярный стоматит, глоссит, кровоточивость десен, экзема, нейродермит. При запущенных формах болезней ЖКТ возможно поражение гипофиза, надпочечников, половых желез, щитовидной железы.
Заболевания желудочно-кишечного тракта относятся к числу наиболее часто встречающейся патологии в мире.
Мужчины на 38% чаще становятся жертвами болезней ЖКТ, что связано как с неконтролируемым потреблением алкоголя, так и с поздним обращением за медицинской помощью.
Среди смертоносных гастроэнтерологических заболеваний свыше 45% занимают болезни печени , вызванные алкоголем. Мужчин погибает вдвое больше, чем женщин (соотношение 16:7). Острый панкреатит и другие заболевания поджелудочной железы — причина смерти 17% пациентов гастроэнтеролога. Смерть от перитонита вследствие разрыва желчного пузыря составляет менее 1%.
Летальные болезни кишечника вызываются запущенными формами воспалений и прободений (нарушением целостности, образованием отверстий) стенок тонкой и толстой кишки. В частности, аппендицитом (воспалением слепой кишки) обусловлено до 4% всех смертей, связанных с ЖКТ. Столько же приходится на инфаркт (некроз, омертвение) кишечника.
Несмотря на широкую распространенность, язва желудка и ДПК является причиной смерти не более чем в 10% в гастроэнтеральной группе.
Из нелетальных заболеваний ЖКТ лидирует хронический гастрит . От него страдает до 80–90% пациентов в мире, чему способствует патогенная бактерия Helicobacter pylori, вызывающая воспаления слизистой желудка. В развивающихся странах инфицированность хеликобактерией у людей в возрасте от 40 лет достигает 95%.
В России присутствие Helicobacter pylori в желудке отмечается по разным данным у 62–94% взрослых пациентов.
Распространенность гастроэзофагеальной рефлюксной болезни (ГЭРБ) достигает среди взрослого населения 50%. Симптомы заболевания отмечаются одинаково часто как у мужчин, так и у женщин.
Дуоденит — часто встречающаяся болезнь двенадцатиперстной кишки, с которой сталкивается 5–10% пациентов. У мужчин она диагностируется вдвое чаще из-за злоупотребления алкоголем и неправильного образа жизни.
Относительно часты и колиты — воспалительные заболевания стенок толстого кишечника. Причиной болезни являются патогенные микробы (стрептококки, стафилококки, кишечная палочка).
Аппендицит (воспаление слепой кишки) встречается у 30% россиян.
У каждого десятого мужчины и каждой четвертой женщины, обратившейся с жалобами на боли в животе, диагностируется хронический холецистит (желчнокаменная болезнь).
Среди детского и взрослого населения распространен дисбактериоз — дисбаланс микрофлоры кишечника, приводящий к нарушению работы пищеварительной системы.
Типичные признаки патологий ЖКТ: изжога (жжение от заброса содержимого желудка в пищевод), метеоризм и стеноз кишечника (вздутие, вызванное скоплением газов в кишечнике), отрыжка (выход газов из желудка или пищевода), тошнота и рвота, проблемы со стулом (запор или диарея), неприятный запах изо рта, появление налета на языке.
Реже встречаются: дисфагия (нарушение глотания, сопровождающееся болью и чувством остановки пищевого комка), примеси в кале (кровь, слизь, остатки непереваренной пищи), отек языка, горечь во рту, кожный зуд и другие аллергические реакции. Заболевания единого патогенеза имеют как общие, так и специфические признаки.
Боли в подложечной (эпигастральной) области и диспептический синдром (отрыжка кислым, изжога, рвота и тошнота) могут указывать на ряд заболеваний желудка, пищевода и ДКП.
При язвенной болезни , представляющей собой рану стенки ДКП или желудка, присутствуют резкие периодические боли в левом подреберье, слабость, диарея, рвота, кровавые примеси в кале.
Сходным образом проявляются воспалительные процессы желудка ( гастрит ) и двенадцатиперстной кишки ( дуоденит ). Заболевания сопровождаются острыми, ноющими или тянущими болями в верхней части живота, тошнотой, рвотой, проблемами со стулом. Больные испытывают чувство переполненного желудка и тяжесть в животе даже при малом потреблении пищи.
Грыжа пищевода также отдается болями в эпигастральной области при смене позы и после приема пищи. Также возможно появление болей в спине и опоясывающей боли. У 20% пациентов (преимущественно старше 60 лет), отмечаются боли в области сердца на фоне сопутствующих кардиологических заболеваний.
Кишечник часто страдает и от воспалительных процессов, инфекционных поражений. Воспаления толстого и тонкого кишечника ( энтерит и колит ) сопровождаются расстройством стула (до 15 раз в сутки). Во время дефекации и сразу после нее пациент испытывает резкую слабость, головокружение, тошноту, падение давления. Отмечается вздутие живота, холодный пот, дрожание конечностей, тахикардия, а также громкое урчание, шум плеска и болезненность при пальпации.
Признаки парапроктита, или абсцесса (гнойного воспаления) прямой кишки — это сильные боли в области прямой кишки или промежности. На фоне увеличения гнойника в размерах боли усиливаются, позывы на дефекацию становятся мучительными, повышается температура, возможен озноб.
Дисбактериоз проявляется нарушением стула, вздутием живота, схваткообразными болями, диспепсическими расстройствами и аллергическими реакциями (зуд и высыпания на коже).
Геморрою (варикозному расширению вен прямой кишки) свойственно кровотечение или мазание кровью после акта дефекации, выпадение геморроидальных узлов через анальное отверстие и болезненность при опорожнении кишечника, продолжающаяся еще некоторое время (при ходьбе, в сидячем и лежачем положении).
Симптоматика аппендицита определяется возрастом пациента, областью расположения аппендикса в брюшной полости и наличием осложнений. Характерны тупая боль в правом боку, слабость и головная боль, которая может сопровождаться болью в ногах, тошнота в сочетании с однократной рвотой, частый жидкий стул, температура в пределах 38 градусов.
Нельзя упускать из вида и одну из самых распространенных и между тем загадочных патологий — синдром раздраженного кишечника (СРК) , сопровождающийся спазмами в животе, нарушением стула, болезненным вздутием. СРК оказывает негативное влияние на весь организм: пациент жалуется на головную боль, бессонницу, повышенную утомляемость, учащенное сердцебиение даже в полном покое. По мнению большинства специалистов, СРК имеет психосоматическую природу и появляется вследствие стресса, сильной эмоциональной перегрузки. Однако для избавления от проблемы важно не только прийти в душевное равновесие, но и применить комплексное медикаментозное лечение. Одним из решений может стать прием препаратов висмута, оказывающих одновременно бактерицидное, противовоспалительное и защитное действие.
Острый гепатит С (воспалительное вирусное поражение печени) отмечается целым спектром признаков. Среди них: слабость, снижение аппетита и работоспособности, нарушение сна, отвращение к еде, ощущение тяжести в животе, боль в крупных суставах, появление сыпи, повышение температуры тела, потемнение мочи, пожелтение кожных покровов (отсюда народное название болезни — желтуха).
Первыми признаками цирроза печени являются: ощущение переполненного живота, снижение работоспособности, боль в правом подреберье, ощущение переполненности желудка, кровоточивость десен и носовые кровотечения, повышение температуры, метеоризм, тошнота, рвота.
Признаки холецистита (воспаленного желчного пузыря) — острая боль в правом подреберье, вздутие кишечника, приступы тошноты и рвоты. Боль усиливается при глубоком вдохе во время прощупывания зоны желчного пузыря. Многие пациенты отмечают незначительное повышение температуры.
У больных панкреатитом нередки жалобы на появление острой боли в животе, что сопровождается тошнотой и рвотой с желудочным соком, слизью, желчью и т.д. Также присутствуют вздутие живота, сухость во рту, отрыжка. На левом боку и в области пупка нередко появляются синюшные пятна.
Большинство распространенных и опасных для жизни заболеваний желудочно-кишечного тракта вызвано воспалительными процессами на фоне бактериальной или вирусной инфекции. Пищеварение — это единая взаимосвязанная система и заболевания ее органов могут последовательно развиться по принципу домино. Исток лавины проблем зачастую находится в желудке, который мы ежедневно подвергаем испытанию на прочность. Поэтому в лечении патологий ЖКТ эффективен комплексный подход с использованием гастропротекторных (защитных) и антисептических желудочно-кишечных препаратов.

Прописная истина гласит, что лучшее лечение — это профилактика. Чтобы избежать проблем с пищеварительной системой, не забывайте, что в пище должно быть много клетчатки (из круп и овощей), поменьше жира, очищенного сахара и изделий из отбеленной муки. Также стоит соблюдать питьевой режим и отказаться от вредных привычек.
Читайте также:


