Кишечная палочка может влиять на сперму
Советы будущим папам.
Когда пара пытается зачать малыша, большая часть внимания сосредоточена на женщине, но ведь мужчина в равной степени участвует в событии. Если вы планируете, стать отцом, прочитайте, что можно сделать еще до зачатия, чтобы обеспечить своей второй половине здоровую беременность.
С чего же нужно начинать подготовку к беременности, кроме самого желания родителей иметь ребенка?
При планировании беременности консультацию у врачей должна проходить не только будущая мать, но и отец. Это очень важно для здоровья будущего малыша. Некоторых врачей семейная пара должна посетить вместе, а некоторых — по отдельности. Например, женщине совершенно необходима консультация гинеколога, а мужчине — консультация уролога-андролога.
Основные методы диагностики перед зачатием ребенка.
На первичном приеме врач-уролог проводит общий опрос мужчины с целью выявления хронических заболеваний, перенесенных ранее половых инфекций, аллергических реакций, операций, травм органов мошонки и др.
Во время общего осмотра на приеме уролога врач определяет гормональный статус пациента, оценивает развитие наружных половых органов и вторичных половых признаков. Если объем яичек меньше нормы – это свидетельствует о недостатке мужских половых гормонов (чаще тестостерона). На это же указывают неправильный рост и расположение лобковых волос, а также их отсутствие. С целью выявления патологических изменений кавернозных тел проводится осмотр и обследование полового члена. После опроса и общего осмотра, доктор проводит пальцевое ректальное исследование предстательной железы и взятие секрета простаты на анализ для исключения в ней воспаления (простатита). Затем проводится определение половых рефлексов.
Для определения способности к оплодотворению мужчины диагностическое обследование начинается в первую очередь со сдачи спермограммы и определения антиспермальных антител в крови и сперме (MAR-тест). В спермограмме оценивают общее количество сперматозоидов, их подвижность и жизнеспособность, наличие патологических форм и др.
Большое значение отводится диагностике половых инфекций, в том числе и скрытой, которая может протекать бессимптомно. Помимо сдачи анализа крови на ВИЧ, сифилис и вирусные гепатиты. Выполняется мазок из мочеиспускательного канала на ПЦР (ДНК-исследование) и бактериологическое исследование мочеполовых инфекций. Нельзя забывать о том, что выявленные у одного из партнеров половые инфекции — это показание к обследованию и лечению (может быть, профилактическому) обоих супругов. В случае заражения будущей мамы половой инфекцией возможны различные осложнения беременности, что негативно повлияет на общее здоровье будущей мамы и развитие плода. Важно отметить, что лечение половых инфекций антибиотиками во время беременности, также негативно влияет на развитие плода. Вот почему многие специалисты обращают на это особое внимание и рекомендуют заблаговременно выполнить анализы на половые инфекции перед зачатием. Кроме того многие возбудители половых инфекций могут стать причинами бесплодия, плохой спермограммы и развития воспалительных заболеваний у мужчин: простатита, воспаления придатков и яичек.
Сводная таблица выявления возбудителей инфекционных заболеваний в сперме у мужчин с патологическими отклонениями в спермограмме.
C. Keck Seminal tract infection (Human Reproduction Update 1998 г.)
Заболевание и инфекционный возбудитель
Частота выявления при нарушенном спермообразовании
Вирус папилломы человека
В случае выявления патологических изменений в спермограмме, не связанных с наличием половых инфекций врач уролог-андролог может назначить дополнительное обследование:
• Иммуноферментный анализ на наличие антител к сперматозоидам.
Определение выработки организмом мужчины антител к тканям собственных яичек и сперматозоидам (антиспермальные антитела) при различных патологических состояниях половых органов.
• УЗИ предстательной железы и органов мошонки.
Выполняется для оценки состояния органов репродукции, проходимости семявыносящих протоков и выявления воспалительных изменений (простатита), варикоцеле, объемных образований и аномалий развития половых органов.
Варикоцеле — варикозное расширение вен яичек. Отток венозной крови через расширенные вены затруднен, поэтому развиваются застойные явления, нарушается кровоснабжение и функция яичек угнетается. В основном варикоцеле поражает левое яичко, но со временем процесс переходит и на второе здоровое яичко. В результате функция обеих яичек значительно угнетается и продукция сперматозоидов снижается.
Крипторхизм — нарушение опущения яичек в мошонку, является фактором риска бесплодия и развития рака яичка, является наиболее частой аномалией развития и причиной патологических изменений в спермограмме.
Нарушение проходимости семявыносящих протоков приводит к азооспермии (полное отсутствие в сперме сперматозоидов). Причины данного нарушения чаще приобретенные заболевания: воспаление придатков и яичек, воспаление предстательной железы и семенных пузырьков, травмы и операции на мочеполовых органах.
• Определение уровня гормонов (гормональный статус).
Гормональные нарушения, приводящие к патологическим изменениям в спермограмме: врожденная или приобретенная недостаточность яичек, недостаточность функции гипоталамуса и гипофиза, гипогонадизм, гиперпролактинемия, нарушения функции щитовидной железы, сахарный диабет. При снижении концентрации тестостерона в крови, наступает угнетение спермообразующей функции яичек. Это объясняется тем, что данный гормон активно участвует в регуляции формирования новых сперматозоидов.
Различные генетические аномалии — не редкая причина патологических изменений в спермограмме у мужчин. Знание возможных генетических причин является сейчас обязательными, поскольку позволяет не только установить причину нарушения, но и с осторожностью относиться к применению методов искусственного оплодотворения, которые в таких случаях могут оказаться неэффективными и способствовать передачи детям различных генетических дефектов.
Основные методы лечения патологических нарушений в спермограмме.
При определении точных причин нарушения фертильности (способности оплодотворения) применяется рациональное лечение, направленное на устранение причины патологических изменений в спермограмме. При гипогонадизме (снижении гонадотропных гормонов, отвечающих за сперматогенез), гиперпролактинемии (повышение пролактина, негативно влияющего на сперматогенез), нарушениях семяизвержения и других причинах нарушений в спермограмме обычно эффективна медикаментозная гормональная терапия. Возможна терапия, основанная на механизмах нарушения качества спермы – стимуляция сперматогенеза при помощи восстановления гормонального баланса в мужском организме.
Ведущее место в развитии патологических изменений спермограммы занимают инфекционно-воспалительные заболевания половых органов: воспаление предстательной железы, семенных пузырьков, яичек и их придатков. При выявлении у мужчины воспаления показано назначение антибиотиков, хотя применение их может временно ухудшить качество спермы. В данном случае лечение направлено на устранение возбудителя инфекционно-воспалительного процесса в половых органах. Его проводят в соответствии с результатами микробиологического исследования с определением чувствительности к антибиотикам (посев секрета простаты и спермы) для определения возбудителя патологического процесса в семявыносящих путях и подбора наиболее эффективного лекарственного препарата.
На основании подтвержденных нарушений в спермограмме необходимо оказать общеукрепляющее действие и стимулирующее влияние на спермообразующую функцию семенных канальцев, нормализовать минеральный обмен, устранить недостаточность ткани яичек, улучшить питание сперматозоидов в придатках яичек, ускорить рассасывание воспалительных изменений. Традиционная медикаментозная терапия при хронических воспалительных заболеваниях органов репродуктивной системы далеко не всегда нормализует показатели спермограммы, что вынуждает искать альтернативные, в частности немедикаментозные, методы восстановления репродуктивной функции у мужчин. В этом случае используется физиотерапевтическое лечение: лазеротерапия, внутривенное лазерное облучение крови, магнитотерапия, электростимуляция динамическими токами. Физиотерапию успешно применяют при снижении подвижности и общего количества сперматозоидов. После воздействия физиотерапии достоверно увеличивается подвижность сперматозоидов, количество морфологически нормальных форм, численность жизнеспособных сперматозоидов.
Рекомендуемый образ жизни для мужчин перед зачатием.
Мужское здоровье очень чувствительно ко многим вредным факторам образа жизни. Их надо выявить, так как они непосредственно контролируются пациентом. Во время планирования ребенка нужно избегать воздействия этих факторов, чтобы улучшить репродуктивное и общее здоровье мужчины.
• Курение. Отказ от курения — это простое конкретное действие, которое может помочь появлению ребенка;
• Частое употребление алкоголя сопровождается атрофией яичек, снижением уровня мужских половых гормонов;
• Стресс. При хроническом стрессе снижается количество сперматозоидов;
• Умеренные регулярные упражнения являются эффективным методом снижения стресса. Не рекомендуются упражнения связанные с поднятием тяжестей, так как это может привести к расширению вен семенного канатика;
• Питание. Рекомендуются различные диеты для лиц с избыточным весом, ожирением. Избыточная жировая ткань приводит к увеличению в организме женских половых гормонов, что вызывает снижение способности к оплодотворению;
• Тепло — враг мужских половых желез. Постоянное воздействие тепла приводит к ухудшению фертильных свойств спермы. При планируемой беременности рекомендуется избегать саун и горячих ванн. Нельзя носить тесное нижнее белье;
• По возможности не часто пользоваться мобильными телефонами, они негативно влияют на количество и качество спермы;
• Токсичными для яичек являются различные наркотические вещества, промышленные растворители и химические препараты;
• Необходимо предохраняться от заражения инфекциями, передающимися половым путем.
Как правильно собирать сперму на исследование?
Перед получением спермы на исследование необходимо половое воздержание в течение 3-5 дней. Сдавать анализ необходимо в условиях медицинского учреждения в специальный стерильный контейнер.
Основной рекомендованный метод получения спермы для исследования — мастурбация. При заборе спермы на анализ необходимо собрать всю сперму, выделившуюся при семяизвержении, включая самую первую и самую последнюю порции, в стерильный пластиковый контейнер с широким горлышком. Достоверность исследования спермы напрямую зависит как от времени, через которое контейнер со спермой был доставлен в лабораторию, так и условий транспортировки.
Необходимо на контейнере указать точное время, когда произошло семяизвержение. Контейнер со спермой следует оберегать от перепада температур. При транспортировке контейнер со спермой помещается в специальный термос для поддержания температуры, приближенной к температуре тела человека.
Не рекомендуется получать сперму для исследования посредством (1) прерванного полового акта, (2) орального полового акта, (3) полового акта в латексном презервативе. Влагалищные выделения, слюна и компоненты латекса презерватива могут негативно повлиять на качество спермы, приводя к искажению результата исследования.

Бюро судебно-медицинской экспертизы (нач. — Б.И. Петров) Министерства здравоохранения ТАССР, кафедра микробиологии (зав. — проф. 3. X. Каримова) Казанского медицинского института
Стафилококк, протей, кишечная палочка, дрожжеподобные грибы к 9—15-му дню воздействия на сперму снижают количество сперматозоидов. Рассмотрено также влияние микробов на антигены спермы.
INFLUENCE OF GERMS ON SEMINAL FLUID. THE MEDICO-LEGAL ASPECT
The study was performed with emulsion of human semen. Staphylococci, Proteus, B. coli, and Ascomycetes produced a considerable decrease in the number of spermatozoa in a period of 9—15 days. The action of germs on the seminal antigens is discussed.
библиографическое описание:
Судебно-медицинское значение влияния микроорганизмов на сперму / Павлова А.З. // Судебно-медицинская экспертиза. — М., 1974. — №4. — С. 16-18.
код для вставки на форум:
При микроскопии даже заведомо спермальных пятен сперматозоиды иногда не обнаруживаются, видна лишь масса разнообразных микроорганизмов, среди которых встречаются образования, похожие на головки сперматозоидов.
При неправильном хранении вещественных доказательств эти микроорганизмы могут активно развиваться и вызывать полный или частичный лизис сперматозоидов, а также нарушать их антигенную структуру. И.А. Полищук (1965) установил, что семенные нити лизируются под влиянием микроорганизмов рода Pseudomonas aeruginosa через Зч. Матиус и Бакстон (1951) определили спермицидное действие кишечной палочки, зеленящего стрептококка, протея, Clostridium perfringens и безвредность для спермы дифтероидов, гемолитического и негемолитического стафилококка, Вас. subtilis, синегнойной палочки. Kazda (1963) описывает сильное спермицидное действие микроорганизмов семейства Enterobacteriaceae и меньшее у Corinebacterium pyogenes, в то время как Corinebac. species повышает выживаемость сперматозоидов. Vas-terling (1951) указывает, что под действием микробов рода Proteus и Escherichii сперматозоиды быстро погибают, а стрептококки и стафилококки влияют на сперму в меньшей степени.
Эякулят содержит большое количество Сахаров, главным образом фруктоз. Некоторые микробы расщепляют сахара, вследствие чего изменяется рН среды. Известно, что микробы, обладающие спермицид-ным действием, имеют выраженное кислотообразующее свойство по сравнению с неспермицидным (Havaneck, Bartak, 1959).
Содержимое влагалища тормозит поступательное движение сперматозоидов и ускоряет их гибель. Объясняется это кислой реакцией, наличием во влагалище эпителиальных клеток, лейкоцитов, фагоцитов, трихомонад (А. П. Колесов, 1950; Р. Поливанов, В. X. Вылканов, 1962).
Известно, что специфичность группового антигена не связана с аминокислотами, а всецело определяется входящими в его состав полисахаридами. Имеются достоверные данные, что специфичность группового антигена обусловлена не всем сложным полисахаридным комплексом, а лишь некоторой частью его молекул. Применение разнообразных энзимов из Clostridium welchii, Clostridium ter-tium, Вас. cereus, Lactobacillus bifidus, Trichomonas foetus и др. позволило расщепить сложные молекулы групповых изоантигенов на более или менее крупные составляющие их компоненты. Уоткинс и Морган (1954) наблюдали одновременную инактивацию антигенов М и N, АВО(Н) поверхности эритроцитов в результате обработки их смесью энзимов, полученных из Trichomonas foetus и Clostridium tertium (цит. по И. Н. Косякову, 1965). Выделенный из почвы CI. maebashi содержит фермент, расщепляющий В-групповую специфичность крови, причем В-субстанция переходит в 0(H) (К. Furukowa, 1969). И. А. Поли-щук (1965) обнаружил, что микроорганизмы рода Pseudomonas aeruginosa не влияют на абсорбционную способность агглютиногенов системы АВО спермы.
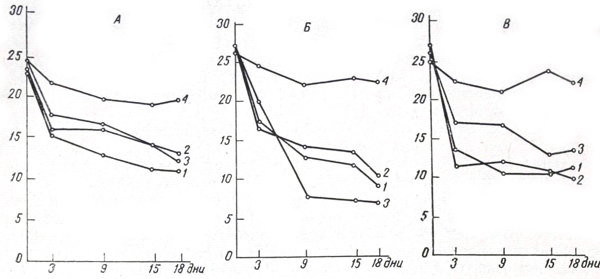
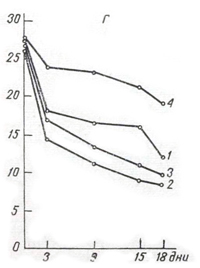
Количество сперматозоидов
в поле зрения (по дням).
Ок 7×, об. 40×.
А: 1 — Staphylococcus 1;
2 — Staphylococcus АЯ;
3 — Staphylococcus aureus;
4 — контроль.
Б: 1 — Proteus vulgaris 1971;
2 — Proteus vulgaris 401;
3 — Proteus mirabilis Федоров;
4 — контроль.
В: 1 — Candida tropicalis Kl;
2 — Candida tropicalis K4;
3 — Candida salanis Kl;
4 — контроль.
Г: 1 — Escherichii coli 1—6;
2 — Escherichii coll 0—130;
3 — Escherichii eoli 2ЧП;
4 — контроль.
Мы изучили влияние на сперматозоиды микроорганизмов, наиболее часто встречающихся во влагалище женщины: стафилококков (штаммы 1, АЯ, aureus), стрептококков (штаммы С-42, С-Копчинский, выделенный от больного), протея (штаммы vulgaris 1971, vulgaris 401, mirabilis Федоров, выделенный от больного), кишечной палочки (штаммы 0-130, 1-6, 2ЧП) и дрожжеподобных грибов Candida tropicalis К 1, Candida tropicalis К 4, Candida salanis К 1, типичных по своим свойствам.
Исследование проводили в пробирках с 1 мл стерильного бульона, приготовленного из рыбьего гидролизата, с определенным числом микробных тел. Количество внесенных сперматозоидов во всех сериях опытов было одинаковым. Эякулят брали от выделителей групповых антигенов с нормозооспермией и олигокинезией I степени. Предварительно проверяли группу крови донора. Сперматозоиды подсчитывали через 3 дня в течение 18 дней в камере Горяева по методике, предложенной Институтом судебной медицины. Пробирки хранили в течение всего опыта в термостате при 37°.
Опыты повторяли 9—14 раз с каждым штаммом, брали сперматозоиды групп А(П), В(III), 0(1). Исследовали 131 образец спермы, провели 1902 подсчета. После окончания каждого подсчета содержимое пробирок центрифугировали. Осадок переносили на марлю и проверяли на сохраняемость антигенов в реакции абсорбции в количественной модификации с изосыворотками р, а, экстрактом бузины травянистой, ракитника сидячелистного, бобовника Ватерера в соответствии с групповой принадлежностью эякулята. Реакцию абсорбции проводили дважды с каждым штаммом.
Проводили опыт для выяснения, как воздействует сам бульон на сперму и как долго она сохраняется. Параллельно с опытом ставили два контроля: 1) стерильный бульон с исследуемой спермой и 2) физиологический раствор хлористого натрия с исследуемой спермой.
Статистической обработкой получены средние арифметические значения каждого фиксируемого дня подсчетов по всей совокупности опытов. По этим данным построены зависимости (см. рисунок), оценены средние квадратические отклонения отдельных опытов от среднего арифметического (они не превышают 20%). На основании статистической обработки можно утверждать, что если в 1-й день опыта разница в количестве сперматозоидов при наличии микроорганизмов и их отсутствии обусловлена случайными причинами (вероятность Р = 0,5— 0,9), то к 9—15-му дню (Р = 0,95—0,999) причиной уменьшения количества сперматозоидов является наличие микроорганизмов.
При определении групповой принадлежности спермы установлено, что в опытах с микроорганизмами рода Candida агглютиноген А обнаруживался на 2 ступени поглощения слабее, чем в контрольных. Другие микроорганизмы на выявление агглютиногена А не влияли.
Экстракт бузины травянистой в большинстве опытов слабо выявлял агглютиноген 0(H) (3—4 ступени поглощения), исключением были микроорганизмы рода Escherichii. Надо заметить, что и в контрольных опытах антиген 0(H) выявлялся слабо (4—5 ступеней поглощения) .
Экстракты ракитника сидячелистного, бобовника Ватерера, изосы-воротка р выявляли соответствующие агглютиногены так же, как в контрольных опытах, давая полное число ступеней поглощения.
В нашем организме живут миллионы бактерий — их общий вес составляет около двух килограммов. Кишечная палочка занимает среди них далеко не последнее место. Эта бактерия может долгое время помогать человеку в формировании микрофлоры и пищеварении, а может в один момент превратиться в серьезную медицинскую проблему. В нашей статье мы расскажем о способах выявления кишечной палочки.
Кишечная палочка, или Escherichia coli (Эшерихия коли) — это палочковидная бактерия, которая обитает в кишечнике человека и некоторых животных. Существует более сотни разновидностей этой палочки. Большинство из них совершенно безвредны, но некоторые могут вызвать серьезные заболевания.
У здорового человека Escherichia coli живет в толстом кишечнике. Ее количество обычно составляет 104–1010 КОЕ в 1 мл содержимого. В кишечнике эта бактерия участвует в переваривании пищи, синтезирует нужные нам витамины, а также производит органические кислоты. Эти кислоты создают благоприятную среду для развития лакто- и бифидобактерий.
Чаще всего кишечная палочка попадает в другие органы при нарушении гигиены или при снижении иммунитета. Попадая в женскую половую систему, она вызывает кольпит, аднексит, другие воспалительные заболевания. Особенно опасно заражение при беременности и после родов. Это может вызвать внутриутробную инфекцию у ребенка и стать причиной послеродового эндометрита у матери. Мужчин эта опасность тоже не обходит стороной. Кишечная палочка, попавшая в уретру, может вызвать уретрит, простатит, воспаление придатков и яичек.
Кроме этого, нормальная кишечная палочка может мутировать и становиться действительно опасной. Некоторые виды этой бактерии, например O157:H7, O104:H4, O121 и O104:H21, выделяют сильные токсины. Они могут вызвать гемолитико-уремический синдром, перитонит, пневмонию, пищевые отравления.
Чаще всего мутировавшая кишечная палочка попадает в организм вместе с продуктами питания, такими как немытые овощи, плохо обработанное мясо, молоко. Но в некоторых случаях такие штаммы могут образоваться внутри организма в результате мутаций и обмена генами.
Патогенная кишечная палочка нередко вызывает диарею. Обычно эшерихиозом страдают дети младшего возраста и люди, путешествующие в страны с низким уровнем гигиены (так называемая диарея путешественников). Вовремя проведенный анализ позволит выявить кишечную палочку и начать лечение.
Некоторые опасные штаммы кишечной палочки могут вызвать гемолитико-уремический синдром (ГУС). Это тяжелое состояние, при котором в мелких сосудах образуется большое количество тромбов, собственные эритроциты разрушаются и возникает полиорганная недостаточность — тяжелая стресс-реакция организма. При любом подозрении на ГУС обязательно проводят анализ на энтеропатогенные (опасные) эшерихии.
Обычный бактериологический анализ, который проводят при воспалительных заболеваниях органов половой системы, послеродовых эндометритах и других, — также может показать наличие кишечной палочки.
Еще одним показанием к проведению исследования является дисбактериоз. Изменение состава микрофлоры кишечника может привести к проблемам с пищеварением, к урчанию и болям в животе. Нарушение образования витаминов и повышенное всасывание токсинов приводит к слабости, утомляемости и другим неспецифическим симптомам.
Кишечную палочку можно обнаружить в кале, в моче, в мазках с поверхности половых органов или из ран, при посеве промывных вод. Также во время исследований она может быть обнаружена в ране, в легких.
Основным методом анализа для обнаружения кишечной палочки является бактериологический посев. Для этого небольшое количество материала помещают в питательную среду, на которой бактерии очень хорошо размножаются. Результат подсчитывают через несколько дней по количеству образовавшихся колоний. Единица измерения — КОЕ/мл, то есть количество бактерий, из которых при исследовании выросли колонии, в миллилитре материала.
Также существует метод ПЦР-диагностики. Он позволяет сказать, присутствует ли в материале патогенная кишечная палочка. Но ни количество бактерий, ни их чувствительность к лекарственным препаратам этот метод не покажет.
Другие методы, которые не подразумевают выделение чистой культуры кишечной палочки, могут сказать о заражении только косвенно. Например, в общем анализе мочи могут обнаружить бактерии в виде палочек. Но для того чтобы определить их вид придется сдавать дополнительно бактериологический посев. Похожая ситуация и с копрограммой. Анализ может дать представление о состоянии желудка и кишечника, но не позволяет выявить конкретные бактерии.
Общий анализ крови позволяет выявить характерные для воспалительных заболеваний сдвиги. Но они могут быть вызваны не только эшерихиозом, но и дизентерией, пневмонией или любым другим воспалительным заболеванием.
Любое бактериологическое исследование нужно проводить до начала лечения антибиотиками. В противном случае можно получить ложноотрицательный результат.
Анализ кала на кишечную палочку собирается в стерильную пробирку с транспортной средой. Для этого нужно заранее подготовить судно или другую емкость, тщательно вымыть ее и ополоснуть кипятком. В эту емкость собирается кал после естественной дефекации. Из специальной пробирки с транспортной средой нужно достать аппликатор, погрузить его в несколько участков собранного биоматериала и снова убрать в пробирку, плотно закрыв крышку. Если в собранном материале присутствуют кишечные палочки, бактериологический анализ это покажет.
Анализ мочи на бактериологическое исследование тоже собирают в специальную стерильную емкость. Собрать материал можно в любое время суток. Перед этим обязательно нужно принять душ, чтобы в емкость не попали бактерии с поверхности кожи. Чем скорее получится доставить материал в лабораторию, тем лучше.
Мазки и соскобы урогенитального тракта при подозрении на уретрит, вагинит и любые другие мочеполовые заболевания, вызванные кишечной палочкой, забирают сразу в лаборатории или на приеме врача. Специальной щеточкой делается соскоб из уретры, со стенок влагалища или с шейки матки. Это не очень приятная процедура, но без нее не обойтись.
Быстрый анализ, который позволяет выявить в материале ДНК кишечной палочки, проводится за 1–2 рабочих дня. Результат бактериологического анализа на кишечную палочку придется ждать дольше — от 5 до 7 дней. За это время выращивается культура клеток, определяется их вид, проводится анализ на чувствительность к антибиотикам и бактериофагам.
В норме кишечной палочки не должно быть нигде, кроме толстого кишечника. То есть если вы сдаете мочу или мазок, то лучший результат — это отрицательное заключение. Если речь идет о содержимом кишечника, то здесь не должно обнаруживаться энтеропатогенных кишечных палочек, таких как O157:H7. В некоторых лабораториях проводят быстрый ПЦР-тест на целую группу таких бактерий.
При определении чувствительности к антибиотикам или бактериофагам выдается бланк, на котором напротив каждого наименования написана степень влияния препарата на рост бактерии. По такому бланку врач за несколько минут подберет наиболее эффективный для конкретного случая антибиотик.
Анализ на эшерихиоз можно сдать как в обычной поликлинике, так и в частной лаборатории. Желательно заранее уточнить, какой метод исследования при этом используется.
Бактериологические исследования лучше проводить в клиниках и лабораториях, оснащенных автоматическими и полуавтоматическими анализаторами. Это исключает человеческий фактор, позволяет проводить исследование с широким перечнем антибиотиков и бактериофагов. Такие оснащенные лаборатории имеют как современные государственные больницы, занимающиеся лечением инфекционных болезней, так и частные медицинские центры.
Также стоит обратить внимание на время проведения исследования. Для бактериологического исследования это не менее пяти дней. Раньше бактерия просто не успеет вырасти в достаточном для анализа количестве. Время больше 7–10 дней говорит о том, что исследование будет проводиться в сторонней лаборатории. Это существенный недостаток, поскольку речь идет о транспортировке биоматериала, что нежелательно: чем раньше был доставлен материал, тем более достоверным будет результат.
Кишечная палочка — неотъемлемая часть микрофлоры кишечника. Пока она находится под контролем организма, ее клетки помогают синтезировать витамины, переваривать пищу, создавать благоприятную среду для жизни других полезных микробов. Но любое нарушение этого равновесия грозит патологиями вплоть до серьезных воспалительных заболеваний. К счастью, медицина помогает нам вовремя выявить отклонения от нормы и приять соответствующие меры.
Кишечная палочка – это бактерия, которая может причинить вред вашему здоровью. Если вы узнаете о способах уничтожения и профилактики кишечной палочки, вы сможете снизить риск заражения и не допустить ее распространения.
Кишечная палочка: симптомы
Кишечная палочка — это палочковидная бактерия, которая обитает в кишечнике человека и имеет множество разновидностей. Большинство из них — это безвредные микроорганизмы, но есть и такие, которые влекут за собой серьезные проблемы со здоровьем. Кишечная палочка возникает из-за несоблюдения гигиены и чистоты, поэтому использование хлоросодержащих моющих средств, таких как Domestos, необходимо.
Кишечная палочка: причины
- Зараженная еда: Зараженные бактерии можно обнаружить в мясе крупного рогатого скота, включая говядину и баранину, так как бактерии кишечной палочки могут находиться в кишечнике животных. Кроме того, может быть заражена и фермерская продукция: зелень, фрукты и овощи.
- Зараженная вода: Подхватить кишечную палочку очень просто, выпив воды из зараженного источника.
Кишечная палочка передается?
Присутствие безвредных разновидностей кишечной палочки является нормой для микрофлоры кишечника человека. Такие бактерии полезны для здоровья, так как препятствуют появлению других болезнетворных бактерий в кишечнике. Однако при нарушении работы пищеварительного тракта безвредная норма кишечной палочки может увеличиться и тогда необходима консультация доктора.
К сожалению, кишечная палочка заразна и тем самым еще более опасна. Кишечная палочка передается от человека к человеку воздушно-капельным и половым путем. Помимо прямого контакта с зараженным человеком, инфекция может передаваться путем употребления некачественной еды или загрязненной воды.
Кишечная палочка: профилактика с помощью личной гигиены
Чтобы остановить распространение кишечной палочки, нужно обязательно мыть руки:
- После обращения с животными
- После любого контакта с зараженным человеком
- Перед и после приготовления еды
- После замены подгузников, грязной одежды или постельного белья
- После использования туалета
- После уборки
Кишечная палочка: профилактика дома
Теперь перейдем к домашней уборке – важной части профилактики кишечной палочки. Следуйте этим простым советам, чтобы защитить свой дом:
- Тщательно убирайте ванную комнату и туалет – пользуйтесь хлорсодержащими чистящими средствами при уборке раковин, сантехники и всех твердых поверхностей. Особое внимание стоит уделить туалету, так как он – один из основных источников распространения кишечной палочки. Использование Domestos поможет убить все вредоносные бактерии в вашем туалете и ванной. Такое чистящее средство сэкономит ваше время, а также позаботится о вашем здоровье. Однако, перед использованием любого нового средства, не забудьте его протестировать и внимательно читайте инструкцию.
- Вытирайте все ручки в доме, чтобы не допустить распространения бактерий.
- Протирайте стиральную машину после стирки грязной одежды и постельного белья.
Когда дело касается дезинфекции вашего дома, хлорсодержащие чистящие средства становятся основным способом поддержания гигиены. Многочисленные исследования не раз показывали эффективность геля Domestos, содержащего хлор, в уничтожении вредных бактерий и в борьбе по предотвращению кишечных инфекций.
Не стоит забывать и про использование туалетных блоков, которые помогут поддержать гигиеническую чистоту и предотвратить распространение бактерий. Туалетные блоки Domestos идеально встраиваются под ободок унитаза, плотно прилегая в самом критичном, с точки зрения грязи и микробов, месте.
Максимальный эффект защиты вашего туалета может быть достигнут благодаря совместному использованию чистящего геля и туалетных блоков Domestos. Результат - чистый и опрятный туалет 24/7*!
*Защита от загрязнений (благоприятной среды для микробов) 24 часа в сутки, 7 дней в неделю при использовании согласно инструкции. По результатам инструментальных тестов Unilever, Италия, 2016
Читайте также:


