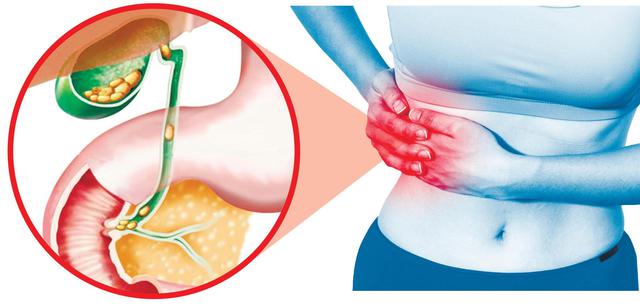
Кишечная палочка и желчный пузырь
На стенках желчного пузыря в процессе функционирования организма откладывается специфический налет — избыток холестерина, билирубин, соли. Образования постепенно кристаллизируются, а их скопление вызывает нарушение процессов оттока желчи. На фоне этого происходит развитие воспалительного процесса желчного пузыря — холецистит. Если лечение будет неграмотным и воспалительный процесс достигнет активной стадии, то могут возникнуть опасные осложнения.
Причины возникновения заболевания
Холецистит может быть спровоцирован факторами инфекционного и неинфекционного происхождения. Большое распространение получили случаи заболевания холециститом при проникновении и размножении колоний в желчном пузыре патогенных микроорганизмов — здесь активность проявляют кишечная палочка, стрептококки, стафилококки, энтерококки. Инфекция может проникать в орган через кровь или лимфу из других очагов хронического воспаления. В этом случае лечение холецистита проводят с использованием антибиотиков.
К причинам развития холецистита, которые не связаны с инфекцией, относят:
- Проникновение ферментов поджелудочной железы в желчный пузырь.
- Гормональные нарушения.
- Образование камней в желчных протоках.
- Врожденные патологии.
- Ожирение.
- Сахарный диабет.
- Глистные инвазии.
- Гипертония, которая способствует ухудшению кровоснабжения органа.
- Растяжение стенок пузыря.
Несоблюдением здорового образа жизни может стать главным провоцирующим фактором. Нарушения в режиме питания или преобладание в рационе пряной, жирной, острой пищи приводит к изменению качественного состава желчи и увеличению вероятности появления симптомов холецистита. Провоцирующим фактором может стать беременность, во время которой увеличивающаяся в размерах матка сдавливает желчный пузырь, а также травмы органа.
Симптомы холецистита
Признаки холецистита в большинстве случаев начинают проявляться уже на самых ранних стадиях. Первые симптомы при холецистите могут появиться после резкой смены привычного рациона питания, употребления большого количества алкоголя или сильного стресса. Изначально человека начинают тревожить боли в верхней части живота, которые распространяются на область под правым ребром. Острота боли может быть разной, с резкой сменой от приступообразных ощущений к тянущим и постепенно нарастающим. При холецистите очень резкая боль напоминает желчную колику.
В ротовой полости появляется горьковатый или металлический привкус, чрезмерная сухость, возникает тошнота, метеоризм, неприятная отрыжка. Кожа и склеры постепенно приобретают желтоватый оттенок, а с развитием патологического процесса повышается и температура тела. Острый период при холецистите может длиться от 5–10 дней до месяца. При отсутствии камней и локализованных гнойных очагов лечить холецистит удается довольно быстро.
При игнорировании симптомов заболевание перетекает в хронический процесс. Для него характерны периоды обострений и ремиссий, во время которых симптомы не беспокоят человека. Частота острых проявлений заболевания будет зависеть от соблюдения диеты и рекомендаций по лечению.
Методы диагностики
После появления первых признаков заболевания следует обращаться за помощью к гастроэнтерологу. Предварительный диагноз ставится лечащим врачом на основании жалоб пациента с учетом характера описываемых болей, частоты их проявления и других симптомов.
Достоверно подтвердить диагноз и определить методы лечения можно после полной диагностики:
- Исследование анализа крови в лаборатории. При холецистите, в особенности в острый период, показатели уровня СОЭ будут повышены, а также выявлен нейтрофильный лейкоцитоз.
- УЗИ. Обследование позволяет визуально оценить изменения органа. Врач устанавливает форму органа, толщину стенок и его размеры, оценивает сократительную функцию и количество плотных образований при их наличии. На запущенных стадиях при холециститах можно заметить деформацию органа и утолщение стенок.
- Зондирование, в ходе которого выполняется забор трех порций желчи. С помощью дальнейшего микроскопического обследования проводят оценку консистенции желчи и ее цвета. На этой стадии также определяют возбудителя, который является причиной инфекционного процесса. От этого будет зависеть, как лечить холецистит и какие препараты будут эффективнее.
- Рентгеноконтрастный метод — позволяет оценить степень нарушений двигательной функции органа.
В сомнительных случаях пациенту могут быть назначены дополнительные диагностические обследования.
Лечение патологии
В основе лечения холецистита лежит комплексный подход, основанный на соблюдении специально подобранной диеты, приеме медикаментов, промывании протоков и физиотерапевтических мероприятиях. Диетотерапия показана при холецистите на всех стадиях заболевания и заключается в дробном питании, а также употреблении продуктов в запеченном, варенном или тушеном виде. Во время лечения необходимо соблюдать промежутки между приемами пищи, не допуская больших разрывов во времени.
Для лечения приступов боли при холецистите врач назначает прием спазмолитиков и обезболивающих препаратов. Если по результатам диагностики удалось выявить наличие инфекционных агентов-возбудителей, то на основании их типа будет подобран антибактериальный препарат. После облегчения острого состояния при холецистите пациенту назначаются препараты для стимуляции процесса образования желчи и его оттока из органа.
Для восстановления тонуса желчного пузыря могут назначаться физиопроцедуры: УВЧ, электрофорез. Принудительное освобождение желчного пузыря при холецистите выполняется промыванием, для которого используется зондовый и беззондовый метод. При неэффективности консервативных методов лечения, которые не позволяют устранить острые симптомы, перед пациентом ставится вопрос о необходимости хирургического вмешательства.
Благоприятный прогноз после лечения холецистита ожидает тех пациентов, кто ответственно отнесся к соблюдению рекомендаций лечащего врача и поддерживал диету.
Холецистит - воспаление желчного пузыря. Заболевание может развиваться бурно и быстро - острый холецистит или медленно и вяло - хронический. Бывает и так, что острая форма со временем переходит в хроническую. Подмечено, что холецистит чаще всего возникает у женщин старше 40 лет. Возбудителями заболевания в большинстве случаев являются микробы (кишечная палочка, стрептококки, энтерококки, стафилококки), которые попадают в желчный пузырь из кишечника по желчевыводящим протокам. Возникновению и развитию заболевания способствуют: гастрит (снижается секреторная активность желудка), желчнокаменная болезнь (нарушается отток желчи), дискинезия (нарушение двигательной активности желчного пузыря и желчевыводящих путей) и так далее. Острый холецистит. Выделяют катаральную и деструктивные (гнойные) формы острого холецистита. К деструктивным формам относят флегмонозный, флегмонозно-язвенный, дифтеритический и гангренозный холецистит. При остром катаральном холецистите желчный пузырь увеличен, напряжен, заполнен водянистой желчью (вследствие примеси серозного экссудата). Слизистая оболочка гиперемирована, отечна, покрыта мутной слизью. Микроскопически в ней и в подслизистой основе на фоне полнокровия и отека выявляются инфильтраты, состоящие из полиморфно-ядерных лейкоцитов, макрофагов, и пласты спущенного эпителия. Обычно острое катаральное воспаление заканчивается полным восстановлением структуры желчного пузыря. Клинический анализ крови показывает повышенное количество лейкоцитов. Приступ острого холецистита может продолжаться в течение нескольких дней, поэтому лучше сразу обратиться к врачу при появлении первых симптомов. До приезда специалиста нельзя принимать никаких лекарственных средств или использовать грелки, в противном случае возможны серьезные осложнения. Хронический холецистит может возникнуть самостоятельно или явиться исходом острого. В зависимости от особенностей морфологической картины он бывает катаральным и гнойным. При хроническом катаральном холецистите стенка желчного пузыря плотная, отмечаются атрофия слизистой оболочки и гипертрофия мышечного слоя. Микроскопически под эпителием выявляются многочисленные макрофаги, содержащие холестерин, а также лимфоплазмоцитарные инфильтраты в склерозированной строме. Обострения сопровождаются полнокровием сосудов, отеком стенки желчного пузыря, инфильтрацией ее полиморфно-ядерными лейкоцитами. В ряде случаев наблюдаются утолщение и полиповидные изменения складок слизистой оболочки, диффузная инфильтрация стенки липидами; эпителий на одних участках отсутствует, на других разрастается с образованием мелких полипов. В строме и подслизистом слое — большое количество ксантомных клеток. При хроническом гнойном холецистите воспалительный процесс охватывает все слои стенки желчного пузыря, что приводит к ее склерозированию. В толще стенки образуются псевдодивертикулы и микроабсцессы, вызывающие обострения процесса. Слизистая оболочка атрофирована, утолщена, с изъязвлениями, под ней среди тяжей фиброзной ткани и гипертрофированных мышечных волокон определяются воспалительные инфильтраты. Постепенно желчный пузырь деформируется, происходя образование спаек с соседними органами (перихолецистит). Серозная оболочка в местах, свободных от спаек, имеет вид глазури. В далеко нашедших случаях пузырь представляет собой склерозированный деформированный мешок, заполненный конкрементами и гноем, он утрачивает свои функции, превращаясь в очаг хронической инфекции.
Лечение острого холецистита проводится в хирургическом стационаре. Первые несколько часов больной лежит под "капельницей". Ему назначают спазмолитические препараты (но-шпа) и антибиотики. Если проявления болезни стихают, пациента готовят к плановой полостной или лапароскопической операции по удалению желчного пузыря (холецистэктомии). Если приступ холецистита не прекращается, операцию придется делать срочно. Хирурги проведут холецистэктомию, а если это невозможно из-за дополнительных заболеваний или преклонного возраста пациента, сделают холецистотомию (через кожу в желчный пузырь введут полую трубочку, по которой желчь будет выводиться наружу). Такая процедура поможет снять воспалительный процесс в желчном пузыре. Лечение хронического холецистита включает: Диету. Из питания исключаются копчености, острые и жареные блюда, консервы, колбасные изделия, острый сыр, какао, шоколад, алкоголь. Полезны молочные, вегетарианские и фруктовые супы, из вторых блюд отварные овощи, каши, пудинги, отварные рыба и мясо. Из напитков разрешают чай, компот, кисель, соки, молоко и кисломолочные продукты, минеральные воды. Назначение спазмолитиков (но-шпа) и желчегонных препаратов (холензим, холагол и др.), а также отвары желчегонных трав (кукурузные рыльца, цветки бессмертника и др). Дуоденальное зондирование или беззондовый тюбаж. Цель тюбажа - промывание желчных путей и стимуляция выделения желчи с целью опорожнения желчного пузыря. Осуществляется с помощью желудочного зонда (дуоденальное зонирование) или без него ("слепой" тюбаж). Наиболее распространен слепой тюбаж, так как он легче переносится и выполняется в домашних условиях. Методика "слепого тюбажа" Утром натощак выпивают 1-2 стакана подогретой минеральной воды (или отвара желчегонных трав, или порошок сернокислой магнезии), затем на правый бок кладут грелку и ложатся отдыхать на полтора часа. Положительный результат - зеленоватый оттенок стула, свидетельствующий о примеси желчи. Количество процедур назначает врач. Проводить беззондовый тюбаж рекомендуется не реже 1 раза в неделю, продолжительность курса не менее 2-3 мес. Тюбажи противопоказаны при обострениях холецистита, язвенной болезни желудка и двенадцатиперстной кишки. Если холецистит вызван желчнокаменной болезнью, то борьбу с холециститом начинают с лечения желчекаменной болезни. Вне обострения пациентам с холециститом полезно физиотерапевтическое лечение и отдых на курортах Ессентуки, Боржоми, Железноводск, Трускавец, Моршин, Дорохово и др.
Холецистит хронический
Острый холецистит
Острый холецистит — это неспецифическое воспаление желчного пузыря. Этиология, патогенез В 85–95% воспаление желчного пузыря сочетается с камнями. Более чем в 60% случаев острого холецистита из желчи высевают микробные ассоциации: чаще кишечную палочку, стрептококки, сальмонеллы, клостридии и др. В ряде случаев острый холецистит возникает при забросе панкреатических ферментов в желчный пузырь (ферментативный холецистит). Возможно попадание инфекции в желчный пузырь при сепсисе. Коллагенозы, приводя к сужению и тромбозу пузырной артерии, могут обусловить развитие гангренозных форм острого холецистита. Наконец, примерно в 1% случаев причиной острого холецистита является опухолевое его поражение, приводящее к обструкции пузырного протока. Таким образом, в подавляющем большинстве случаев для возникновения острого холецистита необходима обструкция пузырного протока или самого желчного пузыря в области гартмановского кармана. Застой желчи с быстрым развитием инфекции обусловливает типичную клиническую картину заболевания. Нарушение барьерной функции слизистой оболочки желчного пузыря может быть обусловлено некрозом в результате значительного повышения внутрипросветного давления при обструкции пузырного протока; кроме того, прямое давление камня на слизистую оболочку приводит к ишемии, некрозу и изъязвлению. Нарушение барьерной функции слизистой оболочки ведет к быстрому распространению воспаления на все слои стенки пузыря и появлению соматических болей. Симптомы Чаще возникает у женщин старше 40 лет. Ранние симптомы острого холецистита весьма разнообразны. Пока воспаление ограничено слизистой оболочкой, имеется только висцеральная боль без четкой локализации, часто захватывающая эпигастральную область и область пупка. Боль обычно имеет тупой характер. Напряжение мышц и локальная болезненность не определяются. Изменения со стороны крови в этот период могут отсутствовать. Диагноз Основывается прежде всего на анамнезе (появление болей после погрешности в диете, волнениях, тряской езде), болезненности при пальпации края печени и области желчного пузыря. Однако при возникновении полной обструкции пузырного протока и быстром присоединении инфекции боль значительно усиливается, перемещается в правое подреберье, иррадиирует в надключичную область, межлопаточное пространство, поясничную область. Тошнота, рвота, иногда многократная (особенно при холецистопанкреатите). Кожные покровы могут быть иктеричны (в 7–15% острый холецистит сочетается с холедохолитиазом). Температура субфебрильная, однако она может быстро повышаться и достигать 39 С. Язык обложен, живот напряжен, отстает при дыхании в правом подреберье, где может пальпироваться напряженный болезненный желчный пузырь или воспалительный инфильтрат (в зависимости от длительности заболевания). Местно положительные симптомы ОртнераГрекова, Мерфи, ЩеткинаБлюмберга. В крови — лейкоцитоз со сдвигом формулы влево, повышение уровня амилазы сыворотки и диастазы мочи (холецистопанкреатит), гипербилирубинемия (холедохолитиаз, отек большого сосочка двенадцатиперстной кишки, сдавление холедоха инфильтратом, холецистогепатит). Существенную помощь в диагностике оказывает ультразвуковое исследование желчного пузыря и желчевыводящих путей (эффективность около 90%). В типичных случаях острого холецистита диагноз несложен. Дифференциальный диагноз Проводят с прободной язвой желудка и двенадцатиперстной кишки, острым аппендицитом, острым панкреатитом, почечной коликой, инфарктом миокарда, базальной правосторонней пневмонией, плевритом, опоясывающим лишаем с поражением межреберных нервов. Лечение Срочная госпитализация в хирургический стационар. При наличие разлитого перитонита показана экстренная операция. Перед операцией — премедикация антибиотиками. Операцией выбора является холецистэктомия с ревизией желчевыводящих путей, санацией и дренированием брюшной полости. Летальность при экстренных оперативных вмешательствах достигает 25–30%, особенно высока она при септическом шоке. При отсутствии явлений разлитого перитонита показано проведение консервативной терапии с одновременным обследованием больного (органов дыхания, сердечнососудистой системы, ультразвуковое исследование с целью выявления конкрементов в желчном пузыре). В комплекс консервативной терапии входят: местно — холод, внутривенное введение спазмолитиков, дезинтоксикационная терапия, антибиотики широкого спектра. При подтверждении калькулезного характера холецистита (ультразвуковым исследованием) и отсутствии противопоказаний со стороны органов дыхания и кровообращения целесообразна ранняя (не позже 3 сут от начала заболевания) операция: она технически проще, предотвращает развитие осложнений острого холецистита, дает минимальную летальность. При выраженной сопутствующей патологии, особенно в пожилом возрасте, для адекватной подготовки больного к операции можно использовать лапароскопическую пункцию пузыря с аспирацией содержимого и промыванием его полости антисептиками и антибиотиками. Через 7–10 дней проводят операцию — холецистэктомию с ревизией желчевыводящих путей. Профилактика Своевременное лечение желчнокаменной болезни. Прогноз Осложнения: разлитой перитонит.
Стандарты диагностики и лечения

Медицинский справочник → Заболевания желчного пузыря
– болезни органа пищеварительной системы, окрашенного в отличительный зелёный цвет, имеющий грушевидную форму, полый внутри. Располагается желчный пузырь непосредственно под печенью и соединяется с ней при помощи разветвленных желчных протоков.

Желчный пузырь и желчные протоки выполняют функцию накопления и выведения желчи.
Желчь – особая пищеварительная жидкость, продуцируемая клетками печени – гепатоцитами. Желчь обладает жёлтой, коричневой или зеленой окраской, горьким вкусом и отличительным запахом.
В пищеварительной системе желчи отведена функция улучшения усвояемости жиров, а также активизации перемещения пищевых масс в кишечнике. За 24 часа клетки печени вырабатывают до 2 литров желчи.
Прежде чем попасть в кишечник, желчь проходит по желчным протокам. Сначала желчь попадает в желчный пузырь, где происходит её накопление и концентрация. Оттуда желчь по общему желчному протоку поступает в двенадцатиперстную кишку, где участвует в расщеплении пищевых масс.
Желчь является важным компонентом пищеварения. Именно поэтому значение таких органов, как печень и желчный пузырь трудно переоценить. Заболевания желчного пузыря оказывают негативное влияние на всю систему пищеварения в целом.
Виды Заболеваний желчного пузыря
Дискинезия желчевыводящих путей – нарушение двигательной функции желчевыводящих путей, в результате которого происходит либо застой желчи, либо наоборот – излишне интенсивное её выделение. При дискинезии любого типа, происходят отклонения в процессах пищеварения. Данное заболевание желчного пузыря чаще всего бывает вызвано психологическими стрессами и длительными перегрузками. Проявляется дискинезия тупой болью в правом подреберье, которая может длиться как пару часов, так и несколько суток.
Желчнокаменная болезнь – заболевание желчного пузыря, при котором, в результате усиления образования холестерина на фоне снижения секреции желчных кислот и фосфолипидов, в желчном пузыре и его протоках образуются камни – кристаллические образования, состоящие из солей кальция, связанных с билирубином и холестерина. Чаще заболевание имеет наследственный характер, а в группу риска попадают люди с ожирением и сахарным диабетом.
Хронический холецистит – это воспалительный процесс в желчном пузыре и его протоках, возникающий, чаще всего, на фоне инфекций (стафилококки, стрептококки, энтерококки, кишечная палочка и некоторые другие). Вследствие воспаления нарушается отток желчи, меняется её состав и густота. Характерны схваткообразные боли в правом подреберье, многократная рвота, может развиться желтуха. В целом заболевание протекает тяжело и требует срочного лечения.
Опухоли желчного пузыря и протоков – на первый взгляд, когда опухолью поражен желчный пузырь, симптомы можно перепутать с симптомами холецистита. Доброкачественные опухоли (полипы) могут долгое время никак себя не проявлять. Однако если опухоль стремительно увеличивается в размерах, а у больного появляются боли, кожный зуд, желтуха и выраженное недомогание, необходимо хирургическое вмешательство. Людям с проблемным желчным пузырём необходимо регулярно проходить УЗИ диагностику для исключения развития опухолей.
Симптомы Заболеваний желчного пузыря
Важно знать, что любые отклонения от нормы в процессе образования и выведения желчи не должны оставаться без внимания медиков. Игнорируя беспокоящий желчный пузырь, симптомы отклонений от нормы, вы подвергаете себя риску осложнений. Как только вы заметили, что вас беспокоит желчный пузырь, лечение лучше начать незамедлительно.
Если у вас не в порядке желчный пузырь, симптомы болезни не заставят себя долго ждать. Итак, вам необходимо посетить врача-гастроэнтеролога, если вы обнаружили у себя следующие признаки заболевания желчного пузыря:
- Часто возникающую длительную боль в правом подреберье
- Горький привкус во рту
- Приступы тошноты
- Покраснение языка, жирный налёт на языке
- Ярко-жёлтая мутная моча
- Ощущения распирания в животе
- Желтуха
Лечение Заболеваний желчного пузыря
Вне зависимости от того, беспокоил ли вас раньше желчный пузырь, симптомы, которые перечислены выше, должны стать поводом для обязательного визита к врачу-гастроэнтерологу.
Если у вас воспалён или поражен опухолью желчный пузырь, лечение нужно проводить срочно. Дело в том, что при любых отклонениях в работе желчного пузыря и желчевыводящих протоков происходит сбой в системе естественной детоксикации организма. Происходит накопление токсинов в тканях и продукты распада поражают здоровые органы.
Всё это пагубно влияет на иммунитет и способность сопротивляться инфекциям. Если у пациента присутствуют любые патологические изменения желчного пузыря и лечение не было начато срочно, может развиться рак.
Помните, что только опытный врач-гастроэнтеролог может, с помощью современных методов диагностики, определить, какое конкретно заболевание желчного пузыря имеет место в вашем случае. В зависимости от того, насколько серьёзно поражен желчный пузырь, лечение может быть хирургическим или консервативным. В любом случае, своевременный визит к врачу поможет вам сохранить здоровье и благополучие.
Маленький бунтарь
Заболевания желчевыделительной системы являются самыми распространёнными среди заболеваний органов брюшной полости. В настоящее время ими страдают до 20 процентов взрослого населения развитых стран, и эти заболевания имеют тенденцию к дальнейшему росту. Рассказывает профессор кафедры терапии ФУВ Красноярского медицинского университета, гастроэнтеролог Елена ГРИЩЕНКО.
Среди заболеваний желчевыделительной системы выделяют функциональные расстройства желчного пузыря и сфинктера Одди, бескаменный воспалительный холецистит и желчекаменную болезнь. Эти состояния являются растянувшимся во времени одним патологическим процессом: вначале возникает нарушение моторики желчного пузыря — дискинезия, затем присоединяется воспалительный процесс — формируется бескаменный холецистит, который со временем трансформируется в желчекаменную болезнь
Функциональные расстройства желчного пузыря — это нарушения тонуса и моторики билиарной системы. Нет органических изменений в билиарной системе, а функционирует она неправильно: или отток желчи слишком быстрый, или, наоборот, желчь вовремя не эвакуируется и застаивается в желчном пузыре.
Причин расстройства много. Чаще всего нарушена регулирующая система оттока желчи: симпатическая и парасимпатическая нервная системы расбалансированы, проще сказать — это невроз. Нарушения в эндокринной системе тоже приводят к дисфункции. Известно, что при ожирении, сахарном диабете, у женщин, принимающих пероральные контрацептивы, часто развивается гипофункция билиарной системы. На моторику желчного пузыря могут влиять профессиональные вредности, приём препаратов, различные диеты, алкоголь и табак.
При повышенном оттоке желчи отмечаются достаточно интенсивные приступообразные боли в правом подреберье, напоминающие колику. Желчи много, она усиливает перистальтику кишечника — начинаются диспептические нарушения, проще — поносы.
Для застоя желчи характерно ощущение тяжести, распирания в области правого подреберья, выраженный кишечный дискомфорт и частые запоры.
Боли могут быть постоянными, умеренными или интенсивными. Они нарушают физическую активность пациента, заставляют обращаться к врачу. Особенно если мешают спать или сопровождаются тошнотой, а порой и рвотой.
Диагноз “Функциональное расстройство желчного пузыря” выставляется, когда имеются характерные боли и данные лабораторно-инструментального обследования, исключающие наличие органической патологии в билиарной системе, например, камни или воспаление желчного пузыря. А также отсутствуют функциональные нарушения других органов желудочно-кишечного тракта, способных имитировать подобные боли. Для этого берут клинический и биохимический анализ крови, делают УЗИ органов брюшной полости и забрюшинного пространства, проводят микроскопическое исследование желчи, полученной во время дуоденального зондирования или ретроградной холангиопанкреатографии.
Дуодена́льное зонди́рование. Сначала в организм вводят различные раздражители (например тёплый раствор магнезии) для стимуляции сокращений желчного пузыря и расслабления сфинктера общего жёлчного протока, что приводит к выходу жёлчи в двенадцатиперстную кишку. Выделившуюся желчь собирают через введённый в ДПК зонд и исследуют в лаборатории.
Ретроградная холангиопанкреатография — метод, комбинирующий эндоскопию с одновременным рентгеноскопическим обследованием.
Золотым стандартом диагностики дисфункции желчного пузыря является динамическая холесцинтиграфия — метод исследования движения желчи в организме.
О функциональном расстройстве желчного пузыря говорят, если
— уровень печеночных ферментов, билирубина, амилазы/липазы в биохимическом анализе крови в норме;
— воспалительной реакции в исследуемой желчи не обнаружено;
— камней в желчном пузыре не обнаружили;
— фракция изгнания при холесцинтиграфии меньше 40 процентов, то есть норма.
Застой желчи, даже временный, приводит к развитию воспалительных изменений стенки желчного пузыря, а в дальнейшем — желчекаменной болезни, поэтому необходима коррекция функциональных расстройств билиарной системы.
Холецистит — воспаление желчного пузыря. Бывает острый и хронический.
Острый холецистит является наиболее опасной формой данного заболевания. В большинстве случаев он сопровождается образованием конкрементов (камней) в самом желчном пузыре или его протоков. Такая болезнь еще называется желчекаменной болезнью или калькулезным холециститом.
Опасность калькулезного холецистита заключается в чрезмерном накоплении в полости желчного пузыря холестерина, кальциевых солей и билирубина. Эти составляющие сначала откладываются на стенках пузыря в виде кальцинатов — небольших похожих на хлопья отложений. Но со временем отложения увеличиваются в размерах, мешая нормальной работе органа. Нередки случаи попадания камней в желчные протоки, где они создают серьёзное препятствие для оттока желчи из пузыря. Все это приводит сначала к определённому дискомфорту и тяжести в области живота, а потом появляется острая интенсивная боль в правом подреберье, тошнота, рвота, температура повышается до 38 градусов, может появиться озноб. Часто воспаление желчного пузыря переходит на окружающие ткани, что приводит к перитониту. Течение калькулезного холецистита носит острый характер, поэтому требует срочного медицинского лечения, часто оперативного вмешательства
Острый бескаменный холецистит встречается редко, протекает обычно без осложнений и заканчивается выздоровлением, иногда может перейти в хроническую форму.
Хронический бескаменный холецистит. Это хроническое рецидивирующее воспаление стенки желчного пузыря, сопровождающееся нарушением его моторно-тонической функции.
Хронический холецистит рассматривают как физико-химическую стадию желчнокаменной болезни, при которой необходимо назначать превентивную терапию с целью предотвращения образования истинных камней.
Факторы, приводящие к развитию хронического холецистита, можно разделить на основные и дополнительные.
Основные факторы:
— инфекция: кишечная палочка, кокки, иногда другие микробные факторы;
— хронические заболевания печени, поджелудочной железы, которые часто приводят к несостоятельности или повышенному тонусу сфинктера Одди;
— нарушения микрофлоры кишечника.
Дополнительные факторы включают:
— функциональные нарушения нервно-мышечного аппарата билиарной системы, как правило, развиваются при хроническом холецистите, приводят к нарушению оттока и застою желчи;
— врождённые аномалии желчного пузыря;
— всевозможные стрессовые ситуации;
— малоподвижный образ жизни;
— нерегулярный приём пищи и несбалансированное питание, избыточное употребление богатой животными жирами пищи: жирного мяса, яиц, масла — что нарушается нормальный состав желчи;
— паразитарные заболевания: лямблиоз, описторхоз, аскаридоз;
— атеросклероз, гипертоническая болезнь приводят к нарушению кровоснабжения билиарной системы;
— эндокринные расстройства: ожирение, сахарный диабет, нарушения менструальной функции, нерегулярная половая жизнь;
— аллергические и иммунологические реакции.
Все дополнительные факторы создают условия для развития воспаления и готовят благоприятную почву для внедрения микробной флоры.
Справка:
Печень — самая большая и очень важная железа нашего организма. Клетки печени непрерывно день и ночь вырабатывают желчь до одного литра в сутки. Желчь необходима для переваривания пищи, в основном жиров. Из печени желчь попадает в общий желчный проток и выделяется в двенадцатиперстную кишку (ДПК). Поступление желчи из этого протока в ДПК регулируется мышцей — сфинктером Одди , которая расположена на выходе протока в ДПК. Когда пищи в ДПК нет, сфинктер закрыт и желчь не может поступать в ДПК. Она из главного протока поступает в желчный пузырь. Это резервуар желчи. Он вмещает около 50 миллилитров желчи, которая может храниться в нём длительное время и тогда становится более концентрированной, поскольку часть воды всасывается из желчи. Когда после еды пищевая масса из желудка попадает в ДПК, сфинктер Одди расширяется и желчь из общего желчного протока попадает в ДПК. Желчный пузырь при этом сокращается и выталкивает накопившуюся желчь в общий желчный проток и далее в ДПК. С этой системой тесно сотрудничает поджелудочная железа, которая выделяет собственный панкреатический сок – полтора-два литра в сутки. Этот сок богат мощнейшими пищеварительными ферментами и играет ведущую роль в переваривании пищи. Сок поступает в ДПК через проток поджелудочной железы, который соединяется с общим желчным протоком у самой ДПК. Таким образом, сфинктер Одди регулирует поступление в ДПК как желчи, так и панкреатического сока. Общая регуляция согласованной работы указанных органов осуществляется нервной и эндокринной системами организма.
Надо понимать, что эта модель упрощена и лишена деталей. У каждого конкретного человека она имеет свои особенности — свои размеры печени и желчного пузыря, различные формы, длину, ширину пузырного и других протоков. Желчный пузырь и желчные протоки объединяют в билиарную систему.
Нюанс
В западных клиниках рекомендуют для больных с гипомоторной дисфункцией желчного пузыря холецистэктомию — удаление желчного пузыря — как наиболее приемлемый метод лечения. В России этот метод воспринимают настороженно, и широко применяют медикаментозную коррекцию этих расстройств. В лечении гипермоторной дисфункции используются спазмолитики, холиноблокаторы, седативные препараты. С целью коррекции гипокинетической дисфункции назначаются желчегонные препараты, ферменты, содержащие желчные кислоты.
Холециститы делятся на две большие группы: калькулёзные (лат. Calculus — камень) и некалькулёзные (бескаменные). О проявлениях и лечении некалькулёзного холецистита рассказывает профессор кафедры терапии ФУВ Красноярского медицинского университета, гастроэнтеролог Елена Грищенко.
Заболевание начинается постепенно, нередко в юношеском возрасте. Жалобы возникают под влиянием нарушения диеты, психоэмоционального перенапряжения. Проявления хронического холецистита многообразны и не имеют специфических черт. Классическим считается “симптом правого подреберья”: тупая, ноющая боль в области правого подреберья постоянного характера или возникающая через один-три часа после приёма обильной и особенно жирной и жареной пищи. Боль отдаёт вверх, в область правого плеча и шеи, правой лопатки. Периодически может возникать резкая боль, напоминающая желчную колику.
При длительном течении заболевания в воспалительный процесс вовлекается солнечное сплетение, и тогда появляется жгучая боль в области пупка, отдающая в спину.
Нередки диспепсические явления: ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, метеоризм, нарушение дефекации: нередко чередование запора и поноса. Раздражительность, бессонница часто возникает из-за кожного зуда. Он появляется, когда желчные пигменты, скопившиеся в крови, начинают раздражать кожные рецепторы. А если человек страдает аллергией, может развиться аллергическая реакция, вплоть до отёка Квинке. Болевые приступы могут сопровождаться слабостью, потливостью, серцебиением, головной болью, ознобом, повышением температуры.
Течение холецистита в большинстве случаев длительное, с чередованием периодов ремиссии и обострений; последние часто возникают в результате нарушений питания, приёма алкогольных напитков, тяжёлой физической работы, присоединения острых кишечных инфекций, переохлаждения.
Для подтверждения диагноза обострение хронического некалькулёзного холецистита врач-гастроэнтеролог назначит лабораторные и инструментальные исследования.
1. Общий анализ крови — выявляет воспаление.
2. Биохимический анализ крови — количественные изменения билирубина, щелочной фосфатазы и других показателей укажут на нарушения функционирования билиарной системы.
3. Основным диагностическим критерием хронического холецистита является УЗИ желчного пузыря. Прежде всего исключается наличие камней в желчном пузыре и в протоках. О степени выраженности воспалительного процесса свидетельствует толщина и плотность стенки желчного пузыря . А также так называемый “сладж” — застой и сгущение желчи и деформация желчного пузыря.
4. В некоторых случаях проводят УЗИ с желчегонным завтраком — возможность определить, как функционирует желчный пузырь в динамике. В качестве завтрака используют желтки от яйца, жирную сметану или сливки.
5. Дуоденальное зондирование — проводится только при отсутствии камней в желчном пузыре. Забор желчи через зонт, введенный в ДПК, проводится каждые десять минут. Это позволяет определить тип моторики пузыря (гипер- или гипо-), тонус сфинктера Одди. При исследовании желчи выявляют воспалительные элементы — слизь, лейкоциты, а также наличие бактериальной флоры, например яица сибирской двуустки.
6. Медикаментозные тесты с желчегонными препаратами.
7. ЭКГ — для исключения заболеваний сердечно-сосудистой системы.
8. Компьютерная томография и ядерно-магнитный резонанс — исследования проводят в сложных для диагностики случаях.
Под маской холецистита часто “выступают” дисфункции желчных путей. Поэтому для постановки диагноза хронического холецистита требуется тщательное сопоставление и скрупулезный анализ всех исследований. Этим будет заниматься врач-гастроэнтеролог. При необходимости он проконсультирует пациента с другими специалистами — хирургом, кардиологом, гинекологом, психотерапевтом.
Когда обострение хронического некалькулёзного холецистита подтверждено лабораторными исследованиями, назначают антибактериальное лечение. Выбор антибиотиков осуществляет врач, учитывая способности данного препарата концентрироваться в желчи.
Для нормализации функции желчевыводящих путей и устранения боли назначают миоспазмолитики, холинолитики, анальгетики.
В фазе затухающего обострения и в фазе ремиссии, при выявленной гипомоторики желчного пузыря назначают желчегонные препараты — холеретики. Они, повышая секрецию желчи, усиливают ток её по желчным ходам, что уменьшает интенсивность воспалительного процесса и предупреждает распространение восходящей инфекции. Холеретики нельзя применять в разгар воспаления и при сопутствующей патологии печени, поджелудочной железы; после удаления желчного пузыря.
Для коррекции кишечных расстройств желчегонные препараты применяют вместе с ферментами.
В качестве желчегонного средства в период ремиссии используют минеральную воду. Она стимулирует сокращение желчного пузыря. Обладает противовоспалительным действием. Какую минеральную воду пить, в тёплом или горячем виде, до еды или после, подбирает врач индивидуально каждому пациенту.
Физиотерапия и санаторно-курортное лечение является важным компонентом комплексной реабилитации пациентов. Курсы физиопроцедур подбирает врач-физиотерапевт индивидуально каждому больному Санаторно-курортное лечение показано не раньше, чем через два — четыре месяца после обострения холецистита. Пациенты направляются на бальнеогрязевые курорты: Ессентуки, Железноводск, Трускавец, Моршин.
Адекватная терапия хронического холецистита и коррекция моторно-эвакуаторных нарушений желчного пузыря дают хорошие результаты и предупреждают развитие желчнокаменной болезни.
Питание
В период обострения, в первые два дня, назначаются только приём тёплой жидкости: некрепкий сладкий чай, соки из фруктов и овощей, разведённые водой, минеральная вода без газа небольшими порциями до 1,5 литра в день и несколько сухариков. По мере стихания боли и улучшения общего состояния расширяется диетический стол. Рекомендуют:
— протертые супы из овощей и круп,
— каши: овсяная, рисовая, манная, гречневая,
— кисели, муссы, желе, нежирный творог,
— нежирная отварная рыба,
— протёртое и отварное мясо, паровые котлеты: телятина, курица, индейка, кролик,
После купирования обострения холецистита пациентам рекомендуют следующую диету:
— супы молочные, фруктовые, на овощном отваре с крупами, лапшой;
— отварное мясо, паровые котлеты, фрикадельки: говядина, кролик, курица, индейка;
— нежирные сорта рыбы морской или речной в отварном или запечённом виде, без корки;
— яйца, до одного-двух в день — всмятку, в виде паровых омлетов;
— молочные продукты: нежирное молоко, творог, кефир, йогурт, простокваша;
— овощи в отварном, запечённом виде, частично — сырые.
— каши — гречневая, овсяная, рисовая, манная, с добавлением молока, при переносимости;
— сладкие блюда — пастила, мармелад, м д, джемы, варенье, желе;
— мучные изделия — пшеничный и ржаной хлеб, вчерашний, сухари из белого хлеба, сухое несдобное печенье.
Принимать пищу необходимо небольшими порциями, не спеша, пять-шесть раз в день. Не рекомендуются длительные перерывы между приёмами пищи, голодание. Завтрак обязателен, ужин за два-три часа до сна, необильный.
Не рекомендуются продукты:
— с высоким содержанием жиров животного происхождения: жареные блюда, жирная рыба, свинина, баранина, утка, колбасы, копчёности, майонез, кремы, торты, пирожные;
— сырой лук, чеснок, редис, щавель, шпинат, грибы, горох, фасоль;
— холодные и газированные напитки, концентрированные соки, кофе, какао, алкогольные напитки.
В тему
Если не лечиться, то заболевание прогрессирует, начинаются осложнения.
1. Перихолецистит возникает при вовлечении в патологический процесс всех стенок желчного пузыря и серозной оболочки (брюшины). При этом состоянии болевой синдром носит постоянный и интенсивный характер, распространяется на правый бок, усиливается при повороте и наклоне туловища.
2. Холангит — воспалительный процесс в желчных протоках. Основным симптомом является повышение температуры до 40 градусов с потрясающими повторными ознобами, тошнота, рвота, схваткообразные боли в правом подреберье.
3. Когда в патологический процесс вовлекаются другие органы пищеварительной систем, наряду с болью в правом подреберье появляются болевые ощущения “опоясывающего” характера, послабление стула — возможно вовлечение в патологический процесс поджелудочной железы. Если боль распространяется на всю область печени и сопровождается её увеличением — присоединение реактивного гепатита. Возникновение поздних, голодных болей в верхней половине живота свидетельствует о наличии дуоденита воспаления двенадцатиперстной кишки.
Осложнения не только обуславливают утрату трудоспособности, но и представляют угрозу жизни пациента, поэтому при появлении первых симптомов заболевания нужно сразу обратиться к врачу — терапевту или гастроэнтерологу.
Читайте также:


