Состояние средней степени тяжести за счет интоксикации
Состояние больного (общее состояние больного).
Состояние больного определяют в зависимости от наличия и степени выраженности нарушения функции жизненно важных органов и систем. Определение тяжести состояния больного имеет большое клиническое значение, т.к. ориентирует врача на определенную тактику ведения больного и позволяет:
определить показания к госпитализации и транспортабельность больного;
решить вопрос о срочности проведения и необходимом объеме диагностических и лечебных мероприятий;
прогнозировать вероятный исход заболевания.
Выделяют несколько градаций общего состояния:
II. средней тяжести;
IV. крайне тяжелое (предагональное);
V. терминальное (агональное);
VI. состояние клинической смерти.
Оценка врачом общего состояния больного проводится в два этапа:
Первый этап - предварительный, который основан на общем впечатлении о больном и данных общего осмотра с оценкой внешнего вида больного, уровня его сознания, степени активности, положения в пространстве, температуры тела, окраски кожи и слизистых оболочек, наличия и выраженности одышки, отеков и т.д.
Второй этап - наиболее достоверный, позволяет сформировать окончательное представление о тяжести состояния больного. Он базируется на данных углубленного клинического, лабораторного и инструментального исследования.
Особое значение имеет определение функционального состояния жизненно важных органов и систем - сердечно-сосудистой, системы внешнего дыхания, печени, почек и др.
В некоторых случаях определить реально тяжесть общего состояния при относительно удовлетворительном самочувствии больного и без выраженных нарушений в объективном статусе можно лишь после проведения дополнительных лабораторных и инструментальных исследований. Так тяжелое состояние больного с острым лейкозом обосновывается данными общего анализа крови, при остром инфаркте миокарда - данными электрокардиограммы, при кровоточащей язве желудка -ФГДС, при наличии метастазов рака в печени – УЗИ и т.д..
Клинические признаки состояния больного.
I. Удовлетворительное состояние характерно для легко или относительно легко протекающих острых и обостренных хронических заболеваний с минимальными отклонениями функции различных органов и систем:
боль и другие субъективные симптомы могут отсутствовать или имеются, но не носят выраженный характер;
сознание сохранено, больной свободно ориентируется в пространстве и времени, адекватно оценивает свое состояние и реагирует на окружающих;
положение активное, питание не нарушено, температура тела нормальная или субфебрильная;
частота, глубина и ритм дыхания не нарушены, одышка может возникать только при физической нагрузке (ДН 0 - I степени);
функция сердечно-сосудистой системы (пульс, АД) без отклонений, либо с минимальными отклонениями, что выявляется лишь при физических нагрузках (НК 0 - I степени);
функция печени, почек, эндокринной системы без выраженных отклонений от нормы;
показатели лабораторных и инструментальных исследований с минимальными отклонениями.
II. Состояние средней тяжести выявляется при заболевании, которое приводит к декомпенсации функций жизненно важных органов, однако не представляет непосредственной опасности для жизни больного. Такое состояние наблюдается при заболеваниях, протекающих с выраженными субъективными и объективными проявлениями.
Больные, как правило, предъявляют жалобы на:
- интенсивные боли различной локализации, выраженную слабость, одышку при умеренной физической нагрузке, головокружение;
- сознание обычно ясное, иногда может быть несколько заторможенным,
- положение больных чаще вынужденное или активное в пределах постели;
- при некоторых заболеваниях может быть высокая лихорадка с ознобом или гипотермия,
- выявляются характерные для болезни изменения цвета кожи: выраженная бледность или цианоз, желтушность кожи и слизистых,
- при исследовании сердечно-сосудистой системы выявляются нарушения сердечного ритма (тахикардия либо брадикардия, аритмия, повышение или снижение артериального давления;
- при левожелудочковой и дыхательной недостаточности появляется одышка (тахипноэ) с увеличением частоты дыханий в покое до 20 в минуту и выше;
Больные, общее состояние которых расценивается, как среднетяжелое, нуждаются в госпитализации и оказании неотложной врачебной помощи, поскольку есть вероятность быстрого прогрессирования заболевания и развития опасных для жизни осложнений.
III. Тяжелое состояние больного развивается при выраженной декомпенсации функций жизненно важных органов, представляет непосредственную опасность для жизни больного. Наблюдается при осложненном течении болезни с ярко выраженными и быстро прогрессирующими клиническими проявлениями. Больные предъявляют жалобы на нестерпимые затяжные упорные боли различной локализацци, которая зависит от характера основного заболевания (например, боли за грудиной при остром инфаркте миокарда, в верхней половине живота опоясывающего характера при остром панктератите и т.д.), выраженную слабость, одышку в покое и т.д.
Выявляются выраженные нарушения сознания до стадии ступора или сопора, возможны бред и галлюцинации.
Положение больного пассивное или вынужденное.
О тяжелом общем состоянии больного свидетельствуют выраженные симптомы общей интоксикации, сердечно-сосудистой, дыхательной, печеночной или почечной недостаточности, нарастающая кахексия, анасарка, признаки резкого обезвоживания организма, выраженный диффузный цианоз или “меловая” бледность кожи.
При исследовании сердечно-сосудистой системы выявляется выраженная тахикардия в покое, нитевидный пульс, резкое ослабление I тона над верхушкой , ритм галопа, значительная артериальная гипертония.
Со стороны системы органов дыхания:
- тахипное свыше 40 в минуту;
- удушье (астматический статус), отек легкого (сердечная астма).
О тяжелом общем состоянии свидетельствуют также:
неукротимая рвота, профузный понос;
признаки разлитого перитонита (плотная, “доскообразная” брюшная стенка, отсутствие кишечной перистальтики);
признаки массивного желудочно-кишечного кровотечения (рвота цвета “кофейной гущи”, милена).
Все больные с тяжелым общим состоянием нуждаются в срочной госпитализации и лечении в условиях палаты интенсивной терапии.
IV. Крайне тяжелое (предагональное) общее состояние характеризуется резким нарушением основных жизненно важных функций организма, что без срочных и интенсивных лечебных мероприятий больной может погибнуть в течении ближайших часов или даже минут.
Сознание больного нарушено до уровня комы, отмечаются глубокие расстройства дыхания типа Чейн-Стокса, Биота, Куссмауля.
Положение пассивное, иногда отмечаются двигательное возбуждение, общие судороги с вовлечением дыхательной мускулатуры. Лицо мертвенно бледное, с заостренными чертами, покрыто каплями холодного пота (лицо Гиппократа).
Пульс прощупывается только на сонных артериях, артериальное давление не определяется, тоны сердца едва выслушиваются число дыханий достигает 60 в минуту. При альвеолярном отеке легких дыхание становится клокочущим, изо рта выделяется пенистая мокрота розового цвета, над всей поверхностью легких выслушиваются разнокалиберные незвучные влажные хрипы. У больных, находящихся в астматическом статусе П - III степени, дыхательные шумы над легкими не выслушиваются (немое легкое).
Лечение больных, находящихся в крайне тяжелом состоянии, проводят в условиях реанимационного отделения.
V. Терминальное (агональное) состояние характеризуется полным угасанием сознания, рефлексы исчезают, мышцы расслаблены.
Роговица становится мутной, нижняя челюсть отвисает.
Пульс не прощупывается даже на сонных артериях, артериальное давление не определяется, тоны сердца не выслушиваются.
Отмечаются редкие периодические дыхательные движения по типу дыхания Биота, на ЭКГ еще регистрируется биоэлектрическая активность миокарда в виде редких деформированных комплексов идиовентрикулярного ритма или в виде редких волн остаточной активности желудочков.
Агония может длиться несколько минут или часов.
Появление на ЭКГ изоэлектрической линии (асистолия) или волн фибрилляции (фибрилляция желудочков) и прекращение дыхания (апноэ) свидетельствует о наступлении клинической смерти.
Продолжительность клинической смерти составляет всего несколько минут, тем не менее своевременно начатые реанимационные мероприятия могут вернуть больного к жизни.
Изобретение относится к области медицины, а именно к детским инфекционным болезням и может применяться в клинико-лабораторной диагностике для определения степени тяжести инфекционного мононуклеоза у детей.
Инфекционный мононуклеоз (ИМ) на сегодняшний день занимает одно из ведущих мест среди респираторных вирусных инфекций. В настоящее время достоверно установлено, что заболевание может быть вызвано рядом инфекционных агентов, вирусом Эпштейна-Барр (ВЭБ), цитомегаловирусом, вирусом простого герпеса (Шарипова Е.В., Бабаченко И.В. Герпесвирусные инфекции и инфекционный мононуклеоз / Шарипова Е.В., Бабаченко И.В. // Журнал инфекологии. - 2013. - Т. 5, №2. - С. 5-12.) Однако наиболее тяжелое течение заболевания и развитие иммунодефицитного состояния возникает при инфицировании ВЭБ. Обладая избирательной тропностью к В-лимфоцитам, вирус вызывает иммунологические нарушения, как по гуморальному, так и по клеточному типу, что приводит к необходимости назначения терапии с использованием иммуномодулирующих препаратов. Наиболее достоверными в диагностике этиологии инфекционного мононуклеоза являются методы иммуноферментного анализа и полимеразной цепной реакции, однако такая диагностика может занимать от 3 до 7 дней, а правильное своевременное определение степени тяжести заболевания играет большую роль при выборе тактики лечения и медикаментозной терапии.
По результатам проведенного анализа среди медицинских патентов и научной литературы выявлены следующие способы определения степени тяжести инфекционного мононуклеоза у детей.
Известен способ диагностики тяжелых форм ИМ, вызванного вирусом Эпштейна-Барр у детей, который предусматривает определение в сыворотке крови специфических иммунных комплексов с данным ДНК-содержащим вирусом по увеличению активности экзогенного комплемента при одновременном внесении его в реакцию со специфическими антителами (СИК-1) или вирусом Эпштейна-Барр (СИК-2) с дальнейшим расчетом по формуле активности иммунных комплексов и дифференцировку тяжелых форм от легких по наличию в крови специфических иммунных комплексов СИК-1 более 0,10 относительных единиц или СИК-2 более 0,20 относительных единиц. Достоверность данного метода является недостаточной, так как невозможно с его помощью дифференцированно диагностировать тяжелую и среднетяжелую формы заболевания. Метод ограничен применением только к ВЭБ-инфекции, результаты доступны через несколько дней после анализа и нуждаются в профессиональной интерпретации (Пат. 2172956 РФ, МПК G01N 33/53, G01N 33/536, G01N 33/48. Способ диагностики тяжелых форм инфекционного мононуклеоза, вызванного вирусом Эпштейна-Барр у детей / О.А. Аксенов, А.А. Букина, О.В. Родионова. - НИИ детских инфекций. - №2000101936; заявл. 26.01.2000; опубл. 27.08.2001. - 7 с.).
Описан способ диагностики формы тяжести вызванного вирусом Эпштейна-Барр острого инфекционного мононуклеоза у детей, предусматривающий исследование цитокинов в сыворотке крови больного (Пат. 2360255 РФ, МПК G01N 33/68, G01N 33/53. Способ прогнозирования тяжести инфекционного мононуклеоза различной этиологии у детей / В.А. Шаркова, А.В. Гордеец, О.Г. Савина. - ГОУ ВПО ВГМУ Росздрава. - №2008113863; заявл. 08.04.2008; опубл. 27.06.2009. - 8 с.). Метод ограничен применением только при подтвержденном диагнозе и является прогностическим, но не оценочным состояния пациента в момент обследования.
Известен способ диагностики формы тяжести вызванного вирусом Эпштейна-Барр острого инфекционного мононуклеоза у детей, предусматривающий исследование цитокинов в сыворотке крови больного, в котором определяют концентрации интерлейкина-1 (ИЛ-1) и рецепторного антагониста интерлейкина-1 (РА ИЛ-1) и при выполнении условия (ИЛ-1) 20 пг/мл и (РА ИЛ-1) 1197 пг/мл диагностируют среднетяжелую форму, при выполнении условия (ИЛ-1) 1197 пг/мл - тяжелую форму вызванного вирусом Эпштейна-Барр острого инфекционного мононуклеоза (Пат. 2471196 РФ, G01N 33/53. Способ диагностики формы тяжести вызванного вирусом Эбштейна - Барр острого инфекционного мононуклеоза у детей / Э.М. Симованьян, Г.Г. Харсеева, М.А. Ким и др. - ГБОУ ВПО РостГМУ. - №2011144474; заявл. 02.11.2011; опубл. 27.12.2012. - 8 с.) Способ ограничен тем, что предусматривает определение только средне-тяжелой и тяжелой формы заболевания и только после определения этиологического агента заболевания.
Все выше перечисленные запатентованные методы определения степени тяжести ИМ основаны на показателях иммунологического звена, что является высокоэффективным методом диагностики, однако получение результатов занимает несколько дней и диагностика проводится после подтверждения этиологии заболевания. В связи с этим в практике на первое место выступают клинико-анамнестические критерии заболевания и базовая лабораторная диагностика (клинический анализ крови, биохимический анализ крови, общий анализ мочи), выполняемая в течение первых суток после обращения.
Аналогом к нашему методу являются критерии оценки степени тяжести по Тимченко В.Н. (Инфекционные болезни у детей: учебник для педиатрических факультетов медицинских вузов / под ред. проф. В.Н. Тимченко. - 3-е изд., испр. и доп.- Спб.: СпецЛит, 2008.- С. 228), в которых для каждой степени тяжести описана совокупность клинических проявлений. Например, для средней степени тяжести характерно повышение температуры тела выше 38,5°C, сохраняется в течении 2-х недель; характерны головная боль, снижение аппетита, недомогание. Носовое дыхание значительно затруднено; отмечается отечность лица, значительное увеличение лимфатических узлов шеи, а также печени и селезенки. Жалобы на боль в горле при глотании. При осмотре выявляется лакунарный тонзиллит (гипертрофия небных миндалин II-III степени). Клинические проявления заболевания сохраняются в течение 3-4 недель и более. В данном методе отсутствуют четкие клинические критерии, что затрудняет объективно выставить степень тяжести заболевания.
В прототипе в таблице 1 присутствуют четкие критерии симптомов по степени тяжести, однако отсутствуют количественные критерии оценки степени тяжести ИМ, что делает диагностику ИМ зависимой от квалификации врача и его предыдущего опыта диагностики ИМ, а потому носит выраженный субъективный характер. Данный подход, акцентирующий внимание врача на симптомах, распространен и на остальные синдромы заболевания, оценка которых характерна для прототипа.
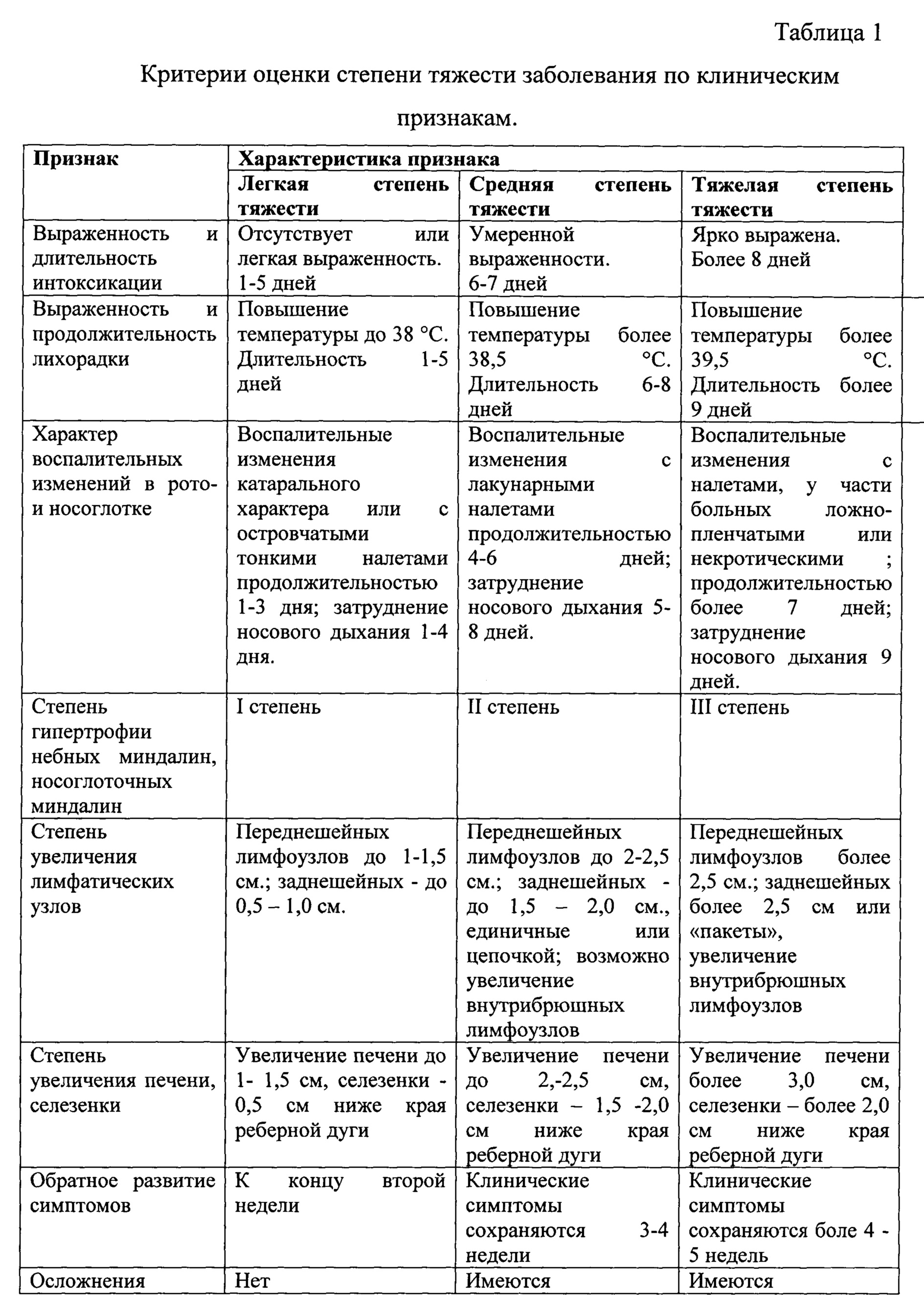
Назначение изобретения заключается в разработке количественных критериев оценки степени тяжести и совокупности симптомов и их клинико-лабораторных показателей как диагностических факторов, позволяющих максимально точно провести дифференциальную диагностику ИМ и определить его степень тяжести на доиммунологическом этапе.
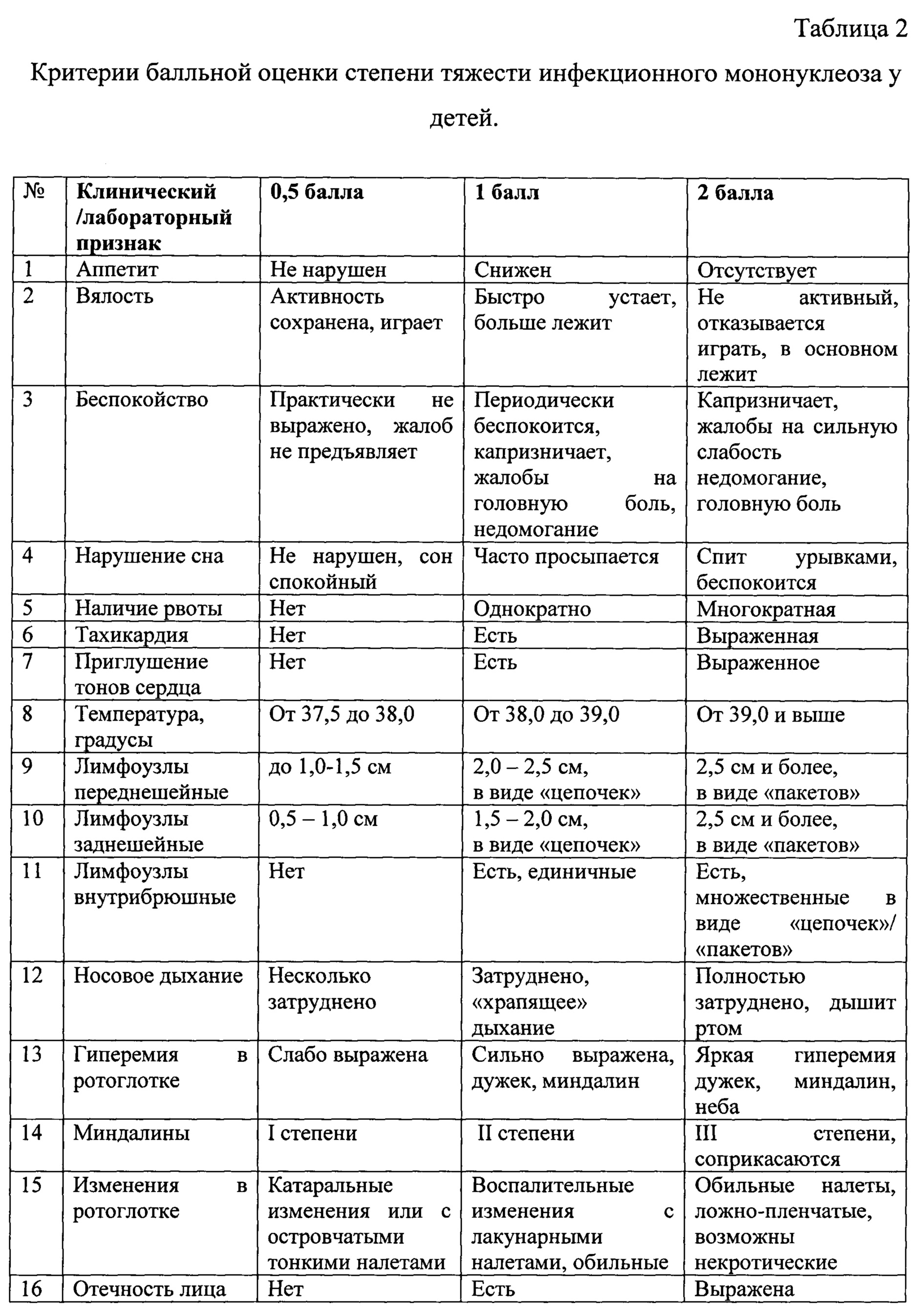
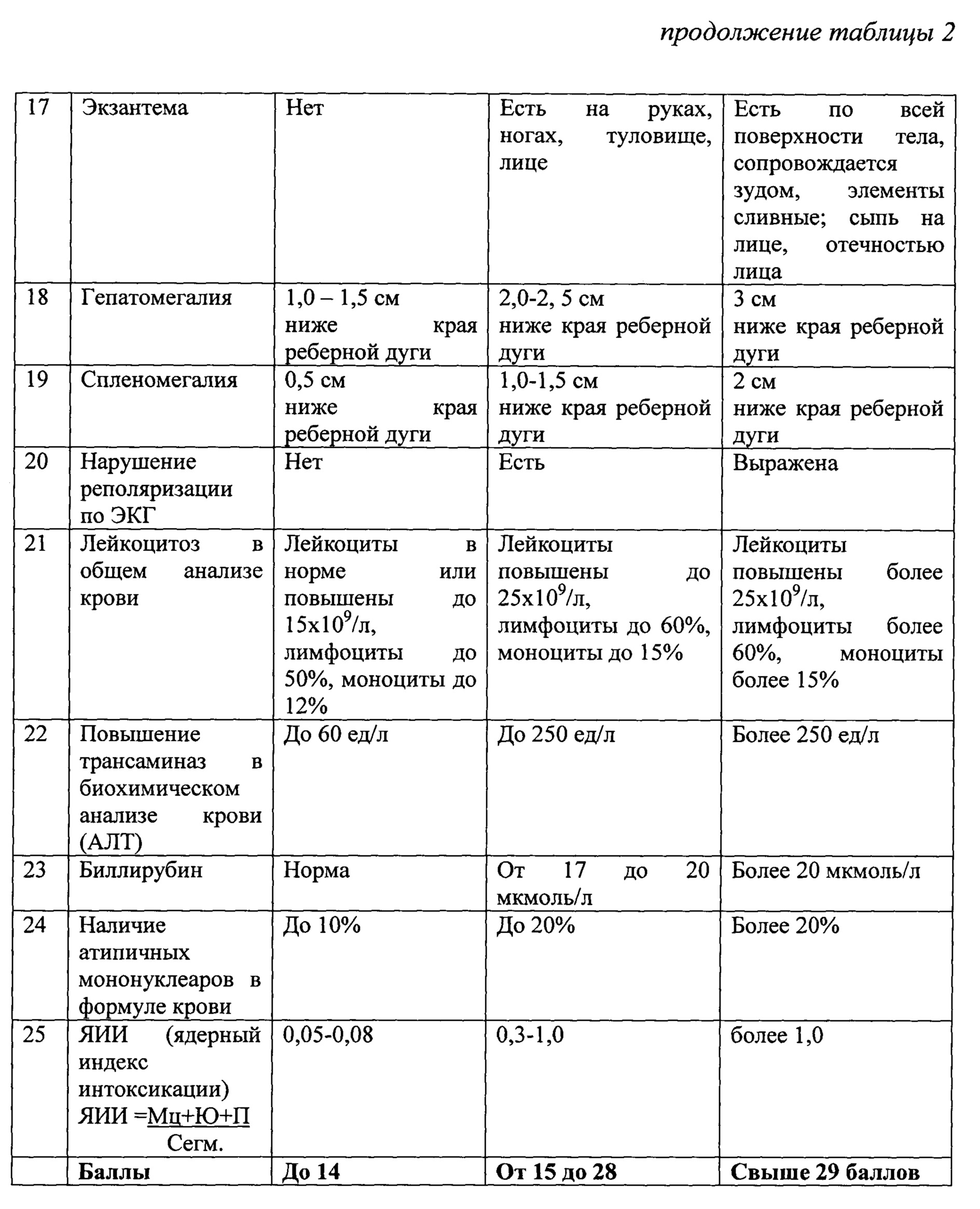
Назначение достигается способом оценки степени тяжести инфекционного мононуклеоза у детей включающим сбор анамнеза, оценку клинических признаков. Производят забор анализов крови, мочи, ЭКГ, проводят клинический осмотр пациента с оценкой состояния по критериям представленным в таблице 2, с присвоением каждому клиническому признаку баллов. При легкой степени признак оценивают в 0,5 балла, при средней степени тяжести - 1,0 балл, при тяжелой - 2,0 балла. После оценки каждого признака, полученные баллы суммируют и при сумме до 14 баллов определяют легкую степень тяжести, при сумме от 15 до 28 баллов -среднюю степень тяжести, при сумме от 29 и более определяют тяжелую степень тяжести инфекционного мононуклеоза.
1. В отличие от существующих лабораторных методов диагностики, ограниченных определением отдельных неспецифических показателей, например: ИЛ-2, ИЛ-6, ИЛ-8, ИЛ-4 ФНО- α, γ-ИФН, в предлагаемом способе производится оценка всей совокупности клинико-лабораторных показателей в комплексе с общеклиническими проявлениями заболевания.
2. Проводят сбор анамнеза заболевания, сбор жалоб, клинический осмотр пациента, оценка общеклинических анализов (анализ крови, мочи, биохимический анализ крови). Это позволяет любому практикующему клиницисту быстро провести диагностический поиск по совокупности клинико-лабораторных проявлений.
3. Выделяют симптомы из синдрома общей инфекционной интоксикации. Это делает оценку по предложенному способу менее зависящей от полной совокупности симптомов, характерных для данного синдрома. Преимущества предложенной оценки по симптомам: значительно уменьшает вероятность ошибок субъективного характера, особенно при не полностью выраженных проявлениях синдрома.
Технический результат, достигаемый изобретением, заключается в следующем:
1. Разработанная нами форма количественной оценки степени тяжести инфекционного мононуклеоза позволяет максимально точно установить степень тяжести на доиммунологическом этапе любому практикующему врачу, в том числе - не имеющему клинического опыта в диагностике ИМ, как амбулаторно, так и в условиях стационара.
2. Совокупность включенных в оценку клинико-лабораторных проявлений обеспечивает достоверную, точную и в короткие сроки дифференциальную диагностику ИМ с проявлениями других острых респираторных вирусных инфекций. Это крайне важно особенно при распознавании легкой степени ИМ, проявления которого не столь выражены и зачастую не диагностируются. Тогда как правильное адекватное лечение ИМ и дальнейшее наблюдение позволяет снизить риск развития хронических форм заболевания и выраженных иммунодефицитных состояний.
3. Результат изобретения крайне важен для прогноза развития заболевания и позволяет своевременно выбрать тактику ведения пациента (амбулаторно или в стационаре), назначить необходимую патогенетическую терапию. Разработанная нами система баллов позволяет повысить объективность оценки степени тяжести инфекционного мононуклеоза.
4. Способ оценки степени тяжести инфекционного мононуклеоза не требует дополнительных экономических затрат.
Для объективного сравнения изучаемых показателей, последние переводились в измеримые величины. Применялся статистический метод непосредственной оценки. Объекты оценивались отнесением определенному значению по оценочной шкале показателя в соответствии с предпочтением по оцениваемым признакам, в интервалах от 0 до 14, от 15 до 28 и от 29 и более, позволяющих провести оценку итогового результата. Оценка по образованной в итоге интервальной шкале позволяет соотнести совокупность качественных характеристик состояния пациента с группой пациентов, обладающих сходными характеристиками, соответствующими той или иной тяжести заболевания.
Способ осуществляется следующим образом.
Способ можно проиллюстрировать на конкретных примерах.
Больной П., 2 года, ребенок посещает детский сад, в анамнезе контакт с больным ОРВИ, история болезни №1002. Предварительный диагноз при поступлении: инфекционный мононуклеоз. Поступил на 2-й день болезни с жалобами на повышение температуры тела до 38,5, слабость, вялость, снижение аппетита, затрудненное носовое дыхание, храпящее дыхание во сне, увеличение объема шеи.
Клинический анализ крови: гемоглобин 114 г/л, лейкоцитоз 15,2×10 9 /л, количество атипичных мононуклеаров 20%, СОЭ 14 мм/час. Общий анализ мочи без патологий. Биохимический анализ крови: АЛТ 49ед/л, ACT 30 ед/л, билирубин 15 мкмоль/л.
По результатам обследования заполнена оценочная таблица.
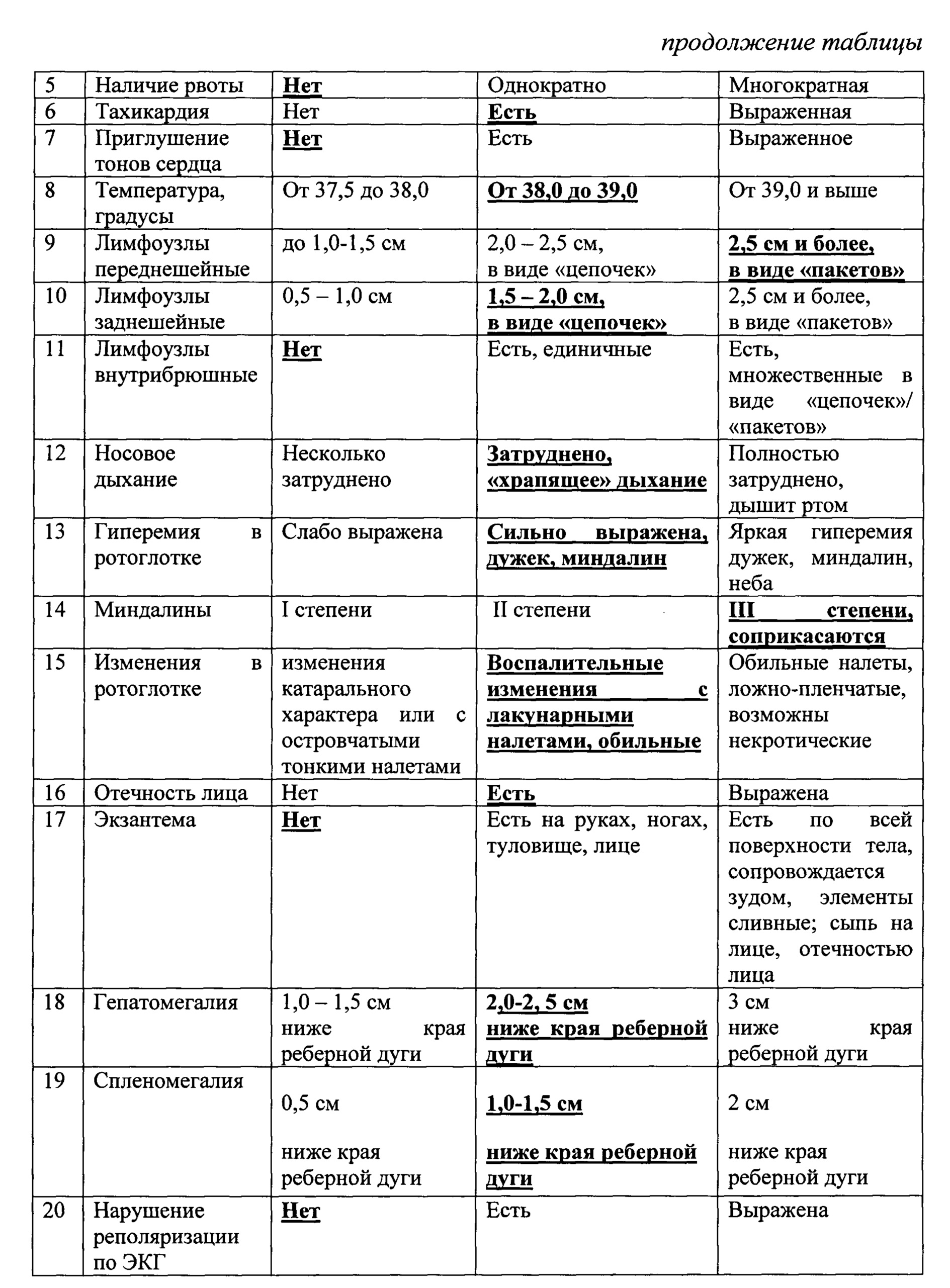
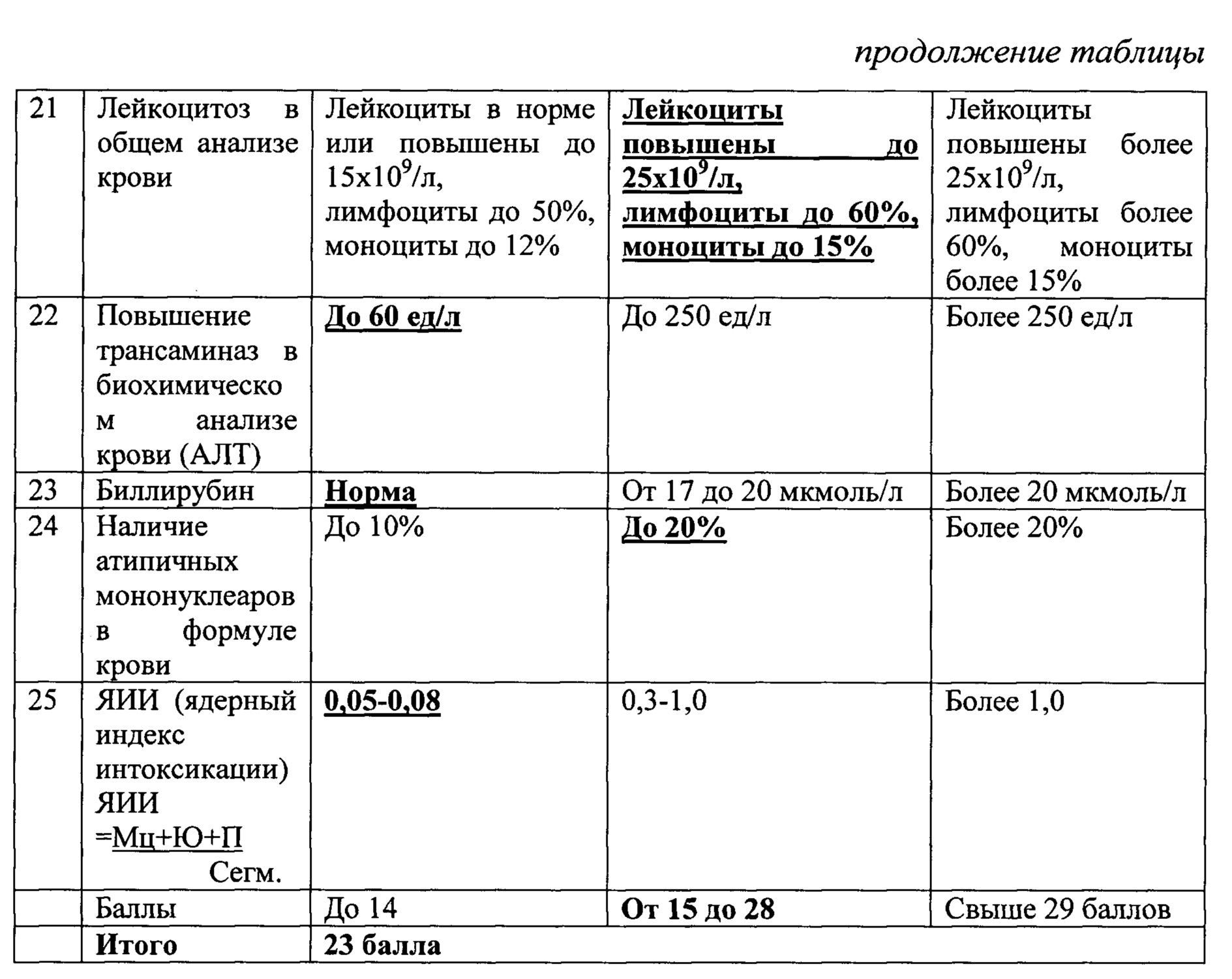
По критериям оценки получено 23 балла, что соответствует средней степени тяжести заболевания.
Выставлен диагноз: Инфекционный мононуклеоз Эпштейна-Барр вирусной этиологии, средне-тяжелая форма.
Диагноз подтвержден методом ИФА и ПЦР, выявлены: anti-VEB-VCA IgM, обнаружена ДНК ВЭБ.
Больному было назначено соответствующее лечение, результаты которого подтвердили достоверность диагностики формы тяжести заболевания.
Окончательный диагноз при выписке: Инфекционный мононуклеоз Эпштейна-Барр вирусной этиологии, средне-тяжелая форма, острое гладкое течение.
Пациент Д, 2 года, поступил с предварительным диагнозом: двухстороння лакунарная ангина средней степени тяжести. Поступил на первый день болезни; ребенок организованный.
Клинический анализ крови: гемоглобин 127 г/л, лейкоцитоз 11,5×10 9 /л, количество атипичных мононуклеаров 15%, СОЭ 14 мм/час. Общий анализ мочи без патологий. Биохимический анализ крови без патологических изменений.
По результатам обследования заполнена оценочная таблица.
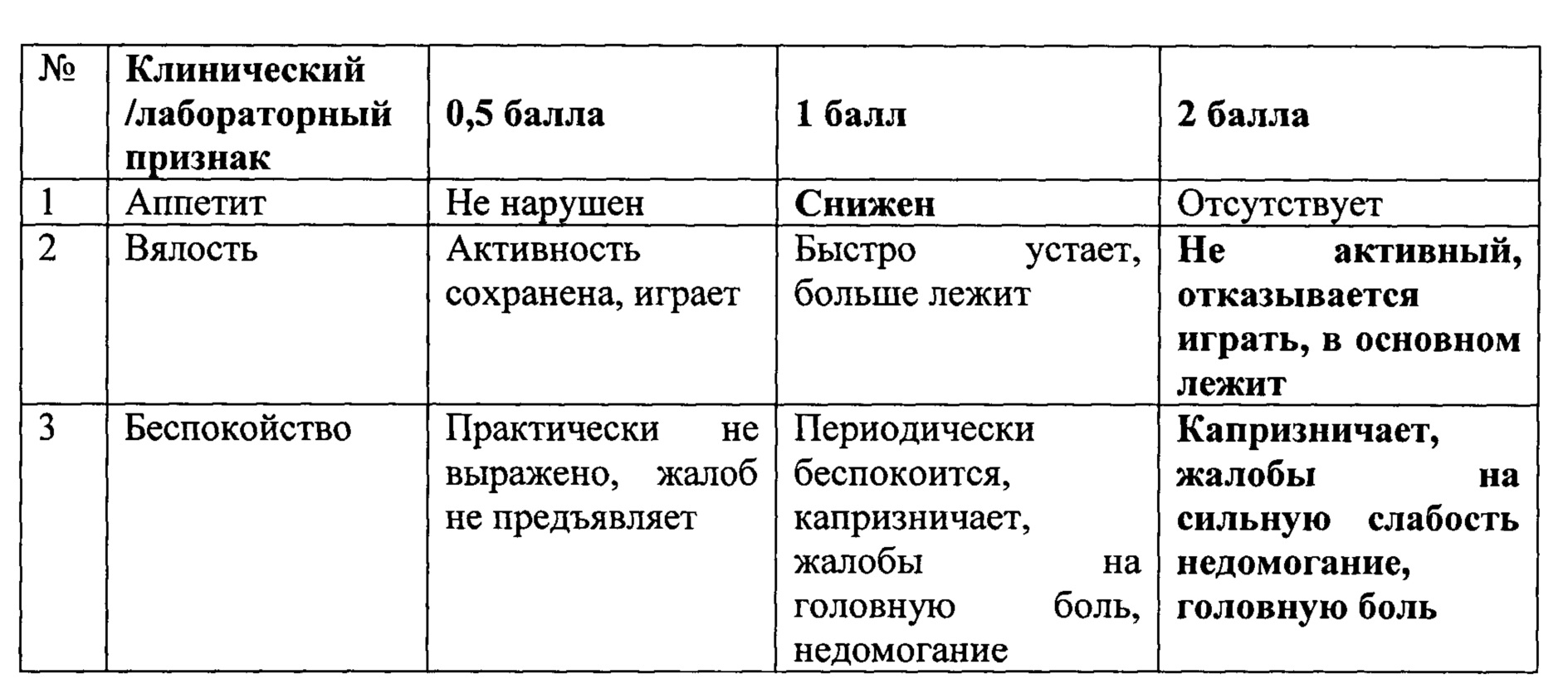
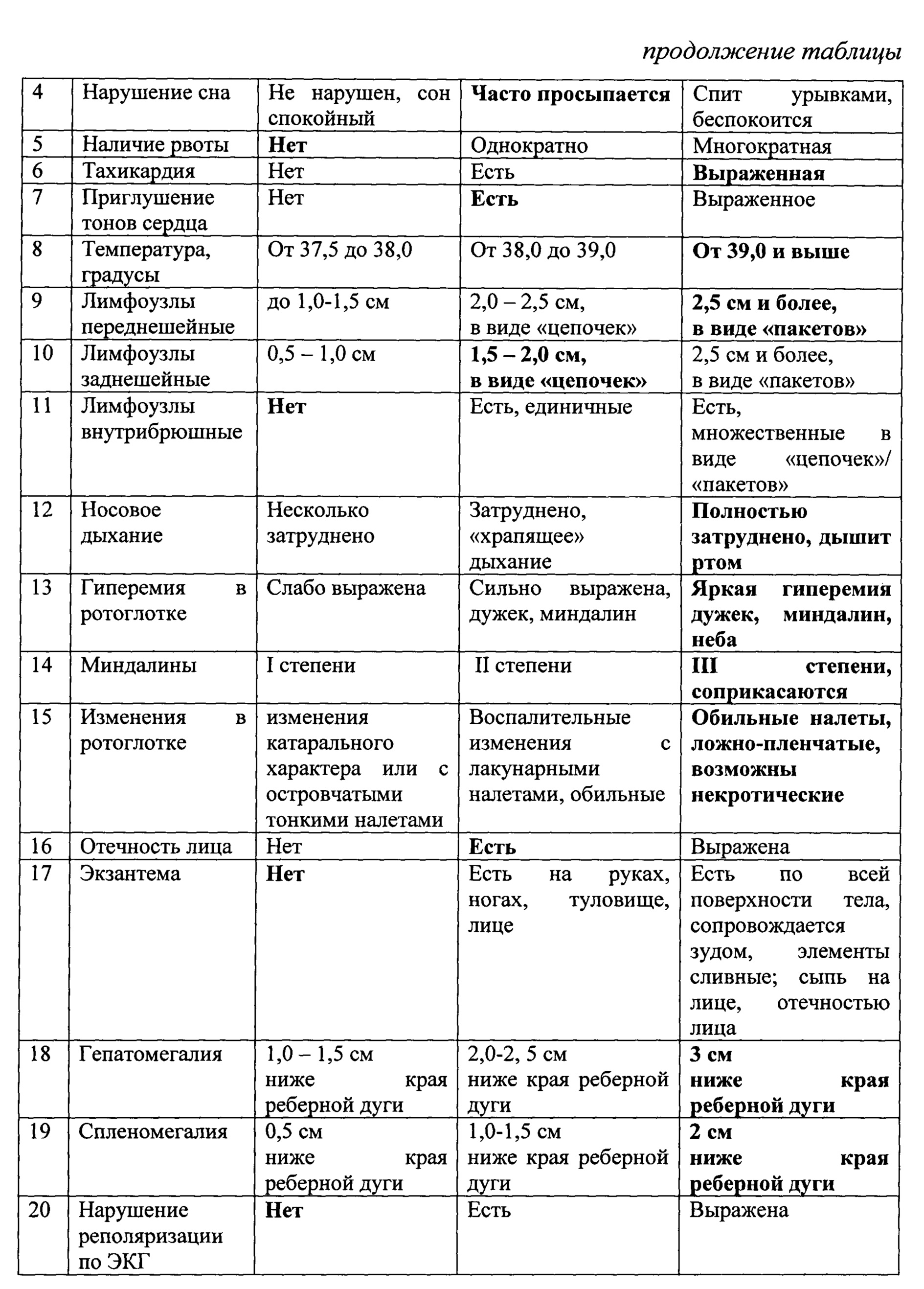
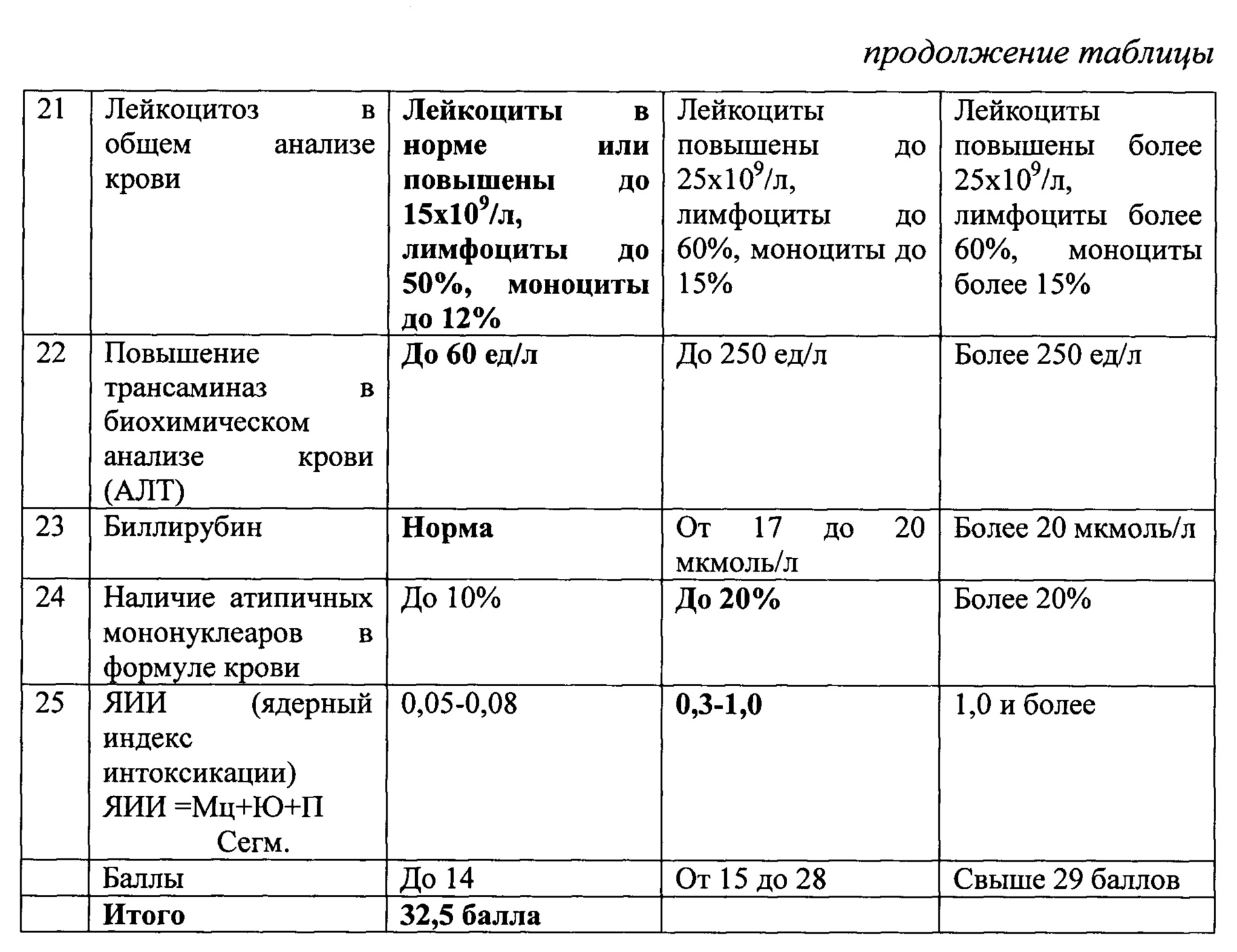
По критериям оценки получено 32,5 балла, что соответствует тяжелой степени тяжести заболевания.
Выставлен диагноз: Инфекционный мононуклеоз, острое тяжелое течение.
Диагноз подтвержден методом ИФА и ПЦР, выявлены: anti-VEB-VCA IgM, обнаружено ДНК ВЭБ.
Больному было назначено соответствующее лечение, результаты которого подтвердили достоверность диагностики формы тяжести заболевания.
Окончательный диагноз при выписке: Инфекционный мононуклеоз Эпштейна-Барр вирусной этиологии, тяжелая форма, острое гладкое течение.
Пациент А., 2 года, поступила с предварительным диагнозом Инфекционный мононуклеоз. Ребенок детский сад не посещает, в анамнезе был контакт с больным ОРВИ.
Поступила в первый день болезни с жалобами на повышение температуры тела до 38,0, снижение аппетита, вялость, головную боль, заложенность носа. При осмотре: кожные покровы бледные, высыпания пятнисто-папулезные, розового цвета, на руках, ногах и спине не сливные; в зеве разлитая гиперемия, миндалины увеличены I-II степени, в лакунах белый налет, не обильно. Шейные лимфоузлы пальпируются в виде цепочек до 1,0-1,5 см в диаметре, подвижные безболезненные, подмышечные и паховые лимфоузлы - единичные до 1,0 см. Со стороны легких и сердечнососудистой системы изменений не найдено. Печень выступает из-под реберной дуги на 1,0 см, карай гладкий безболезненный, селезенка не пальпируется.
Клинический анализ крови: гемоглобин 147 г/л, лейкоцитоз 9,1×10%, количество атипичных мононуклеаров 10%, СОЭ 8 мм/час. Общий анализ мочи без патологий. Биохимический анализ крови без патологических изменений.
По результатам обследования заполнена оценочная таблица.
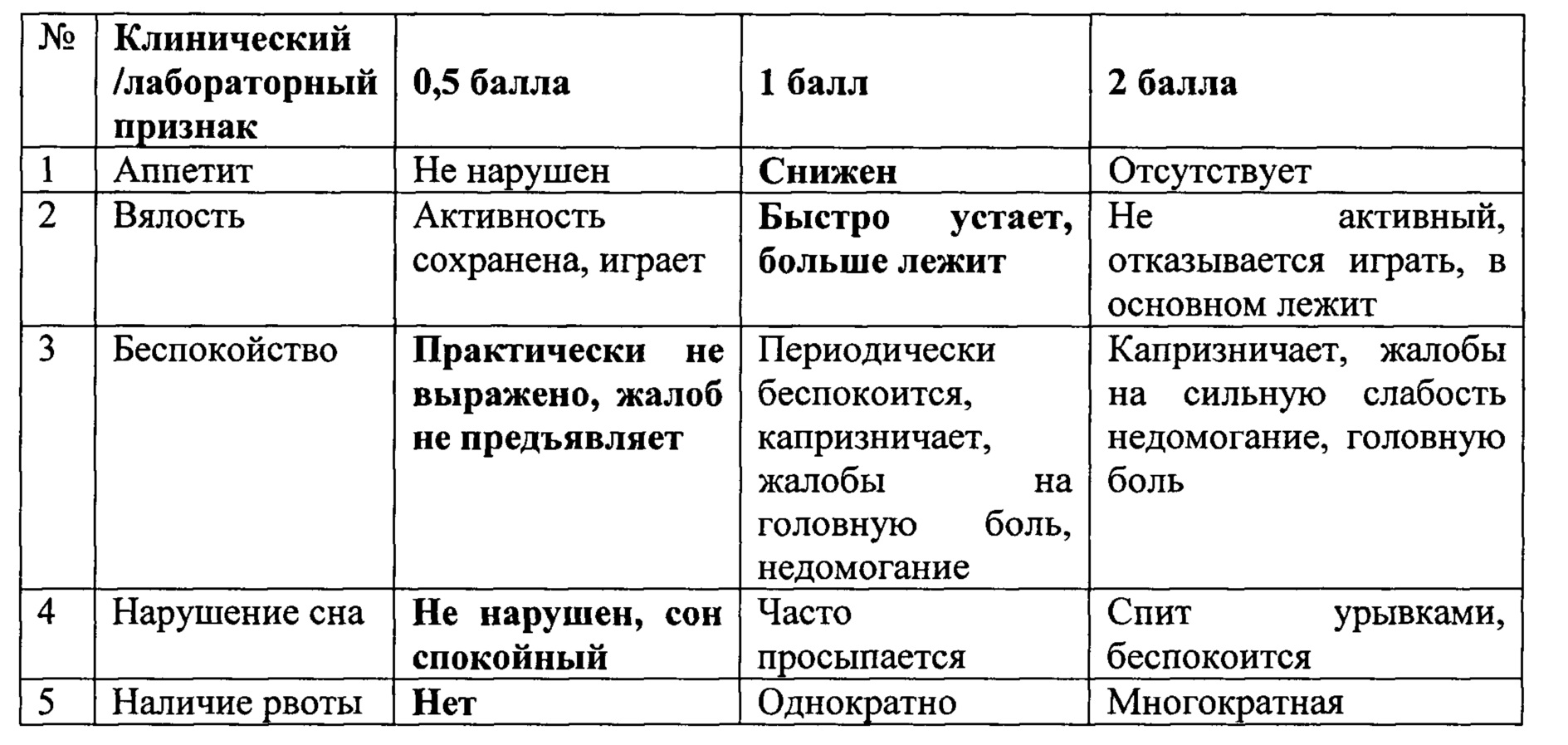
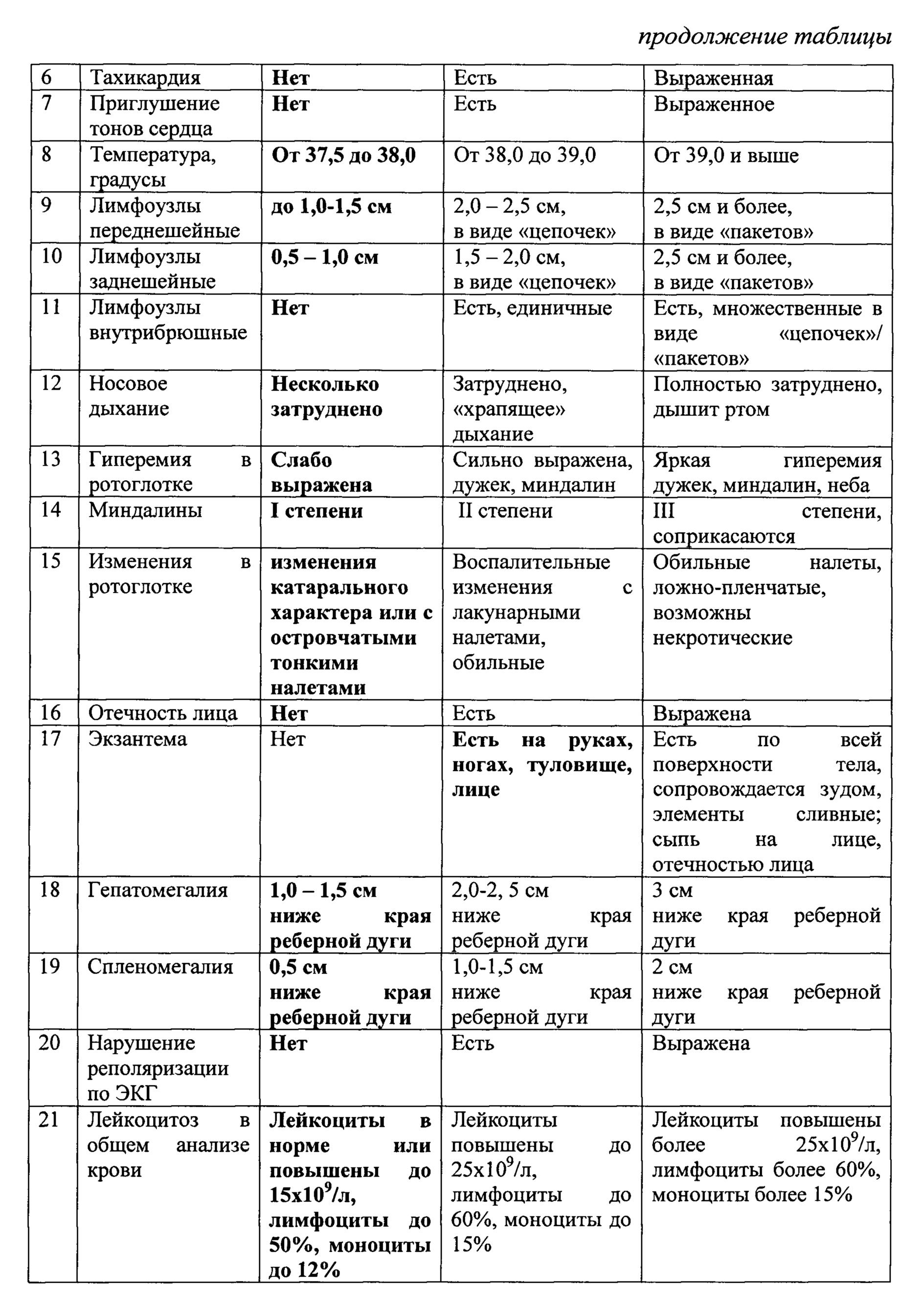
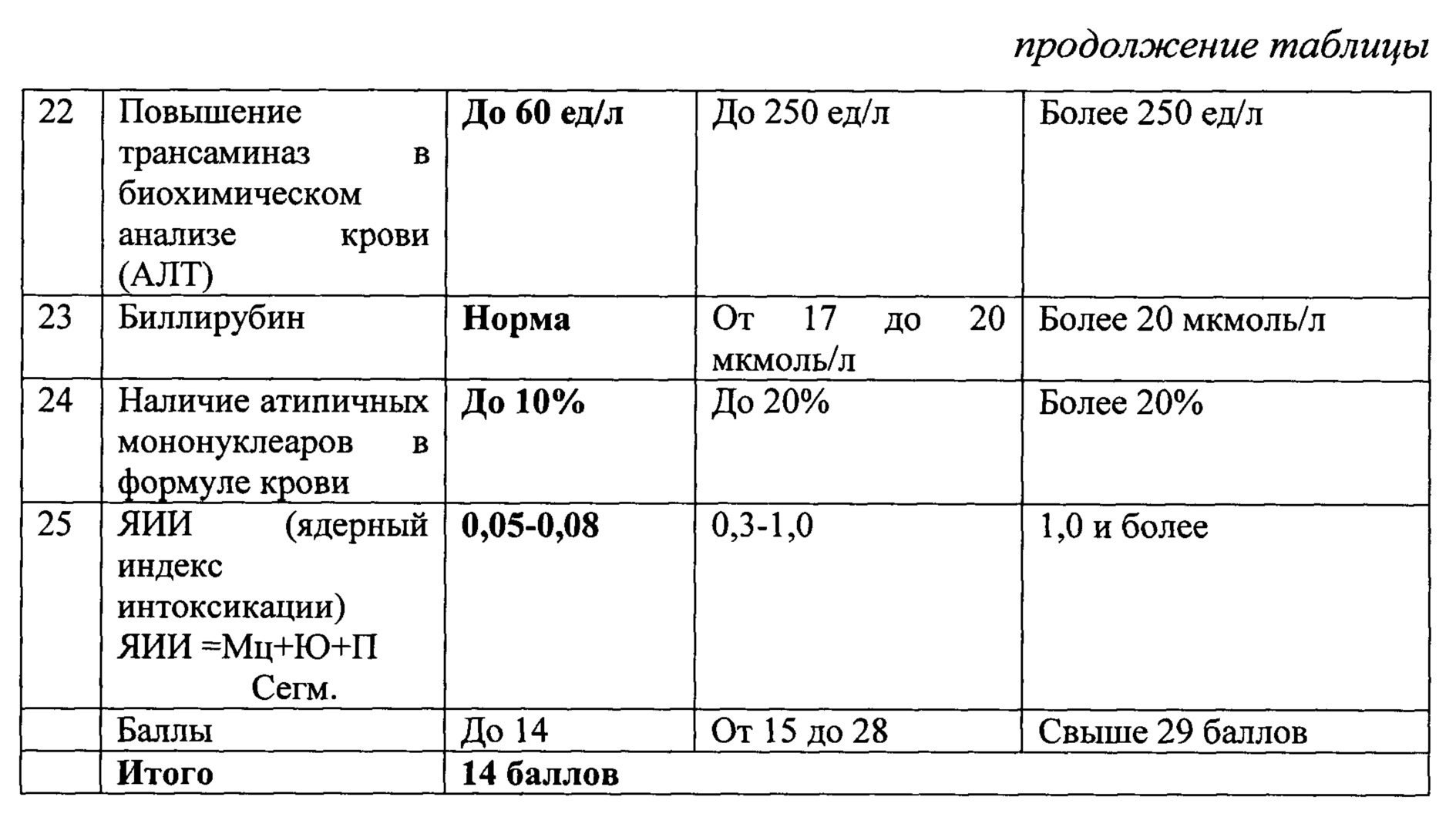
По критериям оценки получено 14 баллов, что соответствует легкой степени тяжести заболевания.
Выставлен диагноз: Инфекционный мононуклеоз, острое легкое течение.
Диагноз подтвержден методом ИФА и ПЦР, выявлены: anti-VEB-VCA IgM, обнаружено ДНК ВЭБ.
Больному было назначено соответствующее лечение, результаты которого подтвердили достоверность диагностики формы тяжести заболевания.
Окончательный диагноз при выписке: Инфекционный мононуклеоз Эпштейна-Барр вирусной этиологии, легкая форма, острое гладкое течение.

Острые пероральные отравления уксусной кислотой занимают одно из ведущих мест в структуре токсикологической заболеваемости; при этом сохраняется высокий уровень летальности, а также частота развития нарушений со стороны жизненно важных органов. В основе токсического воздействия уксусной кислоты на организм лежат химический ожог, внутрисосудистый гемолиз, экзотоксический шок; развиваются такие состояния, как гипо- и диспротеинемии, гиперферментемия, развитие иммунодефицитного состояния, расстройства системы гемокоагуляции.
Ведущую роль в патогенезе острых экзотоксикозов отводят окислительному стрессу, рассматривая его как ведущий механизм токсичности. При окислительном стрессе, особенно в сочетании с гипоксией, создаются условия для избыточного образования токсичных активных форм кислорода. Активные формы кислорода (АФК) индуцируют активацию перекисного окисления липидов, окислительную модификацию белков и других биополимеров. Модифицированные белки образуются в результате их прямого повреждения АФК, а также за счет образования различных аддуктов с альдегидами, сахарами и т.д. Окисление тирозиновых остатков в белках миелопероксидазой приводит к образованию advanced oxidative protein products (AOPP) [1].
Имеются сведения об активации перекисного окисления липидов при отравлении уксусной кислотой. В плазме крови пациентов с острым отравлением уксусной кислотой наблюдался рост ТБК-активных продуктов при снижении активности каталазы в эритроцитах. По мнению авторов, эти изменения обусловлены как прямыми, так и опосредованными эффектами уксусной кислоты [2].
Анализ данных литературы показал, что практически не изучен такой важный аспект окислительного стресса, как окислительная модификация белков. В связи с этим исследования, направленные на выявление и уточнение роли окисленно модифицированных в патогенезе острых отравлений и их осложнений является приоритетным направлением современных медико-биологических исследований.
Целью настоящего исследования явилось изучение окисленных белков в крови больных с острым отравлением уксусной кислотой различной степени тяжести.
Материалы и методы исследования
Обследованы 26 человек с отравлением уксусной кислотой, находившиеся на лечении в токсикологическом отделении областного медицинского центра г. Караганды. В зависимости от степени тяжести отравления обследованные были распределены на 3 группы: в 1-ю группу вошли 12 больных со средней степенью тяжести, во 2-ю – 5 больных с тяжелой степенью отравления, в третью группу вошли 5 больных с токсической нефропатией. Контрольную группу составили 14 практически здоровых доноров аналогичной возрастной группы.
Токсическое поражение почек устанавливали на основании суммарной оценки основных клинических и лабораторных показателей функционального состояния почек. В клинической картине токсической нефропатии имеет значение появление отечного, болевого синдромов, снижение суточного диуреза. К лабораторным признакам относятся появление мочевого синдрома с протеинурией, гематурией, цилиндрурией, лейкоцитурией; изменение относительной плотности мочи; повышение креатинина и мочевины; электролитные нарушения; нарушение скорости клубочковой фильтрации.
С целью верификации диагноза всем пациентам было проведено тщательное клиническое обследование с проведением расспроса, объективного осмотра с включением пальпации, перкуссии, аускультации внутренних органов, измерением артериального давления (АД), снятием электрокардиограммы (ЭКГ).
Среди пациентов с отравлением уксусной кислотой отмечено преобладание женщин в 1,6 раз по сравнению с мужчинами. Распределение обследованных по возрасту выявило, что большую часть (63,6 %) больных с отравлениями уксусной кислотой составили лица трудоспособного возраста от 30 до 50 лет. При разделении отравлений по этиопатогенетическому принципу установлено, что 53,85 % интоксикаций были случайными, 46,15 % – преднамеренными.
Клиническая картина при отравлении уксусной кислотой характеризовалась болевым, диспепсическим и дисфагическим синдромами. У всех пациентов с отравлением уксусной кислотой наблюдались проявления синдрома эндогенной интоксикации, тяжесть которого была пропорциональна тяжести отравления. Ожоги I–II степени имели 5 человек (19,23 ± 7,73 %), II–III степени 7 человек (26,93 ± 8,69 %). Из них у 4 пациентов (15,38 ± 7,07 %) поражение желудочно-кишечного тракта осложнилось кровотечением, у 6 (23,07 ± 8,26 %) развился бульбит, у 5 (19,23 ± 7,73 %) – дуоденит. У 2 (7,69 ± 5,23 %) пациентов с тяжелой степенью отравления уксусной кислотой наблюдался ожог верхних дыхательных путей, у 1 (3,85 ± 3,77 %) больного – признаки экзотоксического шока с падением систолического АД от 60 до 80 мм рт.ст., диастолического АД от 40 до 60 мм рт.ст. У всех больных с тяжелой степенью отравления уксусной кислотой развился гемолиз эритроцитов. Токсическая нефропатия наблюдалась у 5 (19,23 ± 7,73 %) пациентов с острым отравлением уксусной кислотой. Клинические проявления токсической нефропатии проявлялись картиной острого гемоглобинурийного нефроза с умеренным снижением суточного диуреза, протеинурией, гемоглобинурией, кратковременными изменениями в моче (микрогематрия, умеренная лейкоцитурия), снижением СКФ. У 3 (11,54 ± 6,26 %) пациентов с токсической нефропатией вследствие отравления уксусной кислотой наблюдалась клиническая картина острой почечной недостаточности с повышением креатинина, колебаниями относительной плотности мочи от 1008 до 1024, протеинурией от 0,05 до 3,8 г/л. Изменения в моче характеризовались также появлением гиалиновых и зернистых цилиндров, лейкоцитов, выщелоченных эритроцитов.
Для оценки различий между исследуемыми группами использовали критерий Краскела – Уоллиса с поправкой Бонферрони (различия считали достоверными при уровне значимости р
Читайте также:


