После отравления увеличена поджелудочная и печень
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Где находится важный орган пищеварительной системы — поджелудочная железа?
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
Боль в поджелудочной железе — симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
Какие ферментные препараты может назначить врач для помощи при боли в поджелудочной железе? При заболеваниях этого органа часто прописывают комбинированные средства, которые содержат панкреатические ферменты (амилазу, протеазу и липазу). Современные препараты — такие как, к примеру, Микразим® — выпускаются в доступной для организма форме. Микразим® — это не таблетки, а капсулы с гранулами ферментов. Каждая капсула покрыта оболочкой, которая защищает ферменты от воздействия желудочного сока. Они растворяются только в кишечнике, где и требуется их помощь. Без этой защиты желудочная кислота нейтрализовала бы большую часть средства. Ферменты препарата действуют очень быстро: уже спустя 30 минут после растворения гранул отмечается их максимальная активность, аналогичная активности ферментов человеческого организма. Под воздействием Микразима® улучшается переваривание и всасывание в организм необходимых питательных веществ. В процессе переваривания ферменты постепенно теряют свою активность и выводятся из желудочно-кишечного тракта.
Противопоказания препарата: индивидуальная непереносимость компонентов, обострение хронического панкреатита и острый панкреатит.
Регистрационный номер препарата Микразим® в Государственном реестре лекарственных средств — ЛС-000995 от 18 октября 2011 года, переоформлен бессрочно 16 января 2018 года. Лекарственный препарат включен в перечень ЖНВЛП.


Если симптомы нарушения пищеварения наблюдаются регулярно, это может свидетельствовать о дефиците ферментов поджелудочной железы.

Нарушение пищеварения — это не самостоятельное заболевание, а комбинация симптомов, характерных для заболеваний органов пищеварения.

Ощущения тяжести и переполнения желудка, боль в животе, тошнота и дискомфорт — все эти симптомы могут свидетельствовать о диспепсии.
Для переваривания порции калорийной пищи (около 150 г) необходимо от 10 000 ЕД активных ферментов*. Именно столько их содержится в одной капсуле Микразим ® ,что позволяет средству способствовать улучшению пищеварения.
*При внешнесекреторной недостаточности поджелудочной железы при хроническом панкреатите.


Препарат Микразим ® может использоваться в составе комплексного лечения ряда заболеваний пищеварительной системы, в частности при болезнях, связанных с нарушением работы поджелудочной железы.

Боль в поджелудочной при панкреатите может напоминать боль при остеохондрозе, так как нередко она отдает в спину, и может казаться, что болит именно позвоночник. Однако для остеохондроза, в отличие от панкреатита, не характерна тошнота. Кроме того, при панкреатите боль не усиливается при пальпации позвонков.

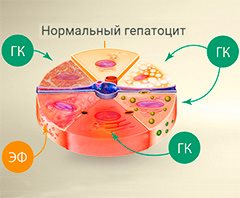
Препараты на основе глицирризиновой кислоты и фосфолипидов способствуют устранению воспалительных процессов в печени и восстановлению ее клеток. Имеются противопоказания. Необходимо проконсультироваться со специалистом.


Причины заболеваний печени
Прежде чем говорить о причинах заболевания печени, давайте разберемся, что представляет собой этот орган.
Печень — это крупная пищеварительная железа, располагающаяся в верхнем правом отделе брюшной полости под диафрагмой. Она выполняет ряд физиологических функций:
метаболическая (участвует в обмене веществ: белков, жиров, углеводов, гормонов, витаминов, микроэлементов);
секреторная (образует желчь и выделяет ее в просвет кишки, переработанные печенью вещества выделяются в кровь);
детоксикационная (перерабатывает токсичные соединения в безопасную форму или разрушает их) и другие.
В силу своих функциональных и морфологических особенностей печень подвержена большому количеству различных заболеваний. Их причины, по мнению исследователей, можно разделить на четыре основные группы:
Вирусы и бактерии. К вирусным заболеваниям относят гепатиты типов А, В, С, D и других. Они провоцируют острые и хронические воспалительные процессы. В 57% случаев гепатиты переходят в цирроз печени. Причинами бактериальных инфекций обычно являются эхинококк, альвеококк и аскариды, а также лептоспиры — возбудители лептоспироза. Заболевания также протекают в острой или хронической форме и в виде кистозной трансформации печени.
Нарушение жирового обмена. В данном случае в клетках печени повышается содержание липидов (жиров), отчего железа может увеличиваться в размере и терять способность нормально функционировать. Это приводит к развитию таких заболеваний, как жировой гепатоз (стеатоз печени) и впоследствии — к циррозу. Нарушениями жирового обмена в печени в России страдает около 27% населения.
Злоупотребление алкоголем. Систематическое ненормированное употребление алкогольных напитков оказывает губительное влияние на клетки печени, что со временем может стать причиной цирроза. Исследователями выведена относительно безопасная суточная доза этанолсодержащих напитков: менее 30 мл водки (коньяка, виски), 150 мл вина или 250 мл пива в день для женщин и 60 мл водки (коньяка, виски), 300 мл вина или 500 мл пива в день — для мужчин.
Токсическое поражение лекарственными препаратами. Происходит в результате бесконтрольного приема медикаментов, который приводит к изменению тканей печени и нарушению ее нормального функционирования. Выделяют острую и хроническую форму токсических поражений. Хронические заболевания возникают из-за постоянного попадания в организм доз отравляющего вещества. Могут годами протекать бессимптомно.
В отдельную группу выделяют множество других, менее распространенных причин, вследствие которых происходит процесс разрушения клеток печени. К ним относят: отравления парами тяжелых металлов и химических соединений, стрессы, травмы живота, генетическую предрасположенность.
Под воздействием вышеперечисленных факторов в печени начинаются различные изменения, которые в итоге приводят к нарушению функций органа.
Все заболевания печени можно поделить на несколько типов: вирусные (гепатиты B, C, D), бактериальной и паразитарной природы (туберкулез, абсцесс, альвеококкоз, эхинококкоз, аскаридоз), гепатозы (алкогольная и неалкогольная жировая болезнь печени), опухолевые (киста, рак, саркома, карцинома), сосудистые (тромбоз, гипертензия), наследственные (гипоплазия, гемохроматоз, пигментный гепатоз), травматические повреждения и другие.
Уделим особенно пристальное внимание наиболее часто встречающимся и опасным заболеваниям.
Заболевание, в основе которого лежит нарушение обмена веществ в гепатоцитах. Болезнь начинается с накопления жира в клетках печени. Это приводит к сбою в их нормальной работе, избыточному накоплению в печени свободных радикалов, а затем — к воспалению. В результате развития заболевания клетки железы начинают отмирать (некроз тканей), на их месте активно образуется соединительная ткань, и печень перестает нормально функционировать. Выделяют острый, хронический, холестатический, жировой гепатоз алкогольного и неалкогольного характера и гепатоз беременных. Последним страдает 0,2–1% будущих мам. Жировой гепатоз встречается у 65% людей с повышенной массой тела, а острый и хронический — у 35%. При своевременном и грамотном лечении можно избавиться от заболевания, в противном случае оно может перейти в хроническую стадию и привести к циррозу.
Хроническое воспалительное заболевание. Завершающая стадия фиброза. В ходе цирроза клетки печени отмирают, их место занимает соединительная ткань. Постепенно орган прекращает нормально функционировать, что приводит к различным тяжелым последствиям. Основная причина заболевания — хронические вирусные гепатиты и злоупотребление алкоголем, а также — последствия прочих патологий железы. Цирроз часто сопровождается осложнениями: кровотечениями из расширенных вен пищевода, тромбозами, перитонитами и другими. Заболевание является необратимым. Поддерживать стабильное состояние больному помогает медикаментозное лечение и диета (стол № 5).
Опухоли печени бывают доброкачественными и злокачественными. К доброкачественным относят кисты, гемангиомы, узелковую гиперплазию. Россия занимает пятое место по числу зафиксированных онкологических заболеваний печени. Риск заболеть раком этой железы увеличивается с возрастом. Средний возраст больных составляет 55–60 лет. Различают первичный и вторичный рак печени. Первичный — когда источник опухоли находится в самой печени, вторичный — когда опухоль в этом органе является следствием распространения метастазов из других органов. Второй вид рака встречается гораздо чаще. Причинами возникновения первичного рака могут быть гепатиты В и С, а также цирроз. У больных раком печени 5-летняя выживаемость составляет порядка 20%. В целях профилактики рака печени рекомендуется воздерживаться от чрезмерного употребления алкоголя, анаболических стероидов, токсичных лекарственных препаратов, вести здоровый образ жизни.
Для того чтобы уберечь себя от тяжелых последствий заболеваний печени, следует знать о симптомах болезней. Это поможет вовремя пройти диагностические процедуры и в случае необходимости — начать лечение.
Первичные симптомы патологий печени схожи с простудными проявлениями: повышенная утомляемость, слабость. Отличительной особенностью является боль или тяжесть в правом подреберье, которая сигнализирует о том, что орган увеличен в размерах. Могут появиться и более тревожные симптомы: горечь во рту, изжога, тошнота и рвота. Иногда болезни сопровождаются пожелтением или бледностью кожи, возникновением аллергий и зудом. К тому же при повреждениях печени страдает нервная система, что может проявляться в виде появления у больного раздражительности.
Это общие симптомы заболеваний печени. Теперь обозначим те, которые характеризуют некоторые болезни в частности:
Симптомы гепатоза. Гепатоз, или стеатоз, печени протекает практически бессимптомно. Можно обнаружить дискомфорт и тяжесть в правом подреберье. Изменения становятся заметны на УЗИ.
Симптомы гепатита. К вышеперечисленным признакам можно добавить, заметное снижение аппетита, проблемы с пищеварением, а также повышение по данным биохимического анализа крови содержания таких ферментов, как аланин- и аспартатаминотрансферазы. Они свидетельствуют о разрушении гепатоцитов под воздействием воспаления.
Симптомы цирроза: слабость, повышенная утомляемость, снижение аппетита, тошнота, рвота, повышенное газообразование (метеоризм), диарея.
Симптомы рака. Данное заболевание сопровождается увеличением размеров живота, носовым кровотечением, анемией, отеками, повышением температуры (от 37,5 до 39 градусов). В 50% случаев пациенты жалуются на тянущую боль в поясничной области, возникающую при длительной ходьбе и физических нагрузках.
В зависимости от заболевания, различается механизм его зарождения и развития в организме.
Большинство патологий поначалу не имеют симптомов, лишь при сильном ухудшении состояния замечаются признаки определенных болезней. Если лечение не начато во время, то заболевание может войти в необратимую стадию, которая в худшем случае приведет к летальному исходу.
Вирусные гепатиты при неэффективном лечении или полном его отсутствии редко оканчиваются выздоровлением, чаще всего они переходят в хроническую форму (возможно, с осложнениями), приводят к циррозу. Последний, в свою очередь, ведет к разрушению гепатоцитов.
Чаще всего, болезни, долгое время протекающие без внимания, сложно поддаются медикаментозному лечению. Чтобы не довести до этого, следует серьезно относиться к своему здоровью, уделяя внимание профилактике заболеваний.
Профилактические меры, позволяющие избежать патологий печени, сводятся к следующим простым правилам:
отказ от чрезмерного употребления алкоголя;
отказ от табакокурения;
соблюдение норм здорового питания;
активный образ жизни;
соблюдение правил личной гигиены;
отсутствие психологического перенапряжения, постоянных стрессов.
Однако все эти меры не могут гарантировать здоровье печени: слишком много негативных факторов внешней среды оказывают на орган свое действие. Именно поэтому врачи прибегают к назначению особых препаратов, повышающих защитные свойства печени, — гепатопротекторов.
Более 30 клинических испытаний, подтвердили, что глицирризиновая кислота оказывает противовоспалительное, антиоксидантное и антифибротическое действие, эффективна при лечении алкогольной и неалкогольной жировой болезни. В наиболее крупной базе медицинской информации — PubMed — размещено более 1400 публикаций, подробно рассказывающих об уникальных свойствах этого активного компонента. Глицирризиновая кислота включена в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL) и разрешена для медицинского применения Европейским медицинским агентством (EMA). Эссенциальные фосфолипиды способны восстанавливать структуру печени и ее функции, оказывая цитопротекторное действие и снижая риск возникновения фиброза и цирроза печени. Сочетание фосфолипидов с глицирризиновой кислотой позволяет повысить эффективность воздействия последней.

Поэтому при первых жалобах на то, что человека беспокоит боль в желудке или двенадцатиперстной кишке, нужно выяснить, не замешана ли тут злосчастная бактерия. Для уточнения диагноза используем эндоскопическое исследование, но можно провести дыхательные тесты или сдать анализ кала на антигены к хеликобактер пилори. Если диагноз подтвердится, надо обязательно пролечиться с помощью определенных антибиотиков, чтобы впоследствии из-за атрофии слизистой не начался онкологический процесс. После лечения также нужно время от времени проходить обследование.
— Сын ни на что не жалуется, разве что на дискомфорт при переедании.
— Возможно, играют роль спазмы сосудов, возникающие из-за холода. Мышечная стенка желудка обильно иннервируется, и при раздражении холодовых рецепторов рефлекторно усиливается секреция желудочного сока. Слизистая реагирует на это воспалением. Кроме того, зимой пищеварительная система может пострадать от систематического переедания, которое случается во время праздников. Большое количество тяжелой для переваривания снеди перегружает не только желудок и кишечник, но и поджелудочную железу, желчный пузырь, печень. Даже если человеку удается ограничивать себя дома, то в гостях, уважая труд хозяйки, он старается попробовать все. По ложечке салата (а сейчас в моде многокомпонентные блюда — с разными видами мяса, орехами, экзотическими фруктами), по кусочку сыра — и пищеварительная система уже изнемогает от обилия жирной пищи, а впереди еще более тяжелое испытание — жареное мясо, копченая рыба, всевозможные десерты со взбитыми сливками и масляным кремом.
Чтобы разгрузить пищеварительную систему, после праздников желательно провести неделю-другую на облегченном рационе. Готовьте вместо мясных салатов, заправленных майонезом, овощные, например, винегрет, политый ложечкой оливкового масла. На обед съешьте вегетарианский супчик, на ужин — запеканку из нежирного творога. При гастрите нельзя голодать, поэтому старайтесь принимать пищу пять-шесть раз в день. На второй завтрак и полдник можно съесть творог, йогурт, печенье или булочку с чаем, фрукты — яблоко или банан.
— Прямая линия? Это Любовь Николаевна из Киева. Мне посоветовали пить по утрам воду с медом и яблочным уксусом, чтобы запустить пищеварение. Теперь я периодически — каждые десять дней, с последующим десятидневным перерывом — начинаю утро со стакана такой воды. Это полезно?
— Думаю, не очень. Если вы нормально переносите воду с уксусом, запретить ее пить я не могу. Советую вместо уксуса подкислить воду несколькими каплями лимонного сока, а еще лучше — выяснить, какая у вас секреция, чтобы не навредить себе подобными напитками.
— А что лучше есть на завтрак?
— Алло! Звонит Людмила Николаевна из Киева. Хочу пожаловаться на изжогу. Утром ем кашу на воде, мяса почти не употребляю, а через некоторое время в желудке печет. Что делать?
— Вы проходили какие-то исследования?
— Раньше проверялась, мне поставили диагноз рефлюксный гастродуоденит.
— Изжогу вызывает кислое содержимое желудка, которое забрасывается в пищевод. Попробуйте заваривать перемолотые семена льна и утром натощак съедать ложечку кашицы. Это немного погасит кислоту и нейтрализует желчь. Можно попринимать один из препаратов против изжоги (альмагель, фосфалюгель, маалокс). Непременно проконсультируйтесь у гастроэнтеролога.
— Это Юлия из Днепродзержинска. Когда-то у меня были проблемы с поджелудочной железой, и в последнее время они вернулись. Когда наклоняюсь, начинает болеть левый бок. Что делать?
— Какая диета нужна при хроническом панкреатите?
— В случае обострения панкреатита для поджелудочной железы главное — голод, холод и покой. То есть следует обеспечить максимально щадящий режим. Полезно пить щелочную минеральную воду без газа, употреблять отварную, запеченную или приготовленную на пару пищу маленькими порциями. Под запретом — копчености, маринады, консервы, свежий хлеб, булочки, макароны, пельмени. Категорически недопустим алкоголь. Употребление спиртного и у здорового человека может вызвать первичный панкреатит, потому что стимулирует выработку соляной кислоты и усиливает желчеотделение, а это подстегивает производство ферментов поджелудочной железы. Панкреатические соки не могут выделиться на переработку пищи и начинают переваривать ткань самой железы. Она воспаляется, отекает, и при тяжелом течении может возникнуть опасное осложнение — некроз тканей.
— Галина Ивановна? Вас беспокоит Вадим из Киева. Мне 30 лет, в последнее время я хорошо ощущаю, где у меня печень. Какое обследование посоветуете пройти?
— Опытный врач может оценить работу печени уже при осмотре, прощупав ее размеры. Иногда человек беспокоится, что печень увеличена, а она просто опущена, как бывает у высоких и худых мужчин или у тех, кто похудел. Уточнить диагноз нам помогает развернутый анализ крови- так называемые печеночные пробы, а также осмотр на УЗИ. Современные технологии позволяют рассмотреть все до мельчайших деталей: размеры, структуру, сосудистый рисунок и кровоток (для этого меняют датчик), состояние желчного пузыря. Врач, работающий на УЗИ, по состоянию печени может определить и другие проблемы со здоровьем. Если у больного есть патология сердца, кровь застаивается, печень тогда темная, цвета мускатного ореха. А при жировой болезни (стеатогепатоз) печень белая. Такую часто видим у людей, страдающих сахарным диабетом, ожирением или злоупотребляющих алкоголем.
— Вы можете посоветовать препарат для поддержания печени, потому что рекламируют сейчас много и выбрать трудно?
— Могли навредить печени антибиотики, которые я принимал?
— Вполне. Целый ряд препаратов может вызвать лекарственный гепатит. Среди них антибиотики, особенно тетрациклинового ряда, некоторые сердечные средства. Если кардиолог рекомендует, например, статины, предотвращающие развитие атеросклероза (их приходится принимать длительно), следует параллельно пить гепатопротекторы — лекарства, поддерживающие работу печени. Плохо влияют на печень нестероидные противовоспалительные препараты, которыми лечат остеохондроз, артрит, и гормональные средства, в том числе противозачаточные, антидепрессанты.
— Доктор, вам звонит Анна, город Киев. Я очень люблю овощи и часто, иногда два раза в день, делаю большую порцию салата из капусты. Добавляю туда морковку, яблоко, сельдерей. Но иногда возникает дискомфорт, тяжесть в желудке. С чем это связано?
— Вообще, капуста в любом виде (особенно капустный сок) хороша для печени и поджелудочной железы. Она считается противоопухолевым средством, потому что содержит полезные соединения — антиоксиданты. Но грубые пищевые волокна свежей капусты могут вызвать раздражение слизистой и усиленную выработку пищеварительного сока. Все хорошо в меру. Чтобы не возникал дискомфорт, съедайте небольшую порцию свежего салата. Тушите капусту, например, с небольшим добавлением молока. Почаще готовьте блюда на пару.
— А боль в правом подреберье дает печень?
Как следует лечить людей с некротическим панкреатитом?
Поджелудочная железа - это орган в брюшной полости (животе), который секретирует несколько пищеварительных ферментов (вещества, которые обеспечивают и ускоряют химические реакции в организме) в протоковую систему поджелудочной железы, которые выделяются в тонкий кишечник. Она также содержит островки Лангерганса, которые секретируют несколько гормонов, включая инсулин (помогает регулировать сахар в крови). Острый панкреатит - внезапное воспаление поджелудочной железы, которое приводит к ее разрушению (некроз поджелудочной железы.) Некроз поджелудочной железы может быть инфицированным или неинфицированным (стерильным). Некроз поджелудочной железы может приводить к недостаточности других органов, таких как легкие и почки, и является жизнеугрожающим заболеванием. Основные виды лечения некроза поджелудочной железы включают в себя удаление мертвой ткани (удаление некротических тканей или некрэктомия), перитонеальный лаваж (вымывание мертвых тканей из брюшной полости), дренаж (установка трубки или "дренажа" для удаления скапливающейся вокруг поджелудочной железы жидкости), или первичный дренаж с последующей некрэктомией, при необходимости (так называемый, минимально инвазивный поэтапно возрастающий ["step-up"] подход). Минимально инвазивный поэтапно возрастающий подход может быть выполнен разными способами. Например, при минимально инвазивном поэтапно возрастающем подходе с видео-ассистированием, некрэктомия производится после периода дренирования с помощью операции через минимальный доступ, некрэктомия производится с помощью эндоскопа (инструмент, используемый, чтобы посмотреть внутрь брюшной полости).
Лучший способ лечения людей с некротическим панкреатитом не ясен. Мы стремились решить эту проблему путем поиска существующих исследований на эту тему. Мы включили все рандомизированные контролируемые испытания (клинические исследования, где люди случайным образом распределены в одну из двух или более групп лечения), результаты которых были опубликованы до 7 апреля 2015 года.
Восемь испытаний, включающие 311 участников, соответствовали критериям включения в обзор, из которых 306 участников были включены в различные сравнения. Лечение, сравнивавшееся в пяти испытаниях, включало некрэктомию, перитонеальный лаваж и поэтапно возрастающий подход. Три других испытания сравнивали вариации в сроках некрэктомии и методах поэтапно возрастающего подхода. Участники испытаний имели инфицированный или стерильный некроз поджелудочной железы в результате различных причин.
В целом, уровень краткосрочной смертности (смертность в течение короткого времени) был 30% и уровень серьезных неблагоприятных событий (побочных эффектов или осложнений) был 139 на 100 участников. Различия в краткосрочной смертности или в проценте людей с серьезными неблагоприятными событиями были неточными во всех сравнениях. Число серьезных неблагоприятных событий и неблагоприятных событий было меньше при минимально инвазивном поэтапно возрастающем подходе по сравнению с открытой некрэктомией. Осложнения в результате заболевания и лечения включали сердечную недостаточность (сердце не перекачивает достаточно крови по телу при соответствующем давлении), легочная недостаточность (легкие не удаляют продукты жизнедеятельности из крови) и заражение крови (микроорганизмы и их отравляющие вещества в крови). Процент людей с недостаточностью органов и средняя стоимость были ниже при минимально инвазивном поэтапно возрастающем подходе по сравнению с открытой некрэктомией. Число неблагоприятных событий было больше при минимально инвазивном поэтапно возрастающем подходе с видео ассистированием по сравнению с минимально инвазивным поэтапно возрастающим подходом с эндоскопическим ассистированием, но общее число выполненных процедур было меньше при минимально инвазивном поэтапно возрастающем подходе с видео ассистированием по сравнению с эндоскопическим минимально инвазивным возрастающим подходом. Различия в каких-либо других сравнениях по числу серьезных неблагоприятных событий, процент людей с недостаточностью органов, число неблагоприятных событий, длительность пребывания в больнице и пребывание в отделении интенсивной терапии были либо неточными, либо непоследовательными (несогласованными). Ни одно из испытаний не сообщало о долгосрочной смертности, инфицированном некрозе поджелудочной железы (в испытаниях, которые включали участников со стерильным некрозом), качестве жизни, связанном со здоровьем (которое измеряет физическое, умственное, эмоциональное и социальное функционирование), о проценте людей с неблагоприятными событиями, о необходимости дополнительных инвазивных вмешательств, о времени возвращения к нормальной активности и времени возвращения к работе.
Общее качество доказательств было низким или очень низким для всех измерений, потому что испытания были с высоким риском смещений (например, предубеждение людей, которые проводили испытание и участники испытаний, которые предпочитали один вид лечения другому), и испытания были малыми. В результате, необходимы дальнейшие исследования по этой теме.

Для лечения печени и желчегонной системы с древних времен люди используют родниковые воды. Сегодня эта традиция стала частью медицинских мероприятий. Лечебно-профилактическое санаторное лечение водами осуществляется на территории расположения родников или скважин с целебным составом. А также для домашней диеты в аптеках продают наиболее распространенные воды.
Печень страдает многими заболеваниями, среди которых более других опасно любое застойное явление в желчном пузыре. Желчь отвечает за нейтрализацию ядов в кишечнике и потому важна для выведения токсинов и продуктов распада. Кроме того, есть болезни, связанные с чрезмерным выделением желчи. И есть болезни самой печени как следствие токсикозов или недееспособности желчного пузыря. Печень может страдать вследствие проблем с поджелудочной железой, желудком или кишечником.
Соответственно описанным отклонениям, лечение минеральными водами может быть желчегонным, желчесекреторным и так далее. Вывод желчи из пузыря устраняет риск образования камней в органе, воспалений и последствий токсического отравления кишечника. Они по рецептуре относятся к универсальным, а потому лечат печень, желчные пути и пузырь, желудок и кишечник, поджелудочную железу. В список входят воды Боржоми и Лужанская, Миргородская и далее. Сочетают лечение с диетой и физическими процедурами. Тепловые грязевые и гидротемпературные процедуры, физкультура по режиму, сбалансированное питание помогают устранить или снизить симптомы заболевания на длительный срок. Лечение назначает врач после результатов анализов, заканчивают курс также по результативным анализам в санатории.
Лечение гепатитов и других видов поражения печени зависит от вирусной составляющей заболевания. Также важно учесть склонность пациента к алкоголизму. Вирусы и пристрастие к алкоголю во время лечения необходимо нейтрализовать. Болезни этого типа характеризуются болевыми симптомами в области печени, некоторой желтушностью кожи, нестабильным стулом. Есть пациенты с выраженными желтыми ладонями, печеночными звездочками на теле, темными кругами вокруг глаз. Гепатиты протекают в разных стадиях и по разным видам вирусного заражения. Лечат больных кавказскими водами в случае остаточных явлений гепатитов. Назначают курс через 1 или 12 месяцев после лечения рецидива. Бальнеологические курорты используют для лечения болезни Боткина в неактивной стадии. Эффективным считают курс в течение одного или трех месяцев после рецидива. Лечение активной фазы болезней проходит строго в стационаре под наблюдением врача.
Для хронического гепатита рекомендуют воды малой или средней минерализации с ионами гидрокарбоната, натрия и сульфата, хлора и кальция. Это вода Ессентуки 4 и 17, Славяновская, Джемрук, Джава. Пьют жидкость по 200 мл трижды в день, разогревая до 45 градусов Цельсия. Считается оптимальным принимать воду за 40 минут или полтора часа до еды. Если желудок страдает отклонениями, время может сократиться. Дополняют лечения дуоденальным дренажом и тюбажом. Иногда воду необходимо вводить в кишечник клизмой, также применяют ванны субаквального типа.
Эпидемический гепатит в неактивной фазе лечат водами малой минерализации или средней. Это Боржоми, Славяновская, Миргородская. Пьют лекарство по 200 мл с разогревом до 35 градусов трижды в день. При гастрите также промывают желудок. Если кишечник болеет, параллельно с питьем промывают его.
Если нарушен тонус желчного пузыря, его моторика, назначают два типа лечение для нормализации. Чрезмерную моторику лечат одними водами, недостаточную - другими. Гипертоническая и гиперкинетическая дискинезия проявляется болью в подреберье. Здесь используют гидрокарбонат-хлорид-натриевые воды средней и малой минерализации. Не более 10 г/л воды. Это Боржоми, Ессентуки 4, Миргородская вода. Температура прогрева – 35-55 градусов. Воду пьют по 0.2 л трижды в день.
Гипотоническая форма дискинезии лечится жидкостью средней и высокой минерализации. Это сульфат-натриевые и магниевые составы (Ижевская и Баталинская вода). Также можно усиливать эффект слабоминерализованной воды карловарской солью или серно-кислой магнезией до одной чайной ложки на стакан минерального состава. Пить по 0.2 л трижды в день с температурой 17-35 градусов Цельсия. Для подачи воды можно использовать кулер для воды или специальную помпу, которая одевается на бутыль.
Читайте также:


