Первая помощь при отравлении наркотическими веществами и алкоголем

Отравление угарным газом
Отравление угарным газом является одним из самых опасных, с которыми человек сталкивается в жизни. Этот газ не имеет цвета, запаха, он тяжелее воздуха. Легко распространяется через преграды, стены, окна, почву и даже респираторы могут не спасти от его распространения.
Угарный газ прочно связывается с гемоглобином и поражает эритроциты. В норме гемоглобин переносит кислород по всем тканям и органам. Связываясь с гемоглобином угарный газ препятствует снабжению организма кислородом, развивается кислородное голодание или гипоксия. Такое состояние опасно для жизни и при тяжелом отравлении может быть смертельным.
К первым симптомам отравления угарным газом относятся тошнота, рвота, головокружение, частый пульс, дезориентация. Возможно развитие обморока, эйфории, спутанности сознания.
При отравлении угарным газом первая помощь должна быть оказана до приезда скорой помощи. Необходимо принять следующие меры:
-
вывести или вынести пострадавшего от источника угарного газа. Обеспечить приток свежего воздуха;
обеспечить поступление кислорода в организм. Снять верхнюю одежду, галстук, давящие элементы одежды (ремень, шарф и тд.);
уложить пострадавшего набок, обеспечить покой;
если человек в сознании, напоить его горячим сладким чаем или кофе;
дать понюхать ватку, смоченную нашатырным спиртом, для того, чтобы привести человека в сознание;
при необходимости сделать пострадавшему непрямой массаж сердца и провести искусственное дыхание.
Чем раньше пострадавшему будет оказана медицинская помощь, тем больше шансов на его выздоровление.
Для того, чтобы предотвратить отравление угарным газом нужно соблюдать несложные правила:
- не ночевать в гараже;
- не использовать газовую горелку или керосиновую лампу для отопления закрытого помещения;
- не оставлять в гараже машину с включенным двигателем;
- не спать в машине с включенным двигателем.
Пищевое отравление
Если вас выворачивает на изнанку от съеденного на вокзале пирожка сомнительного качества, то скорей всего вы имеете дело с пищевым отравлением.
С подобной ситуацией сталкивались многие, но не все знают, что делать. Пищевое отравление – это расстройство пищеварения, связанное с употреблением некачественных или токсичных продуктов и напитков.
Пищевые отравления бывают двух типов:
-
пищевые токсикоинфекции, связанные с употреблением пищи, зараженной патогенными микробами, например, несвежих продуктов. Также несоблюдение правил гигиены и санитарных норм. Например, употребление немытых овощей фруктов и т.п.
Токсические неинфекционные отравления – развиваются при попадании в организм различных токсинов, например, химикатов или ядовитых грибов и растений.
Симптомы обычно развиваются быстро. Если вовремя не принять меры, то интоксикация организма усиливается и может угрожать жизни человека. К характерным симптомам пищевого отравления относятся:
-
спазмы в животе;
слабость, общее недомогание.
Кроме этих симптомов может подниматься температура до 39 °С и выше, учащаться пульс, развиваться слюнотечение. Эти симптомы являются признаками сильной интоксикации. В этом случае необходимо обратиться к врачу.
Первая помощь пищевого отравления должна включать:
-
промывание желудка. При пищевом отравлении необходимо удалить из желудка токсичную пищу. Для этого нужно приготовить содовый раствор (1 столовая ложка соды на 1,5 – 2 л теплой кипяченной воды). Необходимо выпить немного раствора, а затем вызвать рвоту, надавив двумя пальцами на корень языка. Повторить несколько раз.
Прием сорбентов. К сорбентам относятся препараты, которые активно поглощают токсины, не давая им всасываться в кровь. К наиболее известным сорбентам относится активированный уголь. Количество таблеток угля, которые необходимо принять рассчитывается по массе тела (1 таблетка на 10 кг массы тела). К другим, более современным сорбентам относятся препараты Энтеросгель, Лактофильтрум, Смекта и другие. Принимать их следует согласно инструкции.
Этиловый спирт (винный спирт) — входит в состав спиртных напитков, духов, одеколона, лосьонов, лекарственных растительных настоек, является растворителем для спиртовых лаков, щелочной политуры, клеев марки "БФ" и тд. Смертельная концентрация этилового алкоголя в крови: около 300400 мг %. Симптомы. При легком опьянении ведущим признаком является эйфория (повышенное настроение). При опьянении средней тяжести присоединяется нарушение походки и координации движений, умеренное возбуждение, которое сменяется сонливостью и глубоким сном. Эти стадии опьянения лечения не требуют. При тяжелом отравлении все явления выражены сильнее и опьянение заканчивается наркозом, т.е. глубоким сном с утратой всех видов чувствительности, в том числе болевой и температурной. И хотя это состояние само но себе не опасно для жизни, так как проходит через несколько часов, но в состоянии наркоза возможны тяжелые травмы, возникновение глубоких пролежней, вплоть до гангрены мягких тканей, вызванных нарушением местного кровообращения при сне в одном и том же неудобном положении. Существенную опасность представляет переохлаждение. Оно может возникнуть даже при температуре воздуха 12°С. При этом температура тела снижается до 31-32°С, пульс урежается до 28-52 ударов, дыхание угнетено до 8-10 в минуту. Такое комбинированное поражение очень опасно и может привести к гибели или в первые сутки от нарушения дыхания или в ближайшие недели от пневмонии и гангрены легких, вызванных переохлаждением. При очень тяжелом алкогольном опьянении больной быстро проходит все предыдущие стадии опьянения (эйфория, возбуждение, наркоз) и впадает в глубокую кому. Различают три стадии коматозного состояния. Поверхностная кома 1: Зрачки сужены с временным расширением при болевом раздражении. Изо рта — резкий запах алкоголя. На вдыхание нашатырного спирта больные отвечают мимической реакцией, защитными движениями рук. Эта стадия алкогольной интоксикации отличается наиболее благоприятным течением и нередко после промывания желудка через зонд больные приходят в сознание. Поверхностная кома 2: отличается выраженной мышечной гипотонией (расслабленностью) при сохраненных рефлексах (сухожильных, зрачковых). На ингаляционное раздражение парами нашатырного спирта реагируют слабо. Эти больные подлежат госпитализации, так как коматозное состояние более длительное и мероприятия по прекращению дальнейшего всасывания алкоголя (промывание желудка через зонд) не сопровождаются быстрым восстановлением сознания. Глубокая кома: характеризуется полным отсутствием рефлекторной деятельности. Зрачки сужены или, при явлениях недостаточности дыхания, расширены. Болевая чувствительность и реакция на раздражение нашатырным спиртом отсутствуют. Надо помнить, что алкогольные интоксикации могут сопровождаться нарушением дыхания из-за западения языка, аспирации слизи и рвотных масс в дыхательные пути, повышенной секреции бронхиальных желез. Нарушения функции сердечно-сосудистой системы сказываются в виде умеренной гипертонии, сменяющейся гипотонией (снижение артериального давления) и выраженной тахикардией в стадии глубокой комы. Распознавание. Алкогольную кому следует различать с инсультом, уремической комой, отравлением морфином и его дериватами. Запах алкоголя изо рта ничего не доказывает, так как возможны сочетанные поражения. Инсульт чаще всего сопровождается параличом половины тела с отклонением глаза в сторону поражения и нистагмом. При этом кома более глубокая, чем алкогольная, и наступает обычно внезапно. При уремии характерен запах аммиака изо рта, зрачки то суживаются до средних размеров, то расширяются. Диурез отсутствует или крайне скуден, в то время как при алкогольной коме диурез наоборот увеличен, нередки рвоты, непроизвольное мочеиспускание и дефекация. Морфинная кома характерна резким сужением зрачка до размеров "булавочной головки", сохраненными сухожильными рефлексами. Ведущим признаком для диагноза в затруднительном случае является определение количества алкоголя в крови, что возможно лишь в условиях специализированного стационара. Алкогольная кома обычно недолга, продолжается лишь несколько часов. Длительность ее более суток в сочетании с резкими нарушениями дыхания является неблагоприятным признаком. Первая помощь. При очень тяжелом состоянии (кома) должна быть энергичной, особенно при нарушении дыхания. При падении артериального давления назначают сердечно-сосудистые средства (кордиамин, эфедрин, строфантин), внутривенно вводят полиглюкин и преднизолон. Главное при лечении интоксикации — прекратить всасывание алкоголя, обильно промывать желудок через зонд. Его также выводят из организма при помощи внутривенного введения гипертонического раствора глюкозы с инсулином; в глубокой коме целесообразно использовать метод форсированного диуреза, витаминотерапию. Аналептики и, в частности, бемефид в стадии тяжелой алкогольной комы противопоказаны. Из рвотных средств - лишь апоморфин подкожно, но и он противопоказан при отсутствии сознания, а также при низком артериальном давлении, сильном общем истощении, что нередко встречается у алкоголиков. Для восстановления сознания применяют также раствор аммиака внутрь (5-10 капель нашатырного спирта на стакан воды). Так как у больного развивается ацидоз ("закисление крови"), то обязательно надо вводить раствор натрия гидрокарбоната в вену или внутрь (2-7 г питьевой соды на прием). Обязательным является согревание больного грелками, особенно при сочетании опьянения с охлаждением. При возбуждении не следует для успокоения больного давать барбитуратов или препаратов группы морфина из-за опасности угнетения дыхания. В таком случае следует ввести аминазин или хлоралгидрат не более 0,2-0,5 г в клизме с крахмальной слизью. Больному необходимо давать горячий крепкий сладкий чай или кофе, содержащийся в этих напитках кофеин способствует стимуляции дыхания, сердечнососудистой системы и пробуждению.
56.профилактика алкоголизма и наркомании.
- методы психологические профилактики алкоголизма и наркомании - это:1) в узком значении - совокупность психологических способов и приемов формирования отрицательного отношения к алкоголю и наркотикам;2) в широком значении - методы формирования такого образа жизни и направленности личности, при коем сводится к минимуму возможность появления тяги к алкоголю и наркотикам. Различаются:1) профилактика первичная - научно обоснованные психологические приемы антинаркотического воспитания;2) профилактика вторичная - методы психологической помощи лицам, злоупотребляющим одурманивающими веществами;3) профилактика третичная - организация психологической поддержки и самоподдержки выздоравливающих от алкоголизма и наркомании. Профилактика первичная содержит мероприятия, направленные на предупреждение причин алкоголизма и наркомании задолго до того, как они могут появиться. Оптимальный период для создания антинаркотических установок - младший и средний возраст. Учитывая психологические особенности этих возрастных групп, разъяснительная работа должна направляться на демифологизацию алкоголя и наркотиков как символов престижа, разрыв ассоциации потребления алкоголя с положительными качествами личности: мужественностью, храбростью, "современностью" и пр. В антинаркотической пропаганде для взрослых нужно в доступной форме сообщать о свойствах наркотизирующих веществ и возможных последствиях употребления, сформировать в общественном сознании альтернативу стилю жизни, включающему потребление алкоголя и наркотиков. На основании опыта установлено, что особенно эффективны не деструктивные методы профилактики, основанные на запугивании и устрашении, а конструктивные - направленные на формирование такой смысловой ориентации личности, для коей алкоголь и наркотики не являются ценностями. Кроме того, выявлена недостаточность сугубо вербальных методов помощи психологической и эффективность деятельностно опосредованных методов воздействия: ролевые игры и дискуссии, формирование внешкольной воспитывающей деятельности, создание клубов по интересам и пр. Профилактика вторичная имеет дело с лицами, употребляющими алкоголь и наркотики. Сюда входят: 1) ранняя диагностика; 2) раскрытие психологического неблагополучия личности, связанного с причинами наркотизации; 3) предложение широкой помощи психологической - беседа клиническая, кабинеты анонимной наркологической и социально-психологической помощи, группы общения, встречи с бывшими алкоголиками и наркоманами, работа с непосредственным окружением и семьей злоупотребляющего, и пр. Профилактика третичная касается помощи больным, выздоравливающим от алкоголизма и наркомании. Этой цели служит образование клубов трезвости, обществ типа "Анонимные алкоголики", организация консультаций психологических для выздоравливающих, и пр. АЛКОГОЛИЗМ ВТОРИЧНЫЙ (алкоголизм симптоматический) - развитие алкоголизма на фоне иного заболевания психического - например шизофрении.АЛКОГОЛИЗМ ХРОНИЧЕСКИЙ - к числу его признаков относятся: 1) снижение количественного контроля; 2) регулярность употребления возрастающих доз спиртного; 3) исчезновение рефлекса рвотного - в ответ на прием высоких доз алкоголя; постоянные мысли об алкоголе; 4) питье в одиночку - вне компании собутыльников; 5) изменение картины опьянения: удлинение стадии возбуждения, расслабление и глубокий сон к концу опьянения.При систематическом приеме алкоголя возможно появление депрессии алкогольной с суицидальными попытками. При алкоголизме хроническом по мере привыкания к алкоголю усугубляются проявления абстиненции, возникает психическая и физическая зависимость от приема алкоголя (болезненная потребность в алкоголизации с целью избежать явлений психического и физического дискомфорта, возникающих при воздержании от алкоголя), постепенно появляются патологические изменения во внутренних органах, нарушения обмена веществ, поражения периферических нервов, функциональные органические изменения в системе нервной центральной. Параллельно нарастает деградация социальная и психическая, появляются эпилепсия алкогольная и психозы алкогольные

SOS - отравление наркотиками и передозировка, причины!
Для начала, давайте определимся, что любое психоактивное вещество - будь то наркотик или алкоголь, само по себе, уже является опасным для организма. Назвать любой наркотик ядом нельзя, хотя бы потому, что многие наркотические вещества первоначально были обнаружены и использовались в качестве лекарственных средств пока не были обнаружены их побочные эффекты, такие как привыкание и синдром отмены. Так, например, кокаин применялся как лекарство от кашля и депрессии, героин был изобретен, как средство заместительной терапии при зависимости от морфина, а метадон считался прекрасным средством для отвыкания от героина.
Но, если любое лекарство Вы начнете употреблять без назначения врача и в больших дозах, Вы столкнетесь с передозировкой. Лекарство станет ядом. Именно передозировка наркотиками является одной из основных опасностей в жизни наркозависимого. Вторая опасность - отравление наркотиками, вернее теми примесями, которые содержат наркотические вещества. И подобные ситуации не редкость.
Те, кто зарабатывает на продаже наркотиков, естественно, стремясь увеличить прибыль и количество товара, добавляют в вещества все подряд. Говорить о какой-либо ответственности перед "потребителями", как Вы понимаете, смешно. В качестве примесей могут использоваться сахар и сахарозаменители, снотворные препараты, аспирин. Намного хуже дела обстоят, когда добавляется тальк, известны случаи добавления крысиного яда и толченого стекла. При том, конечный потребитель может быть уверен в человеке, который ему предлагает или продает наркотик. Примеси могут добавляться на любом этапе длинной цепочки перепродажи. В результате, количество самого вещества не превышает 10-15%, а остальное - неизвестные, возможно, смертельно опасные вещества.
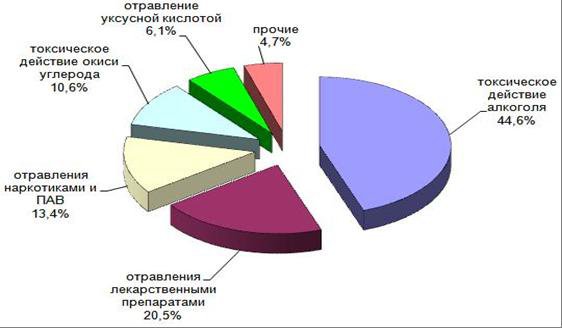
Наибольшую опасность для организма, в плане отравления, представляют следующие вещества:
- при употреблении опиатов - вероятность отравления уксусным ангидридом чрезвычайно высока. Это может привести к токсическому гепатиту, воспалению почек и, даже, их потере.
- тальк, вернее его частицы, будучи добавленными в героин, могут вызвать множественные разрушения во всех органах и системах организма
- марганец, который используют при изготовлении первитина (наркотика на основе эфедрина), является сильнейшим ядом
Химический состав современных наркотиков, таких, как соли или курительные смеси (спайсы), постоянно меняется, что затрудняет не только выявление самого наркотического опьянения, но и делает задачу врачей, при отравлении наркотиками, сложно выполнимой. Именно поэтому по статистике более 13% всех отравлений приходится на наркотики.
Помощь при отравлении наркотиками, симптомы
Про помощь при отравлении наркотиками следует сказать отдельно. Для того, чтобы понять, что Ваш близкий человек нуждается в помощи, необходимо ориентироваться в симптомах отравления наркотиками. Независимо от вида употребляемых веществ явными признаками интоксикации являются:
- Резкое побледнение (покраснение) кожных покровов
- Нарушение сознания
- Бред, бессвязная речь
- Нарушение координации движений
- Вялость, сонливость
- Повышенная агрессивность, перевозбуждение, скачка идей, неспособность находиться на одном месте
- Сильно расширенные зрачки (не реагируют на свет)
- Сильно суженные зрачки (не реагируют на свет)
- Сильное повышение давления или его резкое снижение
- Нарушение дыхания (поверхностное, не получается вдохнуть и т.д.)
- Многократная рвота
- Резкая боль в области желудка
- Сильная головная боль, пульсация крови в ушах.
Если Вы сами употребляете наркотики, то будьте внимательны, любой из перечисленных симптомов может говорить о нарастании явлений интоксикации, т.е. отравления организма наркотиком или содержащимися в нем примесями. Ни в коем случае не засыпайте, если появляется такое желание. Пощипайте себя, не садитесь и не ложитесь. Как можно скорее обратитесь в наркологическую клинику.
Помощь при отравлении наркотиками или при передозировке наркотика, оказывается, как правило, медиками из бригады скорой помощи, либо в отделении токсикологии ближайшей больницы. Для этого Вы можете воспользоваться услугами:
Помочь самостоятельно зависимому при отравлении ПАВ (психоактивными веществами) практически невозможно, так как для этого необходимы не только препараты, но и специальное оборудование. Поэтому, чем скорее Вы вызовете скорую помощь, тем больше шансов у Вас или Вашего близкого выйти из этого отравления или передозировки с минимальными потерями.
Чем опасна передозировка наркотиками?
Передозировка наркотиками в большинстве случаев приводит к смертельному исходу, в лучшем случае - к инвалидности:
- передозировка опиатов приводит к угнетению дыхания, впадению в кому и смерти. Также возможно возникновение острой сердечной и почечной недостаточности.
- передозировка стимуляторов опасна кровоизлиянием в мозг, развитием острого психоза, необратимыми повреждениями головного мозга
- передозировка галлюциногенов опасна развитием острого психоза, который, перейдя в психическое заболевание, уже не даст зависимому вернуться к адекватному состоянию.
- происходит потеря рассудка, развивается слабоумие.
Конечно, лучше предупредить болезнь, чем лечить. Но если это уже случилось и Вы или Ваш близкий человек употребляете наркотики, помните, что возможность оказать медицинскую помощь в случае отравления и передозировки наркотика затрудняется отсутствием у врача информации об употреблении. Другими словами, доктор может и не понимать, что с Вами. Соответственно, не сможет оказать помощь. А счет может идти не на часы, а на минуты. Сообщите доктору достоверную информацию, сообщите все о симптомах, скорости их развития, последовательности. Ничего не утаивать - это, часто, единственный шанс пациента выжить.
Чтобы избежать подобных последствий и не рисковать жизнью, пройдите курс лечения наркомании. Любая наркозависимость излечима, вопрос лишь во времени и желании.
Отравления наркотическими веществами происходят при передозировке наркотика. При употреблении наркотических веществ они, воздействуя на рецепторы нейронов, нарушают работу центральной нервной системы, при этом вызывая центральные и периферические негативные эффекты
Причины
Отравление наркотиками развивается в ответ на прием веществ галлюциногенного типа (ЛСД, мескалин, лизергин, гашиш), опиатов (морфин, героин, кодеин), прием нейролептиков (фенотиазин, препараты бутирофенального происхождения), транквилизаторов (сибазон, оксилидин), психостимуляторов (амфетамин, метамфеамин), антидепрессантов (амитриптилин, флуоксетин).
Симптомы
При начальном наркотическом отравлении проявляемые симптомы соответствуют желаемому эффекту от наркотиков, поэтому не вызывают никакой тревоги у самого наркомана и его окружения. Нарушается координация движения и появляется чувство эйфории. По мере того, как токсический эффект в организме нарастает, у наркоманов появляются симптомы отравления наркотиками, такие как вялость, повышенная сонливость с переходом в состояние комы.
Из-за воздействия опиатов на дыхательный центр у коматозных пациентов могут наблюдаться нарушения дыхательных функций, частота дыхания уменьшается. Исключением, когда апноэ может развиваться и при сознательном состоянии, являются отравления кодеином. Также симптомы передозировки наркотиками включают ацидоз, экзотоксический шок, отек мозга, часто резко повышается давление, а затем происходит его резкое падение - коллапс.
Отравление наркотическими веществами опиатного происхождения приводят к таким последствиям как:
Диагностика
Диагностика отравлений наркотическими веществами основана на внешнем осмотре пациента для выявления следующих признаков:
- Апноэ;
- Ярко выраженный миоз (сужение зрачка);
- Следы введения инъекций различной давности;
- Повышенная частота дыхания;
- Проба с налоксоном – состояние пациента улучшается при введении налоксона.
Лечение
Учитывая патогенез и симптомы отравления наркотиками, для лечения необходимо сочетать такие мероприятия:
- вентиляция легких;
- инъекционное введение налоксона, при его отсутствии – кордиамина;
- введение адреномиметиков, чтобы снизить артериальное давление;
- промывание желудка, форсированный диурез;
- дегидратационная терапия;
- ощелачивание крови;
- введение антибиотиков (для предупреждения сепсиса).
Во время проведения лечения и диагностики врачу, проводящему операции необходимо одевать резиновые перчатки, интубация проводится в защитных очках. Контроль дыхания пациента проводится до того, пока сознание полностью не восстановится.
Передозировка наркотиками требует срочного оказания первой помощи. При употреблении большого количества наркотика могут произойти непоправимые последствия вплоть до летального исхода. Признаки передозировки наркотиками могут отличаться в зависимости от вида наркотического вещества. Первая помощь при передозировке наркотиков зависит от способа введения наркотика и его вида.
возникают такие симптомы как возбуждение, учащение ритма сердца, боли в сердце, дезориентация во времени и пространстве, затруднение речи, мышечные судороги, озноб или, наоборот, жар.
Что делать: желательно быстрее, сразу же после употребления галлюциногенных препаратов, дать пациенту выпить активированного угля или же спровоцировать рвоту.
возникают такие симптомы как недержание языка во рту, тремор конечностей, головокружения, повышенная сонливость, слюноотделение. При остром отравлении данными препаратами может резко упасть артериальное давление и развиться коматозное состояние, снижается температура тела, дыхание становится прерывистым.
Что делать: вызвать рвоту, дать больному принять магния сульфат, уложить на бок и укутать в одеяло.
возникает такая симптоматика: онемение тела, потемнение в глазах, сонливость, снижение артериального давления, мышечная слабость. Часто повышается температура тела. В тяжелых случаях может развиться коматозное состояние или эпилептический припадок.
Что делать: необходимо вызвать у пациента рвоту, дать принять магния сульфат, уложить на бок и укутать в одеяло.
возникает такая симптоматика: судороги, учащение пульса, сильное возбуждение, повышение температуры тела и артериального давления, одышка. В тяжелом случае отравления наблюдаются нарушение в работе сердца, потеря сознания, появляется кровь в моче.
Что делать: промыть пациенту желудок, дать принять активированный уголь, очистить кишечник, используя клизму.
возникают такие симптомы как усталость, нарушение координации движений, бред, учащение сердцебиение, судороги, угнетение дыхание. Передозировка антидепрессантами очень опасна и представляет угрозу для жизни человека.
Что делать: вызвать рвоту, дать пациенту принять магния сульфат, уложить на бок и укутать.
Перед оказанием пациенту первой помощи необходимо вызвать скорую помощь.
Какой врач лечит Отравление наркотиками и галлюциногенами
Употребление определенных веществ, способных изменять психическое состояние человека, практиковалось с древнейших времен. В разные эпохи у различных народов имелись свои предпочтения в выборе таких веществ, сегодня получивших название психоактивных (ПАВ)
Употребление определенных веществ, способных изменять психическое состояние человека, практиковалось с древнейших времен. В разные эпохи у различных народов имелись свои предпочтения в выборе таких веществ, сегодня получивших название психоактивных (ПАВ). Во всем мире, и наша страна не является исключением, употребление ПАВ (в ряде случаев при злоупотреблении разрешенными веществами — алкоголем, табаком, чаем, кофе и т. д.) остается острой и значимой проблемой.
Период эпизодического употребления ПАВ, по своей сути, представляет серию острых интоксикаций (отравлений), постепенно перетекающих в интоксикацию хроническую (табл. 1). Абсолютно предсказуемо, что в ряде случаев возможны тяжелые формы отравлений ПАВ, как правило — острых. Симптомы и тяжесть течения острых отравлений ПАВ напрямую зависят от вида, токсичности и дозы яда. Обычно при таких отравлениях требуются немедленная медицинская помощь и госпитализация в стационар токсикологического или реанимационного профиля.
В основе классификации всех острых отравлений (в том числе ПАВ) лежат нозологический, патогенетический и клинический принципы (рис. 1).
Нозологическая (этиологическая) классификация основана на названиях отдельных химических препаратов (кокаин), группы родственных веществ (опиаты) или целого вида химических соединений, одинаковых по происхождению (например, растительные или синтетические).
Перечень наркотических средств, психотропных веществ и их прекурсоров, подлежащих контролю в РФ, приведен в таблице 2.
Таким образом, на современном этапе можно выделить 2 трактовки изучаемого явления: соматоневрологический, или общепатологический (терапевтический, неврологический, токсикологический), подход, согласно которому отравление рассматривается как интоксикация, наносящая вред всем органам и системам организма; психопатологический, или ментальный (психиатрический, наркологический), подход, когда то же явление рассматривается как опьянение.
Клиническая диагностика острых отравлений ПАВ основана на данных анамнеза и изучении клинической картины заболевания с применением лабораторных и инструментальных методов обследования больного. Последовательность оказания догоспитальной медицинской помощи пациентам с острыми отравлениями ПАВ схематично представлена на рисунках 2–4.
Чтобы быстрее обследовать больного и скорее приступить к лечебным мероприятиям, осмотр рекомендуется осуществлять в 3 этапа (рис. 4).
Отправной точкой для диагностики являются следующие симптомы доконтактной визуальной оценки состояния больного: размер зрачка, уровень изменения сознания, состояние кожных покровов и слизистых оболочек.
Исходя из ширины зрачка, отравления разделяют на условные группы: сужение зрачка — миоз; расширение — мидриаз; условная норма — без четкого изменения диаметра зрачка. Таким образом, предлагается начальный, отправной симптом.
Необходимо помнить, что в процессе развития отравления по мере углубления коматозного состояния и присоединения возможных осложнений перечисленные клинические критерии (в частности, диаметр зрачка) могут изменяться.
Например, возникшую в результате приема психоактивных веществ кому разделяют на осложненную и неосложненную. Неосложненная кома характеризуется непосредственным угнетающим влиянием токсического вещества на ткань мозга. Под осложненной комой чаще всего подразумевают присоединение токсического отека мозга, развивающегося по 2 механизмам: гидратация ткани мозга, за счет разности концентрации токсического вещества в нейронах и в окружающем пространстве; нарушение регионарного кровотока с образованием тромбов в микроциркуляторном русле в рамках ДВС-синдрома.
Таким образом, кома с отеком мозга может несколько изменять симптоматику, что объясняет некоторую вариабельность отдельных симптомов. Однако для обсуждения отдельных вариантов нужно хорошо представлять себе базовый симптомокомплекс.
После оценки состояния зрачка определяется уровень изменения сознания (угнетение или возбуждение). Особое внимание требуется уделить наличию судорог, как предвестников комы.
Для диагностики возможного эксикоза (что особо важно при отравлении стимуляторами ЦНС) и проведения дифференциального диагноза с патологией нетоксического характера надо оценить состояние слизистых оболочек и кожных покровов (сморщенная кожа, сухость слизистых оболочек ротовой полости и языка, сниженный тургор и т. д.).
Выявленная тетрада основных симптомов (оценка состояния зрачка, сознания, кожи и слизистых, а также наличие судороги) позволяет предварительно предположить отравление веществами, которые можно разделить на следующие группы: миоз с угнетением сознания (табл. 4) — опиаты, этанол; барбитураты и бензодиазепины; мидриаз с возбуждением (табл. 5) — кокаин, гашиш, амфетамин и его производные, ЛСД, грибы-галлюциногены; без четкого изменения диаметра зрачка и возбуждения (табл. 6) — фенциклидин.
При анализе клинической картины отравления психоактивными веществами важно выявить еще 8 симптомов (табл. 4–6).
На догоспитальном этапе лабораторная диагностика обычно ограничивается взятием биосред (надо указать время взятия биосред и данные пострадавшего) и полуколичественной оценкой уровня гликемии, глюкозурии, кетонурии. Вещественные доказательства (жидкости в бутылках, упаковки из-под лекарств, записки) необходимо собрать, так как они имеют не только медицинскую, но и юридическую ценность. При подозрении на острое отравление наркотическими веществами значительно облегчить диагностику могут иммунохроматографические экспресс-тесты на наличие ряда таких веществ в моче или слюне.
При проведении анализа следует надевать одноразовые резиновые или пластиковые перчатки, так как исследуемые образцы мочи могут содержать возбудителей инфекций.
Техника проведения анализа следующая. В чистую сухую емкость помещают исследуемый образец мочи таким образом, чтобы уровень ее не превышал 1-1,5 см. Затем вскрывают упаковку полоски (разорвать вдоль прорези), а извлеченную полоску погружают вертикально тем концом, на котором обозначены стрелки, в мочу до уровня ограничительной линии на 30–60 с. Извлеченную из мочи тест-полоску следует положить на ровную, чистую, сухую поверхность и по истечении 5 мин визуально оценить результат реакции.
Интерпретация исследования крайне проста, выявление 2 параллельных розовых полос свидетельствует об отрицательном анализе, выявление же только одной розовой полосы в контрольной зоне подтверждает положительный результат.
При отсутствии полос в течение 5 мин пробу следует повторить с помощью новой полоски.
Возможности экспресс-тестов отражены на упаковке. Каждая полоска позволяет определить в моче наличие одного ПАВ. Например, положительную реакцию при тестировании дают: при определении опиатов и/или их метаболитов — родственные морфину соединения: этилморфин, гидроморфон, мерперидин, морфин-3-глюкуронид, героин. При помощи данной методики можно выявлять оговариваемую концентрацию иных наркотических веществ, их метаболиты, а также структурно-родственные соединения таких средств, как метадон, барбитураты, бензодиазепины, каннабиноиды, РСР, амфетамины и др.
В тех случаях, когда не представляется возможным точно определить наименование вещества, вызвавшего острое отравление, диагноз ставят на основании ведущего клинического синдрома, представленного в таблице 7.
Последовательность лечебных мероприятий при острых отравлениях (в том числе ПАВ) схематично представлена на рисунке 5.
Промывание желудка через зонд наиболее эффективно в первый час отравления, поэтому если больного невозможно сразу же госпитализировать, эту процедуру производят на месте отравления.
Для предотвращения аспирации рвотных масс в дыхательные пути и предупреждения повреждения легких промывание желудка проводят после предварительной интубации трахеи трубкой с раздувной манжеткой. Больным, находящимся в бессознательном состоянии (например, при тяжелых отравлениях снотворными препаратами), промывания повторяют 2–3 раза в течение первых суток с момента отравления. Это необходимо, поскольку при коме резко замедляется всасывание токсического агента, и в желудочно-кишечном тракте обычно депонируется значительное количество невсосавшегося вещества. Кроме того, некоторые вещества (морфин, бензодиазепины) выделяются слизистыми оболочками желудка, а затем вновь всасываются. Наконец, находящиеся в складках слизистых оболочек желудка таблетированные лекарственные препараты могут не растворяться в течение длительного времени.
После промывания в качестве слабительного средства с целью ускорения выделения содержимого кишечника в желудок вводят 100–150 мл 30% раствора сульфата натрия или сульфата магния (при отравлениях водорастворимыми ядами) либо 100 мл вазелинового масла (при отравлениях жирорастворимыми ядами).
Адсорбцию находящихся в желудочно-кишечном тракте ТВ проводят активированным углем внутрь. Взвесью активированного угля (2–4 столовые ложки на 250–400 мл воды) промывают желудок, уголь вводят через зонд до и после промывания в виде кашицы (1 столовую ложку порошка или 5–10 таблеток — 50–100 мг активированного угля растворяют в 5–10 мл воды). Возможна очистительная клизма.
Если ТВ были введены в полость организма, их также промывают прохладной водой или сорбентами с помощью клизмы или спринцевания.
Для удаления из организма всосавшегося яда уже на догоспитальном этапе проводят детоксикацию организма. Основной метод детоксикации — форсирование диуреза, включающего 3 этапа: предварительную водную нагрузку; внутривенное введение мочегонных средств; заместительное введение растворов электролитов.
Параллельно определяют: почасовой диурез путем постановки мочевого катетера; концентрацию ТВ в крови и моче; содержание электролитов в крови; гематокрит (соотношение форменных элементов и плазмы крови).
Противоядия (антидоты) рекомендуется использовать как можно раньше, поскольку они непосредственно влияют на действие и метаболизм попавшего в организм ТВ, его депонирование или выведение и тем самым ослабляют действие яда.
Выделяют 4 группы специфических противоядий, из которых для купирования отравлений ПАВ обычно применяют лишь 2 первых: химические (токсикотропные); фармакологические (симптоматические); биохимические (токсикокинетические); антитоксические иммунопрепараты.
В основе действия фармакологических противоядий лежит фармакологический антагонизм веществ (например, аминостигмина и атропина или других холинолитиков, налоксона и опиатов, флумазенила и бензодиазепинов).
Таким образом, именно фармакологические антидоты составляют наиболее значимую группу медикаментозных препаратов для лечения острых отравлений ПАВ, из которых наибольшего внимания требуют налоксон, флумазенил, а также аминостигмин и ему подобные средства.
Налоксон (наркан, нарканти) — полный антагонист опиатных рецепторов. Выпускается в ампулах по 1 мл раствора — 0,04% (0,4 мг/мл), 0,1% (1 мг/мл), а также для новорожденных — 0,002% (0,02 мг/мл). Препарат вытесняет опиаты из специфичных рецепторов, быстро восстанавливает угнетенное дыхание и сознание и поэтому особо показан на догоспитальном этапе даже при невозможности интубации трахеи и искусственной вентиляции легких. Предпочтительнее (для достижения мгновенного эффекта) вводить налоксон внутривенно струйно, на изотоническом растворе хлорида натрия (однако возможно раздельное или комбинированное его введение — подкожное, внутримышечное или эндотрахеальное) в начальной дозе 0,4–0,8 мг. Затем дозу подбирают методом титрования, максимальная доза налоксона — 10 мг.
Продолжительность антагонистического действия налоксона составляет 30–45 мин, поэтому при ухудшении состояния может потребоваться его дополнительное введение. В ряде случаев после достижения терапевтического эффекта целесообразно закрепить результат внутримышечным или внутривенным капельным введением дополнительной дозы 0,4 мг.
При длительном пребывании больного в состоянии тяжелой гипоксии или возможной аспирации (признаки рвоты), а также введении налоксона можно получить нежелательный эффект в виде выраженного психомоторного возбуждения и отека легких через 30–60 мин. Поэтому в таких случаях введению налоксона должны предшествовать интубация трахеи (после премедикации атропином) и искусственная вентиляция легких.
Если введение налоксона обеспечивает улучшение или восстановление самостоятельного дыхания и повышение уровня сознания, это свидетельствует об отравлении ПАВ (героином, алкоголем, фенциклидином, есть литературные сведения об эффективности при отравлении барбитуратами и даже бензодиазепинами). Скорее всего, этот список неокончательный. Отсутствие эффекта от введения налоксона дает основание искать другую причину угнетения сознания и дыхания или сопутствующую патологию.
Флумазенил (анексат, мазикон, ромазикон) — антагонист бензодиазепиновых рецепторов — применяется у больных с тяжелым отравлением препаратами бензодиазепинового ряда. Антидот выпускается в виде 0,01% раствора (0,1 мг/мл) и вводится внутривенно струйно в дозе 0,3–0,5 мг на изотоническом растворе натрия хлорида; при отсутствии положительного эффекта (восстановление сознания) в течение нескольких минут введение можно повторить в той же дозе. Специфичность действия позволяет использовать анексат с дифференциально-диагностической целью. Максимальная разовая доза составляет 2 мг. Противопоказаниями для использования препарата являются сочетанные отравления бензодиазепиновыми производными и трициклическими антидепрессантами, а также случаи передозировки бензодиазепинов у больных эпилепсией.
При отравлениях, вызванных ПАВ с холинолитическим действием (к которым относятся нейролептики, трициклические антидепрессанты, антигистаминные), в качестве антидота применяют ряд антихолинэстеразных средств, предшественником которых является всем хорошо известный физостигмин (эзерин). К таким противоядиям относятся галантамин и аминостигмин.
Галантамина гидробромид (нивалин) является препаратом короткого действия, применяется в виде 0,5% раствора и вводится внутривенно по 4–8 мл.
Аминостигмин — антидот длительного действия — вводится внутримышечно по 1-2 мл в виде 0,1% раствора.
Первые 2 антидота (налоксон и флумазенил) используются в схеме лечения коматозных состояний (рис. 6).
Таким образом, применение фармакологических противоядий на догоспитальном этапе является важным и необходимым лечебно-диагностическим мероприятием, позволяющим повысить качество оказания неотложной помощи, сократить число выездов бригад СМП и госпитализаций.
По вопросам литературы обращайтесь в редакцию.
В. Г. Москвичев, кандидат медицинских наук
И. В. Духанина, кандидат медицинских наук
А. Л. Верткин, доктор медицинских наук, профессор
МГМСУ, ННПОСМП, Москва
Читайте также:


