![]()
Читайте на Mountain.RU:
Все инфекционные поражения желудочно-кишечного тракта характеризуются общими патофизиологическими механизмами. В основе лежат следующие моменты: повреждение стенки кишки микробными ядами; увеличение вследствие этого проницаемости кишечной стенки для жидкости и электролитов, поступающих в просвет ЖКТ и одновременное нарушение всасывания, и, как итог всего этого, обезвоживание и потеря калия; общая интоксикация (лихорадка, тахикардия, слабость и т.п.) как следствие общей воспалительной реакции организма на повреждение кишки. В крайне тяжелых случаях возможно прямое поступление микробов в кровь и развитие сепсиса за счет нарушения целостности клеточных оболочек, защищающих в нормальных условиях организм от агрессивной кишечной среды.
Теперь условная классификация. В практике врача-инфекциониста выделяют два принципиальных варианта течения острых желудочно-кишечных заболеваний: пищевую токсикоинфекцию и инфекционные заболевания ЖКТ. Звучит очень похоже, так в чем же разница и важно ли для нас это различие? Ответ – в нижеследующих описаниях.
Пищевая токсикоинфекция – симптомокомплекс, возникающий вследствие поражения кишечника продуктами распада микроорганизмов (как правило стафилококков), содержащихся в неправильно хранящихся продуктах. Наиболее типичен сценарий возникновения поносов после употребления домашних бутербродов, курицы и пр. во время двух-трехсуточной поездки в горы в поезде. Принципиальный момент, определяющий развитие заболевания – то, что микробы гибнут при попадании в кишечник, поэтому на стенку кишечника воздействуют продукты их распада, количество которых конечно. Таким образом, течение заболевания является самоограниченным, т.е. после эвакуации из просвета ЖКТ этих самых “обломков микробов” состояние кишечной стенки начинает нормализоваться. Этот же механизм лежит в основе массовых недомоганий на следующий день после праздников, по типу “мне этот салат сразу показался подозрительным”. В картине заболевания преобладают понос, неотчетливые боли в животе и, иногда, симптомы обезвоживания. Признаки интоксикации невыражены, повышения температуры довольно редки и, как правило, незначительны. Стул мягкий, иногда даже жидкий, но сохраняющий в принципе нормальный цвет и вид, без всяких слизистых или кровянистых прожилок.
Инфекционные заболевания ЖКТ вызываются болезнетворными микрорганизмами, живущими и размножающимися в кишке, такими, как сальмонеллы, шигеллы , холерные вибрионы и пр. В процессе жизнедеятельности все эти микробы выделяют токсины, которые и поражают стенку кишечника. Поскольку желудочно-кишечный тракт человека представляет собой прекрасную среду обитания для этих тварей, подобные инфекции сами не проходят и характеризуются тенденцией к прогрессированию. Понос носит гораздо более мучительный и затяжной характер, чем при токсикоинфекциях, проявления интоксикации типичны, обезвоживание прогрессирует и может в отдельных случаях представлять угрозу для жизни (в частности, именно обезвоживание является основной причиной смерти при холере). Стул жидкий, очень частый, иногда непрерывный, неестественного желтого или зеленоватого цвета, с прожилками крови и слизи, иногда состоит из одной слизи (“рисовый отвар”). Нередки тенезмы – мучительные ложные позывы к дефекации. Важное примечание: следует отличать прожилки темной крови от свежей алой крови на поверхности каловых масс – последнее свидетельствует о травме заднего прохода при неоднократной дефекации, а не о поражении вышележащих отделов кишки.
Итак, очевидно, что разница в этиологии и течении заболевания обуславливает и разницу в лечебной тактике. Ключевой вопрос: кормить ли больного антимикробными средствами? Действительно, устаревшая, но, к сожалению, чрезвычайно живучая, манера глотать, чуть что, фталазол или, еще того хуже, левомицетин, может привести к самостоятельным осложнениям там, где антибиотики вообще не были нужны, разрушая нормальную микрофлору кишки.
Лечение пищевой токсикоинфекции присенения антибактериальных средств не требует ввиду отсутствия субстрата – живых микробов. Рискну предположить, что под эту категорию подпадают до 95% всех банальных поносов, сделавших фталазол третьим по популярности предметом в походной аптеке после фляжки со спиртом и бактерицидного пластыря. Более того, к симптоматическому лечению подобных расстройств тоже следует подходить взвешенно. Как говаривала моя заведующая в Петербурге, доктор с колоссальными опытом и мудростью: “Только не надо подавлять понос, эту важнейшую защитную реакцию организма!” . Это, конечно, легкое преувеличение, но если есть возможность посидеть на горшке вместо того, чтобы глотать таблетки - это ускорит полное выздоровление без каких-либо побочных эффектов. На практике, однако, ситуация бывает гораздо напряженней: вышел из поезда, держась за живот, а тут уже пора в машину и дальше, в горы. Какое уж тут посидеть! Вот здесь и нужно симптоматическое лечение. Задачи – затормозить моторику кишки, уредив или остановив диарею, справиться с обезвоживанием и уменьшить боль и дискомфорт в животе. С первой задачей отлично справляется лоперамид (имодиум). Это революционизировавшее жизнь путешественников лекарство – герой многочисленных мифов о его чудодейственной силе, хотя, в действительности, его эффект сугубо симптоматичен, а не лечебен. Имодиум замедляет моторику кишки посредством селективного воздействия на опиатные (морфинные) рецепторы ЖКТ, жмет, фигурально выражаясь, на тормоз. Тот факт, что, по всеобщему опыту имодиум радикально помогает, свидетельствует лишь о том, что в большинстве случаев мы имеем дело с токсикоинфекцией, живых микробов в кишке нет, и заболевание является самоограниченным. Доза лоперамида на прием – стандартная таблетка или капсула, 2мг. Прием можно повторять через 2-3 часа, максимальная суточная доза – 16 мг, но в этом, как правило, нет необходимости. Кстати, как и для большинства других лекарств в аптеках есть не только относительно дорогой имодиум, но и более дешевые отечественные, индийские или восточноевропейские аналоги. С обезвоживанием все довольно понятно – пить надо побольше, агрессивных жидкостей, типа крепкого чая или кофе следует избегать, обволакивающее питье, вроде киселя или рисового отвара (в реальной походной ситуации как-то сомнительно) дает дополнительно некоторый обезболивающий эффект, защищая раздраженную стенку ЖКТ от кишечного содержимого. Этим же эффектом обладают и антацидные средства . всякие альмагели, фосфалюгели и пр. Если не тяжело, можно включить их в аптеку. Обволакивающий, вяжущий и “закрепляющий” эффект имеют также содержащие висмут жевательные таблетки “Десмол”, которые весят значительно меньше. Не пугайтесь, если через день-два после приема десмола стул будет неестественно серо-черным – это висмут, а не свернувшаяся кровь. Указания по применению всех этих безрецептурных средств есть на упаковках.
В то время как этиотропное лечение токсикоинфекций не показано, есть группа патогенетических средств с простым и эффективным механизмом действия. Я имею в виду адсорбенты – простой активированный уголь или модную “Смекту”. Поглощая токсины, они способствуют уменьшению поражения кишечной стенки, ускоряя выздоровление. Их стоит принимать даже тогда, когда без симптоматических средств можно обойтись, пересидев заболевание.
Все вышеперечисленные воздействия нужны и при лечении инфекционных поражений ЖКТ, настоящих дизентерий и сальмонеллезов. Учитывая большую выраженность симптомов, значительный риск обезвоживания и, нередко, серьезные боли, симптоматические средства, в особенности лоперамид, следует применять без сомнений. Также не стоит скупиться на адсорбенты. Краеугольным камнем лечения, однако, являются антибиотики. Рекомендаций по выбору антибактериальных средств масса. Классическими препаратами являются фталазол и фуразолидон, однако современные источники рекомендуют фторхинолоновые антибиотики (ципрофлоксацин, таривид и др.). Такой выбор представляется логичным по нескольким причинам: а) масса микробов давно нечувствительна к классическим средствам; б) ситуация в автономных условиях несколько более остра, чем дома, поэтому хочется иметь средство с гарантированным эффектом, не тратя времени на терапевтические эксперименты; и в) сильнодействующий антибиотик в аптеке в любом случае необходим, так что можно уменьшить таким образом количество таблеток и типичную для самодеятельных аптек энтропию. Я рекомендую ципрофлоксацин (цифран, ципролет, ципробай), доза - 500 мг 2 раза/сут. Длительность антибиотикотерапии по рекомендации ВОЗ при неосложненном течении заболевания (т.е., когда от лечения есть эффект) – 3 суток. При более тяжелом течении курс антибиотикотерапии придется удлинить, но в этом случае больной должен быть эвакуирован, и за лечение будут отвечать профессиональные медики. Два слова о левомицетине: это вреднейшее лекарство с грубыми и частыми побочными эффектами, показания к применению которого в настоящее время ограничены небольшим количеством бактериологически диагносцированных инфекций. Назначение этого препарата без таких показаний, особенно детям и подросткам, граничит с преступлением, и я не преувеличиваю! Так что забудьте, что вам советовала 50-летняя участковая, когда вы были маленьким.
Пищевые токсикоинфекции проходят быстро, и показанием к эвакуации не являются. При наличии эффекта от лечения можно также попытаться вылечить самим и настоящую инфекцию, однако учитывая, что подобные заболевания возникают, как правило, вблизи населенных пунктов, отходить от оных я бы не рекомендовал. Если дело пойдет на поправку – можно продолжать, если же состояние будет ухудшаться – тащите больного в стационар. Немаловажным фактором в принятии подобного решения является также степень доверия местной медицине – где-нибудь в Индии инфекционная лечебница может быть в сто раз грязней палатки. При лечении больного с инфекцией ЖКТ необходимо соблюдать строжайшие гигиенические меры – постоянное мытье рук, отдельная посуда, и пр. Думаю, всем очевидно, что гигиенические предосторожности, в особенности обеззараживание воды (кипячением или химическими средствами) являются и наиболее надежным способом предупредить заболевание.
Я не рассматриваю в этой статье гепатит А, который также может проявляться поносом и болями в животе, потому что это заболевание относительно нечастое, и развивающееся долго. Это означает, что попив гепатитной воды в горах вы заболеете уже дома. Однако в районах с значительным распространением гепатита А (Средняя Азия, Индия, Пакистан, Непал) следует быть особенно внимательным к обеззараживанию воды, а также взвесить возможность вакцинации (если она доступна) перед путешествием.
Вдумчивый читатель спросит: а как же амебная дизентерия, бывает ведь и такое? Бывает, но как правило все в тех же экзотических районах, и в первую очередь не в “нашей” Азии, а в Индии. Это заболевание – тяжелая инфекция ЖКТ, вызываемая простейшим, амебой. Характеризуется тяжелым кровавым поносом и выраженной интоксикацией. Лечение начинают с метронидазола (трихопола) 750 мг 3 р/сут, поэтому, направляясь в гималайскую экспедицию, а в особенности на треккинг на небольших высотах, в “населенке”, следует включить это средство в аптеку. Первейшей рекомендацией, однако, является стерилизация воды – при достаточном к этому внимании заполучить эту самую амебу не так и легко.
Основным выводом, который я бы хотел внушить вам, уважаемые читатели, является следующее: большинство “расстройств желудка” представляют собой пищевые токсикоинфекции и не требуют применения антибактериальных средств. Вред, который можно нанести антибиотиками, значительно тяжелее короткого дискомфорта, который, к тому же, поддается симптоматическому лечению. Поэтому не стреляйте из пушки по воробьям, не ешьте подозрительных продуктов, не пейте сырой воды в населенной местности и – оставайтесь здоровы! В следующий раз обсудим неинфекционные, в первую очередь хирургические, заболевания органов брюшной полости.
С пищевым отравлением большинство людей уже знакомы. Пищевые отравления – это болезни, которые возникают при употреблении пищи и напитков, что содержат токсичные вещества (отравление грибами и т. п) или патогенные микроорганизмы (в частности, ботулизм).
Особенно легко можно отравиться фруктами, овощами, мясом, грибами и другими продуктами.
В разгар сезона овощей и фруктов Здоровье 24 советует обратить внимание на основные причины, симптомы и первую помощь при пищевом отравлении.
Пищевое отравление: причины
Микробы, попадая в ЖКТ, начинают синтезировать токсины, которые вызывают ряд неприятных симптомов. Также вредные микроорганизмы могут попадать в желудок во время приема пищи через грязные руки.
Пищевые отравления классифицируют на: инфекционные (возбудителями являются бактерии, вирусы и простейшие) и неинфекционные (токсические, возникающие вследствие попадания в организм токсинов, ядов через потребление ядовитых трав, ягод, грибов и т. п.).
Продукты, которые чаще всего провоцируют пищевое отравление:
1. Ягоды, овощи и фрукты могут представлять угрозу для организма, если их подсыпали пестицидами (химикаты, используемые в сельском хозяйстве, садоводстве для борьбы с вредителями). Также болезнетворные микробы могут появляться во время ненадлежащего хранения плодов – на складе с большой влажностью, при неправильной температуре хранения.
2. Потребление испорченной или отравленной рыбы вам может стоить даже жизни. Особенно это касается процесса копчения, во время которого могли быть нарушены технологии.
Что такое ботулизм – видео
3. Мясо может быть опасным, если не соблюдаете правила хранения продукта. И не забывайте, что легкая тепловая обработка не поможет уничтожить микробы.
4. Есть такие бактерии, которые могут развиваться в безвоздушном пространстве – консервах. Если нарушить процесс консервирования мяса, рыбы, овощей и прочего – это может вызвать очень серьезное отравление. И одно из них – то же смертельное заболевание ботулизм.
Если есть признаки вздутия крышки/банки или внутренняя поверхность покрыта пятнами ржавчины – не рискуйте жизнью, а выбросьте продукт в мусор.
5. Отравления вызывают как ядовитые грибы, так и съедобные, которые могли произрастать в неблагоприятной экологической среде. Грибы могут вызвать серьезную интоксикацию, ведь они, как губка, впитывают различные соединения, в том числе и яды, химикаты, тяжелые металлы, радионуклиды и канцерогены.
Что делать, если вы отравились грибами – видео
6. При хранении молока и других молочных продуктов без холодильника в них размножается стафилококк. В частности, золотистый стафилококк вызывает такие гнойные заражения, как абсцесс, пневмонию и прочее.
7. Просроченные и недоброкачественные продукты промышленного производства нельзя покупать с поврежденной упаковкой. Это первый признак того, что этот продукт может получить пищевое отравление.
![]()
Продукты, которые чаще всего провоцируют пищевое отравление
Пищевое отравление: основные симптомы
Основными признаками пищевого отравления являются:
- небольшой инкубационный период – от 1 до 6 часов;
- быстрое развитие болезни;
- массовость поражения – симптомы отравления у всех, кто потреблял продукт.
– высокая температура;
– снижение или отсутствие аппетита;
– астения;
– диарея;
– боль в животе;
– вздутие живота;
– тошнота и рвота;
– холодный липкий пот;
– низкое давление;
– учащенное сердцебиение.
Отравление также может вызвать:
- нарушение зрения или полную его потерю;
- снижение тонуса мышц;
- повышенное слюноотделение;
- поражение головного мозга (галлюцинации, бред, кома);
- поражение периферической нервной системы (параличи и тому подобное).
Когда необходимо вызывать "скорую"
Острые симптомы пищевого отравления развиваются в короткий промежуток времени. В медучреждение немедленно необходимо обращаться, если отравление получил ребенок до 3 лет, беременная женщина и люди пожилого возраста.
Также, если температура тела резко подскочила до 40 С, или же отравление вызвано употреблением ядовитых грибов и растений.
Если диарея более 10 раз в сутки с примесью крови, постоянная рвота, лихорадка, сильная нарастающая слабость и общее обезвоживание организма (сухость слизистых, снижение выработки мочи, снижение массы тела) – не стоит откладывать звонок к врачу, ведь это может стоить вам жизни.
![]()
Пищевое отравление – основные симптомы
Первая помощь при пищевом отравлении
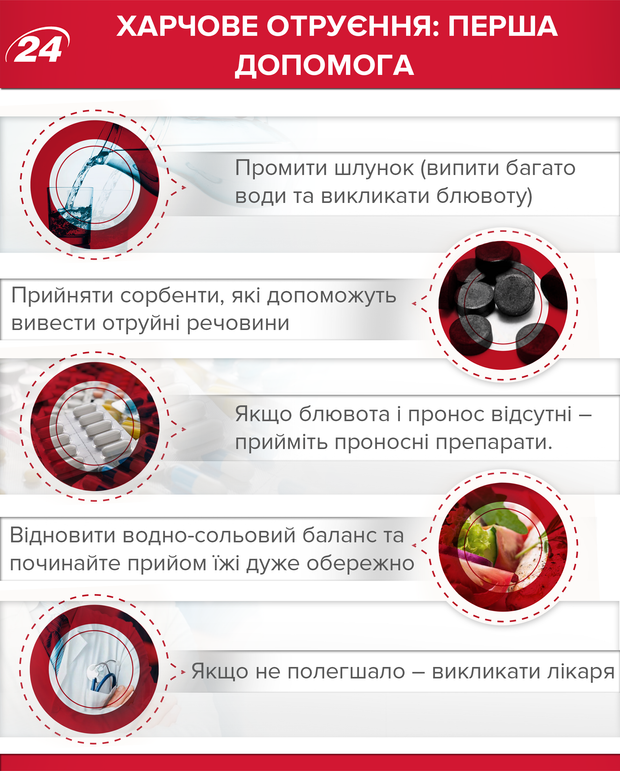
1. Если симптомы у вас легкие, то первое, что необходимо сделать, это немедленно промыть желудок чистой водой. Выпить много жидкости и вызвать рвоту. Такую процедуру необходимо повторить несколько раз, пока из желудка не начнет выходить вода без примесей продуктов питания.
2. Далее необходимо принять сорбенты, которые помогут вывести из организма ядовитые вещества.
3. Если рвота и понос отсутствуют – необходимо принять слабительные препараты, чтобы токсины не всасывалось в организм.
4. Если удалось промыть желудок и человеку становится лучше – важно восстановить водно-солевой баланс в организме и проследить за нормализацией работы желудочно-кишечного тракта благодаря легкой диете – не употреблять продуктов, которые могут раздражать стенки желудка (кислая, острая, жареная, жирная пища). Также важно тщательно пережевывать пищу.
5. Если после этого вам не стало легче – нужно немедленно вызвать "скорую". Если же вам дома стало легче, то лучше после отравления пойти к врачу на осмотр.
![]()
Первая помощь при пищевом отравлении
Пищевое отравление: чего нельзя делать
1. Медики рекомендуют ни в коем случае не принимать противорвотных или протидиарейных препаратов, ведь именно рвота и понос являются защитными механизмами организма и лучше всего помогают быстро вывести токсины из организма.
2. Важно при отравлении для промывания желудка пить только обычную воду, никаких соков, чаев и других напитков.
3. Если отравление сопровождается сильной болью в животе – нельзя принимать анальгетики или антибиотики без консультации врача. Возможен прием спазмолитиков.
Подчеркиваем, что самолечение опасно для вашего здоровья. Поэтому перед употреблением любых препаратов проконсультируйтесь с врачом. Если вы уже провели необходимые консультации, приобрести лекарства по выгодным ценам можно в этих аптеках: тут, тут і тут.
Больше новостей, касающихся лечения различных заболеваний, медицины в Украине, здорового образа жизни и питания, беременности и родов, открытий в сфере медицины и многое другое – читайте в разделе Здоровье .
![]()
Отвечаем на самые популярные вопросы об антибиотиках.
Антибиотики невероятно эффективны при лечении многих заболеваний, однако часто при их приёме появляются побочные реакции. Это приводит к ограничению их назначения и появлению множества вопросов, связанных с их применением. Свойкировский разбирался в самых популярных из них.
Аллергия на антибиотики встречается у пациентов любого возраста. Как таковой единой причины развития аллергии на такие препараты не существует. Увеличивают риск гиперчувствительности следующие факторы:
наличие сопутствующей патологии (ВИЧ, мононуклеоз, подагра и др.);
наличие аллергии на что-либо другое (продукты питания, пыльцу, шерсть и пр.);
Аллергия на антибиотики может проявляться как местными признаками, так и общими, затрагивая весь организм. Последние характерны для людей среднего возраста, у которых реакция более выражена, чем у детей и пожилых людей. Однако аллергия на антибиотики далеко не всегда протекает тяжело. Чаще всего это местные кожные реакции: крапивница, отёки, сыпь, фотосенсибилизация (реакция кожи на солнечный свет).
Чаще всего аллергию на антибиотики лечат:
отменой лекарства и заменой на препараты другой группы;
десенсибилизацией – введением лекарства постепенно, начиная с минимальной дозировки, со временем доводя до терапевтической.
![]()
Основные принципы антибактериальной терапии разработаны уже давно, но ошибки всё же случаются. Зачастую это вина самих пациентов, которые нередко практикуют как неправильный приём антибиотиков, так и вовсе бесконтрольный.
Бесконтрольный приём - это самостоятельное назначение терапии, без консультации врача. Неправильный приём заключается в неверной дозировке, кратности приёма и длительности курса. Как первый, так и второй чреваты одними и теми же последствиями.
К возможным осложнениям относятся аллергия, дисбактериоз, токсические реакции, снижение иммунитета, развитие устойчивости бактерий (резистентности).
В привычном смысле привыкания, по типу никотиновой зависимости, антибиотики не вызывают. В этом случае мы сталкиваемся с явлением резистентности - устойчивости микроорганизмов к антибиотикам. Поэтому здесь уместнее говорить о привыкании бактерий к лекарству.
Последствием резистентности становится невосприимчивость бактерий к действию антибиотиков. Это позволяет им жить в организме человека и сохранять своё действие даже во время лечения. Процесс выздоровления при этом затягивается, и болезнь часто переходит в хроническую форму. Особенно опасно это в случае тяжёлых инфекций с поражением жизненно важных органов. Промедление в начале лечения может привести к летальному исходу.
Противовирусные препараты, в отличие от антибиотиков, оказываются эффективными только против вирусных частиц (на бактерии они не воздействуют). В большинстве случаев это препараты экзогенного (поступающего извне) интерферона, который вызывает непосредственную гибель вирусов и подавляет их размножение.
![]()
Бактерии вырабатывают резистентность при частом контакте с антибиотиком. Устойчивые штаммы бактерий вызывают более тяжёлые формы заболеваний, которые труднее поддаются диагностике и лечению. Поэтому выделили группу антибиотиков резерва. Это своего рода неприкасаемый запас. Препараты резерва должны использоваться только в самую последнюю очередь, когда другие оказались неэффективными. На антибиотики резерва обычно искусственно завышается цена, чтобы ограничить их бесконтрольный приём.
Полиантибиотикорезистентность - это устойчивость микроорганизмов к целой группе антибиотиков (производные пенициллина, цефалоспорины, тетрациклины и др.). В таких случаях назначают антибиотики резерва.
Обычно развитие полиантибиотикорезистентности характерно для внутрибольничной стафилококковой и стрептококковой инфекций из-за мутации и приспособляемости микроорганизмов к условиям окружающей среды или бесконтрольного частого лечения антибиотиками основных групп.
Антибиотики настолько сильнодействующие вещества, что кроме помощи в борьбе с опасными микроорганизмами они нередко вызывают проблемы с иммунной системой. Как антибиотики влияют на иммунитет? Они его угнетают в той или иной мере, действуя на различные звенья защиты организма. Изначально все системы защиты у нас работают гармонично. Но лекарства немного нарушают этот природный баланс. Поэтому врачи во многих случаях к основному лечению добавляют препараты для профилактики снижения иммунитета.
Как поднять иммунитет после антибиотиков? На самом деле при правильном подходе к лечению специальных мер не требуется. Нужно лишь соблюдать правила лечения: не менять самостоятельно дозировку препарата, не заменять его другим, не нарушать схему лечения. В любом случае о поддержке иммунитета нужно позаботиться заранее. Если это не удалось, то приходится его восстанавливать после терапии.
Шерсть у животных может выпадать по самым разным причинам. Нужно понимать, что можно насчитать более 20 таких причин, даже не вдаваясь в подробности. Вполне возможно, что животное переживает возрастные изменения, остро реагирует на смену сезонов года или стресс. В случае с приёмом антибиотиков это, скорее, аллергическая реакция на препарат. Необходимо внимательно следить за состоянием животного, осматривать его на предмет покраснений, образование чешуек или гнойничков. Если же аллергическая реакция имеет затяжной характер, то лучше всего обратиться к ветеринару.
![]()
Передозировка антибиотиками возникает при неправильном дозировании препарата. Антибактериальные средства делят на несколько групп. Каждая из них в больших дозах оказывает токсическое действие на разные органы. Поэтому при отравлении антибиотиками симптомы будут определяться тем, к какой категории относится лекарство.
Общая токсическая реакция выражается в высокой температуре до 39–40˚, головной боли, ознобе, боли в мышцах, тошноте, рвоте, диарее, перепадах артериального давления, частом сердцебиении, потливости, боли в суставах, спутанном сознании, бреде.
При токсическом поражении почек возникает почечная недостаточность, одно из проявлений которой - снижение количества мочи вплоть до её отсутствия, при этом отсутствует чувство жажды.
При токсическом поражении печени возникают явления токсического гепатита: желтушность кожного покрова, кожный зуд, боли в правом подреберье интенсивного и постоянного характера.
При интоксикации аминогликозидами возникают симптомы токсического отита: появление острой боли и шума в ушах, ощущения заложенности, снижение слуха.
Если вы не знаете, как поступить в той или иной ситуации и куда обратиться, задайте ваш вопрос нам прямо здесь.
Пищевая токсикоинфекция: понос, рвота. Первая помощь при отравлении
С наступлением теплой погоды всегда возрастает риск кишечных инфекций: не убранные в холодильник продукты портятся гораздо быстрее и могут стать источником пищевого отравления. К сожалению, большинство людей, обнаружив у себя симптомы отравления — понос, рвоту и боли в животе, — лечатся совершенно неправильно, утверждает Антон Родионов, автор книги "Лекарства. Как выбрать нужный и безопасный препарат". Что нужно делать при пищевом отравлении и почему нельзя применять левомицетин и другие антибиотики?
![]()
Что такое пищевая токсикоинфекция
Пищевые отравления в медицине носят название "пищевые токсикоинфекции". Обратите внимание на слово "токсикоинфекции". Первая часть этого слова говорит о том, что мы имеем дело не с обычной инфекцией, которую можно придушить антибиотиком, а с заболеванием, в основе которого лежит выделение токсина из разрушенной бактерии. Причем процесс разрушения происходит еще до того, как мы употребили некачественную еду. Давайте рассмотрим весь процесс.
После праздника мы забыли убрать салат оливье в холодильник, и он целый день простоял на столе. За это время на его поверхности успели размножиться бактерии — и не только успели размножиться, но и разрушились, выделив при этом большое количество токсина. Назавтра мы съели испорченный продукт, и уже через несколько часов ощутили знакомые симптомы.
Внимательные читатели уже поняли основную идею: при пищевой токсикоинфекции антибиотики, как правило, бесполезны! Бактерия погибла еще до попадания в организм, а клиническая картина обусловлена действием яда (бактериального токсина). Следовательно, лечение должно быть направлено на выведение токсина из организма и восполнение жидкости и электролитов, потерянных с рвотой и поносом.
Правильное лечение пищевой инфекции
С первой задачей отчасти справляются препараты из группы сорбентов. Этих препаратов довольно много, они созданы на основе природных (уголь, кремний, растительные волокна) или синтетических веществ, способных связывать токсические продукты. Многие из них вы хорошо знаете: активированный уголь, смекта, энтеросгель, лактофильтрум и т.д.
Здесь есть два нюанса. Первый — чем раньше принят сорбент, тем больше шансов на успех; если токсин уже спустился в кишечник и всосался, эффекта не будет. Второе — доза препарата должна быть достаточна. Помню, как на экзамене по инфекционным болезням преподаватель спросил, какая должна быть доза активированного угля в этой ситуации. Я замялся, т.к. мне в голову не приходило, что уголь как-то дозируется. Экзаменатор усмехнулся и сказал: "Горстью. "
Вторая задача — это восполнение жидкости и электролитов, по-другому — регидратация. Если больной может пить сам, то ему разводят регидрон или другую готовую комбинацию солей и электролитов, если состояние тяжелое — нужна госпитализация и капельницы с жидкостью и электролитами. Кстати, замену регидрону можно приготовить самостоятельно в домашних условиях: в пол-литре кипяченой воды нужно растворить две столовые ложки сахара и по четверти чайной ложки соли и соды.
![]()
Неправильное лечение пищевых отравлений
Теперь поговорим про ошибки в лечении пищевой токсикоинфекции. Какие препараты не только не помогут избавиться от симптомов отравления, но могут и ухудшить состояние больного?
Ошибка номер один: применение лоперамида для лечения диареи, вызванной пищевой токсикоинфекцией. Лоперамид — прекрасный препарат, но создан он совершенно для других целей: например, для лечения нейрогенного поноса (медвежьей болезни) или осложнений химиотерапии.
Механизм его действия очень простой — он тормозит перистальтику кишечника, т.е. вызывает "лекарственный паралич" (ну не совсем, конечно, паралич, это я преувеличил для наглядности). Если принимать лоперамид при токсикоинфекции, то те яды, которые должны были вывестись через кишечник, будут всасываться обратно в кровь.
Ошибка номер два: применение левомицетина. В народе левомицетин считают годами проверенным средством от поноса. Что же на самом деле?
Вот чем может быть опасен левомицетин:
- С момента открытия в 1948 г. хлорамфеникола (левомицетина), препарата, который в России широко применяют для лечения всех расстройств кишечника, описано множество случаев осложнений со стороны системы крови.
- Токсические эффекты левомицетина перевешивают его пользу. Еще в 70-х годах американский фармнадзор (FDA) потребовал, чтобы рекламные проспекты левомицетина и листовки-вкладыши содержали хорошо заметное предупреждение о возможных тяжелых и летальных нежелательных реакциях на этот антибиотик.
- В США левомицетин в таблетках не зарегистрирован.
К слову сказать, в тех редких случаях, когда при кишечных инфекциях действительно нужны антибиотики, например при дизентерии, используют совершенно другие препараты, как правило, фторхинолоны.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции