Алкогольная интоксикация карта вызова скорой помощи шпаргалка
Алкогольная кардиомиопатия (АК) - это поражение сердца, развивающееся при злоупотреблении алкоголем и обусловленное токсическим влиянием алкоголя на миокард.

Риск развития АК прямо пропорционален количеству употребляемого алкоголя и длительности его употребления.
АК наиболее часто развивается у мужчин в возрасте 30-55 лет, злоупотребляющих спиртными напитками более 10 лет. Женщины болеют АК значительно реже, причем срок злоупотребления алкоголем, необходимый для развития заболевания, обычно меньший по сравнению с мужчинами.
Жалобы больные предъявляют на следующий день после алкогольного эксцесса. Затем при воздержании от приема алкоголя субъективные проявления АК значительно уменьшаются, но при длительном злоупотреблении алкоголем не исчезают полностью.
Жалобы на сердцебиения при физической нагрузке, общую слабость, быструю утомляемость, одышку. При объективном исследовании - увеличение размеров сердца влево, ритм галопа в области верхушки сердца.
Алкогольную кардиомиопатию и начальную степень СН следует предполагать уже в тех случаях, когда после 7-10-дневного воздержания от приема алкоголя у больного сохраняется тахикардия с частотой пульса свыше 90-100. У таких больных даже небольшая физическая нагрузка иногда вызывает появление заметной одышки.
Клинически выраженная стадия СН при алкогольной кардиомиопатии характеризуется выраженной общей слабостью, одышкой и тахикардией в покое, протодиастолическим ритмом галопа, периферическими отеками, гепатомегалией, в тяжелых случаях - асцитом.
Крайне тяжелая степень сердечной недостаточности проявляется сердечной астмой и отеком легких.
Характерной особенностью СН при АК является положительная динамика клинических, эхокардиографических проявлений при прекращении злоупотребления алкоголем.
Для этой формы АК характерны боли в области сердца и изменения электрокардиограммы. При этом изменения на ЭКГ обнаруживаются у больных при отсутствии клинических проявлений заболевания. Кардиалгии появляются уже на ранней стадии алкогольной кардиомиопатии и по мере прогрессирования заболевания становятся все более выраженными. Боли в области сердца при АК локализуются преимущественно в области верхушки сердца и носят постоянный характер. Чаще всего боль ноющая, тянущая, иногда колющая, многие больные воспринимают ее как интенсивное постоянное жжение в области сердца.
Кардиалгии при алкогольной кардиомиопатии не имеют приступообразного характера, как правило, не связаны с физической нагрузкой и не купируются нитроглицерином, появляются обычно на следующий день после алкогольного эксцесса или после нескольких дней выраженного злоупотребления алкоголем. Боль в области сердца при АК может продолжаться много часов и даже несколько суток. Рассказывая о боли в области сердца, больной обычно многословен, суетлив. После прекращения приема алкоголя, особенно после длительного периода воздержания кардиалгии, как правило, перестают беспокоить больного, а после возобновления приема спиртных напитков боли возобновляются.
Изменения на ЭКГ могут быть сходны с изменениями при ИБС.
Наиболее характерны смещения интервала ST ниже изолинии (косонисходящее, косовосходящее, реже – горизонтальное, характероное больше для ИБС), появления высокого, двухфазного, изоэлектрического или отрицательного зубца Т. Эти изменения ЭКГ обычно сочетаются с признаками гипертрофии миокарда левого желудочка и сохраняются долго, иногда в течение нескольких дней или даже недель, особенно если больной продолжает принимать алкоголь.
Отрицательный, симметричный зубец Т больше характерен для ИБС; высокий зубец Т в грудных отведениях чаще наблюдается при АК, чем при ИБС, и обычно в первые сутки после алкогольного эксцесса, причем амплитуда зубца Т соответствует выраженности синусовой тахикардии. Прекращение приема алкоголя способствует положительной динамике ЭКГ, а возобновление - очередному ухудшению ЭКГ. АК может сочетаться с ИБС.
Дифференциальная диагностика со стенокардией (необходимо помнить о том, что хроническим алкоголизмом могут страдать и пациенты со стенокардией), с дорсопатией.
Экстрасистолия, пароксизмальная тахикардия, пароксизмы фибрилляции и трепетания предсердий, перманентная форма ФП. ФП имеется у 20% больных АК, сочетается с СН различной степени выраженности.
Особенности: нарушения сердечного ритма могут быть самым первым и не
У 30-50% больных АК имеется удлинение интервала QT, что предрасполагает к развитию тяжело протекающих желудочковых аритмий и даже внезапной сердечной смерти.
NB. Наличие постоянной формы мерцательной аритмии при отсутствии других причин для ее возникновения, особенно у молодых мужчин, заставляет предполагать алкогольную природу заболевания. Смешанная форма алкогольной кардиомиопатии сочетает различные проявления вышеуказанных форм.
Пароксизмальная наджелудочковая тахикардия (Код Станции –1394, МКБ – I47.1)
Пациент, 66 лет Повод к вызову – Аритмия
Жалобы, анамнез заболевания
Жалобы на общую слабость, сердцебиение.
Приступ сердцебиения отмечает около 1 часа, возник в покое, применяла вагусные пробы, медикаментозное лечение не принимала. Данное состояние не впервые, повторяются 1-2 раза в месяц, связаны с нарушением ритма сердца, ранее обращалась в 03, обследовалась стационарно, ритм восстанавливали в/в введением АТФ, верапамила.
Анамнез жизни
Гипертоническая болезнь III ст. ИБС. Пароксизмы наджелудочковой тахикардии. Сахарный диабет II типа. Регулярно принимает эналаприл 10 мг/сут, бисопролол 5 мг/сут, кардиомагнил 1 таб/сут, метформин 1 таб/сут. Комфортное АД – 130/80
Физикальное обследование
Состояние – средней тяжести; Сознание – ясное, шкала Глазго – 15 баллов, поведение – спокоен;
Зрачки – нормальные, D = S, реакция на свет – живая, пареза взора нет, нистагма нет; Кожные покровы – физиологической окраски, сухие, чистые;
Тоны сердца – приглушены, ритмичные, частые, шумов нет. Пульс на периферических артериях – слабого наполнения, ритмичный, частый; Нервная система – без патологии, менингеальных симптомов нет; Зев – спокойный, миндалины нормальные;
Экскурсия грудной клетки – нормальная, тип дыхания – нормальный, перкуссия – легочной звук, аускультация –везикулярное дыхание, одышки нет; Периферические отеки отсутствуют;
Язык – чистый, влажный. Живот – мягкий, безболезненный, участвует в акте дыхания, симптомов раздражения брюшины нет, печень не увеличена, стул – оформлен, 1 раз в день;

Мочеотделение – нормальное, ССПО – отрицательный.
Основная патология
Сознание сохранено, пациент адекватен. Кожные покровы физиологической окраски, сухие. Тоны сердца приглушены, ритмичные, частые. Пульс на периферических артериях слабого наполнения, ритмичный, частый.
Инкубационный период 1-3 дня (до 7 дней). Острое начало: интоксикация, повышение температуры тела, боли в животе, тошнота, рвота, жидкий стул (вначале может носить каловый характер или же сразу водянистый). В стуле могут быть прожилки крови или слизи, может быть обезвоживание, судороги. Язык обложен налётом, сухой. Урчание в животе за счёт усиленной перистальтики. Болезненность в эпигастрии, вокруг пупка.
Жалобы на многократную рвоту, жидкий стул коричневого цвета, сильную общую слабость, головокружение, онемение в пальцах рук, ног, губ.
Анамнез: Хронические заболевания отрицает. Со слов женщины, больна с 08.03.13 (в течение 7 дней), когда впервые появились рвота и понос более 10 раз в сутки. В первые сутки был озноб, температура была повышена – 38,5 С, затем не измеряла. Затем появилось онемение в конечностях – в течение 3 дней. Никаких лекарств не принимала. За границу не выезжала.
Объективно: Состояние средней тяжести. Сознание ясное. В течение осмотра несколько раз позывы на рвоту. Кожа бледная. Язык обложен белым налетом, сухой. Дыхание везикулярное. ЧД 19 в минуту, ЧСС 80 в минуту, пульс ритмичный. АД = 130/80 мм. Живот мягкий, болезненный в левой и правой латеральных областях. Симптомы раздражения брюшины отрицательные. Температура 36,3 С.
Sol. Natrii chloridi 0,9% - 200 ml в/в
Sol. ”Asparcami” 10 ml в/в
Sol. Methoclopramidi 10 mg в/в
Госпитализация в инфекционное отделение.
Столбняк (Код Станции – 1022, МКБ –A35 Другие формы столбняка , Примечание - Столбняк БДУ)
Столбняк - Острое инфекционное заболевание, характеризующееся поражением ЦНС, судорогами тоническими и клоническими, приводящими к асфиксии. Заболевание связано с травматизмом.
1. По месту входных ворот: а) травматический (раневой, послеоперационный, послеродовый, постинъекционный, послеожоговый, после обморожений и электротравм, новорожденных); б) на почве воспалительных и деструктивных процессов (язвы, пролежни); в) криптогенный (невыясненной этиологии).
2. По клиническому течению: а) генерализованный; б) местный столбняк.
Симптомы. Инкубационный период от 1 до 30 дней (чаще 4-14 дней). Продромальный период характеризуется разбитостью, гипермоторными реакциями на раздражение, местными проявлениями в виде тянущих болей в области раны, подергивания мышц вокруг нее. Первый характерный симптом заболевания — тризм (судорожное сокращение и напряжение жевательных мышц), что затрудняет открывание рта. Позже появляется напряжение мимических мышц лица с искажением его черт (сардоническая улыбка), а затем затылочных мышц. Тоническое напряжение захватывает все новые мышечные группы сверху вниз и очень скоро становится тотальным, кроме мелких мышц кистей и стоп. Напряжение длинных мышц спины приводит к опистотонусу ( голова запрокинута назад с дугообразным выгибанием позвоночника). Тоническое сокращение межреберных мышц и диафрагмы приводит к расстройству дыхания. На фоне постоянного гипертонуса мышц появляются титанические судороги, спровоцированные раздражителями. Характерны сильная потливость, тахикардия, одышка, повышение температуры. Сознание сохранено.
Вид больного при столбняке
Инкубационный период — 3-30 дней (5-14 дней иногда до 30 дней). Вначале — неприятные ощущения в области раны — тянущие боли, подёргивание прилегающих мышц. Затем — тризм (судороги жевательных мышц), судороги мимических мышц (сардоническая улыбка), судороги мышц спины, туловища или конечностей — (опистотонус), спазм межрёберных мышц и диафрагмы (затруднённое дыхание, удушье, затруднение при открывание рта, затруднение глотания (дисфагия), гипертонус скелетных мышц, судороги, регидность затылочных мышц,тахикардия, гипертермия, потливость, сильные боли, нарушение дыхания, затруднения мочеиспускания и дефекации, сознание сохранено.
Гемодинамические расстройства (поражения вегетативной нервной системы): АГ, нарушения ритма, остановка сердечной деятельности. Неврологические расстройства – нисходящая спастическая ригидность и судороги, светлого промежутка не бывает, быстрота нарастания симптомов. Классическая триада симптомов: тризм, дисфагия, регидность затылочных мышц.
Собрать анамнез заболевания, обратить внимание на: наличие раны (раневой столбняк); пупочный (у новорожденных); идиопатический (без видимой причины).
Этиология. Столбняк вызывается столбнячной палочкой Clostridium tetani. Столбнячная палочка является сапрофитом и обитает на поверхности тела, и в желудочно-кишечном тракте человека и животных. Споры столбнячной палочки устойчивы к внешним воздействиям. Они не разрушаются при кипячении в течение часа, и сохраняют жизнеспособность при воздействии сухим паром до 150оС. В обычных условиях в почве их витальность сохраняется годами.
Дифтерия зева (Код Станции – 1023, МКБ –A36.0 - Дифтерия глотки, Примечание - Дифтерийная мембранозная ангина, тонзиллярная дифтерия)
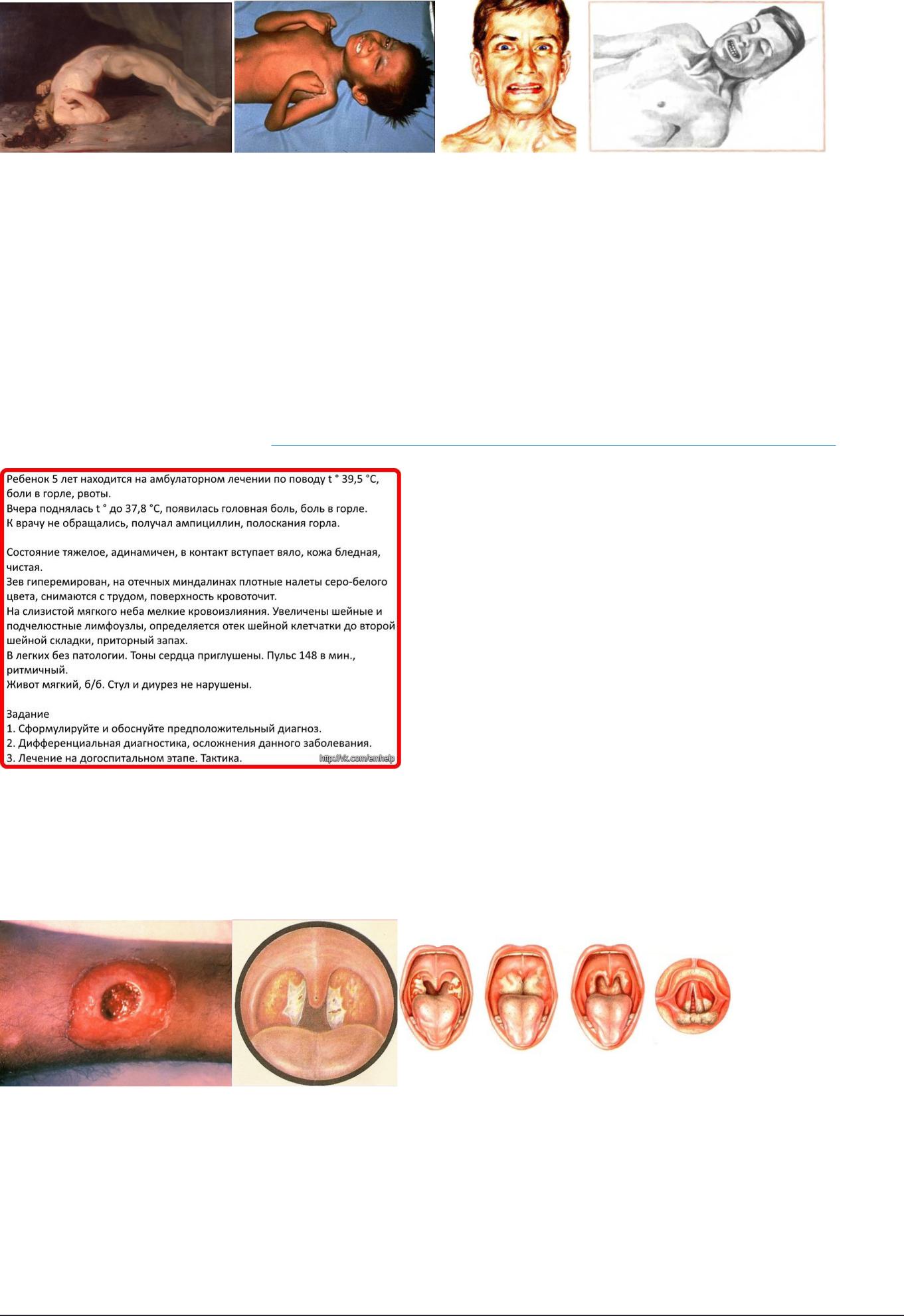
Диагноз: Дифтерия зева, токсическая форма.
Диагноз поставлен на основании: клиники (серо-белые плотные налеты, снимающиеся с трудом, поверхность кровоточит, отек шейной клетчатки).
Этиология: палочка Лефлера.
Клиника: специфические налеты на миндалинах, геморрагический синдром, токсический с-м, лимфаденопатия, токсический миокардит.
Диф. диагноз: ангины (некротическая, фолликулярная)
Осложнения: острая сердечная недостаточность, миокардит, паралич мягкого неба.
Повреждение кожи при дифтерии Инкубационный период дифтерии от 3 до 10 дней. Формы:
— локализованные (дифтерия зева, носа)
б) Токсическая. Степени токсической формы дифтерии гортани: субтоксическая форма — отёк на уровне подчелюстных лимфоузлов; I ст. -отёк до середины шеи; II ст. — до ключиц; III ст. — ниже ключиц,
Дифтерия зева: острое начало. Повышение температуры тела до 40°, интоксикация, затем — боли при глотании. Объективно: увеличение миндалин, гиперемия, плёнка (серая с перламутровым оттенком), увеличение лимфоузлов. Возможен отёк гортани, удушье.
3 степень. Симптомы кислородной недостаточности с выраженным возбуждением, переходящим в сонливость и адинамию, возможна кома. Бледность, цианоз, холодный пот, снижение артериального давление, тахикардия.
IV ст. — асфиксия.
Токсическая форма дифтерии характеризуется отёком паратонзиллярной и шейной клетчатки, обширными распространёнными налётами в ротоглотке, диффузной гиперемией зева, выраженной интоксикацией. Может быть инфекционно-токсический шок.
- при локализованных формах
- При токсической форме
Катетеризация вены, Пульсоксиметрия, Ингаляция кислорода.
Sol. Prednisoloni 3-5 мг/кг 90-120 мг в/венно, Sol. Potassiumi chloridi + Sodiumi acetati + Sodiumi chloridi или Natrii Chloridi 0.9%-500.0 ml в/в 10-20 мл/кг, ингаляция кислорода. - При нарастающей дыхательной недостаточности и стенозе 3-4 степени: Применение ларингеальной трубки противопоказано.
• Перед интубацией Sol. Atropini 0,5 - 1 мг в/венно (по показаниям) Вводная анестезия комбинацией препаратов (производится при уровне сознания >4 балов по шкале комы ГЛАЗГО): - Sol. Midazolami 5 мг в/венно (для бригад АиР) и Ketamini 1 - 2 мг/кг в/венно или - Diazepami 10 мг в/венно и Ketamini 1-2 мг/кг в/венно
или - Midazolami 5 мг в/венно (для бригад АиР) и Phentanyli 0,05 - 0,1 мг в/венно или - Diazepami 10-20 мг в/венно и Phentanyli 0,05-0,1 мг в/венно
• Санация верхних дыхательных путей
Попытка интубации трахеи должна быть однократной При невозможности интубации трахеи, фарингеальном стенозе:
1. Медицинская эвакуация в больницу. Транспортировка на носилках.
3. При повторном отказе - актив в ОНМП.
Коклюш неуточненный (Код Станции – 1024, МКБ –A37.9
Коклюш — это острая воздушно-капельная инфекция, вызываемая микроорганизмами вида Bordetella pertussis, характеризующаяся поражением слизистой оболочки преимущественно гортани, трахеи, бронхов и развитием судорожного приступообразного кашля. Возбудителем инфекции является бактерия, которая называется палочкой Борде— Жангу. Палочка Борде—Жангу очень чувствительна к воздействию факторов внешней среды, она быстро погибает при действии прямых солнечных лучей, высоких температур и практически всех дезинфицирующих средств. Заболевания появляется только у человека.
Протекает циклично с постепенным нарастанием симптомов.
1. Инкубационный период составляет 4-14 дней.
2. Катаральный период : 7-14 дней. Начинается с лёгкого кашля. Иногда может быть лёгкий насморк, проходящий за 3-5 дней. Температура не повышается. Кашель постепенно усиливается, становится навязчивым, упорным.
Объективно: изменений нет.
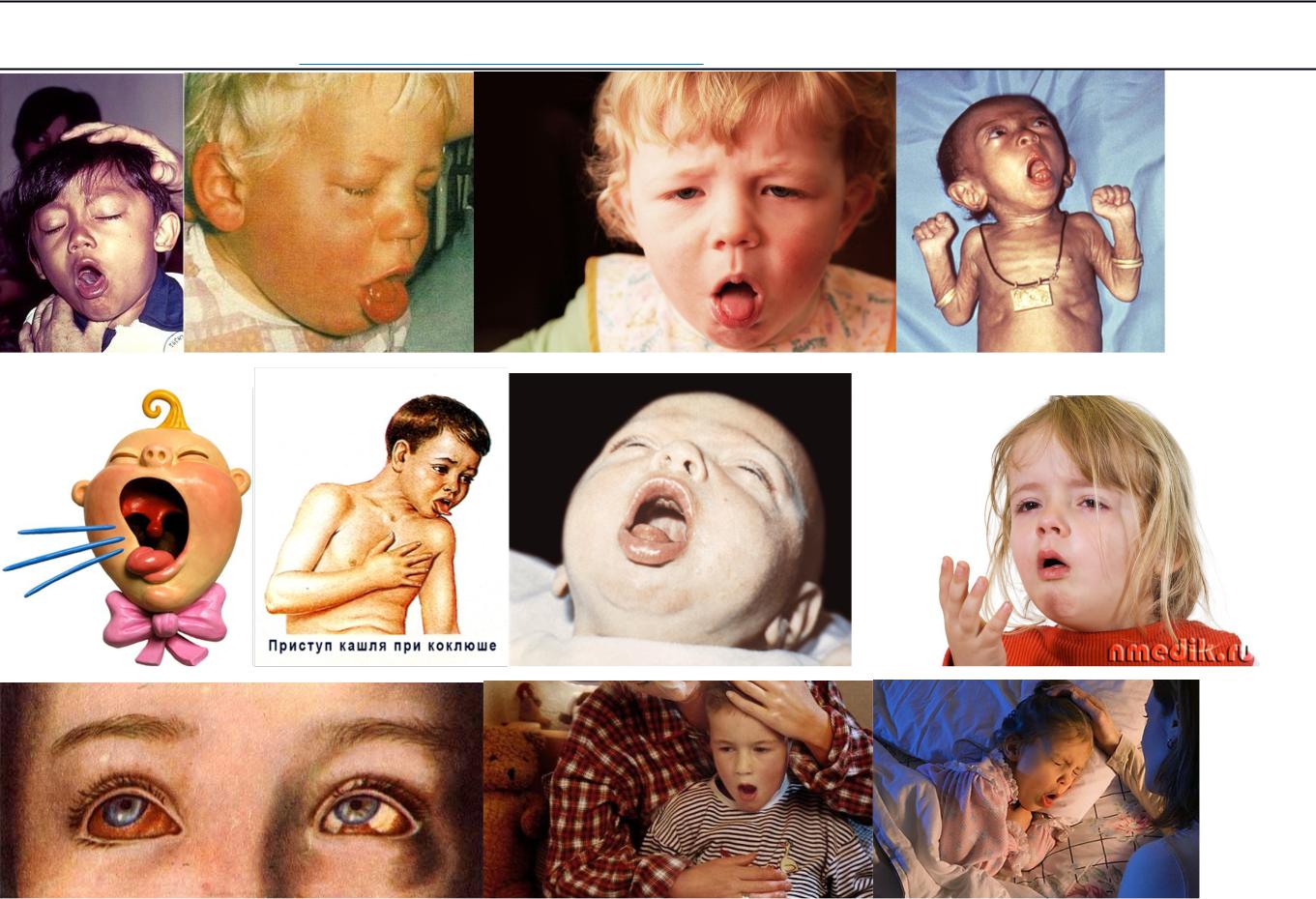
3. Период спазматического кашля : 2-3 недели. Кашель приобретает, приступообразный характер. Приступы очень характерны. Они состоят из коротких, быстро следующих друг за другом, кашлевых толчков на одном выдохе. Толчки перемежаются длинным свистящим вдохом (реприза) и т. д., пока не закончится приступ. Во время приступа лицо краснеет, затем синеет, шейные вены набухают, глаза краснеют, слезотечение, язык высовывается лодочкой, может быть носовое кровотечение, кровоизлияние в склеры, непроизвольное мочеиспускание и дефекация. В конце приступа выделяется вязкая, тягучая, стекловидная мокрота. Между приступами — бледность, одутловатость лица, периоральный цианоз. Количество приступов: 5-10 (до 30 и больше) в сутки. Объективно: в лёгких — обилие сухих и влажных хрипов.
4. Период разрешения: 1-3 недели.
Лечение: кормить — после приступа; щелочное питьё, микстуры от кашля, антибиотики, ингаляции. Наиболее часто у детей 3-6 лет. Характерна осенне-зимняя сезонность.
Инкубация - 3-15 дней, (чаще 5-7 дней).
Катаральный период (предсудорожный период) 3-14 дней: постепенное начало, самочувствие ребенка не страдает, температура тела нормальная, катаральные явления отсутствуют. Сухой, навязчивый, постепенно усиливающийся кашель. Патологические изменения в легких отсутствуют.
Период приступообразного кашля (в течение 2-8 недель). Появляются приступы спастического или конвульсивного кашля, состоящего из серии коротких кашлевых толчков и последующим протяжным вдохом (реприз). Длительность приступа от нескольких секунд до 2-4 минут. В конце приступа возможна рвота. В течение суток приступы повторяются от 8-10 до 20-30 раз в зависимости от тяжести заболевания. Одутловатость лица, кровоизлияния на коже и конъюнктивах, язвочка на уздечке языка. В легких признаки острого бронхита с обструктивным компонентом (сухие и влажные средне- и крупнопузырчатые хрипы). При перкуссии - мозаичность, чередование участков тимпанита и зон с притуплением перкуторного тона (нижние отделы, межлопаточное пространство). При тяжелом течении - судороги, а у детей первого года жизни - остановка дыхания, а также геморрагический синдром - геморрагии на коже шеи, плечевого пояса, кровоизлияния в склеры.
Далее периоды ранней и поздней реконвалесценции, длящиеся от 2 до 6 недель.
Осложнения: пневмония, ателектазы легких, эмфизема средостения и подкожной клетчатки, энцефалопатии.

Различают три основные формы коклюша: лёгкую, средней тяжести, тяжёлую.
При лёгкой форме частота приступов от 5 до 15 в сутки, приступы типичные, но короткие, рвота наблюдается относительно редко, общее самочувствие больного не нарушается. При форме средней тяжести количество приступов колеблется от 15 до 25, каждый приступ длителен и имеет несколько реприз, часто в конце приступов бывает рвота. Общее самочувствие больного страдает, но умеренно.
При тяжёлой форме число приступов – 25-30 в сутки и более. Приступы тяжёлые и продолжаются иногда до 15 минут, имеют по 10 и более реприз и почти всегда заканчиваются рвотой. Отмечается расстройство сна, отсутствие аппетита, вялость, похудание и нередко длительная лихорадка.
Критерии тяжести коклюша по числу приступов, предложенные Н. Ф. Филатовым, имеют условное значение: они не применимы в одинаковой мере к детям старшего возраста и грудным детям. У грудных детей даже при умеренной частоте приступов и небольшой их продолжительности коклюш может протекать очень тяжело. Помимо этих трёх основных форм, нередко наблюдается (особенно у ранее вакцинированных детей) стёртая форма коклюша, которая характеризуется отсутствием типичных приступов кашля с репризами и укороченным течением.
Особенности течения коклюша у детей грудного возраста
У детей грудного возраста обычно отмечается укорочение инкубационного (до 3-5 дней) и катарального (до 2-6 дней) периодов. Иногда катаральный период как бы выпадает, и судорожный кашель отмечается уже с первых дней болезни.
Приступы кашля в большинстве случаев не сопровождаются репризами, реже наблюдаются рвота, геморрагические симптомы и отёки.
Приступы кашля иногда ведут к появлению апноэ. Расстройство газообмена выражено сильнее, чем у детей старшего возраста, чаще наблюдается и сильнее выражен цианоз.
У грудных детей чаще, чем у детей старшего возраста, возникают:
затемнение сознания, припадки эпилептиформных судорог,
судорожные подёргивания мимической мускулатуры; бронхиты, ателектазы, бронхопневмонии.
Пневмонии у грудных детей характеризуются ранним развитием, чаще носят сливной характер, проявляют особую склонность к длительному течению. Они являются основной причиной смерти от коклюша.
Образования характерной для коклюша язвочки на уздечке языка у детей первых 6-8 месяцев жизни не наблюдается. Клинические проявления коклюша Скрытый, бессимптомный период составляет от 3 до 14 дней.
слабовыраженными катаральными явлениями и незначительным повышением температуры.
Характерен вид больного во время приступа:
лицо краснеет или даже принимает цианотическую окраску, шейные вены набухают, глаза наливаются кровью, наблюдается слезотечение,
язык до предела высовывается наружу, кончик его загибается вверх.
Возникновению приступов способствуют различные внешние раздражители (например, осмотр зева, одевание и раздевание, кормление, сильный шум).
В результате часто повторяющихся приступов, сопровождающихся нарушением кровообращения и отёками, лицо больного становится одутловатым, веки припухают, на коже и конъюнктиве глаз нередко появляются кровоизлияния. При осмотре полости рта на уздечке языка обнаруживается язвочка, которая вскоре покрывается белым налётом. По мере стихания коклюшного кашля она постепенно уменьшается и исчезает.
Даже при частых приступах кашля при неосложнённом коклюше общее состояние больного в большинстве случаев нарушается относительно мало. Дети, больные коклюшем, в промежутках между приступами ведут обычный образ жизни, заняты играми, аппетит у них сохранен.
Температура, умеренно повышенная в катаральном периоде, к моменту развития приступов кашля у большинства больных снижается до нормы, лишь иногда давая небольшие подъёмы (до субфебрильных цифр). У некоторых больных при неосложнённом коклюше повышенная температура держится длительное время.
При исследовании лёгких нередко обнаруживаются явления эмфиземы – тимпанический или коробочный оттенок перкуторного звука, выслушиваются сухие и незвучные влажные хрипы. Во время приступа отмечается учащение пульса, повышение артериального давления.
При тяжёлом течении коклюша осложнённого пневмонией, нередко отмечается расширение границ сердца (больше вправо). Наблюдается раздражительность больного, в тяжёлых случаях – вялость, адинамия нарушение сна, судорожные подёргивания мимической мускулатуры, иногда затемнение сознания. Спазматический период продолжается от 1 до 5 недель.
• Не требует лечения на этапе оказания скорой медицинской помощи
- при температуре тела > 38,0°С
• Физические методы охлаждения
- Sol. Analgini 1000 mg внутримышчено.
- Парацетамол 500 мг внутрь
1. Актив в поликлинику
2. Медицинская эвакуация в больницу: - беременных - лиц из организованных коллективов
- при тяжелом течении - при осложнениях
- при лихорадке более 5 дней
3. При отказе от медицинской эвакуации в больницу - актив в поликлинику, беременным - дополнительно в ЖК.
Инфицированная рана затылочной области
Перелом костей носа
Ушиб, растяжение связок в области правого (левого) голеностопного (коленного и тд.) сустава
СГМ, инфицированная ушибленная рана волосистой части головы (ушибленная рана затылочной области, справа/слева)
Вывих головки правой/левой плечевой кости
Резанная рана нижней (верхней, средней) трети левого/правого предплечья с надрезом сухожилия (сгибателя или разгибателя)
Отморожение обеих конечностей I – II степени
Общее переохлаждение
Острая задержка мочи
ВСД по гипертоническому (гипотоническому) типу
На момент приезда бригады скорой помощи нуждающихся в медицинской помощи не обнаружено
Дисфункциональное маточное кровотечение. Аборт в ходу (аборт — до 22 недель беременности, с 23 недель – угроза прерывания беременности)
Двусторонний гидроторакс. Асцит
Артериальная гипертония IIIст., риск IV, ДЭП IIст.
ИБС, стенокардия напряжения II ФК
Кровотечение после экстракции зуба (указать какого)
Острый тромбоз вен правой/левой голени. Варикозное расширение вен
Нагноение кисты копчика
Острое нарушение мозгового кровообращения (ОНМК) в вертебробазилярном бассейне
Общее истощение (средней/тяжелой степени тяжести)
ОРВИ с явлением менингизма.
Неврит лицевого нерва (справа, слева)
Катаральная ангина (гиперемия)
Лакунарная ангина (со вскрытыми гнойниками)
Сахарный диабет I типа (инсулин), II типа (манинил)
ИБС. ОКС.
ОРЗ. Инфекция мочевыводящих путей.
ОРЗ. Фебрильные судороги.
О. пиелонефрит.
Функциональное расстройство желудочно-кишечного тракта.
Функциональное расстройство желудка.
Астматический бронхит. Дыхательная недостаточность. ОРЗ.
ОРЗ. Гнойный назофарингит.
ОРЗ. Эписиндром.
ОРВИ. Энтеровирусная инфекция.
ОРЗ. О. назофарингит.
Аллергическая реакция по типу сыпи.
Инфекция мочевой системы.
О. левосторонняя бронхопневмония.
Детский церебральный паралич (ДЦП). Эписиндром.
Обструктивный бронхит.
Бронхиальная астма.
Вегето-сосудистая дистония (ВСД). Вегетативный криз.
О. гастрит. Метаболический кетоацидоз.
ОРЗ. О. бронхит.
Токсикодермия.
ОРЗ. Двухсторонний средний катаральный отит.
О.правосторонняя бронхопневмония. БОС (бронхообструктивный синдром)
ОРВИ. Метаболический кетоацидоз. Отит. Аденоидит.
ОРЗ. Герпетическая ангина.
ОРЗ. Дискинезия кишечника.
Эритема узловая.
ОРВИ. Ларингит.
О. гастрит. Реактивный панкреатит. Кетоацидоз.
О. аппендицит. Кишечная колика. Холецистопанкреатит. Аднексит(жен).
Почечная колика. Люмбоишалгия.
СГМ. Ушиб мягких тканей головы и лица.
ОРЗ. О. бронхит (дети). Инфекция мочевыводящих путей.
ОРЗ. Дискинезия кишечника.
ОРЗ. Абдоминальный синдром.
Алкогольная интоксикация. Обострение хр. Бронхита. Обострение хр. холецистопанкреатита (бомжам).
ИБС. St напряжения впервые возникшая. Дисгормональная кардиомиодистрофия. Остеохондроз шейно-грудного отдела позвоночника.
ИБС. Пароксизм MA. OKH.
Отравление продуктами горения (а не угарным газом).
Состояние после резекции желудка.
Состояние после экстерпации матки.
Левосторонняя паховая грыжа.
Пароксизмальный синдром.
Алкогольная эпилепсия.
Алкогольная эпилепсия. Белая горячка.
Впервые возникший эпилептический припадок.
Эпилепсия неясного генеза.
Алкогольная эпилепсия. Делирий.
Алкогольный делирий с эпилепсией.
Преходящее ОНМК.
Закрытый перелом левого надколенника.
Закрытый вывих правого надколенника.
Закрытый перелом левой плечевой кости в средней трети со смещением.
Вывих левого плеча.
Закрытый компрессионный перелом L I — L III.
Открытый оскольчатый перелом верхней трети правой локтевой кости.
Закрытый перелом левой костей левой голени нижней трети со смещением отломков.
Закрытый двухлодышечный перелом правой голени.
Закрытый перелом правого предплечья в нижней трети.
Закрытый перелом лодыжек левой голени.
1 АЛКОГОЛЬНАЯ ИНТОКСИКАЦИЯ И ОТРАВЛЕНИЕ СУРРОГАТАМИ АЛКОГОЛЯ Выполнила: студентка П-402б группы Алматова М.С.
2 ОТРАВЛЕНИЕ АЛКОГОЛЕМ - ЭТО состояние, при котором угнетаются функции ЦНС с утратой сознания, реакции на внешние раздражители и расстройством регуляции жизненно-важных функций.
3 Существуют 3 степени алкогольного отравления: Легкая степень 0,5-1,5 промилле алкоголя в крови Средняя степень 1,5-2,5 промилле алкоголя в крови Тяжелая степень 2,5-4 промилле алкоголя в крови Смертельное отравление более 4 промилле алкоголя в крови, при этом происходят остановка дыхания, отек мозга => острая сердечно-сосудистая недостаточность
4 ПАТОГЕНЕЗ Этиловый спирт легко проникает через тканевые мембраны, в желудке всасывается 20% и в кишечнике 80%. При приеме натощак, повторном приеме, заболевания желудка и печени, при употреблении спиртных напитков крепостью до 30%, всасывание этанола ускоряется.
5 КЛИНИКА 1) ТЯЖЕЛОЕ ОТРАВЛЕНИЕ АЛКОГОЛЕМ: ** Произвольные движения отсутствуют, мышечный тонус понижен, частое появление рвоты и непроизвольного мочеиспускания. ** Лицо и склеры гиперемированы, алкогольный запах выдыхаемого воздуха и рвотных масс. ** Развиваются в той или иной степени психоневрологические расстройства угнетение сознания, снижение реакции на обращѐнную речь и воздействие болевого раздражителя, нарушение ответов на поставленные вопросы. ** Нарушение дыхания хриплое, учащенное, при аускультации резко ослабленное. ** Нарушение функций сердечно-сосудистой системы учащение пульса, снижение его наполнения, приглушение тонов при аускультации, развитие аритмии, снижение АД. ** ВОЗМОЖНО развитие воспалительное поражение органов дыхания, гепаторенального синдрома, может осложниться почечной недостаточностью, поражением печени и поджелудочной железы.
6 2) АЛКОГОЛЬНАЯ КОМА: Алкогольная кома характеризуется полной атонией и арефлексией. Полное отсутствие сознания, сильные раздражители не вызывают реакций. 2,1) ПОВЕРХНОСТНАЯ КОМА: ** Кожные покровы розовые, возможно покраснение лица. ** Мышечный тонус повышен, тризм жевательной мускулатуры, умеренное повышение сухожильных рефлексов, сужение зрачков, ** Нарушения функций внешнего дыхания и кровообращения гиперсаливация, западение языка, бронхорея, ларингобронхоспазм, аспирация рвотных масс. Дыхание резко ослабленно. Пульс частый, малого наполнения. АД нормальное или умеренно сниженное. 2,2) ГЛУБОКАЯ КОМА: ** Лицо бледное, цианотичное, тело холодное, покрыто липким потом, конечности синюшние. Менингеальные симптомы с развитием атонии и арефлексии. Резкое снижение сухожильных рефлексов, зрачковых рефлексов, зрачки расширены, характер дыхания - Чейн -Стокса.
7 НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ АЛКОГОЛЬНОМ ОТРАВЛЕНИИ
8 НА ДОГОСПИТАЛЬНОМ УРОВНЕ: 1) Для рефлекторного воздействия на сосудо - двигательный и дыхательный центр вдыхание нашатырного спирта. Вызывание рвоты, вплоть до исчезновения алкогольных запахов в рвотных массах. Затем дается теплая вода с 5-10 каплями нашатырного спирта или раствора перманганата калия, щелочная(содовая) вода. 2) Для восстановление адекватной легочной вентиляции туалет полости рта, введение воздуховода. Ингаляция кислородом. 3) Для купирования гемодинамических расстройств вводится раствор кордиамина 2,0 в/м, 1 мл 20% раствора кофеина. 4) После вышеперечисленных действий, промывается желудок через толстый зонд в положении больного на боку ( 5-8л воды теплой, порциями по мл до чистых промывных вод). 5) Для снижения гиперсаливации и бронхореи ввести п/к атропина сульфат 0,1% - 1мл. 6) Для ускорения окисления алкоголя в/в 500 мл гипертонического р-ра глюкозы Ед инсулина и комплекс витаминов (В1, В6, никотиновую кислоту, аскорбиновую кислоту). 7) Транспортировка в фиксированном положении на боку.
9 НА ГОСПИТАЛЬНОМ УРОВНЕ Лечебно-диагностические мероприятия на госпитальном уровне: * ОАК * Б/Х (с определением глюкозы, креатинина, мочевины, билирубина, амилазы, трансаминаз) * Газовый состав артериальной крови * Определение этанола в крови и моче * ЭКГ * R-графия грудной клетки и позвоночника ( по показаниям) * Консультация специалистов: невролога и нейрохирурга
10 1) При глубокой коме: Интубация трахеи, проведение ИВЛ. 2) При выраженных аспирационных - обтурационных расстройствах экстренная санационная бронхоскопия. 3) Коррекция нарушений кислотно-основного баланса: в/в до 500 мл р-р бикарбоната натрия. 4) При тяжелых гемодинамических расстройствах: в/в р-р Рингера, 5% р-р глюкозы, 0,9% р-р натрия хлорида(по 400 мл) с 2 мл кордииамина, мезатона 1%-1 мл. При стойкой гипотонии:50-60 мг преднизолона в/в. Для улучшения реологических свойств крови используют реополиглюкин. Противопоказаниям к этому относятся- - тромбоцитопения, заболевания почек с анурией. 5) При судорожном синдроме, эпилептическом статусе: лоразепам 0,1 мг со скоростью 2 мг/мин.
11 6) Симптоматическая терапия: При угнетении дыхательного центра аналептики (р-р кордиамина 1-2 мл 20% п/к, в/м или в/в) При сердечной недостаточности (падение АД и тахикардия) сердечные гликозиды (коргликона 1 мл 0,06%, р-р милдроната 5-10мл 20%). При снижении АД 180/105 мм рт ст вводят мл 25% р-ра сернокислой магнезии в/в медленно, 2% р-р папаверина, 2-4 мл р-р но-шпы в/в или в/м., 5-10 мл 2,4% эуфиллина кап., 5 мл. трентала в/в кап. При задержке мочи катетеризация мочевого ипузыря, можно стимулировать диурез диуретиками.
Читайте также:


