Шейка матки перед месячными с молочницей
Причины
Возможная причина, почему появляется молочница перед месячными:
- прием антибиотиков;
- хронические инфекции;
- несоблюдение личной гигиены;
- ношение тесного нижнего белья;
- гормональные изменения в организме (беременность, климакс, период овуляции);
- применение гормональных противозачаточных средств;
- сахарный диабет, повышенное употребление сахара;
- перенесенные стрессы;
- иммунодефицит.
Особенно неприятна молочница перед месячными тем, что лечить ее на данном этапе гораздо трудней. В эти дни использование местных препаратов (мази, свечи), а также спринцевание – запрещены. Возможен только пероральный прием таблетированных препаратов. Не стоит заниматься самолечением кандидоза. Обязательно нужно обратиться к врачу-гинекологу, который на основании сбора анамнеза и лабораторно-диагностических исследований сможет поставить точный диагноз и назначит правильное лечение. Несвоевременное лечение молочницы может привести к появлению эрозии шейки матки и возникновению воспалительных процессов в матке, что в свою очередь чревато спаечными процессами. В дальнейшем это может грозить бесплодием.

Может ли быть задержка месячных вследствие поражения половых органов грибком? Сам кандидоз не может вызвать задержку месячных, так как он не влияет на работу яичников. Однако появление молочницы свидетельствует о снижении иммунитета и неправильного функционирования организма, что уже само по себе может вызвать задержку менструального цикла. Иногда прием лекарственных препаратов, которые назначают при лечении кандидоза, может вызвать задержку месячных, но при отмене этих препаратов цикл нормализуется.
Течение при менструации
Молочница во время месячных усложняет лечение, так как в это время выделения не отличаются по своему внешнему виду. Месячные при молочнице могут быть более продолжительными, а выделения становятся более обильными. Неприятные ощущения могут усиливаться. На данном этапе необходимо восстановить защитные функции организма и придерживаться правильной диеты, которая включает в свой каждодневный рацион белки, свежие овощи и фрукты, увеличение употребление кисломолочных продуктов. Необходимо ограничить прием острой пищи и сладкого. Для профилактики молочницы во время месячных нужно придерживаться некоторых правил.Из одежды нужно отдавать предпочтение хлопчатобумажному белью. Очень важно соблюдение личной гигиены. Если наступили месячные при молочнице, то подмываться нужно как можно чаще теплой кипяченой водой (желательно с добавлением пищевой соды, так как это поможет снять зуд).

Молочница после месячных представляет собой довольно распространенное явление. В основном это обусловлено использованием тампонов и гигиенических прокладок, которые изготовлены не из натурального волокна. Иногда в них добавляют ароматизаторы, куда входят химические компоненты, способные изменять нормальную микрофлору влагалища. Использование туалетного мыла в целях личной гигиены также может способствовать изменению рН среды, что приводит к росту грибковых бактерий. Лучше всего использовать специальные гели для интимной гигиены, которые будут поддерживать нормальную микрофлору стенок влагалища.
Молочница после овуляции является наиболее распространенным заболеванием в гинекологии.
В этот период изменяется структура слизистой оболочки влагалища и его микрофлора. Во время выхода яйцеклетки из яичника увеличивается уровень прогестерона. Это гормон, который отвечает за подготовку женского организма к возможной беременности. Прогестерон замедляет выработку лимфоцитов и лейкоцитов в крови, в результате чего происходит ослабление организма, и он перестает бороться с патогенными микроорганизмами, в данном случае – с грибками рода Candida.Под действием прогестерона грибок оседает на стенках слизистой оболочки влагалища и внедряется в него. У прогестерона есть еще одна особенность: он может повышать уровень гликогена в организме. Повышение уровня гликогена является очень благоприятной средой для развития и роста дрожжеподобных грибков.
Лечение
Если в период овуляции женщина заметит у себя творожистые выделения с характерным кисломолочным запахом, чувство зуда и раздражение в половых органах, – не стоит полагаться на то, что эти симптомы пройдут сами. Нужно обязательно обратиться к специалисту, который назначит правильное индивидуальное лечение. Это могут быть как местные, так и системные препараты. Обязательно выполнять рекомендации врача. В противном случае неприятные симптомы затянутся на несколько месяцев, что в свою очередь приведет к возникновению хронического воспалительного процесса.



Пора сделать кольпоскопию и понять: у вас все хорошо! Данная процедура проводится в нашем медицинском центре, удобно располагающимся в шаговой доступности от метро Нахимовский проспект. Кольпоскопию проводят опытные гинекологи высшей категории с большим опытом проведения процедуры кольпоскопии.
Для вас вопросы "где сделать кольпоскопию", "это больно", и "что это за процедура в гинекологии" сегодня наиболее актуальны?
Мы рассказываем.
Специализированное проведение кольпоскопии подразумевает скрининговое гинекологическое исследование (никаких болевых ощущений!) длительностью не более 20 минут. Но за столь короткий период оно позволяет дать объективную оценку состояния шейки матки.
ЛЮБЫЕ ПАТОЛОГИЧЕСКИЕ ПРОЦЕССЫ (аденомиоз, предраковые заболевания, новообразования, эндометриоз) обнаружатся НА РАННИХ СТАДИЯХ
Как гинекологическая кольпоскопия проводится в нашем медицинском центре
Что такое кольпоскопия и как ее делают
При кольпоскопии обследуется влагалище, шейка матки и видимая часть цервикального канала. Используется специальное оборудование — кольпоскоп. Это диагностический аппарат с оптическим бинокулярным оборудованием и источником света, позволяющий увидеть трехмерное изображение рассматриваемого участка.
Что показывает обследование? С его помощью удается увидеть мельчайшие структуры слизистой шейки матки, оценить состояние кровеносных сосудов. Точность диагностики обеспечивается локальной подсветкой, а также применением специфических химических препаратов.
Кольпоскопия назначается для эко, при патологии шейки матки, для дифференциальной диагностики и контроля результатов лечения, после травм и для оценки результатов гинекологических операций.
В зависимости от показаний проводится процедура разной степени сложности:
Простая. Применяется первично — для гинекологического скрининга. При этом не используются специальные препараты, и основная цель — осмотреть сосуды, оценить их состояние, определить форму шейки, выявить видимые без обработки химикатом нарушения, например, как картина при лейкоплакии.
Расширенная. В случае выявления патологии во время простой кольпоскопии или женщинам с патологией шейки матки проводят несколько специальных тестов с применением химических средств:
3-процентная уксусная кислота. Позволяет выявить деформированные сосуды, сужая только нормальные.
Раствор Люголя (проба Шиллера). Дает возможность увидеть йодонегативные участки — измененные отделы эпителия, взять биоптат для морфологической и гистологической оценки.
Красители. Для дополнительной оценки используются толуидиновый синий, генцианвиолет.
Адреналиновая проба. Применяется редко для оценки сосудистой сети.
Исследование проводится при наличии показаний в большинстве случаев, даже при беременности. При простой кольпоскопии удается хорошо рассмотреть под 7-30-кратным увеличением вульву, влагалище, шейку матки. При этом определяется:
Состояние сосудов и эпителия — вид сосудистого рисунка, размеры, форма, цвет тканей.
Наличие новообразований, папиллом, кондилом, деформаций, эрозий, кератоза, изъязвлений, а также эктопия при патологии шейки матки.
Покраснение наружного зева, наличие выделений, характерных для воспалительного процесса.
Во время расширенной кольпоскопии проводится дополнительная оценка видимой картины. Выявляется очаг проблемы, анализируется состояние слизистой, определяется природа обнаруженных образований, берутся мазки и биопсия для уточнения поставленного диагноза.
Показания и противопоказания к кольпоскопии
Обследование назначается врачом при наличии специфических жалоб, сомнительных или негативных данных анализов, наблюдаемых визуально нарушений. Учитывая малоинвазивную природу, его можно проводить несколько раз, в том числе и для оценки результативности лечения.
Основные показания:
эрозия, дисплазия и другая патология шейки матки
дискомфорт, болезненность, в т.ч. при интимной близости
папилломы, кондиломы, подозрение на наличие новообразований
Не используется метод в следующих случаях:
Если предполагаемая картина будет смазана в силу каких-то причин (месячные, ранний послеродовой период, хирургический аборт)
Имеется аллергическая реакция на уксусную кислоту, раствор Люголя, используемые при обследовании
При воспалительных процессах в матке, после диагностических и лечебных гинекологических операций
После УЗИ влагалищным датчиком, взятия мазков и биопсии
Кольпоскопия при беременности, после секса и месячных
Многие интересуются, можно ли проводить обследование во время беременности. Все зависит от того, зачем назначена кольпоскопия. Если у женщины есть жалобы, мажущие кровоточащие выделения, видимые новообразования, обследование проводится в любом случае.
Простая кольпоскопия абсолютно безопасна для беременной и плода. Расширенную, с химическими веществами, применяют в случаях, если точно известно, зачем проводить, — для оценки распространенности опухолевого процесса, после травмы, если обследование требуется по жизненным показаниям.
Кольпоскопия обычно не проводится, так как визуализировать орган не получается. Плюс, во время месячных велика вероятность инфицирования матки через цервикальный канал. Возможно проведение по жизненным показаниям. Например, после травмы.
В большинстве случаев не проводится, так как не удастся получить достоверные данные. При половом контакте наблюдаются микротравмы слизистой влагалища, картина при обследовании может быть смазанной — невозможно будет оценить сосудистый рисунок, понять, где последствия микротравм, а где измененные участки эпителия. Также может быть дискомфорт при обработке химическими веществами.
Отсутствие интимной близости за 2 суток до исследования — одно из требований подготовки к обследованию. Если близость была, пациентка должна предупредить врача, так как при этом многие патологические процессы на ранней стадии развития будет выявить очень сложно. Это не единственное требование перед процедурой.
Подготовка к кольпоскопии
Чтобы кольпоскопия дала достоверные результаты, нужно знать, как подготовиться к процедуре. Выбирается дата вне периода ежемесячных регулов, а также середины цикла, когда обилие выделений может помешать рассмотреть полную картину.
В период менопаузы проводить обследование можно в любое время. На вопрос, можно ли делать перед месячными, ответ положительный. Кольпоскопия в первой половине цикла (на 3-7 день по завершении месячных) у женщин в репродуктивном возрасте — лучший выбор. В это время повреждения, связанные с забором биоматериала, заживают быстрее, чем во второй половине цикла.
Врач рекомендует за:
- 48 часов исключить половые контакты
- 24 часа — спр инцевания, тампоны, вагинальные свечи, кремы, таблетки
Перед походом к гинекологу требуется обычная гигиена наружных половых органов, но без использования интимных гелей и других химических средств. Иных мероприятий подготовка не требует.
Если вас интересует, надо ли что то сдавать перед кольпоскопией, ответ отрицательный. Также не требуются спазмолитики и обезболивающие. Это самостоятельный, малоинвазивный и безопасный метод обследования.
Особых указаний на счет того, что нельзя, нет, но желательно сократить потребление бобовых, черного хлеба и других вызывающих метеоризм кишечника продуктов. Газы могут стать причиной дискомфорта прямой кишки при гинекологическом осмотре.
Как делают кольпоскопию
На какой день цикла обследоваться мы уже знаем. Поговорим о том, как проводится процедура обследования шейки матки. В назначенный день женщина приходит в клинику, врач объясняет ей сущность процедуры.
Далее пациентка занимает место в гинекологическом кресле. Кольпоскоп располагается на удалении 25-30 см. С кожей и тканями он не контактирует. При осмотре используется одноразовый инструментарий.
Во влагалище вводится гинекологическое зеркало, в рамках простой кольпоскопии проводится только визуальный осмотр. При расширенной после визуального раствора корнцангом берется стерильный ватный тампон, смоченный:
Уксусной кислотой, и на 30 сек прижимается к шейке матки. После этого проводится осмотр для выявления патологически измененных сосудов. Их хорошо видно на фоне бледного эпителия.
Раствором Люголя с обработкой исследуемой зоны. Последующий осмотр позволяет выявить измененные участки эпителия. После обработки йодом они становятся бледными или серовато-горчичными. На границе со здоровыми тканями появляется четкая коричневая полоса. Это позволяет оценить размеры и распространенность процесса.
При необходимости проводится обработка красителями и под большим увеличением (микроскопия — до 150 крат) рассматриваются ткани. Этот этап может потребоваться для дифференциальной диагностики при различных патологиях шейки.
Обычно не более 10-20 минут с обработкой, осмотром и, при необходимости, проведением биопсии. Весь визит в клинику при этом может занять около часа.
Ее проводят после осмотра влагалища, вульвы и шейки матки с видимой частью цервикального канала. Если во время обследования выявляются подозрительные участки эпителия, полипы и другие образования.
Это безболезненный процесс, лишь в редких случаях приносящий небольшой дискомфорт. Исследование биоптата может быть проведено в лаборатории CMD или Гемотест. Результаты будут готовы спустя 7-10 дней.
Рекомендации после процедуры
После кольпоскопии, ввиду ее малой инвазивности, не требуется особым образом менять свою повседневную жизнь. Не нужна диета, прием лекарств, ограничение физической активности. Только в случае, когда проводилась биопсия, можно поберечься 5-7 дней.
Врач порекомендует:
- не спринцеваться, не принимать ванну, не посещать сауну
- ограничить использование влагалищных лекарств и тампонов
- отказаться от физической активности — спорта, тяжелого труда
Внимание. Ввиду того, что кольпоскопия может вызвать незначительные травмы, желательно в день обследования иметь при себе гигиеническую прокладку.
После обычной кольпоскопии стоит избегать интимной близости в течение 1-2 дней. Особенно, если были кровянистые выделения после обследования. Если же проводился забор биоптата, то период без половой жизни должен составлять 5-7 дней.
Отзывы о процедуре говорят сами за себя. 98% женщин не жалуются на боль во время обследования. У остальных болевые ощущения могут быть связаны с активным воспалительным процессом.
По мере проведения процедуры возможен дискомфорт, связанный с механическим и химическим раздражением половых органов. Появляется ощущение пощипывание или жжение после обработки уксусной кислотой, раствором Люголя.
Поскольку при осмотре на слизистой появляются микротравмы, у пациенток со сниженным иммунитетом активно размножаются грибки Кандида, и появляется молочница. Этим объясняется возможный зуд после обследования.
Если вас интересует стоимость процедуры, — узнать, сколько стоит кольпоскопия в Москве, вы можете в разделе услуг на нашем сайте. Наш медицинский центр укомплектован современным оборудованием и высококлассными медицинскими кадрами для оказания безупречной медицинской помощи.
У нас вы можете сделать кольпоскопию в удобное для вас время. Позвоните, чтобы узнать, когда идеальная и плохая дата для процедуры, и запишитесь на обследование. Вы сможете получить заключение сразу после осмотра, и врач назначит подходящее лечение.
Стоимость кольпоскопии у нас вполне приемлемая. Учитывая неинвазивность и простоту обследования, проходить его женщины могут без опаски даже во время беременности.
Осмотр влагалища не наносит никакого вреда для плода. Наоборот, своевременное диагностирование проблем поможет предупредить ухудшение здоровья и угрозу прерывания беременности.
Конечно, стоит поискать врача, который относится к вам бережно, тактично и ответственно. А вот с последним страхом нужно решительно бороться. Некоторые серьёзные заболевания и состояния в гинекологии долгое время протекают бессимптомно. Именно поэтому к гинекологу нужно ходить регулярно, а если что-то беспокоит — посещать его сразу. Большинство гинекологических проблем вылечить легче, если выявить и раньше.
Мы составили список заболеваний и симптомов, которые можно предотвратить или вылечить полностью, если прийти на осмотр вовремя.
Оглавление
1. Эндометриоз
- Симптомы: тазовые боли перед месячными, длительные и обильные менструальные кровотечения, иногда — боли при половом акте.

Эндометриоз — крайне распространенное заболевание женщин репродуктивного возраста, причины которого до конца неизвестны. При эндометриозе клетки внутреннего слоя матки разрастаются за пределы этого слоя, в некоторых случаях формируя кисты в яичниках, брюшине, реже — во влагалище, прямой кишке и даже в более отдаленных локациях. Иногда эндометриоз может стать причиной бесплодия, в других случаях женщина много лет живёт с болезненными обильными месячными, считая это нормой.
Подробнее об эндометриозе
Своевременная диагностика эндометриоза поможет выбрать тактику обращения с ним — от наблюдения и снижения боли при месячных до лапароскопической операции.
2. Миома
- Симптомы в 50% случаев отсутствуют. При росте миомы менструальные кровотечения становятся слишком обильными, вплоть до развития анемии, возникает чувство давления и боли внизу живота.
Миома матки — доброкачественная опухоль, возникающая в мышечном слое матки. Она считается гормонозависимой опухолью, чаще возникает у женщин с повышенной выработкой женских половых гормонов — эстрогенов. Факторами риска считаются позднее начало месячных, отсутствие родов ожирение, сахарный диабет, артериальная гипертензия, нерегулярный цикл. Аборты, воспалительные заболевания половых органов не являются факторами риска развития миомы.
Еще больше информации о миоме матки здесь
Миома опасна тем, что деформирует матку и провоцирует кровотечения. Миомы могут мешать женщине забеременеть, а при беременности — расти вместе с плодом и вызывать выкидыши. Самые крупные миомы, к сожалению, могут быть удалены только вместе с маткой – невозможность удаления миомы зависит не от ее размеров, а от локализации, но если есть необходимость сохранить репродуктивную функцию, то в 90% случаев это можно сделать. То есть можно удалить миому, а можно матку. Это зависит от показаний и от репродуктивных планов женщины.
Впрочем, существуют щадящие органосберегающие методы удаления миомы матки, с помощью которых иногда удается удалить даже крупные узлы. Тем не менее, о миоме лучше узнать, как можно раньше и удалить её, пока она не велика. Небольшие миоматозные узлы до 4-5 см не является показаниями к операции, если они не беспокоят.
3. Полипы эндометрия
- Единичные полипы часто бессимптомны. При их разрастании возможна боль внизу живота, которая усиливается при половом акте, бели и выделения, кровотечения между месячными. Наиболее характерная картина для полипов – это нарушения менструального цикла, мажущие выделения после менструации и в середине цикла и др.
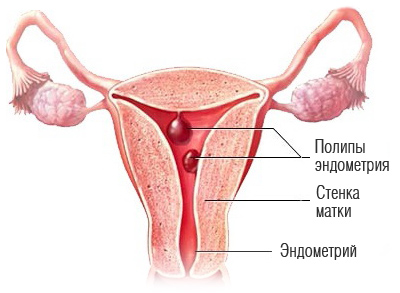
Полип эндометрия — это доброкачественный вырост на слизистой матки. Он висит на ножке, пронизанной кровеносными сосудами. Причины появления полипов неизвестны, но иногда они могут быть связаны с перенесенными абортами, недостатком прогестерона и избытком эстрогена, а также другими эндокринными расстройствами, такими как сахарный диабет, патологии щитовидной железы. Полипов может быть много, и они бывают разных типов. Полипы делятся на доброкачественные и с признаками атипии (в этом случае некоторые клетки полипа перерастают в раковые).
Железистые, железисто-фиброзные и фиброзные полипы гораздо менее опасны. Тем не менее, даже сравнительно безобидный маточный полип может мешать женщине забеременеть, стать причиной выкидыша, а при множественных полипах — вызывать сильные кровотечения.
Как правило, удаление полипов проводят одним днем, это операция, после которой женщина может идти домой. Иногда полипы рецидивируют и после операции могут появляться снова. В любом случае, лучше всего своевременно узнать о полипе, удалить его и выяснить его тип. При полипе с признаками атипии может потребоваться дополнительное лечение.
Больше информации о полипе эндометрия
4. Эндокринное бесплодие
- Симптомы: иногда бывает бессимптомным, иногда на эндокринное бесплодие может указывать отсутствие менструаций, редкие менструации, отсутствие беременности в течение года половой жизни без предохранения; в некоторых случаях — лишний вес, волосы на молочных железах и животе.
Эндокринное бесплодие — собирательное понятие. Его суть в том, что в результате неправильного функционирования какой-то части эндокринной системы у женщины не наступает овуляция. Гинеколог-эндокринолог проверяет, есть ли овуляция, и если в течение нескольких циклов её нет — просит женщину сдать анализы, проводит все необходимые исследования, находит проблему и предлагает методы решения.

Другой вид эндокринного бесплодия — синдром поликистозных яичников. Яичники постоянно находятся в ситуации гиперстимуляции инсулином, они вырабатывают слишком много эстрогенов и андрогенов, и овуляция не может наступить. И в этом случае своевременное лечение может помочь женщине забеременеть и снизить вес (при этом виде патологии бесплодие часто сочетается с ожирением). Существуют и многие другие виды эндокринного бесплодия, которые поддаются лечению при своевременном обнаружении.Одна из частых причин эндокринного бесплодия — гиперпролактинемия, то есть, повышенный пролактин — гормон, необходимый для выработки грудного молока. Избыток пролактина подавляет секрецию половых гормонов, и женщина не может забеременеть. После назначения препаратов, подавляющих секрецию пролактина, и препаратов прогестерона, гормональный фон приходит в норму, наступает овуляция, и женщина может забеременеть естественным путем.
Вывод прост: даже если сейчас вы не собираетесь беременеть и рожать — лучше знать о своём гормональном статусе, чтобы вовремя решить все возможные проблемы.
5. Кольпит (вагинит)
- Симптомы: бели (выделения из влагалища), зуд, боли во влагалище и внизу живота.
Кольпит — одно из самых распространенных гинекологических заболеваний. С ним сталкивались практически все. Кольпит — это воспаление слизистой оболочки влагалища в результате попадания туда различных возбудителей (хламидия, трихомонада, стрептококк, стафилококк, микоплазма и т.д.)

Степень серьёзности ситуации зависит и от возбудителя, и от состояния организма женщины. Частые кольпиты возникают при снижении эндокринной функции желез внутренней секреции (заболевания яичников, сахарный диабет, ожирение). Кольпит может возникнуть в результате повреждения слизистой оболочки влагалища; часто они развиваются при нарушении питания слизистой влагалища (например, в постменопаузе), при несоблюдении правил личной гигиены, в том числе во время секса.
6. Дисплазия и рак шейки матки
- Симптомы: дисплазия и рак шейки матки на начальных стадиях протекают бессимптомно.
Рак шейки матки никогда не развивается внезапно. Ему предшествует период дисплазии 1, 2 и 3 степени. Но даже если у вас обнаружили дисплазию — это не означает, что она обязательно перейдет в рак. Лишь у 1% женщин с дисплазией 1 степени она прогрессирует до 2 степени, лишь у 25% пациенток с дисплазией 2 степени она переходит в 3 степень, и только у 12-32% дисплазий 3 степени развивается рак. И происходит это медленно и постепенно, как правило — в течение нескольких лет.
Именно поэтому ПАП-мазок действительно спасает жизни. Как правило, операция на удаление дисплазии шейки матки завершается полным излечением. Эта операция не мешает беременности, хотя после неё необходим постоянный контроль шейки матки и может потребоваться профилактика преждевременных родов. С появлением вакцин против ВПЧ рак шейки матки вскоре будет побежден. Поэтому главный метод профилактики — обследоваться и раз в год сдавать ПАП-мазок. И этот метод достаточно эффективен: в странах, где массовый скрининг есть, за минувшие 40 лет смертность от рака шейки матки сократилась в четыре раза.
7. Воспаление маточных труб и яичников
- Симптомы: сильные боли внизу живота, которые могут отдавать в бок или поясницу, выделения из влагалища, повышение температуры
Острое воспаление труб и яичников может протекать сравнительно легко, а может и очень тяжело, вплоть до необходимости госпитализации. Лечить сальпингоофорит нужно обязательно, так как если он перейдет в хроническую форму, это может привести к формированию спаек и в перспективе к непроходимости маточных труб, а значит, к бесплодию. Внимание к своему здоровью и своевременное вмешательство гинеколога поможет вылечить воспаление полностью.
8. Боль при вагинальном сексе (диспареуния)
- Симптомы: заниматься сексом — больно.
Боль может возникать во время полового акта или после него, а также при проникновении во влагалище пальцем. Причины диспареунии могут быть разными. Самая частая — это сухость влагалища в результате нехватки смазки. Не следует думать, что сухость всегда связана с недостатком влечения: часто даже при сильном влечении смазки по каким-то причинам недостаточно. Иногда женщине может не хватать прелюдии, иногда сухость — следствие гормонального дисбаланса и приема лекарств (антидепрессантов, препаратов, понижающих давление или седативных, антигистаминных, некоторых противозачаточных).
Для женщин в постменопаузе сухость даже при сохранном либидо — обычное дело, в этом случае надо использовать лубриканты.

Другая распространенная причина диспареунии — травма влагалища, причем необязательно недавняя. Операции, трудные роды и другие ситуации могут вызывать боль при половом акте даже спустя месяцы и годы. Иногда проникающий секс бывает болезненным для женщины из-за инфекции или воспаления половых органов. Реже встречается вагинизм — болезненные спазмы при открытии влагалища, имеющие психологические причины. Чтобы установить, почему секс доставляет дискомфорт, посетите гинеколога. Чаще всего причины боли устранимы. Стыдиться и стесняться нечего — ведь мы хотим жить полной жизнью.
9. Внематочная беременность
- Симптомы: задержка месячных, менее обильные менструации, при разрыве трубы — кровотечение, резкая боль внизу живота.
Внематочная беременность — состояние, при котором оплодотворенная яйцеклетка прикрепляется не в матке, а в трубе или яичнике. Такая беременность нежизнеспособна, более того — она смертельно опасна для женщины, так как по мере роста плода он разрывает трубу и вызывает сильное кровотечение и шок.
При задержке месячных, если существует хотя бы небольшая вероятность, что вы беременны, необходимо обязательно обратиться к гинекологу. И не только для того, чтобы убедиться, что беременность есть, но и чтобы точно определить, что она — не внематочная. Чем меньше срок, тем больше шансов провести щадящую лапароскопическую операцию, в ходе которой удаляется только неправильно прикрепившееся плодное яйцо. В случае же разрыва трубы удаляют не только плодное яйцо, но и саму маточную трубу, что снижает вероятность последующей беременности. Сейчас признано, что сохранение и пластика маточной трубы неэффективно при любом сроке, то есть при любом сроке делают тубэктомию.

10. Молочница
- Симптомы: густые творожистые выделения с неприятным кислым запахом, зуд и жжение во влагалище.
Переохлаждение, прием антибиотиков, гормональные изменения при беременности или в менопаузе часто приводят к активизации грибка рода Candida, который и вызывает симптомы молочницы. С ней знакомы почти все женщины, и в отличие от многих описанных выше состояний и заболеваний молочница не кажется чем-то страшным.
Тем не менее, молочница может причинить массу неудобств, а в некоторых случаях распространиться на кишечник, мочевой пузырь и почки. Поэтому если молочница беспокоит вас сильно и часто — обратитесь к гинекологу и полностью решите проблему!
Читайте также:
Расскажем, когда организм может справиться с болезнью сам, а какие симптомы нельзя игнорировать. Напомним о важных анализах и прививках для детей и взрослых. Раскроем принципы доказательной медицины и разберемся с устаревшими мифами о лечении. Подпишитесь на нашу рассылку, чтобы быть в курсе!
Читайте также:



