Противогрибковые препараты вагинальный кандидоз
Грибковые инфекции являются довольно распространенными заболеваниями. Особую актуальность их лечение приобретает в связи с резким возрастанием иммунодефицитных состояний, так как при ослаблении иммунной защиты “просыпаются” многие грибы, с которыми организм мирно уживался ранее. Грибковые инфекции могут возникать и при нарушении равновесия микробной флоры человека (например, при длительном применении антибиотиков или гормональных средств).
Из болезнетворных грибов можно отметить плесневые, дрожжевые и дрожжеподобные грибы, дерматофиты, являющиеся возбудителями большинства грибковых заболеваний.
Как правило, грибы устойчивы к действию антибактериальных средств, поэтому для лечения вызванных ими заболеваний требуются специальные лекарственные средства. Их называют противогрибковыми .
Врачи располагают большим ассортиментом противогрибковых лекарств, однако чаще всего применяются препараты из группы полиеновых антибиотиков и различные “азолы”, о которых мы упоминали в разделе, посвященном синтетическим антибактериальным средствам.
К полиеновым антибиотикам относятся амфотерицин В , нистатин , натамицин и другие. Эти антибиотики связываются с оболочкой грибов и деформируют ее, образуя поры, через которые в клетку проникает вода, а покидают ее ионы калия и ферменты. В результате этого грибок гибнет.
Амфотерицин В используют, главным образом, при системных грибковых инфекциях . Он плохо всасывается из желудочно-кишечного тракта, и его вводят внутривенно. Применение амфотерицина В может сопровождаться серьезными побочными эффектами, в том числе нарушением функции почек, анемией (малокровием), расстройством зрения и слуха.
Нистатин и натамицин также не всасываются из желудочно-кишечного тракта, поэтому таблетки и гранулы, содержащие эти антибиотики, используют для профилактики и лечения кандидозов кишечника. В виде мазей, кремов и вагинальных суппозиториев их применяют при кандидомикозе кожи и слизистых оболочек.
Широким спектром действия обладают противогрибковые средства из группы “азолов”. Различия между отдельными препаратами заключаются в способе применения, частоте и выраженности побочных действий. Многие лекарства этой группы плохо всасываются из кишечника и потому применяются местно.
Большую проблему грибковая инфекция представляет собой в акушерстве и гинекологии. Кандидоз наиболее часто встречается у женщин в репродуктивном возрасте (75% женщин репродуктивного возраста переносят по крайней мере один эпизод вагинального кандидоза), но нередок и у девушек, а также у женщин старшего возраста, вступивших уже в климактерический период. Ведущая роль в возникновении кандидоза принадлежит Candida albicans, которые могут находиться во влагалище здоровых женщин (кандидоносительство) и при соответствующих условиях становиться патогенными, то есть вызывать заболевание при снижении защитных механизмов против грибковой инфекции. К кандидозу может привести длительное и бесконтрольное применение антибиотиков, кортикостероидов, высокодозированных гормональных контрацептивов, длительное ношение внутриматочной спирали и патология, связанная с иммунодефицитом. Изменяется нормальная микрофлора влагалища, и начинается размножение гриба. Среди эндокринных заболеваний, способствующих возникновению кандидозной инфекции, выделяют сахарный диабет. Вероятность возникновения кандидоза повышается также при беременности, причем в несколько раз. Предрасполагающими факторами к развитию вагинального кандидоза как у беременных, так и у небеременных женщин являются ношение тесной одежды, ожирение, несоблюдение гигиенических правил, жаркий климат. Наиболее частыми симптомами кандидозной инфекции являются обильные творожистые или сливкообразные выделения из половых путей, сопровождающиеся зудом, жжением в области наружных половых органов и во влагалище.
В последнее время возросло число заболеваний кандидозом среди новорожденных. Развитие инфекции у них происходит в результате эндогенной активации грибов после внутриутробного заражения или в результате госпитальной инфекции.
Различают несколько форм кандидозной инфекции влагалища, каждая из которых имеет свои диагностические признаки и клинические проявления. Нередко вагинальный кандидоз сочетается с бактериальными инфекциями, что создает благоприятные условия для внедрения грибов в ткани.
В связи с выраженной тенденцией к распространению вагинального кандидоза особую важность приобретает проблема его лечения, в особенности у беременных женщин, так как необходимо исключить отрицательное влияние препаратов на плод.
Одним из препаратов, который успешно применяется для лечения вагинального кандидоза, является Пимафуцин ® . Этот препарат содержит полиеновый антибиотик широкого спектра действия – натамицин, о котором мы уже немного рассказывали выше. Этот препарат нетоксичен, не вызывает раздражение кожи и слизистых оболочек, и к нему не вырабатываются резистентные штаммы. Применять его можно на любом сроке беременности, в период кормления грудью, а также у новорожденных. Пимафуцин ® не оказывает тератогенного действия, не нарушает микрофлору влагалища, совместим с другими препаратами. Уже на 1-2-е сутки от начала применения происходит купирование симптомов заболевания. Поскольку Пимафуцин ® практически не всасывается из желудочно-кишечного тракта, он при приеме внутрь оказывает лишь местное действие.
Финская Аптека
В этой рубрике мы публикуем ответы Харри Оваскайнена, аптекаря Новой Аптеки Ювяскюля (Jyväskylän Uusi Apteekki), на вопросы читателей о лекарствах, отпускаемых в финских аптеках без рецептов Подробнее.
Вагинальный кандидоз (молочница) является распространённым гинекологическим заболеванием у женщин. Чаще всего молочницу вызывает входящий в состав нормальной микрофлоры влагалища дрожжевой грибок Candida albicans. Иногда при его избыточном размножении возникает воспаление слизистых оболочек, следствием чего является зуд, жжение, белые творожистые выделения из влагалища и покраснение наружных половых органов.
Образ жизни, например, употребление сахаросодержащих продуктов, может предрасполагать к молочнице. Повышенный уровень сахара, диабет, пониженный иммунитет, применение оральных контрацептивов и беременность повышают риск заболевания кандидозом. Кроме того, к молочнице могут привести щелочные и сильные моющие средства, частое подмывание, тесная одежда или воздухонепроницаемые прокладки. Также молочница может стать следствием лечения антибиотиками.
Если вы уже раньше болели молочницей, и на этот раз симптомы кажутся вам похожими, воспаление можно лечить безрецептурными аптечными препаратами. Если вы не уверены, что у вас — вагинальный кандидоз или бактериальный вагиноз, можно сделать тест с помощью Canestest ® . Это поможет за 10 секунд установить диагноз, чтобы выбрать правильное лечение. Canestest ® — это самостоятельно проводимый тест, с помощью которого можно быстро и надёжно в удобных домашних условиях выяснить, идёт ли речь о вагинальном кандидозе или бактериальном вагинозе.
Безрецептурные препараты для лечения молочницы можно разделить на две группы: препараты орального и препараты местного применения. Пероральные флуконазольные препараты подходят для практически здоровых людей. Некоторые лекарства при употреблении с препаратами от дрожжевых инфекций оказывают совместное воздействие, поэтому в аптеке или с помощью листка-вкладыша к лекарству надо проверить, подходит ли вам этот препарат. Одноразовый приём препарата помогает избавиться от симптомов молочницы как во влагалище, так и на наружных половых органах.
Препаратами местного применения являются вагинальные свечи или крем, которые вводятся во влагалище с помощью аппликатора непосредственно перед сном. Лечение продолжается один или несколько дней в зависимости от препарата. Препараты в виде свеч для оказания действия требуют влажности, поэтому страдающим от сухости слизистых оболочек рекомендуется выбирать препарат в виде крема.
В профилактике вагинального кандидоза могут помочь, например, диета с низким содержанием сахара, правильная гигиена и моющие средства, а также уклонение от пользования воздухонепроницаемыми прокладками. Кроме того, нижнее бельё из воздухопроницаемого материала (например, синтетические волокна, шёлк или бамбук), а также сбалансированная влажность слизистых оболочек влагалища помогают в предотвращении дрожжевых инфекций. Молочницу, связанную с применением антибиотиков, можно предотвратить с помощью препаратов, содержащих молочнокислые бактерии.
К врачу следует обращаться в том случае, если симптомы молочницы появились впервые, или если от них страдает человек моложе 16 либо старше 60 лет, или при беременности. Кроме того, нужно обратиться к врачу, если появятся нехарактерные для молочницы симптомы (выделения с неприятным запахом или окрашенные, жар, боль внизу живота, проблемы с мочеиспусканием). Если при лечении симптомы не смягчаются в течение трёх дней, или симптомы не проходят через неделю после начала лечения, стоит обратиться к врачу для уточнения диагноза.
Лекарственные средства и препараты:
- Флуконазол:Diflucan, Fluconazol Ratiopharm, Fluconazol Orion, Fluconazol Sandoz, Canesoral
- Клотримазол:Canesten
- Миконазол:Gyno-Daktarin
Флуконазол: Diflucan, Fluconazol Ratiopharm, Fluconazol Orion, Fluconazol Sandoz, Canesoral
Харри Оваскайнен, aптекарь
Новая Аптека Ювяскюля
Перевод на русский язык: Лидия Попова
Марина Поздеева о подборе лечения при вагинальном кандидозе
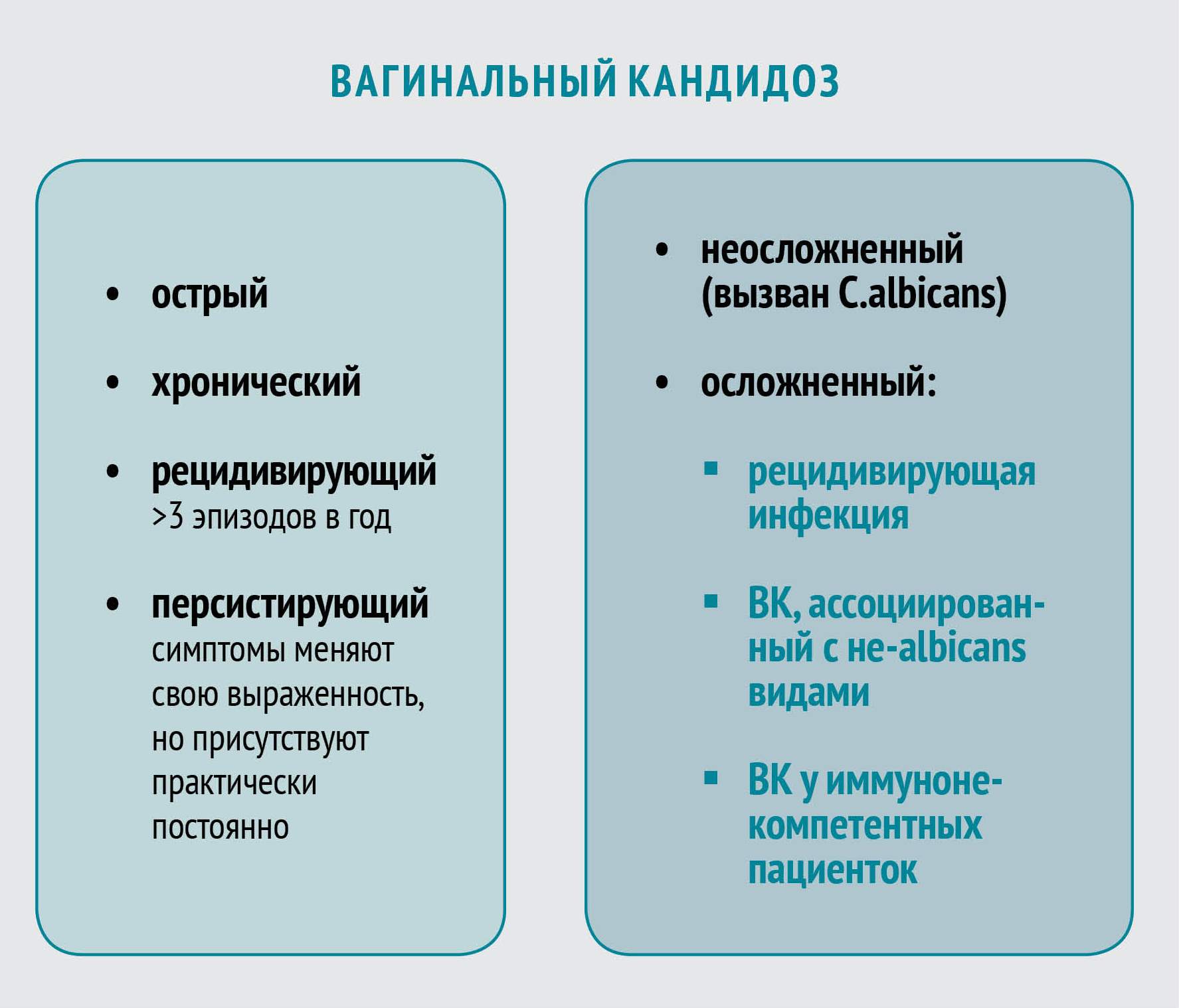
Вагинальный кандидоз (ВК) — распространенное заболевание, которое развивается у 70—75% женщин по крайней мере однажды в течение репродуктивного периода (по данным исследований под руководством Жерома Собеля, опубликованных в 1998 г, США). У 40—50% пациенток наблюдаются повторные случаи заболевания, а примерно 5% страдают от рецидивирующей инфекции (данные исследования 2004 г. на базе Колледжа медицины им.Альберта Энштейна, Бронкс, США).
Этиология ВК
Candida spp., возбудители вагинального кандидоза, — это условно-патогенные грибы, которые являются наиболее распространенной причиной грибковых инфекций у человека. Род Candida насчитывает около двадцати видов. Как правило, ВК ассоциируется с каким‑то одним видом Candida, но существует вероятность (2—5%) одновременного инфицирования двумя и более видами.
В России, США, Австралии и Европе у женщин с ВК чаще всего выявляется Candida albicans (76—89%). За ним следует C. glabrata (7—16%). Процент не-albicans Candida колеблется от 11 до 24%. Некоторые исследования показали тенденцию к увеличению частоты не-albicans кандидозов, однако недавняя работа ученых из США с участием девяноста тысяч образцов опровергла это утверждение: соотношение видов Candida, вызывающих ВК, с 2003 по 2007 год практически не изменялось.
Этиологически различные кандидозы клинически весьма схожи, однако нетипичные возбудители характеризуются устойчивостью к азоловым антимикотикам. Более других к азоловыми противогрибковым препаратам резистентны C. glabrata и C. krusei.
провизор первой категории и заведующая аптекой. Автор многочисленных работ по фармакологии и фармакотерапии, город Днепропетровск.
Эти данные подчеркивают важность определения вида Candida spp. у женщин с высоким риском развития не-Сandida аlbicans-ассоциированного ВК с целью подбора эффективной терапии заболевания.
Факторы риска
У многих здоровых женщин ВК развивается спорадически. Тем не менее существуют факторы риска возникновения кандидоза. Среди поведенческих факторов это частые половые контакты и оральный секс, а также использование спермицидов.
Тесная одежда и нижнее белье обычно не провоцируют заболевания. Однако среди женщин с рецидивирующим ВК (РВК) ношение тесных колготок и ежедневных прокладок положительно ассоциировано с рецидивом.
К биологическим факторам риска ВК относятся:
- применение антибиотиков;
- неконтролируемый сахарный диабет;
- генетическая предрасположенность;
- высокий уровень половых гормонов;
- прием оральных контрацептивов, содержащих высокие дозы эстрогена;
- беременность.
Антибактериальные препараты способствуют снижению количества лакто- и бифидобактерий, сдвигу pH во влагалище и росту Candida spp.
Тетрациклины, цефалоспорины и ампициллин чаще других антибиотиков широкого спектра действия провоцируют развитие кандидоза.
Беременность — один из наиболее распространенных предрасполагающих факторов. Согласно исследованиям, у трети беременных развивается ВК. Высокий уровень половых гормонов способствует увеличению содержания гликогена во влагалище, который в свою очередь обеспечивает постоянный источник углерода, необходимый для роста грибов.
Кроме того, повышенная кислотность вагинальной флоры беременных может подавлять рост других микроорганизмов, которые естественным образом ингибируют Candida. Хотя начальное прикрепление клеток гриба происходит при более высоких значениях pH (6–7), кислая среда благоприятствует развитию мицелия.
В патогенезе вагинального кандидоза (ВК) выделяют две основные фазы: фазу адгезии, то есть прикрепления клеток гриба к эпителиальным клеткам, и мицелиальную фазу. Мицелиальная фаза начинается с момента проникновения Candida spp. в эпителиоциты. Растущий псевдомицелий грибов проникает в глубокие слои цервикального и вагинального эпителия.
Cаndida способны пенетрировать клетки, не нарушая целостности своей маннопротеиновой оболочки (это фибриллярное покрытие клеточной стенки гриба, участвующего в адгезионных процессах). В итоге Cаndida противостоит факторам защиты и выживает в макроорганизме.
Группы риска инфицирования не-albicans видами Candida включают:
- женщин с рецидивирующим ВК;
- ВИЧ-инфицированных женщин;
- женщин в возрасте старше 50 лет;
- женщин с неконтролируемым сахарным диабетом.
Во всех вышеперечисленных группах наиболее распространенным видом является С. glabrata.
Процент случаев заболевания не-albicans Сandida-ассоциированной инфекцией увеличивается с возрастом женщин.
Большинство женщин с ВК быстро реагируют на терапию, однако в некоторых случаях может развиться рецидивирующая форма, которая характеризуется четырьмя и более эпизодами инфекции в год. Предрасполагающие факторы:
- неконтролируемый сахарный диабет;
- прием иммунодепрессантов;
- отклонения в местном вагинальном иммунитете слизистых оболочек;
- генетическая предрасположенность.
Исследования доказали, что у пациенток с РВК регистрируется более высокая частота специфических генных полиморфизмов по сравнению с контрольной группой. Кроме того, у этих пациенток обнаруживаются определенные антигены системы Льюис в крови.
Периодический ВК может быть также связан со снижением в естественных условиях концентрации манноз-связывающего лектина. Последний, связываясь с сахарами на поверхности клетки Candida, запускает путь активации системы комплемента и приводит к гибели гриба с помощью комплемент-опосредованного фагоцитоза.
При данном заболевании также фиксируется повышенная концентрация интерлейкина-4, что тормозит местные защитные механизмы.
Система антигенов Льюис зависит от группы генов, которые экспрессируются в железистом эпителии. Антигены Льюис, в отличие от эритроцитарных антигенов, являются компонентами экзокринных эпителиальных выделений, в том числе и влагалищных.
Роль полового пути передачи остается недоказанной. Тем не менее большинство исследований говорит о необходимости лечения половых партнеров. Так, эксперимент доктора Горовитц, Великобритания, продемонстрировал наличие видов Candida в эякуляте мужчин, партнерши которых страдали РВК.
Однако тот же Горовитц провел еще одно исследование, где изучались результаты терапии у 54 женщин, разделенных на две группы. Партнеров из первой группы подвергали противогрибковой терапии, а из второй — нет. Существенных различий в скорости наступления рецидива у женщин этих групп обнаружено не было.
Рецидивы могут быть вызваны и другими видами Candida, которые не являются в равной степени чувствительными к терапии препаратами первой линии.
Клиника ВК
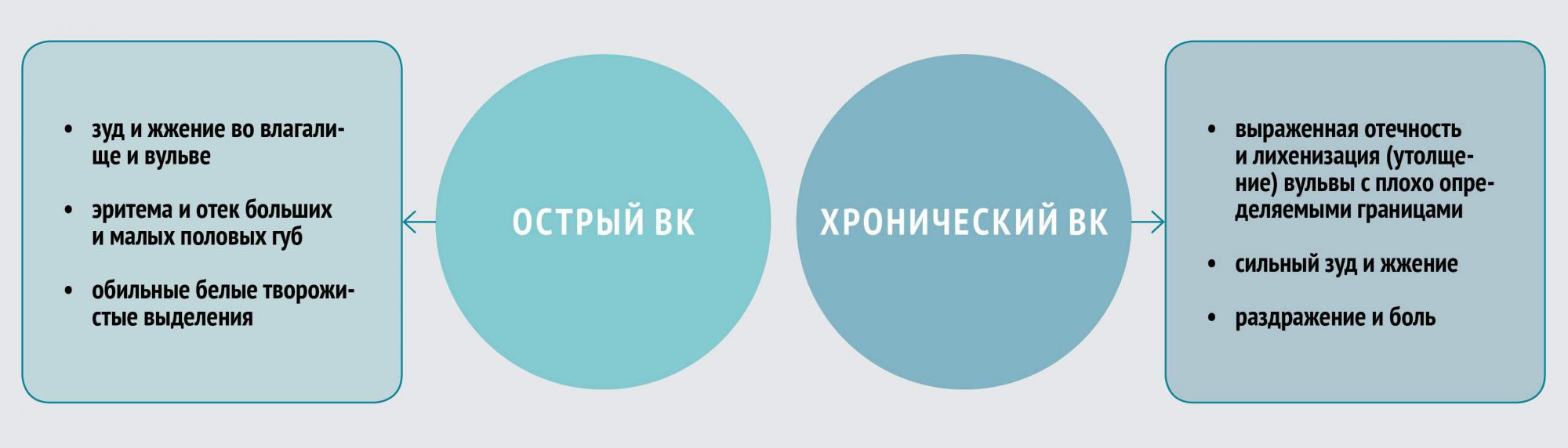
Клинические симптомы ВК неспецифичны и могут быть связаны с другими вагинальными заболеваниями, в том числе бактериальным вагинозом, трихомониазом, хламидиозом, гонореей. Отличительной чертой симптоматики являются зуд и жжение. В некоторых случаях возможно развитие диспареунии (болезненности при половом акте) и дизурии.
Исследования in vivo показали, что противогрибковые препараты имидазола (миконазол и клотримазол) менее эффективны в лечении не-albicans видов Candida. Так, C. tropicalis и C. glabrata в 10 раз менее чувствительны к миконазолу, чем C. albicans.
Лечение неосложненного ВК
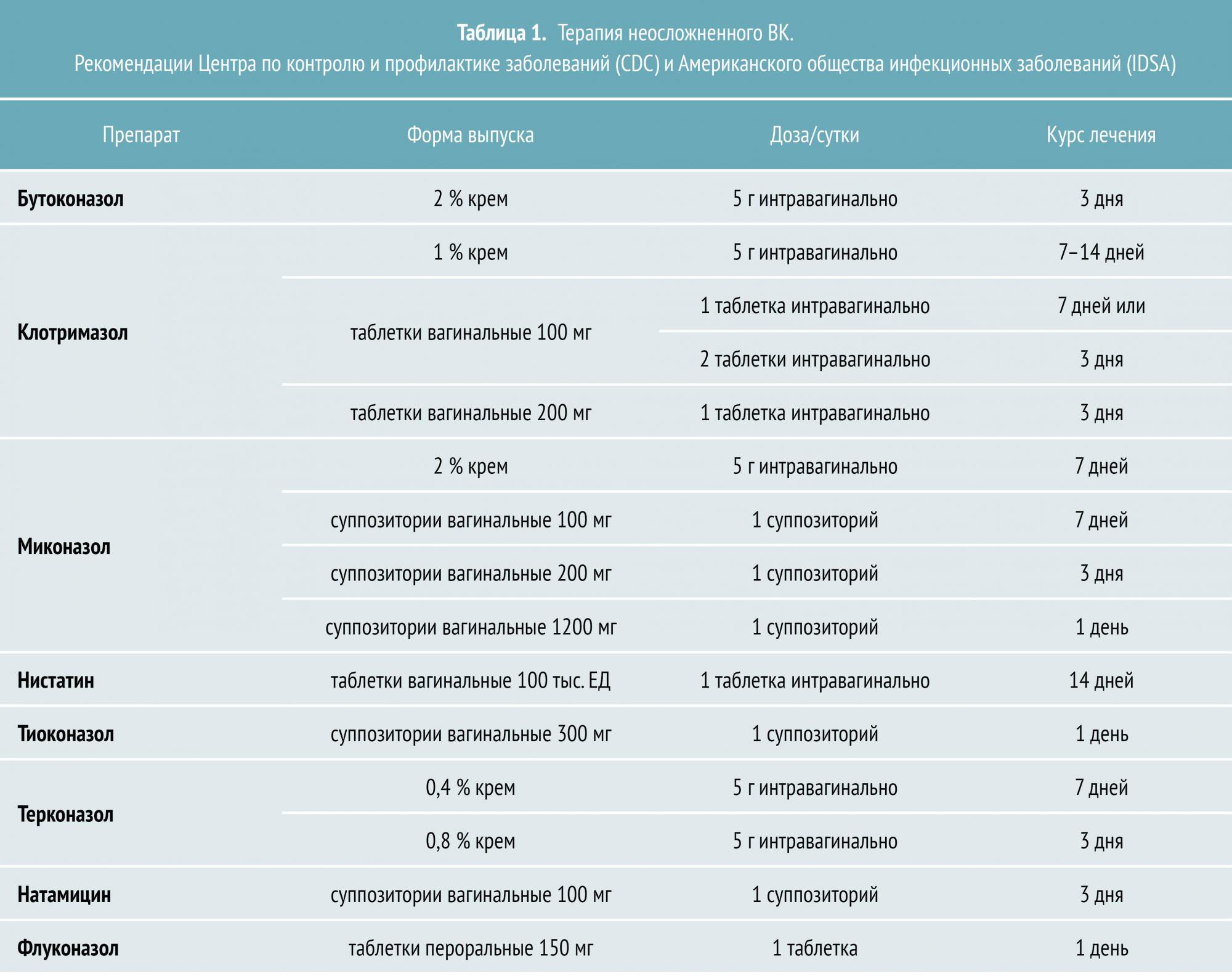
Неосложненный ВК вызывается штаммами C. albicans, большинство из которых демонстрируют чувствительность к азоловым противогрибковым препаратам. Лечение неосложненного заболевания приводит к положительному результату в 90% случаев даже при назначении однократной дозы пероральных или короткого курса местных антимикотиков. На выбор можно использовать несколько топических азоловых препаратов с приблизительно одинаковой эффективностью.
Эмпирическое назначение антимикотиков при этой форме заболевания совершенно оправданно. Более того, зачастую выбор лечения основывается на индивидуальных предпочтениях пациентки.
Клеточная стенка Candida представляет собой комплексный гликопротеин, который зависит от постоянного синтеза эргостерола. Соединения азола, которые являются действующими веществами азоловых противогрибковых препаратов, блокируют выработку эргостерола, позволяя топическим антимикотикам оказывать эффект в 80—90% случаев.
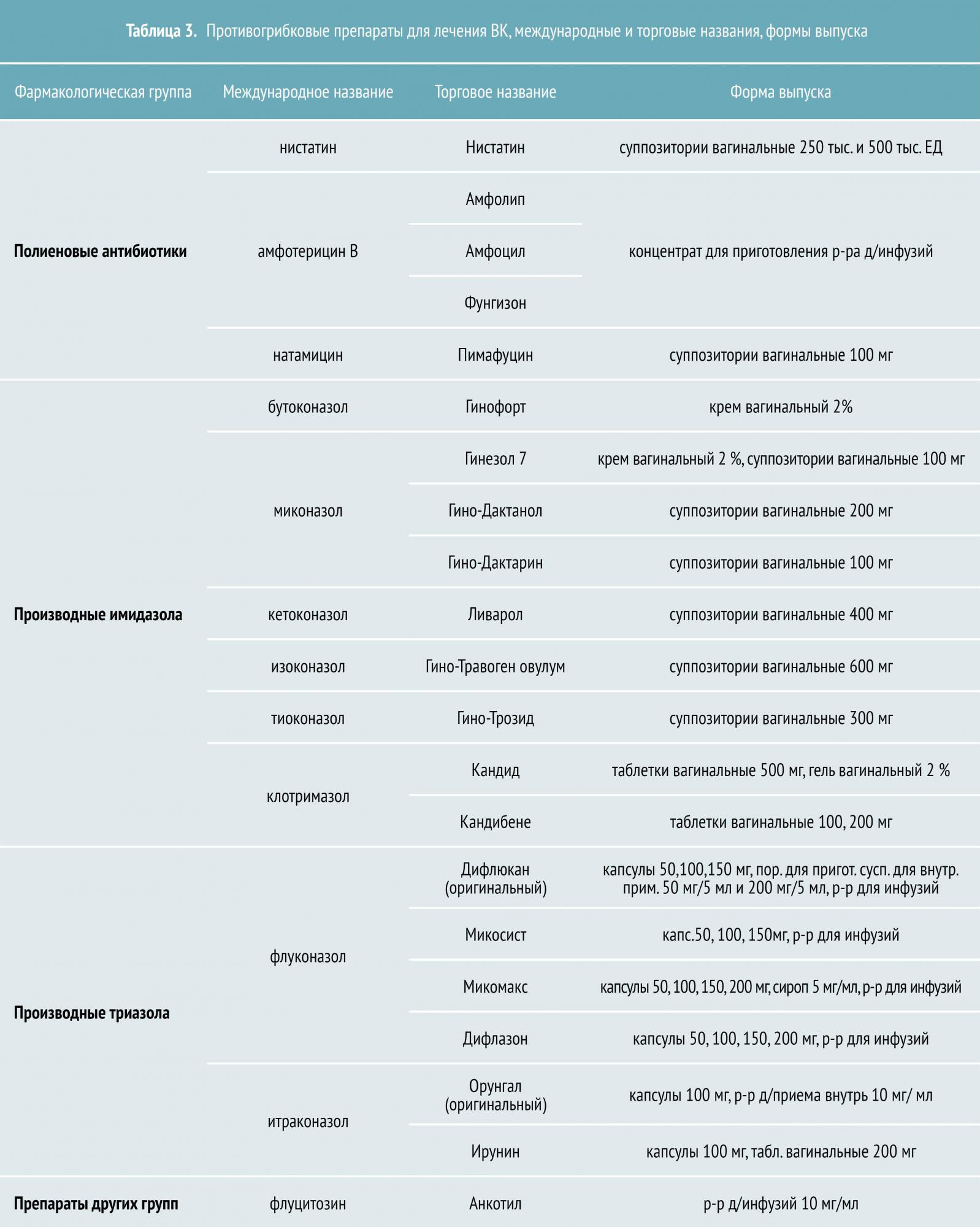
Азоловые препараты, которые подразделяются на производные имидазола и триазола, являются самой многочисленной и эффективной группой противогрибковых средств. К азоловым антимикотикам относятся как системные препараты (кетоконазол, флуконазол, итраконазол), так и местные (бифоназол, клотримазол, изоконазол, эконазол и другие).
В сравнительных испытаниях 10—14‑дневных курсов терапии азолами и нистатином была выявлена преимущественная эффективность первых (80—95 % микологического излечения по сравнению с 70—80 % в группе нистатина). Кроме того, азолы доказали эффективность даже при лечении короткими курсами.
Терапия ВК у беременных женщин предусматривает применение местных противогрибковых препаратов. К числу безопасных топических антимикотиков относятся миконазол и клотримазол, рекомендуемый курс лечения — семь дней. Кроме того, при беременности назначают полиеновый антибиотик натамицин. Стандартная схема противогрибковой терапии местными формами натамицина рассчитана на применение в течение трех дней. При необходимости курс может быть увеличен вдвое.
Лечение осложненного РВК
Оптимальный курс лечения осложненного ВК до сих пор точно не определен. Некоторые исследования показали эффективность противогрибковой супрессивной терапии в течение нескольких месяцев.
Препаратом выбора при РВК является пероральный флуконазол. При тяжелом рецидивирующем ВК флуконазол применяют по схеме 150 мг (три дозы) каждые 72 часа в течение девяти дней, после чего лечение продолжают по 150 мг в неделю на протяжении длительного времени. Такой режим противогрибковой терапии значительно снижает вероятность рецидивов по сравнению с тремя дозами флуконазола без поддерживающего лечения.
Долгосрочная супрессивная терапия пероральным флуконазолом отличается удобством и хорошей переносимостью по сравнению с другими антимикотиками. Как показали исследования, эффективность супрессивной схемы лечения РВК достигает 90%. Вопреки ожиданиям, у больных, длительно принимающих флуконазол, не подтвердилось развитие резистентности к C.albicans или суперинфекции не-albicans видами. Тем не менее пациенткам с упорной инфекцией рекомендуется проводить идентификацию возбудителя.
В качестве препаратов для супрессивной терапии могут применяться иные пероральные средства, которые доказали эффективность в лечении РВК. В качестве альтернативных схем лечения назначают:
- кетоконазол по 100 мг в сутки (из‑за гепатотоксичности перорального кетоконазола предпочтение обычно отдают другим препаратам);
- итраконазол по 200 мг два раза в день в течение одного дня каждого месяца;
- клотримазол вагинальные свечи.

Женщинам, предпочитающим местное лечение, клотримазол рекомендуется в дозировке 500 мг в неделю или 200 мг дважды в неделю. Также допустимо применение других местных противогрибковых препаратов, при этом практически не имеет значения, какое действующее вещество используется.
У пациенток с РВК, которым не проводится поддерживающая терапия, вероятность рецидива в течение шести месяцев после успешного лечения очередного эпизода заболевания составляет 70%. Риск рецидива у женщин, принимающих антимикотики в качестве супрессивного лечения, составляет 40—50% в течение одного года после прекращения приема препаратов.
Лечение РВК, вызванного не-albicans видами Candida
Не-albicans виды весьма умеренно отвечают на терапию азоловыми антимикотиками. Поэтому схему лечения в таких случаях подбирают индивидуально, основываясь на степени тяжести заболевания и реакции на препараты.
В течение многих десятилетий для лечения РВК местно использовалась борная кислота. Однако препараты борной кислоты могут всасываться через слизистую оболочку влагалища в кровь и оказывать токсическое действие. Во избежание всасывания вагинальные средства на основе борной кислоты выпускают в желатиновых капсулах. Рекомендуемая схема лечения — одна капсула 600 мг в сутки в течение двух недель.
Готовой лекарственной формы в России нет, но капсулы могут готовить в аптеках ex tempore. Согласно исследованиям, лечение вагинальными капсулами с борной кислотой эффективно в 70% случаев РВК, ассоциированного с C. glabrata.
Альтернативой токсичной борной кислоте являются суппозитории с амфотерицином В. Антибиотик проникает через клеточную мембрану гриба и, связываясь с эргостеролом, разрушает клеточную стенку. Курс лечения составляет 50 мг на ночь per os в течение двух недель. Такая схема терапии успешна у 70% пациенток, страдающих заболеванием, вызванным не-albicans видами, не поддающимися азоловой терапии, особенно C. glabrata.
Активность по отношению к не-albicans видам Candida доказали и местные препараты для вагинального применения, содержащие 17% флуцитозина. Клетки гриба поглощают флуцитозин, после чего он дезаминируется и превращается в 5‑фторурацил, который встраивается в ДНК Candida вместо урацила. В результате нарушается синтез белка и клетка погибает. Возможна также комбинация 17% крема флуцитозина и 3% крема амфотерицина В. Средняя продолжительность лечения флуцитозином должна быть не меньше двух недель. Особенность препарата — его высокая стоимость.
Альтернативные методы лечения РВК
В некоторых случаях пациентки прибегают к применению пробиотиков, большинство из которых содержат лактобактерии. Предполагается, что лактобактерии способны ингибировать или уменьшать рост Candida во влагалище. Однако единого мнения специалистов по этому поводу пока нет. Действительно, часть клинических исследований подтверждает эффективность пробиотиков при ВК. В то же время другие эксперименты полностью опровергают эти данные.
Так, недавно было опубликовано рандомизированное исследование с участием двух групп женщин с РВК. Пациенткам первой группы в схему лечения включали вагинальные пробиотики, а участницы второй подвергались монотерапии итраконазолом. Исследование показало, что исход терапии в течение месяца был одинаково положительным в двух группах.
Учитывая безопасность применения пробиотиков, право включения этих препаратов в схему лечения РВК имеет и врач, и пациентка.
Список использованных материалов
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Основные показания:
Наиболее частые побочные эффекты: аллергические реакции.
Основные противопоказания: индивидуальная непереносимость.
Важная информация для пациента:
- Лечение молочницы обычно заключается в назначении местных лекарственных средств: свечей или вагинальных таблеток. Реже используются кремы, мази и гели. Капсулы для приема внутрь обычно назначают при неэффективности местной терапии.
- Перед введением противогрибковых препаратов желательно провести предварительную подготовку. Если выделения обильные, они могут затруднять контакт лекарства со слизистой. Поэтому, прежде чем вводить свечу или таблетку, рекомендуется промыть влагалище обычной кипяченой водой и удалить из него творожистые массы, а уже затем вводить препараты. Так лекарство будет действовать мощнее.
| Торговое название препарата | Диапазон цен (Россия, руб.) | Особенности препарата, о которых важно знать пациенту |
| Действующее вещество: Нистатин | ||
| Нистатин (таблетки, мазь, свечи вагинальные) (разные производители) | 13–25,5 | Давно применяемый препарат, проигрывающий по эффективности современным средствам. Таблетки применяются в основном при кандидозе полости рта (для рассасывания) и кишечника, свечи – иногда при вагинальном кандидозе. |
| Действующее вещество: Натамицин | ||
| Пимафуцин (таблетки, мазь, свечи вагинальные) (Астеллас) | 270–329,4 | Современный препарат для лечения молочницы, выпускающийся в разных лекарственных формах. Одно из немногих противогрибковых средств, которое может без ограничений применяться при беременности и кормлении грудью. |
| Действующее вещество: Кетоконазол | ||
| Ливарол (свечи) (Штада, Нижфарм) | 175,9–480 | Классический противогрибковый препарат. Может вызывать раздражение слизистой оболочки влагалища и зуд. Противопоказан в первом триместре беременности. С осторожностью назначают во втором и третьем триместрах беременности, в период кормления грудью и детям до 12 лет. |
| Действующее вещество: Миконазол | ||
| Микозон (крем, свечи вагинальные) (Аджио Фармасьютикалз) | 67,5–226,6 | Современный противогрибковый препарат. В период беременности использование препарата в виде свечей возможно только в первом триместре. |
| Действующее вещество: Эконазол | ||
| Гино-Певарил (свечи вагинальные) (Джонсон & Джонсон) | 120–531 | Обладает широким спектром действия. Имеет особенное химическое строение, которое позволяет препарату лучше растворяться в жирах, а значит, более глубоко проникать в пораженные грибком ткани. Возможны трехдневные курсы лечения. Разрешен для использования во втором и третьем триместре беременности. Иногда вызывает местное раздражение, чувство жжения и зуд. Противопоказан детям до 16 лет. |
| Действующее вещество: Сертаконазол | ||
| Залаин (крем, свечи вагинальные) (Эгис) | 206–442 | Мощный современный противогрибковый препарат широкого спектра действия. Вводят однократно, перед сном. В случае сохранения симптомов возможно повторное применение препарата через 7 дней. |
| Действующее вещество: Клотримазол | ||
| Кандид (порошок, раствор, крем, гель вагинальный) (Гленмарк) Канизон (раствор, крем, таблетки вагинальные) (Аджио Фармасьютикалз) Клотримазол (крем, мазь, таблетки вагинальные, свечи вагинальные) (разные производители) |
Широко применяемый эффективный местный противогрибковый препарат. Не рекомендуется в первом триместре беременности. | |
| Действующее вещество: Фентиконазол | ||
| Ломексин (капсулы вагинальные, крем) (Рекордати) | 269,5–509 | Противогрибковый препарат широкого спектра действия для местного применения. Обладает также антибактериальным и противовоспалительным действием. Как правило, хорошо переносится, побочные эффекты нетяжелые, кратковременные и не требуют отмены препарата. Противопоказан в первом триместре беременности. |
| Действующее вещество: Бутоконазол | ||
| Гинофорт (крем вагинальный) (Гедеон Рихтер) | 392,6–854 | Мощный противогрибковый препарат. Сохраняется на слизистой оболочке влагалища в течение 4–5 дней. Иногда вызывает жжение, зуд, болезненность и отек стенки влагалища. Противопоказан при беременности и кормлении грудью. |
| Действующее вещество: Флуконазол | ||
| Дифлазон (капсулы) (КРКА) Дифлюкан (капсулы) (Пфайзер) Микомакс (капсулы, сироп) (Зентива) Микосист (капсулы) (Гедеон Рихтер) Микофлюкан (таблетки) (Доктор Редди'с) Флуконазол (капсулы) (разные производители) Флюкостат (капсулы) (Фармстандарт) Форкан (капсулы) (Ципла) |
Препарат для приема внутрь с системным противогрибковым действием. Может вызывать головную боль, головокружение, тошноту, нарушения работы печени и ряд других побочных эффектов. Противопоказан при беременности и кормлении грудью. Может вступать в реакции лекарственного взаимодействия. Поэтому перед началом применения препарата важно тщательно изучить инструкцию и посоветоваться с врачом. | |
| Действующее вещество: Итраконазол | ||
| Ирунин (вагинальные таблетки, капсулы) (Верофарм) Итразол (капсулы) (Вертекс) Орунгал (капсулы) (Джонсон & Джонсон) Орунгамин (капсулы) (Озон) Румикоз (капсулы) (Валента) |
Обладает широким спектром противогрибкового действия, при молочнице может использоваться местно. В случае тяжелого течения грибковых заболеваний чаще применяется внутрь. При приеме капсул возможны тошнота, нарушения работы печени, головная боль, утомляемость, головокружение, окрашивание мочи в темный цвет, отеки и другие побочные эффекты. При местном использовании возможны зуд и ощущение жжения во влагалище, не требующие отмены препарата. Капсулы для приема внутрь противопоказаны при беременности и кормлении грудью, заболеваниях печени. Женщинам в период лечения рекомендуется использовать средства контрацепции. Может вступать в реакции лекарственного взаимодействия. Перед началом применения препарата важно тщательно изучить инструкцию и посоветоваться с врачом. Местную форму не рекомендуется использовать в первом триместре беременности. | |
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Читайте также:


