При кандидамикозе кандидозе следует назначить
Лечением данного заболевания занимается Дерматолог
Что такое кандидоз?
Кандидоз – группа грибковых заболеваний местной локализации и системного характера, проявляющихся гнойными выделениями и вызываемое дрожжеподобными грибками рода Candida.
Всех представителей этого рода относят к условно-патогенным грибкам – это значит, что они и в норме существуют в организме человека, но их количество строго ограничено. При определенных обстоятельствах грибок начинает быстро размножаться, вызывая развитие заболевания.
- Западные стандарты лечения
- Индивидуальный подход к каждому пациенту
- Соблюдаем полную анонимность
- Все процедуры проводим без болевых ощущений
- Специалисты с опытом работы за рубежом
- Полный цикл: диагностика, лечение, реабилитация
Причины возникновения кандидоза
Условно заболевание можно разделить на детское и взрослое. Детский кандидоз может передаваться во время родов, при прохождении через зараженные слизистые матери, при кормлении, через предметы ежедневного обихода.

В силу того, что детский иммунитет плохо развит и во многом зависит от матери, важно уделять достаточно внимания собственной гигиене и чистоте окружающего ребенка пространства.
Взрослый кандидоз чаще всего развивается при ослаблении иммунитета, однако причина может быть в факторах, дающих толчок к развитию заболевания.
- Внешние факторы – перепады температур, влажность, поврежденность кожи, вредные факторы окружающей среды, химические воздействия, вымывание собственной микрофлоры;
- Внутренние факторы – нарушения обмена веществ, эндокринные заболевания невоспалительного характера, курсы лечения гормональными препаратами, прием гормональных противозачаточных;
- Изменение вирулентных свойств грибкового организма, склоняющие его качества в сторону патогенных.
Врачи отмечают, что кандидоз часто протекает незаметно для больного, в легкой форме. Организм сам способен справиться с грибком, и все довольно быстро приходит в норму. Однако, если Вы отметили у себя симптомы кандидоза, сразу обращайтесь к специалистам GMS Clinic для получения квалифицированного лечения. Мы сможем оказать необходимую и своевременную помощь Вашей иммунной системе.
Выделяют поверхностный и системный кандидоз. Рассмотрим все виды подробнее и разберем системы каждого типа кандидоза.
Поверхностный кандидоз, виды, симптомы
Этот вид кандидоза включает в себя поражение слизистых оболочек, гладкой кожи, ногтевого ложа и других поверхностей.
Чаще всего этот тип заболевания встречается у новорожденных, у которых еще не сформировалась кислотность полости рта, защищающая слизистые от попадания патогенных микроорганизмов. Основной симптом заболевания – белые творожистые выделения на слизистой щек, языке. Это похоже на то, как будто ребенок только что выпил кефир или скушал творог. Чаще всего кандидоз слизистых не представляет особой опасности здоровью больного, если своевременно предпринять лечение.
Проявляется как вторичная аллергическая реакция в виде небольших отечных пятен, язвочек. Может развиваться в качестве сопутствующего заболевания к воспалительным процессам различной этиологии, попадая на незащищенные участки кожи. Кроме того, может развиваться при попадании в ранки грязи, так что необходимо своевременно защищать и обрабатывать даже самые мелкие царапинки.
Возникает при дисбактериозе, так как именно в этом состоянии кишечник менее всего защищен. Снижение общей кислотности среды способствует развитию чужеродных микроорганизмов, а уменьшение численности собственной микрофлоры – увеличению разновидностей колоний.
Симптомы кандидоза кишечника – жидкий стул с примесью белых хлопьев, избыточное образование газов, боли в животе. Это состояние опасно тем, что вместе с поносом из организма вымываются витамины, полезные вещества, пища практически не усваивается, наступает обезвоживание. В случае обнаружения самых незначительных симптомов сразу обращайтесь к врачу.
Характерный симптом заболевания – обильные творожистые выделения белого цвета, зуд. Боли при половом акте и мочеиспускании. Это характерно как для заболевания у мужчин, так и для женского (вагинального) кандидоза. Чаще всего болезнь передается половым путем, но может возникать и в результате воспалительного процесса.
- Вагинальный кандидоз опасен тем, что нарушение состава микрофлоры матки опасно воспалительными процессами, которые могут привезти к бесплодию. Именно поэтому при обнаружении первых признаков кандидоза надо срочно обращаться к специалистам за лечением;
- Кандидоз мужских половых органов кроме болей и белого налета может отличаться покраснением крайней плоти и полового члена, а также образованием белого налета. При обнаружении симптомов не откладывайте, сразу обращайтесь к специалистам Центра дерматологии GMS Clinic за назначением квалифицированного лечения.
Системный кандидоз развивается из локального при резком снижении уровня иммунитета, а также при упорном игнорировании симптомов висцерального кандидоза. Симптомы заболевания могут быть различными и сходиться с симптомами других заболеваний. Опознать системный кандидоз можно только после сдачи анализов у хорошего специалиста.
Последствия системного кандидоза могут быть различными. Их тяжесть зависит от того, сколько времени пройдет с момента перехода висцерального кандидоза в системный и затягивании начала лечения. Врачи GMS Clinic помогут свести последствия кандидоза к минимуму и быстро избавиться от заболевания практически без вреда для организма.
Диагностика кандидоза

В лабораторной практике специалисты производят диагностику только кандидоза половой системы. Дело в том, что заболевание других типов имеет настолько яркие симптомы, что спутать их с чем-либо другим невозможно. В случае обсемененности половых органов нужно точно знать причину заболевания, и какой она имеет характер – грибковый, микробиологический. Или вирусный.
Диагностика заболевания проводится в два этапа: внешний осмотр и методы дифференциальной лабораторной диагностики.
Внешний осмотр позволяет определить степень заболевания, площадь пораженного грибком эпидермиса, понять, какого характера белый налет – грибкового или микробного. В случае подозрения на кандидоз влагалища или мужских половых органов – специалист берет мазок или пробу и отправляет ее на лабораторную диагностику.
Лабораторная диагностика заключается в посеве пробы на нескольких видах питательной среды с последующим анализом посевов. В среднем результат диагностики может быть получен через двое суток, ведь именно столько времени потребуется на образование грибком устойчивой колонии и псевдомицелия.
Лечение кандидоза
Прежде чем приступать к медикаментозному лечению заболевания, нужно выяснить, какой фактор вызвал развитие болезни. Именно такую тактику выбирают ведущие специалисты GMS Clinic. Если вылечить симптомы и последствия, но не устранить фактор, провоцирующий рост колоний грибков, скоро заболевание вернется, однако у грибка может развиться устойчивость к заболеванию.
Обнаружить причину помогает, как правило, грамотно выстроенный диалог с клиентом клиники. Простой опрос укажет на те моменты, которые могли бы спровоцировать развитие кандидоза, а рекомендации специалиста GMS Clinic помогут устранить их вовсе.
Интересно, что, несмотря на схожесть общей методики лечения, схема медикаментозной терапии кандидоза у мужчин и у женщин различна.
- Выбор общей схемы лечения, которая будет оказывать комплексное влияние на организм;
- Поэтапность лечения, непрерывность даже в случае исчезновения видимых симптомов;
- Устранение причины заболевания.
Для лечения кандидоза кожи и слизистых оболочек чаще всего применяют противогрибковые суспензии и мази, которые эффективно и локально воздействуют на колонии грибка и снижают его активность. Необходимо также использовать поддерживающие иммунитет средства, препараты с дубящими и раздражающими свойствами.
При лечении кандидоза желудочно-кишечного тракта целесообразно применять комплексно противогрибковые препараты и препараты, защищающие стенку кишечника и желудка от патогенного воздействия заболевания. Это могут быть препараты растительного происхождения, содержащие слизи, или синтетические лекарства.
Специалисты GMS Clinic на основании лабораторной диагностики подбирают наиболее эффективные препараты, которые не только окажут терапевтическое действие, но и будут безопасны для организма.
Чаще всего своевременное начало лечения заболевания эффективными препаратами позволяет полностью вылечить заболевание без последствий для организма, при условии устранения фактора, провоцирующего рост грибка.
Существует очень много различных лекарственных форм препаратов для лечения кандидоза половых органов. Чаще всего используются комплексно таблетированные противогрибковые препараты для системного воздействия и свечи, вагинальные шарики и мази для местного лечения.
Профилактика кандидоза
Основное правило профилактики кандидоза – соблюдение правил личной гигиены. Удивительно, но именно это правило, по мнению большинства специалистов, может уберечь от большинства микробных и грибковых заболеваний.
- Включите в ежедневный рацион кисломолочные продукты, мед, горькие фрукты (грейпфруты, бруснику, клюкву);
- Переберите свое нижнее белье: оставьте только натуральные ткани и полностью исключите синтетику;
- Избегайте случайных половых связей, всегда пользуйтесь средствами механической защиты.
Кроме того, специалисты GMS Clinic советуют не забывать о регулярном посещении врачей не только в критических ситуациях, но и тогда, когда нет симптомов заболевания.
Почему GMS Clinic?
Доверять свое здоровье лучше специалистам, которые уже не раз доказали свою квалификацию и умение справляться с самыми непредсказуемыми вариациями заболевания. К сожалению, чаще всего клиенты приходят в нашу клинику не на начальных этапах болезни, а тогда, когда симптомы уже сильно влияют на темп жизни. Кроме того, важно выбрать такую схему лечения, которая быстро избавит клиента от заболевания и избавит от последствий.
Специалисты Клиники дерматологии при GMS Clinic всегда готовы оказать Вам квалифицированную поддержку при лечении заболевания любой степени тяжести. Мы сделаем все возможное, чтобы Вы скорее стали здоровы и вернулись к обычной жизни.
Стоимость лечения кандидоза
| Название услуги | Обычная цена | Цена со скидкой 30% |
|---|---|---|
| Первичный прием дерматолога | 9 565 руб. | 6 695 руб. |
| Повторный прием дерматолога | 8 130 руб. | 5 691 руб. |
| Первичная консультация ведущего специалиста | 13 665 руб. | 9 565 руб. |
| Повторная консультация ведущего специалиста | 11 615 руб. | 8 130 руб. |
Цены, указанные в прайс-листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 781 5577 (круглосуточно) или по адресам: г. Москва, 1-й Николощеповский пер., д. 6, стр. 1 (клиника GMS Смоленская) и ул. 2-я Ямская, д. 9 (клиника GMS Ямская). Прайс-лист не является публичной офертой. Услуги оказываются только на основании заключенного договора.
В нашей клинике принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР.
Марина Поздеева о подборе лечения при вагинальном кандидозе
Вагинальный кандидоз (ВК) — распространенное заболевание, которое развивается у 70—75% женщин по крайней мере однажды в течение репродуктивного периода (по данным исследований под руководством Жерома Собеля, опубликованных в 1998 г, США). У 40—50% пациенток наблюдаются повторные случаи заболевания, а примерно 5% страдают от рецидивирующей инфекции (данные исследования 2004 г. на базе Колледжа медицины им.Альберта Энштейна, Бронкс, США).
Этиология ВК
Candida spp., возбудители вагинального кандидоза, — это условно-патогенные грибы, которые являются наиболее распространенной причиной грибковых инфекций у человека. Род Candida насчитывает около двадцати видов. Как правило, ВК ассоциируется с каким‑то одним видом Candida, но существует вероятность (2—5%) одновременного инфицирования двумя и более видами.
В России, США, Австралии и Европе у женщин с ВК чаще всего выявляется Candida albicans (76—89%). За ним следует C. glabrata (7—16%). Процент не-albicans Candida колеблется от 11 до 24%. Некоторые исследования показали тенденцию к увеличению частоты не-albicans кандидозов, однако недавняя работа ученых из США с участием девяноста тысяч образцов опровергла это утверждение: соотношение видов Candida, вызывающих ВК, с 2003 по 2007 год практически не изменялось.
Этиологически различные кандидозы клинически весьма схожи, однако нетипичные возбудители характеризуются устойчивостью к азоловым антимикотикам. Более других к азоловыми противогрибковым препаратам резистентны C. glabrata и C. krusei.
провизор первой категории и заведующая аптекой. Автор многочисленных работ по фармакологии и фармакотерапии, город Днепропетровск.
Эти данные подчеркивают важность определения вида Candida spp. у женщин с высоким риском развития не-Сandida аlbicans-ассоциированного ВК с целью подбора эффективной терапии заболевания.
Факторы риска
У многих здоровых женщин ВК развивается спорадически. Тем не менее существуют факторы риска возникновения кандидоза. Среди поведенческих факторов это частые половые контакты и оральный секс, а также использование спермицидов.
Тесная одежда и нижнее белье обычно не провоцируют заболевания. Однако среди женщин с рецидивирующим ВК (РВК) ношение тесных колготок и ежедневных прокладок положительно ассоциировано с рецидивом.
К биологическим факторам риска ВК относятся:
- применение антибиотиков;
- неконтролируемый сахарный диабет;
- генетическая предрасположенность;
- высокий уровень половых гормонов;
- прием оральных контрацептивов, содержащих высокие дозы эстрогена;
- беременность.
Антибактериальные препараты способствуют снижению количества лакто- и бифидобактерий, сдвигу pH во влагалище и росту Candida spp.
Тетрациклины, цефалоспорины и ампициллин чаще других антибиотиков широкого спектра действия провоцируют развитие кандидоза.
Беременность — один из наиболее распространенных предрасполагающих факторов. Согласно исследованиям, у трети беременных развивается ВК. Высокий уровень половых гормонов способствует увеличению содержания гликогена во влагалище, который в свою очередь обеспечивает постоянный источник углерода, необходимый для роста грибов.
Кроме того, повышенная кислотность вагинальной флоры беременных может подавлять рост других микроорганизмов, которые естественным образом ингибируют Candida. Хотя начальное прикрепление клеток гриба происходит при более высоких значениях pH (6–7), кислая среда благоприятствует развитию мицелия.
В патогенезе вагинального кандидоза (ВК) выделяют две основные фазы: фазу адгезии, то есть прикрепления клеток гриба к эпителиальным клеткам, и мицелиальную фазу. Мицелиальная фаза начинается с момента проникновения Candida spp. в эпителиоциты. Растущий псевдомицелий грибов проникает в глубокие слои цервикального и вагинального эпителия.
Cаndida способны пенетрировать клетки, не нарушая целостности своей маннопротеиновой оболочки (это фибриллярное покрытие клеточной стенки гриба, участвующего в адгезионных процессах). В итоге Cаndida противостоит факторам защиты и выживает в макроорганизме.
Группы риска инфицирования не-albicans видами Candida включают:
- женщин с рецидивирующим ВК;
- ВИЧ-инфицированных женщин;
- женщин в возрасте старше 50 лет;
- женщин с неконтролируемым сахарным диабетом.
Во всех вышеперечисленных группах наиболее распространенным видом является С. glabrata.
Процент случаев заболевания не-albicans Сandida-ассоциированной инфекцией увеличивается с возрастом женщин.
Большинство женщин с ВК быстро реагируют на терапию, однако в некоторых случаях может развиться рецидивирующая форма, которая характеризуется четырьмя и более эпизодами инфекции в год. Предрасполагающие факторы:
- неконтролируемый сахарный диабет;
- прием иммунодепрессантов;
- отклонения в местном вагинальном иммунитете слизистых оболочек;
- генетическая предрасположенность.
Исследования доказали, что у пациенток с РВК регистрируется более высокая частота специфических генных полиморфизмов по сравнению с контрольной группой. Кроме того, у этих пациенток обнаруживаются определенные антигены системы Льюис в крови.
Периодический ВК может быть также связан со снижением в естественных условиях концентрации манноз-связывающего лектина. Последний, связываясь с сахарами на поверхности клетки Candida, запускает путь активации системы комплемента и приводит к гибели гриба с помощью комплемент-опосредованного фагоцитоза.
При данном заболевании также фиксируется повышенная концентрация интерлейкина-4, что тормозит местные защитные механизмы.
Система антигенов Льюис зависит от группы генов, которые экспрессируются в железистом эпителии. Антигены Льюис, в отличие от эритроцитарных антигенов, являются компонентами экзокринных эпителиальных выделений, в том числе и влагалищных.
Роль полового пути передачи остается недоказанной. Тем не менее большинство исследований говорит о необходимости лечения половых партнеров. Так, эксперимент доктора Горовитц, Великобритания, продемонстрировал наличие видов Candida в эякуляте мужчин, партнерши которых страдали РВК.
Однако тот же Горовитц провел еще одно исследование, где изучались результаты терапии у 54 женщин, разделенных на две группы. Партнеров из первой группы подвергали противогрибковой терапии, а из второй — нет. Существенных различий в скорости наступления рецидива у женщин этих групп обнаружено не было.
Рецидивы могут быть вызваны и другими видами Candida, которые не являются в равной степени чувствительными к терапии препаратами первой линии.
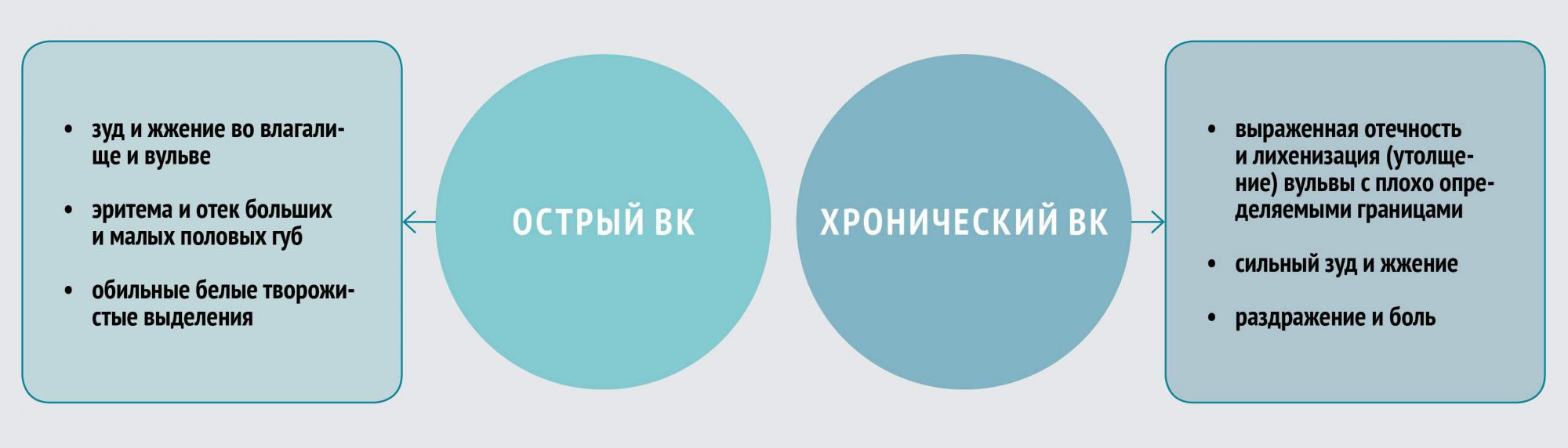
Клиника ВК
Клинические симптомы ВК неспецифичны и могут быть связаны с другими вагинальными заболеваниями, в том числе бактериальным вагинозом, трихомониазом, хламидиозом, гонореей. Отличительной чертой симптоматики являются зуд и жжение. В некоторых случаях возможно развитие диспареунии (болезненности при половом акте) и дизурии.
Исследования in vivo показали, что противогрибковые препараты имидазола (миконазол и клотримазол) менее эффективны в лечении не-albicans видов Candida. Так, C. tropicalis и C. glabrata в 10 раз менее чувствительны к миконазолу, чем C. albicans.
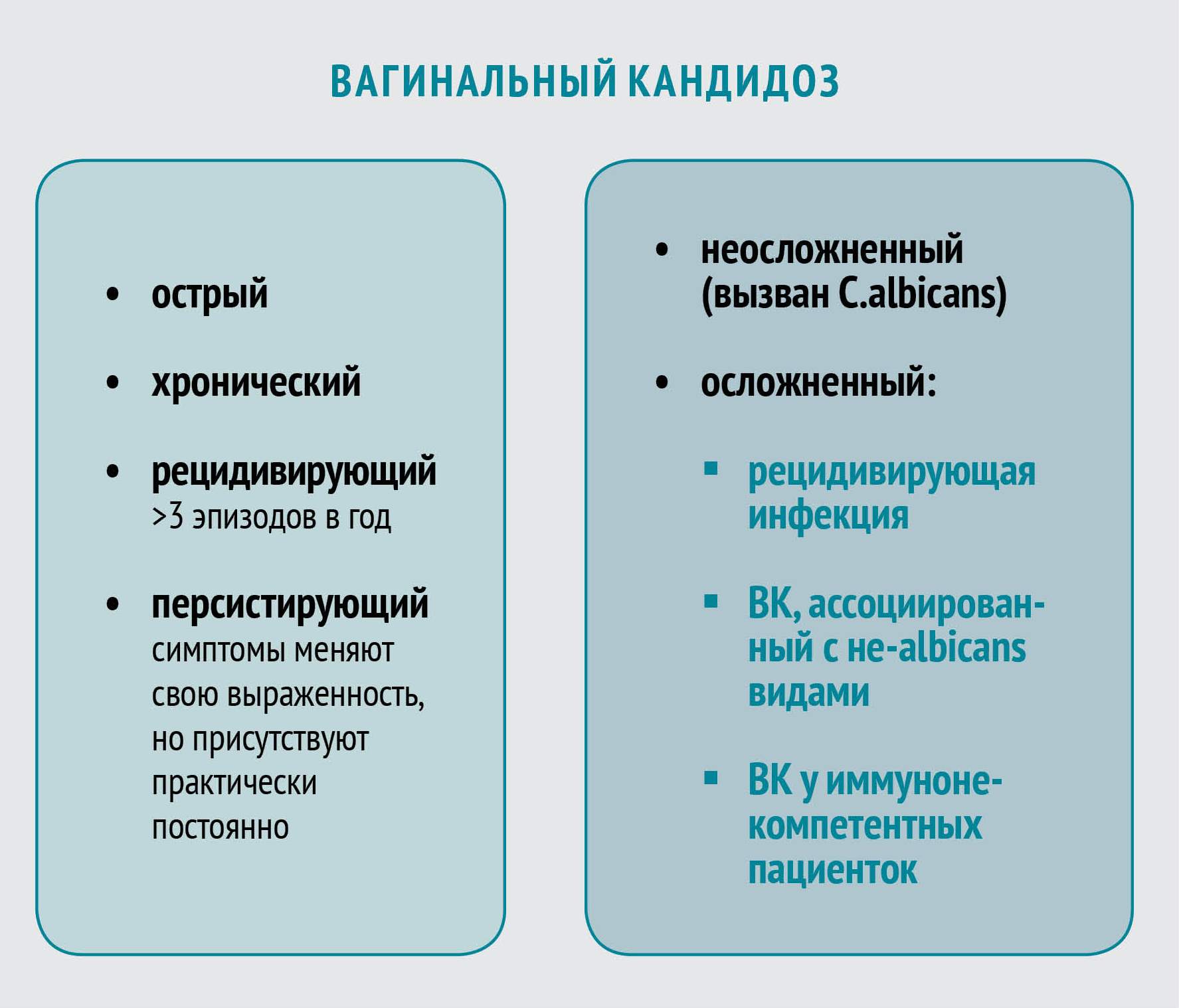
Лечение неосложненного ВК
Неосложненный ВК вызывается штаммами C. albicans, большинство из которых демонстрируют чувствительность к азоловым противогрибковым препаратам. Лечение неосложненного заболевания приводит к положительному результату в 90% случаев даже при назначении однократной дозы пероральных или короткого курса местных антимикотиков. На выбор можно использовать несколько топических азоловых препаратов с приблизительно одинаковой эффективностью.
Эмпирическое назначение антимикотиков при этой форме заболевания совершенно оправданно. Более того, зачастую выбор лечения основывается на индивидуальных предпочтениях пациентки.
Клеточная стенка Candida представляет собой комплексный гликопротеин, который зависит от постоянного синтеза эргостерола. Соединения азола, которые являются действующими веществами азоловых противогрибковых препаратов, блокируют выработку эргостерола, позволяя топическим антимикотикам оказывать эффект в 80—90% случаев.
Азоловые препараты, которые подразделяются на производные имидазола и триазола, являются самой многочисленной и эффективной группой противогрибковых средств. К азоловым антимикотикам относятся как системные препараты (кетоконазол, флуконазол, итраконазол), так и местные (бифоназол, клотримазол, изоконазол, эконазол и другие).
В сравнительных испытаниях 10—14‑дневных курсов терапии азолами и нистатином была выявлена преимущественная эффективность первых (80—95 % микологического излечения по сравнению с 70—80 % в группе нистатина). Кроме того, азолы доказали эффективность даже при лечении короткими курсами.
Терапия ВК у беременных женщин предусматривает применение местных противогрибковых препаратов. К числу безопасных топических антимикотиков относятся миконазол и клотримазол, рекомендуемый курс лечения — семь дней. Кроме того, при беременности назначают полиеновый антибиотик натамицин. Стандартная схема противогрибковой терапии местными формами натамицина рассчитана на применение в течение трех дней. При необходимости курс может быть увеличен вдвое.
Лечение осложненного РВК
Оптимальный курс лечения осложненного ВК до сих пор точно не определен. Некоторые исследования показали эффективность противогрибковой супрессивной терапии в течение нескольких месяцев.
Препаратом выбора при РВК является пероральный флуконазол. При тяжелом рецидивирующем ВК флуконазол применяют по схеме 150 мг (три дозы) каждые 72 часа в течение девяти дней, после чего лечение продолжают по 150 мг в неделю на протяжении длительного времени. Такой режим противогрибковой терапии значительно снижает вероятность рецидивов по сравнению с тремя дозами флуконазола без поддерживающего лечения.
Долгосрочная супрессивная терапия пероральным флуконазолом отличается удобством и хорошей переносимостью по сравнению с другими антимикотиками. Как показали исследования, эффективность супрессивной схемы лечения РВК достигает 90%. Вопреки ожиданиям, у больных, длительно принимающих флуконазол, не подтвердилось развитие резистентности к C.albicans или суперинфекции не-albicans видами. Тем не менее пациенткам с упорной инфекцией рекомендуется проводить идентификацию возбудителя.
В качестве препаратов для супрессивной терапии могут применяться иные пероральные средства, которые доказали эффективность в лечении РВК. В качестве альтернативных схем лечения назначают:
- кетоконазол по 100 мг в сутки (из‑за гепатотоксичности перорального кетоконазола предпочтение обычно отдают другим препаратам);
- итраконазол по 200 мг два раза в день в течение одного дня каждого месяца;
- клотримазол вагинальные свечи.

Женщинам, предпочитающим местное лечение, клотримазол рекомендуется в дозировке 500 мг в неделю или 200 мг дважды в неделю. Также допустимо применение других местных противогрибковых препаратов, при этом практически не имеет значения, какое действующее вещество используется.
У пациенток с РВК, которым не проводится поддерживающая терапия, вероятность рецидива в течение шести месяцев после успешного лечения очередного эпизода заболевания составляет 70%. Риск рецидива у женщин, принимающих антимикотики в качестве супрессивного лечения, составляет 40—50% в течение одного года после прекращения приема препаратов.
Лечение РВК, вызванного не-albicans видами Candida
Не-albicans виды весьма умеренно отвечают на терапию азоловыми антимикотиками. Поэтому схему лечения в таких случаях подбирают индивидуально, основываясь на степени тяжести заболевания и реакции на препараты.
В течение многих десятилетий для лечения РВК местно использовалась борная кислота. Однако препараты борной кислоты могут всасываться через слизистую оболочку влагалища в кровь и оказывать токсическое действие. Во избежание всасывания вагинальные средства на основе борной кислоты выпускают в желатиновых капсулах. Рекомендуемая схема лечения — одна капсула 600 мг в сутки в течение двух недель.
Готовой лекарственной формы в России нет, но капсулы могут готовить в аптеках ex tempore. Согласно исследованиям, лечение вагинальными капсулами с борной кислотой эффективно в 70% случаев РВК, ассоциированного с C. glabrata.
Альтернативой токсичной борной кислоте являются суппозитории с амфотерицином В. Антибиотик проникает через клеточную мембрану гриба и, связываясь с эргостеролом, разрушает клеточную стенку. Курс лечения составляет 50 мг на ночь per os в течение двух недель. Такая схема терапии успешна у 70% пациенток, страдающих заболеванием, вызванным не-albicans видами, не поддающимися азоловой терапии, особенно C. glabrata.
Активность по отношению к не-albicans видам Candida доказали и местные препараты для вагинального применения, содержащие 17% флуцитозина. Клетки гриба поглощают флуцитозин, после чего он дезаминируется и превращается в 5‑фторурацил, который встраивается в ДНК Candida вместо урацила. В результате нарушается синтез белка и клетка погибает. Возможна также комбинация 17% крема флуцитозина и 3% крема амфотерицина В. Средняя продолжительность лечения флуцитозином должна быть не меньше двух недель. Особенность препарата — его высокая стоимость.
Альтернативные методы лечения РВК
В некоторых случаях пациентки прибегают к применению пробиотиков, большинство из которых содержат лактобактерии. Предполагается, что лактобактерии способны ингибировать или уменьшать рост Candida во влагалище. Однако единого мнения специалистов по этому поводу пока нет. Действительно, часть клинических исследований подтверждает эффективность пробиотиков при ВК. В то же время другие эксперименты полностью опровергают эти данные.
Так, недавно было опубликовано рандомизированное исследование с участием двух групп женщин с РВК. Пациенткам первой группы в схему лечения включали вагинальные пробиотики, а участницы второй подвергались монотерапии итраконазолом. Исследование показало, что исход терапии в течение месяца был одинаково положительным в двух группах.
Учитывая безопасность применения пробиотиков, право включения этих препаратов в схему лечения РВК имеет и врач, и пациентка.
Список использованных материалов
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
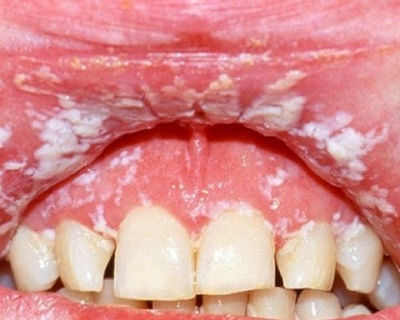
Кандидоз является грибковым заболеванием, поражающим слизистые оболочки и кожные покровы. Внутренние органы данным видом грибка практически не затрагиваются. Прародителем болезни являются грибки Candida. Несмотря на то, что грибок является представителем условно-патогенной флоры и присутствует в организме каждого человека, при воздействии определенных условий флора становится патогенной.
Виды заболевания
Кандидоз может быть следующих видов:
- пищеварительной системы;
- мочеполовой системы;
- дыхательной системы;
- кожных покровов.
Почему возникает кандидоз?
Candida может возникать по разным причинам и зависят они от места его локации.
Кандидоз ротовой полости обычно вызывается следующими причинами:
- повышение уровня кислотности в желудке;
- дисбактериоз рта;
- затяжной период приема антибактериальных медикаментов и антибиотиков;
- контакты с зараженными людьми или носителями грибка (поцелуи, половые отношения, еда и питье из одной посуды);
- низкие защитные функции организма.
Причинами развития желудочного грибка Candida могут быть:
- кишечные инфекции;
- дисбактериоз кишечника.
Данный вид грибка быстро распространяется и порождает токсины, а также способствует формированию отравляющих продуктов ферментации из-за чего начинается воспалительный процесс в слизистой оболочке желудка.

Вагинальный кандидоз проявляет себя в период, когда защитные функции женского организма максимально снижены. Происходит нарушение микрофлоры. Обращение к врачу-гинекологу в данном случае обязательно, так как самостоятельный прием медикаментов может дать лишь временный результат.
Мужчины также могут быть заражены грибком Candida половых органов, однако, заболевание является вялотекущим.
Кандидоз кожных покровов появляется по следующим причинам:
- сахарный диабет;
- избыточный вес;
- дисбактериоз желудка;
- длительный прием антибиотиков или кортикостероидов;
- низкий уровень иммунитета;
- недостаток витаминов;
- чрезмерная потливость.
Симптоматика, присущая грибку рода Candida
Симптомы и жалобы пациента, как и причины развития Candida зависят от того, какая часть тела поражена болезнью.
Кандидоз ротовой полости можно обнаружить по следующим жалобам:
- слизистые оболочки ротовой полости покрыты белесым налетом;
- снятие налета обнажает поверхность щек или языка, которая впоследствии кровоточит.
Отсутствие лечения провоцирует размножение грибка, кайма губ становится красной и раздраженной, уголки губ слегка припухают.
Симптомами желудочного кандидоза являются:
- сильные боли в животе;
- интоксикация организма;
- запоры или диарея;
- высокая температура;
- в стуле можно обнаружить частицы кровяных примесей;
- метеоризм.
Вагинальный грибок Candida может проявляться следующими симптомами:
- болезненные ощущения при половом акте;
- выделения белого цвета с сероватым оттенком из области влагалища;
- кислых запах влагалищных выделений;
- появление белесых пленочек на слизистых оболочках влагалища;
- неприятное зудящее ощущение в области клитора;
- покраснение и отечность слизистой оболочки влагалища и половых губ.
При переходе вагинального кандидоза в хроническую форму выделения могут отсутствовать, а половые губы покрываться сухими эрозиями и еле заметной пленкой.
Кожный кандидоз достаточно распространен и поражает складки кожи, стопы, половые органы, подмышечные впадины, волосяные области на лице и голове. У больного могут проявляться следующие симптомы:
Обследование на наличие Candida
Диагностика данного заболевания не вызывает серьезных затруднений и проходит по следующим этапам:
- Осмотр профильного специалиста. Обращение к стоматологу актуально при поражении ротовой полости, к гинекологу — слизистых оболочек влагалища и половых губ, к урологу — половых органов у мужчины, к дерматологу — кожных покровов тела, к эндоскописту — при подозрении на молочницу желудочно-кишечного тракта.
- Взятие соскоба для микроскопического исследования в лаборатории и определения рода грибка Candida. При поражении влагалища гинекологом берется образец выделений и направляется на бакпосев.
- Подбор метода лечения и определение назначаемых лекарственных средств. Возможно проведение теста на чувствительность пациента к основному компоненту, входящему в состав медикамента.

Если жалобы пациента свидетельствуют о возможном поражении слизистых оболочек желудочно-кишечного тракта или других внутренних органов, врачом назначается обследование, состоящее из сдачи анализа крови и мочи, а также кала для исследования кала на дисбактериоз. Кроме того, желудок может быть исследован с помощью эндоскопической биопсии.
Лечение
При обнаружении кандидоза ротовой полости назначаются следующие методы лечения:
При диагностировании Candida желудочно-кишечного тракта могут быть рекомендованы следующие способы лечения:
Лечение вагинального грибка Candida сводится к выбору подходящего медикамента, среди которых наиболее популярны:
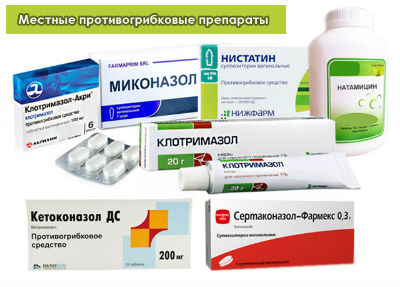
Пациентом могут быть использованы таблетки, капсулы, свечи или мази.
Кожный грибок Candida лечится с применением следующих медикаментов:
Помимо таблетированной формы лечения результативно использование мазей и гелей местного назначения.
Легкие формы заболевания проходят самостоятельно при коррекции питания. Грибки рода Candida размножаются при получении ими питательной среды, а именно: углеводов и сахара. Поэтому рекомендуется полностью исключить или заметно ограничить прием следующих продуктов питания:
- кондитерские сладости;
- сахарная свекла;
- морковь;
- алкогольная продукция;
- сахар и мед;
- картофель;
- фруктовые соки;
- тыква;
- кукуруза.

Параллельно с исключением продуктов следует включить в ежедневный рацион:
- овощи с низким содержанием углеводов;
- мясо;
- орехи;
- кисломолочные продукты без содержания сахара (йогурт, кефир);
- рыба.
Группы риска по заражению кандидозом
Candida ротовой полости чаще всего поражает людей:
- с нарушением обменных процессов;
- ВИЧ-инфекцией;
- с диагностированным туберкулезом, онкологией;
- пенсионного возраста;
- беременных и кормящих женщин;
- детей, родившихся раньше срока.
Вагинальный кандидоз встречается чаще всего у женщин:
- в период беременности;
- с заболеваниями щитовидной железы;
- принимающих гормональные медикаменты или противозачаточные таблетки.
Последствия
Запущенная форма заболевания может перейти в хроническую и при снижении защитных функций организма возникнет повторный рецидив.
Профилактика

Кандидоз поддается профилактике, что дает возможность снизить риск размножения данного грибка. К профилактическим рекомендациям относятся:
- прием витаминного комплекса;
- минимизация приема различного рода медикаментов, особенно антибиотиков и гормональных препаратов;
- закаливание организма;
- исключение из питания большого количества углеводов;
- обработка ротовой полости (санация);
- своевременное лечение заболеваний желудочно-кишечного тракта, дисбактериоза;
- сбалансированное питание.
Любое грибковое заболевание доставляет пациенту массу дискомфортных ощущений, а также ослабляет защитные функции организма. Важно уделять внимание своему здоровью и лечить первоисточные заболевания.
Читайте также:


