Молочница в ушах у грудничков

Средний отит — это медицинское название воспаления среднего уха, вызванного инфекцией Заболевание наиболее часто встречаются именно у маленьких детей, это связано с особенностью строения лор-органов у малышей (более короткий и широкий слуховой проход, чем у детей старшего возраста или взрослых). Острый средний отит — это инфекция, которая как правило развивается из-за скопления жидкости в среднем ухе. Отит может быть вызван вирусами или бактериями. У большинства детей, страдающих отитом, сначала развивается ОРВИ или ОРЗ, которые затем переходят в отит, вызывает воспаление и отек в носовых проходах и евстахиевой трубе. Риск рецидивирующих инфекций среднего уха повышается у детей, которые:
- Посещают ясли или детский сад
- Подвергаются воздействию сигаретного или печного дыма в домашних условиях
- Имеют увеличенные аденоиды, которые могут воспрепятствовать дренажу евстахиевой трубы
Симптомы острого среднего отита обычно включают боль в ухе и лихорадку. Средний отит с выпотом (выделением жидкости или гноя), также известный как слипчивый отит, возникает при наличии жидкости в среднем ухе после того, как инфекция прошла. Обычно это состояние не вызывает боли, но может вызвать снижение слуха у ребенка.
Дети с острым средним отитом обычно быстро поправляются при лечении противовоспалительными средствами и при надлежащем уходе. Иногда, если врач уверен, что заболевание вызвано бактериями, ребенку могут назначаться антибиотики. Дети, у которых развивается слипчивый отит и другие осложнения, могут нуждаться в дополнительном лечении методами физиотерапии.
Симптомы отита у детей
Большинство детей с острым средним отитом будут жаловаться на боль в ушах. Если ребенок еще маленький и не умеет говорить, об отите может свидетельствовать долгий ноющий плач, отказ ребенка от груди. Другие симптомы могут включать в себя:
Поскольку многие случаи среднего отита вызваны вирусной инфекцией, часто могут присутствовать и другие симптомы, связанные с инфекцией, такие как насморк, слезотечение или кашель.
Диагностика отита
Если у ребенка болит ухо больше 2-х дней или если вашему ребенку менее 2-х лет и вы подозреваете, что у него болит ухо, необходимо срочно обратиться за помощью к отоларингологу, педиатру или врачу общей практики. Промедление может грозить тем, что ребенок потеряет слух или совсем оглохнет.
Врач осмотрит уши и барабанные перепонки ребенка с помощью инструмента, который называется отоскоп. При остром среднем отите барабанная перепонка будет воспаленной и выпуклой из-за скопления жидкости в среднем ухе. Врач измерит температуру и осмотрит ребенка на предмет наличия других инфекций (например, бронхита). Специальных анализов для диагностики отита не существует. Одним из эффективных методов диагностики является ЛОР-эндоскопия при помощи гибкого ЛОР-эндоскопа, которую с успехом проводят в нашем медицинском центре опытные ЛОР-врачи. Такая диагностика является абсолютно безболезненной и может быть выполнена по показаниям врача у самых маленьких детей, в возрасте с 9 месяцев.
Лечение отита
Лечение ребенка будет зависеть от его возраста и состояния здоровья.
Обычно предполагается, что дети старше 6 месяцев, у которых отит протекает в легкой форме, сначала получают только противовоспалительные препараты. Если симптомы сохраняются в течение более 48 часов или если они ухудшаются, то могут понадобиться антибиотики широкого спектра действия, Детям с острым средним отитом младше 6 месяцев обычно сразу назначают антибиотики т.к. крайне важно любым способом не допустить осложнений заболевания. Первым антибиотиком выбора для лечения острого среднего отита у детей является амоксициллин. Альтернативный антибиотик будет назначен, если у ребенка аллергия на пенициллин. Доказано, что антигистаминные и кортикостероидные препараты не приносят никакой пользы при лечении острого среднего отита.
Возможные осложнения
Перфорация (разрыв) барабанной перепонки является частым осложнением острого среднего отита у детей. Это может привести к вытеканию жидкости из уха, при этом из полости среднего уха начинает вытекать жидкость или гной, что облегчает состояние ребенка: уменьшается боль в ухе из-за уменьшения давления на барабанную перепонку. Сам по себе разрыв барабанной перепонки не приводит к глухоте, в процессе лечения отита целостность перепонки достаточно быстро восстанавливается. Лечение такое же, как и при остром среднем отите. Ребенок не должен погружаться в воду или посещать бассейн до тех пор, пока барабанная перепонка не заживает.
Слипчивый отит иногда развивается после острой ушной инфекции. Это означает, что в среднем ухе имеется жидкость (средний отит с выпотом), что может вызвать временное нарушение слуха. Большинство детей с этим осложнением выздоравливают в течение 3 месяцев без необходимости проведения специального лечения. При хронической форме заболевания может потребоваться лечение тимпаностомии – ведение маленькой дренажной трубки в барабанную перепонку, чтобы слить жидкость и позволить воздуху попасть в среднее ухо, для восстановления слуха.
Острый мастоидит – это инфекционное воспаление кости за ухом (сосцевидного отростка височной кости), которое лечится антибиотикотерапией.
Своевременное обращение к детскому ЛОР-врачу позволит быстро определить наличие отита у ребенка и начать лечение. Отоскопия и ЛОР-эндоскопия – отличные методы для точной диагностики данного заболевания.
Читайте также:
Записаться можно по тел.: +7(812)331-88-94

Что нужно знать о боле в ухе у ребенка:
- Боль в ухе может означать, что ребенка возникло воспаление уха – отит. Единственный способ убедиться, так это или нет – дать врачу отоларингологу осмотреть барабанную перепонку с помощью отоскопа или ЛОР-эндоскопа.
- Боль в ухе не угрожает жизни: безопасно ждать, пока врач приедет на дом или ребенка отвезут к врачу.
- Боль в ухе обычно можно уменьшить с помощью приема неспецифического противовоспалительного средства.
- Большинство инфекций, вызывающих боль в ушах у детей, имеют вирусную природу и не нуждаются в лечении антибиотиками.
Почему у детей может возникать боль в ухе?
- Инфекции уха. Инфекция среднего уха (пространство за барабанной перепонкой) является наиболее распространенной причиной. Ушные инфекции могут быть вызваны вирусами или бактериями.
- Ухо пловца. Это инфекция или раздражение кожи, которая покрывает наружный слуховой проход, от попавшей в ухо воды. Основным симптомом является зуд ушного канала. Если к раздражению присоединяется инфекция, то возникает боль в ухе.
- Травма ушного канала. Использование жестких предметов или ногтей для очистки ушей могут привести к царапинам, которые могут воспалиться и вызвать боль.
- Абсцесс ушного канала. Инфекция волосяного фолликула в ушном канале может быть очень болезненной.
- Серная пробка. Большой кусок твердой ушной серы может вызвать легкую боль в ушах. Если сера была вдавлена ватными тампонами при прочистке ушей, может произойти блокировка слухового прохода и возникнуть воспаление с болью, при котором дополнительно может наблюдаться снижение слуха в этом ухе.
- Инородный предмет. Малыши могут заталкивать мелкие предметы (инородные тела) в уши, что может вызывать боль. Чаще всего это – мелкие камушки, бусины, бисер, семечки от ягод, мелкие детали лего или пластиковых игрушек киндер-сюрприз и т.п. Соблюдайте инструкции указанные на упаковке игрушек. Не допускайте, чтобы маленький ребенок играл с мелкими предметами, особенно без присмотра взрослых.
- Баротравма. Если слуховой проход заблокирован серной пробкой, при перепаде давления (например, в самолете, поездке на автомобиле в горах или в лифте небоскреба) может произойти болезненное растяжение барабанной перепонки. Дети более чувствительны. Ту баро-нагрузку, которую даже не заметит взрослый человек, ребенок будет воспринимать как боль.
- Иррадиирущая (отраженная) боль. Боль в ухе также может быть вызвана проблемами в миндалинах, околоушной железе или челюстях. Часто зубная боль может маскироваться под боль в ухе, у малышей – особенно в период прорезывания зубов. Также боль в ухе может появляться при воспалении тройничного нерва, при паротите (свинке) или при очень болезненном воспалении нижнечелюстных лимфатических узлов. Особая боль в ухе – при воспалении сосцевидного отростка височной кости. Иррадиирующую боль легко выявить при надавливании на воспаленный орган она усилится.
Что делать при боли в ухе у ребенка до прихода врача?
- Чтобы помочь уменьшить боль, ребенку можно дать ацетаминофен (Тайленол) или ибупрофен (Адвил, Нурофен).
- Можно приложить теплую (не горячую) повязку из мягкой ткани на ушную раковину на 20 минут. Мягкое тепло снимает боль, пока обезболивающее лекарство не начнет работать.
- ВАЖНО: самостоятельно ставить компрессы или греющие повязки без назначения врача нельзя, вы можете УСИЛИТЬ или генерализовать гнойное воспаление!
Боль в ухе от ушной инфекции
Если из уха вытекает гной (возможно, с примесью крови), то в барабанной перепонке, вероятно, появилось небольшое отверстие (перфорация). Выделение также может произойти, если у ребенка установлены трубочки в барабанную перепонку. Нужно проводить туалет уха несколько раз в день (и не затыкать ушки ватой), чтобы отделяемое свободно выходило, не забивало слуховой проход.Это предупредит воспаление слухового прохода. Чаще всего барабанная перепонка хорошо заживает после лечения ушной инфекции антибиотиками, которые ребенку должен назначать только врач.
Если вы заподозрили у ребенка боль в ухе – сразу обращайтесь к ЛОР-врачу. Сам по себе отит – не сложное заболевание и легко поддается лечению, но осложнения, которые он может вызвать, грозят снижением или даже потерей слуха у ребенка.
Записаться можно по тел.: +7(812)331-88-94
Грибковый отит может вызывать у людей самые разные проблемы. Нужно быть настороже…
Два в одном
О существовании грибковых заболеваниях, например, ступней ног, знают практически все. Что такое классический отит (воспаление внутреннего, среднего или наружного отдела уха) тоже ни для кого не секрет. Но, оказывается, оба эти, казалось бы, очень далекие друг от друга неприятности могут встретиться и спровоцировать такой недуг, как отомикоз. Он же – грибковый отит. Науке известно порядка 500 видов грибков, которые могут вызывать у человека микоз. Причем в самых разных органах. И ухо, к сожалению, является весьма удобным и благоприятным местом для обитания и размножения патогенных организмов. При этом отомикоз буквально захватывает пространства внутреннего или наружного уха, поражая разные его части.
Надо отметить, отомикоз подразделяется на кандидоз ушей, аспергиллез либо мукоидоз, бластомикоз либо кокцидиодоз.
Кандидоз ушей вызывают дрожжевые грибки. Они поражают среднее и наружное ухо, а также поверхность за ушной раковиной. Аспергиллез либо мукоидоз – это также результат патогенного воздействия дрожжевых грибков. Но в этом случае они селятся и размножаются на всей ушной раковине, а также в слуховом проходе уха. Бластомикоз либо кокцидиодоз провоцируется грибками под названием дерматофиты. Эти грибки локализуются на поверхности наружного слухового прохода.
Надо отметить, что все эти грибковые паразиты довольно мирно сосуществуют. Кроме того, условия, которые провоцируют их появление, фактически схожи. А потому нередко у одного человека врачи выявляют сразу два, а порой и три вида грибковой инфекции. Да и симптоматика у них довольно схожа.
Симптомы грибкового отита
1. Ушные серные пробки.
Пациент, обратившийся к отоларингологу с жалобами на плохой слух, узнает, что ему мешают ушные серные пробки. Казалось бы, причем здесь грибковый отит, который опытный врач сразу же может заподозрить при первом же осмотре? Дело в том, что обычно сера, из которой эти самые пробки образуются у здорового человека, имеет светло-желтую окраску. А вот в случае отомикоза, ушная сера бывает исключительно белой и по своему внешнему виду и консистенции напоминает творожную массу. Она – результат патогенной деятельности грибкового поражения. Тут главное не пытаться самостоятельно избавиться от серной пробки. Так ее можно только глубже проткнуть и усугубить ситуацию.
Из уха, пораженного грибками, начинают появляться мокрые выделения желтого, серо-зеленого, коричневого, желтовато-зеленого, серо-черного и даже черно-коричневого цвета. Такая неприятная палитра выделений многих пугает. И это – хорошо! Человек быстрее отправляется на прием к отоларингологу.
3. Чувство заложенности в ушах.
Человек не испытывает в этом случае никаких болевых ощущений. Но восприятие даже очень знакомых звуков становится искаженным. У многих появляется ощущение, что в ухе находится какой-то посторонний предмет и тогда опрометчивые люди начинают пытаться самостоятельно освободить ухо от помехи. Как правило, это приводит к осложнениям ситуации. На внутренней стороне уха появляются небольшие царапины, в которые еще глубже проникает грибковая инфекция.
4. Ощущение шума в голове.
Шум, гул, треск и даже скрежет… Какие только ощущения не возникают в ухе, пораженном грибковым отитом.
Справляясь с этой, казалось бы, простой ситуацией люди порой используют самые разные подручные средства. Хорошо, если при этом они не поцарапают поверхность уха. В противном случае распространение грибка им обеспеченно. Кстати, нужно иметь в виду, что зуд при грибковом отите сопровождается еще и шелушением.
6. Болевые ощущения.
Да, наряду с безболезненной симптоматикой, при грибковом отите нередко отмечаются и болевые ощущения. В одних случаях – это ноющая и беспрестанная боль. В других – сильная и приступообразная. Тут все зависит от характеристик самого грибка, степени поражения им, запущенности процесса и наличия сопутствующих заболеваний. Многие больные отмечают, что боль в ухе усиливается во время еды и даже питья.
7. Понижение слуха.
Даже один из перечисленных симптомов в большей или меньшей степени приводит к проблемам со слухом. А еще ко всему этому при развитии грибкового отита формируется отек. Он тоже, закрывая слуховой проход уха, приводит к тугоухости.
Грибковый отит в большинстве случаев поражает только одно ухо. Формально это хорошо. Хоть второе в порядке. Но, с другой стороны, такой односторонний дефект влияет на вестибулярный аппарат. Это у некоторых больных и приводит к головокружению и даже нарушениям координации.
9. Ухудшение общего состояния.
Люди, страдающие от грибкового отита, жалуются не только на локальные проблемы с ухом, но и на общее недомогание, в т.ч. на нередко возникающие в этом случае мигрени. В некоторых случаях, когда процесс воспаления набирает обороты, начинают увеличиваться нижнечелюстные и шейные лимфатические узлы.
Откуда что берется?
Причины, вызывающие грибковый отит, можно разделить на две группы. Первая причина – это последствия неправильного поведения человека. Сюда входят:
- Проникновение в ухо инородного тела. Конечно, взрослые редко грешат такими неразумными действиями, как запихивание в уши каких-либо мелких предметов. А вот с детьми, особенно маленькими, такое случается довольно часто. В связи с этим педиатры настоятельно рекомендуют родителям следить за поведением малышей и как можно чаще осматривать их ушки. Спровоцировать отомикоз может и попавшая в уши вода, в которой обитают грибки.
- Травмы ушей, в т.ч. и от неправильного гигиенического ухода, например, с помощью твердых предметов. Врачи сталкиваются с такими случаями, когда пациенты рассказывают, что чистят уши приколками для волос, зубочистками и прочими непригодными для этого предметами. Отсюда появляются царапины, в которые и проникают грибки. Не любят отоларингологи и ватные, так называемые ушные палочки. Врачи утверждают, что ими тоже можно поранить поверхность уха. А еще уплотнить и продвинуть внутрь уха серную пробку.
- Использование наушников различных гаджетов. Особенно опасны в плане инфицирования чужие наушники и те, которые лежали на загрязненной поверхности.
- Ношение слухового аппарата, если он периодически не обрабатывается специальными очищающими средствами.
- Грязные руки, на которые попадает грибок в транспорте и общественных местах.
- Посещение бань, бассейнов, душевых, ванных комнат и даже общественных туалетов – еще один фактор риска. Ведь теплый и влажный микроклимат является прекрасной средой обитания и размножения грибков.
Вторая причина заключается в наличии некоторых заболеваний. В частности:
Ставим диагноз и лечим
Заподозрить наличие у пациента грибкового отита врач отоларинголог может уже в ходе визуального осмотра. Но, чтобы поставить точный диагноз с выявлением конкретного возбудителя отомикоза, нужно пройти специфическую диагностику. Она состоит из трех основных этапов.
1. Процедура отоскопии. Это – осмотр врачом уха пациента с помощью специального прибора отоскопа. Он позволяет увидеть в ухе даже мельчайшие инородные предметы (например, семена растений), царапины, покраснения и другие отклонения от нормы.
2. Взятие и исследование биоматериала в виде мазка с поверхности поврежденного уха микроскопическим методом.
3. Получить данные лабораторного анализа, подтверждающие подозрения на определенную разновидность грибкового заболевания внутри ушей и выявление его чувствительности к лекарственным препаратам.
При начальной стадии отомикоза лечение проводится противогрибковыми лекарственными препаратами местного применения. Они позволяют добиться полного избавления от грибковой инфекции.
При запущенных стадиях врач-оторинголог назначает комплексное лечение с помощью сильной медикаментозной терапии.
В очень тяжелых случаях (а они тоже случаются), когда грибок через среднее ухо проникает в основание черепа, больного госпитализируют. В условиях стационара ему проводят интенсивный курс лекарственной терапии, включая капельницы.
Хорошо, что современная фармацевтика предлагает нашей медицине целый ряд противогрибковых препаратов, помогающих справиться с отомикозом. Это – кандибиотик, цефазолин, клотримазол, флуконазол, эконазол, натамицин, нитрофунгин, которые выпускаются как в виде растворов, так и в форме мазей для местного применения.
Есть и только мази – например, ламизил, экзодерил.
Препараты разрушают клеточную структуру грибка, ликвидируют сопутствующую бактериальную флору, снимают воспаление и зуд.
В ряде случаев отоларинголог назначает курс антибиотиков, антигистаминных препаратов, иммунностимуляторов и витаминов. Советует специалист увеличить потребление свежих фруктов и овощей.
Так как лечение отомикоза может вызвать дисбактериоз, для восстановления кишечной микрофлоры врачи назначают пробиотики: хилак форте; линекс, гастрофарм и т.п.
Ну а чтобы грибок вновь не поселился в ушах, необходимо просто соблюдать правила личной гигиены и вовремя справляться с различными заболеваниями, провоцирующими отомикоз.
Источник: Марина Масляева, журналист
Что родители должны знать о детских ушах
Если вы разберетесь в анатомии уха и в том, чем уши младенца отличаются от ушей взрослого человека, вам будет легче понять, почему грудные дети уязвимы для воспалений уха и почему важно проводить адекватное лечение. Давайте отправимся вместе с болезнетворным микробом в путешествие из носа или рта к уху, чтобы увидеть, как возникает средний отит. Микроб попадает в нос и глотку и затем поднимается по евстахиевой трубе к пространству, называемому средним ухом. Евстахиева труба соединяет глотку со средним ухом и служит для выравнивания давления с обеих сторон барабанной перепонки. Не будь этой трубы, ваши уши всегда были бы болезненными, в них давило бы, и вам казалось бы, что они заложены, как бывает в течение некоторого времени, когда вы поднимаетесь на большую высоту или летите на самолете. Помимо того, что она обеспечивает равное давление, эта труба также защищает среднее ухо, открываясь и закрываясь, когда нужно, чтобы дать выход нежелательным скоплениям жидкости и микробам.
Причина того, что у младенцев воспаления уха случаются чаще, чем у детей более старшего возраста, кроется в этой маленькой трубочке. Мало того, что она может недостаточно хорошо функционировать (открываться и закрываться), у младенца евстахиева труба короткая, широкая и проходит практически на одной плоскости с глоткой – все, что нужно для того, чтобы болезнетворные микроорганизмы и слизистые выделения легко проникали в ухо из горла. По мере того как ребенок растет, евстахиева труба удлиняется, сужается и наклоняется вниз, располагаясь теперь под большим углом к глотке, и слизистым выделениям, чтобы добраться до ушей, уже приходится подниматься в гору.

Внутреннее строение уха
Ребенок может даже недостаточно хорошо сохранять равновесие при ходьбе, поскольку жидкость, плещущаяся в среднем ухе, нарушает чувство баланса. Но обычно на этом этапе дети до года ведут себя так, как если бы у них была просто простуда. Жидкость может оттечь сама по себе, благодаря тому что иммунные силы организма справятся со всеми микробами, присутствующими в жидкости, и тогда ребенок поправится. Это хороший конец истории.
Симптомы, указывающие на отит:
• все более густые и вязкие выделения из носа;
• выделения из глаз;
• капризность и раздражительность;
• частые ночные пробуждения или резкое изменение режима сна;
• плач или пронзительный крик на фоне симптомов острого респираторного заболевания;
• выделения из уха;
• внезапное ухудшение состояния при простуде.
Зачастую, однако, имеет место непроходимость евстахиевой трубы, и жидкость оказывается закрытой в среднем ухе. Существует главный принцип человеческого организма: всякая жидкость, застоявшаяся где бы то ни было, обычно инфицируется. Эта застоявшаяся жидкость служит питательной средой для микроорганизмов, которые размножаются в этой жидкости, делая ее густой, как гной. Эта густая жидкость давит на барабанную перепонку, вызывая боль, особенно когда ребенок лежит. Вот почему отит так не вовремя дает о себе знать ночью, когда ребенок лежит горизонтально, а днем состояние ребенка иногда улучшается. Боль, капризность и бессонница – обычные начальные симптомы, иногда (но не всегда) сопровождающиеся повышением температуры, густыми выделениями из носа и рвотой. Можно заметить и менее явные признаки, например, ребенок, получающий грудь, начинает сосать иначе, и малыш отказывается лежать в горизонтальном положении. Если ребенок тянет себя за ухо – это не очень надежный симптом. Младенцы играют со своими ушами и особенно часто тянутся к ним при прорезывании зубов.
Иногда гной под давлением прорывает барабанную перепонку, и вы тогда отмечаете, что из слухового прохода ребенка вытекает густая жидкость. Это может произойти ночью, и жидкость может быть спутана с выделениями из носа. После разрыва барабанной перепонки ребенок обычно чувствует себя лучше, поскольку тяжесть в ухе исчезла, но все же отведите ребенка для лечения к врачу. (Во времена, когда еще не существовало антибиотиков, врачи в привычном порядке прокалывали барабанные перепонки для устранения давления и мучительной боли.)
Данный текст является ознакомительным фрагментом.

Показания

Статистика утверждает, что молочницей хоть раз в жизни переболела каждая вторая женщина. Это неудивительно, поскольку возбудитель заболевания – грибок из рода Candida – всегда присутствует на слизистых оболочках вагинальной области. Заболевание (кандидоз) развивается, когда для жизнедеятельности грибка создаются оптимальные условия, и его популяция стремительно увеличивается.

Рисунок 1 - Кандидоз – распространенное заболевание
Семейство Candida насчитывает около полутора сотен видов грибков. Из них в организме человека способны жить 20 видов. В 90% случаев заболевание вызывают грибки разновидности Candida albicans.
- при первичном заражении – при родах или в течение первого года жизни;
- при вторичном заражении – во время интимной близости (практически 100% вероятность), контактно-бытовым путем (белье, предметы обихода, пища).
- у женщин – в виде вульвовагинита (кольпита);
- у мужчин – в виде баланопостита.
Основные признаки молочницы у женщин:
- зуд, жжение, раздражение, набухание, краснота слизистых оболочек;
- творожистые выделения из половых органов, запах выделений – кисломолочный;
- боль при половом акте;
- жжение при мочеиспускании.
Заниматься сексом до полного излечения молочницы нельзя. Если заболевание диагностировано у вашего полового партнера, а вас симптомы не беспокоят, пролечиться все равно придется.
Основные признаки заражения грибком Кандида у мужчин:
- зуд, чувство жжения;
- покраснение, отечность головки, крайней плоти, белесый налет;
- боль во время полового акта.

Рисунок 2 - Кандида диагностируется у женщин и мужчин
Кандидоз диагностируют по:
- внешним признакам;
- результатам бакпосева мазков из влагалища и уретры;
- ПЦР.
Как вылечить молочницу у женщины?
Candida любит теплые влажные места с минимальным доступом воздуха, поэтому на слизистой влагалища грибку более чем комфортно. Чтобы избавиться от неприятного соседства, нужно использовать препараты:
- местного действия: вагинальные свечи, таблетки, кремы с эконазолом, клотримазолом, миконазолом, эконазолом (Клотримазол, Пимафукорт);
- системного действия: таблетки, капсулы с флуконазолом, итраконазолом (Нистатин, Флуконазол, Дифлузол, Дифлюкан);
- препараты для укрепления иммунитета, пробиотики, симбиотики (Вобэнзим, Лактовит, Дактиале, Дерма-Про, Вагилак, Виферон).

Рисунок 3 - Невылеченное заболевание быстро распростроняется
В среднем курс лечения занимает от 3 до 6 дней. Споры грибка созревают в течение 20 дней, поэтому может понадобиться повторный курс лечения. Некоторые препараты (например, Бетадин) можно применять во время менструации.
В 20% случаев назначенное врачом лечение не помогает. Если через неделю молочница продолжает вас беспокоить:
- это – не кандидоз. Придется пересдать анализы, пройти дополнительные обследования.
- заболевание вызвано не Candida albicans, а другой разновидностью грибка, которая уничтожается сложнее;
- это – рецидив, возможный при диабете, во время антибиотикотерапии, сниженном иммунитете.
Если рецидивы кандидоза случаются более 4 раз в год, врач назначит профилактическое лечение.

Рисунок 4 - Хронический и рецидивирующий кандидоз требует смены образа жизни
Препараты местного действия могут причинять неудобства – вытекать, пачкать одежду. Чтобы они равномерно распределялись по поверхности слизистой влагалища и не причиняли дискомфорт, лучше всего использовать их перед сном. Свечи и таблетки нужно располагать приблизительно посредине влагалища. Расположенные слишком близко лекарства вытекут, а слишком далеко – могут травмировать нежную шейку матки.
Как вылечить молочницу у мужчины?
Побороть кандидоз помогут:
- местно – кремы с клотримазолом;
- системно – флуконазол (препараты Флуконазол, Дифлазон, Форкан, Медофлюкон, Микосист).
Длительность среднестатистического курса лечения – 5 дней.
Во время лечения нижнее белье и полотенца следует менять ежедневно. Гигиенические процедуры проводятся средствами без ароматизаторов и добавок. Несмотря на то, что большинство препаратов применяется местно, во время лечения нельзя употреблять алкоголь.

Рисунок 5 - Мужчинам назначают препараты местного и системного действия
Как избежать рецидива кандидоза?
Candida – условно-патогенный микроорганизм, который обычно присутствует в составе микрофлоры интимных зон. Чтобы вновь не спровоцировать его чрезмерное размножение:
- укрепляйте иммунитет;
- не носите тесное синтетическое нижнее белье;
- соблюдайте правила личной гигиены;
- употребляйте достаточное количество витаминов, сократите количество быстрых углеводов;
- сократите количество продуктов и напитков, в которых содержатся плесень и дрожжи;
- используйте средства контрацепции;
- избегайте стрессов.

Рисунок 6 - Во время лечения молочницы придется подкорректировать рацион
Независимо от образа жизни молочница может развиться:
- при изменении гормонального фона (беременность, прием противозачаточных таблеток, эндокринные заболевания);
- после операций;
- в результате антибиотикотерапии;
- в ходе серьезных заболеваний;
- при дисбактериозе влагалища;
- после переохлаждения.
Что будет, если не лечить молочницу?

Рисунок 7 - Невылеченная вовремя молочница чревата серьезными проблемами
Диагностированное заболевание нужно обязательно лечить. Несмотря на то, что грибок Candida является условно-патогенным микроорганизмом, организму нужна помощь, чтобы справиться с разросшимися колониями и нейтрализовать последствия их жизнедеятельности. Невылеченное вовремя заболевание:
- снизит иммунитет, в результате чего разовьются вторичные половые инфекции;
- спровоцирует эрозию слизистой;
- нарушит менструальный цикл;
- станет причиной воспаления шейки матки.
-
приведет к простатиту, везикулиту, способным спровоцировать бесплодие.
Как вылечить молочницу при беременности?
Статистика утверждает, что грибки Candida выявляются у 80% будущих мам. До родов с ними нужно обязательно распрощаться. Если это мероприятие отложить на потом, во время родов произойдет инфицирование малыша. Передача грибка возможна и после – во время кормления или гигиенических процедур. Это чревато молочницей во рту, у девочек – на половых органах, и чередой последующих проблем со здоровьем малыша.
Для лечения будущих мам гинекологи предпочитают использовать препараты местного действия – свечи, таблетки, кремы. Суппозитории Пимафуцин и Примафунгин можно использовать в любом триместре беременности, таблетки Тержинан – во втором. Препараты системного действия назначаются в случае, если местно вылечить заболевание не удалось. Назначает препараты и расписывает схему лечения только врач в зависимости от клинической картины, самодеятельность здесь недопустима.
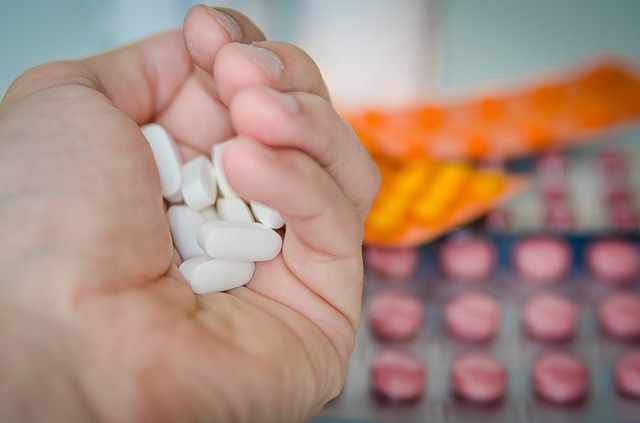
Рисунок 8 - Самолечение кандидоза недопустимо
Как вылечить молочницу во рту?
Поскольку грибки рода Кандида живут на всех слизистых оболочках, они могут провоцировать заболевания в полости рта. Характерные признаки:
Невылеченный вовремя кандидоз переходит с языка на щеки, затем – на губы и глотку. При попытке соскоблить налет появляется кровь.
Кандидоз слизистых оболочек ротовой полости диагностируется визуально (на запущенных стадиях), по результатам бакпосева и ларингоскопии. При лечении детей препараты подбираются с учетом возрастной категории.
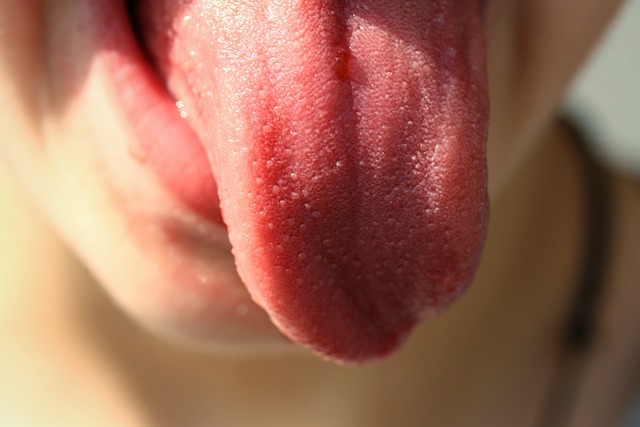
Рисунок 9 - Грибки Кандида способны жить даже во рту
Молочница во рту особенно опасна для грудничков. Дискомфорт в ротовой полости заставляет их отказываться от сосания, из-за чего быстро развиваются обезвоживание и истощение. Грибковая инфекция способна распространяться на другие жизненно важные органы – кишечник, легкие и т. д. У девочек развивается влагалищный кандидоз, который провоцирует воспаления и развитие синехий.
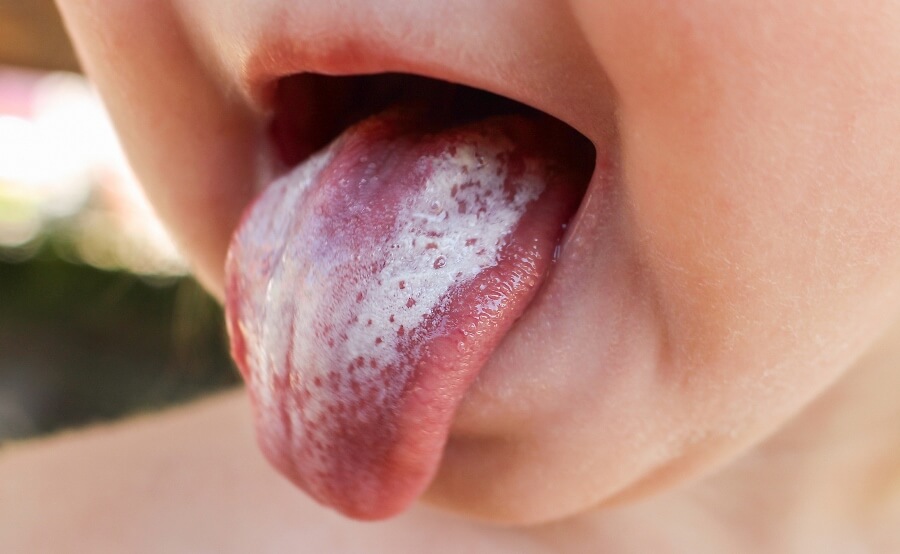
Рисунок 10 - Запущенная молочница угрожает жизни младенца
Чтобы побороть заболевание на начальной стадии, достаточно обрабатывать ротовую полость и пораженные участки антисептическим раствором (например, Мирамистином, Гексоралом, Максиколдом) и противогрибковым препаратом (например, Кандидом, Нистатином). Можно полоскать рот содовым раствором. На более тяжелых стадиях применяются препараты системного действия – Флуконазол, Микосист, Фуцис, Дифлюкан. Губы и кожу можно обрабатывать антигистаминными препаратами (Фенистил). Избегайте их попадания на слизистые (глаза, нос, ротовая полость).
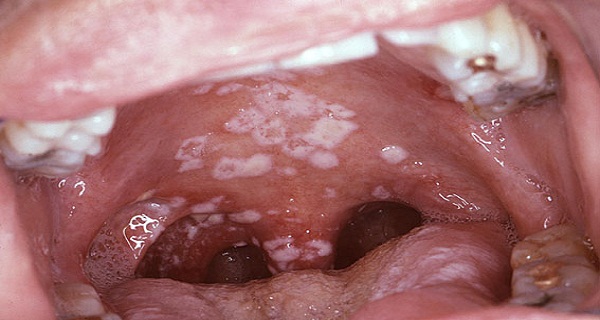
Рисунок 11 - Невылеченный грибок колонизирует небо, пищевод, легкие, другие органы
На период лечения сократите потребление сладостей, избегайте копченостей, острых, соленых блюд, продуктов с содержанием дрожжей, плесени.
Ни в коем случае не смазывайте пораженные участки слизистых и кожи вареньем из розы. Это способствует разрастанию колоний грибка.
Лечение всех видов молочницы нужно проводить под контролем врача. Укрепляйте иммунитет, следуйте рекомендациям диетологов, используйте контрацептивы, и неприятное соседство с большой долей вероятности вам не грозит. Будьте здоровы!
Видео 1: Как лечить молочницу (отвечает гинеколог Л.Шупенюк)
Видео 2: Как вылечить молочницу у женщин и мужчин. Простые советы. Эффективные средства
Видео 3: Лечение молочницы во рту у грудничка
Видео 4: О самолечении молочницы: почему не стоит
Читайте также:


