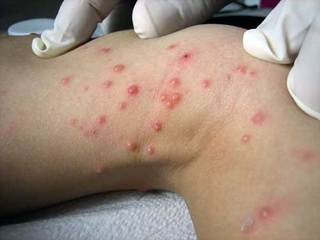
Кандидозный моллюск удаление азотом
Заболевания кожи как у детей, так и у взрослых достаточно распространены, что связано с различными причинами (экологией, неправильным питанием, повышенной чувствительностью к аллергенам и др.). Лечение псориаза, нейродермита, экзем, облысения, инфекционных и паразитарных заболеваний проводится в кожно-венерологическом диспансере (ул. Павлова, 3), а также в Центральной поликлинике (г. Железногорск, ул. Кирова, 13, каб. №601).
На 7 этаже центральной поликлиники по записи у администратора врач-дерматовенеролог высшей категории, заведующий дерматовенерологическим отделением проводит:
- анонимное обследование и лечение заболеваний, передающихся половым путем (кроме ВИЧ)
- удаление жидким азотом бородавок, папиллом, кондилом
- удаление контагиозного моллюска
- люминесцентную диагностику заболеваний кожи
В кожно-венерологическом диспансере работает кабинет анонимного обследования, где можно получить подробную информацию о заболеваниях и о современных методах лечения ЗПП:
Забор материала на бледную спирохету. Возбудитель сифилиса — бледная спирохета — названа бледной вследствие плохой окрашиваемости ее анилиновыми красками. Она находится в язвах кожи, в крови, в лимфатических узлах, в спинномозговой жидкости, в слюне больных, в нервной ткани и во всех органах больного человека; молоко больных сифилисом женщин, семя больных сифилисом мужчин также содержат в себе спирохеты. При всех описанных методах исследования бледной спирохеты чрезвычайно важную роль играет способ взятия материала для исследования.
Криомассаж лечебный. Криотерапия – это лечение жидким азотом, воздействия на кожный покров при помощи жидкого азота. Жидкий азот - это прозрачная жидкость без цвета и запаха, которую получают из атмосферного воздуха, с температурой кипения -196С. Сеанс криомассажа проводится с помощью аппликатора (деревянной палочки с ватным тампоном), которую окунают в термос с жидким азотом. Воздействие происходит по массажным линиям или непосредственно на проблемную область. Процедура криомассажа лица помогает избавиться от отмерших клеток эпидермиса, возвращает тургор дермы. Шероховатости и неровности кожи исчезают, вместо них появляется здоровый румянец, улучшается цвет лица, сужаются и очищаются поры. Криомассаж волосистой части головы стимулирует питание луковиц, возвращает густоту и шелковистость волос. Во время осуществления криомассажа сосуды в поверхностной части дермы попеременно сужаются и расширяются, стимуляция кровообращения активизирует питание тканей.
Курс процедур криомассажа составляет 10-15 процедур (2-3 раза в неделю). Дважды в год курс можно повторять. Одна процедура длится примерно 8-10 мин.
Действие криомассажа очень глубокое, и долго остаётся заметным, так что уже после первых процедур криомассажа вы сможете оценить эффективность этой процедуры.
Криодеструкция вульгарных бородавок. Вульгарные бородавки чаще всего встречаются в области кистей и стоп. Удаляются, как правило, методом криодеструкции. Криотерапия – это лечение жидким азотом, воздействия на кожный покров при помощи жидкого азота. Жидкий азот - это прозрачная жидкость без цвета и запаха, которую получают из атмосферного воздуха, с температурой кипения -196С. Если этого не делать, они постоянно увеличиваются в размерах, сливаясь в крупные бляшки. В этих случаях криодеструкцию приходится проводить неоднократно.
Удаление бородавок, папиллом. Для лечения новообразований (например, удаление родинки, удаление бородавки) кожи используются различные методы, в том числе химическая деструкция с помощью воздействия специальных препаратов.
Удаление остроконечных кондилом с использованием кондилина. Остроконечные кондиломы (синонимы: генитальные бородавки, половые кондиломы) представляют собой вирусное заболевание. Возбудителем является вирус папилломы человека (ВПЧ). Практически единственным способом лечения кондилом является их удаление. При размерах образований до 2-3 мм, и то не во всех случаях, это можно сделать химическим способом с использованием препарата кондилин.
Люминисцентная диагностика заболеваний кожи применяется при опухолевых процессах, ранней диагностике атрофий кожи, дифференциальной диагностике поражений слизистой полости рта и красной каймы губ и других дерматозах. Люминесцентная диагностика заключается в ультрафиолетовом освещении очагов поражения через фильтр.
Обследование на ВИЧ-инфекцию проводится БЕСПЛАТНО
Имеются противопоказания. Необходима консультация специалиста
Контагиозный моллюск
- Российское общество дерматовенерологов и косметологов
Оглавление
Ключевые слова
- Контагиозный моллюск
- Ортопоксвирус
- Эвисцерация
- Лазерная деструкция
- Криодеструкция
Список сокращений
ВИЧ – вирус иммунодефицита человека
ДНК – дезоксирибонуклеиновая кислота
МКБ – Международная классификация болезней
РКИ – рандомизированные контролируемые исследования
MCV – molluscum contagiosum virus, вирус контагиозного моллюска
Термины и определения
Контагиозный моллюск – вирусное заболевание кожи, характеризующееся появлением на коже, реже – на слизистых оболочках полушаровидных узелков величиной от булавочной головки до горошины с центральным пупковидным углублением.
Аутоинокуляция – перенос инокулированного материала из одного участка кожного покрова или слизистой на другой участок.
Кюретаж – механическое удаление патологических элементов кюреткой.
Криодеструкция – воздействие жидким азотом с целью удаления патологических элементов.
Лазеротерапия – удаление патологических элементов CO2 лазером или импульсным лазером на красителях.
Эвисцерация (вылущивание) – механическое удаление патологических элементов тонким пинцетом.
1. Краткая информация
1.1 Определение
Контагиозный моллюск – доброкачественное вирусное заболевание кожи, характеризующееся появлением на коже, реже – на слизистых оболочках полушаровидных узелков величиной от булавочной головки до горошины с центральным пупковидным углублением.
1.2 Этиология и патогенез
Заболевание вызывается ортопоксвирусом, который относится к семейству Poxviridae, подсемейству Chordopoxviridae, роду Molluscipoxvirus. Существует 4 типа вируса контагиозного моллюска: MCV-1, MCV-2, MCV-3, MCV-4. Наиболее распространённым является тип MCV-1; тип MCV-2, как правило, выявляется у взрослых лиц и передается половым путем. Ортопоксвирус относится к ДНК-содержащим вирусам, не культивируется в тканях куриного эмбриона и не патогенен для лабораторных животных.
1.3 Эпидемиология
Распространенность заболевания в различных странах составляет от 1,2% до 22% населения. Заболевание встречается повсеместно и поражает человека в любом возрасте. Инфицирование происходит при непосредственном контакте с больным или вирусоносителем, либо опосредованно – через предметы личного и домашнего обихода. Инкубационный период заболевания варьирует от 1 недели до нескольких месяцев, в среднем составляя от 2 до 7 недель.
Заболевание чаще выявляется у детей в возрасте от 1 года до 4 лет. У детей более старшего возраста инфицирование, как правило, происходит при посещении плавательного бассейна или занятий контактными видами спорта. Чаще болеют дети, страдающие экземой или атопическим дерматитом, получающие лечение глюкокортикостероидными средствами. У лиц молодого возраста инфицирование контагиозным моллюском часто происходит половым путем. У лиц среднего и пожилого возраста провоцирующим фактором развития заболевания может быть длительный прием глюкокортикостероидных препаратов и цитостатиков. У ВИЧ-инфицированных пациентов вследствие иммунодефицитного состояния организма наблюдается повышенная склонность к появлению контагиозного моллюска, характеризующегося рецидивирующим течением.
1.4 Кодирование по МКБ 10
B08.1 – Контагиозный моллюск
1.5 Классификация
Общепринятой классификации не существует.
1.6 Клиническая картина
Элементы контагиозного моллюска могут располагаться на любом участке кожного покрова.
У детей образования чаще локализуются на коже лица (чаще на веках и области лба), шее, верхней половине груди (особенно в области подмышечных впадин), верхних конечностях (тыл кистей); у взрослых – на коже нижней части живота, лобка, внутренней поверхности бедер, коже наружных половых органов, вокруг ануса. Поражение век может сопровождаться конъюнктивитом. У ВИЧ-инфицированных лиц очаги чаще всего локализуются на коже лица, шеи и туловища.
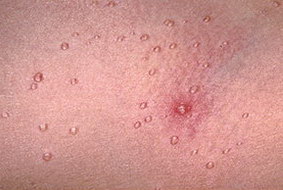
Элементы контагиозного моллюска представляют собой узелки размером 0,1-0,2 см полушаровидной или слегка уплощенной формы, плотные, безболезненные, цвета нормальной кожи или бледно-розового цвета, нередко с восковидным блеском, с пупковидным углублением в центре. Узелки быстро увеличиваются в размерах до 0,5-0,7 см, располагаются изолированно на неизмененной коже, реже окружены слабо выраженным воспалительным ободком. При сдавлении узелков с боков из центрального отверстия выделяется белая, крошковатая (кашицеобразная) масса, состоящая из дегенеративных эпителиальных клеток с крупными протоплазматическими включениями. Количество элементов сыпи бывает разным: от 5–10 до нескольких десятков и более.
К атипичным формам контагиозного моллюска относятся:
- гигантские моллюски (диаметром 3 см и более);
- ороговевающие моллюски;
- кистозные моллюски;
- изъязвленные моллюски;
- моллюски, напоминающие милиум, угри, бородавки;
- педикулярные моллюски (расположенные на тонкой ножке).
2. Диагностика
2.1 Жалобы и анамнез
Больные предъявляют жалобы на высыпания узелкового характера на различных участках кожного покрова. В подавляющем большинстве случаев высыпания не сопровождаются субъективными ощущениями и представляют для пациента лишь косметическую проблему. Обычно заболевание является самоограничивающимся и морфологические элементы даже без лечения могут исчезать самопроизвольно спустя несколько месяцев. Однако у детей наблюдается длительное течение контагиозного моллюска (от 6 месяцев до 5 лет), как результат аутоинокуляции возбудителя заболевания.
2.2 Физикальное обследование
2.3 Лабораторная диагностика
- Рекомендуется для подтверждения диагноза при атипичных формах заболеваниямикроскопическое исследование содержимого узелков с окраской по Романовскому-Гимзе, Граму, Райту или Папаниколау, позволяющее выявить крупные кирпичной формы внутриклеточные включения вирусных тел.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
2.4 Инструментальная диагностика
2.5 Иная диагностика
3. Лечение
3.1 Консервативное лечение
- Рекомендуется механическое удаление элементов контагиозного моллюска кюреткой (кюретаж) [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2+)
Комментарии: Процедура болезненна. После кюретажа возможно возникновение мелких, слегка западающих рубцов. Неудачи терапии методом кюретажа могут быть при наличии большого количества высыпаний и сопутствующей дерматологической патологии (атопического дерматита).
- Рекомендуется криодеструкция: воздействие на каждый элемент контагиозного моллюска жидким азотом в течение 10-20 секунд. При сохранении высыпаний процедуру криодеструкции повторяют через неделю [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2+)
Комментарии: Процедура криотерапии сопровождается болезненностью и образованием пузырей, после нее возможно нарушение пигментации кожи и формирование слабо выраженных рубцов.
- Для удаления свежих высыпаний рекомендуется эвисцерация – вылущивание элементов контагиозного моллюска тонким пинцетом [5, 6].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Комментарии: Данный метод позволяет получить материал для лабораторных исследований.
- Рекомендуется лазерная деструкция элементов контагиозного моллюска: воздействие на каждый элемент CO2 лазером или импульсным лазером на красителях с характеристиками: длина волны 585 нм, частота 0,5–1 Герц, размер пятна – 3–7 мм, плотность энергии 2–8 Дж/см 2 , длительность импульса – 250–450 мс (D) [7–12]. При сохранении высыпаний повторную лазерную деструкцию проводят через 2-3 недели.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
- Рекомендуется электрокоагуляция элементов контагиозного моллюска [12].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
- Рекомендуется для уменьшения боли и дискомфорта во время деструкции элементов контагиозного моллюска использовать местную анестезию [9].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
- Рекомендуется после деструкции элементов контагиозного моллюска проводить обработку участков кожи, на которых они располагались, антисептиками: йод + [калия йодид + этанол], 5% спиртовой раствор и др. [13].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4)
3.2 Хирургическое лечение
3.3 Иное лечение
4. Реабилитация
5. Профилактика и диспансерное наблюдение
5.1 Профилактика
- изоляция больных детей из организованных коллективов до полного выздоровления;
- соблюдение правил личной и общественной гигиены;
- проведение профилактических осмотров детей в дошкольных детских учреждениях и школах с целью раннего выявления случаев заболевания контагиозным моллюском;
- обследование половых партнеров и их лечение при наличии заболевания.
На период лечения запрещается посещение плавательных бассейнов, спортивных залов, общественных бань и саун.
Больной контагиозным моллюском до окончания лечения должен пользоваться только своими личными вещами и посудой, избегать половых и тесных физических контактов.
5.2. Диспансерное наблюдение
При отсутствии клинических проявлений контагиозного моллюска после проведенного лечения пациенты дальнейшему наблюдению не подлежат.
Критерии оценки качества медицинской помощи
Критерии качества
Уровень достоверности доказательств
Уровень убедительности доказательств
Выполнено микроскопическое исследование содержимого элементов (для подтверждения диагноза при атипичных формах заболевания)
Проведен кюретаж или криодеструкция или эвисцерация или лазерная деструкция или электрокоагуляция элементов контагиозного моллюска
Достигнуто исчезновение клинических симптомов заболевания (клиническое выздоровление)
Список литературы
- Hanson D., Diven D.G. Molluscum contagiosum. Dermatol Online J – 2003; 9: 2.
- Nguyen H.P., Tyring S.K. An update on the clinical management of cutaneous molluscum contagiosum. Skin Therapy Lett 2014; 17 (2): 5–8.
- Hanna D., Hatami A., Powell J. et al. A prospective randomized trial comparing the efficacy and adverse effects of four recognized treatments of molluscum contagiosum in children. Pediatr Dermatol 2006; 23 (6): 574–579.
- Al-Mutairi N., Al-Doukhi A., Al-Farag S. et al. Comparative study on the efficacy, safety, and acceptability of imiquimod 5% cream versus cryotherapy for molluscum contagiosum in children. Pediatr Dermatol 2010; 27 (4): 388–394.
- Valentine C.L., Diven D.G. Treatment modalities for molluscum contagiosum. Dermatol Ther 2000;13: 285–289.
- Epstein W.L. Molluscum contagiosum. Semin Dermatol 1992;11: 184–189.
- Chatproedprai S., Suwannakarn K., Wananukul S. et al. Efficacy of pulsed dye laser (585 nm) in the treatment of molluscum contagiosum subtype 1. Southeast Asian J Trop Med Public Health 2007; 38 (5): 849–854.
- Nehal K.S., Sarnoff D.S., Gotkin R.H. et al. Pulsed dye laser treatment of molluscum contagiosum in a patient with acquired immunodeficiency syndrome. Dermatol Surg. 1998; 24 (5): 533–535.
- Binder B., Weger W., Komericki P., Kopera D. Treatment of molluscum contagiosum with a pulsed dye laser: Pilot study with 19 children. J Dtsch Dermatol Ges 2008; 6 (2): 121–125.
- Hughes PS.Treatment of molluscum contagiosum with the 585-nm pulsed dye laser. Dermatol Surg. 1998; 24 (2): 229–230.
- Michel J.L. Treatment of molluscum contagiosum with 585 nm collagen remodeling pulsed dye laser. Eur J Dermatol 2004; 14 (2): 103–106.
- Европейское руководство по лечению дерматологических болезней. Под ред. Кацамбаса А.Д., Лотти Т.М. – М.: МЕДпресс-информ, 2009. – С.736.
- Вирусные дерматозы. В кн.: Кожные и венерические болезни: Руководство для врачей. В 2 томах. Под ред. Ю.К. Скрипкина, В.Н.Мордовцева. М.: Медицина, 1999. – Т.1. – С.443–465.
- Calista D., Boschini A., Landi G. Resolution of disseminated molluscum contagiosum with Highly Active Anti-Retroviral Therapy (HAART) in patients with AIDS. Eur J Dermatol. 1999; 9 (3): 211–213.
Приложение А1. Состав рабочей группы
- Кубанова Анна Алексеевна – академик РАН, доктор медицинских наук, профессор, Президент Российского общества дерматовенерологов и косметологов.
- Кубанов Алексей Алексеевич – доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов.
- Рахматулина Маргарита Рафиковна – доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов.
- Прошутинская Диана Владиславовна – доктор медицинских наук, доцент, член Российского общества дерматовенерологов и косметологов.
- Зиганшин Олег Раисович – доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов.
- Чикин Вадим Викторович – кандидат медицинских наук, член Российского общества дерматовенерологов и косметологов.
- Ковалев Юрий Николаевич – доктор медицинских наук, член Российского общества дерматовенерологов и косметологов.
- Кудревич Юлия Валерьевна – кандидат медицинских наук, член Российского общества дерматовенерологов и косметологов.
- Летяева Ольга Ивановна – кандидат медицинских наук, член Российского общества дерматовенерологов и косметологов.
- Лысенко Ольга Васильевна - доктор медицинских наук, член Российского общества дерматовенерологов и косметологов.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
- Врачи-специалисты: дерматовенерологи, педиатры, инфекционисты, косметологи, акушеры-гинекологи, урологи;
- Ординаторы и слушатели циклов повышения квалификации по указанным специальностям.
Таблица П1- Уровни достоверности доказательств
Уровни
достоверности доказательств
Описание
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок
Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок
Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи
Неаналитические исследования (например, описания случаев, серий случаев)
Таблица П2 – Уровни убедительности рекомендаций
Уровень убедительности доказательств
Характеристика показателя
По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов
группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
экстраполированные доказательства из исследований, оцененных как 1++ или 1+
Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов;
экстраполированные доказательства из исследований, оцененных как 2++
Доказательства уровня 3 или 4;
экстраполированные доказательства из исследований, оцененных как 2+
Порядок обновления клинических рекомендаций
Рекомендации в предварительной версии рецензируются независимыми экспертами. Комментарии, полученные от экспертов, систематизируются и обсуждаются членами рабочей группы. Вносимые в результате этого изменения в рекомендации или причины отказа от внесения изменений регистрируются.
Для окончательной редакции и контроля качества рекомендации повторно анализируются членами рабочей группы.
Приложение А3. Связанные документы
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
Показания
Контагиозный моллюск – кожный дерматоз, вызванный специфическим вирусом. Болезнь характеризуется образованием мелкой сыпи на коже, имеющей углубление посередине. Сам по себе он не опасен для здоровья, однако сыпь, появляющаяся после заражения, приносит больному неудобства. Болезнь локализуется чаще всего на лице, шее, области декольте, подмышках, возле половых органов. Человек считается носителем до тех пор, пока сыпь полностью не исчезнет.
Показания к удалению контагиозного моллюска лазером:
- частые рецидивы болезни;
- образование новой сыпи, которая стремительно распространяется на здоровые участки кожи;
- увеличение папул в объемах и выделение из них жидкости.

Контагиозный моллюск эффективно лечится лазером. Это безопасный, безболезненный, неинвазивный метод, который полностью уничтожает возбудителя за одну процедуру, исключив тем самым рецидивы и риск развития негативных последствий.
Лазерное удаление не требует соблюдения каких-либо подготовительных процедур. Пациенту требуется прийти в наш центр и записаться на прием к специалисту. Врач проведет первичный осмотр. Если противопоказания отсутствуют, приступает к удалению.
Как проходит сама процедура
Наши клиники в Москве и в Санкт-Петербурге оснащены современным оборудованием, позволяющим уничтожить контагиозный моллюск за 1 сеанс.
- Перед терапией врач обрабатывает пораженные сыпью участки специальным гелем;
- Луч, направляемый на папулы, нагревает ткани до высокой температуры, благодаря чему происходит испарение новообразования. Это приводит к полному уничтожению инфекции.
Во время процедуры контакт кожи больного с инфицированным содержимым папул отсутствует. Манипуляции проводятся в стерильных условиях, что позволяет предупредить повторное заражение. Кожа над папулами остается целой. Сыпь покрывается коркой, которая потом исчезает. Продолжительность сеанса – 5 – 20 минут.
Противопоказания
Контагиозный моллюск запрещено удалять лазером, если у пациента диагностированы такие патологии:
- сахарный диабет;
- онкология;
- герпес в активной стадии;
- неврологические и сердечно-сосудистые патологии;
- простудные заболевания, протекающие в острой стадии.
Результат
То, как выглядит кожа после лазерной терапии можно увидеть на фото до и после: сыпь полностью исчезает, кожа становится чистой, гладкой, рецидивы отсутствуют.


Восстановительный период
Реабилитация занимает 5 – 7 дней. Чтобы ускорить заживление и не допустить осложнений, рекомендуется соблюдать такие правила:
- беречь кожу от повреждений;
- отказаться от посещения бань, бассейнов, соляриев;
- защищать кожные покровы от воздействия прямых солнечных лучей.
Чтобы болезнь не рецидивировала, следует повышать защитные функции организма, закаляться, наладить питание, избавиться от вредных привычек.
Преимущества
Главные плюсы этой методики:
- безопасность, безболезненность;
- отсутствие шрамов и рубцов после терапии;
- снижение риска развития рецидивов;
- точечное воздействие, благодаря которому здоровые ткани не травмируются;
- небольшая стоимость.
Сколько стоит удаление контагиозного моллюска
| Процедура | Цена в СПб |
|---|
| Удаление контагиозного моллюска - цена, стоимость | ||
|---|---|---|
| Удаление контагиозного моллюска механическое (пинцетом) (за элемент) | 150 | |
| Удаление контагиозного моллюска лазерное (за элемент) | 200 | |
Стоимость местной анестезии составляет 10% от стоимости удаления, но не менее 300 рублей.
| Удаление новообразований - цена, стоимость | ||
|---|---|---|
| Новообразование в области век до 5 мм | 1000-1500 | |
| Новообразование в области красной каймы губ (до 4 мм.) | 1500-2000 | |
| Милиумы | от 250 | |
| Консультация дерматовенеролога | 1000 | |
| Консультация по удалению новообразований | 300 | |
| Консультация в день проведения процедуры | бесплатно | |
| Гистологическое исследование материала с кожного образования | 1000 | |
| Повторный осмотр после удаления | 200 | |
| Повторный осмотр после удаления с обработкой | 300 | |
При удалении одного новообразования в области лица, минимальная стоимость процедуры в Москве - 2300 рублей, в Санкт-Петербурге - 1900 рублей.
При удалении одного новообразования в области тела, минимальная стоимость процедуры в Москве - 2300 рублей, в Санкт-Петербурге - 1400 рублей.
Стоимость местной анестезии составляет 10% от стоимости удаления, но не менее 300 рублей.
Цены уточняются специалистом в зависимости от сложности работы, размера кожного новообразования и количества расходного материала.

Контагиозный моллюск: причины появления

Контагиозный моллюск у детей и взрослых может появиться на любой части тела. Заражение может произойти при контакте или пользовании предметами гигиены. Зачастую это происходит при посещении дошкольных детских учреждений, секций, мест большого скопления других детей, бассейнов и спа центров.
Во время нажатия из центра образования вытекает белая жидкость, через неё и осуществляется заражение. Инкубационный период составляет от трёх до шести недель, причём контагиозный моллюск у взрослых может длиться до шести месяцев, в то время как у детей и проявление, и лечение болезни может протекать несколько быстрее.
Узелки представлены образованиями диаметром от одного мм до сантиметра, и чаще всего во время взаимодействия с источником происходит множественное заражение, и, соответственно, высыпания различной локализации. Особенность протекания болезни у детей состоит в том, что образования чаще появляются на открытых участках тела.
Удаление контагиозного моллюска необходимо в полном объёме на всех пораженных частях, это касается и детей, и взрослых.
При отсутствии должного лечения заболевание может очень долго длиться, при этом ребёнок на всём периоде представляет опасность не только посредством прямых контактов, но и может передать заболевание через предметы быта и гигиены – полотенца, простыни и т.д.
Поэтому при обнаружении первых признаков такого заболевания, как контагиозный моллюск у детей, лечение должно осуществляться как можно скорее. Лечение в свою очередь представлено двумя частями: удаление непосредственно контагиозного моллюска и курс противовирусных лекарственных средств, разрешённых к приёму у детей.
Удаление контагиозного моллюска
![]()
Хирургический метод
Удаление хирургическими инструментами контагиозного моллюска, однако такой способ лечения не всегда применим у детей ввиду болезненности. Он чаще используется у взрослых, но имеет и другой побочный эффект – он может оставлять шрамы на коже.
- Криодеструкция
Удаление контагиозного моллюска посредством жидкого азота. В этом случае поражённая ткань отмирает самостоятельно, однако для достижения максимального эффекта важно пройти несколько сеансов с перерывом в пару дней. Когда речь идёт о таком явлении, как контагиозный моллюск у детей, лечение данным способом является более приемлемым, однако во время него трудно дать оценку глубине замораживания, что делает высоким риск рецидива; у взрослых дать оценку не менее сложно, поэтому за один визит удалить контагиозный моллюск полностью фактически невозможно.
- Удаление лазером
Удаление контагиозного моллюска с помощью лазера: основные преимущества
Среди основных плюсов данного метода выделяют следующие:
- Этот метод – бесконтактный ввиду того, что папула, содержащая вирус, уничтожается пучком света
- Рана после удаления также обрабатывается лазером, который имеет противовоспалительные свойства
- Процедура не оставляет шрамов, следов
- Удаление происходит за один визит
- Этот метод предполагает короткий период восстановления: противовоспалительные свойства лазера позволяют коже быстро вернуться к здоровому состоянию
Контагиозный моллюск у взрослых и детей предполагает дальнейший приём противовирусных лекарственных средств, что позволяет улучшить сопротивляемость организма в дальнейшем. Также обязательно соблюдение мер профилактики: пользование только личными предметами гигиены, избегание контакта с заражёнными лицами, поддержание общего состояния здоровья с помощью приема поливитаминов и минеральных комплексов, назначенных врачом.
Где пройти процедуру?
Наш центр оснащён новейшим оборудованием: хирургическими и косметическими лазерами, а сами процедуры проводятся в специализированных помещениях, отвечающих всем утвержденным стандартам и требованиям. Врачи дерматологи центра имеют высокую квалификацию и обширный опыт работы по удалению образований на коже.
Процедуры удаления проводятся с применением качественных анестетических препаратов, подобранных индивидуально, поэтому безболезненны и не доставляют неприятных ощущений. При визите в наш центр вы получите подробную информацию о лечении контагиозного моллюска, процедуре удаления, медикаментозном курсе, а также узнаете о мерах профилактики заболевания в дальнейшем.
Лечение может быть осуществлено за один визит, что весьма экономит время, а сама процедура длится в большинстве случаев не более тридцати минут.
Лазерное удаление контагиозного моллюска Противопоказания:
- герпес в активной фазе;
- злокачественные новообразования;
- сахарный диабет.
Читайте также: