Кандидоз не чувствителен к клотримазолу
Марина Поздеева о подборе лечения при вагинальном кандидозе
Вагинальный кандидоз (ВК) — распространенное заболевание, которое развивается у 70—75% женщин по крайней мере однажды в течение репродуктивного периода (по данным исследований под руководством Жерома Собеля, опубликованных в 1998 г, США). У 40—50% пациенток наблюдаются повторные случаи заболевания, а примерно 5% страдают от рецидивирующей инфекции (данные исследования 2004 г. на базе Колледжа медицины им.Альберта Энштейна, Бронкс, США).
Этиология ВК
Candida spp., возбудители вагинального кандидоза, — это условно-патогенные грибы, которые являются наиболее распространенной причиной грибковых инфекций у человека. Род Candida насчитывает около двадцати видов. Как правило, ВК ассоциируется с каким‑то одним видом Candida, но существует вероятность (2—5%) одновременного инфицирования двумя и более видами.
В России, США, Австралии и Европе у женщин с ВК чаще всего выявляется Candida albicans (76—89%). За ним следует C. glabrata (7—16%). Процент не-albicans Candida колеблется от 11 до 24%. Некоторые исследования показали тенденцию к увеличению частоты не-albicans кандидозов, однако недавняя работа ученых из США с участием девяноста тысяч образцов опровергла это утверждение: соотношение видов Candida, вызывающих ВК, с 2003 по 2007 год практически не изменялось.
Этиологически различные кандидозы клинически весьма схожи, однако нетипичные возбудители характеризуются устойчивостью к азоловым антимикотикам. Более других к азоловыми противогрибковым препаратам резистентны C. glabrata и C. krusei.
провизор первой категории и заведующая аптекой. Автор многочисленных работ по фармакологии и фармакотерапии, город Днепропетровск.
Эти данные подчеркивают важность определения вида Candida spp. у женщин с высоким риском развития не-Сandida аlbicans-ассоциированного ВК с целью подбора эффективной терапии заболевания.
Факторы риска
У многих здоровых женщин ВК развивается спорадически. Тем не менее существуют факторы риска возникновения кандидоза. Среди поведенческих факторов это частые половые контакты и оральный секс, а также использование спермицидов.
Тесная одежда и нижнее белье обычно не провоцируют заболевания. Однако среди женщин с рецидивирующим ВК (РВК) ношение тесных колготок и ежедневных прокладок положительно ассоциировано с рецидивом.
К биологическим факторам риска ВК относятся:
- применение антибиотиков;
- неконтролируемый сахарный диабет;
- генетическая предрасположенность;
- высокий уровень половых гормонов;
- прием оральных контрацептивов, содержащих высокие дозы эстрогена;
- беременность.
Антибактериальные препараты способствуют снижению количества лакто- и бифидобактерий, сдвигу pH во влагалище и росту Candida spp.
Тетрациклины, цефалоспорины и ампициллин чаще других антибиотиков широкого спектра действия провоцируют развитие кандидоза.
Беременность — один из наиболее распространенных предрасполагающих факторов. Согласно исследованиям, у трети беременных развивается ВК. Высокий уровень половых гормонов способствует увеличению содержания гликогена во влагалище, который в свою очередь обеспечивает постоянный источник углерода, необходимый для роста грибов.
Кроме того, повышенная кислотность вагинальной флоры беременных может подавлять рост других микроорганизмов, которые естественным образом ингибируют Candida. Хотя начальное прикрепление клеток гриба происходит при более высоких значениях pH (6–7), кислая среда благоприятствует развитию мицелия.
В патогенезе вагинального кандидоза (ВК) выделяют две основные фазы: фазу адгезии, то есть прикрепления клеток гриба к эпителиальным клеткам, и мицелиальную фазу. Мицелиальная фаза начинается с момента проникновения Candida spp. в эпителиоциты. Растущий псевдомицелий грибов проникает в глубокие слои цервикального и вагинального эпителия.
Cаndida способны пенетрировать клетки, не нарушая целостности своей маннопротеиновой оболочки (это фибриллярное покрытие клеточной стенки гриба, участвующего в адгезионных процессах). В итоге Cаndida противостоит факторам защиты и выживает в макроорганизме.
Группы риска инфицирования не-albicans видами Candida включают:
- женщин с рецидивирующим ВК;
- ВИЧ-инфицированных женщин;
- женщин в возрасте старше 50 лет;
- женщин с неконтролируемым сахарным диабетом.
Во всех вышеперечисленных группах наиболее распространенным видом является С. glabrata.
Процент случаев заболевания не-albicans Сandida-ассоциированной инфекцией увеличивается с возрастом женщин.
Большинство женщин с ВК быстро реагируют на терапию, однако в некоторых случаях может развиться рецидивирующая форма, которая характеризуется четырьмя и более эпизодами инфекции в год. Предрасполагающие факторы:
- неконтролируемый сахарный диабет;
- прием иммунодепрессантов;
- отклонения в местном вагинальном иммунитете слизистых оболочек;
- генетическая предрасположенность.
Исследования доказали, что у пациенток с РВК регистрируется более высокая частота специфических генных полиморфизмов по сравнению с контрольной группой. Кроме того, у этих пациенток обнаруживаются определенные антигены системы Льюис в крови.
Периодический ВК может быть также связан со снижением в естественных условиях концентрации манноз-связывающего лектина. Последний, связываясь с сахарами на поверхности клетки Candida, запускает путь активации системы комплемента и приводит к гибели гриба с помощью комплемент-опосредованного фагоцитоза.
При данном заболевании также фиксируется повышенная концентрация интерлейкина-4, что тормозит местные защитные механизмы.
Система антигенов Льюис зависит от группы генов, которые экспрессируются в железистом эпителии. Антигены Льюис, в отличие от эритроцитарных антигенов, являются компонентами экзокринных эпителиальных выделений, в том числе и влагалищных.
Роль полового пути передачи остается недоказанной. Тем не менее большинство исследований говорит о необходимости лечения половых партнеров. Так, эксперимент доктора Горовитц, Великобритания, продемонстрировал наличие видов Candida в эякуляте мужчин, партнерши которых страдали РВК.
Однако тот же Горовитц провел еще одно исследование, где изучались результаты терапии у 54 женщин, разделенных на две группы. Партнеров из первой группы подвергали противогрибковой терапии, а из второй — нет. Существенных различий в скорости наступления рецидива у женщин этих групп обнаружено не было.
Рецидивы могут быть вызваны и другими видами Candida, которые не являются в равной степени чувствительными к терапии препаратами первой линии.
Клиника ВК
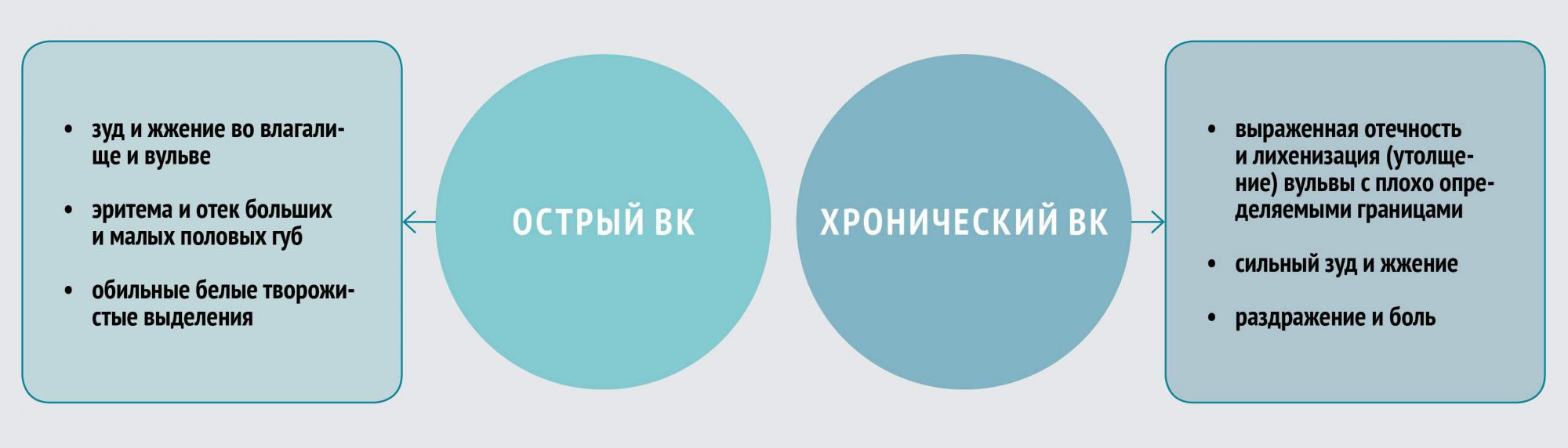
Клинические симптомы ВК неспецифичны и могут быть связаны с другими вагинальными заболеваниями, в том числе бактериальным вагинозом, трихомониазом, хламидиозом, гонореей. Отличительной чертой симптоматики являются зуд и жжение. В некоторых случаях возможно развитие диспареунии (болезненности при половом акте) и дизурии.
Исследования in vivo показали, что противогрибковые препараты имидазола (миконазол и клотримазол) менее эффективны в лечении не-albicans видов Candida. Так, C. tropicalis и C. glabrata в 10 раз менее чувствительны к миконазолу, чем C. albicans.
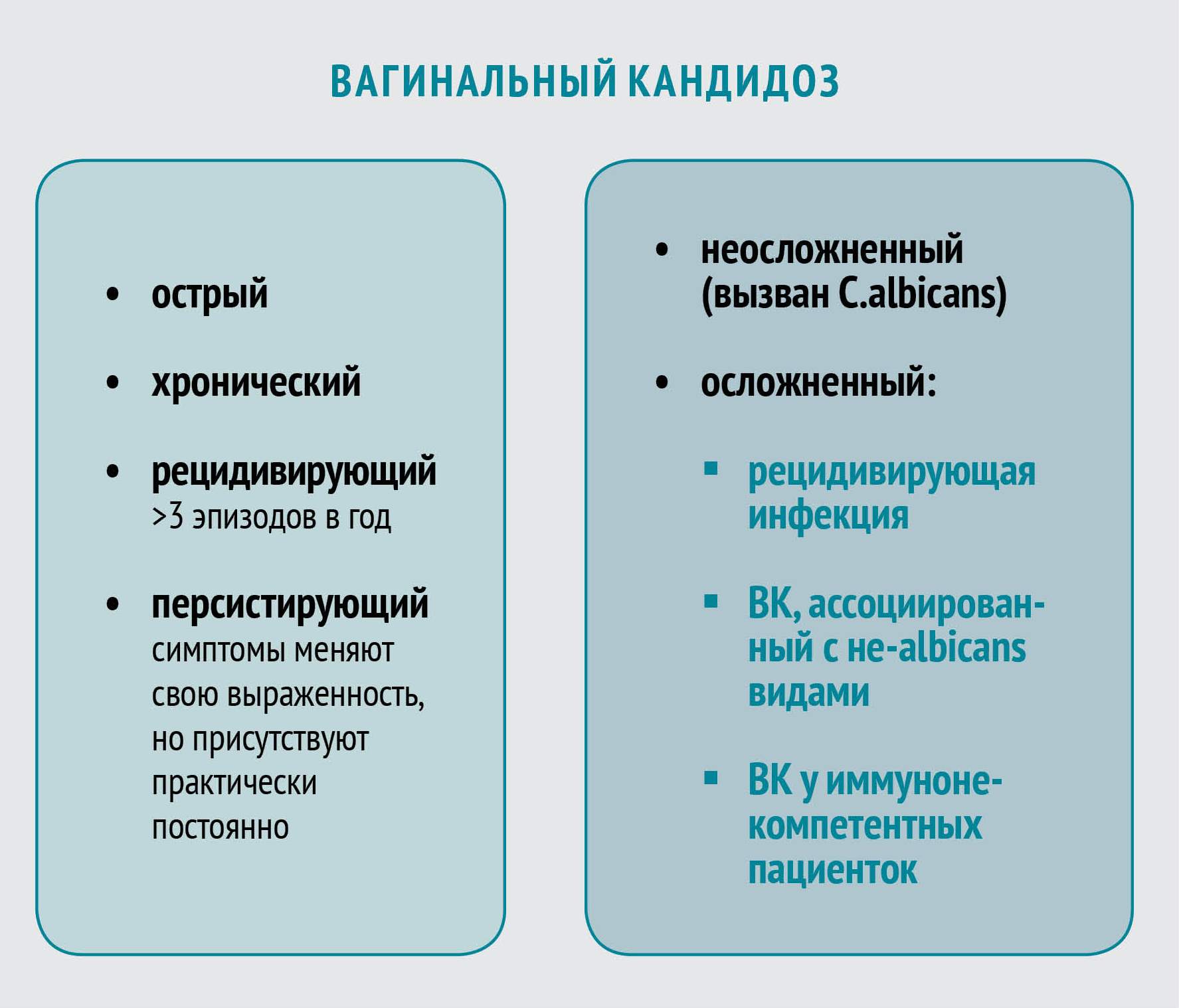
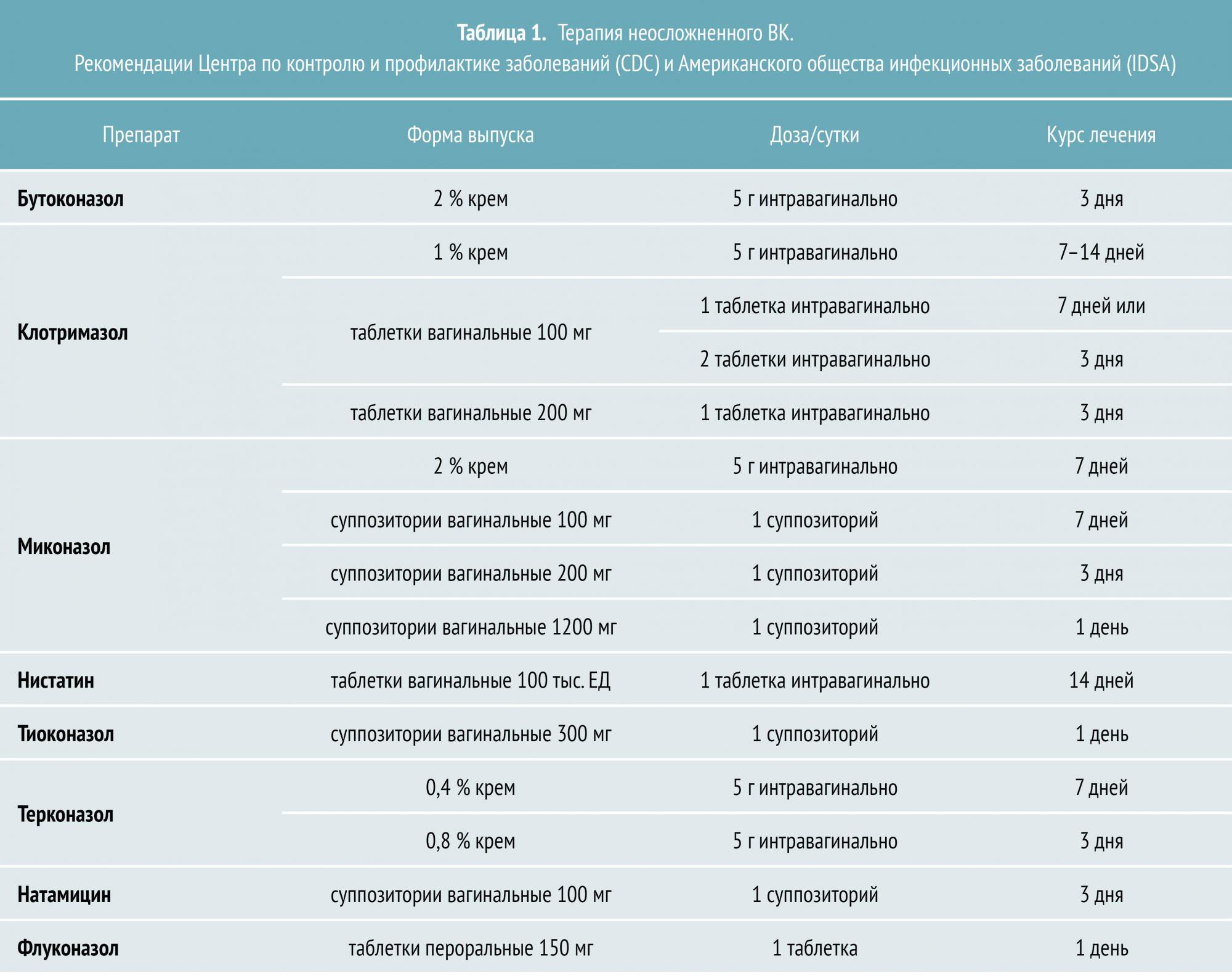
Лечение неосложненного ВК
Неосложненный ВК вызывается штаммами C. albicans, большинство из которых демонстрируют чувствительность к азоловым противогрибковым препаратам. Лечение неосложненного заболевания приводит к положительному результату в 90% случаев даже при назначении однократной дозы пероральных или короткого курса местных антимикотиков. На выбор можно использовать несколько топических азоловых препаратов с приблизительно одинаковой эффективностью.
Эмпирическое назначение антимикотиков при этой форме заболевания совершенно оправданно. Более того, зачастую выбор лечения основывается на индивидуальных предпочтениях пациентки.
Клеточная стенка Candida представляет собой комплексный гликопротеин, который зависит от постоянного синтеза эргостерола. Соединения азола, которые являются действующими веществами азоловых противогрибковых препаратов, блокируют выработку эргостерола, позволяя топическим антимикотикам оказывать эффект в 80—90% случаев.
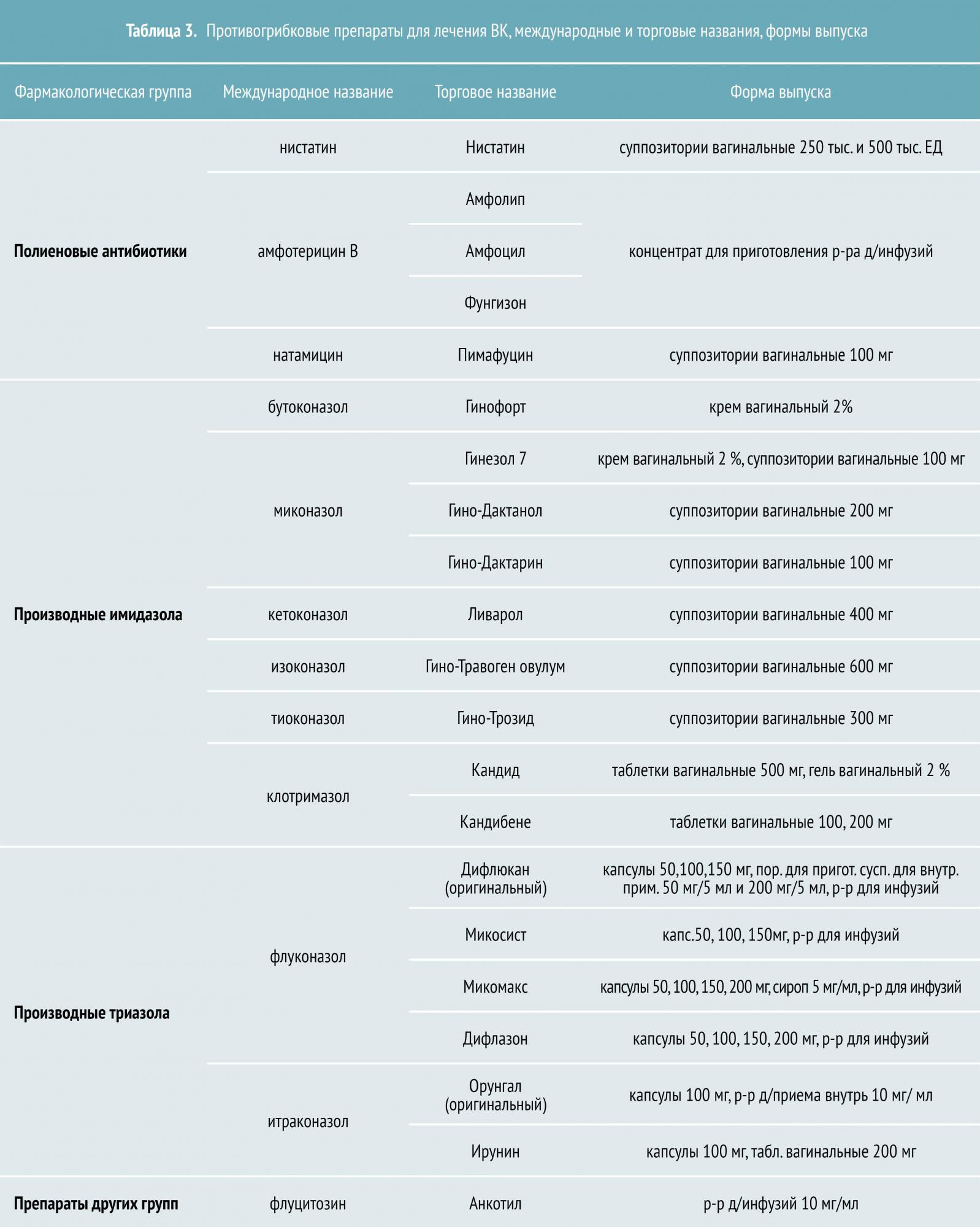
Азоловые препараты, которые подразделяются на производные имидазола и триазола, являются самой многочисленной и эффективной группой противогрибковых средств. К азоловым антимикотикам относятся как системные препараты (кетоконазол, флуконазол, итраконазол), так и местные (бифоназол, клотримазол, изоконазол, эконазол и другие).
В сравнительных испытаниях 10—14‑дневных курсов терапии азолами и нистатином была выявлена преимущественная эффективность первых (80—95 % микологического излечения по сравнению с 70—80 % в группе нистатина). Кроме того, азолы доказали эффективность даже при лечении короткими курсами.
Терапия ВК у беременных женщин предусматривает применение местных противогрибковых препаратов. К числу безопасных топических антимикотиков относятся миконазол и клотримазол, рекомендуемый курс лечения — семь дней. Кроме того, при беременности назначают полиеновый антибиотик натамицин. Стандартная схема противогрибковой терапии местными формами натамицина рассчитана на применение в течение трех дней. При необходимости курс может быть увеличен вдвое.
Лечение осложненного РВК
Оптимальный курс лечения осложненного ВК до сих пор точно не определен. Некоторые исследования показали эффективность противогрибковой супрессивной терапии в течение нескольких месяцев.
Препаратом выбора при РВК является пероральный флуконазол. При тяжелом рецидивирующем ВК флуконазол применяют по схеме 150 мг (три дозы) каждые 72 часа в течение девяти дней, после чего лечение продолжают по 150 мг в неделю на протяжении длительного времени. Такой режим противогрибковой терапии значительно снижает вероятность рецидивов по сравнению с тремя дозами флуконазола без поддерживающего лечения.
Долгосрочная супрессивная терапия пероральным флуконазолом отличается удобством и хорошей переносимостью по сравнению с другими антимикотиками. Как показали исследования, эффективность супрессивной схемы лечения РВК достигает 90%. Вопреки ожиданиям, у больных, длительно принимающих флуконазол, не подтвердилось развитие резистентности к C.albicans или суперинфекции не-albicans видами. Тем не менее пациенткам с упорной инфекцией рекомендуется проводить идентификацию возбудителя.
В качестве препаратов для супрессивной терапии могут применяться иные пероральные средства, которые доказали эффективность в лечении РВК. В качестве альтернативных схем лечения назначают:
- кетоконазол по 100 мг в сутки (из‑за гепатотоксичности перорального кетоконазола предпочтение обычно отдают другим препаратам);
- итраконазол по 200 мг два раза в день в течение одного дня каждого месяца;
- клотримазол вагинальные свечи.

Женщинам, предпочитающим местное лечение, клотримазол рекомендуется в дозировке 500 мг в неделю или 200 мг дважды в неделю. Также допустимо применение других местных противогрибковых препаратов, при этом практически не имеет значения, какое действующее вещество используется.
У пациенток с РВК, которым не проводится поддерживающая терапия, вероятность рецидива в течение шести месяцев после успешного лечения очередного эпизода заболевания составляет 70%. Риск рецидива у женщин, принимающих антимикотики в качестве супрессивного лечения, составляет 40—50% в течение одного года после прекращения приема препаратов.
Лечение РВК, вызванного не-albicans видами Candida
Не-albicans виды весьма умеренно отвечают на терапию азоловыми антимикотиками. Поэтому схему лечения в таких случаях подбирают индивидуально, основываясь на степени тяжести заболевания и реакции на препараты.
В течение многих десятилетий для лечения РВК местно использовалась борная кислота. Однако препараты борной кислоты могут всасываться через слизистую оболочку влагалища в кровь и оказывать токсическое действие. Во избежание всасывания вагинальные средства на основе борной кислоты выпускают в желатиновых капсулах. Рекомендуемая схема лечения — одна капсула 600 мг в сутки в течение двух недель.
Готовой лекарственной формы в России нет, но капсулы могут готовить в аптеках ex tempore. Согласно исследованиям, лечение вагинальными капсулами с борной кислотой эффективно в 70% случаев РВК, ассоциированного с C. glabrata.
Альтернативой токсичной борной кислоте являются суппозитории с амфотерицином В. Антибиотик проникает через клеточную мембрану гриба и, связываясь с эргостеролом, разрушает клеточную стенку. Курс лечения составляет 50 мг на ночь per os в течение двух недель. Такая схема терапии успешна у 70% пациенток, страдающих заболеванием, вызванным не-albicans видами, не поддающимися азоловой терапии, особенно C. glabrata.
Активность по отношению к не-albicans видам Candida доказали и местные препараты для вагинального применения, содержащие 17% флуцитозина. Клетки гриба поглощают флуцитозин, после чего он дезаминируется и превращается в 5‑фторурацил, который встраивается в ДНК Candida вместо урацила. В результате нарушается синтез белка и клетка погибает. Возможна также комбинация 17% крема флуцитозина и 3% крема амфотерицина В. Средняя продолжительность лечения флуцитозином должна быть не меньше двух недель. Особенность препарата — его высокая стоимость.
Альтернативные методы лечения РВК
В некоторых случаях пациентки прибегают к применению пробиотиков, большинство из которых содержат лактобактерии. Предполагается, что лактобактерии способны ингибировать или уменьшать рост Candida во влагалище. Однако единого мнения специалистов по этому поводу пока нет. Действительно, часть клинических исследований подтверждает эффективность пробиотиков при ВК. В то же время другие эксперименты полностью опровергают эти данные.
Так, недавно было опубликовано рандомизированное исследование с участием двух групп женщин с РВК. Пациенткам первой группы в схему лечения включали вагинальные пробиотики, а участницы второй подвергались монотерапии итраконазолом. Исследование показало, что исход терапии в течение месяца был одинаково положительным в двух группах.
Учитывая безопасность применения пробиотиков, право включения этих препаратов в схему лечения РВК имеет и врач, и пациентка.
Список использованных материалов
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Лысенко О.В.
Доктор медицинских наук, доцент, Южно-Уральский государственный медицинский университет
ИЗУЧЕНИЕ ЧУВСТВИТЕЛЬНОСТИ К АНТИГРИБКОВЫМ ПРЕПАРАТАМ МИКРОФЛОРЫ БОЛЬНЫХ ДЛИТЕЛЬНО ПОЛУЧАЮЩИХ АНТИБАКТЕРИАЛЬНУЮ ТЕРАПИЮ
Аннотация
Для установления частоты развития вульвовагинального кандидоза у женщин, длительно получающих антибиотикотерапию, обследованы 346 больных туберкулезом легких. Кандидаинфекция обнаружена у 158, что составило 45,7 %. Превалирующим видом Candida явился С. albicans, выявляемый в 77,4% случаев. Высокий уровень чувствительности к антимикотическим препаратам сохранялся у 82,7% больных, наиболее активным препаратом явился флуконазол. Высокая чувствительность к антигрибковым препаратам сохраняется и после проведенного лечения у 80% больных.
Ключевые слова: вульвовагинальный кандидоз, флуконазол.
Lysenko O.V.
MD, Associate professor, South Ural State Medical University
STUDY OF SENSITIVITY TO ANTIMYCOTIC DRUGS MICROFLORA OF PATIENTS RECEIVING LONG-TERM ANTIBACTERIAL THERAPY
Abstract
To establish the incidence of vulvovaginal candidiasis of women receiving long-term antibiotic therapy, 346 patients with pulmonary tuberculosis were examined. Candida infection detected of 158 patients, which amounted to 45.7 %. Prevailing view of Candida was Candida albicans, detectable in 77.4 % of cases. High level of sensitivity to antifungal preparations remained at 82.7 % of patients, the most active drug was fluconazole. High sensitivity to antifungal drugs persists after treatment 80% of patients.
Keywords: Vulvovaginal candidiasis, fluconazole.
Вагинальный кандидоз (ВВК) или кандидозный вульвовагинит или (Согласно МКБ-Х пересмотра) В37.3 кандидоз вульвы и вагины относится к числу инфекционных заболеваний влагалища, прочно занимающих ведущее место в структуре дерматовенерологической и акушерско-гинекологической заболеваемости, составляя, по данным разных авторов, от 30 до 45% всей инфекционной патологии нижнего отдела мочеполового тракта. Число случаев ВВК неуклонно растет [1, 2].
В последние десятилетия кандидозную инфекцию рассматривают, как болезнь современной цивилизации, являющуюся отражением динамического изменения этиологической структуры инфекционной патологии на фоне урбанизации общества, широкого бесконтрольного применения лекарственных средств, экологических стрессов и социальных проблем, оказывающих отрицательное влияние на здоровье человека. Наличие заболевания, зуд, выделения, дискомфорт, боль вызывает у пациенток психологический стресс, чувство неуверенности в себе, сильно снижая качество жизни.
Одной из частых причин возникновения ВВК является изменение нормального микробиоциноза слизистых оболочек вследствие нерационального или вынужденного применения антибактериальных препаратов. В случае использования антибактериальных препаратов различных классов и по мере увеличения длительности приема риск развития заболевания возрастает [1, 3]. Особенно тяжелые формы ВВК развиваются у лиц с хроническими инфекционными заболеваниями, например – туберкулезом легких, когда прекращение длительной системной антибактериальной терапии невозможно. У этих же пациенток присоединяется второй из возможных факторов развития ВВК – изменение иммунной системы в связи с основным заболеванием и неблагоприятные факторы суммируются [4].
В последние годы клиническое течение поверхностных форм кандидоза приобрело ряд особенностей, связанных с возрастанием длительности течения, и значительным повышением количества рецидивов в год. Все чаще встречаются длительно текущие, рецидивирующие формы, наиболее часто поражающие женщин репродуктивного возраста, хотя процесс может встречаться также в периоде менопаузы, постменопаузы и в детском возрасте, что делает изучение этой проблемы особенно актуальным [5, 6, 7].
Как известно, урогенитальный кандидоз вызывается грибами рода Candida, чаще Candida albicans, значительно реже встречаются Candida krusei, Candida tropicalis, Candida glabrata.. При этом, в отличие от C. albicans, которые вовлечены в широкий спектр как внутрибольничных, так и бытовых инфекций и признаны обычным микроорганизмом для здорового человека, некоторые другие представители рода Candida, (например C. crusei), нечасто обнаруживаются в эндогенной микрофлоре человека и являются строго нозокомиальными возбудителями.
Несмотря на многочисленность исследований и разработок, лечение ВВК в некоторых случаях представляет весьма сложную проблему. Приступая к лечению, следует помнить о том, что целью медикаментозного воздействия является, прежде всего, эрадикация инфекционного объекта. Этиотропная терапия системными антимикотиками преследует эту же цель. Особенностью этиотропной терапии кандидоза является то, что, эрадикация Candida spp почти никогда не является абсолютной и окончательной, поскольку они входят в состав постоянной микрофлоры и легко колонизируют слизистые оболочки. К сожалению, многообразие антимикотических препаратов не гарантирует успешность элиминации возбудителя. Одна из причин – разная чувствительность Candida spp к современным антимикотикам – заставляет нас еще раз обратить внимание на этиологическую неоднородность кандидоза и вынуждает для повышения результативности лечения проводить дополнительные лабораторные исследования. Так, если бы все Candida spp имели одинаковую чувствительность, или антимикотики – универсально широкий спектр, то определение вида проводилось бы в эпидемиологических или сугубо научных целях. На практике точное установление вида грибов Candida, проводится гораздо чаще, так как причиной неудач лечения может служить использование препарата, к которому данный вид грибов устойчив [1, 5, 7, 9]. Вторая причина рецидивов и резистентности кандидаинфекции к терапии – снижение чувствительности грибов Candida к противогрибковым препаратам, развивающееся в процессе их использования [10].
Наиболее высокую эффективность при кандидаинфекции имеют препараты триазолового ряда. Широко используется флуконазол. Побочные эффекты, как правило, отсутствуют, биодоступность флуконазола высока и достигает 94%. Он хорошо абсорбируется в желудочно-кишечном тракте независимо от приема пищи. Учитывая длительный период полувыведения флуконазола из плазмы (около 30 часов), препарат можно назначать однократно. Флуконазол является препаратом выбора для лечения острого и/или хронического вульвовагинального кандидоза и профилактики развития кандидоза у пациенток высокого риска. Проблема заключается в том, что часть видов Candida проявляют устойчивость к флуконазолу. По мнению А.Ю. Сергеева и Ю.В. Сергеева (2000), способностью создавать более высокую и более длительную концентрацию в глубоких слоях тканей, давать длительный выраженный эффект обладает итраконазол, который, в свою очередь, совместим не со всеми лекарственными препаратами и иногда обладает гепатотоксичностью.
Целью нашей работы явилось изучение чувствительности к флуконазолу грибов рода Candida, выделенных у больных, длительно получающих антибиотикотерапию в связи с основным заболеванием (туберкулез легких).
Материалы и методы
Всем женщинам проведено стандартное клиническое и параклиническое обследование очага мочеполовой инфекции. Верификация диагноза ВВК (В37.3 и В37.4) базировалась на микроскопическом исследовании препаратов, окрашенных по Граму (преобладание вегетирующих форм грибов) и культуральном исследовании (рост колоний грибов в количестве более 10 3 КОЕ/мл) с последующей идентификацией вида возбудителя. Вид выделенного гриба, принадлежащего к роду Candida, и чувствительность выделенных культур к антимикотическим препаратам проводили согласно Методическим рекомендациям для врачей (СПб, 2009). В исследование принимались только те больные, у которых количество колоний превышало 10 4 КОЕ/мл среды.
Для статистической обработки данных применяли стандартные методы вариационной статистики, используя пакет прикладных программ Statistica – 6,0 для Windows. Сопоставление независимых групп проводилось по методу Манна-Уитни.
Результаты и обсуждение.
В результате проведенных исследований нами установлено, что превалирующим видом Candida, занимающим первое место по частоте поражения у обследованных нами больных явились С. albicans (рисунок 1). Существенно реже выявлялись C. tropicalis и C. parapsilosis. C. krusei и C. pseudotropicalis встречались в 2,3% случаев. C. glabrata у наблюдаемых нами женщин, больных туберкулезом легких и длительно получающих по этому поводу антибактериальные препараты, не были обнаружены ни разу.

Рисунок 1. Виды грибов рода Candida, выделенные у обследованного контингента в процентах
Для выделенных от исследуемых женщин культур Candida была определена чувствительность/устойчивость к наиболее распространенным антимикотическим препаратам, но за исключением итраконазола. Это связано с ограничением применения данного препарата у больных с туберкулезом легких. Итраконазол в основном расщепляется ферментом СYP3A4, с которым взаимодействуют также рифампицин, рифабутин и фенитоин, и одновременное его применение с вышеперечисленными препаратами не рекомендуется, т.к. в этих случаях биодоступность итраконазола значительно снижается, что приводит к существенному уменьшению эффективности препарата.
У 23 (17,3%) обследованных нами женщин чувствительность выделенных образцов Candida к антимикотикам отсутствовала полностью. У 47 (35,3%) пациенток, напротив, возбудитель сохранил чувствительность к 4 и более препаратам (табл. 1).
Таблица 1 – Результаты определения чувствительности выделенной флоры к антимикотикам

Обращает на себя внимание факт, что наиболее часто выделенные от больных виды возбудителя были чувствительны к флуконазолу, и у 16 (12%) пациенток он был единственным активным антимикотиком, а у 42– одним из нескольких. Вторым по активности действия, значительно ему уступая, явился клотримазол (28 женщин).
Несмотря на то, что эпизоды кандидозного процесса урогенитального тракта в прошлом отмечали 112 женщин, антимикотическую терапию ранее получали только 85 человек, но большинство из них лечились неоднократно. В связи с этим, было целесообразно определить связь между числом проведенных эпизодов лечения и снижением чувствительности к антикандидозным препаратам. В результате мы установили, что проведенная ранее терапия 1, 2 или 3 эпизодов заболевания влияния на чувствительность к антимикотикам не оказывала (табл 2).
Таблица 2 – Чувствительность выделенной флоры в зависимости от числа курсов проведенного ранее лечения

Примечание: * – достоверность различий между показателями 2 и 3 группы (P Ключевые слова

Основными возбудителями хронического тонзиллита и фарингита являются Streptococcus pneumoniae и Staphylococcus aureus, распространенность которых составляет 70-75% [4]. Среди прочих возбудителей выделяют Haemophilus influenzae, Streptococcus pyogenes, Moraxella catarrhalis, Streptococcus viridans и др. В последнее время также часто встречаются случаи фарингомикоза, обусловленные Candida albicans.
Этиотропным методом лечения хронических заболеваний верхних дыхательных путей является системная антибиотикотерапия, которая базируется на знании типичных возбудителей или на тестировании чувствительности культуры конкретных микроорганизмов, выделенных из очага поражения. Растущая в последние годы резистентность этих микроорганизмов ко многим основным антибиотикам является главной проблемой в рациональной антибиотикотерапии бактериальных инфекций. Сейчас почти 10% штаммов этих возбудителей в России не чувствительны к пенициллину и его производным, антибиотикам цефалоспоринового ряда первого и второго поколения [5; 8].
Применяемые в терапии антимикробные препараты могут вызвать иммунодепрессивное и аллергизирующее действие, подавлять репаративные процессы, а также могут привести к появлению устойчивых к антибиотикам штаммов. Поэтому проблема лечения гнойно-воспалительных заболеваний ЛОР органов все еще остается актуальной.
Целью работы явился анализ чувствительности микроорганизмов, выделенных от больных с хроническими заболеваниями верхних дыхательных путей, к противомикробным препаратам для разработки методов рациональной антибиотикотерапии при данной патологии.
Материалы и методы. Были обследованы 50 больных (35 женщин и 15 мужчин), из них с хроническим фарингитом — 25 человек, с хроническим тонзиллитом - 15, с фарингомикозом - 10. Изучение спектра микроорганизмов и антибиотикочувствительность проводили с использованием классических бактериологических методов исследования. Мазки из зева брали с помощью стерильных ватных тампонов в асептических условиях до назначения антибактериальной терапии. После взятия биоматериала тампоны помещали в полужидкие транспортные среды Amies, после чего материал сразу же отправляли на исследование в бактериологическую лабораторию. Для выделения бактериальной микрофлоры посевы производили на желточно-солевой агар, кровяной агар, на среду Эндо и для выделения патогенных грибов - на среду Сабуро.
Результаты исследования
Основными возбудителями хронического фарингита, тонзиллита и фарингомикоза в 40% случаев явились стрептококки (S. pneumoniae - 26%, S. pyogenes A - 8%, S. intermedius - 6%), в 60% - стафилококки (S. aureus - 41%, коагулазонегативные стафилококки S. epidermidis - 19%). При микологическом исследовании материала у больных фарингомикозом наряду с выше указанными возбудителями в 100% случаев были выделены Candida albicans.
Основными возбудителями хронического фарингита в 50% случаев являются стрептококки и стафилококки, а хронического тонзиллита — стрептококки (в 30%) и стафилококки (в 70%).
Как показал анализ антибиотикограмм (рис. 1), у больных с хроническим фарингитом стафилококки в 80-84% случаев были наиболее чувствительны к меропенему, фузидину и канамицину, в 72-76% наблюдений - к цефалотину, цефазолину и гентамицину, в 64-68% случаев - к цефалексину, цефуроксиму, цефаклору и эритромицину. Наименьшая чувствительность (в 16-36% случаев) выявлена к бензилпенициллину, оксациллину, линкомицину, ванкомицину, ципрофлоксацину и рифампицину.
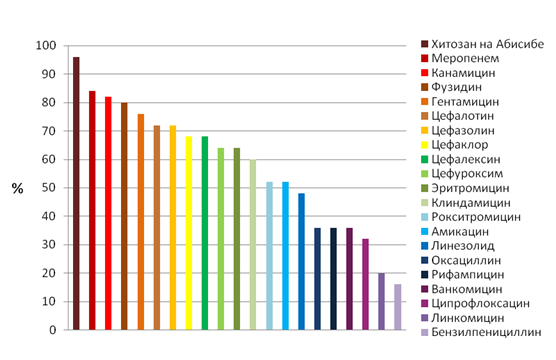
Рис. 1. Чувствительность стафилококков к антибиотикам при хроническом фарингите
Стрептококки, выделенные от пациентов с хроническим фарингитом, оказались чувствительны в 80-90% к гентамицину, стрептомицину, меропенему, а наименьшая чувствительность выявлена в 20-40% случаев к бензилпенициллину, ампициллину, эритромицину, тетрациклину (рис. 2).
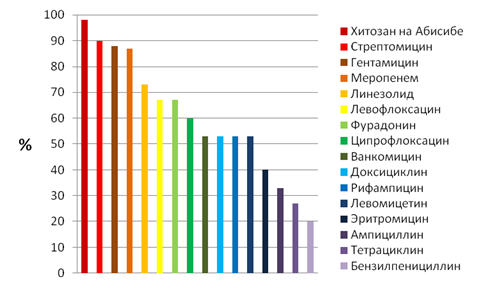
Рис. 2. Чувствительность стрептококков к антибиотикам при хроническом фарингите
Антибиотикограмма у больных с хроническим тонзиллитом показала, что стафилококки в 90-100% случаев были наиболее чувствительны к меропенему, гентамицину и канамицину, а в 8-36% случаев выявлена минимальная чувствительность к бензилпенициллину, оксациллину и линкомицину (рис. 3).
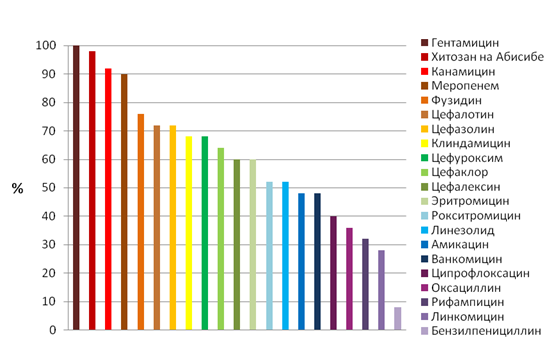
Рис. 3. Чувствительность стафилококков к антибиотикам при хроническом тонзиллите
Стрептококки оказались чувствительны в 80-97% к гентамицину, стрептомицину, линезолиду и меропенему, а в 50% и менее случаев выявлена чувствительность к бензилпенициллину, левомицетину, эритромицину, тетрациклину (рис. 4).
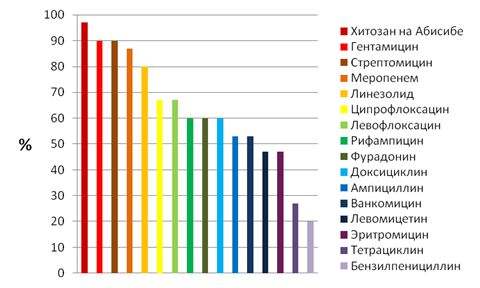
Рис. 4. Чувствительность стрептококков к антибиотикам при хроническом тонзиллите
При фарингомикозе дрожжевые грибы рода Candida оказались чувствительны только к амфотерицину В, нистатину и клотримазолу, а к флуконазолу, интраконазолу и кетоназолу установлена абсолютная резистентность (рис. 5).
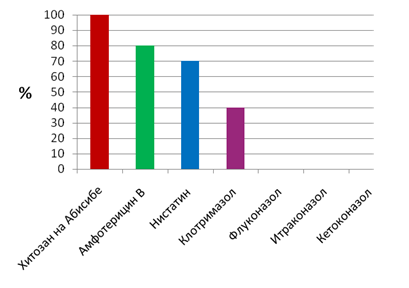
Рис. 5. Чувствительность кандид к противогрибковым препаратам при фарингомикозе
На основании проведенных исследований показано, что при хроническом фарингите, тонзиллите и фарингомикозе выявлена высокая чувствительность выделенных стафилококков (96-98%), стрептококков (97-98%) и дрожжевых грибов рода Candida (100%) к хитозану на Абисибе (рис. 1-5).
Заключение
Основными возбудителями хронических заболеваний верхних дыхательных путей являются стрептококки (S. pneumoniae - 26%, S. pyogenes A - 8%, S. intermedius - 6%), стафилококки (S. aureus - 41%, коагулазонегативные стафилококки S. epidermidis — 19%), а также дрожжевые грибы рода Candida. Большинство возбудителей проявляют высокую резистентность к антибактериальным препаратам широкого спектра действия, таким как бензилпенициллин и оксациллин.
На основании проведенных исследований для лечения пациентов с хроническим тонзиллитом и фарингитом можно рекомендовать следующие антибиотики: меропенем, гентамицин, канамицин, фузидин, стрептомицин, цефалотин, цефазолин, цефалексин, цефуроксим, цефаклор, линезолид. Наибольшей фунгицидной активностью обладали амфотерицин В, нистатин, клотримазол.
Наряду с антимикробными препаратами необходимо уделить внимание препарату природного происхождения - хитозану на Абисибе, к которому чувствительны 96-100% всех выделенных патогенных микроорганизмов, включая Candida albicans. На основании полученных результатов этот противомикробный препарат может быть рекомендован при хронических заболеваниях верхних дыхательных путей.
Рецензенты:
Демидова М.А., д.м.н., профессор, зав. кафедрой управления и экономики фармации Тверской ГМА, г. Тверь;
Портенко Г.М. д.м.н., профессор, зав. кафедрой оториноларингологии Тверской ГМА, г. Тверь.
Читайте также:


