Как вылечить кандидозный дисбактериоз во рту

Міністэрства аховы здароўя Рэспублікі Беларусь

Міністэрства аховы здароўя:
(017) 222-70-80 Упраўленнi аховы здароўя
Кандидоз полости рта

Кандидоз – это инфекционное заболевание слизистых оболочек, кожи и внутренних органов, вызванное грибами рода Candida. По данным ВОЗ (2005), до 20% населения мира хотя бы однократно на протяжении жизни перенесли различные формы кандидозной инфекции. Кандиды – самые распространенные и безвредные дрожжевидные грибы, которые относятся к постоянным обитателям микробной ассоциации организма человека. Они могут встречаться на слизистой оболочке полости рта, кишечника, влагалища, кожи, также в почве, на овощах и фруктах. Слизистая оболочка, кариозные зубы и незапломбированные корневые каналы, а также периодонтальные карманы, крипты миндалин могут служить местом обитания дрожжевидных грибов, попадающих в полость рта из воздуха с пылью, а также с пищей и водой. Внешним источником инфицирования полости рта новорожденных служат их матери. Инфицирование микроорганизмами, заселяющими слизистые оболочки родовых путей матери (особенно у больных кандидозом влагалища), может происходить во время родов, но чаще через руки матерей и обслуживающего персонала. Таким образом, кандидоз полости рта - это эндогенная инфекция ослабленного организма, в большинстве случаев вызванная Candida albicans.
Как часто болеют кандидозом полости рта?
Кандидоз полости рта встречается у 5% новорожденных и почти у 10% грудных младенцев. У здоровых взрослых людей это довольно редкое заболевание. У пожилых людей распространённость кандидоза опять приближается к 10%.
Предрасполагающими факторами, способствующими активации грибов рода Candida, могут быть: нарушение гигиенического ухода за полостью рта, аномалии языка (складчатый язык и др.), возрастные особенности (раннее детство, старческий период), неправильный гигиенический уход за съемными протезами, беременность, характер питания (увеличение количества углеводов), курение, эндокринные заболевания, болезни крови, иммунодефицитные состояния, антибиотикотерапия, лучевое воздействие и аллергизация организма, дефицит витаминов группы В, С и др. У грудных детей развитию кандидозной колонизации способствует ацидоз в полости рта, а также дисбактериоз и морфофункциональная незрелость слизистой оболочки полости рта.
Кандидоз полости рта может иметь острое и хроническое течение. Самой распространённой формой является острый псевдомембранозный кандидоз, известный как молочница, часто встречающийся у новорожденных. Поражаться может любой отдел полости рта и глотки, чаще всего щеки, менее часто небо, язык, затем остальные отделы. Вначале появляются точечные налёты, крупинки белого цвета, затем пленки, напоминающие свернувшееся молоко, имеющие творожистый вид. Налет легко снимается при соскабливании шпателем, после чего можно видеть его ярко-красное основание, иногда с кровоточащей поверхностью. Пятна налета могут сливаться с образованием белесоватых бляшек, распространяться на всю слизистую оболочку полости рта, глотки, образуя сплошную пленку. Поражения, как правило, безболезненны, хотя вторично (при травматизации, присоединении бактериальной флоры) могут возникать эрозии и изъязвления. При наличии эрозий налет может приобретать коричневато-бурый оттенок.
Хроническая псевдомембранозная форма встречается у больных ВИЧ-инфекцией. Острая атрофическая форма наиболее часто поражает язык, нередко является осложнением после терапии антибиотиками, применения местных кортикостероидов. Данная форма кандидоза сопровождается сильной болезненностью, жжением и сухостью в полости рта. Хроническая атрофическая форма кандидоза полости рта чаще встречается у пожилых людей, носящих зубные протезы. Хроническая гиперпластическая форма чаще наблюдается у курильщиков. Существуют и другие формы кандидоза полости рта.
Кандидоз углов рта или кандидозная заеда может сопутствовать любой из перечисленных форм кандидоза полости рта или развиваться самостоятельно. У детей с кандидозной заедой нередко отмечаются привычка сосать большой палец, частое облизывание и покусывание углов рта, пристрастие к жевательной резинке. Другими причинами заеды могут быть бактерии, авитаминоз. Обычно заеда отмечается в обеих складках углов рта. Клиническая картина представлена эритемой и трещинами в углах рта, можно заметить легко снимаемые налеты. Поражения бывают болезненными при раскрывании рта и движении губ.
Основной мерой для предупреждения развития кандидоза полости рта является своевременное устранение всевозможных предрасполагающих факторов. Именно с этой целью необходимы систематические визиты к стоматологу для обследования и оценки уровня стоматологического здоровья. Очень важно, чтобы вы и ваш ребёнок вели здоровый образ жизни. Необходимо достаточно времени проводить на свежем воздухе, полноценно питаться, отказаться от вредных привычек.

В последние годы во всем мире, и особенно в развитых странах, наблюдается значительный рост грибковых заболеваний, вызываемых дрожжеподобными грибами рода Candida.
Известно, что грибковые инфекции занимают одну из ключевых позиций среди заболеваний слизистой оболочки полости рта по распространенности среди населения и тяжести возможных осложнений для организма пациента.
Кандиданосительство статистически определяется у 5% младенцев, у лиц же пожилого возраста этот показатель увеличивается до 60% [1]. Однако истинное проявление патогенных свойств грибов рода Candida зависит главным образом от состояния макроорганизма. Главную роль в развитии кандидоза играет ослабление иммунной системы. Именно уровень состояния функциональной системы ротовой полости у каждого индивидуума с учетом его возраста, гигиенических навыков и других факторов характеризует экосистему в целом. Кандидоз возникает, как правило, на фоне более или менее выраженного иммунодефицита или дисбаланса иммунной системы [2].
Развитию кандидоза могут способствовать тяжелые сопутствующие заболевания: злокачественные новообразования, ВИЧ - инфекция, туберкулез, эндокринопатии (сахарный диабет, гипотиреоз, гипопаратиреоз, гипо и гиперфункция надпочечников). Заболевания желудочнокишечного тракта, особенно пониженная кислотность желудочного сока и ахилия, часто обусловливают развитие кандидоза слизистой оболочки рта. Развитию кандидоза полости рта способствует длительное лечение кортикостероидными препаратами, цитостатиками, которые подавляют иммунную систему организма и усиливают вирулентность дрожжеподобных грибов [3].
Вследствие широкого применения антибиотиков за последние годы значительно увеличилось количество больных кандидозом слизистой оболочки рта. Длительный прием антибиотиков нарушает состав резидентной микрофлоры полости рта, в результате чего формируется дисбактериоз. Происходят угнетение резидентной микрофлоры полости рта и резкий рост вирулентности условнопатогенных грибов Candida, вызывающих заболевание слизистой оболочки рта (суперинфекция, аутоинфекция). Прием антибиотиков может вызвать также дисбактериоз кишечника, следствием чего являются гипо- и авитаминозы В, В2, В6, С, РР, что в свою очередь отрицательно сказывается на функциональном состоянии слизистой оболочки рта (она становится подверженной влиянию кандидозной инфекции).
В настоящее время, с учетом всего вышеперечисленного, кандидоз рассматривается как иммуннодефицитное состояние, возникшее в результате глубокой разбалансировки экосистемы в целом. Такое представление о заболевании обуславливает принципиальную необходимость комплексного лечения кандидоза, в состав которого будут непременно включаться:
- мероприятия, направленные на устранение местных проявлений заболевания;
- мероприятия для системного лечения проявлений кандидоза;
- мероприятия, направленные на восстановление и нормализацию иммунной системы.
Целью данного исследования явилось определение эффективности комплексного лечения кандидоза полости рта.
Материалы и методы исследования
Изучение данного вопроса осуществлялось на кафедре стоматологии ФУВ ВолгГМУ, на базе терапевтического отделения ГСП №1 г. Волгограда. В исследовании участвовали 50 человек, диагноз "кандидоз" которым ставили на основании ряда критериев – жалоб пациента, клинической картины заболевания и данных бактериологического посева материала, забранного с поверхности дорзальной части языка. Для реализации исследования были сформированы 2 группы пациентов – основная и контрольная. Основную группу составили 28 человек в возрасте 31 – 55 лет, страдающие кандидозом полости рта. По форме клинических проявлений больные распределялись следующим образом: острая псевдомембранозная форма – 13 пациентов, хроническая псевдомембранозная – 8, хроническая атрофическая – 7 человек. В контрольную группу были включены пациенты с тождественной возрастной категорией, в количестве 22 - х человек. В данной группе острая псевдомембранозная форма определялась у 7 пациентов, хроническая псевдомембранозная – у 10, хроническая атрофическая форма регистрировалась у 5 человек.
Пациентам обеих групп назначалось лечение, направленное на ликвидацию возбудителя заболевания. Оно включало в себя антимикотическую терапию, системную и местную.
Для применения системной антимикотической терапии необходимо наличие ряда показаний, в первую очередь определенной клинической формы поражения (острый псевдомембранозный кандидоз, клинические признаки диссеминации, хронические формы заболевания, резистентные к ранее проводимой местной терапии и т.д.), поэтому отбор пациентов в группы осуществлялся с учетом данных показаний. Фунгицидные средства назначались по данным результатов бактериологического посева на чувствительность к препаратам. При этом у 83% пациентов выявлялась высокая чувствительность к флуконазолу, у 17% - к итраконазолу. Данные препараты принимались больными внутрь в таблетированной форме по общепринятой схеме.
Местная противогрибковая терапия осуществлялась 0,5% мирамистином в виде мази, аппликации препарата проводились 3 раза в сутки. Мирамистин – антисептик с выраженным антимикробным, фунгицидным и противовирусным действием, усиливающий местные иммунные реакции и регенераторные процессы. Кроме этого, всем пациентам 4 раза в день назначались полоскания ротовой полости 2% бикарбоната натрия.
Всем пациентам назначалась также десенсебилизирующая терапия, этой целью рекомендовался эриус (5 мг 1 раз в сутки).
Помимо данной схемы, пациенты основной группы получали лечение, направленное на повышение иммунологической резистентности организма. Известно, что при кандидозе резко снижается усвояемость таких жизненно важных элементов как витамины и минералы (особенно железо). Учитывая этот факт, оптимальным в данном случае представляется препарат ферроглобин В12 – комплекс, содержащий железо, витамины группы В и С, фолиевая и пантеноновая кислоты, а также экстракт корня солодки. Корень солодки оказывает стимулирующее действие на неспецифическую резистентность организма. Препарат назначали пациентам внутрь, после еды по 1 ч.л. 3 раза в сутки.
Высокой эффективностью в борьбе с кандидозной инфекцией обладают конкурентные пробиотики. Их использование обусловлено антагонистическими свойствами относительно грибов рода Candida, которые реализуются путем конкуренции за питательные субстраты и синтеза антикандидозных метаболитов. Наш клинический опыт подтверждает высокую эффективность самоэлиминирующего пробиотика Бактистатин. Препарат назначался пациентам основной группы по 1 капсуле 3 раза в день во время еды.
Таким образом, пациенты основной группы помимо антимикотической и десенсебилизирующей терапии получали дополнительное лечение, направленное на коррекцию иммунных механизмов организма в виде двух препаратов – Ферроглобин В12 и Бактистатин.
Курс лечения кандидоза в обеих группах составил 21 день.
Далее состояние пациентов оценивали с учетом наличия или отсутствия жалоб и динамики клинической картины заболевания, а также данных повторного бактериологического посева материала спустя 21 день (3 недели) и шести месяцев после окончания лечения и отдаленной реколонизации экосистемы.
и их обсуждение
Оценка эффективности лечения складывалась из совокупности субъективных и объективных данных, полученных в процессе исследования. В качестве субъективных данных рассматривались наличие или отсутствие жалоб у пациента, а также оценка врачом клинической картины заболевания. При анализе полученных фактов выяснилось, что в краткие сроки после проведенного лечения (через 3 недели) отсутствие признаков заболевания было зарегистрировано в основной группе в 92, 8% случаев, в контрольной – у 68,2% пациентов. В отдаленные сроки, через 6 месяцев после лечения, в основной группе ситуация принципиально не изменилась, и в 89,3% случаев не было зафиксировано случаев рецидива заболевания. В контрольной группе пациентов с отсутствием рецидива было зарегистрировано значительно меньше – в 36,4% случаев (табл. 1).
Исчезновение признаков заболевания у пациентов в динамике
Отсутствие признаков заболевания через 3 недели после лечения
Отсутствие признаков заболевания через 6 месяцев после лечения
Причины
Кандидоз (молочница) поражает не только наружные, но и внутренние органы. Причиной заболевания являются дрожжеподобные грибы, которые обитают в организме каждого человека.
- Спровоцировать интенсивное размножение грибка может множество факторов. Например, переохлаждение, болезнь, стресс, изменение гормонального фона (во время беременности или приеме гормональных препаратов).
- При приеме антибиотиков наряду с патогенными бактериями погибает и полезная микрофлора кишечника и влагалища, которая контролирует рост и развитие грибов Candida. Наличие хронического заболевания, снижающего активность иммунитета (ВИЧ, венерические заболевания, инфекции) очень часто вызывает кандидоз.
- Кандидозом могут сопровождаться эндокринные заболевания (диабет, ожирение, нарушение функций щитовидной железы).
- Наконец, причинами кандидоза могут стать жаркий климат или ношение неудобного тесного или синтетического белья.
Источником инфицирования кандидозом, как правило, является собственная флора организма (аутоинфекция), однако может произойти заражение извне. Вызывая болезнь, грибок не меняет своих свойств – свои свойства меняет организм (снижается местная защита). Прикрепляясь к клеткам эпителия, патогенный грибок начинает паразитировать в них, проникая вглубь тканей.
В борьбе организма с кандидозом часто возникает динамическое равновесие, когда грибок стремится проникнуть глубже в ткани, но не может, а организм пытается его отторгнуть и также не может. В таком случае процесс может длиться годами, смещение равновесия в ту или иную сторону приведет либо к выздоровлению, либо к обострению процесса.
Кандидозы встречаются в нескольких формах в зависимости некоторых особенностей.
- Носительство.Человек является носителем заболевания. Симптомы кандидоза отсутствуют, лечить нет нужды.
- Острая.Сопровождается зудом, высыпаниями, выделениями. Лечить необходимо комплексно и качественно. Чаще всего инфицированию подвержены дети младшего возраста.
- Хроническая.Характерно затихание и проявление симптомов, возможны рецидивы. Развивается в случае, если неправильно лечить антибиотиками длительное время, применять гормональные контрацептивы.
Эта болезнь имеет несколько разновидностей, поскольку не имеет точной локализации в организме:
- Урогенитальный кандидоз
- женский.
- мужской.
- Кандидозы ротовой полости
- Молочница губ
- Молочница языка
- Стоматит, а также орофарингеальный кандидоз – молочница слизистой оболочки рта, миндалин, десен.
- Кожные и ногтевые кандидозы
- На складках кожи (подмышки, область между ягодицами, паховые складки).
- Кандидоз открытых (или гладких) частей кожи. Встречается редко.
- Кандидоз на ладонях.
- Кандидоз на ногтевых пластинах.
- Кандидоз стоп.
- Кандидозы внутренних органов
- ЖКТ (желудка, пищевода, кишечника, заднего прохода).
- Легких и бронхов.
- Сердца.
- Мозговой оболочки.
- Глаз и ушей.
- Кандидозы новорожденных детей (например, псевдомембранозный)
Симптомы кандидоза
Заболевание распространено повсеместно. Возбудители кандидоза обнаружены в воздухе, почве, на овощах, фруктах, продуктах кондитерского производства. Дрожжеподобные грибы встречаются как сапрофиты на здоровой коже и слизистых оболочках.
Проявления кандидоза, а следовательно симптомы и признаки зависят от локализации очага заболевания.
Кандидоз слизистой оболочки рта (оральный кандидоз, детская молочница) чаще всего встречается у детей, как правило, они заражаются от матери через родовые пути. Симптомы:
- слизистая щек, зева, язык и дёсны становятся красными,
- появляется отечность,
- затем на слизистой оболочке полости рта возникают очаги белого творожистого налета.
При кандидозе кожи и ее придатков чаще всего очаги располагаются в крупных складках:
- пахово-бедренных,
- межъягодичных,
- подмышечных впадинах,
- под молочными железами.
Может поражаться кожа в межпальцевых складках, чаще у детей и взрослых, страдающих тяжелыми заболеваниями – на коже ладоней, стоп, гладкой коже туловища и конечностей. Очаги в крупных складках выглядят как мелкие 1-2 мм пузырьки, которые вскоре вскрываются с образованием эрозий. Эрозии увеличиваются в размерах, сливаются, образуя большие участки повреждения.
Очаги кандидоза имеют неправильную форму, темно-красную окраску, вокруг очага – полоска отслаивающегося эпидермиса. Вне складок очаги имеют вид красных пятен с шелушением в центре, изредка вокруг очага могут появляться мелкие пузырьки.
Кандидоз влагалища (кандидамикоз, молочница) — это инфекционное заболевание слизистой влагалища, которое нередко распространяется на шею матки и вульву. Практически каждая женщина сталкивалась с таким заболеванием, а некоторые признаки кандидоза беспокоят постоянно. Чаще всего встречается у женщин репродуктивного возраста, но может возникать у девочек
Кандидоз кишечника (дисбактериоз) часто сопровождает вагинальный кандидоз или развивается изолированно. Обычно кандидоз кишечника появляется после приема антибиотиков или перенесенных кишечных инфекций. Грибы рода Candida поселяются в тонком кишечнике. Симптомы характерные для этого вида кандидоза: в стуле больного, страдающего кандидозом кишечника, часто обнаруживаются белые творожистые хлопья.
Кандидоз пищевода – заболевание, которое среди всех имеющихся в области гастроэнтерологии очень трудно определить. Для недуга характерно несоответствие степени тяжести болезни, уровня поражения и состояния самого пациента.
Осложнение
При своевременном лечении кандидоз не наносит особого вреда здоровью. Но симптомы кандидоза могут доставить массу неприятных ощущений. Длительно существующий, он может приводить к поражению других органов, чаще всего мочеиспускательного канала, мочевого пузыря и почек. В особо тяжелых случаях прогрессирующее заболевание может поражать репродуктивные органы, что приводит к бесплодию, как у мужчин, так и у женщин. Но наибольшую опасность кандидоз представляет для беременных женщин, т.к. очень высок риск поражения плода.
Как диагностируют заболевание
Визуальные методы диагностики кандидоза. При осмотре выявляются воспаление участков кожи, ограниченное бордюром отслаивающегося, мацерированного эпидермиса, белесоватый налет на слизистых оболочках.
Лабораторная диагностика. Вопреки распространенному мнению, главным методом диагностики кандидоза до сих пор является микроскопия мазка с пораженных участков слизистой. ПЦР (ДНК — диагностика), популярная в последнее время, как правило, плохо подходит для диагностики кандидоза.
Лабораторная диагностика заболевания включает в себя:
- микроскопию мазка выделений
- культуральную диагностику (посев)
- иммуно-ферментный анализ (ИФА)
- полимеразная цепная реакция (ПЦР).
Лечение кандидоза
Лечение кандидоза направлено на устранение факторов, способствующих возникновению кандидоза. При поражении кожи проводится местное лечение открытым способом с применением противогрибковых мазей.
Лечащий врач от этого недуга назначает системные и местные лекарственные препараты. Местные средства не всасываются в кровь – действуют только на слизистую оболочку, пораженную грибком Candida. Они останавливают размножение и рост грибков, снимают неприятные ощущения и восстанавливают пораженные ткани.
Профилактика
Поскольку кандидоз представляет собой рецидивирующий инфекционный процесс, который встречается весьма часто, то существуют некоторые методы профилактики, приводящие к снижению частоты возникновения повторов заболевания, а также препятствуют первичному инфицированию.
Из общепринятых средств профилактики кандидоза следует отметить следующие:
- закаливание организма,
- употребление витаминов и микроэлементов весной и осенью,
- регулярные стандартные методы гигиены;
- особое значение следует отдать типу одежды и нижнего белья. Рекомендуется ношение хлопчатобумажного белья, дышащей и свободной повседневной одежды.
При своевременном лечении прогноз благоприятный, излечение как правило наступает в течение недели. При осложненных формах и поражениях внутренних органов лечение кандидоза затруднено.
Известно, что грибковые инфекции занимают одну из ключевых позиций среди заболеваний слизистой оболочки полости рта по распространенности среди населения и тяжести возможных осложнений для организма пациента.
В последние годы во всем мире, и особенно в развитых странах, наблюдается значительное увеличение числа грибковых заболеваний, вызываемых дрожжеподобными грибами рода Candida.
Согласно последним исследованиям, кандидоз слизистой оболочки рта относится к наиболее распространенным заболеваниям, что подтверждается увеличением его распространенности среди других заболеваний слизистой оболочки рта до 63% [30].
Основываясь на данных современных литературных источников, лечение кандидоза должно быть комплексным, с повторными курсами и индивидуальным подходом. При проведении лечебных мероприятий учитывают этиологию, характер и продолжительность заболевания 16.
Кандидоносительство статистически определяется у 5% младенцев, у лиц же пожилого возраста этот показатель увеличивается до 60% [6]. Однако истинное проявление патогенных свойств грибов рода Candida зависит главным образом от состояния макроорганизма. Главную роль в развитии кандидоза играет ослабление иммунной системы. Именно состояние функциональной системы ротовой полости у каждого индивидуума с учетом его возраста, гигиенических навыков и других факторов характеризует экосистему в целом. Кандидоз возникает, как правило, на фоне более или менее выраженного иммунодефицита или дисбаланса иммунной системы [14].
Развитию кандидоза могут способствовать тяжелые сопутствующие заболевания: злокачественные новообразования, ВИЧ-инфекция, туберкулез, эндокринопатии (сахарный диабет, гипотиреоз, гипопаратиреоз, гипо- и гиперфункция надпочечников). Заболевания желудочно-кишечного тракта, особенно пониженная кислотность желудочного сока и ахилия, часто обусловливают развитие кандидоза слизистой оболочки рта.
Возникновению кандидоза слизистой оболочки полости рта способствует длительное лечение кортикостероидными препаратами, цитостатиками, которые подавляют иммунную систему организма и усиливают вирулентность дрожжеподобных грибов [15].
Однако следует отметить, что используемые большинством пародонтологов антисептики при их разведении ротовой жидкостью явно снижают свою активность, а некоторые антисептики, например, хлоргексидин, оказывают побочное действие [6,13,23 и др.]. Что касается применяемых в настоящее время иммунотерапевтических препаратов, то иммуномодулятор левамизол обладает пирогенными свойствами [24], а имудон эффективен лишь при легких формах заболеваний пародонта [3].
Вследствие широкого применения антибиотиков за последние годы значительно увеличилось количество больных кандидозом слизистой оболочки рта. Длительный прием антибиотиков нарушает состав резидентной микрофлоры полости рта, в результате чего формируется дисбактериоз. Происходят угнетение резидентной микрофлоры полости рта и резкий рост вирулентности условно патогенных грибов рода Candida, вызывающих заболевание слизистой оболочки рта (суперинфекция, аутоинфекция). Прием антибиотиков может вызвать также дисбактериоз кишечника, следствием чего являются гипо- и авитаминозы В, В2, В6, С, РР, что в свою очередь отрицательно сказывается на функциональном состоянии слизистой оболочки рта (она становится подверженной влиянию кандидозной инфекции).
В настоящее время, с учетом всего вышеперечисленного, кандидоз рассматривается как иммуннодефицитное состояние, возникшее в результате существенной разбалансировки экосистемы в целом. Такое представление о заболевании обуславливает принципиальную необходимость комплексного лечения кандидоза, в состав которого будут непременно включаться:
- мероприятия, направленные на устранение местных проявлений заболевания;
- мероприятия для системного лечения проявлений кандидоза;
- мероприятия, направленные на восстановление и нормализацию функций иммунной системы.
Материалы и методы исследования
Таблица 1. Общее количество пациентов
| Возраст | Количество пациентов | ||
| муж. | жен. | Всего | |
| 20-30 | 5 | 7 | 12 |
| 31-40 | 10 | 8 | 18 |
| 41-50 | 9 | 11 | 20 |
| Общее число | 24 | 26 | 50 |
По мнению Шумского А.В. (2009), системная терапия кандидоза слизистой оболочки рта назначается при определенных показаниях: хронический гиперпластический кандидоз, эрозивно-язвенная форма кандидоза, кандидоз рта на фоне сахарного диабета, иммунодефицитного состояния, при неэффективной местной терапии [32].
В схему местного лечения входит комплекс мероприятий, включающих профессиональную гигиену полости рта, санацию рта, ортопедическое лечение, коррекцию протезов и др. [7].
По данным современных литературных источников, используемые в лечении кандидоза противогрибковые средства подразделяются на полиеновые антибиотики (нистатин), азольные соединения (флуконазол), аллиламиновые средства (нафтифин и тербинафин), смешанные вещества (антисептики, щелочные полоскания и анилиновые красители) [31].
Антисептическим препаратом из группы четвертичных аммониевых соединений является Мирамистин ® , который обладает широким спектром антимикробного действия, включая госпитальные штаммы, резистентные к антибиотикам.
Рис. 1. Бензилдиметил[3-(миристоиламино)пропил] аммоний хлорид, моногидрат
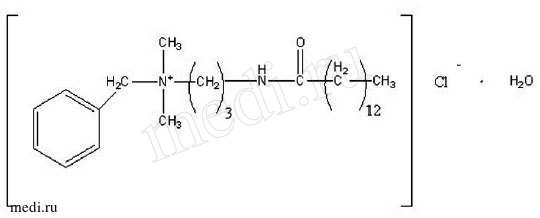
Активное вещество препарата -бензилдиметил[3-(миристоиламино) пропил]аммоний хлорид, моногидрат - относится к классу поверхностно-активных веществ (см. рис. 1).
Проведенные экспериментальные исследования показали, что препарат оказывает выраженное бактерицидное действие в отношении грамположительных (Staphylococcus spp., Streptococcus spp., Streptococcus pneumoniae и др.), грамотрицательных (Pseudomonas aeruginosa, Escherichia coli, Klebsiella spp. и др.), аэробных и анаэробных бактерий, определяемых в виде монокультур и микробных ассоциаций, включая госпитальные штаммы с полирезистентностью к антибиотикам. Оказывает противогрибковое действие на аскомицеты рода Aspergillus и рода Penicillium, дрожжевые (Rhodotorula rubra, Torulopsis glabrata и т.д.) и дрожжеподобные грибы (Candida albicans, Candida tropicalis, Candida krusei, Pityrosporum orbiculare (Malassezia furfur) и т.д.), дерматофиты (Trichophyton rubrum, Trichophyton mentagrophytes, Trichophyton verrucosum, Trichophyton schoenleini, Trichophyton violacent, Epidermophyton Kaufman-Wolf, Epidermophyton floccosum, Microsporum gypseum, Microsporum canis и т.д.), атакже на др. патогенные грибы в виде монокультур и микробных ассоциаций, включая грибковую микрофлору с резистентностью кхимиотерапевтическим препаратам (см. рис. 2) [1, 9].
Рис. 2. Преобладающий механизм действия мирамистина
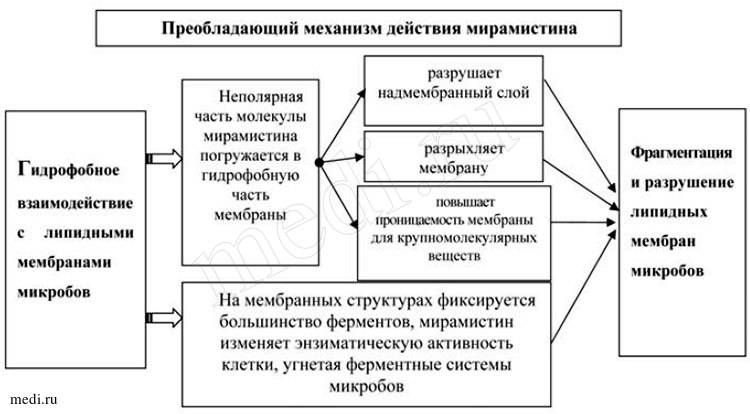
Кроме того, мирамистин характеризуется низкой токсичностью, отсутствием аллергизирующего и раздражающего действия. Мирамистин ускоряет репаративную активность, а также усиливает действие антибиотиков, снижая устойчивость бактерий и грибов к ним; обладает противовоспалительным действием; эффективно действует на патогенные микроорганизмы, не оказывая при этом отрицательного действия на ткани организма человека; повышает местный иммунитет - стимулирует защитные реакции в месте применения за счет активации поглотительной и переваривающей функции фагоцитов; потенцирует активность моноцитарно-макрофагальной системы (см. рис. 2) [25].
В ходе исследования мирамистин применялся для лечения кандидоза слизистой оболочки полости рта в виде бактерицидной повязки. Курс лечения кандидоза составил 21 день.
Спектр антимикробного действия мирамистина довольно широк и включает грамположительные (стрептококки, стафиллококки), грамотрицательные (гонококки, эшерихии, вибрионы, спирохеты, шигеллы, сальмонеллы), а также вирусы гриппа, герпеса, грибы рода Candida и простейшие [9, 11, 12, 20, 33].
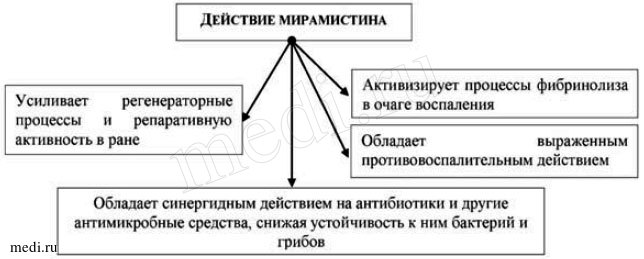
Изучение фармакодинамических свойств мирамистина показало, что наряду с антимикробным действием препарат стимулирует репаративные процессы и функциональную активность иммунокомпетентных клеток, оказывая иммуномодулирующее действие в патологическом очаге [18]. При комбинированном применении мирамистина с антибиотиками он замедляет развитие резистентности микрофлоры к антибиотикам [21]. Мирамистин устойчив во внешней среде. Действие мирамистина представлено на рис. 3.
Рис. 3. Действие мирамистина
Конечно, нельзя исключать и возможность общего воздействия на обменные процессы. Поэтому автор статьи рекомендует включать в комплекс терапии расшлаковку (детоксикацию) ЖКТ (полисорб, лактофильтрум, активированный уголь), лечение дисбактериоза (нормофлорин-Л и нормофлорин-Б, биовестин-лакто) [2].
Таблица 2. Количественное определение состояния индексов индивидуальной гигиены полости рта до лечения
| Возраст | Индексы индивидуальной гигиены полости рта | |||
| Silness-Loe | РМА | Kotzschke | SBI | |
| 20-30 | 0,95 | 30% | II степень | 4 |
| 31-40 | 1,5 | 45% | II степень | 4 |
| 41-50 | 2,6 | 60% | II степень | 4 |
| Средний показатель | 1,68 | от 30% до 60% (средняя степень тяжести гингивита) | II степень | 4 |
Таблица 3. Количественное определение состояния индексов индивидуальной гигиены полости рта при лечении кандидоза в динамике
| Возраст | Индексы индивидуальной гигиены полости рта | |||||||
| Silness-Loe | РМА | Kotzschke | SBI | |||||
| 3 нед. | 3 мес. | 3 нед. | 3 мес. | 3 нед. | 3 мес. | 3 нед. | 3 мес. | |
| 20-30 | 0,3 | 0,2 | 6% | 5% | I степень | I степень | 1 | 1 |
| 31-40 | 0,8 | 0,7 | 16% | 14% | I степень | I степень | 1 | 1 |
| 41-50 | 1,6 | 1,4 | 22% | 20% | I степень | I степень | 1 | 1 |
| Средний показатель | 0,9 | 0,77 | от 6% до 22% | от 5% до 30% | I степень | I степень | 1 | 1 |
| легкая степень тяжести гингивита | ||||||||
Таблица 4. Количественные данные исследования применения мирамистина в комплексе с медикаментозной терапией при лечении пациентов с диагнозом кандидоз слизистой оболочки полости рта*
| Кол-во пациентов** | Отсутствие признаков заболевания | ||
| Через 3 нед.*** | Через 3 мес.*** | ||
| Число пациентов | 50 человек | 84% (43 человек) | 90% (45 человек) |
Таблица 5. Данные бактериологического исследования материала при применении мирамистина в комплексе с медикаментозной терапией при лечении пациентов с диагнозом кандидоз слизистой оболочки полости рта*
| Динамика изменения количества пациентов с наличием грибов рода Candida | |||
| До начала лечения | Через 3 нед.** | Через 3 мес.** | |
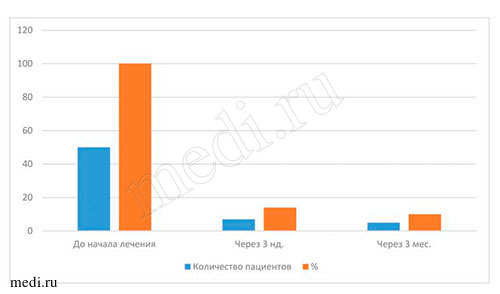
| Число пациентов | 50 | 7 | 5 |
| % | 100 | 14 | 10 |
Результаты исследования и их обсуждение
Оценка эффективности лечения складывалась из совокупности субъективных и объективных данных, полученных в процессе исследования. В качестве субъективных данных рассматривались наличие или отсутствие жалоб у пациента, а также оценка врачом клинической картины заболевания.
Оценка основных показателей пародонтологического статуса включала: количественное определение уровня гигиены полости рта с использованием индекса РМА, индекса Silness-Loe (Silness I., Loe H.), индекса Kotzschke (1975), индекса кровоточивости десневой борозды (SBI) (Muehlemann, Son, 1971) [28].
Оценка гигиенического состояния полости рта проводилась по количеству зубного налёта. Индекс гигиены Silness-Loe основан на определении количества мягкого зубного налёта в придесневой борозде. Папиллярно-маргинально-альвеолярный индекс предназначен для оценки тяжести гингивита. Наличие воспалительных заболеваний пародонта является одним из показателей кандидоза. Индекс Kotzschke (1975) фиксирует кровоточивость по данным анамнеза. Индекс кровоточивости десневой борозды (SBI) (Muehlemann, Son, 1971) учитывает кровотечение из десневой борозды, возникающее при зондировании, а также гиперемию, припухлость и отек десны (см. табл. 2-3 и рис. 4-5).
Рис. 4. Количественное определение индекса Silness-Loe
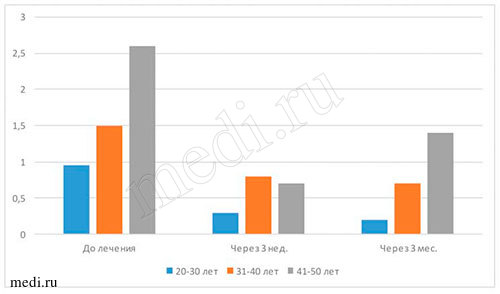
Рис. 5. Количественное определение индекса РМА
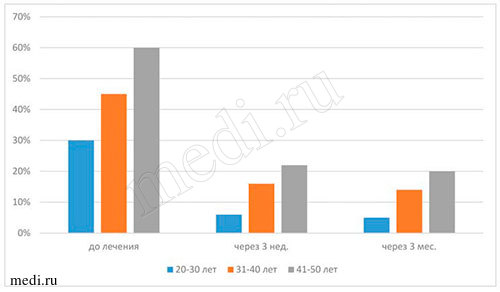
Рис. 6. Данные бактериального посева на определение содержания грибов рода Candida и отсутствие почкующегося мицелия на дорсальной поверхности языка во всех возрастных группах исследуемых при применении мирамистина в комплексе с медикаментозной терапией пациентов с диагнозом кандидоз слизистой оболочки полости рта
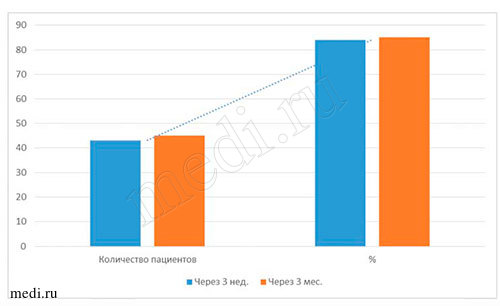
Рис. 7. Данные бактериологического исследования материала при применении мирамистина в комплексе с медикаментозной терапией пациентов с диагнозом кандидоз слизистой оболочки полости рта
Изучение динамики воспалительного процесса на фоне лечения в различных возрастных группах пациентов свидетельствует о следующем:
- кровоточивость десен при чистке зубов(индекс Kotzschke) - до начала лечения II степень, после лечения - снизилась до I степени; припухлость и отек десен отсутствовали, отмечались незначительная гиперемия десен и кровотечение из десневой борозды при зондировании (индекс SBI до начала лечения соответствовал 4, а после лечения равен 1); снизилось количество мягкого зубного налета в придесневой борозде (индекс Silness-Loe - до начале лечения - 1,68, а в конце лечения - 0,9); индекс РМАдо начала лечения находился в интервале от 30% до 60%, в конце лечения - от 6% до 22% (до начала лечения отмечалась средняя степень гингивита, а в конце лечения - легкая степень гингивита).
Следует отметить, что числовые значения вышеуказанных показателей через 3 месяца после лечения незначительно снизились.
Наиболее объективными показателями эффективности лечения пациентов всех возрастных групп с диагнозом кандидоз слизистой оболочки полости рта являются результаты, полученные при бактериологических исследованиях материала на определение содержания грибов рода Candida на дорсальной поверхности языка. По полученным данным, во всех исследуемых возрастных группах пациентов до начала лечения мирамистином грибы рода Candida были выявлены у 100% (50 человек), через 3 нед. - приближались к норме (14% - у 7 чел.), через 3 мес. - отмечены единичные проявления (10% - 5 человек). Данные, полученные через 3 нед. и 3 мес. после курса лечения, свидетельствуют о прогрессирующей динамике лечения мирамистином в комплексе с другими препаратами (см. выше) пациентов с диагнозом кандидоз слизистой оболочки полости рта во всех возрастных группах. По моему мнению, незначительное количество грибов рода Candida на дорсальной поверхности языка у пациентов всех возрастных групп могло быть обусловлено многими факторами, например, ремиссией заболевания, возрастными изменениями организма, особенностями иммунитета, географией проживания,экологией местности и т.д. (см. табл. 4-5 и рис. 6-7).
Заключение
Применение мирамистина в комплексе с медикаментозной терапией кандидоза полости рта в течение 3 мес. уменьшает тяжесть воспалительного процесса и образование зубного налета и обеспечивает стойкий положительный клинический эффект, что подтверждается длительной нормализацией цитологических и микробиологических показателей.
Данные, полученные при проведенном исследовании, ярко свидетельствуют о том, что при лечении кандидоза слизистой оболочки полости рта необходимо воздействовать не только на возбудителя инфекционного процесса, но и на все предрасполагающие факторы заболевания. Терапия, направленная на все звенья патологического процесса, позволяет повысить эффективность лечения и, кроме того, способствует достижению длительного периода ремиссии заболевания.
Читайте также:


