Как избавиться от сухости после молочницы


Безусловно, симптомы молочницы, такие как сухость и жжение во влагалище, появление выделений, дискомфорт во время мочеиспускания не являются специфичными. Так может проявлять себя практически любая инфекция. Например, на хронический кандидоз очень похож аллергический вульвовагинит. Поэтому одного осмотра и беседы и сбора клинических проявлений со слов пациентки не достаточно для точной постановки диагноза. Обязательно необходимо пройти полноценное лабораторное исследование для выявления проблемы. И уж тем более, не стоит ставить себе диагноз самостоятельно!
В 30% женщин грибы рода Candida входят в составом нормальной микрофлоры. Но просто кандидозоносительство не относится к молочнице. О заболевании можно говорить тогда, когда под воздействием каких-либо факторов внешних или внутренних грибы начинают активно размножаться. И в этом случае кандидоз обязательно себя проявит какими-либо симптомами.
Это действительно так. Длительность острой формы не превышает два месяца, лечится такой кандидоз достаточно легко. Хроническая форма длится дольше двух месяцев, периодически затухая и обостряясь. Обычно в случае хронического кандидоза заболевание обостряется более 4 раз в год.
Системный кандидоз — это очень тяжелое течение кандидозной инфекции, локализованной не только в области влагалища, а, например, на коже, на слизистой кишечника и др. Чаще всего системный кандидоз развивается на фоне иммунодефицитных состояний, онкологических заболеваний, ВИЧ-инфекции, сахарного диабета. Лечение этой формы кандидоза проходит достаточно серьезными, тяжелыми препаратами только по назначению врача.
Безусловно, но не только это. Развитию кандидоза может способствовать и гормональный дисбаланс, и прием антибиотиков, и любая ситуация, которая является стрессом для организма: смена часовых поясов, питания, нарушение режима сон-отдых, обострение аллергии или перенесенное ОРВИ. Существует так же и обратная связь — в частности само по себе состояние иммунодефицита может развиться на фоне кандидоза.
В последнее время в диагностике кандидоза ничего нового не появилось. Основным способом является микроскопия мазка с окраской по Грамму. Делается он лишь в тех случаях, когда есть клинические проявления молочницы. Бывают случаи, когда микроскопия не показывает грибов, однако симптому кандидоза присутствуют. В данной ситуации берется посев грибов рода Candida, и исходя из результатов врач решает, подлежит ситуация лечению, либо это норма и причина дискомфорта в чем-то другом.
Одна из самых распространенных ошибок — это отсутствие лечения полового партнера. Принимать соответствующие препараты нужно обоим! На втором месте — необоснованное сокращение сроков лечения. Нередко при исчезновении основных симптомов женщина прекращает прием лекарств, кандиоз остается недолеченным, острая форма в данном случае может перейти в хроническую.
Существуют разработанные схемы-протоколы для лечения молочницы антимикотическими препаратами. Например, курс таких лекарств назначается для лечения острого эпизода в хронической форме, а далее поддерживающая терапия — назначение того же антимикотического препарата 1 раз в неделю в течение полугода. В ряде случаев лечение может проходить только местно (мази, свечи) или только системно (таблетки). Лучше всего всего применять сочетание местных и системных препаратов. Как правила на фоне приема антимикотических препаратов добавление каких-либо дополнительных лекарственных средств не требуется.
Если у женщины грибы Candida входят в состав нормальной микрофлоры, то никакими средствами избавиться от них не удастся. Кроме того, это может привести к нарушениям в организме. Опять же, причин для бесконтрольного размножения этих грибов и для развития этого заболевания достаточно много. Многие женщины часто путешествуют, меняют стиль питания, периодически простужаются … Нет гарантии того, что кандидоз вас больше никогда не побеспокоит. Если вы пролечили молочницу, а она вернулась, это может быть не потому, что вам назначили неправильный курс. Это значит, что в вашей жизни есть некая причина, которая ее вновь спровоцировала.

Вагинальная сухость – это обычный симптом, который испытывают женщины, когда они проходят через менопаузный переход и, возможно, в течение многих лет после. Однако сухость влагалища может случиться в любом возрасте по нескольким причинам. Сухость влагалища является следствием снижения уровня эстрогена. Эстроген – это женский гормон, который поддерживает смазку, густую и эластичную оболочку влагалища.
Недостаток вагинальной влаги для кого-то может не сильно влиять, но это может иметь большое влияние на половую жизнь женщины, вызывая боль и дискомфорт во время полового акта. К счастью, для облегчения симптомов вагинальной сухости доступно несколько различных методов лечения.
Сухость влагалища может вызвать дискомфорт в области влагалища и таза, а также может сопровождаться такими симптомами: жжение, потеря интереса к сексу, боль при половом акте, легкая кровотечение после полового акта, болезненность, инфекции мочевыводящих путей, которые не проходят или возникают вновь, вагинальный зуд или покалывание.
Сухость влагалища может стать источником смущения. Это может помешать женщине обсуждать симптомы со своим врачом или партнером, однако такое положение является обычным явлением, которое поражает многих женщин.
Причины
Несколько факторов, которые могут способствовать сухости влагалища:
Низкий эстроген
Вагинальная сухость чаще всего вызвана снижением уровня эстрогена. Многие причины могут вызвать падение уровня эстрогенов, таких как: менопауза или предменопауза (время перехода к менопаузе), роды, грудное вскармливание, курение, операция по удалению яичников, определенные нарушения иммунитета, лечение рака.
Спринцевания и другие раздражители
Некоторые виды мыла, лосьоны, духи и спринцевания могут нарушить естественный баланс химических веществ во влагалище, что приводит к сухости.
Лекарственные средства
Лекарства против аллергии, простуды и астмы, которые содержат антигистаминные препараты, могут оказывать подсушивающим действием на организм и способствовать снижению смазки влагалища. Определенные антидепрессанты также могут привести к уменьшению вагинального секрета.
Тревога
Стресс и тревога могут повлиять на сексуальное влечение и могут привести к сухости влагалища.
Синдром Шегрена
Это редкое аутоиммунное заболевание может вызвать сухость в глазах, рту и влагалище.
Низкое сексуальное влечение
Низкое либидо или другие сексуальные проблемы могут уступать сухостью, и наоборот, сухость может ухудшить либидо.
Диагностика
Если имеется сухость во влагалище, врач может провести тазовый осмотр, чтобы определить, стенки влагалища тонкие, бледные или красные. Также будет проведено тестирование уровня гормона, для определения менопаузы. Гинеколог может также взять пробу выделений из влагалища, чтобы проверить другие причины сухости.
Во время каких болезней проявляется
Сухость влагалища может возникнуть при следующих заболеваний:
- депрессия;
- нарушения иммунной системы, синдром Шегрена;
- менопауза;
- низкое либидо.
К какому врачу обратиться
В случае появления сухости во влагалище, нужно обратиться к гинекологу.
Сухость влагалища редко указывает на серьезное заболевание. Но обязательно нужно обратиться к врачу, если дискомфорт длится более нескольких дней или если чувствуете дискомфорт во время полового акта, или сухость сопровождается сильным влагалищным кровотечением. Если не лечить, сухость влагалища может привести язвы или трещины в тканях влагалища.
Профилактика
Лечение вагинальной сухости варьируется в зависимости от причины. Варианты лечения:
- Смазки и кремы. Эти продукты могут помочь увлажнить область влагалища в течение нескольких часов;
- Можно использовать водорастворимые вагинальные смазки во время полового акта, чтобы предотвратить сухость;
- Эстроген. Местный эстроген может облегчить симптомы сухости влагалища. Выпускается в виде таблеток, кремов, суппозиториев или колец, которые помещаются непосредственно во влагалище.
Вот несколько способов борьбы с влагалищной сухостью, которые предусматривают простые изменения образа жизни:
Половая жизнь
Регулярное занятие сексом может помочь в борьбе с сухостью влагалища, независимо от того, самостоятельно или с партнером. Приток крови к тканям влагалища увеличивается при возбуждении женщины, и это помогает стимулировать выработку влаги. Длительная прелюдия и возбуждения перед сексом помогут при сухости влагалища и сделают секс более приятным.
Средства гигиены
Многие средства для тела и средств личной гигиены содержат ароматизаторы и красители, которые могут раздражать или высушивать ткани влагалища. Нет нужды в спринцевании или использовании ароматного мыла вокруг чувствительной области влагалища.
Пища, содержащая фитоэстрогены
Фитоэстрогены – это соединения, которые действуют аналогично эстрогена в организме. Они содержатся в растительных продуктах, включая сою, орехи, семена и тофу. Исследования показывают, что фитоэстрогены ассоциируются со скромным улучшением сухости влагалища и приливами.
Нижнее белье
Белье из синтетических материалов может раздражать кожу, может ограничивать движение воздуха.
Вагинальная сухость является распространенным симптомом среди женщин, переживающих менопаузный переход и после него. Хотя сухость влагалища не связана со значительными последствиями для здоровья, она может стать источником дискомфорта. Поэтому следует своевременно обратиться к гинекологу, установить диагноз и начать необходимое лечение.

Из противопоказаний препарата – только чувствительность к компонентам лекарства. Мазь можно использовать во время беременности и кормлении грудью. Побочных эффектов у крема также немного: возможно лишь легкое раздражение и жжение в месте нанесения Пимафуцина. При вульвите, вульвовагините, баланопостите крем наносят на пораженные участки 1 или несколько раз в сутки. При упорном течении болезни обычно к крему дополнительно назначают Пимафуцин в виде таблеток.
Пациенты, использовавшие препарат, в целом его хвалят и говорят о его эффективности. Из минусов женщины называют только относительно высокую стоимость Пимафуцина, которая составляет порядка 300-600 рублей.
Этот крем является противогрибковым средством широкого спектра действия. Принцип работы этого препарата связан с нарушением синтеза эргостерина, входящего в состав клеточной мембраны грибков, что изменяет проницаемость мембраны и вызывает последующее разрушение клетки.
Препарат используется только местно. Его наносят наружно от двух до трех раз в сутки на пораженные области. Курс лечения составляет 6-12 дней. Побочные действия препарата незначительны. Возможны всего лишь ощущения зуда или жжения в месте применения. Среди противопоказаний лекарственного средства специалисты называют период менструации, первый триместр беременности и повышенную чувствительность к клотримазолу или вспомогательным веществам.
Также для предотвращения урогенитальной реинфекции врачи рекомендуют использовать одновременное лечение половых партнеров.
У данного препарата существует множество аналогов: Амиклон, Антифунгол, Гине-Лотримин, Имидил, Йенамазол, Кандибене, Кандид, Кандизол, Канестен, Канизон, Клотримазол-Акри, Лотримин, Фактодин. Пациенты хорошо отзываются о препарате, называя его недорогим и эффективным. К слову, цена Клотримазола варьируется от 11 до 70 рублей.

Большим плюсом препарата является то, что устойчивость к Нистатину развивается очень медленно. Эта мазь только для наружного применения, ее наносят на пораженную поверхность от одного до двух раз в сутки. Курс лечения составляет всего 10-14 дней.
Однако у Нистатиновой мази могут возникнуть побочные эффекты: кожный зуд, высыпания, гиперемия в месте нанесения мази. При проявлении побочных эффектов лучше отменить применение лекарственного средства и провести симптоматическую терапию. В качестве противопоказаний можно выделить только гиперчувствительность к активному веществу препарата или к любому вспомогательному веществу данного лекарства.
Применять Нистатин во время беременности врачи, как правило, не рекомендуют. Это возможно только в том случае, если предполагаемая польза для матери превышает потенциальный риск для плода. Хоть препарат и всасывается в незначительном количестве, пока доподлинно неизвестно, выделяется ли он с грудным молоком или нет. Поэтому во время грудного вскармливания препарат также не рекомендуется применять.
В качестве достоинств препарата пациенты называют его доступность и эффективность, но встречаются также и замечания. В основном пациенты говорят о том, что мазь сложно выдавить из тюбика, она неприятно пахнет и может оставлять следы на нижнем белье.
Стоимость препарата составляет в среднем от 33 до 169 рублей.

Следует обратить внимание, что сам Левомеколь не борется с причиной молочницы – дрожжеподобными грибами. Его врачи назначают только в рамках комплексной терапии смешанной инфекции. Одним из главных действующих веществ мази является антибиотик левомицетин. Он подавляет положительные микроорганизмы, разрушая формирование белков. Кроме антибиотика в состав крема также входит метилурацил, стимулирующий регенерацию поврежденных клеток кожи. Иными словами, Левомеколь не может бороться с молочницей, но может использоваться как одно из средств комплексной терапии.
Среди противопоказаний специалисты выделяют повышенную чувствительность к компонентам препарата и детский возраст до 1 года. В качестве побочных действий могут быть только аллергические реакции – кожные высыпания. Во время беременности и лактации мазь лучше не применять вовсе.
Стоит Левомеколь в пределах 150 рублей.
Это комбинированное противовоспалительное, противогрибковое и антибактериальное лекарственное средство широкого спектра. Активным веществом мази является Натамицин, который относится к противогрибковым препаратам полиенового ряда, оказывает фунгицидное действие в отношении дрожжевых и дрожжеподобных грибов рода Кандида. Неомицин является антибиотиком широкого спектра действия и активен в отношении ряда грамположительных и грамотрицательных бактерий. Гидрокортизон обладает противовоспалительным и сосудосуживающим действием, а также помогает устранить воспалительные явления и зуд, вызванные молочницей.
Препарат нельзя применять пациентам, гиперчувствительным к компонентам препарата, страдающим туберкулезом кожи, сифилисом и вирусными кожными инфекциями. Запрещено применять мазь на открытых ранах, язвах. В качестве противопоказаний к применению лекарственного средства также можно назвать угревую болезнь, розацею, ихтиоз, аногенитальный зуд, опухоли кожи.
Применять препарат во время беременности и кормлении грудью возможно, но необходимо учитывать возможный риск развития ототоксического действия неомицина. В связи с этим категорически запрещено использовать Пимафукорт длительное время и наносить его под окклюзионные повязки.
Побочные эффекты препарата, как правило, развиваются редко и носят обратимый характер. Возможны зуд, жжение, покраснение или сухость кожи. Крайне редко — атрофия и истончение кожи, телеангиэктазии, стрии, пурпура, розацеаподобный и периоральный дерматит, замедление заживления ран, депигментация, гипертрихоз, синдром отмены после прекращения лечения.
Препарат применяется исключительно местно. Его наносят на пораженные участки кожи от двух до четырех раз в сутки. Продолжительность лечения определяется индивидуально и обычно не превышает двух недель.
Стоимость препарата составляет примерно 500 рублей.
Сухость влагалища (по-научному — атрофический вагинит) вызывается как гормональными, так и негормональными нарушениями в организме женщины. Непосредственно к появлению сухости приводит истончение слизистой оболочки влагалища. В результате происходит уменьшение выделений из половых путей, появляется жжение, дискомфорт, болезненные ощущения при сексе и выделения с примесями крови после него.
Чаще всего данный симптом возникает у женщин в зрелом возрасте в период климакса или менопаузы. Этот период когда-нибудь – да наступает в жизни каждой женщины. Яичники перестают выполнять свою функцию, начинают угасать, что влечет изменение гормонального фона – развивается недостаточность эстрогена. От дефицита этого гормона больше всего страдает интимная сфера жизни женщины.
Врачи акушеры-гинекологи замечают, что при отсутствии заместительной гормональной терапии в период климакса сухость влагалища при сексе возникает более чем у 90% женщин.
Причины возникновения сухости влагалища
Основные причины атрофических изменений влагалищного эпителия:
- Гормональный дисбаланс во время климакса;
- Последствия хирургического вмешательства на женских половых органах, в основном, при удалении матки и яичников;
- Инфекции, передающиеся половым путем, вагинит;
- Нарушение микрофлоры влагалища, изменение PH-среды, частые воспалительные процессы влагалища;
- Молочница (вагинальный кандидоз), при котором лактобактерии вытесняются грибами кандида, происходит размножение грибов и нарушение кислотно-щелочной среды влагалища.
- Снижение иммунитета, частое состояние стресса, депрессия, нервозность, повышенные физические и психоэмоциональные нагрузки, дефицит железа в организме;
- Последствиями химиотерапии или лучевой терапии при лечении онкозаболеваний;
- Временные состояния, влияющие на выработку гормонов – беременность, период после родоразрешения, лактация. Также сухость влагалища может возникнуть и перед менструацией, когда усиленно вырабатывается гормон гестаген, который подавляет выработку эстрогена.
- ожирение и сахарный диабет;
- беспорядочные половые связи либо же, наоборот, редкая интимная жизнь;
- дерматологические или аллергические расстройства;
- продолжительный прием оральных контрацептивов на основе прогестерона, диуретиков, антидепрессантов и некоторых других препаратов,
- неправильный образ жизни, курение, излишнее употребление алкоголя.
Также к возникновению атрофического вагинита могут привести неправильные гигиенические процедуры – излишние спринцевания, нарушение гигиены половых органов, агрессивная интимная косметика, лекарственные препараты, вводимые во влагалище, ароматизированные презервативы или туалетная бумага.
Атрофический вагинит не всегда является патологией. Например, сухость во влагалище у девушки при беременности может быть вариантом нормы. Не беременным иногда достаточно сменить стиральный порошок или гель для интимной гигиены, заменить синтетическое белье, и проблема решится. Однако есть ряд признаков, возникновение которых одновременно с развитием ощущения сухости в половых органах должно вас насторожить.
- Истончение стенок влагалища, появление небольших ранок или трещин на слизистой половых органов;
- Появление постоянного, раздражающего зуда, жжения в зоне половых органов женщины;
- Если при половом контакте не вырабатывается слизь, ощущается трение, появляется дискомфорт и болезненность. Другими словами – возникает слабая любрикация при сексе (любрикация — выработка слизи во время возбуждения);
- Появление крови из влагалища после интимной близости или гигиенических процедур;
- Появление болезненного мочеиспускания.
При одновременном наличии сухости влагалища и данных симптомов обязательно обратитесь к врачу акушеру-гинекологу.
Чем опасна сухость влагалища и нужно ли ее обязательно лечить?
Да, лечить слабую или сильную сухость влагалища нужно обязательно! Влагалищный секрет нужен для защиты половых органов женщины от болезнетворных микроорганизмов. Если оставить все без внимания, этот, казалось бы, безобидный симптом, может привести к развитию различных осложнений:
- Развитию грибковых заболеваний;
- Появлению эрозии слизистой половых органов
- Появлению регулярных воспалительных заболеваний органов малого таза – кольпитам, уретритам, циститам, аднекситам, воспалительным процессам шейки матки и др;
- Проникновению инфекционных заболеваний через микротравмы и трещинки;
Да и в целом сухость влагалища неблаготворно влияет на качество сексуальной жизни женщины и ее партнера. Неприятные болезненные ощущения могут заставить женщину отказаться от интимной близости насовсем. Что только усугубит как заболевание органов половой системы, так и взаимоотношения с партнером, повысит нервозность женщины.
Диагностика сухости влагалища
Первичными, конечно, являются жалобы пациентки. Когда вы обратитесь к врачу по поводу неприятных ощущений из-за сухости влагалища во время секса, он выполнит ряд врачебных манипуляций.
Чтобы подтвердить диагноз, а также исключить более серьезные заболевания, врач:
- проведет осмотр на кресле. При наличии сухости влагалища доктор увидит отечную слизистость с характерным серым налетом и небольшими красными язвочками и ранками.
- Проведет кольпоскопию. Рассмотрение стенок влагалища под микроскопом поможет обнаружить истонченную слизистую.
- Возьмет онкоцитологию и мазок на флору. Насторожит доктора появление повышенного уровня лейкоцитов.
- Назначает гормональные исследования.
Могут при необходимости назначаться другие анализы и исследования. Например, УЗИ органов малого таза, анализ на инфекции, передающиеся половым путем (ИППП) и другие.
Лечение сухости влагалища
При сухости влагалища лечение требует индивидуального подхода в зависимости от причин, которые вызвали появление этого неприятного симптома.
- Гормональные препараты – в основном, эстроген содержащие;
- Антибиотикотерапия – при наличии инфекционных или воспалительных заболеваний;
- Специальные мази, крема, гели и другие местные средства – для быстрого заживления ранок и микротрещин половых органов, снятия неприятных симптомов зуда и жжения;
- Молочнокислые бактерии – для восстановления нормальной флоры влагалища.
Если причины развития сухости влагалища не связаны с дисгормональным балансом, назначаются препараты, укрепляющие иммунитет, общеукрепляющие средства, витаминные комплексы.
Да, конечно. Есть ряд мероприятий, выполнение которых позволит надолго сохранить женское интимное здоровье, и вы сможете почувствовать быстрое улучшение любрикации.
- Соблюдать гигиену половых органов, не переусердствуя. Достаточно одного-двух раз в день подмывать половые органы под душем. При этом не нужно использовать мыло и другие агрессивные средства. Желательно приобрести специальные средства для интимной гигиены с нейтральным уровень кислотности и молочной кислотой.
- Менять ежедневные прокладки каждые 4-6 часов, при этом желательно выбирать не ароматизированные прокладки. Минимизировать использование тампонов.
- Выбирать удобное нижнее белье из натуральных тканей.
- Следить за питанием – исключая острое, жареное, жирное, чрезмерное употребление алкоголя. Выбирать продукты питания, содержащие фистоэстрогены – вещества, имеющие схожий состав с женскими половыми гормонами. Это фасоль, рис, яблоки, капуста, гранаты, морковь, виноград, вишня и другие. Активно употреблять в пищу рыбу и морские продукты.
- Жить полноценной сексуальной жизнью. Сексуально активные женщины сохраняют интимное здоровье намного дольше, чем пассивные женщины. Помните, что только неторопливый секс с регулярным возбуждением способен приводить к появлению естественной жидкости (смазки) во влагалище. Кроме того, именно такие интимные отношения положительно сказываются на сохранении красоты, молодости и здоровья ваших половых органов.
В медицинском центре ГАРМОНИЯ вы можете пройти полный комплекс диагностики сухости влагалища, узнать причину появления этого неприятного симптома и быть уверенными, что вам назначат качественное лечение.
Кроме того, в нашем центре сухость влагалища быстро и безболезненно устраняется с помощью современного лазера!
В медицинском центре ГАРМОНИЯ устранение сухости влагалища проводится на новом аппарате Deka Mona Lisa Touch (Италия). Этот лазер специально разработан для применения в гинекологии и использует специальную запатентованную технологию CO2.
Устранение сухости влагалища с помощью лазера Deka Mona Lisa Touch:
- Эффективно. Результат заметен уже после первой процедуры!
- Безопасно. Благодаря использованию новейшего лазера, половые органы не травмируются, после процедуры не бывает осложнений.
- Безболезненно. Никаких неприятных ощущений во время и после процедуры.
- Быстро. Период полного восстановления занимает около недели.
- Долговременно. Эффект после процедуры, как правило, сохраняется на всю жизнь, за исключением возникновения травмирующих ситуаций.
Лечение сухости влагалища лазером проходит как обычный визит к врачу-гинекологу. Вы приезжаете в клинику, ложитесь на кресло. Врач мягко вводит лазер во влагалище. Никаких неприятных ощущений, обезболивание не требуется. Благодаря прогреванию тканей слизистой оболочки влагалища, Вы чувствуете только тепло и некоторую вибрацию. Процедура длится от 1 до 5 минут. Количество процедур – индивидуально. Большинству пациенток достаточно всего одного курса! Кроме избавления от сухости, лечение лазером обладает множеством других эффектов! Оно также поможет вернуть эластичность тканям половых органов, сделает их более подтянутыми и красивыми.
Процедура лазерного лечения сухости интимной зоны в ГАРМОНИИ, цена которого доступна многим женщинам, проводится только квалифицированными врачами гинекологами-эстетами, владеющими навыками использования аппарата дэка лазер в гинекологии.
Лазерная фракционная коррекция стенок влагалища с использованием CO2 лазера (Лазерное омоложение стенок влагалища)
Лазерная депегминтация кожи вульвы с использованием CO2 лазера (Отбеливание интимных зон)
Лазерная фракционная коррекция стрессовой инконтинентации с использованием СО2 лазера (Лазерное лечение стрессового недержания мочи)
Лазерная фракционная коррекция кожи промежности с использованием СО2 лазера (Лифтинг больших половых губ)
Лазерная фракционная коррекция вульвы с использованием СО 2 лазера (Лазерное омоложение вульвы)
Лазерная фракционная коррекция кожи промежности и перианальной области с использованием СО 2 лазера (Лазерное омоложение перианальной области с лифтингом больших половых губ)
Комплексная лазерная фракционная коррекция слизистых вульвы и влагалища с использованием СО 2 лазера (Лазерное омоложение вульвы и стенок влагалища)
Комплексная лазерная фракционная коррекция кожи и слизистых влагалища, вульвы и перианальной области с использованием СО 2 лазера (Лазерное омоложение влагалища, вульвы и перианальной области)
Обращайтесь в наш медицинский центр по любым вопросам здоровья, возникающим у вас. Мы всегда готовы оказать быструю, современную, высококвалифицированную помощь. Собственная ПЦР-лаборатория позволит быстро и качественно выполнить необходимые анализы. Аппараты УЗИ экспертного класса, высокоточный кольпоскоп и гистероскоп позволят поставить правильный диагноз. А суперсовременный лазерный аппарат – быстро и безболезненно устранить многие заболевания женских интимных органов. Кроме того, вам всегда помогут доброжелательные и высококвалифицированные доктора акушеры-гинекологи – люди, которыми мы действительно гордимся.
Финская Аптека
В этой рубрике мы публикуем ответы Харри Оваскайнена, аптекаря Новой Аптеки Ювяскюля (Jyväskylän Uusi Apteekki), на вопросы читателей о лекарствах, отпускаемых в финских аптеках без рецептов Подробнее.
Вагинальный кандидоз (молочница) является распространённым гинекологическим заболеванием у женщин. Чаще всего молочницу вызывает входящий в состав нормальной микрофлоры влагалища дрожжевой грибок Candida albicans. Иногда при его избыточном размножении возникает воспаление слизистых оболочек, следствием чего является зуд, жжение, белые творожистые выделения из влагалища и покраснение наружных половых органов.
Образ жизни, например, употребление сахаросодержащих продуктов, может предрасполагать к молочнице. Повышенный уровень сахара, диабет, пониженный иммунитет, применение оральных контрацептивов и беременность повышают риск заболевания кандидозом. Кроме того, к молочнице могут привести щелочные и сильные моющие средства, частое подмывание, тесная одежда или воздухонепроницаемые прокладки. Также молочница может стать следствием лечения антибиотиками.
Если вы уже раньше болели молочницей, и на этот раз симптомы кажутся вам похожими, воспаление можно лечить безрецептурными аптечными препаратами. Если вы не уверены, что у вас — вагинальный кандидоз или бактериальный вагиноз, можно сделать тест с помощью Canestest ® . Это поможет за 10 секунд установить диагноз, чтобы выбрать правильное лечение. Canestest ® — это самостоятельно проводимый тест, с помощью которого можно быстро и надёжно в удобных домашних условиях выяснить, идёт ли речь о вагинальном кандидозе или бактериальном вагинозе.
Безрецептурные препараты для лечения молочницы можно разделить на две группы: препараты орального и препараты местного применения. Пероральные флуконазольные препараты подходят для практически здоровых людей. Некоторые лекарства при употреблении с препаратами от дрожжевых инфекций оказывают совместное воздействие, поэтому в аптеке или с помощью листка-вкладыша к лекарству надо проверить, подходит ли вам этот препарат. Одноразовый приём препарата помогает избавиться от симптомов молочницы как во влагалище, так и на наружных половых органах.
Препаратами местного применения являются вагинальные свечи или крем, которые вводятся во влагалище с помощью аппликатора непосредственно перед сном. Лечение продолжается один или несколько дней в зависимости от препарата. Препараты в виде свеч для оказания действия требуют влажности, поэтому страдающим от сухости слизистых оболочек рекомендуется выбирать препарат в виде крема.
В профилактике вагинального кандидоза могут помочь, например, диета с низким содержанием сахара, правильная гигиена и моющие средства, а также уклонение от пользования воздухонепроницаемыми прокладками. Кроме того, нижнее бельё из воздухопроницаемого материала (например, синтетические волокна, шёлк или бамбук), а также сбалансированная влажность слизистых оболочек влагалища помогают в предотвращении дрожжевых инфекций. Молочницу, связанную с применением антибиотиков, можно предотвратить с помощью препаратов, содержащих молочнокислые бактерии.
К врачу следует обращаться в том случае, если симптомы молочницы появились впервые, или если от них страдает человек моложе 16 либо старше 60 лет, или при беременности. Кроме того, нужно обратиться к врачу, если появятся нехарактерные для молочницы симптомы (выделения с неприятным запахом или окрашенные, жар, боль внизу живота, проблемы с мочеиспусканием). Если при лечении симптомы не смягчаются в течение трёх дней, или симптомы не проходят через неделю после начала лечения, стоит обратиться к врачу для уточнения диагноза.
Лекарственные средства и препараты:
- Флуконазол:Diflucan, Fluconazol Ratiopharm, Fluconazol Orion, Fluconazol Sandoz, Canesoral
- Клотримазол:Canesten
- Миконазол:Gyno-Daktarin
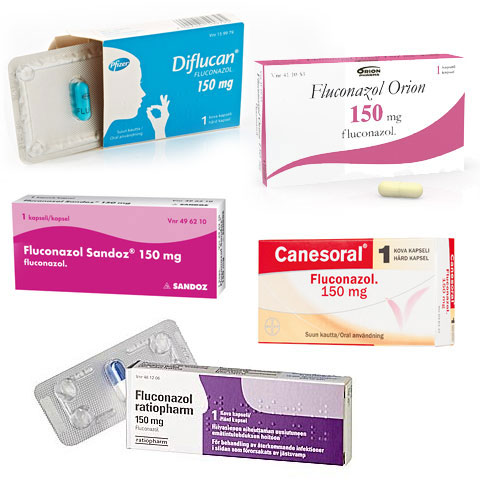
Флуконазол: Diflucan, Fluconazol Ratiopharm, Fluconazol Orion, Fluconazol Sandoz, Canesoral
Харри Оваскайнен, aптекарь
Новая Аптека Ювяскюля
Перевод на русский язык: Лидия Попова
Читайте также:


