Как действуют свечи от молочницы залаин
Действующее вещество
Фармакологическая группа
Нозологическая классификация (МКБ-10)
Состав
| Суппозитории вагинальные | 1 супп. |
| активное вещество: | |
| сертаконазола нитрат | 300 мг |
| вспомогательные вещества: витепсол типа Н19 — 1,305 г; суппоцир типа NAI 50 — 1,305 г; кремния диоксид коллоидный безводный — 0,09 г |
Описание лекарственной формы
Суппозитории: овальной формы, воскообразные, белого цвета.
Фармакологическое действие
Фармакодинамика
Сертаконазол — противогрибковое средство, производное имидазола и бензотиофена. Обладает фунгистатическим и фунгицидным действием в терапевтических дозах. Активен в отношении грибов рода Candida. Обладает также антибактериальной активностью в отношении грамположительных бактерий (стафило- и стрептококков).
Механизм действия сертаконазола заключается в угнетении синтеза эргостерола, увеличении проницаемости клеточной мембраны грибов, что приводит к лизису клетки гриба.
Фармакокинетика
Системная абсорбция после интравагинального применения отсутствует.
Показания препарата Залаин ®
Местное лечение инфекций слизистой оболочки влагалища, вызываемых грибами рода Candida (кандидозный вульвовагинит).
Противопоказания
Повышенная чувствительность к производным имидазола, бензотиофена и другим компонентам препарата.
Применение при беременности и кормлении грудью
Достаточных данных о применении сертаконазола во время беременности и в период лактации нет. Однако принимая во внимание способ применения препарата (однократное введение), а также отсутствие системной абсорбции после интравагинального введения, применение сертаконазола во время беременности и в период лактации возможно в том случае, если потенциальная польза для матери превосходит возможный риск для плода или ребенка.
Побочные действия
Редко — ощущение жжения, зуд во влагалище, которые проходят самостоятельно во время лечения и не требуют отмены препарата. Эти побочные эффекты являются классическими для препаратов местного применения и отражают эффективность применения препарата. Возможны аллергические реакции.
При развитии каких-либо других, не указанных выше побочных явлений, следует сообщить об этом врачу.
Взаимодействие
Одновременное применение с местными контрацептивными препаратами может привести к ослаблению спермицидного действия последних.
Способ применения и дозы
Перед применением препарата необходимо обмыть наружные половые органы с использованием нейтрального или щелочного мыла.
Один вагинальный суппозиторий вводят глубоко во влагалище, лежа на спине, перед сном.
Если клинические симптомы сохраняются, возможно повторное введение суппозитория через 7 дней.
Передозировка
Не установлена. При случайном приеме препарата внутрь необходимо промыть желудок и немедленно обратиться к врачу.
Особые указания
При одновременной инфекции половых губ и прилегающих участков (кандидозный вульвит) следует дополнительно проводить местное лечение препаратом Залаин ® крем.
При применении препарата рекомендуется воздерживаться от половых контактов.
Для предотвращения урогенитальной реинфекции рекомендуется рассмотреть вопрос об одновременном лечении полового партнера.
Риск разрыва презерватива или диафрагмы увеличивается при их одновременном использовании с применением препарата.
Лечение можно проводить во время менструации.
Влияние на способность управлять транспортными средствами и работать с механизмами. Залаин ® не влияет на способность к занятию потенциально опасными видами деятельности, требующими особого внимания и быстроты реакций (управление автомобилем и т.п.).
Форма выпуска
Суппозитории вагинальные, 300 мг. 1 вагинальный суппозиторий упакован в блистер. Блистер в картонной пачке.
Производитель
Тел.: (36 1) 803-55-55; факс: (36 1) 803-55-29.
Производство, фасовка/упаковка: Лафал Индастри, Франция.
Выпускающий контроль: Лаборатория Терамекс, Монако.
Производство, фасовка/упаковка, выпускающий контроль качества: Троммсдорфф ГмбХ и Ко. КГ, Германия, Троммсдорффштрассе, 2-6, 52477, Алсдорф.
По лицензии фирмы Феррер Интернасионал А.О., Испания.
Тел.: (495) 363-39-66; факс: (495) 789-66-31.
Условия отпуска из аптек
Условия хранения препарата Залаин ®
Хранить в недоступном для детей месте.
Срок годности препарата Залаин ®
суппозитории вагинальные 300 мг — 5 лет.
Не применять по истечении срока годности, указанного на упаковке.
Н.М.Подзолкова, Т.И.Никитина, И.А.Вакатова
Кафедра акушерства и гинекологии Российской медицинской академии последипломного образования, Москва
Вульвовагиниты, обусловленные грибковой инфекцией, составляют 24–36% в структуре инфекционных заболеваний вульвы и влагалища [1].
Большое значение в возникновении и росте частоты случаев вульвовагинального кандидоза имеет ряд предрасполагающих факторов, таких как длительный, нередко бесконтрольный прием антибиотиков, терапия кортикостероидами, цитостатиками, использование оральных контрацептивов, наличие тяжелых инфекционных заболеваний, эндокринных нарушений, иммунодефицитных состояний и др. Кроме того, развитию вульвовагинального кандидоза могут способствовать современные "блага" цивилизации, к каким можно отнести ношение тесного синтетического белья, плотно облегающего тело и создающего микроклимат с повышенной влажностью и температурой [2], что способствует снижению защитных возможностей нормальной микрофлоры влагалища, возникновению дисбактериоза, который усиливает размножение и патогенность грибов.
В настоящее время вульвовагинальный кандидоз подразделяют на следующие клинические формы:
- кандидоносительство (отсутствие клинических проявлений заболевания, дрожжеподобные грибы выявляются в низком титре – менее 10 4 КОЕ/мл, а в составе микробных ассоциантов вагинального микроценоза абсолютно доминируют лактобациллы в количестве 6-8 lg КОЕ/мл);
- острый вульвовагинальный кандидоз (ярко выраженные воспалительные изменения слизистых оболочек, сопровождающиеся обильными характерными творожистыми белями, при длительности заболевания не более 2 мес). При этом в случае истинного кандидоза в вагинальном микроценозе в высоком титре присутствуют грибы Candida (более 10 4 КОЕ/мл) наряду с высоким титром лактобацилл (более 10 6 КОЕ/мл) при отсутствии диагностически значимых титров каких-либо других условно-патогенных микроорганизмов. В случае сочетания вагинального кандидоза и бактериального вагиноза дрожжеподобные грибы участвуют в полимикробных ассоциациях с облигатно-анаэробными бактериями и гарднереллами, при резком снижении концентрации или отсутствии лактобацилл.
- хронический рецидивирующий вульвовагинальный кандидоз (характеризуется длительностью заболевания более 2 мес, когда в течение года регистрируется 4 клинически выраженных эпизода и более). Хроническому вульвовагинальному кандидозу присущи слабая гиперемия и инфильтрация слизистых оболочек, скудные беловатые пленки в виде вкраплений и островков, сухие без четких границ эрозии, лихенизации, экскориации, трещины, атрофичность тканей. Изменения наружных половых органов иногда могут напоминать крауроз.
Следует учитывать, что кандидоносительство в определенных условиях может переходить в клинически очерченную форму. Нередко заболевание приобретает упорное, хроническое и рецидивирующее течение, резистентное к проводимой терапии. Это объясняется глубоким проникновением грибов в клетки многослойного эпителия и образование фагосом, в которых морфологически не измененная кандида может персистировать длительное время и даже размножаться, будучи защищенной от действия лекарственных средств. В последние десятилетия выявляется определенная закономерность к повышению носительства грибов рода кандида, увеличивается частота развития кандидоза у беременных женщин, что в свою очередь повышает угрозу внутриутробного (интранатального и антенатального) инфицирования плода и постнатального инфицирования новорожденных. По данным различных авторов, за последние 20 лет частота кандидоза среди доношенных новорожденных возросла с 1,9 до 15% (Г.А.Самсыгина и соавт., 1996; Е.В.Пронина, 1996), а кандидозные вульвовагиниты во время беременности в 35 раз чаще приводят к колонизации микроорганизмами в ротовой полости детей, чем при их отсутствии. Особенностью данной инфекции является возможность распространения на другие органы и системы с развитием генерализованных форм кандидоза.
Несмотря на сохранение ведущей роли в этиологии кандидоза C. albicans (85–90%), за последние 10 лет распространенность вульвовагинального кандидоза, вызванного прочими видами Candida (C. glabrata, C. tropicalis, C. guillermondi, C. parapsilosis, C. krusei, C. pseudotropicalis и др.), увеличилась почти вдвое [3]. В настоящее время кандидоз, обусловленный видами Candida, отличными от C. albicans, многие авторы выделяют особо как не-albicans-кандидоз, подчеркивая значение проблемы [4].
Наряду с моноинфекцией вульвовагинальный кандидоз может сочетаться с другой инфекционной патологией. За последнее время значительно увеличилась частота смешанных вульвовагинитов. По данным литературы, 80% больных обращаются в женскую консультацию с симптомами вульвовагинита, имеющего смешанную бактериально-грибково-трихомонадную этиологию, что осложняет диагностику и течение заболевания.
Терапия вульвовагинального кандидоза представляет достаточно трудную задачу и зависит от клинической формы заболевания, состояния макроорганизма. Основной целью лечения является прежде всего эрадикация возбудителя инфекции при отсутствии отрицательного воздействия препаратов на организм человека. Принципы терапии различных клинических форм заболевания имеют существенные различия в способе введения лекарственных веществ, дозировке и продолжительности лечения. В соответствии с классификацией Л.С.Страчунского и соавт. [5] для лечения вульвовагинального кандидоза в настоящее время используют следующие основные антимикотические препараты:
- полиенового ряда (натамицин, нистатин, леворин, амфотерицин В);
- имидазолового ряда (клотримазол, кетоконазол, омоконазол, миконазол, бифоназол, гинезол и др.);
- триазолового ряда (флуконазол, итраконазол);
- прочие препараты (гризеофульвин, флуцитозин, нитрофунгин, декамин, препараты йода и др.).
Различают следующие пути введения противогрибковых средств:
- системный (пероральный, внутривенный и др.);
- местный (вагинальные суппозитории, таблетки и глобули, кремы, растворы).
Для лечения острых форм заболевания обычно бывает достаточно применения антимикотических средств местного действия. При выраженных клинических симптомах заболевания и хронических формах вульвовагинального кандидоза наиболее целесообразна комбинированная терапия антимикотиками системного и местного действия.
Несмотря на то что в настоящее время акушеры-гинекологи имеют в своем арсенале широкий спектр различных антимикотических препаратов, четкая тенденция увеличения числа заболеваемости кандидозной инфекцией служит поводом для поиска новых методов лечения и новых эффективных фармакологических препаратов. На сегодняшний день существует потребность в фармакологических средствах с отличным от других механизмом действия, оказывающих не только фунгистатический эффект, как подавляющее большинство противогрибковых средств (зачастую приводящий к развитию устойчивости различного характера), но и фунгицидный.
Оправдан поиск антимикотиков с максимально широким спектром действия, воздействующим на все виды грибов рода Candida и другие патогенные дрожжевые грибы: Torulopsis, Trichosporon, Malassezia (Pityrosporym orbiculare), дерматофиты Trichophyton, Microsporum, Epidermophiton, филаментные грибы-оппортунисты Scopulariopsis, Altermania, Acremonium, Aspergillus, Fusarium, грамотрицательные и грамположительные микроорганизмы, включая анаэробные, а также простейшие, особенно рода Trichomonas. Такой широкий спектр воздействия необходим, так как в последнее время значительно увеличилась частота смешанных вульвовагинитов, а также кандидозных вульвовагинитов, протекающих в виде стертых и атипических форм заболевания, обусловленных не-albicans-этиологией и грибами других родов [1].
Необходимо отметить новый антимикотик сертаконазол, представляющего собой производное бензотиофена и имидазола, выпускаемый в виде вагинальных суппозиториев. По механизму действия сертаконазол оказывает не только фунгистатическое, но и фунгицидное воздействие на возбудителя.
Двойной механизм действия обусловлен наличием в структуре традиционного для имидазолов азолового кольца и принципиально нового соединения – бензотиофена.
Азоловая структура препятствует синтезу эргостерина (эргостерол), одного из основных компонентов мембраны грибковой клетки, обусловливая тем самым фунгистатический эффект. Непосредственной мишенью для действия азолов является фермент С-14a-деметилаза ланостерола, участвующий в синтезе эргостерола (ему соответствует холестерин человека). Для того чтобы ингибиторы эргостеролового синтеза оказывали свое действие, необходимо их проникновение внутрь грибковой клетки, накопление в достаточной концентрации, перемещение к микросомам, на которых расположен фермент-мишень и связь с этим ферментом. Соответственно в развитии устойчивости могут быть задействованы механизмы снижения концентрации препарата в клетке за счет сокращения его поступления или, наоборот, усиленного выведения из клетки, разрушение или химическая модификация препарата на его пути к мишени, нарушенное взаимодействие с мишенью за счет ее видоизменения или исчезновения. Кроме того, существуют адаптационные механизмы, при которых количество ферментов-мишеней возрастает до такой степени, что препарата для связи с ними не хватает, а также запасные пути метаболизма [4].
С учетом всех описанных механизмов в состав сертаконазола был введен принципиально новый компонент – бензотиофен, который провоцирует разрыв плазматической мембраны грибковой клетки, что и приводит к ее гибели, т.е. оказывает фунгицидное действие. Бензотиофен обладает высокой липофильностью, чем усиливает проникновение сертаконазола в кожу и ее придатки. Благодаря такому двойному механизму действия риск развития рецидивов является минимальным.
Цель исследования: оценить клиническую эффективность сертаконазола в лечении острого вульвовагинального кандидоза у небеременных и некормящих женщин.
Материалы и методы
Под наблюдением находились 45 женщин в возрасте от 17 до 48 лет (средний возраст составил 27,8 года), обратившихся по поводу острого вульвовагинального кандидоза.
Клинический диагноз подтвержден микроскопическим исследованием и культивированием на питательных средах фирм "БиоРад" и "БиоМерье".
В посевах определен рост грибов рода Candida и неспецифической флоры (Streptococcus spp., Stahpillococcus spp., Proteus spp., Bacteroides spp., E. сoli и др.). Диагноз острого вульвовагинального кан-дидоза устанавливали на основании наличия клинических проявлений и обнаружения в вагинальном отделяемом более 10 4 КОЕ/мл.
Критериями исключения являлись: беременность и лактация, отсутствие надежных средств контрацепции, наличие других инфекций влагалища, таких как гонорея, микоплазмоз, уреаплазмоз, хламидиоз, вирусные инфекции (исключение проводилось методом полимеразной цепной реакции), а также применение других противогрибковых препаратов и местных влагалищных средств в течение последнего месяца.
Результаты и обсуждение
Симптомы, отмеченные при каждом клиническом обследовании, включали гиперемию, отек, обильные или умеренные творожистые выделения из половых путей, высыпания в виде везикул на коже и слизистых оболочках вульвы и влагалища. Оценку основных жалоб и клинических симптомов проводили по 3-балльной шкале: 0 баллов – отсутствие симптомов, 1 балл – легкая степень выраженности, 2 балла – умеренные проявления и 3 балла – тяжелая степень заболевания.
При первичном обследовании практически у всех 45 (100%) больных отмечены жалобы на обильные или умеренные бели, которые у 30 женщин (66,7%) оценены 2 баллами, 15 (33,3%) женщин отмечали выраженные выделения, соответствующие 3 баллам. Умеренные зуд, жжение, раздражение наружных половых органов (2 балла) отметила 21 (46,7%) пациентка, сильные (3 балла) – 24 (53,3%) пациентки.
У всех 45 (100%) пациенток возбудителем вульвовагинального кандидоза являлся вид C. albicans. Кроме того, в посевах определялся рост следующих неспецифических возбудителей: стрептококки группы D у 9 (20%) больных в количестве 10 3 –10 8 КОЕ/мл; стрептококки группы В у 3 (6,6%) в количестве 10 5 КОЕ/мл; эпидермальный стафилококк у 6 (13%) в количестве 10 5 и 10 3 КОЕ/мл; бактероиды у 12 (26%) в количестве 10 3 –10 4 КОЕ/мл; протей у 3 (6,6%) в количестве 10 4 КОЕ/мл; кишечная палочка у 3 больных (6,6%) в количестве 10 5 КОЕ/мл.
Диапазон продолжительности заболевания составил от 1 до 5 нед. Средняя продолжительность заболевания составила 2,3 нед.
У каждой третьей женщины манифестация заболевания была связана с приемом антибиотиков по тем или иным показаниям, у 12 (26,7%) женщин вульвовагинальный кандидоз возник на фоне приема гормональных контрацептивов. В анамнезе у 24 (53,3%) больных отмечены перенесенные инфекции, передаваемые половым путем: хламидиоз у 3 (6,6%), трихомоноз у 6 (13%), уреаплазмоз у 12 (26%), микоплазмоз у 9 (20%), бактериальный вагиноз у 9 (20%), гонорея у 3 (6,6%).
У 27 (60%) больных ранее уже отмечены эпизоды острого вульвовагинального кандидоза, у 12 (26,7%) из них – неоднократно, по поводу которых женщины принимали курсы различных антимико-тических средств местного действия: натамицин – 6 (22,2%), кетоконазол – 3 (11,1%), клотримазол – 15 (55,5%), миконазол – 3 (11,1%), эконазол – 6 (22,2%), нистатин в свечах – 6 (22,2%). Регулярный менструальный цикл имели 36 (80%) женщин. Дисфункцией яичников репродуктивного периода страдали 6 (13%), у 3 (6,7%) пациенток в анамнезе имела место надвлагалищная ампутация матки без придатков по поводу множественной миомы матки. У 15 (33,3%) женщин в анамнезе были одни роды и более. Тяжелых экстрагенитальных и инфекционных заболеваний у обследованных больных не было.
При кольпоскопии у 33 (73,3%) больных выявлены изменения, характерные для воспалительного процесса: выраженный сосудистый рисунок, после нанесения раствора Люголя – йодоперистая картина диффузного кольпита.
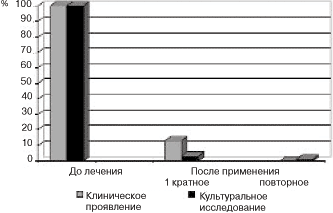
Клинические исследования показали, что 36 (80%) пациенток отметили исчезновение или значительное уменьшение симптомов заболевания уже на следующий день после применения препарата. Слабовыраженный зуд во влагалище (1 балл) и умеренные бели (2 балла) беспокоили лишь 9 (20%) женщин. Слабые клинические проявления вульвовагинального кандидоза (1 балл) через 7 дней при контрольном осмотре беспокоили 6 (13%) женщин, что потребовало назначения повторного курса терапии.
Побочных эффектов и аллергических реакций при применении залаина не отмечено ни у одной женщины.
При микроскопическом и культуральном исследовании отделяемого из влагалища через 7 дней у 39 (87%) и через 14 дней у 6 (13%) женщин, получивших повторную терапию, после проведенного лечения дрожжеподобные грибы в незначительных количествах обнаружены лишь у 1 (2,2%) пациентки. Рост неспецифических возбудителей при повторных обследованиях не был выявлен. Клинических проявлений вульвовагинального кандидоза не наблюдали ни у одной из пациенток (см. рисунок).
 |