Как быть если микоплазма и кандидоз
Согласно данным современных исследователей более чем у 40 % больных с воспалительными заболеваниями урогенитальной системы выявляются генитальные микоплазмы, при этом наибольшее клиническое значение имеют 3 представителя класса Mollicutes (микоплазм): Mycoplasma genitalium, Ureaplasma urealyticum, Mycoplasma hominis.
Mycoplasma genitalium в настоящее время большинством исследователей рассматривается как патогенный микроорганизм, способный вызывать уретрит, цервицит, воспалительные заболевания органов малого таза и патологию беременности. Распространенность M. genitalium среди мужчин без признаков уретрита, по данным разных исследователей, колеблется от 0 до 17,7 %. Тем не менее при негонококковых уретритах (НГУ) эти микроорганизмы обнаруживают в 11,5 % - 41,7 % (в среднем 19,8 %) наблюдений, а при негонококковых нехламидийных уретритах - в 3-54,5 %. У женщин с признаками воспалительных заболеваний органов малого таза (ВЗОМТ) в 7-10 % случаев в образцах шейки матки и/или эндометрия были выделены M. genitalium.
Основным путем инфицирования генитальными микоплазмами является прямой половой контакт, у детей инфицирование возможно при прохождении через родовые пути матери, колонизированные генитальными микоплазмами. При этом большинство исследователей связывают колонизацию урогенитальной системы генитальными микоплазмами с более молодым возрастом, низким социально-экономическим статусом, высокой сексуальной активностью, большим числом половых партнеров и другими факторами.
Согласно Международной классификации болезней 10-го пересмотра диагноз урогенитальных инфекционных заболеваний, вызванных генитальными микоплазмами, устанавливается следующим образом:
N34.0
+B96.8 уретрит, вызванный уточненным бактериальным агентом (M. genitalium и/или Ureaplasma urealyticum и/или Mycoplasma hominis);
B07.0
+B96.8 вагинит, вызванный уточненным бактериальным агентом (M. genitalium и/или Ureaplasma urealyticum и/или Mycoplasma hominis);
N72.0
+B96.8 цервицит, вызванный уточненным бактериальным агентом (M. genitalium и/или Ureaplasma urealyticum и/или Mycoplasma hominis).
Уретрит, вызванный генитальными микоплазмами:
• дизурия (зуд, жжение, болезненность при мочеиспускании);
• дискомфорт, зуд, жжение в области уретры;
• слизисто-гнойные или слизистые выделения из уретры;
• учащенное мочеиспускание и/или императивные позывы на мочеиспускание (при переходе воспалительного процесса на задний отдел уретры и шейку мочевого пузыря);
• болезненность во время половых контактов (диспареуния).
Вагинит, вызванный генитальными микоплазмами:
• слизистые или слизисто-гнойные выделения из половых путей;
• дискомфорт, зуд, жжение на слизистой оболочке влагалища;
• болезненность во время половых контактов (диспареуния).
Цервицит, вызванный генитальными микоплазмами:
• кровянистые выделения после половых контактов;
• дискомфорт или боль в нижней части живота;
• болезненность во время половых контактов (диспареуния).
Уретрит, вызванный генитальными микоплазмами:
• гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала, инфильтрация стенок уретры;
• слизисто-гнойные или слизистые выделения из уретры.
Вагинит, вызванный генитальными микоплазмами:
• гиперемия слизистой оболочки влагалища;
• слизистые или слизисто-гнойные вагинальные выделения.
Цервицит, вызванный генитальными микоплазмами:
• отечность, рыхлость, гиперемия и эрозия слизистой оболочки шейки матки;
• слизистые или слизисто-гнойные выделения из цервикального канала.
Колонизация мочеполовой системы женщин генитальными микоплазами (Ureaplasma urealyticum и Mycoplasma hominis) нередко ассоциирована с бактериальным вагинозом. В этом случае основными симптомами заболевания будут являться:
• гомогенные беловато-серые вагинальные выделения, часто с неприятным запахом, усиливающиеся после незащищенного полового акта или после менструации;
• дискомфорт в области наружных половых органов;
• диспареуния (болезненность во время полового акта);
• иногда - зуд и/или жжение на слизистой оболочке половых органов, дизурия (зуд, жжение, болезненность при мочеиспускании).
При проведении дополнительных исследований будет определяться повышение значения рН вагинального экссудата > 4,5, положительный результат аминотеста и изменения микроценоза влагалища, выявляемые при микроскопическом исследовании вагинального экссудата.
Диагностика урогенитальных инфекционных заболеваний, вызванных генитальными микоплазмами.
Показания к обследованию на M. genitalium:
• клинические и/или лабораторные признаки воспалительного процесса органов урогенитального тракта (уретрит, вагинит, цистит, цервицит, ВЗОМТ, пиелонефрит, простатит и др.);
• выявление M. genitalium у полового партнера;
• смена полового партнера при отсутствии использования барьерных методов контрацепции;
• предгравидарное обследование половых партнеров;
• обследование женщин во время беременности;
• предстоящие оперативные (инвазивные) манипуляции на органах малого таза с высоким риском развития инфекционных осложнений;
• наличие отягощенного акушерского или гинекологического анамнеза (невынашивание беременности, перинатальные потери, бесплодие и др.).
Проведение обследования на M. genitalium также рекомендуется при выявлении других возбудителей инфекций, передаваемых половым путем.
Показания к обследованию на U. urealyticum и M. hominis:
• клинические и/или лабораторные признаки воспалительного процесса органов урогенитального тракта (уретрит, простатит, цистит, цервицит, ВЗОМТ, эрозия шейки матки, пиелонефрит, вагинит и др.);
• рецидивирующие патологические процессы, связанные с нарушением баланса вагинального биотопа (бактериальный вагиноз);
• предгравидарное обследование половых партнеров;
• предстоящие оперативные (инвазивные) манипуляции на органах малого таза с высоким риском развития инфекционных осложнений;
• наличие отягощенного акушерского или гинекологического анамнеза (невынашивание беременности, перинатальные потери, бесплодие);
• возможность инфицирования плода при осложненном течении беременности.
1. Микроскопическое исследование клинического материала из уретры, влагалища и цервикального канала проводится с целью:
• оценки состояния эпителия уретры, влагалища, цервикального канала;
• оценки степени лейкоцитарной реакции;
• исключения сопутствующих ИППП (гонококковая инфекция, урогенитальный трихомониаз);
• оценки состояния микробиоценоза влагалища.
Диагностическими критериями, подтверждающими наличие уретрита у мужчин, являются:
• обнаружение 5 и более полиморфноядерных лейкоцитов в поле зрения в мазках из уретры при просмотре более 5 полей зрения при увеличении микроскопа х1000;
• обнаружение 10 и более лейкоцитов в осадке первой порции мочи (при увеличении микроскопа х400).
Диагностическим критерием, подтверждающим наличие уретрита у женщин, является:
• обнаружение 10 и более полиморфноядерных лейкоцитов в поле зрения в мазках из уретры при просмотре более 5 полей зрения при увеличении микроскопа х1000.
2. Для идентификации M. genitalium единственным методом исследования является метод ПЦР. В связи с низкой скоростью деления клеток микроорганизма и высокими требованиями к составу сред для роста M. genitalium культуральный метод исследования для выявления данного патогена не применяется. Диагностика урогенитальных инфекционных заболеваний, вызванных генитальными микоплазмами, методом иммуно-ферментного анализа также является нецелесообразной в связи с низкими иммуногенными свойствами микроорганизмов и возможностью перекрестных реакций с другими представителями своего класса.
3. Для идентификации U. urealyticum или M. hominis проводится культуральное (бактериологическое) исследование с количественным определением выделенных микроорганизмов. Клинически значимым является обнаружение U. urealyticum или M. hominis в количестве более 104 КОЕ/мл.
Дополнительные исследования (при наличии клинических проявлений заболевания):
• исследования на ИППП;
• культуральное исследование на факультативно- и облигатно-анаэробные микроорганизмы;
• постановка комплекса серологических реакций на сифилис;
• определение антител к ВИЧ, гепатиту В и С;
• клинический анализ крови и мочи;
• биохимический анализ крови;
• УЗИ органов малого таза;
• 2-стаканная проба Томпсона;
• кольпоскопия;
• уретроскопия;
• вагиноскопия;
• лапароскопическое исследование (при обследовании женщин с бесплодием или ВЗОМТ);
• консультации смежных специалистов (при необходимости).
Показания к антибактериальной терапии урогенитальных инфекционных заболеваний, вызванных M. genitalium:
• выявление M. genitalium у пациента или его полового партнера.
Показания к антибактериальной терапии урогенитальных инфекционных заболеваний, вызванных M. hominis и/или U. urealyticum:
• клинические проявления воспалительного процесса и выявление M. hominis или U. urealyticum в количестве ? 104 КОЕ/мл;
• предстоящие оперативные или инвазивные лечебно-диагностические манипуляции в области мочеполовых органов и выявление M. hominis или U. urealyticum в количестве ? 104 КОЕ/мл;
• отягощенный акушерско-гинекологический анамнез (невынашивание беременности, бесплодие, перинатальные потери и др.) и выявление M. hominis или U. urealyticum в количестве ? 104 КОЕ/мл;
• возможность инфицирования плода при осложненном течении настоящей беременности.
Основными целями лечения урогенитальных инфекционных заболеваний, вызванных генитальными микоплазмами являются:
• достижение клинической эффективности лечения (уменьшение или исчезновение клинических симптомов заболевания);
• достижение лабораторной эффективности лечения (эрадикация M. genitalium, эрадикация или снижение количества U. urealyticum и/или M. hominis менее 103 КОЕ/мл);
• предотвращение развития осложнений;
• предупреждение инфицирования других лиц. Выбор препаратов и схем терапии проводится с учетом анамнестических данных (аллергические реакции, индивидуальная непереносимость препаратов, наличие сопутствующих инфекций, передаваемых половым путем).
Решение о проведении антибактериальной терапии заболеваний, вызванных U. urealyticum и/или M. hominis у беременных, принимается совместно с акушерами-гинекологами после оценки предполагаемого риска возникновения патологии беременности и возможного влияния инфекционных агентов на плод.
Длительность курса терапии зависит от степени клинических проявлений воспалительных процессов мочеполовых органов, результатов лабораторных и инструментальных исследований, оценки степени риска предстоящих оперативных или инвазивных вмешательств, акушерско-гинекологического анамнеза, у беременных - течения настоящей беременности. В зависимости от вышеперечисленных факторов длительность терапии может быть увеличена до 14 дней.
Установление клинико-микробиологических критериев излеченности урогенитальных инфекционных заболеваний, вызванных генитальными микоплазмами, проводится через 1 месяц после окончания лечения (методом ПЦР для M. genitalium и культуральным методом с количественным определением для U. urealyticum и M. hominis). При отрицательных результатах обследования или при выявлении U. urealyticum или M. hominis в количестве менее чем 103 КОЕ/мл пациенты дальнейшему наблюдению не подлежат.
А. СОКОЛОВ, Н. СОЛДАТЕНКОВА и Ю. КОПАНЕВ, врачи. (Ассоциация "Медицина 2000")
Когда в холодное время года кто-то из наших близких начинает кашлять, мы нередко обращаемся к домашним средствам: в каждой семье есть свои рецепты. Но если домашние средства не помогают и кашель продолжается более двух недель, не стоит экспериментировать и менять одно противокашлевое средство на другое. Нужно вызывать врача. Вполне возможно, что заболевание вызвано болезнетворными микроорганизмами.
Бытует мнение, что простуда - заболевание, вызванное переохлаждением организма. Попарился в бане, попил горячего травяного чаю с медом - и недуг пройдет. Однако это не так. В последние десять-пятнадцать лет выяснилось, что простуду могут вызвать микроорганизмы - микоплазмы, хламидии, пневмоцисты. Они настолько малы (даже "по меркам" микроорганизмов), что могут проходить через фильтры, которые не пропускают бактерии других видов. Такие организмы, называемые фильтрующимися, трудно обнаружить обычными способами.
Фильтрующиеся бактерии, если сравнивать их с агрессивным вирусом гриппа, не так заразны и поражают чаще всего детей с ослабленной иммунной системой. В медицинской классификации занимают они промежуточное положение между бактериями, грибами и вирусами. Существовать самостоятельно эти микроорганизмы не могут и обычно паразитируют на клетках организма-хозяина, получая из них питательные вещества. Микоплазмы, например, прикрепляются к клеткам эпителия, выстилающего дыхательный тракт, и вызывают воспалительные заболевания горла, бронхов и легких. Устойчивость этих микроорганизмов во внешней среде невелика, гибнут они быстро. Поэтому заразиться ими можно только при тесном контакте с нездоровым человеком. Дети чаще всего заражаются в детском саду, школе, во дворе, в гостях или дома от постоянно подкашливающей бабушки или сестренки. Насколько интенсивно будет протекать заболевание, зависит от состояния иммунной системы ребенка: "слабые" детишки болеют чаще и тяжелее.
Инфекции начинают "приставать" к детям с двух лет, а иногда и раньше. Может заразиться микоплазмой и хламидиями даже грудной младенец - от инфицированной мамы во время родов. У малыша поражаются бронхи, легкие, возникают воспаления глотки и носа.
Гораздо чаще встречается у детей микоплазма, реже - пневмоцисты, а иногда микоплазма и пневмоцисты вместе, и тогда у больного ребенка на долгое время повышается температура до 37-38 градусов, он сильно потеет, слабеет и плохо спит, поскольку кашель поднимает его среди ночи.
Порой к этой инфекции присоединяются грибы рода кандиля, они атакуют ослабленный организм и прекрасно "уживаются" рядом с микоплазмой. Обычно "кандидозный" кашель возникает тогда, когда во время простуды ребенка неумеренно или неправильно лечили антибактериальными препаратами, такими как бисептол, бактрим, септрим, ампициллин, ампиокс.
Сотрудники московского Университета дружбы народов, работающие под руководством профессора, доктора медицинских наук Л. Г. Кузьменко, установили, что микоплазма, пневмоциста, хламидии, а также еще один микроорганизм - цитомегаловирус нередко поселяются в организме детей с бронхиальной астмой и астматическим бронхитом. Из-за неправильных диагностики и лечения ребенок может болеть очень долго. Единственный путь - выявить скрытую инфекцию с помощью современных исследований.
Диагностировать микоплазмоз, пневмоцистоз, хламидиоз, кандидоз и цитомегаловирус традиционными методами достаточно сложно. Признаков, характерных только для одного заболевания, нет, а сами микробы настолько малы, что их невозможно обнаружить под обычным микроскопом. В настоящее время на помощь врачам пришел метод полимеразной цепной реакции, открытый в 1985 году американским ученым Кэри Мюллисом, который получил за это открытие Нобелевскую премию. Первое время этот метод использовали для лабораторных исследований в молекулярной биологии и генетике, но через несколько лет благодаря своей простоте и эффективности метод полимеразной цепной реакции (ПЦР) прочно вошел в медицинскую практику. В нашей стране им пользуются уже во многих медицинских центрах. Так называемая ДНК-диагностика позволяет размножить генетический материал этих бактерий с помощью полимеразной цепной реакции и определить отрезки ДНК, характерные только для этих микроорганизмов, по сути дела, как бы их визитную карточку.
Менее надежны, чем ПЦР, методы иммунофлуоресценции и иммуноферментный анализ - исследование крови, взятой из вены, позволяющее обнаружить защитные белки - антитела, которые организм вырабатывает в ответ на вторжение возбудителей.
При подозрении на инфекцию приходится сдавать анализы сразу на несколько возбудителей - велика вероятность, что больной заражен не одним из них. К сожалению, сдать анализы методом ПЦР (мазок из зева, мокрота) в районной поликлинике сегодня невозможно - государство пока не располагает средствами, позволяющими делать такие исследования. Но будем надеяться, что новейшие достижения науки скоро войдут в кабинеты самой обычной поликлиники.
КАК ИЗБЕЖАТЬ ПРОСТУДЫ
Чтобы предупредить простудные заболевания, попробуйте принять простые профилактические меры. Они достаточно эффективны, если ваш иммунитет не слишком ослаблен.
•Хорошо провести два-три курса лечения растительными адаптогенами - женьшенем или элеутерококком. Принимать эти препараты нужно утром и днем (по 10 капель взрослым, по 2-5 капель детям, в зависимости от возраста). Вечером, чтобы снять дневное напряжение и подготовиться ко сну, выпейте отвар таких трав, как валерьяна или пустырник. Несмотря на простоту схемы и безопасность этих лекарств, прежде чем принимать их, посоветуйтесь с врачом - он подберет индивидуальные, подходящие именно вам дозы препаратов.
•Чтобы не заболеть во время эпидемии вирусных заболеваний, принимайте витамины и гомеопатические лекарственные средства грипхель, антигриппин, инфлюцид.
•Тем, кто часто болеет отитами, ангинами, бронхитами, следует обратить внимание на препараты, защищающие от стафилококков, стрептококков, гемофильной палочки, клебсиеллы: рибомунил и бронхомунал. Подбор схемы лечения лучше доверить врачу.
•Если в семье кто-то заболел, поставьте в разных местах квартиры блюдечки с мелко нарезанным или давленым чесноком. И еще один простой и эффективный рецепт: положите мелко нарезанный чеснок в предварительно ошпаренный заварочный чайник без воды и подышите 5-10 минут парами через "носик".
•Помогут укрепить защитные силы организма ингаляции противовоспалительными травами (зверобоем, шалфеем, эвкалиптом, травы лучше не смешивать) или прополисом. Можно использовать и готовые препараты: настойку эвкалипта, "Эвкабал", "Доктор MOM", "Бронхикум".
•Хорошим общеукрепляющим действием на организм обладают дрожжевые препараты, например дрожжевой экстракт "Фаворит". Особенно необходимы они весной, когда происходит естественное ослабление иммунитета.
О том, где провести исследования по методу полимеразной цепной реакции (ПЦР) (а также, где это сделать дешевле), можно узнать по телефону (095) 247-88-63.
Микоплазмоз — одно из тех заболеваний, что протекают незаметно, однако наносят существенный ущерб здоровью. Микоплазмозом называют инфекционное заболевание, вызываемое микоплазмами. Они передаются половым путем и поражают мочеполовую и дыхательную системы. Однако микоплазмы редко проявляют себя вскоре после заражения. Гораздо чаще возбудитель пребывает в неактивном состоянии и ждет подходящего момента, например, ослабления иммунитета. Выявить его наличие при отсутствии симптомов позволяет только анализ на микоплазму.
Микоплазма: чем она опасна?
Попадая в организм половым или бытовым путем, микоплазма несколько недель ведет себя тихо. Первые симптомы возникают лишь через несколько недель. Больные отмечают ноющую боль в нижней части живота, неприятные ощущения во время полового акта, жжение при мочеиспускании, у женщин наблюдаются бесцветные выделения из влагалища, у мужчин — из уретры. Однако далеко не все зараженные замечают эти симптомы. Иногда они почти неощутимы, и люди просто не обращают на них внимания.
Так стоит ли выявлять и лечить инфекцию, которая проявляется так слабо? Стоит, так как безобидность микоплазмы — опасная иллюзия. Без лечения микоплазмоз может вызвать очень серьезные воспалительные процессы (например, риск развития пиелонефрита при наличии микоплазмоза возрастает в разы). Запущенный микоплазмоз нередко является основной причиной бесплодия. Микоплазмы так же очень опасны для беременных женщин. Микоплазмоз может стать причиной выкидыша или преждевременных родов.
Анализ на микоплазму — распространенная диагностическая мера, его назначают во многих случаях:
- при наличии любых воспалительных процессов в мочеполовой системе, особенно если причина их неясна;
- при возникновении симптомов, характерных для микоплазмоза;
- при подготовке к операциям на органах малого таза;
- при регулярных обострениях кандидоза;
- при планировании беременности, в том числе и при подготовке к ЭКО (в такой ситуации анализ на микоплазму нужно сдать обоим партнерам);
- при диагностике причин бесплодия или невынашивания беременности;
- при наличии других видов заболеваний, передающихся половым путем. Как правило, вместе с микоплазмозом выявляются герпес и трихомониаз;
- при отказе от барьерных методов контрацепции в пользу гормональных или других средств. Как и в случае с планированием беременности, анализ на микоплазму сдают оба партнера.
Тип биоматериала, необходимого для анализа на микоплазму, зависит от способа исследования. Чаще всего пациенты сдают кровь из вены. Венозная кровь позволяет провести ПЦР- и ИФА-анализы — на сегодняшний день это самые точные и быстрые способы выявления как микоплазмоза, так и многих других инфекций.
Тем не менее, в лабораториях часто используют и другой, более медленный способ диагностики микоплазмоза — посев. Несмотря на то, что этот метод никак не попадает в категорию экспресс-анализов, у него есть неоспоримое преимущество перед другими способами — он позволяет определить, к каким антибиотикам чувствителен определенный штамм бактерий, и подобрать правильное лечение. Основным биоматериалом для проведения посева являются клетки слизистой оболочки, которые берут методом мазка. Для анализа на микоплазму у женщин берут мазок из влагалища, мочеиспускательного канала или шейки матки. Мужчины сдают мазок из уретры. Иногда материалом для исследования выступает моча. Мазок или моча также используются для ПЦР–анализа.
Для повышения точности и снижения риска ошибки к сдаче анализа на микоплазму следует подготовиться.
Если на анализ сдается моча, требуется собрать первую утреннюю порцию. Если это по каким–то причинам невозможно, моча, которая сдается на анализ, должна собираться как минимум через 3 часа после последнего мочеиспускания. Женщины должны сдавать мочу за 1–2 дня до менструации или через 2–3 дня после ее окончания. Мочу на анализ на микоплазму не имеет смысла сдавать по время лечения антибиотиками или вскоре после окончания курса терапии — результат может быть ложноотрицательным. Анализ можно проводить спустя месяц после последнего приема антибиотиков.
Мазок также сдают не ранее, чем через месяц после окончания курса антибиотиков. Как минимум за 2–3 дня до забора биоматериала следует прекратить пользоваться антибактериальными средствами для интимной гигиены, женщинам стоит также отказаться от любых вагинальных спреев, кремов, мазей, свечей, а также тампонов и спринцевания. В день забора мазка можно принять душ без использования моющих средств.
Кровь на анализ на микоплазму сдают утром натощак. За сутки до исследования не рекомендуется перенапрягаться и принимать алкоголь. Кровь на анализ, так же как моча и мазок, сдается через месяц после завершения курса лечения антибиотиками.
На сегодняшний день существует три основных метода проведения анализов на микоплазму — ИФА, ПЦР и посев. Все они являются высокоточными способами диагностики, однако у каждого из методов есть свои особенности.
При бактериологическом исследовании биоматериал высевается на особую питательную среду (желе из агар-агара). Бактерии начинают размножаться и образуют колонию, которую легко можно изучить при помощи микроскопа. Так можно выявить не только микоплазму, но и другие патогенные микроорганизмы: как уже было сказано, микоплазма не приходит одна. Посев также позволяет вычислить количество бактерий (так называемый титр) и определить степень поражения. Кроме того, имея в своем распоряжении живую культуру бактерий, специалист может проверить, как те или иные антибиотики будут воздействовать на нее и подобрать максимально эффективный препарат.
Точность бактериологического исследования близка к 100%. Ждать результата придется довольно долго — обычно не менее 5–6 дней, в некоторых случаях — дольше.
Это один из самых современных методов диагностики микоплазмоза, суть которого состоит в выявлении и многократном реплицировании участка ДНК бактерии, обнаруженного в биоматериале, и его последующей идентификации. Таким образом, достаточно ничтожной концентрации бактерий. Даже если заражение произошло недавно и никаких симптомов еще нет, ПЦР может обнаружить инфекцию.
Результаты ПЦР можно получить уже через несколько часов — правда, за экспресс-анализ многие коммерческие лаборатории берут доплату. Обычно же результат ПЦР выдается на руки через сутки.
ПЦР — очень точный метод диагностики. Его точность приближается к 100%. Ложноотрицательный результат почти невозможен. Есть крайне низкая вероятность ложноположительного результата, но только в том случае, если при заборе биоматериала и проведении исследования были допущены грубые нарушения технологии.
Метод иммуноферментного анализа — ИФА — позволяет выявить не бактерии, а антитела, которые наша иммунная система вырабатывает при столкновении с инфекцией. Помимо установления факта наличия микоплазмоза, ИФА позволяет определить, в какой стадии находится болезнь — в острой или хронической.
Точность ИФА достаточно высока и доходит до 80%. Ложноположительный результат возможен в том случае, если инфекция была уничтожена совсем недавно или же антитела, которые выработались в качестве ответа на давно перенесенный микоплазмоз, снова пришли в боевую готовность из–за иного инфекционного заболевания.
Главный показатель результата бактериологического исследования — титр, то есть концентрация бактерий. Если титр меньше 104 КОЕ/мл, человек считается здоровым, если больше — имеется микоплазмоз. При положительном результате проводится дополнительное исследование на чувствительность микоплазм к антибактериальным средствам.
Следует понимать, что отрицательный результат (меньше 8 антител IgM и меньше 5 антител IgG) еще не значит, что инфекции нет. Поскольку ИФА выявляет не саму инфекцию, а антитела к ней, отрицательный вариант может говорить о том, что человек здоров, или заражение произошло совсем недавно (менее 2 недель назад), или же иммунная система по какой–либо причине не сработала, как должна была.
Сомнительный результат (9 антител IgM и 5 антител IgG) может говорить как о наличии инфекции, так и о ее отсутствии, в этом случае рекомендуется сдать анализ на микоплазмы еще раз через некоторое время.
Положительный результат (больше 9 антител IgM и больше 5 антител IgG) говорит о наличии инфекции.
Как правило, анализы на микоплазму обходятся недорого — практически любой может позволить себе пройти обследование в коммерческой лаборатории.
Стоимость ПЦР на микоплазму начинается с 400 рублей.
Цена бактериологического обследования, включающего также тест на чувствительность культуры к антибактериальным препаратам, обойдется примерно в 2200–2500 рублей.
Цена ИФА в частных лабораториях Москвы составляет около 850–1000 рублей.
Если вы хотите получить результат анализа как можно быстрее, за срочность придется немного доплатить.
Сдать анализ на микоплазму можно как в государственных поликлиниках, кожвендиспансерах и прочих медучреждениях, так и в частных лабораториях.
Исследование в коммерческой лаборатории имеет множество плюсов. Таких лабораторий очень много, и наверняка рядом с вашим домом или офисом найдется как минимум несколько филиалов. Учитывая, что анализы обычно сдаются утром, это очень удобно. Обычно в коммерческих лабораториях нет очередей, и вам не придется менять свое расписание ради проведения анализа — вы можете сделать это по пути на работу.
Частные лаборатории загружены гораздо меньше муниципальных, и потому можно получить результат быстрее.
О таких моментах, как уровень сервиса и комфортность обстановки, не стоит и упоминать — увы, условия в государственных медучреждениях до сих пор сложно назвать комфортными.
Есть ли отличия в качестве работы государственных и коммерческих лабораторий? В сущности, нет — крупные муниципальные медицинские центры оснащены таким же современным оборудованием, как и частные, контроль проведения исследований очень строг и люди, которые работают там, отличаются высоким профессионализмом. Все это справедливо и в отношении солидных частных лабораторий с множеством филиалов. Обращаться в сетевые частные лаборатории удобнее — чем больше отделений, тем больше возможностей, тем современнее и точнее их оборудование.

Для диагностики микоплазмоза следует пройти все три анализа — полученные данные взаимно дополняют друг друга, и ваш лечащий врач получит информацию не только о типе инфекции, но и о том, каково количество бактерий, как организм на них реагирует, о стадии болезни и наиболее эффективном лечении.
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Кандидат медицинских наук
Заместитель главного врача по лечебной работе
Кандидат медицинских наук, доцент
Уреаплазмоз и микоплазмоз – распространенные как у мужчин, так и у женщин инфекции, передающиеся половым путем.
Уреа- и микоплазмы относятся к патогенным микроорганизмам, которые в случае большой концентрации (свыше 10*4 КОЕ) вызывают воспалительный процесс. Так, уреаплазмоз, микоплазмоз могут вызвать воспалительные заболевания матки и придатков, бесплодие самопроизвольные аборты и преждевременные роды у женщин, уретрит, простатит у мужчин, цистит у обоих партнеров.
Уреаплазмоз у женщин и мужчин нередко сочетается с такими заболеваниями, как кандидоз, микоплазмоз, хламидиоз и трихомониаз. Трихомонады, например, могут транспортировать возбудителей уреаплазм, поэтому развивается сочетанная инфекция, которая протекает тяжелее. Например, уреаплазмоз гарднереллез, хламидиоз уреаплазмоз и другие. При сочетанной инфекции уреаплазмы способны негативно повлиять на сперматогенез, снизив подвижность сперматозоидов, что в дальнейшем может привести к мужскому бесплодию.

Диагностика уреаплазмоза и микоплазмоза в МедикСити

Диагностика уреаплазмоза и микоплазмоза в МедикСити

Диагностика уреаплазмоза и микоплазмоза в МедикСити
Сегодня огромное число пар обращается к специалистам с проблемой бесплодия. В 55% случаев при качественной диагностике в организме обоих партнеров выявляются возбудители микоплазмоза и уреаплазмоза.
Впервые микоплазму удалось выявить в 90-х годах 19 века из организма коров, больных пневмонией. Через 30 лет этот вирус нашли у больных быков, а еще через 10 лет микоплазма обнаружилась в организме у людей (у мужчин в уретре, у женщин – в области церквикального канала).
А затем было доказано, что микоплазмоз и уреаплазмоз – венерические заболевания, грозящие серьезными последствиями.
Сейчас ученым удалось выявить более 70 видов микоплазм и 3 вида уреаплазм. Воспаление в мочеполовом тракте могут вызвать: микоплазма хоминис, микоплазма гениталиум и уреаплазма уреалитикум.
Микоплазмоз
Микоплазма – одноклеточный микроорганизм, занимающий промежуточное положение между грибами, вирусами и бактериями. У клеточной мембраны микоплазмы нет жесткой клеточной оболочки, вместо нее имеется очень тонкая пленка – плазмалемма. При помощи этой пленки микроорганизм приклеивается к клеткам хозяина и начинает паразитировать за его счет. Размер микоплазмы от 0,2 до 0,8 мкм, поэтому его не чувствуют защитные барьеры организма. Попав на слизистые оболочки, микоплазма начинает вызывать воспаление в клетках и усиливает развитие аутоимунных процессов.
Урогенитальный микоплазмоз (вызванный Mycoplasma genitalium), может быть обнаружен как у мужчин, так и у женщин. В целом при микоплазмозе симптомы схожи с признаками воспалительных заболеваний мочеполовой системы (вагинит, эндометрит, цистит, уретрит, пиелонефрит и др.). Больные жалуются на зуд и жжение в половых органах, учащенное мочеиспускание. У мужчин после отхода мочи наблюдается жжение и боль в уретре, так как поражаются близлежащие к уретре ткани. У женщин после полового контакта возникает сильная боль внизу живота. Симптомы появляются примерно через 10 дней после заражения микоплазмой гениталиум.
Однако нередки случая бессимптомного протекания микоплазмоза.
Лечение этого заболевания – достаточно трудный процесс, требующих комплексных мер. Наибольшее действие оказывает лечение антибактериальными препаратами. Хорошей эффект дает использование экстракорпоральной антибактериальной терапии (плазмафереза).
Назначаются противогрибковые и противопротозойные препараты, физиотерапевтическое лечение и промывание мочевоиспускательного канала лекарственными средствами. Курс лечения -10 дней, затем проводится бакпосев.
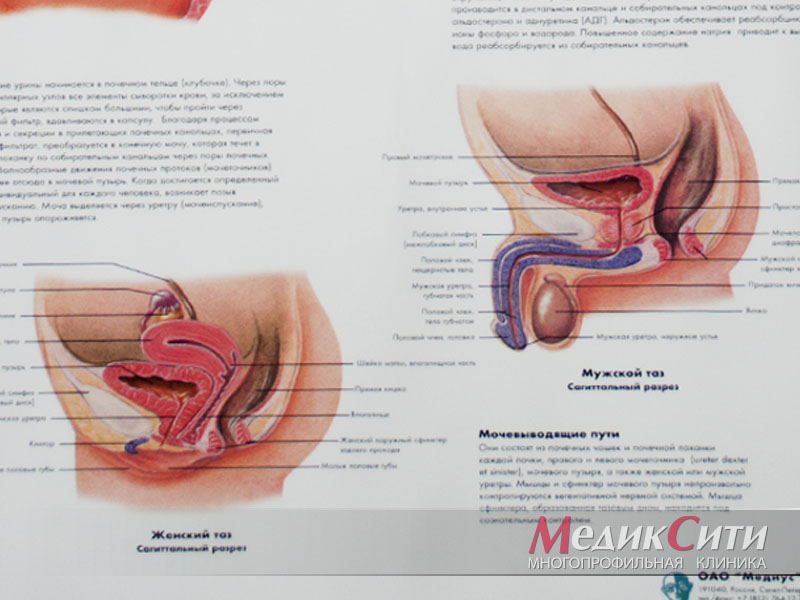
Лечение микоплазмоза в МедикСити
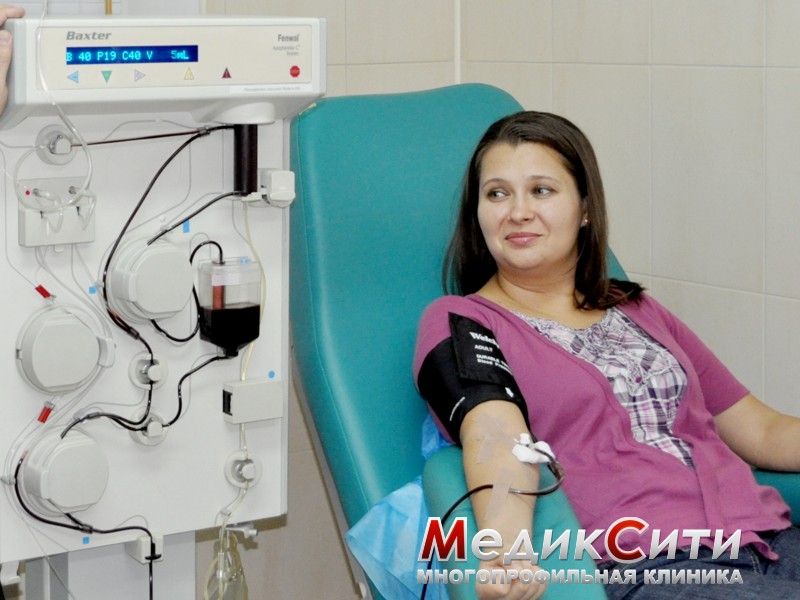
Плазмаферез при лечении микоплазмоза

Плазмаферез при лечении микоплазмоза
Уреаплазмоз
Уреаплазма - условно-патогенный микроорганизм, который для многих женщин представляет нормальную влагалищную флору. Когда содержание уреаплазм превышает допустимые нормы и вызывает воспаление в мочеполовых путях, речь идет о заболевании, получившем название урогенитальный уреаплазмоз.
Мужчины уреаплазмозом страдают реже. Инкубационный период уреаплазмоза длится от 15 до 45 дней. Если у инфицированного отсутствует воспалительный процесс, то лечение не назначается. Эта особенность уреаплазмоза и микоплазмоза отличает их от таких заболеваний, как хламидиоз и трихомониаз, которые нуждаются в безотлагательном лечении.
Как и другие заболевания ИППП, уреаплазмоз может иметь острую и хроническую форму. Острая форма уреаплазмоза проявляется гораздо четче, и лечить ее намного легче. Несвоевременное лечение приводит к хроническому уреаплазмозу, который гораздо тяжелее поддается лечению.
Основные причины уреаплазмоза – любые виды половых контактов с зараженным человеком, а также передача инфекции ребенку от матери при беременности и родах. Возможно заражение при трансплантации органов и тканей.
Инфекция уреаплазмоза длительно протекает бессимптомно.
- незначительный зуд в уретре, который усиливается при мочеиспускании;
- небольшие мутноватые выделения, которые появляются при вовлечении дальних отделов уретры;
- когда инфекция уреаплазмоза захватывает ткани предстательной железы, появляются признаки простатита - тянущие боли в промежности, возможные нарушения эрекции, снижение либидо;
- покраснение и жжение в области головки, которое усиливается при согревании;
- при инфицировании мочевого пузыря появляются признаки цистита (частое мочеиспускание в первую очередь).
- рези при мочеиспускании;
- прозрачные, а в случае перехода инфекции на канал шейки матки, желтоватые выделения;
- эрозии шейки матки;
- при распространении инфекции уреаплазмоза на тело матки и придатки проявляются тянущие боли, усиливающиеся при месячных, и густые желтые выделения.
Признаки уреаплазмоза у женщин проявляются на 50-60 день после инфицирования и диагностируются лишь у 12% женщин. Большинство женщин длительно являются бессимптомными носительницами уреаплазмоза. При этом у 50% женщин с бесплодием выявляется уреаплазмоз и микоплазмоз.
Уреаплазмоз у беременных может привести к невынашиванию или замершей беременности, а также рождению ребенка с множественными тяжелыми пороками развития. Но при своевременной адекватной терапии уреаплазмоз при беременности может не иметь таких трагических последствий.
В диагностике мико- и уреаплазмоза ключевыми являются лабораторные методы. Анализ на уреаплазмоз включает в себя использование метода ПЦР и бакпосев.
Метод ПЦР (полимеразной цепной реакции) позволяет определить возбудителя, но не дает информации о его количестве. Для количественной оценки используется культуральный метод, т.е. посев на питательные среды. Диагностическое значение имеет концентрация микробов более 10*4 КОЕ в одном мл. Более низкие концентрации не учитываются, поскольку в таких количествах те же микоплазмы и уреаплазмы могут присутствовать в организме здоровых людей.
Схема лечения уреаплазмоза направлена на приведение в норму содержания условно-патогенных организмов в микрофлоре человека, уничтожение факторов, провоцирующих болезнь, и восстановление защитных сил организма.
Терапия при уреаплазмозе носит комплексный характер. Назначаются антибактериальные, антимикробные препараты, иммуномодуляторы, пробиотики, гепатопротекторы. Большое значение имеет местное лечение уреаплазмоза: вагинальные таблетки или свечи (антибактериальные и противовоспалительные) для женщин, физиотерапия для мужчин и женщин.
Лечение уреаплазмоза в обязательном порядке должно проводиться сексуальному партнеру инфицированного, иначе заражение произойдет повторно. Половые контакты исключаются на весь период лечения микоплазмоза и уреаплазмоза. После лечения необходимо провести контрольное обследование.
Читайте также:


