Флуконазол мужчинам при кандидозе полости рта

Показания

Статистика утверждает, что молочницей хоть раз в жизни переболела каждая вторая женщина. Это неудивительно, поскольку возбудитель заболевания – грибок из рода Candida – всегда присутствует на слизистых оболочках вагинальной области. Заболевание (кандидоз) развивается, когда для жизнедеятельности грибка создаются оптимальные условия, и его популяция стремительно увеличивается.

Рисунок 1 - Кандидоз – распространенное заболевание
Семейство Candida насчитывает около полутора сотен видов грибков. Из них в организме человека способны жить 20 видов. В 90% случаев заболевание вызывают грибки разновидности Candida albicans.
- при первичном заражении – при родах или в течение первого года жизни;
- при вторичном заражении – во время интимной близости (практически 100% вероятность), контактно-бытовым путем (белье, предметы обихода, пища).
- у женщин – в виде вульвовагинита (кольпита);
- у мужчин – в виде баланопостита.
Основные признаки молочницы у женщин:
- зуд, жжение, раздражение, набухание, краснота слизистых оболочек;
- творожистые выделения из половых органов, запах выделений – кисломолочный;
- боль при половом акте;
- жжение при мочеиспускании.
Заниматься сексом до полного излечения молочницы нельзя. Если заболевание диагностировано у вашего полового партнера, а вас симптомы не беспокоят, пролечиться все равно придется.
Основные признаки заражения грибком Кандида у мужчин:
- зуд, чувство жжения;
- покраснение, отечность головки, крайней плоти, белесый налет;
- боль во время полового акта.

Рисунок 2 - Кандида диагностируется у женщин и мужчин
Кандидоз диагностируют по:
- внешним признакам;
- результатам бакпосева мазков из влагалища и уретры;
- ПЦР.
Как вылечить молочницу у женщины?
Candida любит теплые влажные места с минимальным доступом воздуха, поэтому на слизистой влагалища грибку более чем комфортно. Чтобы избавиться от неприятного соседства, нужно использовать препараты:
- местного действия: вагинальные свечи, таблетки, кремы с эконазолом, клотримазолом, миконазолом, эконазолом (Клотримазол, Пимафукорт);
- системного действия: таблетки, капсулы с флуконазолом, итраконазолом (Нистатин, Флуконазол, Дифлузол, Дифлюкан);
- препараты для укрепления иммунитета, пробиотики, симбиотики (Вобэнзим, Лактовит, Дактиале, Дерма-Про, Вагилак, Виферон).

Рисунок 3 - Невылеченное заболевание быстро распростроняется
В среднем курс лечения занимает от 3 до 6 дней. Споры грибка созревают в течение 20 дней, поэтому может понадобиться повторный курс лечения. Некоторые препараты (например, Бетадин) можно применять во время менструации.
В 20% случаев назначенное врачом лечение не помогает. Если через неделю молочница продолжает вас беспокоить:
- это – не кандидоз. Придется пересдать анализы, пройти дополнительные обследования.
- заболевание вызвано не Candida albicans, а другой разновидностью грибка, которая уничтожается сложнее;
- это – рецидив, возможный при диабете, во время антибиотикотерапии, сниженном иммунитете.
Если рецидивы кандидоза случаются более 4 раз в год, врач назначит профилактическое лечение.

Рисунок 4 - Хронический и рецидивирующий кандидоз требует смены образа жизни
Препараты местного действия могут причинять неудобства – вытекать, пачкать одежду. Чтобы они равномерно распределялись по поверхности слизистой влагалища и не причиняли дискомфорт, лучше всего использовать их перед сном. Свечи и таблетки нужно располагать приблизительно посредине влагалища. Расположенные слишком близко лекарства вытекут, а слишком далеко – могут травмировать нежную шейку матки.
Как вылечить молочницу у мужчины?
Побороть кандидоз помогут:
- местно – кремы с клотримазолом;
- системно – флуконазол (препараты Флуконазол, Дифлазон, Форкан, Медофлюкон, Микосист).
Длительность среднестатистического курса лечения – 5 дней.
Во время лечения нижнее белье и полотенца следует менять ежедневно. Гигиенические процедуры проводятся средствами без ароматизаторов и добавок. Несмотря на то, что большинство препаратов применяется местно, во время лечения нельзя употреблять алкоголь.

Рисунок 5 - Мужчинам назначают препараты местного и системного действия
Как избежать рецидива кандидоза?
Candida – условно-патогенный микроорганизм, который обычно присутствует в составе микрофлоры интимных зон. Чтобы вновь не спровоцировать его чрезмерное размножение:
- укрепляйте иммунитет;
- не носите тесное синтетическое нижнее белье;
- соблюдайте правила личной гигиены;
- употребляйте достаточное количество витаминов, сократите количество быстрых углеводов;
- сократите количество продуктов и напитков, в которых содержатся плесень и дрожжи;
- используйте средства контрацепции;
- избегайте стрессов.

Рисунок 6 - Во время лечения молочницы придется подкорректировать рацион
Независимо от образа жизни молочница может развиться:
- при изменении гормонального фона (беременность, прием противозачаточных таблеток, эндокринные заболевания);
- после операций;
- в результате антибиотикотерапии;
- в ходе серьезных заболеваний;
- при дисбактериозе влагалища;
- после переохлаждения.
Что будет, если не лечить молочницу?

Рисунок 7 - Невылеченная вовремя молочница чревата серьезными проблемами
Диагностированное заболевание нужно обязательно лечить. Несмотря на то, что грибок Candida является условно-патогенным микроорганизмом, организму нужна помощь, чтобы справиться с разросшимися колониями и нейтрализовать последствия их жизнедеятельности. Невылеченное вовремя заболевание:
- снизит иммунитет, в результате чего разовьются вторичные половые инфекции;
- спровоцирует эрозию слизистой;
- нарушит менструальный цикл;
- станет причиной воспаления шейки матки.
-
приведет к простатиту, везикулиту, способным спровоцировать бесплодие.
Как вылечить молочницу при беременности?
Статистика утверждает, что грибки Candida выявляются у 80% будущих мам. До родов с ними нужно обязательно распрощаться. Если это мероприятие отложить на потом, во время родов произойдет инфицирование малыша. Передача грибка возможна и после – во время кормления или гигиенических процедур. Это чревато молочницей во рту, у девочек – на половых органах, и чередой последующих проблем со здоровьем малыша.
Для лечения будущих мам гинекологи предпочитают использовать препараты местного действия – свечи, таблетки, кремы. Суппозитории Пимафуцин и Примафунгин можно использовать в любом триместре беременности, таблетки Тержинан – во втором. Препараты системного действия назначаются в случае, если местно вылечить заболевание не удалось. Назначает препараты и расписывает схему лечения только врач в зависимости от клинической картины, самодеятельность здесь недопустима.
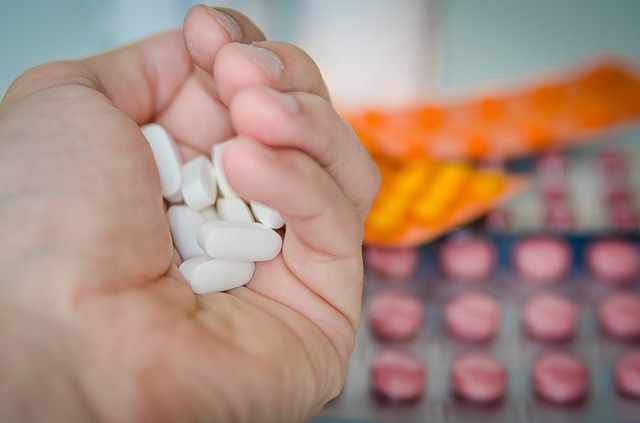
Рисунок 8 - Самолечение кандидоза недопустимо
Как вылечить молочницу во рту?
Поскольку грибки рода Кандида живут на всех слизистых оболочках, они могут провоцировать заболевания в полости рта. Характерные признаки:
Невылеченный вовремя кандидоз переходит с языка на щеки, затем – на губы и глотку. При попытке соскоблить налет появляется кровь.
Кандидоз слизистых оболочек ротовой полости диагностируется визуально (на запущенных стадиях), по результатам бакпосева и ларингоскопии. При лечении детей препараты подбираются с учетом возрастной категории.
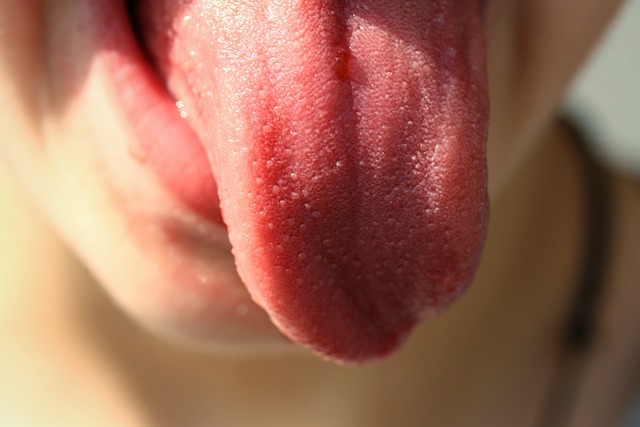
Рисунок 9 - Грибки Кандида способны жить даже во рту
Молочница во рту особенно опасна для грудничков. Дискомфорт в ротовой полости заставляет их отказываться от сосания, из-за чего быстро развиваются обезвоживание и истощение. Грибковая инфекция способна распространяться на другие жизненно важные органы – кишечник, легкие и т. д. У девочек развивается влагалищный кандидоз, который провоцирует воспаления и развитие синехий.
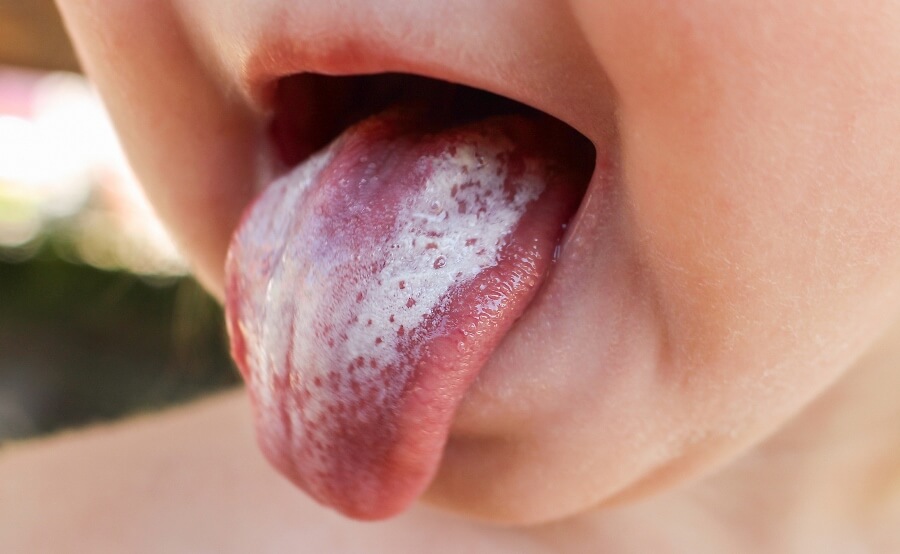
Рисунок 10 - Запущенная молочница угрожает жизни младенца
Чтобы побороть заболевание на начальной стадии, достаточно обрабатывать ротовую полость и пораженные участки антисептическим раствором (например, Мирамистином, Гексоралом, Максиколдом) и противогрибковым препаратом (например, Кандидом, Нистатином). Можно полоскать рот содовым раствором. На более тяжелых стадиях применяются препараты системного действия – Флуконазол, Микосист, Фуцис, Дифлюкан. Губы и кожу можно обрабатывать антигистаминными препаратами (Фенистил). Избегайте их попадания на слизистые (глаза, нос, ротовая полость).
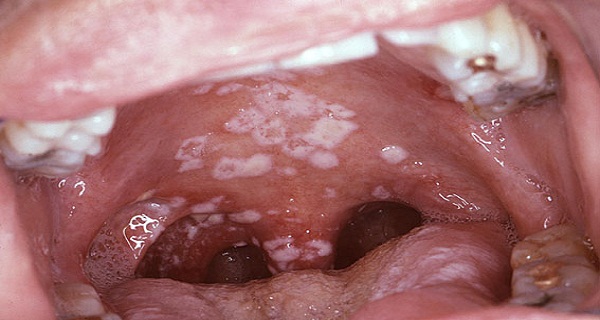
Рисунок 11 - Невылеченный грибок колонизирует небо, пищевод, легкие, другие органы
На период лечения сократите потребление сладостей, избегайте копченостей, острых, соленых блюд, продуктов с содержанием дрожжей, плесени.
Ни в коем случае не смазывайте пораженные участки слизистых и кожи вареньем из розы. Это способствует разрастанию колоний грибка.
Лечение всех видов молочницы нужно проводить под контролем врача. Укрепляйте иммунитет, следуйте рекомендациям диетологов, используйте контрацептивы, и неприятное соседство с большой долей вероятности вам не грозит. Будьте здоровы!
Видео 1: Как лечить молочницу (отвечает гинеколог Л.Шупенюк)
Видео 2: Как вылечить молочницу у женщин и мужчин. Простые советы. Эффективные средства
Видео 3: Лечение молочницы во рту у грудничка
Видео 4: О самолечении молочницы: почему не стоит
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
НПЦ "Медбиоспектр", Институт повышения квалификации ФУМБ и ЭП при МЗ РФ, Москва
В последние годы существенно повысилась распространенность грибковых заболеваний, что связано с широким и не всегда рациональным применением антибиотиков, цитостатиков, кортикостероидных гормонов, повышением частоты внутрибольничных инфекций, развитием иммунодефицитных состояний.
Наиболее часто в клинической практике встречается кандидоз, вызываемый дрожжеподобным грибком Candida albicans. Развитию кандидоза способствуют как местные, так и системные факторы. Например, при кандидозе кожи большое значение имеет наличие мацерации, опрелости, паронихий. Наиболее часто кандидоз встречается у больных сахарным диабетом, ВИЧ-инфекцией, гемобластозами, а также при длительном и неконтролируемом приеме антибиотиков и кортикостероидных гормонов.
Клинические проявления кандидоза характеризуются поражением слизистых оболочек полости рта (стоматит), пищевода (эзофагит), урогенитального тракта, кожи и ногтей. К наиболее тяжелым проявлениям приводит гематогенная диссеминация (эндокардиты, менингиты, артриты, остеомиелиты, абсцесс головного мозга).
Кожные поражения при кандидозе характеризуются появлением пузырьков, пустул, которые быстро вскрываются и на их месте образуется эрозия. Очаги темно-красного цвета, блестящие, с влажной поверхностью, четкими границами и полоской отслаивающегося рогового слоя эпидермиса. У детей процесс может распространиться на кожу бедер, ягодиц, живота. Часто наблюдается появление межпальцевой кандидозной эрозии, чаще между III и IV IV и V пальцами кистей рук, реже стоп. Из субъективных ощущений отмечаются зуд, жжение, иногда болезненность в области поражения.
Кандидоз слизистой полости рта характеризуется поражением слизистой щек, языка, десен, углов рта. Процесс начинается с покраснения слизистой, затем появляются налеты белого цвета, сливающиеся с образованием крупных пленок. Вначале пленки легко отделяются, затем становятся плотными. В углах рта образуются трещины с выраженной мацерацией, отмечается жжение и болезненность при приеме пищи.
Кандидоз ногтевых валиков и ногтей начинается с покраснения и припухлости валика у основания ногтя, который набухает и при надавливании выделяется гной или сукровица. При внедрении грибковой инфекции в ногтевую пластинку она становится желтоватой, тусклой.
Урогенитальный кандидоз может протекать в острой или хронической форме. Острая форма характеризуется покраснением слизистой, наличием пузырьков, точечных эрозий и наличием творожистых или хлопьевидных, сливкообразных выделений. Пораженная слизистая имеет склонность к кровоточивости и появлению трещин в области преддверия влагалища и промежности. Зуд характерен для кандидоза вульвы, больших и малых половых губ, усиливается во время менструации, полового контакта и при длительной ходьбе. Для хронического урогенитального кандидоза характерны инфильтрация и трещины в области клитора, ануса, промежности и паховых складок. Кандидоз органов мочевыделения протекает в виде уретрита, цистита, пиелонефрита. Кандидозный цистит характеризуется частым мочеиспусканием, болями в надлобковой области. При уретрите появляются слизисто-гнойные выделения белого или желтого цвета, преимущественно в утреннее время. Зуд и жжение усиливаются при мочеиспускании.
Кандидозный баланопостит проявляется покраснением, отечностью головки полового члена, зудом и жжением при мочеиспускании. На соприкасающихся поверхностях головки и крайней плоти образуются пленки желтоватого цвета и рыхлая творожистая масса.
При кандидозе пищеварительного тракта развивается поражение пищевода, желудка, кишечника и желчного пузыря, что связано с распространением инфекции из полости рта и глотки. Больные жалуются на тошноту, отрыжку, рвоту, жидкий стул с примесью слизи, боли в животе. Слизистая оболочка гиперемирована, эрозирована, покрыта множественными налетами белого или желтого цвета.
Кандидозное поражение центральной нервной системы протекает по типу менингита, развивается в результате гематогенной диссеминации инфекции. Специфические клинические проявления отсутствуют, грибковая инфекция часто подтверждается только на аутопсии.
Гематогенная диссеминация грибковой инфекции C. albicans сопровождается лихорадкой, токсическими и очаговыми проявлениями (абсцесс сетчатки, кандидоз эндокарда, артриты, менингит, пневмония).
Кандидозный сепсис развивается при поражении слизистой оболочки ротовой полости и пищевода у детей раннего возраста и у больных сахарным диабетом, ВИЧ-инфекцией. В клинической картине преобладают симптомы интоксикации, резкие подъемы и спады температуры, снижение артериального давления.
Диагностика кандидоза основана на клинических проявлениях (зуд, жжение, налеты, отек слизистых, гиперемия и другие), микробиологических тестах (культивирование in vitro, гистология и выявление специфических антигенов в реакции иммунофлюоресценции с моноклональными антителами против C. albicans, выявление специфических антител методом иммуноферментного анализа).
Для лечения кандидоза применяют антимикотические препараты системного действия (полиеновые антимикотики, триазольные производные, пиримидиновые производные и аллиламины). Среди триазольных производных ведущее место занимает флуконазол (Микосист), являющийся селективным ингибитором синтеза стеролов в клетке грибка.
Флуконазол высокоактивен в отношении C. albicans: лишь около 3-5% штаммов C. albicans резистентны к флуконазолу или имеют промежуточную чувствительность. Candida krusei и отдельные штаммы Candida glabrata резистентны к флуконазолу.
После перорального приема флуконазола более 90% препарата попадает в системный кровоток. Он отлично проникает в слюну, мокроту, мочу и другие тканевые жидкости. Выводится флуконазол преимущественно с мочой в неизмененном виде. Период полувыведения при нормальной функции почек – 27-34 ч. Микосист (флуконазол) выпускается в двух формах – для внутривенного и для перорального введения, пероральная форма обладает очень хорошей биодоступностью.
Флуконазол является препаратом выбора при кандидозной инфекции мочевыводящих путей, эзофагите, перитоните, раневой инфекции, используется в лечении фебрильных нейтропений. При урогенитальном кандидозе флуконазол назначают в дозе от 50 до 200 мг в сутки в течение 7-28 дней. При кандидозном эзофагите рекомендуется доза 400 мг с последующим снижением до 200 мг.
Флуконазол считается средством выбора в системной терапии кандидоза полости рта. При орофарингеальном кандидозе флуконазол взрослым назначают в дозе 100 мг один раз в сутки в течение 7-14 дней. При атрофическом кандидозе полости рта предпочтительно назначать флуконазол в дозе 50 мг в сутки в течение 14 дней. При развивающейся устойчивости C. albicans дозу флуконазола повышают до 400–800 мг/сут. При частых рецидивах возможно назначение пульс–терапии флуконазолом (150 мг 1 раз в неделю). Интермиттирующие схемы позволяют предотвратить развитие устойчивости.
При кандидозе кожи эффективная доза флуконазола колеблется от 50 до 100 мг в сутки в течение 14-28 дней. При кандидозе кожи стоп мы рекомендуем дозу 150 мг в сутки в течение 14-28 дней.
Выбор лечения кандидной паронихии зависит от стадии процесса, выраженности воспаления, наличия кандидоза кожи или слизистых оболочек, онихомикоза. Флуконазол назначают при сопутствующем онихомикозе, сочетании паронихии с кандидозом кожи или слизистых оболочек. В этих случаях только местная терапия не гарантирует излечения и элиминации возбудителя. Флуконазол назначают по 150 мг 1 раз в неделю в течение 2–6 нед. Системную терапию можно сочетать с лечением местными антисептиками или противогрибковыми средствами.
Для профилактики кандидоза при проведении антибиотикотерапии доза флуконазола составляет от 50 до 300 мг в сутки однократно, в зависимости от риска развития грибковой инфекции.
У детей суточная доза составляет 3 мг/кг веса в сутки. В первый день целесообразно назначить ударную дозу 6 мг/кг в сутки. Длительность терапии у детей составляет от 1 до 14 дней, в зависимости от тяжести кандидозной инфекции.
Флуконазол хорошо переносится, побочные реакции встречаются в основном со стороны желудочно-кишечного тракта (боль в животе, тошнота, метеоризм), реже наблюдается головная боль, кожные высыпания.
Похожие темы научных работ по ветеринарным наукам , автор научной работы — Подобед В.М.
Суммарный балл по шкале !-Рв8 равнялся 8—19, что указывало на среднюю степень тяжести симптомов. Качество жизни соответствовало 4-5 баллам и в общем оценивалось пациентами как неудовлетворительное и плохое. Данные УЗИ: объем предстательной железы колебался от 27 до 56 см3 (в среднем 37±3 см3), объем остаточной мочи -30-100 мл. По данным урофлоуметрии, максимальная скорость мочеиспускания колебалась от 9 до 13 мл/с (в среднем 11 ±2 мл/с).
На основании обследования пациентам был установлен диагноз ДГПЖ. В качестве медикаментозной терапии всем пациентам был назначен магурол (доксазозин) в дозе 2 мг один раз в сутки на ночь.
Через 3 и 6 месяцев после начала приёма препарата пациенты были осмотрены повторно.
По данным опросника !-Р88, суммарный бал снизился до 1-7, индекс качества жизни составил 1-2 балла. Улучшились
показатели урофлоуметрии. Максимальная скорость мочеиспускания в среднем увеличилась до 14±1 мл/с. По данным УЗИ, объём остаточной мочи снизился до 30-50 мл. При сравнении объема предстательной железы до и после лечения изменений не наблюдалось
Необходимо отметить, что при анализе динамики артериального давления у пациентов с артериальной гипертен-зией отмечалось снижение цифр АД на 15-20 мм рт.ст., что способствовало нормализации показателей и не требовало применения дополнительных лекарственных средств.
Из нежелательных побочных действий Магурола у части пациентов (8,3%) отмечено головокружение и тахикардия на первые дозы препарата, которые самостоятельно прошли по мере дальнейшего лечения. Эти явления не потребовали отмены препарата.
Л И Т Е Р А Т У Р А
1. Пытель Ю.А. Медикаментозная терапия гиперплазии простаты // Пленум Всерос. общества урологов: тез.докл. г. Саратов, октябрь, 1994. - Саратов, 1994. - С. 5-19.
2. Савченко Н.Е. и др. Нехирургические методы лечения доброкачественной гиперплазии простаты. - Минск, 1998.
3. Faure C, Pimoule C. et al. // Life Science. - 1994. -Vol. 54 (21). - P. 1595-1605.
4. Fawzy A., Braun K, Lewis G.P. et al. - 1995. - J. Urol. - Vol. 154. - P. 105-109.
5. Gillenwater JY, Conn R.L., Chrysant S.G. et al. - J. Urol. - Vol. 154. - P. 110-115.
Поступила 13.01.2011 г.
Белорусская медицинская академия последипломного образования
Современный взгляд на проблему кандидоза и возможности флуконазола
По данным ВОЗ, микозами страдает от 1/5 до 1/3 населения Земли. 37,8% микозов вызываются дрожжеподобными (рода Candida) и плесневыми грибками. За последние 20 лет частота инфекци-онно-воспалительных заболеваний кан-дидозной этиологии возросла в 15 раз. К 25-летнему возрасту около половины женщин имеют хотя бы один эпизод кан-дидозного вульвовагинита, подтвержденный врачом, в перименопаузе 75% женщин имели в анамнезе данное заболевание (Ю.А. Тапаленко).
Грибы рода Candida, около 150 видов, находятся в окружающей среде и входят в состав микрофлоры здорового человека. В норме их можно обнаружить на коже человека, вокруг естественных отверстий, на кончиках пальцев, на слизистых оболочках, соприкасающихся с внешней средой. В клинической практике чаще встречается кандидоз, вызываемый дрожжеподобным грибком Candida albicans (80-95% случаев, как правило, при поражениях кожи, слизистых оболочек и гениталий).
Механизм, при котором грибы Candida начинают размножаться и вести себя агрессивно, что приводит к появлению симптомов заболевания, до конца не ясен. Выделяют экзогенные и эндогенные причины, вследствие которых нарушается динамическое равновесие между макро-и микроорганизмом, происходят патологические сдвиги в иммунитете.
Наиболее частые причины возникновения кандидоза:
Экзогенные: прием антибиотиков, метронидазола, гормонов, цитостатиков,
иммуносупрессоров, контрацептивных препаратов с повышенным количеством эстрогенов, длительные стрессы, физические и психические нагрузки, частые спринцевания, использование спермици-дов, травмирование слизистой оболочки влагалища во время полового акта, ношение синтетического белья.
Эндогенные: сахарный диабет, хронические интоксикации, алкоголизм, наркомания, нарушения питания, гипо-витаминозы, дефицит железа, гипо- и гипертиреоз, иммунодефицитные состояния, сопровождающися дисбактериозом заболевания желудочно-кишечного тракта, беременность.
Клинические проявления кандидоза зависят от вида включённых в патологический процесс слизистых оболочек. В терапевтической практике наиболее часто выделяют кожные поражения, кан-дидоз слизистой полости рта, урогени-тальный кандидоз.
Кожные поражения при кандидозе характеризуются появлением пузырьков, пустул, которые быстро вскрываются и
на их месте образуется эрозия. Имеют место очаги темно-красного цвета, блестящие, с влажной поверхностью, четкими границами и полоской отслаивающегося рогового слоя эпидермиса. Наблюдается появление межпальцевой кандидозной эрозии, чаще между III и IV IV и V пальцами кистей рук, реже стоп. Из субъективных ощущений отмечаются зуд, жжение, иногда болезненность в области поражения.
Кандидоз слизистой полости рта характеризуется поражением слизистой щек, языка, десен, углов рта. Процесс начинается с покраснения слизистой, затем появляются налеты белого цвета, сливающиеся, с образованием крупных пленок. Вначале пленки легко отделяются, затем становятся плотными. В углах рта образуются трещины с выраженной мацерацией, отмечается жжение и болезненность при приеме пищи.
Урогенитальный кандидоз может протекать в острой или хронической форме. Острая форма характеризуется покраснением слизистой, наличием пузырьков, точечных эрозий и наличием творожистых или хлопьевидных, сливкообразных выделений. Пораженная слизистая имеет склонность к кровоточивости и появлению трещин в области преддверия влагалища и промежности. Зуд характерен для кан-дидоза вульвы, больших и малых половых губ, усиливается во время менструации, полового контакта и при длительной ходьбе.
Для хронического урогенитального кандидоза характерны инфильтрация и трещины в области клитора, ануса, промежности и паховых складок. Кандидоз органов мочевыделения протекает в виде уретрита, цистита, пиелонефрита. Канди-дозный цистит характеризуется частым мочеиспусканием, болями в надлобковой области. При уретрите появляются слизисто-гнойные выделения белого или желтого цвета, преимущественно в утреннее время. Зуд и жжение усиливаются при мочеиспускании.
Жалобы (симптомы), наиболее часто предъявляемые пациентами с урогени-тальным кандидозом:
Симптомы кандидоза у женщин: покраснение и отек слизистых оболочек половых органов, жжение и зуд, усиливающиеся к вечеру, при переохлаждении, при несвоевременной гигиене, до или после менструации, обильные белые выделения творожистой консистенции, обладающие кислым запахом, боль и жжение при мочеиспускании, дискомфорт при половом контакте.
Симптомы кандидоза у мужчин: покраснение, зуд и болезненность в области
головки полового члена, отек крайней плоти, головки члена, белый творожистый налет на головке полового члена, боль при мочеиспускании, боль при половом акте.
Диагностика кандидоза. В основе диагноза лежит прежде всего клиническая картина заболевания. Вторым важным критерием диагноза является обнаружение элементов гриба: единичных почкующихся клеток, псевдомицелия или других морфологических структур. Между содержанием компонентов грибков в мазке и выраженностью симптомов нет прямой зависимости. Грибки Candida могут выявляться у здоровых людей, особенно часто в детском возрасте: на коже - в 5-20%, на слизистой оболочке полости рта - в 15-50% случаев, на слизистой оболочке влагалища - у 3-20% здоровых женщин и 14,5-80% беременных, в кале - у 3% взрослых и 50% детей, в моче - у 1-5% здоровых лиц. У 15-20% молодых женщин отмечается бессимптомное влагалищное кандиданосительство.
Всё вышесказанное подчёркивает важность клинической картины в диагностике кандидоза (зуд, жжение, налеты, отек слизистых, гиперемия и другие). Эти симптомы в последующем будут находить подтверждение в микробиологических тестах (культивирование in vitro, гистология и выявление специфических антигенов в реакции иммунофлюоресценции с моноклональными антителами против C. albicans, выявление специфических антител методом иммуноферментного анализа).
Лечение. Для лечения микозов назначают антимикотические препараты, применяемые для лечения заболеваний, вызванных патогенными, а также условно-патогенными грибами.
Классификация антимикотических препаратов в зависимости от химической структуры (Л.С. Страчунский, Ю.Б. Белоусов, С.Н. Козлов):
Полиены: нистатин, леворин, ната-мицин, амфотерицин В, амфотерицин В липосомальный;
Азолы: для системного применения (флуконазол, итраконазол, кетоконазол), для местного применения (клотримазол, бифоназол, эконазол, изоконазол, окси-коназол);
Аллиламины: для системного применения (тербинафин), для местного применения (нафтифин);
Препараты разных групп: для системного применения (гризеофульвин, калия йодид), для местного применения (амо-ролфин, циклопирокс).
Современным методом лечения кан-дидоза является применение системных противогрибковых средств, в ряде случаев - сочетание системного и местного лечения. Системные препараты не рекомендуется использовать при беременности и лактации. К препаратам выбора для лечения кандидоза предъявляется ряд требований (В.Н. Серов, В.Л. Тютюн-ник).
Препарат выбора должен:
- обладать высокой активностью по отношению к возбудителю (контроль над максимальным количеством патогенных грибов);
- иметь минимальную частоту формирования резистентности у возбудителей;
- обладать хорошей совместимостью с препаратами других фармакологических групп;
- не подавлять нормальную физиологическую флору влагалища (лактобак-терии, бифидумбактерии);
- быть удобным в применении и иметь относительно короткий курс лечения, что позволяет больным легко соблюдать предписанную врачом схему, а также быть:
- не только эффективным, но и максимально безопасным;
Всем этим требованиям, в том числе при проведении различных схем лечения и профилактики кандидоза, отвечает системный антимикотик флуконазол, относящийся к группе азолов для системного применения. Следует отметить, что первый из предложенных системных азолов - кетоконазол ввиду высокой токсичности в последнее время чаще используется местно. Для системного применения предназначены флуконазол и итраконазол.
Флуконазол наиболее активен в отношении большинства возбудителей кандидоза, лишь около 3-5% штаммов C. albicans резистентны к флуконазолу или имеют промежуточную чувствительность. После перорального приема флу-коназола более 90% препарата попадает в системный кровоток. Он отлично проникает в слюну, мокроту, мочу и другие тканевые жидкости. Выводится флукона-зол преимущественно с мочой в неизмененном виде. Период полувыведения при нормальной функции почек - 27-34 ч. Нарушение биосинтеза мембраны под действием флуконазола обусловливает фунгистатический эффект препарата, а в более высоких концентрациях - гибель клетки гриба.
Итраконазол, будучи высоко липо-фильным, распределяется преимущественно в органы и ткани с высоким содержанием жира: печень, почки, большой сальник. Способен накапливаться в тканях, которые особо предрасположены к грибковому поражению, таких как кожа (включая эпидермис), ногтевые пластинки, легочная ткань, гениталии, где его концентрации почти в 7 раз выше, чем в плазме. В воспалительных экссудатах уровни итраконазола в 3,5 раза превышают плазменные.
Флуконазол обладает высокой специфичностью по отношению к зависимым от цитохрома Р450 ферментам грибов. Он обладает исключительно благоприятным профилем безопасности, что позволяет увеличить дозы препарата и длительность лечения при хроническом рецидивирующем вагинальном кандидо-зе. Флуконазол хорошо переносится, побочные реакции встречаются в основном со стороны желудочно-кишечного тракта (боль в животе, тошнота, метеоризм), реже наблюдается головная боль, кожные высыпания.
- системный кандидоз, включая дис-семинированный кандидоз (в том числе хронический) и другие формы прогрессирующей кандидозной инфекции;
- кандидоз слизистых оболочек (оро-фарингеальный, эзофагеальный, неин-вазивные инфекции легких, кандидурия, поверхностный и хронический атрофи-ческий кандидоз полости рта, включая пациентов с иммунидефицитом);
- вагинальный кандидоз (острый и рецидивирующий).
Для профилактики кандидоза при проведении антибиотикотерапии доза Дифлокса составляет от 150 до 300 мг в сутки однократно, в зависимости от риска развития грибковой инфекции. Если указанный риск оценивается как высокий (длительная антибиотикотерапия: 7-10 дней и более), а также у лиц, имевших эпизоды кандидозной инфекции, целесообразно назначение повторной дозы препарата в конце курса антибиотикотерапии либо через 2 недели от его начала.
Обычно при первичном эпизоде острого вагинального кандидоза Дифлокс принимают однократно внутрь в дозе 150 мг. При хроническом рецидивирующем вагинальном кандидозе для снижения частоты рецидивов заболевания препарат применяют в дозе 150 мг один раз в месяц в первый день менструального цикла в течение 4-12 месяцев.
Дифлокс является препаратом выбора при кандидозной инфекции моче-выводящих путей. При урогенитальном кандидозе его назначают в дозе от 50 до 200 мг в сутки в течение 7-28 дней. При кандидозном эзофагите рекомендуется доза 400 мг с последующим снижением до 200 мг.
Дифлокс считается средством выбора в системной терапии кандидоза
полости рта. При орофарингеальном кандидозе взрослым его назначают в дозе 100 мг один раз в сутки в течение 7-14 дней. При атрофическом кандидозе полости рта предпочтительно назначать препарат в дозе 50 мг в сутки в течение 14 дней.
При кандидозе кожи эффективная доза Дифлокса колеблется от 50 до 100 мг в сутки в течение 14-28 дней. При кандидозе кожи стоп рекомендуется доза 150 мг в сутки в течение 14-28 дней.
1. Кандидоз является широко распространённым грибковым заболеванием, чаще всего свидетельствующим о наличии в организме первичного или вторичного иммунодефицитного состояния, дисгормонального нарушения и т.д. Параллельно с антимикотической терапией целесообразно проводить коррекцию сопутствующих состояний, ведущих к возникновению и развитию заболевания.
2. Выбор лекарственных средств для лечения кандидоза зависит от тяжести клинического течения заболевания, а также от эффективности и безопасности лекарственного препарата. Своевременное назначение противогрибкового препарата группы азолов (флуконазола) позволит повысить эффективность профилактики и лечения данной патологии и снизить частоту хронических, рецидивирующих форм.
3. Препарат флуконазола Дифлокс обладает доказанными клиническими возможностями в лечении различных форм канди-доза (И.Г. Шиманская, Е.А. Левончук).
Поступила 06.07.2011 г.
Тябут Т.Д., Буглова А.Е., Тябут Г.Д.
Белорусская медицинская академия последипломного образования Витебский государственный ордена Дружбы народов медицинский университет
Нестероидные противовоспалительные препараты: этодолак - старый препарат, новые возможности
Не найдется ни одной сферы медицинской деятельности, врачи которой не использовали бы для лечения боли, воспаления, лихорадки нестероидные противовоспалительные препараты (НПВП). Известные со времен Гиппократа эффекты отвара коры ивы - анальгетический, противовоспа-
лительный, жаропонижающий - сегодня реализуются при применении огромного количества лекарственных средств, относящихся к группе НПВП.
Уникальные неспецифические свойства препаратов данной группы являются причиной их широкого использования в клинической практике. Из года в год уве-
личивается количество НПВП. Постоянно ведется поиск новых препаратов с высокой эффективностью и безопасностью, хорошей переносимостью. Однако наряду с новыми препаратами существует большая группа хорошо известных лекарственных средств, которые ранее не присутствовали на белорусском фарма-
Читайте также:


