Дерматофития микоз гладкой кожи

Пятница, 24 Июнь 2016
Кому угрожает грибковая инфекция кожи и ногтей?
Можно ответить кратко - ВСЕМ ЖИТЕЛЯМ ЗЕМЛИ. Сейчас страдают грибковыми заболеваниями 20-30 процентов населения планеты.
К сожалению, в современном мире постоянно совершенствующих высоких технологий и невиданных информационных потоков значительная метаморфоза произошла не только с человеком, но и со всеми микроскопическими обитателями (микробиотой), в том числе и относящимися к царству грибов – микромицетов.
Статистический анализ заболеваемости дерматомикозами за последние десятилетия показал, что число таких больных во всем мире, в том числе и в Российской Федерации, ежегодно увеличивается. Распространенность этих заболеваний в популяции, по различным данным, приближается к 10%. Несмотря на существование многочисленных современных наружных и системных фармакологических средств, их терапевтическая эффективность остается достаточно низкой, поэтому проблема лечения дерматомикозов по – прежнему актуальна.
Возбудители грибковых заболеваний кожи и ногтей, микроскопические грибы – дерматомицеты, распространены по всему земному шару, они вызывают болезни у жителей всех широт и континентов, обнаруживаются на прогреваемых тропическим солнцем пляжах и в местах обитания людей в Антарктиде. У 70% людей, носящих носки и обувь, даже у здоровых, грибы можно выделить с кожи стоп. Дерматомицеты вызывают болезни у мужчин и женщин, у детей и взрослых, они опасны домоседам и путешественникам, пенсионерам и активно работающим людям.
Грибковое заболевание кожи и ногтей несет с собой снижение качества жизни, а значит: ограничение общения, снижение трудового потенциала человека, невозможность реализовать свои способности и знания в некоторых видах деятельности, постоянное ощущение собственной неполноценности. Смотрите сами! Человек, больной онихомикозом, не может работать в детских учреждениях, в пищевой промышленности. Ему нельзя посещать бассейн, спортивные залы, бани и сауны. Если грибы поразили ногти рук, он вынужден постоянно их прятать. Человек, страдающий микозами кожи и ногтей, опасен для окружающих. Он может передать возбудителя другому человеку при непосредственном контакте с ним и через предметы общего пользования.
Каковы же причины и условия заболевания микозами? Причина- возбудитель микоза, то есть микроскопический гриб. Он питается отмирающими клетками кожи. В некоторых случаях он проникает в более глубокие слои кожи и придатков, в том числе ногтей, и начинает разрушать живые ткани. Этому способствуют многочисленные условия, которые можно подразделить на внешние и внутренние.
Внутренние причины: нарушение общего и местного иммунитета. Болезни органов пищеварения, кровообращения, нарушение обмена веществ, хронические воспалительные заболевания способствуют снижению общего иммунитета.
Например, каждый третий больной сахарным диабетом страдает микозом кожи стоп и онихомикозом. Большое значение имеет состояние кровообращения ног. Варикозные расширения вен и тромбофлебиты сопровождаются снижением иммунитета в тканях ног. У пожилых людей нарушается кровообращение в конечностях – они более подвержены развитию онихомикоза стоп. Несомненный вред коже ног приносит неудобная тесная обувь, приводящая к временной или стойкой деформации стоп. Наконец, во многих случаях решающее значение в заболевании имеет пренебрежение правилами личной гигиены. Недостаточный уход за кожей ног или его полное отсутствие могут являться главной причиной онихомикоза.
Лечение грибковых инфекций, конечно, должно проводиться специалистом. Но существуют определенные принципы, которые не мешало бы знать и дилетанту. Казалось бы, что такое большое разнообразие грибковых заболеваний должно требовать совершенно различных подходов к терапии. Разумеется, принципы лечения микозов разнятся в зависимости от характера поражения. Нельзя одинаково подходить к проблеме поражения слизистых и ногтей, или волос и гладкой кожи. Тем не менее, современные противогрибковые препараты обладают высокой степенью универсальности, поскольку их действие основано на подавлении развития клеточной стенки грибка, а ее строение у грибков различных видов отличается не так уж сильно. Однако существуют и до сих пор широко применяются препараты, эффективные только против определенных видов грибков.. Разумеется, есть ситуации, когда без общего системного лечения эффекта достичь не удается. Это обычно связано с иммунодефицитом, обширными многоочаговыми поражениями. Тогда противогрибковые препараты назначают внутрь. Но в таких случаях, конечно, лечение должно проводиться под наблюдением врача - специалиста с контролем состояния печени и учетом всех возможных противопоказаний.
Очень важны при грибковых инфекциях вопросы ее профилактики и, прежде всего, личной.
- Не следует одевать чужую обувь, особенно на босую ногу.
- Надо пользоваться тапочками в местах с высокой вероятностью контакта с грибками (бани, бассейны и прочее).
- Следует ухаживать за кожей рук и ног, следя, чтобы на них не было трещин, что облегчает проникновение инфекции.
- Больным с повышенным потоотделением необходимо часто мыться, а если у них уже был ранее отрубевидный лишай, прежде чем загорать, нужно провести профилактическое лечение.
- Излеченным от грибков больным следует помнить, что у них имеется склонность к этим заболеваниям и во избежание рис риска повторного заражения им надл ежит продезинфицировать свою одежду или обувь, контактировавшую с пораженными участками кожи.
Подготовила Таранова Виктория Александровна

Введение. Микозы (грибковые заболевания) относят к заболеваниям инфекционной природы, формируя их большую часть. В настоящее время число микозов неуклонно растет в связи с расширением групп риска. Также их рост связан с изменением климата и увеличением ареала обитания паразитических организмов. К группам риска относят лиц с атопическими состояниями, реципиентов гемопоэтических стволовых клеток или органов, пациентов со злокачественными новообразованиями или иммунологическими заболеваниями, получающих иммуносупрессивное лечение; недоношенных новорожденных, пожилых людей и пациентов, перенесших сложные операции[8].
Ухудшение жизненных условий и местной экологической ситуации увеличивает число соматических заболеваний, которые предрасполагают к развитию микозов. Большое значение приобретают профессиональные факторы, оказывающие влияние на заболеваемость грибковой инфекцией. Гораздо чаще микозы встречаются у представителей промышленной и спортивной сферы. В данном случае к предрасполагающим факторам относят замкнутые производственные территории, общие раздевалки и душевые, помимо этого необходимость носить спецодежду (военную форму, тесную закрытую обувь, комбинезоны).
Эпидемиология. По оценкам, около миллиарда человек заражены грибковой инфекцией кожи, ногтей и волос. Из них у более 10 миллионов наблюдается слизистый кандидоз, а более 150 миллионов человек имеют серьезные грибковые заболевания, которые оказывают значительное влияние на их жизнь или даже смертельны. Однако степень тяжести варьируется от бессимптомных слизисто-кожных инфекций до потенциально опасных для жизни системных инфекций. Кроме того, смертность, связанная с грибковыми заболеваниями составляет более 1,6 млн. Аналогична смертности от туберкулеза и в 3 раза больше смертности от малярии. Социально-экономические, экологические характеристики и все большее число групп населения, подверженных риску, являются основными определяющими факторами изменения заболеваемости и распространенности грибковых заболеваний во всем мире. Пандемия ВИЧ / СПИДа, туберкулез, хроническая обструктивная болезнь легких, астма, рост заболеваемости раком являются основными факторами грибковых инфекций, как в развитых, так и в развивающихся странах по всему миру [6,4,3].
Возбудителями грибковой инфекции являются растительные паразиты, которых более 100 тыс. видов. Микозы можно классифицировать по течению на острые и хронические, а по глубине поражения кожи на поверхностные и глубокие. С медицинской точки зрения интерес представляют три вида - дерматофиты, дрожжеподобные и плесневые грибы. Поверхностные микозы поражают 20-25% населения. Дерматофиты являются преобладающей причиной, способной вызвать поверхностный микоз, и представлены 39 видами, которые объединены в 3 рода Trichophyton, Microsporum и Epidermophyton [13].
К наиболее распространенным дерматофитиям относят:
1. Tinea cruris, паховая дерматофития - инфекция, которая главным образом поражает паховые складки и окружающие участки кожи.
2. Tinea unguinum, дерматофития ногтей.
3. Tinea capitis et barbae, трихофития и микроспория волосистой части головы, области бороды и усов.
4. Tinea corporis, Tinea Faciei- дерматофития гладкой кожи тела и лица.
5. Tinea manuum- дерматофития кистей.
6. Tinea pedius, руброфития стоп - инфекция, поражающая стопы[9].
Дерматофиты представляют собой грибы, которые проникают в кератин иммунокомпетентных и иммуносупрессированных хозяев с помощью кератинолитических протеаз [11]. Эти грибы экспрессируют углевод-специфические адгезины, которые позволяют прикрепляться к эпителиальным клеткам, они же продуцируют множественные сериновые и металлоэндопротеазы, способные разрушать все типы белков внеклеточного матрикса (кератин, фибрин, эластин, коллаген и др.). Дерматофиты вызывают хроническое заболевание кожи, поскольку они быстро адаптируются и довольно медленно устраняются иммунным ответом хозяина. Основным местом пребывания грибов является кератин, там они размножаются, растут и питаются. Существуют дерматофиты, которые используют в качестве среды обитания кератосодержащие ткани человека, такие как роговой слой эпидермиса, волосы и ногти. Такие дерматофиты именуются антропофилами.
Дерматофиты могут появиться при контакте человека с конидиями, присутствующими в почве, на шерсти животных или на предметах (например, расческах, обуви или одежде) [12]. Внедрение гриба в кожу не обязательно приводит к развитию заболевания. Хоть дерматофиты и являются активными патогенами, при отсутствии поврежденной поверхности кожи, длительное время может быть бессимптомное носительство микозов. Проникновение дерматофитов в кожу зависит от множества факторов. В первую очередь, это количество патогенных грибов, их жизнеспособность в окружающей среде, наличие рецепторов, необходимых для прикрепления к кожным покровам. Во-вторых, это способность организма противостоять дерматофитам [1]. К факторам, способным обеспечить защиту организма от микотической инфекции, относят: барьерную функцию кожи, специфические факторы иммунитета. Иммунная система хозяина является первой линией защиты от патогенов. Пациенты, страдающие ослабленной иммунной системой, более восприимчивы к развитию серьезной грибковой инфекции, которая может перейти в тяжелое состояние с устойчивостью патогенных грибов к противогрибковым средствам[15]. Устранение патогенов сильно зависит от поведения фагоцитарных клеток иммунной системы, особенно макрофагов и нейтрофилов. Макрофаги необходимы для первых шагов эффективной противогрибковой защиты хозяев, а нейтрофилы необходимы для устранения инвазии грибов. Фагоциты могут разработать защитный механизм против грибов, разрушая их с помощью окислительных и неокислительных механизмов[10]. Противогрибковые факторы иммунитета устраняют патогены либо через фагоцитарные процессы, нацеленные на грибы, которые находятся внутри клетки, либо через секрецию микробицидных соединений, направленных на неперевариваемые грибковые элементы [5].
Проникая в кожу, гриб образует сплетение нитей мицелия, которое со временем внедряется в соседние участки кожи. В случае если скорость разрастания гриба выше скорости отшелушивания рогового слоя эпидермиса, тогда инфекционный процесс распространяется на новые участки кожи. И, напротив, если же скорость десквамации рогового слоя превышает скорость размножения гриба, тогда инфекция не распространится и гриб устранится с отмершими роговыми чешуйками, как следствие, произойдет так называемое самоизлечение.
Кроме рогового слоя эпидермиса, грибы также проникают в производные эпидермиса (волосы и ногти). Воспалительная реакция наблюдается в ответ на данную инвазию, в результате чего происходят различные патоморфологические изменения в очагах, пораженных инфекцией. Воспалительные реакции в таком случае классифицируются на острые, подострые и хронические. Диагноз подтверждается обнаружением элементов грибов при исследовании соскобов кожи и биоптата ткани. Для данного метода исследования используются различные гистологические красители.
Чтобы обнаружить дерматофиты в слое кожи, необходимо использовать GMS или PAS-окраску, так как клеточные стенки грибов трудно наблюдать в кератиновом слое с использованием H & E [7].
Гематоксилин и эозин (H & E) обычно используется для проявления морфологии ткани; в случае грибковых инфекций эта окраска помогает идентифицировать воспалительную реакцию, такую как многоядерные гигантские клетки, некротический материал, кровоизлияние и феномен Хепли-Сплендора (скопления эозонофилов вокруг патогенных организмов при грибковой инфекции). В редких случаях, при большом количестве грибов в очаге, их можно выявить с помощью окраски гематоксилин-эозином. Грибы при данной окраске имеют розовую цитоплазму, синие ядра, неокрашенную клеточную стенку.
Шик-Реакция, Pas-Реакция (периодическая кислотная реакция) позволяет выявить наличие полисахаридов, присутствующих в целлюлозе и хитине клеточной стенки дерматофитов. Исследуемая ткань обрабатывается реактивом Шиффа, а затем йодной кислотой. В случае положительной реакции стенка окрашивается в красно-фиолетовый цвет[16].
Также используется импрегнация по Гомори-Грокотт метинамином серебра (Grocott и Gomori methenamine silver [GMS]). При этом стенка грибковой клетки выявляется черной или темно-коричневой, а окружающая ткань обычно зеленой.
В случае если в инфильтрате грибов нет, используется иммунофлюоресцентный метод. При этом применяют меченную флюоресцином антисыворотку к определенным видам дерматофитий. Данный метод дает возможность обнаружить антигены гриба в волосе, а также в перифолликулярном инфильтрате [2].
К тому же, необходимо дифференцировать возможные грибковые структуры от окрашенных нормальных структур ткани человека, так как компоненты фоновой ткани могут быть окрашены вместе с грибковой клеточной стенкой [14]. В частности, при использовании GMS нормальные тканевые структуры, которые можно спутать с грибами, включают нейросекреторные гранулы и меланин, тогда как гифы требуют дифференциации от коллагеновых волокон, базальных мембран и других нитевидных структур, окрашенных серебром. Кроме того, нужно оценивать наличие или отсутствие внутренних структур, которые могут наблюдаться у грибов (ядра и цитоплазма), окрашиваемые H & E, но не GMS.
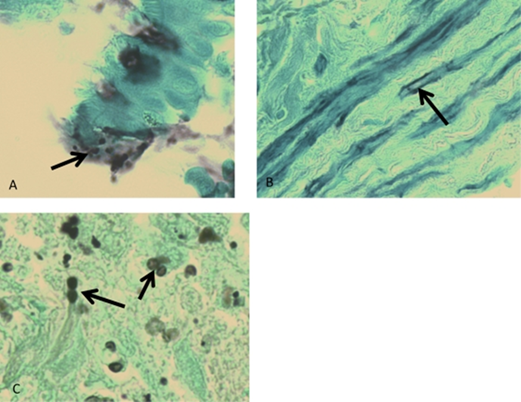
Рис.1.GMS: тканевые структуры, которые можно спутать с грибковыми.
А- нейросекреторные гранулы; B- коллагеновые волокна; C- В образцах с небольшим количеством организмов, гифы разрезанные поперечно, могут казаться дрожжами.
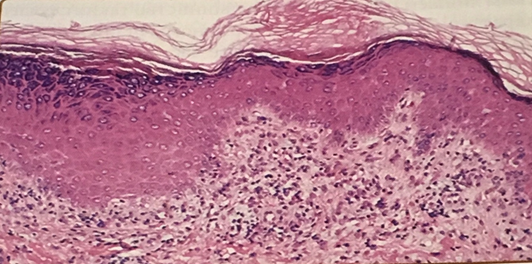
Гифы и конидии могут быть визуализированы и особенно заметны в волосяных фолликулах, роговом слое эпидермиса. Реакция хозяина на гриб очень изменчива. В кератиновом слое может быть слабый гиперкератоз с очаговым паракератозом.
При острых поражениях в эпидермисе проявляется отек шиповатого слоя (спонгиоз) и нейтрофильные микроабсцессы.
Наконец, в дерме обнаруживаются различные уровни периваскулярных лимфоцитов и плазматических клеток. Вокруг волосяных фолликулов может развиваться сильная воспалительная реакция, приобретающая гранулематозный характер (трихофитийная гранулёма Майокки). Центральная часть инфильтрата при этом подвергается некрозу и нагноению, а в периферической части могут присутствовать многоядерные гигантские клетки, содержащие фрагменты нитей и спор гриба. В редких случаях дерматофиты могут вторгаться в эпидермис и дерму, производя узловые повреждения, которые напоминают мицетомы.
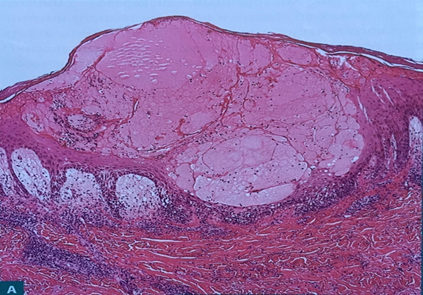
Таким образом, на примере дерматофитий показаны их основные отличия от других микозов. Эти особенности необходимо учитывать при проведении гистологических методов исследований для постановки правильного диагноза, а также для того, чтобы вовремя начать лечение и остановить дальнейшее распространение инфекции.
Аннотация научной статьи по клинической медицине, автор научной работы — Смирнова Ольга, Литвак Николай
В то время как ряд инфекций уходит на второй план и почти забывается, инфекционные заболевания, вызываемые грибами (микозы), только набирают силу. Почти каждый четвертый носитель поверхностных (кожных) форм этих болезней.
Похожие темы научных работ по клинической медицине , автор научной работы — Смирнова Ольга, Литвак Николай
While a number of infections are moving backstage and almost into oblivion, infectious diseases caused by fungi (mycoses) are just gaining momentum. Nearly one in four people is a carrier of superficial (cutaneous) mycosis.
В то время как ряд инфекций уходит на второй план и почти забывается, инфекционные заболевания, вызываемые грибами (микозы), только набирают силу. Почти каждый четвертый — носитель поверхностных (кожных) форм этих болезней.
Рост заболеваемости, который демонстрируется мировой и российской статистикой, во многом обусловлен ростом распространенности эндогенных факторов развития заболевания. К ним относят сахарный диабет, иммунодефицитные состояния, нарушения кровообращения в дистальных отделах нижних конечностей и плоскостопие. То же самое касается и онихомикозов. К их появлению достоверно предрасполагают заболевания сосудов (21%), ожирение (16%) и патология стопы (15%) [15, 16]. Причиной грибковых болезней кожи могут быть паразитические или условно-патогенные грибы. Практически все глубокие микозы имеют кожные проявления. Важнейшие возбудители данных заболеваний — дерматофиты, грибы родов Trichophyton, Microsporum и Epider-mophyton, способные усваивать кератин, большинство из них — облигатные паразиты [3]. Указанные три рода грибов включают 43 вида, из них можно выделить 5—6 наиболее активных патогенов. Сводное название для вызываемых ими патологий — дерматофитии. В отдельную группу выделяют керато-микозы, при которых поражения не выходят за роговой слой кожи и кутикулу волос. К ним относят разноцветный лишай и себорейный дерматит (возбудитель — Malassezia furfur), белую пьедру и черную пьедру.
В последние годы растет роль условно-патогенных грибов, или комменсалов, например Candida spp. — оппортунистических патогенов, проявляющих себя под действием локальных или системных условий [5]. Кожный кандидоз — преимущественно болезнь старых или ослабленных болезнью людей. Однако известны случаи передачи инфекции, в т. ч. внутригоспитально [6].
микозы стоп, лечение, итраконазол, Ирунин
Keywords: tinea pedis, treatment, itraconazole, lrunine
While a number of infections are moving backstage and almost into oblivion, infectious diseases caused by fungi (mycoses) are just gaining momentum. Nearly one in four people is a carrier of superficial (cutaneous) mycosis.
Плесневые грибы вызывают вторичные поражения ногтей. Их кератиназная и протеиназная активность слаба, поэтому они поражают людей, уже страдающих онихопатиями разного характера. Наиболее часто возбудителями плесне-
♦ Дерматофитии — наиболее распространенные кожные заболевания [10].
♦ Trichophyton rubrum вызывает 65-75% всех дерматомикозов [11].
♦ Микозы стоп выявляются у 22,3% пациентов семейных врачей [13].
♦ В 2010 г. в России было зарегистрировано 220,6 тыс. новых случаев заболеваний микозами стоп, 58,1% из них сопровождались онихомикозом [14].
вых поражений кожи и ногтей становятся Scopulariopsis brevicaulis, Pyreno-chaeta unguis-hominis, Aspergillus spp., Fusarium spp., Alternaria spp., Clado-sporium spp. и др. [4].
Сегодня в России используется классификация НД. Шеклакова 1976 г.:
1) кератомикозы (разноцветный лишай, пьедра, черепитчатый микоз),
2) дерматомикозы (эпидермофития, микоз, обусловленный красным трихо-фитоном; трихофития, микроспория, фавус),
3) кандидоз (поверхностный кандидоз кожи и слизистых оболочек и др.),
4) глубокие микозы (кокцидиоз, крип-тококкоз и др.),
5) псевдомикозы (нокардиоз, эритразма и др.).
Включение сюда псевдомикозов - скорее дань традиции [1]. Многие считают более удобной классификацию по локализации поражения, принятую во многих странах и соответствующую МКБ-10 (табл. 1). Она более удобна в клинике, но не отражает этиологию заболевания.
• КЛИНИКА МИКОЗА СТОП
Выделяют 4 основные клинические формы микоза стоп.
+ Интертригинозная форма наиболее распространена. Для нее характерны мацерация, покраснение, шелушение и трещины кожи между пальцами ног. Больной предъявляет жалобы на жжение и зуд. Поражение может распространяться на подошву, часто присоединяется бактериальная инфекция.
+ Дисгидротическая форма похожа на экзему стоп. Появляются зудящие везикулезные высыпания, которые имеют тенденцию к слиянию. Со временем они вскрываются с образованием эрозий. Осложнениями могут быть
таблица^! Классификация дерматофитий по МКБ-10 [9]
Код Нозология Синоним
В35 Дерматофития Tinea
В35.0 Микоз головы и бороды Tinea capitis et barbae, трихофития и микроспория волосистой части головы, бороды и усов
В35.1 Микоз ногтей Tinea unguium, дерматофитный онихомикоз
В35.2 Микоз кистей Tinea manuum, руброфития ладоней
В35.3 Микоз стоп Tinea pedis, эпидермофития и руброфития стоп (подошвы и межпальцевых складок)
В35.4 Микоз туловища Tinea corporis s. circinata s. cutis glabrae, дерматофития гладкой кожи (в т. ч. лица, тыла кистей и стоп)
В35.5 Черепитчатый микоз Tinea imbricata, токело
В35.6 Микоз паховый Tinea crurus, паховая эпидермофития и руброфития
В35.8 Другие дерматофитии Включает глубокие варианты дерматофитий
В35.9 Дерматофития неуточненная Дерматофития без указания локализации/этиологии
присоединение бактериальной инфекции, лимфаденит, лимфангит и симптомы общей интоксикации. Возможна сенсибилизация к грибам и развитие микотической экземы, что может приводить к высыпаниям на других участках кожного покрова. + При стертой форме больные часто не предъявляют жалоб. Отмечается му-ковидное шелушение и микротрещины в промежутках между первым и вторым или четвертым и пятым пальцами. Микоз стоп часто сопровождается они-хомикозом пальцев ног, микозом кистей и крупных складок кожи [17]. Они-хомикоз возникает примерно в трети случаев микоза стоп, но только в 50% он обусловлен дерматофитами [20].
• ДИАГНОСТИКА МИКОЗОВ СТОП
Алгоритм обследования, предлагаемый в российских клинических рекомендациях, предполагает проведение микроскопического исследования патологического материала (соскобов с ногтей, чешуек с очагов на гладкой коже) до и после лечения.
Многие болезни ногтей похожи на грибковые поражения, но около 45% тестов на микозы оказываются отрицательными. 91% точных положительных диагнозов дает микроскопия. Культу-ральное исследование может помочь уточнить сочетание различных форм грибов и повлиять на подбор терапии. При назначении антимикотиков системного действия необходимо биохимическое исследование функции пече-
ни (кровь на билирубин, АСТ, АЛТ, ГГТ, щелочную фосфатазу) [18, 29].
• НАРУЖНОЕ ЛЕЧЕНИЕ МИКОЗОВ СТОП
По данным IMS Health, объем рынка противогрибковых препаратов для местного применения в дерматологии по
рисунок^1 Динамика продаж противогрибковых препаратов для системного применения в дерматологии в стоимостном выражении
рисунок!2 Динамика продаж противогрибковых препаратов для системного применения в дерматологии в натуральном выражении
итогам 2014 г. составил 6,7 млрд руб. в ценах закупки аптек, или 23,8 млн упаковок [36].
Топическое лечение микозов стоп показано при изолированном поражении и на начальных стадиях инфекции. Важнейшие группы препаратов — азо-лы и аллиламины. Азолы дают фунгис-татический эффект, заключающийся в нарушении целостности мембраны клеток грибов. Они действуют на синтез эргостерола, ее важного компонента, ингибируя цитохром P450-зависимые ферменты. Аллиламины — фунгицид-ные препараты, блокирующие синтез эргостерола на ранних стадиях путем ингибирования фермента скваленэпок-сидазы.
Согласно трем системным обзорам с метаанализом, азолы и аллиламины существенно эффективнее, чем плацебо в лечении микозов стоп [23—25]. Было отмечено, что эффективность азолов увеличивалась с появлением новых препаратов.
Два обзора показали, что аллиламины эффективнее азолов [23, 24]. Другой обзор не обнаружил разницы в действенности этих групп, но в нем было отмечено, что эффект аллиламинов более устойчив [25].
Все топические антимикотики хорошо переносились, их профиль безопасности статистически не отличался от такового плацебо.
Лечение аллиламинами более дорогое. В этом свете азолы, возможно, могут рекомендоваться как более фармакоэ-кономически эффективный вариант.
рисунок Долевое соотношение объемов продаж препаратов итраконазола по итогам 2014 г.
Ирунин Орунгал Орунгамин Румикоз Итразол Другие
1 4К I 17 -1 20 ^-i 17 П руб. -1 7 □ уп. I 7 ;—i 4
10 20 30 40 50 Источник: IMS Health
Однако специальные исследования этого вопроса не проводились [26].
Исследование показывает, что местное противогрибковое лечение не дает эффекта у трети пациентов с микозом стоп. Указывается, что отсутствие успеха в этих случаях во многом связано с плохим ком-плаенсом [27]. Соответственно, препараты, которые проще применять, имеют определенное преимущество. В случае гиперкератоза лечение антимикотиками следует предварять курсом кератолитической терапии, например 10—30% салициловой мази [34].
• СИСТЕМНОЕ ЛЕЧЕНИЕ МИКОЗОВ СТОП
По данным IMS Health, объем рынка противогрибковых препаратов для системного применения в дерматологии по итогам 2014 г. составил 452,1 млн руб. в ценах закупки аптек, или 1,1 млн упаковок (рис. 1,2) [37].
Системное назначение антимикотиков показано пациентам с хроническими инфекциями, не поддающимися топическому лечению, распространенными микозами, поражением ногтей и обширными гиперкератозами. Дополнительными показаниями могут быть выраженные воспалительные реакции и болезни периферических сосудов. Основные показания для системного лечения микозов стоп: ф Поражение ногтей. + Грибковые поражения более одного участка тела.
РШШиим|ИоП1Н5 1 45
4 Микозы стоп с обширным вовлечением пятки, подошвенной или тыльной поверхности стопы.
Повторяющаяся уртикар-ная сыпь, причиняющая неудобство.
+ Рецидивы после местной терапии, способные оправдать риски системной терапии [35].
Ирунин - противогрибковый препарат широкого спектра действия
Повсеместная распространенность различных микозов делает актуальным поиск эффективных и безопасных средств терапии. К ним относят производное триазо-ла — итраконазол, ингибирующий синтез эргостерола клеточной мембраны грибов и оказывающий фунгицидное действие [1]. Например, российский препарат Ирунин выпускается в форме капсул 100 мг №6, 10, 14 и отличается рядом преимуществ:
♦ обеспечивает поддержание терапевтических концентраций в коже в течение 2—4 нед. после 4-недельного курса лечения [2, 3],
♦ обнаруживается в кератине ногтей через 1 нед. после начала применения и сохраняется в течение 6 мес. после 3-месячного курса терапии [2, 3],
♦ обладает высокой эффективностью, доказанной в многоцентровом клиническом исследовании [2],
♦ может быть рекомендован для широкого использования в практике лечения у пациентов при онихомикозах с неуточ-ненной этиологией заболевания [2].
Ирунин применяется в терапии дерматомикозов, грибкового кератита, онихомикозов, вызванных дерматофитами и/или дрожжами и плесневыми грибами различных системных микозов и многих других грибковых поражений [3]. Терапевтическая эффективность препарата Ирунин в лечении дерматомикозов и онихомикозов доказана по результатам
проведенных исследований. При этом наиболее эффективно использование препарата при лечении грибкового поражения ногтевой пластины, т. к. он обладает способностью на длительный период аккумулироваться в керати-новых тканях (до 6 мес.) [2]. Лечение проводится в виде 2—3 курсов пульс-терапии, каждый из которых заключается в применении итраконазола по 200 мг 2 раза в сутки в течение 7 дней. В ряде случаев может быть назначено непрерывное лечение. При проведении терапии дерматомикозов рекомендуется принимать препарат Ирунин по 200 мг/сут в течение 7 дней. В случае поражения кожи кистей и стоп необходимо проводить дополнительное лечение: ЛС назначается в дозировке 100 мг для приема 1 раз в сутки в течение 15 дней [3].
1. Muhannad Al Hasan, S Matthew Fitzgerald, Mahnaz Saoudian, Guha Krishnaswamy, Dermatology for the practicing allergist: Tinea pedis and its complications, Clin Mol Allergy, 2004, 2: 5.
2. Файзуллина Е.В., Силина Л.В., Файзуллин В.А. Эффективность терапии онихомикоза Ирунином (по результатам многоцентрового исследования 2010 и 2011 гг.). Фармакотерапия в дерматовенерологии, 2012, 2: 64-69.
3. Инструкция по медицинскому применению препарата Ирунин.
является неоспоримым лидером рынка ЛС на основе итраконазола (рис. 3). Только появившись, он оттеснил оригинальный препарат Орунгал на вторую строчку в рейтинге продаж и с тех пор не только занимает наибольшую долю в данном сегменте, но и увеличивает ее. По итогам 2014 г. продажи препарата Ирунин в натуральном выражении составили почти половину объема реализации всех итраконазолов (48%, 627 тыс. упаковок). В стоимостном рей-
тинге Ирунин также находится на первом месте по объему продаж с долей 41% (278 млн руб. в ценах закупки аптек). Препарат выпускается в виде капсул с содержанием итраконазола 100 мг по 6, 10 и 14 штук в упаковке. Широкая популярность Ирунина на рынке обусловлена оптимальным сочетанием цены и качества препарата. По сравнению с большинством других ЛС аналогичного состава препарат отличается низкой стоимостью, что делает
его более доступным для пациентов. Средневзвешенная цена за одну упаковку Ирунина в 2014 г. составила 378 руб. в ценах закупки аптек, в то время как средняя стоимость всех препаратов итраконазола находилась на уровне 847 руб.
На рынке системных препаратов для лечения дерматомикозов и онихомико-зов Ирунин зарекомендовал себя как одно из самых эффективных ЛС.
1. Родионов А.Н. Грибковые заболевания кожи. Руководство для врачей, 2-е издание, 2000, Питер.
2. WHO, 2005. Epidemiology and management of common skin diseases in children in developing countries. World Health Organization, Geneva.
3. Ay R. Ecology and epidemiology of dermatophyte infections. J Am Acad Dermatol, 1994, 31: 21-25.
4. Курбатова И.В., Плахотная Г.А. Грибковые инфекции кожи. Лечащий врач, 2009, 5.
5. Степанова Ж.В. Микозы гладкой кожи. Лечащий врач, 2002, 12.
6. Burie JP, Odds FC, Lee W et al. Outbreak of systemic Candida albicans in an intensive care unit caused by cross infection. Br Med J, 1985, 290: 746-748.
7. Male O. The significance of mycology in medicine. In: Hawksworth DL (ed.), Frontiers in Mycology. Wallingford: CAB International, 1990: 131-56. 2 Macura AB. Dermatophyte infections. Int J Dermatol, 1993, 32: 313-323.
8. Farah CS, Ashman RB, Challacombe SJ. Oral candidosis. Clin Dermatol, 2000, 18: 553-62.
9. Сергеев А.Ю., Сергеев Ю.В. Дерматофитии. Русский медицинский журнал, 2003, 15: 845-891.
10. Сергеев А.Ю., Иванов О.Л., Сергеев Ю.В., Вахлаков А.Н., Седова Т.Н., Дудник В.С. Исследование современной эпидемиологии онихомикоза. Вестник дерматологии и венерологии, 2002, 3: 31-35.
11. Халдин А.А., Сергеев В.Ю., Изюмова И.М. Современные представления о паховых дерматофитиях: этиология, эпидемиология, клиника и эффективная терапия. Рос. журн. кож. и вен. бол., 2005, 5: 43-48.
12. Blanka Havlickova, Viktor A. Czaika, Markus Friedrich, Epidemiological trends in skin mycoses worldwide, Mycoses, 2008, 51: 2-15.
15. Руковишникова В.М. Микозы стоп. М., 1999: 317.
17. Котрехова Л.П. Этиология, патогенез, клинические формы микоза стоп и основные методы его лечения. РМЖ, 2010, 18, 12: 770.
18. Российское общество деоматовенерологов. Дерматовенерология. Клинические рекомендации. Четвертое издание переработанное и дополненное. М.: ДЭКС-ПРЕСС, 2010.
19. Baddour LM. Cellulitis syndromes: an update. Int J Antimicrob Agents.,
2000, 14: 113-116. doi: 10.1016/S0924-8579(99)00169-7.
20. Rodgers P, Bassler M. Treating onychomycosis. Am Fam Physician.,
21. Fitzpatrick TB, Johnson RA, Wolff K, Suurmond D. Fungal Infections of the Skin and Hair. In: Cooke Darlene, Englis Mariapaz Ramos, Morriss John
M, editor. Color Atlas and Synopsis of Clinical Dermatology Common and Serious Diseases. 4. McGraw Hill Medical Publishing Division, 2001: 684-707.
22. Ward GW, Jr, Karlsson G, Rose G, Platts-Mills TA. Trichophyton asthma: sensitisation of bronchi and upper airways to dermatophyte antigen. Lancet. 1989;1:859-862. doi: 10.1016/S0140-6736(89)92863-8.
23. Crawford F, Hollis S. Topical treatments for fungal infections of the skin and nails of the foot. Cochrane Database Syst Rev 2007; 3:1-157. 9 Hainer BL. Dermatophyte infections. Am Fam Physician, 2003, 67: 101-8. 10.
24. Hart R, Bell-Syer SE, Crawford F et al. Systematic review of topical treatments for fungal infections of the skin and nails of the feet, BMJ, 1999, 319: 79-82.
25. Rotta I, Sanchez A, Gonc alves PR, Otuki MF and Correr CJ. Efficacy and safety of topical antifungals in the treatment of dermatomycosis: a systematic review, British Journal of Dermatology, 2012, 166: 927-93.
26. Williams H. Fungal infections of skin and nails of feet. Pragmatic clinical trial is now needed. BMJ, 1999, 319: 1070-1B.
27. Bell-Syer SE, Hart R, Crawford F, Torgerson DJ, Young P, Tyrrell W, Williams H, Russell I. A systematic review of oral treatments for fungal infections of the skin of the feet. J Dermatolog Treat., 2001, 12: 69-74. Doi: 10.1080/09546630131708533.
28. Leidich SD, Isham N, Leitner I, Ryder NS, Ghannoum M A. Primary resistance to terbinafine in a clinical isolate of the dermatophyte Trichophyton rubrum (abstract). 41 st Interscience Conference on Antimicrob Agents and Chemother, Chicago, American Society for Microbiology, Washington DC, 2001.
29. Public Health England, Fungal skin and nail infections: diagnosis and laboratory investigation guide for primary care. Updated:18 September 2014.
30. Moossavi M, Bagheri B, Scher RK, Systemic antifungal therapy, Dermatol Clin., 2001, 19(1): 35-52.
31. Salo H1, Pekurinen M. Cost effectiveness of oral terbinafine (Lamisil) compared with oral fluconazole (Diflucan) in the treatment of patients with toenail onychomycosis., Pharmacoeconomics, 2002, 20(5): 319-24.
32. Bell-Syer SE1, Khan SM, Torgerson DJ. Cochrane Database Syst Rev. Oral treatments for fungal infections of the skin of the foot., 2012 Oct 17;10:CD003584. doi: 10.1002/14651858.CD003584.pub2.
33. Muhannad Al Hasan, S Matthew Fitzgerald, Mahnaz Saoudian, Guha Krishnaswamy, Dermatology for the practicing allergist: Tinea pedis and its complications. Clin Mol Allergy, 2004, 2: 5.
34. Наружная терапия микозов стоп. Пособие для врачей. Под редакцией Сергеева Ю.В. М.: Национальная академия микологии. 2005: 20.
35. David Ellis, Systemic antifungal agents for cutaneus fungal infections, Australian Prescriber, First published online July 1996.
36. По данным IMS Health, учитывались объемы продаж препаратов ATC-группы D01A [Противогрибковые препараты для местного применения].
37. По данным IMS Health, учитывались объемы продаж препаратов ATC-группы D01B [Противогрибковые препараты для системного применения].
Читайте также:


