Бронхолегочный аспергиллез симптомы у детей

Эта публикация переработана автором оригинальной статьи, чтобы пояснить пациентам, что же такое аспергиллезная инфекция легких. Использован собственный опыт ведения более 100 пациентов с аспергиллезом в условиях стационара НИИ пульмонологии.
В этой статье не будут представлены тяжелые формы аспергиллезной инфекции, которая встречается у пациентов с иммунодефицитом или после трансплантации органов. Мы затронем аллергические, не инвазивные формы аспергиллёзной инфекции – это АБЛА, бронхиальную астму с гиперчувствительностью к аспергиллам.
Аспергиллы – это плесневые грибы, свободно проживающие рядом с нами. Они необходимая часть биосферы. Плесневые грибы распространены повсеместно. И неизбежно при вдыхании воздуха человек может контактировать со спорами грибов. Не все из них могут нанести вред человеку. Плесневые грибы Aspergillus в основном населяют верхний слой почвы, где есть перегной. Так же они встречаются в домах людей — старый пол, обои, протекающие краны в ванной, теплицы и т.п. Но не все люди даже при контакте с грибами могут заболеть. Для неблагоприятного развития ситуации, прежде всего у человека, должен быть иммунологический дефект — снижена защита или имеется аллергическая реакция на плесневые грибы (например, при длительном контакте с плесенью). И количество плесневых спор попавших в дыхательные пути человека должно быть значительным.
Как развивается АБЛА?
Впервые аллергический бронхолегочный аспергиллез (АБЛА) был описан в 1952 г. Термин АБЛА стал широко известен среди пульмонологов и аллергологов. Это заболевание не всегда четко диагностируется или пропускается вовсе. В эпоху отсутствия современной иммунологии, КТ диагностики легких этот факт был объясним. По моим наблюдениям невысокая диагностика АБЛА связана с тем, что заболевание считалось редко встречаемым. При этом бронхолёгочный аспергиллез включает в себя ряд схожих симптомов и проявлений, характерных для других болезней.
АБЛА возникает при колонизации плесневыми грибами аспергиллами (A. fumigatus) дыхательных путей с обязательной комбинированной аллергической реакцией организма. Это не просто аллергическая реакция, которая выражается в аллергическом насморке, чихании или даже атопической астме. Это сложный воспалительный процесс, приводящий к мощному выбросу медиаторов воспаления, эозинофильному воспалению и повреждению тканей легкого.
Колонизация гриба становится возможной из-за повреждения стенок бронха, снижению иммунной защиты. Это позволяет плесневому грибу активно размножаться. При прорастании грибов, по аналогии с обычными грибами в лесу, из спор образуются т.н. гифы (или если угодно аналог грибницы). Прорастая, гифы разрушают стенки бронхов, защитные и эвакуаторные способности бронхов резко снижаются, нарушается отхаркивание мокроты, создаются условия для размножения грибов. Все процессы вместе еще больше снижают защитные возможности иммунитета пациента. В норме макрофагам человека удается быстро справиться и удалить из организма споры грибов.
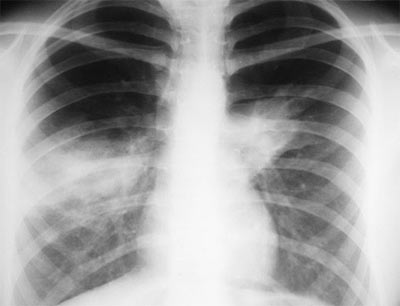
На фото рентгенография легких у пациента с АБЛА.
Сочетание бронхиальной астмы (синдром бронхиальной обструкции) плюс выявление специфических антител к грибам рода аспергиллюс, с большой достоверностью указывают на наличие у пациента АБЛА. Проведение накожных аллерго-проб к плесневым грибам Aspergillus помогает подтвердить диагноз.
Можно выделить несколько ситуаций у пациента, требующих исключения диагноза АБЛА:
- Устойчивая к лечению бронхиальная астма или тяжелая гормонозависимая БА.;
- Эозинофильные инфильтраты в легких;
- Сочетание бронхиальной астмы с инфильтратами в легких и/или с бронхоэктазами.
Бронхиальная астма с гиперчувствительностью к аспергиллам
Бронхиальная астма с гиперчувствительностью к аспергиллам (БА)- это обычная бронхиальная астма, которая обостряется при контакте с аллергенами – плесневыми грибами. При этом у пациента отсутствуют легочные эозинофильные инфильтраты, отсутствует лихорадка, высокие значения эозинофилов и антител.
Для лечения грибковой БА мы используем стандарты по лечению бронхиальной астмы, которые освещены отдельно на нашем сайте. Противогрибковой терапии не применяют.
Можно ли вылечить аспергиллез?
Да, своевременно поставленный диагноз и назначенное лечение всегда дает положительный результат.
Комбинации современных противогрибковых средств, ингаляционно или системно, позволяют эффективно сражаться с грибковой инфекцией в легких. Грамотно подобранная терапия противовоспалительными средствами, позволить контролировать обструктивный синдром у пациентов с АБЛА.
| Аспергиллез – заболевание, вызываемое плесневыми грибами рода Aspergillus, поражающее преимущественно органы дыхания – легкие и околоносовые пазухи, а также, в некоторых случаях, и другие органы – кожу, почки, головной мозг, органы зрения. Его считают второй по частоте после кандидомикоза микотической инфекцией [8]. |
| В общем, в большинстве случаев диагноз различных форм аспергиллеза остается предположительным по совокупности признаков. Иногда приходится назначать лечение, особенно тяжелым больным с иммунологическими нарушениями, не обладая убедительными доказательствами в пользу аспергиллеза [7]. |
Лечение. Прежде всего, следует заметить, что большинство плесневых грибов, в том числе и Aspergillus, нечувствительны к флуконазолу.
При бессимптомной аспергилломе показано наблюдение. При развитии или высоком риске осложнений (повторное кровохарканье, легочное кровотечение, инвазивный рост) показано хирургическое удаление аспергилломы.
Однако нужно учесть, что в ряде случаев аспергилломы редуцируются и исчезают без оперативного лечения. В то же время, нередки осложнения и рецидивы после операции.
Для терапии инвазивного аспергиллеза легких (а также аспергилломы), в частности, с целью предоперационной подготовки, в случаях множественных аспергиллом, препаратом выбора является амфотерицин В в дозе 1,0-1,5 мг/кг/сутки внутривенно до стабилизации процесса. Средняя курсовая доза препарата составляет 1,5-2,0 г. Затем назначают итраконазол в дозе 400 мг/сутки на протяжении 2-6 мес [8].
У больных с менее выраженной иммуносупрессией возможна терапия с использованием только итраконазола: по 600 мг/сутки в течение 4 дней, затем по 400 мг/сутки 2-6 мес.
Амфотерицин В обладает рядом серьезных побочных эффектов: часто вызывает озноб и лихорадку, нефротоксичен, гастротоксичен, вызывает появление высыпаний на коже, нарушение ритма сердца и так далее. К тому же эффект препарата при инвазивных формах аспергиллеза не очень высок и составляет 10-40%. Итраконазол лучше переносится, но эффективность тоже невелика.
В последние годы на отечественном фармацевтическом рынке появился новый препарат из группы триазолов: вориконазол, обладающий широким антимикотическим действием, демонстрирующий большую клиническую эффективность по сравнению с итраконазолом и амфотерицином и меньшую токсичность, чем амфотерицин.
Препарат вводится в дозе 6 мг/кг два раза в первые сутки, затем – 4 мг/кг два раза в день на протяжении 7 дней (до 4 нед), а в дальнейшем – перорально по 200 мг два раза в сутки на срок от 4 до 24 нед.
Иная тактика используется для лечения аллергического бронхолегочного аспергиллеза. Купирование и профилактика бронхиальной обструкции, а также эозинофильных инфильтратов проводится с помощью системных кортикостероидов в дозе 0,5 мг/кг/сутки внутрь с последующим снижением до поддерживающей дозы (5-10 мг/сутки) на протяжении 3-6 мес.
Применение итраконазола по 200-400 мг/сутки на период от 1 до 6 мес после купирования синдрома бронхиальной обструкции способно снизить дозу и продолжительность приема кортикостероидов.
Возможно также лечение с использованием амфоглюкамина (амфотерицин В + метилглукамин), кетоконазола, флуцитозина, десенсибилизация аспергиллезными экстрактами [4].
Недавно для лечения инвазивных микозов разрешено использование нового эхинокандина – капсофунгина, выпускаемого во флаконах по 50 мг препарата, который разводится в 0,9% растворе хлорида натрия. В первый день вводится 70 мг один раз в сутки, потом 50 мг один раз в день внутривенно. Препарат может вызывать побочные действия (лихорадка, флебиты, головная боль, тошнота, высыпания на коже, повышение активности печеночных ферментов, иногда анафилаксия), но переносится лучше, чем амфотерицин В. Изучается возможность применения других эхинокандинов: микафунгина, анидулазофунгина [5].
| Бронхолегочный аспергиллез – не особо редкое, но трудно диагностируемое, в силу ряда причин, заболевание, которое часто (главным образом в случае инвазивного процесса), представляет непосредственную угрозу жизни пациента. Назначение адекватной антимикотической терапии позволяет в ряде случаев спасти жизнь больного. |
Выявление микотического компонента в этиологии тяжелой бронхиальной астмы, экзогенного аллергического альвеолита может служить основой для проведения элиминационных мероприятий.
Лечение аллергического бронхолегочного аспергиллеза проводится с использованием кортикостероидов и других противоастматических средств [6]. Однако использование антифунгальной терапии может значительно улучшить прогноз таких больных, хотя ее назначение в острый период, на фоне симптомов тяжелой астмы способно ухудшить течение процесса.
Роль аспергиллов в развитии различных бронхолегочных заболеваний требует дальнейшего изучения.
Victor E. Ortega
, MD, PhD, Center for Genomics and Personalized Medicine Research, Wake Forest School of Medicine;
, MD, Wake Forest School of Medicine
Last full review/revision March 2017 by Victor E. Ortega, MD, PhD; Emily J. Pennington, MD


АБЛА развивается в том случае, если дыхательные пути пациента с бронхиальной астмой или муковисцидозом колонизирует Aspergillus (грибы находятся в почве).
Патофизиология
По неясным причинам колонизация у этих пациентов вызывает выработку антител (IgE и IgG) и реакции клеточного иммуни-тета (реакции гиперчувствительности I, III и IV типа) на антигены Aspergillus, что приводит к частым, повторным обострениям бронхиальной астмы. Со временем, иммунные реакции, в сочетании с прямым токсическим действием гриба, приводят к повреждению дыхательных путей с развитием дилатации и, в конечном счете, бронхоэктазов и фиброза. Гистологически заболевание характеризуется обтурацией дыхательных путей слизью, эозинофильной пневмонией, инфильтрацией альвеолярных перегородок плазматическими и мононуклеарными клетками и увеличением количества бронхиолярных слизистых желез и кубических клеток.
В редких случаях другие грибы, такие как Penicillium, Candida, Curvularia, Helminthosporium и Drechslera, приводят к развитию идентичного синдрома, который носит название аллергический бронхопульмональный микоз; при этом бронхиальная астма или муковисцидоз отсутствуют.
Aspergillus находится в просвете дыхательных путей, но инвазии не происходит. Таким образом, АБПА нужно дифференцировать с инвазивным аспергиллезом, который встречается у пациентов с ослабленным иммунитетом; аспергилломами, которые представляют собой скопления Aspergillus у пациентов с кавернами или кистами легких; с редкой аспергиллезной Aspergillus пневмонией, которая встречается у больных, длительно получающих низкие дозы преднизолона (например, больные с ХОБЛ). Несмотря на явные различия, наблюдались совпадающие синдромы.
Клинические проявления
Симптомы аналогичны таковым при обострении бронхиальной астме или легочного муковисцидоза; также наблюдается кашель с мокротой грязно-зеленого или коричневого цвета, иногда – кровохарканье. Лихорадка, головная боль и анорексия – частые системные симптомы тяжелого заболевания. Симптомы – это проявления обструкции дыхательных путей, специфичными являются хрипы и удлинение выдоха, которые наблюдаются и при обострении бронхиальной астмы.
Диагностика
Бронхиальная астма в анамнезе
Рентген грудной клетки или КТ с высоким разрешением
Инъекционная кожная проба сантигенами Aspergillus
AspergillusПреципитины Aspergillus в крови
Положительный посев мокроты на наличие видов Aspergillus (или, реже, других грибков)

Заболевание следует заподозрить у пациентов с бронхиальной астмой при частых обострениях, наличии мигрирующих или неразрешающихся инфильтратов по данным рентгенографии органов грудной клетки (за счет ателектаза, обусловленного наличием слизистой пробки и закупорки бронха), признаках бронхоэктазов по данным визуализирующих методов, положительном результате посева мокроты на A. fumigatus или выраженной эозинофилии периферической крови.

Было предложено несколько диагностических критериев ( Диагностические критерии аллергического бронхопульмонального аспергиллеза), но практически в каждом случае оценивают не все критерии.
Когда диагноз уже заподозрен, оптимальным первым шагом будет кожная инъекционная проба с антигенами Aspergillus. Немедленная реакция на пробу есть поводом к измерению уровней сывороточного IgE и антител к Aspergillus (преципитинов), поскольку до 25% пациентов с астмой без аллергического бронхолёгочного аспергиллеза могут иметь положительный кожный тест. Уровень IgE > 1000 нг/мл (> 417 МЕ/мл) и положительная преципитация указывают на диагноз, который должен быть подтвержден измерением специфических иммуноглобулинов к Aspergillus (до 10% здоровых пациентов имеют циркулирующие преципитины). В случае подозрения на АБПА, диагноз подтверждает концентрация специфичных антител IgG и IgE к A. fumigatus, если она, по крайней мере в два раза выше, чем у пациентов без АБПА.
В случаях, когда результаты анализов расходятся, например, когда уровень IgE в сыворотке повышен, однако не выявлены иммуноглобулины, специфичные к A. fumigatus, анализ следует повторить, и пациента следует наблюдать в течение длительного времени, чтобы подтвердить или опровергнуть диагноз.
Аспергиллез – это инфекционное заболевание, вызываемое плесневыми грибами рода Aspergillus. Он поражает чаще всего органы дыхания, однако гриб может прижиться в любом органе.
Инкубационный период заболевания точно не установлен. Симптомы зависят от того, какой орган поражен.
Бронхолегочный аспергиллез сначала протекает как бронхит или трахеобронхит. Пациент жалуется на слабость, кашель с серой мокротой, в которой иногда обнаруживаются прожилки крови и комочки – колонии аспергиллов.
Однако если болезнь не лечить, то развивается аспергиллезная пневмония. Процесс может быть острым и хроническим. При острой аспергиллезной пневмонии у страдающего наблюдается высокая температура, одышка, боли в груди, кашель с вязкой слизисто-гнойной мокротой с прожилками крови и серо-зелеными комочками. В комочках при микроскопии можно обнаружить аспергиллы. Ночью пациент обильно потеет. Постепенно слабость нарастает, страдающий теряет вес.
Хронические формы аспергиллезной пневмонии развиваются на фоне какого-либо поражения легких. Поэтому пациент жалуется на симптомы основного заболевания, а также на зеленоватые комочки в мокроте и запах плесени изо рта.
Аспергиллома легкого может никак не проявляться и обнаруживаться только при рентгенологическом исследовании. А может проявляться и повторяющимся кровохарканьем, и даже легочными кровотечениями.
Аспергиллез лор-органов развивается, если поражены уши, слизистая оболочка носа или гортани. При поражении ушного канала пациента беспокоит зуд в ухе, иногда боль в нем. По ночам из уха может вытекать жидкость. Это можно заметить по пятнам на подушке, которые она оставляет.
Аспергиллез глаз проявляется конъюнктивитом. Пациенты жалуются на зуд в глазах, слезотечение, гноение. Конъюнктива при этом красная, отечная. Возможно снижение зрения и пелена перед глазами.
При поражении кожи на ней образуются различные узелки.
При поражении желудочно-кишечного тракта заболевание проявляется тошнотой, рвотой, жидким пенистым стулом, запахом плесени изо рта.
Аспергиллы могут поражать и сердце, вызывая эндокардит. Особенно часто это бывает у пациентов с искусственными клапанами сердца. Это заболевание проявляется лихорадкой, кашлем, одышкой, слабостью, постоянной усталостью, ночным потом, снижением веса.
Генерализованный аспергиллез развивается у пациентов с угнетенной иммунной системой. При этой форме споры гриба разносятся с током крови по всему организму, образуя метастазы в различных органах. При этом у пациента повышается температура, это состояние сопровождается ознобом, бредом. Дыхание часто затруднено. Может развиться почечная или печеночная недостаточность, появиться кровь в моче. Часто у пациентов с генерализованной формой образуются тромбы. Эта форма довольно часто приводит к летальному исходу.
Аспергилез – это самый частый микоз легких. Чаще всего заболевание вызывают грибы Aspergillus niger, Aspergillus flavus, Aspergillus terreus, Aspergillus nidulans, Aspergillus clavatus. Возможно, это связано с тем, что аспергиллы есть везде. Их можно обнаружить в почве, зерне, муке, сене, пыли. Бывало, что аспергиллы обнаруживали в пыли в больницах – это способствовало развитию внутрибольничной инфекции. Часто эти грибы обнаруживают в помещениях, в которых выделывают шкуры, обрабатывают шерсть. Источником заболевания могут быть старые кондиционеры, ингаляторы, увлажнители воздуха, почва комнатных растений и пищевые продукты. Много грибков в помещении может быть и при строительных работах и при ремонте.
В организм человека эти грибы попадают с пылью, с вдыхаемым воздухом или с пищей. Иногда заражение может произойти через кожу, но для этого на коже должны быть какие-либо раны. От больного человека заразиться нельзя. В последнее время аспергиллез часто диагностируют у страдающих различными иммунодефицитами. Часто аспергиллезом заболевают и страдающие сахарным диабетом. Аспергиллез может присоединяться к уже существующему заболеванию легких, осложняя его. Это заболевание часто сопровождает туберкулез легких, рак легких, хронический бронхит. Аспергиллез может развиваться у пациентов, перенесших трансплантацию какого-либо органа. Этим людям специально назначают препараты, угнетающие иммунитет, чтобы организм не отторгал донорский орган. Но при этом организм не может и сопротивляться инфекциям.
Попадая в организм человека, аспергиллы закрепляются на слизистой оболочке бронхов и размножаются там. Часть спор попадает и в альвеолы. В норме альвеолярные макрофаги (клетки иммунной системы, поглощающие инородные микроорганизмы) успешно борются со спорами. Но если макрофагов мало или спор слишком много, происходит заражение. Постепенно они прорастают в сосуды, попадают в ткань легких. Все это провоцирует некротизирующее воспаление и кровотечения.
Попадая на кожу, у некоторых аспергиллы вызывают аллергическую реакцию, даже не проникая в организм.
Диагноз ставит миколог или инфекционист на основании клинической картины и данных анамнеза. Однако необходимо проконсультироваться и с оториноларингологом, чтобы исключить поражения лор-органов. Миколог обязательно должен выяснить, не работал ли пациент в местах с повышенной вероятностью заражения аспергиллезом, в каких условиях он живет, нет ли у него хронических заболеваний, ослабляющих иммунную систему, страдает ли он сахарным диабетом. Также необходимо знать, принимал ли пациент в последнее время антибиотики, если принимал, то какие и как долго.
При подозрении на аспергиллез берут на анализ мокроту и бронхоальвеолярный смыв. Проводят ее микроскопическое исследование и посев на питательную среду. Для выявления аспергиллов используют метод полимеразной цепной реакции и реакцию преципитации. Также берут кровь на общий и биохимический анализы крови, анализ на ВИЧ.
Для выяснения степени поражения легких делают рентгенографию грудной клетки.
Для получения бронхоальвеолярного смыва проводят бронхоскопию.
В некоторых случаях для микроскопии и посева требуется биоптат пораженного органа. В этом случае проводят его биопсию.
Аспергиллез дифференцируют с бронхитом, абсцессами легких, туберкулезом легких, раком легких.
Лечат аспергиллез противогрибковыми препаратами. Однако при легочном аспергиллезе такая терапия не всегда эффективна, поэтому часто прибегают к хирургическому вмешательству – удаляют пораженную часть легкого. Параллельно назначают кортикостероидные препараты для устранения закупорки бронхов слизью.
При генерализованном аспергиллезе лекарственную терапию сочетают с хирургическим лечением.
При поражениях кожи противогрибковые препараты применяют местно.
При аллергической реакции на аспергиллы назначают антигистаминные препараты.
Прогноз при генерализованной форме неблагоприятный. При поражениях легких летальность – 20-35 %. При поражениях кожи и глаз прогноз благоприятный.
Профилактика аспергиллеза заключается в своевременном выявлении страдающих этим заболеванием и их правильном лечении, а также предотвращении внутрибольничных инфекций. Изолировать пациента не нужно, так как заразиться от него невозможно. Однако при наличии в доме страдающего аспергиллезом стоит уделить больше внимания влажной уборке.
В отделениях для пациентов с пониженным иммунитетом не должно быть пыли и цветов. При появлении спор аспергиллов необходимо обрабатывать помещение дезинфекционными препаратами.
Следует регулярно чистить кондиционеры и увлажнители воздуха, регулярно делать влажную уборку.
Обязательно нужно укреплять иммунитет, так как при его снижении резко возрастает вероятность развития этого заболевания. Для этого нужно закаляться, принимать витамины. Необходимо своевременно лечить инфекционные заболевания.
Нельзя употреблять в пищу несвежие плесневелые продукты.
Выявление в крови специфических антител класса IgG, которые вырабатываются в ответ на инфекцию, вызванную грибом рода аспергилл (Aspergillus fumigatus).
Общая информация об инфекции
Грибы рода Aspergillus вызывают тяжелое заболевание – аспергиллез. При этом локализация патологического процесса может быть весьма разнообразна. В первую очередь аспергилл поражает бронхолегочную систему, это самый распространенный вариант микоза легких.
Аспергиллы продуцируют ферменты и эндотоксины. Выделение различных типов токсинов в окружающую среду и в организм человека при прогрессировании заболевания также является характерной чертой Aspergillus fumigatus.
Соединения, синтезируемые аспергиллом, являются сильными аллергенами. В результате аллергической реакции на них или при развитии инфекционного процесса могут поражаться и другие органы – придаточные пазухи носа, гортань, трахея и бронхи – с возможным распространением инфекции в кожу, в желудочно-кишечный тракт, головной мозг, сердце. Известно, что аспергиллы являются причиной аллергического бронхолегочного аспергиллеза, хронического некротического легочного аспергиллеза, могут вызывать бронхиальную астму, экзогенный аллергический альвеолит.
Заразиться можно, употребив пищу, пораженную аспергиллами, при вдыхании грибковых спор, а также при их попадании на поверхность раны. Способствуют заражению болезни, ослабляющие иммунитет.
К факторам, повышающим риск инфицирования аспергиллезом, относят:
- длительную и тяжелую нейтропению (которая может быть следствием высоких доз системных кортикостероидных препаратов, цитостатической химиотерапии);
- пересадку гемопоэтических стволовых клеток и трансплантацию органов;
- длительный агранулоцитоз при лейкозах;
- апластическую анемию;
- ВИЧ и СПИД;
- сахарный диабет;
- хроническую гранулематозную болезнь;
- алкоголизм с нарушением функции печени;
- ожоговые раны, оперативные вмешательства, травмы;
- злокачественные новообразования;
- интенсивную и длительную антибиотикотерапию и др..
При инфицировании в организме запускаются защитные механизмы и в результате происходит выработка специфических антител, чье действие направлено на обезвреживание и гибель возбудителя. В силу особенностей Aspergillus fumigatus устранить патоген за счет собственных ресурсов организму не удается, поэтому чаще всего требуется серьезное и длительное лечение.
Антитела IgG могут быть обнаружены уже в раннюю фазу заражения. Они присутствуют у человека значительно дольше, чем антитела других классов (IgА и IgЕ), и могут выявляться в сыворотке через 12 месяцев и более после первого контакта с антигенами возбудителя. Для острого периода характерны нарастающие или высокие титры антител IgG. При хронических формах заболевания IgG могут обнаруживаться в течение более длительного периода.
Для уверенной постановки диагноза при поражениях бронхов и легких необходимо учитывать:
- длительное течение болезни,
- образование характерных инфильтратов с последующим распадом (аспергиллема легких представляет собой соединение переплетенных нитей гриба, покрытых фибрином, слизью и клеточными элементами),
- характер мокроты (возможно кровохарканье, плотная мокрота зеленовато-коричневого или серого цвета),
- лейкоцитоз и эозинофилию.
Подтверждением диагноза служит выявление самого возбудителя из различных биоматериалов (из мокроты, материала, взятого из бронхов, биоптатов пораженных органов).
Покавзания для назначения данного исследования:
- диагностика аспергиллеза;
- оценка эффективности лечения аспергиллеза;
- при поражениях верхних и нижних дыхательных путей, не поддающихся лечению антибиотиками;
- при острых формах заболеваний верхних и нижних дыхательных путей у пациентов стационаров;
- при хронических бронхитах, трахеобронхитах в стадии обострения;
- при отитах, ларингитах, синуситах, развившихся после хирургических операций ЛОР-органов;
- при подозрении на генерализованную форму инфекции при длительном лечении в стационаре;
- при иммунодефицитных состояниях.
Войти через uID
| Критерии инвалидности при аспергиллезе у детей |
Аспергиллез - инфекционно-аллергнческое заболевание, вызываемое грибами рода Aspergillus. Рубрика МКБ X: В 44
Эпидемиология: редкое заболевание, частота у детей не установлена.
Этиология и патогенез.
Известно более 300 видов грибов этого рода, из них патогенными для человека являются около 30.
Чаще всего при аспергиллезе имеет место локальное поражение легких (приблизительно в 90% случаев), но могут наблюдаться и метастатические абсцессы других органов.
Примерно в 60% случаев этиологическим агентом аспергиллеза является А. fumigatus, A. flavus встречается в 30 %, A. glacus - в 7% случаев.
Аспергиллы - плесневые (мицелиальные, нитчатые) грибы, они широко распространены в окружающей среде, основным местом их обитания является почва, гниющие растения, органические субстраты всех типов, а также воздушная среда.
Заражение человека происходит при попадании спор гриба в дыхательные пути со вдыхаемым воздухом.
Факторами патогенности являются ферменты - кислая фосфатаза, коллагеназа, протеаза, эластаза, разрушающие легочную ткань.
Важнейшим механизмом тканевой защиты против грибов рода Aspergillus является фагоцитоз, макрофаги разрушают мицелиальные элементы гриба не в результате внутриклеточного переваривания, а путем выброса во внеклеточное пространство гранул, содержащих литические ферменты. Этим, частично, объясняется сильное аллергизирующее воздействие клеток грибов, находящихся на поверхности слизистой оболочки бронхов.
Аллергия к антигенам грибов сопровождается выбросом тучными клетками биологически активных веществ (БАВ), следствием чего являются отек тканей, бронхоспазм, гиперсекреция слизи и развитие бронхообструктивного синдрома (БОС); смешанный инфекционно- аллергический механизм лежит в основе (аллергического бронхолегочного аспергиллеза (АБЛА).
Клиническая картина: В настоящее время выделяют две основные клинические формы патологии респираторного тракта, обусловленной грибами рода Aspergillus: аллергическую и инвазивную.
Чаще встречаются различные сочетания этих заболеваний, что обусловлено скорее характером иммунного состояния организма, генетическими факторами и воздействием микроокружения, чем свойствами самого гриба. В основе аллергических форм аспергиллеза, которые развиваются первично при контакте с аллергенами гриба лиц с атопическим статусом, лежит сенсибилизация организма (см. Раздел "Бронхиальная астма").
Инвазивный аспергиллез легких рассматривается как вторичный процесс, обусловленный снижением резистентности организма (дефекты клеточного иммунитета и нейтропения) и внедрением мицелия в скань легкого.
Эта форма заболевания развивается у детей с онкогематологическими заболеваниями (лейкозы, лимфогрануломатоз), коллагенозами, у пациентов хирургических, ожоговых отделений и может протекать в виде некротической пневмонии с острым и хроническим течением, и в виде аспергиллемы.
Острая некротическая пневмония начинается с высокой температуры, кашля, общей слабости, быстро присоединяется кровохарканье. В анализе крови - лейкоцитоз, рентгенологически выявляются инфильтраты, которые могут варьировать по размеру от небольших до обширной двусторонней пневмонии.
Отсутствует эффект антибактериальной терапии. В ряде случаев может вторично развиваться инфаркт легкого в результате инвазии сосудов грибами и их тромбоза, возможно образование полостей, формирование гранулем, а также вовлечение в процесс плевры с развитием сухого плеврита или эмпиемы.
Хронический некротизирующий ("полуинвазивный") легочный аспергиллез - редкое заболевание, оно имеет черты инвазиного аспергиллеза и АБЛА, однако при этой форме нет бронхоспазма, эозинофилии в крови и тканях в отличии от АБЛА, а также нет эффекта от применения кортикостероидов.
Этиологическим агентом чаще является A. niger, который редко вызывает заболевание у человека, тем не менее у лиц с иммунодефицитными состояниями он проявляет свои патогенные свойства.
Гриб попадает в дыхательные пути и располагается радиально, проникая на небольшую глубину в ткани, признаки сосудистой инвазии обычно отсутствуют.
Гифы фиба окружены нейтрофильным инфильтратом, развивается гранулематозная реакция с многоядерными гигантскими клетками, клинические проявления не отличаются обычно от острой формы аспергиллеза, его характерные симптомы: высокая температура, ночные поты, кашель с обильной коричневой мокротой, плевральные боли, кровохарканье, похудание. На рентгенограммах органов грудной клетки выявляются инфильтраты в верхних долях легкого, полости, плевральные наслоения.
Аспергиллема - одна из наиболее распространенных форм аспергиллеза легких.
Представляет собой опухолеподобное образование в легких, которое образуется в результате колонизации грибами предшествующих полостей легких (после перенесенного туберкулеза, гистоплазмоза, саркоидоза, поликистоза, в бронхоэктазах) или при хроническом АБЛА.
Аспергиллема формируется в результате размножения и разрастания A. fiimigatus, который образует компактную массу мицелия - "грибной шар" диаметром до 5 см.
На рентгенограммах органов грудной клетки она обнаруживается в виде округлого затемнения в верхушке легкого, чаще справа.
Основной клинический признак аспергиллемы - кровохарканье, которое варьирует от небольших эпизодов, когда мокрота слегка окрашена кровью до значительной кровопотери.
Аллергический бронхолегочный аспергиллез (АБЛА) - инфекционно- аллергический воспалительный процесс, развивающийся у детей, склонных к атопии, характеризуется упорным бронхообструктивным синдромом, поддерживающимся сенсибилизацией к грибам, прорастающим стенки бронхов. Клинически протекает как гормонорезистентная бронхиальная астма.
Осложнения: хроническая дыхательная недостаточность, аспергиллезный сепсис.
Лабораторные и инструментальные методы, подтверждающие диагноз:
1. микологическое обследование (микроскопия и посев мокроты на грибы, культуральная идентификация одного из видов рода Aspergillus);
2. рентгенограмма грудной клетки;
3. серологическое обследование (уровень антител к Aspergillus, определяемый методом иммуноферментного анализа - ИФА; уровень общего IgE и специфического IgE к Aspergillus);
4. клинический анализ крови;
5. функция внешнего дыхания.
Лечение: В лечении используются антифунгапьные препараты амфотерицин В (фунгизон, липосомальный амфотерицин), низорал (кетоконазол и ороназол) и орунгал (итраконазол, споронокс). Препараты, в зависимости от клинической формы заболевания назначаются перорально, ингаляционно или внутривенно длительными курсами (до 1-3 и более месяцев).
Наиболее эффективный метод лечения аспергиллемы - хирургическое вмешательство. В зависимости от локализации проводятся локальная, лобарная резекция, пульмонэктомия в сочетании с антифунгальной терапией.
При АБЛА проводится базисное лечение бронхиальной астмы и антифунгальная терапия.
Реабилитация: медицинская реабилитация, ЛФК, санаторно-курортное лечение, при необходимости - хирургическое вмешательство; психологическая, педагогическая и профессиональная реабилитация.
Критерии инвалидности: хроническая дыхательная недостаточность; гормонорезистентная, гормонозависимая бронхиальная астма (см. Раздел "Бронхиальная астма").
Читайте также:


