Бифидобактерии при кандидозе кишечника
ПРОБИОТИКИ ПРОТИВ ГРИБКОВ…. ИЛИ КАК ВЫЛЕЧИТЬ МОЛОЧНИЦУ (КАНДИОЗ) РАЗ И НАВСЕГДА?
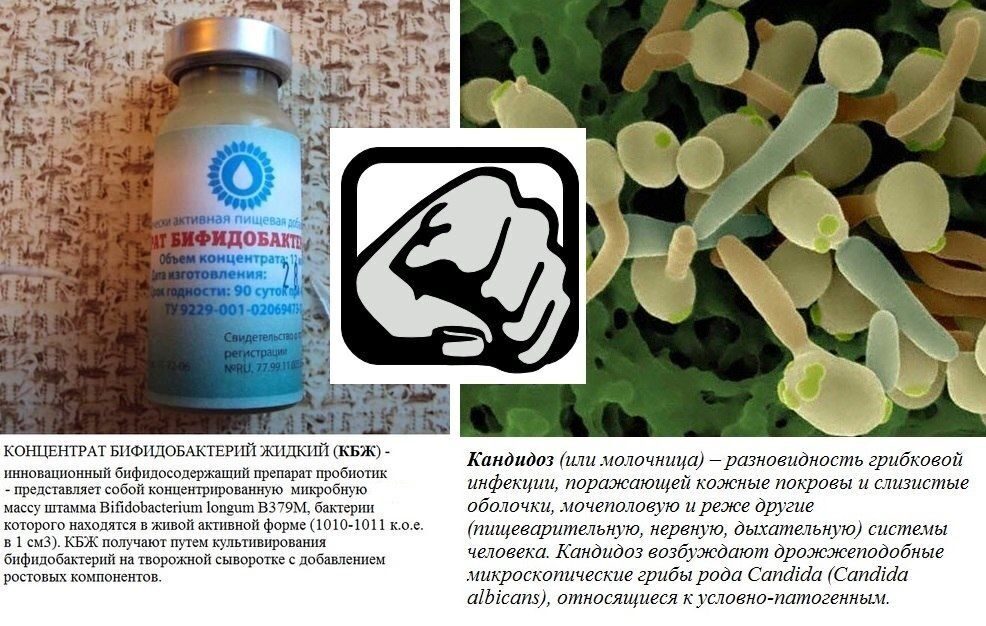
О кандиозе написано много…. По статистике, более 70% женщин болели кандидозным вагинитом или, так называемой молочницей как минимум один раз. Но до сих пор не многие знают, что эффективным и безопасным методом лечения молочницы (особенно при беременности) является применение бактериальных концентратов (жидких пробиотиков)…
Причины молочницы
Причиной молочницы принято считать неконтролируемый рост дрожжевых грибков, чаще всего вида Candida albicans. Реже при молочнице можно обнаружить другие виды грибов рода Candida.
Однако носительство этого грибка, который является представителем условно-патогенной микрофлоры, есть у большинства здоровых людей. Он может находиться на коже, в кишечнике, во влагалище и не вызывать заболевания. В окружающей нас среде так же очень распространены дрожжевые грибы. Почему же у здорового человека присутствие грибов рода Candida не является причиной молочницы и кандидозных поражений различной локализации?
Следовательно, причиной молочницы является так же ослабление этих механизмов.
В составе микрофлоры влагалища преобладают молочнокислые бактерии, называемые так же палочками Дедерлейна, а также присутствуют бифидобактерии и кокки. Всего может насчитываться до 40 видов микроорганизмов, количество каждого из которых строго контролируется друг другом. Микроорганизмы нормальной микрофлоры препятствуют росту болезнетворных микроорганизмов. Защита, обеспечиваемая микрофлорой, превосходит даже арсенал антибиотиков.
Однако, если микрофлора влагалища угнетена и ослаблена, например, после применения антибиотиков и гормональных препаратов, в результате стрессов и переутомления или в результате хронических заболеваний, нарушений гормонального фона, она становится неспособна выполнять свою защитную роль. Женщина в этом случае подвержена различным воспалительным заболеваниям, в том числе и кандидозному вагиниту (молочнице). Поэтому при воздействии на микрофлору влагалища этих негативных факторов желательно принять меры, направленные на восстановление микрофлоры даже с профилактической целью.
Ослабление иммунной системы так же может послужить причиной молочницы.
Лечение молочницы (кандидоза) при беременности
Лечение молочницы при беременности представляет сложность. Во время беременности изменяется гормональный фон, работа иммунной системы физиологически ослаблена, чтобы избежать отторжения плода при беременности. Во время беременности изменяется соотношение микроорганизмов микрофлоры влагалища.
В результате изменений, происходящих при беременности, заболевания молочницей (кандидозом) встречаются чаще и хуже поддаются лечению.
Многие лекарственные препараты, применяемые для лечения молочницы, во время беременности противопоказаны. Перечень лекарств, разрешенных для применения беременными, небольшой. Поэтому нередко молочница во время беременности поддается лечению очень плохо.
Восстановление микрофлоры при помощи жидких концентратов бактерий - хорошая альтернатива противогрибковым препаратам при лечении молочницы во время беременности.
Жидкие пробиотики могут применяться и в комплексе с традиционным медикаментозным лечением молочницы, значительно (по данным исследований в 12 раз!) снижая рецидивы молочницы. Местное применение концентрата бифидобактерий жидкого (КБЖ) при лечении молочницы во время беременности позволит в быстрые сроки избавиться от зуда и жжения, уменьшить воспаление слизистых.
Как избежать рецидивов молочницы?
Дело в том, что лечение заболевания должно быть комплексным и включать не только элиминацию возбудителя, но и восстановление естественного защитного барьера – микрофлоры, а также восстановление слаженной работы иммунной системы. Поэтому гинекологи все чаще включают в схемы лечения при кандидозном вагините препараты, восстанавливающие как вагинальную флору, так и флору желудочно-кишечного тракта.
Как правильно восстановить микрофлору влагалища при лечении молочницы?
Начинать восстановление микрофлоры влагалища нужно с пробиотиков, содержащих бифидобактерии.
По данным клинических исследований, применение жидкого концентрата бифидобактерий (КБЖ) внутрь и вагинально при лечении молочницы позволяет снизить рецидивы этого заболевания в 12 раз.
Жидкие пробиотики кроме самих бактерий содержат продукты их жизнедеятельности. Комплекс метаболитов бифидобактерий (веществ, которые бактерии выделяют в процессе роста) обладает одновременно выраженным противовоспалительным, противоотечным, регенерирующим, иммуномодулирующим, противомикробным действием, как при приеме препарата внутрь, так и при местном применении. Высокий титр КБЖ обеспечивает достаточную концентрацию метаболитов. Поэтому при местном применении препарата (тампоны и микроспринцевания) такие неприятные проявления молочницы как жжение и зуд, боли и выделения прекращаются уже после первых процедур. Необходимо провести полный курс процедур, так как при этом достигается восстановление микрофлоры влагалища, предупреждаются рецидивы заболевания.
Применять пробиотики нужно одновременно вагинально и внутрь (местно), т.к. этим достигается максимальный оздоровительный эффект от применения дружественных микроорганизмов, которые непосредственно (!) воздействуют на становление и укрепление иммунитета…
Применение Концентрата Бифидобактерий

При воспалительных заболеваниях женских гениталий и предродовой подготовки беременных группы "риска" разводят 1-2 мл КБЖ в столовой ложке (20 мл) кипяченой воды (около 37 о С) и пропитывают стерильный тампон. Вводят интравагинально на 2 часа 1 раз в день в течение недели под контролем.
Длительность курса использования КБЖ зависит от возраста и состояния человека.
При аллергии, диатезе и других иммунных нарушениях применение КБЖ желательно периодически повторять.
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
Аннотация научной статьи по клинической медицине, автор научной работы — Качалина Татьяна Симоновна, Соколова К. Я., Еланкова Н. Н.
Сочетанные нарушения микробиоценозов вагинального и желудочно-кишечного тракта диктуют необходимость включения в комлексную терапию пациентам с ВЗОМТ , осложненных кандидозом, препаратов пробиотиков , обладающих иммуномодулирующим действием и антигрибковой активностью.
Похожие темы научных работ по клинической медицине , автор научной работы — Качалина Татьяна Симоновна, Соколова К. Я., Еланкова Н. Н.
New probiotic in complex therapy of inflammatory diseases of small pelvic organs complicated by candidiasis
The combined breaches in microbiocenosis of vaginal and gastrointestinal tracts dictates need of the cut-in in complex therapy of patients with VZOMT , complicated with candidosis, preparation of probiotics , possessing immunomodulating action and antimicotic activity
НОВЫЙ ПРОБИОТИК В КОМПЛЕКСНОЙ ТЕРАПИИ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ОРГАНОВ МАЛОГО ТАЗА, ОСЛОЖНЕННЫХ КАНДИДОЗОМ
Т.С. Качалина1, д. м. н., профессор, К.Я. Соколова2, д. б. н., Н.Н. Еланкова1-3,
2лаборатория микробиоценозов и конструирования пробиотиков ФГУН ННИИЭМ им. акад. И.Н. Блохиной Роспотребнадзора,
Сочетанные нарушения микробиоиенозов вагинального и желудочно-кишечного тракта диктуют
необходимость включения в комлексную терапию пациентам с ВЗОМТ, осложненных кандидозом, препаратов пробиотиков, обладающих иммуномодулирующим действием и антигрибковой активностью.
Ключевые слова: ВЗОМТ, кандидозный вульвовагинит, пробиотики.
The combined breaches in microbiocenosis of vaginal and gastrointestinal tracts dictates need of the cut-in in complex therapy of patients with VZOMT, complicated with candidosis, preparation of probiotics, possessing immunomodulating action and antimicotic activity.
Key words: VZOMT, candidosis vulvovaginitis, probiotics.
цессов десквамации и регенерации эпителиальных клеток, нормальную микробиоту слизистых оболочек (лактобактерии, бифидобактерии, молочнокислые стрептококки) [2].
Кандидоз слизистых оболочек является одной из наиболее частых микотических инфекций у различых категорий пациенток с хронической и острой патологией урогенитального тракта [3].
Повышению частоты данной патологии слизистых способствует широко распространенная практика назначения антибактериальной терапии широкого спектра действия, которая создает условия для уничтожения естественных конкурентов грибов - бактерий, представителей нормальной микробиоты.
Увеличение числа больных кандидозом слизистых оболочек нескольких биотопов организма обусловлено также
В настоящее время пробиотики широко применяются в терапии различных видов как инфекционных, так и соматических заболеваний в качестве препаратов, повышающих естественную резистентность макроорганизма [1].
Кандидоз - яркий пример оппортунистической инфекции. Наряду с факторами агрессии и патогенности гриба большую роль играет и антифунгальная резистентность. Как правило, началом инфекционного кандидозного процесса является нарушение неспецифической и специфической резистентности организма как на местном, так и на общем уровне.
К факторам неспецифической резистентности хозяина традиционно относят адекватный физико-химический состав слизи, кислотно-ферментативный барьер, сбалансированность про-
нарастанием количества пациентов с иммунодефицитным состоянием различного генеза.
Анализ литературных данных свидетельствует, что кандиды не представляют серьезной угрозы иммунокомпетентному организму (человеку). Однако Candida spp. на фоне нарушений антимикробной резистентности могут привести к развитию системного кандидоза, чему часто предшествуют соответствующие поражения ЖКТ [4].
Известно, что диагноз кандидозного носительства и истинного кандидоза чрезвычайно труден, требует тщательного многостороннего и дорогостоящего обследования (микробиологического, иммунологического, гистологического и т. д.), которое нередко не проводится в широкой медицинской практике.
Изложенное выше, диктует необходимость больным, получающим антибактериальную терапию, использовать в комплексной терапии безвредные, физиологичные по механизму действия средства, повышающие неспецифическую резистентность макроорганизма - ПРОБИОТИКИ.
Пробиотики рекомендуется назначать как на фоне приема антимикотика, так и после излечения кандидоза.
Целью пробиотикотерапии является восстановление микробиоценоза и уменьшение токсического действия фунгицидных препаратов на организм человека [5].
Результаты ряда исследований свидетельствуют о том, что при аллергопатологии - в том числе и кандидозной этиологии - пробиотики стимулируют иммунную систему и могут помочь в борьбе с аллергией. В то же время, данные об использовании пробиотиков при заболеваниях кишечника говорят об их возможном иммуносупрессивном действии на различные проявления аллергии. Возможные механизмы действия пробиотиков включают конкурентное микробное взаимодействие, продукцию антибактериальных метаболитов, изменение состояния слизистой кишечника и модуляцию иммунного ответа [6].
Используемый в данной работе пробиотик (LL-комплекс) изготовлен в лаборатории микробиоценозов и конструирования пробиотиков Нижегородского НИИ эпидемиологии и микробиологии Роспотребнадзора из специально подобранных штаммов лактобактерий, обладающих выраженной антагонистической активностью по отношению не только к условнопатогенным микроорганизмам, но и дрожжеподобным грибам. Антагонистическая активность лактобактерий определялась методом отсроченного антагонизма по методике Лейцнера А.А.
(LL- комплекс) - бактериальный концентрат живых лактобактерий двух видов (L. plantarum и L. fermentum), образующих устойчивую систему, обладающую признаками высокого антагонизма по отношению к патогенным и условнопатогенным бактериям, в том числе к дрожжеподобным грибам. Характерной особенностью взаимодействия этих штаммов является синергизм по отношению к грибам вида Candida albicans, т. е. способность оказывать более выраженный анта-
гонистический эффект за счет взаимоусиливающего действия. Штаммы-продуценты выращены на специально сконструированной среде, являющейся основой препарата, не содержащей глюкозы и лактозы, которые обычно входят в питательные
среды для культивирования молочнокислых бактерий, в ней также нет химических добавок, консервантов (высокомолекулярных растворенных белков, которые могли бы быть антигенами).
Как показали собственне исследования, из 65 свежевыделенных из разных биотопов (кишечник, зев, влагалище) штаммов только С. albicans (60 штук) подавлялись лактобактериями, другие представители этого рода C. glabrata C. crusei (5 штук) были устойчивы.
Цель данной работы - изучить эффективность нового жидкого пробиотика (LL-комплекс) при лечении острых воспалительных заболеваний органов малого таза (ВЗОМТ), осложненных кандидозом.
Материалы и методы. Под наблюдением находились 30 пациенток с ВЗОМТ и наличием грибов рода Candida в фекалиях и влагалищном секрете.
У всех женщин был поставлен диагноз аднексита в стадии обострения, у 5 из них процесс был осложнен пельвиоперито-нитом.
Пациенткам проводились общеклинические лабораторные, ультразвуковые, микробиологические методы исследования, ПЦР-диагностика отделяемого из цервикального канала, изучение иммунного статуса по оценке цитокинового балланса в динамике.
Изучался также психо-эмоциональный статус: тревожность по шкалам Спилбергера-Ханина, уровень депрессии по шкале Готланда.
Все обследованные женщины были разделены на две группы - в первую группу вошли 12 пациенток, которым в комплексную терапию наряду с антибиотиками и антимикотиками был включен физиологичный препарат нормофлоры, обладающий как противомикробным, так и мягким иммуномодулирующим действием (LL-комплекс).
Вторая (контрольная) группа, состоящая из 18 пациенток, получала традиционную противовоспалительную терапию с антимикотиком.
Возраст женщин варьировал от 17 до 48 лет, средний возраст 27,4 года.
Оценка гинекологического анамнеза больных показала, что все пациентки имели обострение длительно текущего хронического воспаления гениталий.
В основной группе возраст менархе составил 13,3 года, в контрольной - 12,9 года. Нарушения менструального цикла отмечались у 27,2% женщин первой группы и у 27,2% второй группы. Репродуктивная функция реализована в первой группе у 45,4%, во второй - у 47% пациенток.
Клинико-лабораторную эффективность лечения оценивали по срокам нахождения в стационаре, купированию болевого синдрома, температурной кривой.
Результаты исследований. Анализ температурной реакции выявил скорейшую нормализацию показателей в основной группе (в среднем на 2 дня ранее) по сравнению с контрольной.
Болевой синдром купировался в основной группе в среднем на 4-ый день, в контрольной на 6-ой.
Длительность госпитализации в обеих группах не отличалась и в среднем составила 23 дня, несмотря на более тяжелую клиническую картину больных основной группы.
У всех больных наряду с общепринятым клиническим обследованием была изучена микрофлора влагалища и кишечника. До и после проведенной антибиотикотерапии у всех больных наряду с общепринятым клиническим обследованием была изучена микрофлора влагалища и кишечника.
Анализ полученных бактериологических исследований выявил значительные улучшения микрофлоры влагалища у 91,6% женщин основной группы: исчезли кандиды у 11 из 12 пациенток, за исключением одной, у которой высевались С. glabrata. Микрофлора кишечника улучшилась у 66,7%, в 8,3% дизбак-териоз II степени перешел в III степень, по-видимому под воздействием массивной антибактериальной терапии исчезли бифидобактерии и количество дрожжеподобных грибов возросло до 10 КОЕ/г, остальные 25% без изменений. В контрольной группе резко ухудшилось состояние микробного пейзажа влагалища в 66,7%,кишечника в 46,7% случаев. Положительная динамика в состоянии микрофлоры влагалища отмечена в 23,4%, кишечника в 26,6% случаев.
Как показали наши исследования, уровень эндогенной интоксикации опосредованно сказывается на состоянии психоэмоционального статуса.
На фоне терапии LL-комплексом в 43% случаев снизился уровень депрессии и в среднем составил 8 баллов, что, согласно шкале Готланда, расценивается как отсутствие депрессии.
В контрольной группе положительная динамика менее выражена и составила лишь 14,2%, средний балл 9,7.
Динамика показателей личностной тревожности в основной группе была значительно выше и составила 13,7%, в контрольной 7,5%. Динамика показателей ситуационной тревожности в обеих группах оказалась одинаковой и составила 7%.
Применение в комплексной терапии ВЗОМТ, осложненных кандидозом, жидкого пробиотика ^-комплекс) значительно улучшило состояние психо-эмоциональной сферы: снижаются уровни общей личностной и ситуационной тревожности, наблюдается уменьшение степени депрессии.
Выводы. Таким образом, проведенные исследования доказывают целесообразность включения нового пробиотика (□.-комплекс) в комплексное лечение больных с ВЗОМТ, осложненных кандидозом, так как у пациенток наблюдается нормализация состояния микробиота влагалища и ЖКТ, более быстрое купирование клинических проявлений, значительное улучшение психо-эмоциональной сферы. ЕЭ
1. Шендеров Б.А. Пробиотики и функциональное питание. Их значение для сохранения и воспитания здорового человека. Москва, 2002.
2. Горбунов В.А, Титов Л.П, Ермаков Т.С, Молочко В.А. Этиология поверхностных кандидозов и резистентность их возбудителей. Под. ред. Серова Ю.В. Успехи медицинской микологии. Москва, 2003.
3. Шевяков М.А, Авалуев Е.Б. Кандидозный дисбиоз как особая форма дисбиоза кишнчника. Под ред. Ткаченко Е.И, Суворов А.И. Санкт-Петербург, 2007.
4. Пашкявичус А.Ю. Исследование видового состава дрожжей и дрожжеподобных грибов - возбудителей микозов. Под. ред. Сергеева Ю.В. Успехи медицинской микологии. Москва, 2003.
5. Янковский Д.С. Состав и функции микробиоценозов различных биотопов человека. Здоровье женщины 2003; 4: 145.
6. Маланичева Т.Г, Хаертдинова Л.А, Денисова С.Н. Новые возможности диетотерапии при атопическом дерматите, осложненном вторичной грибковой инфекцией у детей первых трех лет жизни. Методические рекомендации. Казань, 2006.
Как определить молочницу и не усугубить течение болезни, а главное — как сделать так, чтобы эта неприятность больше не вернулась в вашу жизнь, — мы расскажем в этом материале.
Эксперт: Наталья Федюкович

Врага надо знать в лицо. Что такое молочница?
Молочница — разновидность грибковой инфекции, которую вызывают дрожжеподобные грибы рода candida
В норме грибок входит в состав микрофлоры ротовой полости, кишечника, влагалища, но в силу различных факторов — например, при снижении иммунитета — он размножается гораздо активнее. Так возникает заболевание — кандидоз.
Существует более 150 разновидностей этого грибка. Большая часть из них — патогенные, то есть могут приводить к заболеванию.
Самый распространенный из candida — candida albicans — и есть наша молочница.
Все ясно. И почему это случилось со мной?
Факторов, которые сопутствуют молочнице, достаточно много:
- сниженный иммунитет;
- недостаточная функция щитовидной железы;
- заболевания желудочно-кишечного тракта, например, гастрит, сахарный диабет;
- авитаминоз или гиповитаминоз;
- употребление антибиотиков и стероидных гормонов.
Как молочница передается:
- Половым и бытовым путем. Например, при незащищенном половом акте с непроверенным партнером, посещении бассейна либо бани, а также при несоблюдении правил гигиены.

maggiedumoulin.com
А вдруг это не молочница?
Перепутать молочницу с чем-либо достаточно сложно, так как симптомы весьма ощутимы. На всякий случай напомним, какие они:
- Зуд и жжение во влагалище и в области наружных половых органов, а также обильные творожистые выделения из половых путей.
- Болевые ощущения при мочеиспускании и дискомфорт при половом акте.
Основным симптомом у мужчин является покраснение на половом члене и сыпь. Также все это может сопровождаться зудом и налетом белого цвета на половом члене.
Насколько это серьезно?
Активно размножаясь, candida снижает уровень иммунитета в органах малого таза, а значит, к молочнице могут присоединиться и другие инфекции. Поэтому если у вас частое проявление молочницы, необходимо обследоваться на скрытые инфекции, передающиеся половым путем.
Различают кандидоз внутренних органов и поверхностный кандидоз. Кандидоз внутренних органов — это кандидоз влагалища, желудочно-кишечного тракта, ротовой полости. Поверхностный кандидоз — это проявление грибка на коже либо в складках, например, уголки рта, паховые складки, под молочными железами у женщин. Сопровождается всегда сыпью, очень часто белым налетом, а в тяжелых случаях эрозивными повреждениями кожи. Лечение кандидоза требует особенного усердия, а порой и средств.
И что теперь делать?
Самый распространенный способ лечения молочницы — это свечи. Но этот метод по физиологическим причинам не всегда действен. К тому же грибок эволюционировал и научился создавать биопленки, которые защищают его от местного воздействия лекарства.
Поэтому наряду со свечами я всегда рекомендую прием системных препаратов.
При остром кандидозе:
Необходимо принять однократно 150 мг противогрибкового препарата группы триазолов для лечения и профилактики кандидоза.
При хроническом рецидивирующем заболевании:
Нужно повторить прием препарата еще через 3 дня.
Кроме того, сегодня уже существует своеобразная прививка от молочницы — этот метод рекомендован Всемирной организацией здравоохранения (ВОЗ). Суть заключается в приеме 150 мг противогрибкового препарата группы триазолов для лечения и профилактики кандидоза один раз в неделю в течение 6 месяцев.

cemficicioglu.com
При лечении молочницы нужно соблюдать диету. Ограничить употребление сладостей, продуктов, содержащих дрожжи, отказаться от спиртных напитков, а также от крепкого чая и кофе, некоторых фруктов — например, таких как банан — из-за высокого содержания крахмала. Из овощей необходимо отказаться от картофеля, тыквы и кукурузы — по тем же причинам.
Нежирные сорта мяса и рыбы, а также овощи с низким содержанием углеводов. Огурцы, капуста, помидоры, зелень — все это пойдет вам только на пользу.
Ускорить выздоровление могут и безлактозные кисломолочные продукты, которые содержат бифидобактерии, например, кефир или ряженка.
Если вы испытываете симптомы, которые мы перечислили, обязательно обратитесь к врачу. Диагностика кандидоза весьма проста — это анализ на микрофлору.
А если молочница к вам возвращается, значит, у вас значительно снижен иммунитет. Вам нужно также обследоваться на инфекции, передающиеся половым путем, а именно: хламидии, микоплазмы, уреаплазмы, а также на вирусные инфекции — вирус простого герпеса и папилломавирус человека.
Не забывайте, что во время лечения кандидоза необходимо соблюдать половой покой, а также проводить лечение полового партнера.
Не занимайтесь самолечением и будьте здоровы!
Если вы заметили ошибку в тексте новости, пожалуйста, выделите её и нажмите Ctrl+Enter
Доктор медицинских наук, профессор Селькова Е.П.
Сегодня человечество переживает эпидемию оппортунистических инфекций, среди которых микозам принадлежит одно из ведущих мест. По данным Всемирной Организации Здравоохранения в последнее десятилетние около 20% населения мира страдает микозами.
Микозы - инфекционные заболевания, этиологическим возбудителем которых являются микробов. Чаще всего микозом болеют люди, имеющие первичные или вторичные иммунодефицитные состояния. Микоз относится к оппортунистическим инфекциям.
Кандидоз - антропонозный микоз, характеризующийся поражением слизистых оболочек и кожи.
Возбудители кандидоза. Поражения у человека вызывают С. albicans (более 90% поражений), С. tropicalis, С. krusei, С. lusitaniae, С. parapsilosis, С. kefyr, С. guilliermondii и др. В начале XX в. кандидозы наблюдали сравнительно редко. С началом применения антибиотиков и по настоящее время заболеваемость кандидозами значительно возросла и продолжает расти. Немаловажное значение в развитии кандидозов имеет неблагоприятная экологическая обстановка, оказывающая отрицательное воздействие на иммунную систему организма человека. Кандидоз обычно возникает эндогенно в результате дисфункций иммунной системы и дисметаболических расстройств организме. В последние годы кандиды являются наиболее распространёнными возбудителями оппортунистических микозов. При поражении организма кандидами возможно развитие тяжёлых висцеральных форм, чаще с вовлечением лёгких и органов пищеварения и других систем организма.
Наиболее часто встречающийся возбудитель микозов С. albicans - нормальный комменсал полости рта, ЖКТ, влагалища и иногда кожи. С. Albicans относятся к условно-патогенным микроорганизмам с высоким уровнем носительства, которое проявляет выраженную тенденцию увеличения: если в 20-е годы оно составляло на слизистой ротовой полости 10%, то в 60 - 70-е годы возросло до 46 - 52%. На слизистой влагалища небеременных женщин носительство иногда достигает 11 - 12,7% и резко увеличивается в последней трети беременности, составляя по данным разных авторов 29,3 - 46 - 86%. В фекалиях частота выделения грибов рода Candida достигает 80%, на неповрежденной коже - до 9,5%. Общий уровень носительства этого вида грибов формируется к 16 - 18-летнему возрасту, оставаясь в дальнейшем без существенных изменений.
Во многих исследованиях показано, что любые нарушения резистентности организма или изменения нормального микробного ценоза могут приводить к развитию заболеванияКандидоза..
Мочеполовой кандидоз передаётся половым путём.
Первичное инфицирование организма человека кандидами происходит при прохождении через родовые пути матери, о чем свидетельствует высокая частота выделения Candida у новорожденных (до 58%), и почти полное совпадение видового состава Candida у ребенка и матери. Инфицированию способствует увеличенная частота носительства и кандидоза влагалища в последней трети беременности. Имеются сведения о передаче грибов рода кандида при кормлении грудью.
Кандидозный вульвовагинит у беременных развивается в 10 - 20 раз чаще, чем в контрольной группе. Предполагают, что беременность является предрасполагающим фактором в развитии кандидоза из-за иммуносупрессивного действия высокого уровня прогестерона и присутствия в сыворотке иммуносупрессивного фактора. Последующая колонизация организма ребенка происходит за счет предметов обихода, рук персонала и пищевых продуктов, в результате чего к концу 1 года почти у 60% детей формируется ГЗТ к антигенам C. albicans.
Новорожденные проявляют высокую чувствительность к экзогенному заражению: у 98,5% инфицированных детей на 5 - 6 день жизни развивается кандидоз ротовой полости. Прогноз заболевания благоприятный, за исключением недоношенных, у которых микоз может приобретать висцеральный и генерализованный характер.
Описан трансплацентарный путь заражения при кандидозе, прогноз которого зависит от степени доношенности: при рождении ребенка после 36 недель беременности заболевание, как правило, протекает в виде легко купируемых поверхностных поражений, а при рождении в более ранние сроки микоз принимает системный характер с высокой летальностью.
Поражение слизистых кандидами обусловлено тем, что C. albicans на слизистых обладает свойством активно прилипать к эпителию. Это свойство наиболее интенсивно выражено при 37 о и рН 7,3; довольно высокая степень адгезии отмечена и при слабокислых значениях среды (рН 6,0). Таким образом, условия организма способствуют активной колонизации слизистых C. albicans, где этот гриб на поверхности клеток размножается в виде дрожжевой фазы.
Патогенез. В патогенезе микозов наиболее важными факторами являются:
- нарушение целостности кожи и слизистых (ожоги, лучевая терапия, потертость и т.п.);
- длительное применение антибиотиков;
- нарушении гормонального баланса (сахарный диабет);
Грибы, паразитирующие на коже человека, питаются частицами эпидермиса, роговыми массами ногтевых пластинок, а продукты их жизни - белки - вызывают аллергическую реакцию.
Факторами патогенности грибов рода Candida являются его способность к адгезии и инвазии с последующим цитолизом ткани, а затем - и к лимфогематогенной диссиминации. Candida spp. способны к инвазивному процессу в слизистых оболочках, в первую очередь представленных многослойным плоским эпителием, и реже - однослойным цилиндрическим. Чаще всего инвазивный микотический процесс наблюдается в полости рта, пищеводе, в желудке и кишечнике.
Доказано, что даже без внедрения вглубь эпителия, Candida spp. могут вызывать патологию человека - неинвазивную форму кандидоза
Контакт поверхностных и корпускулярных антигенов гриба с имммуннокомпетентными клетками макроорганизма может привести к выработке повышенных количеств специфических IgE и сенсибилизированных лимфоцитов, что служит патогенетической основой для микогенной сенсибилизации. Аллергенами у Candida albicans являются и первичные метаболиты - алкогольдегидрогеназа и кислый P2-протеин.
Это потенциально опасно в плане развития микогенных аллергических заболеваний - специфической бронхиальной астмы, атопического дерматита, крапивницы.
Резорбция в кишечнике продуктов метаболизма грибов рода Candida его плазмокоагулаза, протеазы, липофосфорилазы гемолизин и эндотоксины могут вызвать специфическую интоксикацию и вторичный иммунодефицит.
Наконец, за счет взаимодействия с представителями облигатной нормобиоты и условно-патогенными микроорганизмами Candida spp. могут индуцировать дисбиоз и микст-инфекцию слизистых оболочек.
Ключевым фактором начала инфекционного кандидозного процесса является нарушение неспецифической и специфической резистентности организма, как на местном, так и на общем уровне.
К факторам неспецифической резистентности традиционно относят адекватный баланс десквамации и регенерации эпителиоцитов, мукополисахариды слизи, нормальную микробиоту слизистых оболочек, (Bifidumbacterium spp., Lactobacillus spp., Escherihia coli, Peptostreptococus spp.,), перистальтическую активность и кислотно-ферментативный барьер пищеварительного тракта. Показано например, что лечение больных препаратами, содержащими бифидобактерии, значительно снижает содержание грибов рода Candida в кале больных.
К неспецифическим факторам относят так же секреторный IgA, лизоцим, трансферрин, компоненты комплемента. Однако наиболее важны число и функция полиморфно-ядерных мононуклеарных фагоцитов, в частности их способность к хемотаксису, аттракции, килингу и презентированию грибкового антигена. Именно в условиях нейтропении развиваются жизнеугрожающие формы кандидоза, включая висцеральные поражения (печени, желчного пузыря, поджелудочной железы).
Специфический иммунный ответ при кандидозе представлен наработкой специфических противокандидозных антител классов IgA, IgG, IgM, инактивирующих ферменты инвазии и эндотоксины гриба, а также вместе с компонентами комплемента участвующими в опсонизации.
Конфликт между факторами патогенности гриба и факторами антифунгальной резистентности приводит к развитию той или иной формы кандидоза. Механизмы патогенеза двух принципиально различных форм кандидоза (инвазивного и неинвазивного) легли в основу классификации кандидоза кишечника. Для практических целей необходимо выделять три формы поражения.
Первая - инвазивный диффузный кандидоз кишечника, вторая - фокальный (вторичный при язве двенадцатиперстной кишки, при неспецифическом язвенном колите), третья - неинвазивный (так называемый кандидозный дисбиоз).
Отдельно выделяют перианальный кандидодерматит, обусловленный инвазией псевдомицелия микромицетов в кожу перианальной области. Однако основной симптом этого заболевания - рецидивирующий анальный зуд обуславливает большую частоту обращений не к дерматологу, а к гастроэнтерологу.
Клинические проявления микозов (кандидозов) могут быть различными в зависимости от их локализации.
Диареи. В последние годы является актуальной проблема осложнений антибиотикотерапии, и в первую очередь так называемой антибиотик-ассоциированной диареей (ААД). Согласно общепринятому определению ААД - это три или более эпизодов неоформленного стула в течение двух или более последовательных дней, развившихся на фоне применения антибактериальных средств.
Основными причинами развития ААД, развивающихся после применения антибиотиков , являются:
- Аллергические, токсические, и фармакологические побочные эффекты собственно антибиотиков.
- Осмотическая диарея в результате нарушения метаболизма желчных кислот и углеводов в кишечнике
- Избыточный микробный рост в результате подавления облигатной интестинальной микробиоты.
Симптомокомплекс, развившийся на фоне применения антибиотикотерапии, может варьировать от незначительного преходящего интестинального дискомфорта до тяжелых форм диареи и колита. Клинически выделяют три основных варианта заболевания:
Колонизации кишечника Candida spp. способствует лечение широкоспектральными антибиотиками с анаэробной активностью, применение третьей генерации цефалоспоринов, а так же антибиотиков с интенсивной концентрацией в кишечнике. Колонизация кишечника микромицетами может привести к кандидемии при наличии следующих факторов риска: массивная колонизация кишечника Candida spp., первичное повреждение кишечника, гипохлоргидрия желудка, снижение кишечной перистальтики, цитотоксическая химиотерапия.
Клинически поражение грибами кишечника может представлять собой носительство, неинвазивный микотический процесс и инвазивный кандидоз.
Клинические проявления роста микромицетов
Читайте также:


