Ветряная оспа при рассеянном склерозе
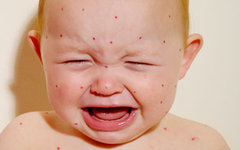
Кажется, ветрянкой болеют все дети – но, увы, не все выздоравливают до конца
Черная оспа – страшное, уродующее заболевание, причина смерти миллиардов людей. Ветряная оспа на первый взгляд – безобидная детская хворь. Прыщики, зуд, смешные пятна зеленки и никаких осложнений.
Самый опасный из герпесов – вирус Эпштейн-Барр. Для начала он вызывает инфекционный мононуклеоз – доброкачественный лимфобластоз, то есть поражение крови и лимфоузлов, с болью в горле, лихорадкой и слабостью. Само по себе заболевание безобидное, хотя и неприятное. Но среди возможных осложнений, увы, лимфобластной лейкоз, лимфома Беркитта, лимфогранулематоз, назофарингеальная (носоглоточная) карцинома. Врачи подозревают, что вирус Эпштейн-Барр причастен к возникновению рассеянного склероза и синдрома хронической усталости.
Цитомегаловирус не причиняет особого вреда здоровым взрослым, симптоматика заболевания сходна с ОРВИ. Но беременные женщины передают его детям, что вызывает многочисленные, тяжелейшие врожденные уродства и даже гибель плода. Иногда возникает необходимость прервать беременность.
Пятнистый недуг
Симптомы ветрянки известны всем родителям. После одного-двух дней высокой температуры, а иногда и на фоне полного здоровья ребенок просыпается усыпанный розовой зудящей сыпью. Через несколько часов появляются прыщики-папулы, вскоре превращающиеся в язвочки, зуд становится мучительным. Внешние признаки очень похожи на проявления натуральной оспы, в особенности если заболевание протекает в буллезной или гангренозной форме.
У ребенка старше года температура обычно не поднимается выше 38,5 и общее состояние не особенно нарушается. У взрослого болезнь протекает намного тяжелее – высыпания покрывают все тело, температура растет до 40 и держится до двух недель, возможна сильная интоксикация, бред, боли в голове и пояснице. У пожилых и ослабленных людей не исключен летальный исход. По счастью, при беременности ветрянка почти не несет угрозы плоду и не является показанием для прерывания. А вот дети младше года очень страдают – высок риск воспаления мозга, почек, поражение поджелудочной железы, подкожные кровоизлияния.
При благоприятном течении болезни через 2-7 дней высыпания начинают подсыхать, зуд прекращается, температура спадает. Если не присоединилось вторичной инфекции или ребенок не расчесал болячки, не остается ни рубцов, ни других видимых следов заболевания. Через 10-14 дней можно возвращаться в школу и контактировать с другими детьми.
Больной остается заразным до тех пор, пока все болячки не зажили и корочки не отпали. Уникальная особенность возбудителя ветрянки – к нему восприимчиво 100% населения, без исключения. Вирус передается воздушно-капельным путем.
Неприятные последствия
Самое распространенное осложнение ветрянки – присоединившаяся вторичная бактериальная инфекция. Особенно часто страдают маленькие дети, которые расчёсывают болячки немытыми руками. Мокнущая поверхность засевается стрептококком или стафилококком, возникает гнойное воспаление, стрептодермия, в тяжелых случаях рожа и даже гангрена. И даже если без серьёзной инфекции обойдется, могут остаться рубцы и шрамы.
У взрослых, перенесших ветрянку, впоследствии возможен рецидив – так называемый опоясывающий лишай. Причина – возбудитель ветрянки, сохранившийся в крови и размножившийся при ослаблении иммунитета из-за химиотерапии, ВИЧ или возраста. Локализованные зудящие высыпания появляются на теле, конечности или шее и зачастую сопровождаются невралгией (болью и воспалением нервов). В большинстве случаев опоясывающий лишай проходит самопроизвольно через 10-14 дней, но у некоторых людей неприятные ощущения и боли сохраняются месяцами, а у самых ослабленных больных возможно распространение вируса по организму, с возникновением пневмонии и менингита.
Самое тяжелое осложнение ветрянки – энцефаломиелит, поражение головного мозга, вызывающее тремор (дрожание) рук и ног, параличи, нарушение координации движений. Изредка возникает эндокардит (воспаление внутренней оболочки сердца), причем вызвать его может и сам вирус, и бактериальная инфекция, активизировавшаяся на фоне ослабления организма. Нефрит (поражение почек) диагностируется по болям, мутной моче, отекам и ухудшению общего состояния. Артрит – по болезненным ощущениям, опуханию и покраснению крупного сустава.
До полного выздоровления взрослый больной ветрянкой должен соблюдать постельный режим, избегать нагрузок, сквозняков, дополнительной интоксикации. У детей, если состояние позволяет, допустимы небольшие послабления, но посещать с ними детские площадки и места досуга все равно не следует. Ежедневно следует осматривать больного и проверять, не появилось ли кашля, болей в груди, нарушений походки или координации движений, слизи или крови в моче, гноящихся воспаленных участков на коже. Маленьким детям лучше надеть варежки и плотную одежду, чтобы они не навредили себе.
Зеленка или прививка?
При лечении ветрянки можно использовать противовирусные препараты, например, ацикловир и его производные, и специфический интерферон. Но это не лечит само заболевание, а только ослабляет симптомы. У детей и здоровых молодых взрослых лучше ограничиться симптоматической терапией и домашними средствами. Самое важное при лечении ветрянки – ослабить интоксикацию, уменьшить зуд, дезинфицировать папулы и активизировать защитные силы организма.
Чтобы быстрее вывести токсины, необходимо много и часто пить. Лучше всего поить больного отваром шиповника, клюквенным и брусничным морсом – помимо очищающего и мочегонного эффекта, это профилактика осложнений на почки и сердце. Пища должна быть легкой, лучше молочно-растительной. Если ребенок отказывается от еды, день-другой лучше его не кормить, ограничиваясь соками и морсами.
Мыться, в особенности принимать ванну, при ветрянке не рекомендуется – это раздражает папулы и может спровоцировать инфицирование пораженных мест. Однако по тем же причинам больной должен быть чистым. Поэтому ежедневно меняйте ему одежду и постельное бельё (если сильно потеет – чаще), протирайте кожные складки, подмышки, паховую область и здоровые участки кожи антибактериальными салфетками.
Чтобы снизить зуд, пользуйтесь антигистаминными препаратами. Проконсультируйтесь с врачом, какое лекарство лучше использовать. Помимо этого, детей стоит поить успокоительными сборами с мятой или валерианой, малышей укачивать на руках, более старшим находить отвлекающие занятия.
Чтобы сбить температуру ни в коем случае не пользуйтесь аспирином, особенно у детей – это может спровоцировать смертельно опасное поражение кишечника. Если жар доставляет сильное беспокойство, примите парацетамол или нурофен.
Прививка от ветрянки не входит в официальный прививочный календарь, однако вакцина от неё предлагается во многих странах, в том числе и в России. Осложнения от прививки возникают в 5% случаев, вакцинация противопоказана при болезнях сердца, почек, крови, печени, неврологических нарушениях. Прививать ребенка или дать ему переболеть – решать родителям. Главное, чтобы иммунитет появился вовремя!
Резюме. Представлена общая характеристика злокачественного (фульминантного) рассеянного склероза — болезни Марбурга, а также описание 2 клинических случаев этой патологии.

Зозуля Иван Савич — доктор медицинских наук, профессор, проректор по научной работе, заведующий кафедрой медицины неотложных состояний Национальной медицинской академии последипломного образования им. П.Л. Шупика, Киев
Костюковская Анна Евгеньевна — кандидат медицинских наук кафедры лучевой диагностики Харьковской медицинской академии последипломного образования
Рассеянный склероз (РС) — мультифакториальное, хроническое прогрессирующее воспалительное нейродегенеративное заболевание нервной системы с аутоиммунным механизмом. РС является одним из загадочных заболеваний XXI в. с выраженной клинической вариабельностью, непрогнозируемым прогнозом и в некоторых случаях — драматическим исходом.
К числу внешних факторов, провоцирующих развитие РС, относят: влияние вирусной (корь, краснуха, герпес, грипп, ветряная оспа), бактериальной или микоплазменной инфекций; проведение вакцинации (против коклюша, оспы) и антирабических прививок; воздействие определенных географических и экологических факторов.
РС отличается большой вариабельностью и зачастую очень сложно провести дифференциальную диагностику между РС и диссеминированным энцефаломиелитом (ДЭМ). Одна из классификаций, предложенная для их дифференциации, опубликована Poser C. (2004) (таблица).
| РС | ДЭМ |
|---|---|
| 1. Болезнь Марбурга |
2. Рецидивирующе-ремиттирующий тип
3. Вторично-прогредиентный тип
4. Первично-прогредиентный тип
5. Диффузный склероз Шильдера
6. Концентрический склероз Бало
7. Оптический нейромиелит (ОНМ) — болезнь Девика (? 1:4)*
2. Острый рецидивирующий оптический неврит
3. Острый рецидивирующий ОНМ (? 3:4)
4. Рецидивирующий ОНМ с эндокринопатией
5. Острый рецидивирующий миелит
Наиболее изучены классические формы РС, клинические проявления которых подробно исследованы C. Poser, W. McDonald, C. Polman, разработаны критерии диагностики при магнитно-резонансной томографии (МРТ) (F. Fazecas, F. Barkhof), внедрены методы лечения при обострениях и современные технологии терапии, изменяющие течение РС. Кроме классического РС описаны его варианты, которые отмечаются значительно реже. Их клинические проявления недостаточно известны, причины формирования не изучены, а диагностика и дифференцированное лечение пока не разработано (Wegner C., 2005; De Seze J., 2006; Завалишин И.А., Захарова М.Н., 2007; Lalive P.H., 2008; Пономарев В.В., 2009).
К числу атипичных форм РС относят злокачественный тип — болезнь Марбурга. В литературе описаны лишь единичные клинические наблюдения болезни Марбурга. В результате литературного поиска релевантных статей за период 1987–2010 гг. (Трифонова О.В. и др., 2007; Mendez M.F., Pogacar S., 1988; Johnson M.D. et al., 1990; Rodriguez M. et al., 1993; Wood D.D. et al., 1996; Giubilei F. et al., 1997; Jasperson J., Jones A.G., 1998; Capello E., Mancardi G.L., 2004; Jeffery D.R. et al., 2004; Czell D. et al., 2007; Letournel F. et al., 2008; Santra G., Ray A.C., 2009; González Sánchez J.J. et al., 2010; Johnson M.S. et al., 2010; Nozaki K., Abou-Fayssal N., 2010; Turatti M. et al., 2010; Walid M.S., Sanoufa M., 2010) ключевые вопросы возможности и эффективности лечения и обязательности летального исхода в течение 1 года при болезни Марбурга остались открытыми.
Болезнь Марбурга может быть диагностирована путем проведения МРТ-сканирования. При выявлении одного псевдотуморозного очага (он может быть радиологически неотличим от опухоли или абсцесса головного мозга (ГМ), лимфомы центральной нервной системы), необходимо проводить его биопсию для дифференциальной диагностики.
По данным литературы и собственным наблюдениям, болезнь Марбурга, как правило, имеет неблагоприятный исход.
В ряде случаев болезнь Марбурга может реагировать на стероидную, иммуномодулирующую (интерферон β), иммуносупрессивную (митоксантрон, циклофосфамид) терапию и препараты с моноклональными антителами (натализумаб, алемтузумаб). Также описаны случаи, когда трансплантация стволовых клеток и декомпрессивная гемикраниотомия изменили фульминантное течение болезни Марбурга, переведя РС в классический вариант течения заболевания (Rodriguez M. et al., 1993; Giubilei F. et al., 1997; Capello E., Mancardi G.L., 2004; Jeffery D.R. et al., 2004; Czell D. et al., 2007; Kimiskidis V. et al., 2008; Santra G., Ray A.C., 2009; González Sánchez J.J. et al., 2010; Nozaki K., Abou-Fayssal N., 2010; Turatti M. et al., 2010; Walid M.S., Sanoufa M., 2010).
Нам представилось целесообразным описать собственные наблюдения 2 клинических случаев болезни Марбурга. Акцентируем внимание на том, что в обоих случаях, наблюдаемых нами, начало заболевания не имело фульминантного характера (хотя при проведении МРТ- исследования выявлены очаги демиелинизации в стволе ГМ и верхних отделах спинного мозга (СМ), характерные для болезни Марбурга) и клинически проявлялось симптомокомплексом, типичным для поражения вышеуказанных областей. После проведения высокодозной стероидной терапии состояние пациентов стабилизировалось на короткий срок с последующим молниеносным прогрессированием, с образованием крупных сливающихся псевдотуморозных очагов, накапливающих контрастное вещество (отмечена диссеминация во времени при последующих МРТ- исследованиях).
В одном из рассматриваемых случаев, осложнившимся во время проведения стереотаксической биопсии псевдотуморозного очага правой теменно-височной области при компьютерной томографии (КТ), течение фульминантного РС изменилось, по нашему мнению, именно в результате формирования внутримозговой послеоперационной гематомы. Дальнейшее проведение превентивной терапии (интерферон β) привело к стойкой ремиссии в течение 2007–2010 гг.
Клинический случай № 1
Анамнез заболевания. Заболела остро. 28.05.2006 г. появилась боль в правой половине головы, выраженная боль в глазных яблоках, слезотечение, слабость в ногах. Принимала обезболивающие препараты. При вставании возникала тошнота и головокружение. Считая, что отравилась, пыталась вызвать рвоту, которая принесла облегчение. На следующий день, со слов родственников, кратковременно теряла сознание. Госпитализирована по месту жительства в тяжелом состоянии (отмечалось спутанное сознание и обездвиженность). Проведен курс кортикостероидов и дегидратационной терапии. Через 2 нед состояние пациентки несколько стабилизировалось, но в неврологическом статусе отмечалась дизартрия, аграфия, бульбарный симптомокомплекс.
Выписана с выраженным неврологическим дефицитом и направлена в ГУ ИНПН НАМНУ (Харьков) для установления диагноза и лечения.
При поступлении: пациентка в сознании, инструкции выполняет, реакция зрачков на свет вялая; мелкоамплитудный горизонтальный нистагм; акт конвергенции и аккомодации ослаблен; ассиметрия носогубной складки; бульбарный и псевдобульбарный синдромы (нарушение глотания, поперхивание, дизартрия); фасцикуляции мышц языка и девиация его влево; диффузное снижение мышечной силы; мышечный тонус изменен по спастическому типу; сухожильные рефлексы высокие, D=S, с расширенной зоной; клонусы стоп; брюшные рефлексы не вызываются; положительные патологические стопные знаки; интенция при выполнении координаторных проб, при выполнении пробы Ромберга — атаксия, сфинктерные нарушения.
На фоне проведенной пульс-терапии метилпреднизолоном (курсовая доза — 5,0 г), иммуноглобулином человеческим (400 мг/кг массы тела внутривенно), симптоматической терапии состояние несколько улучшилось. Начала ходить без поддержки до 100 м.
Выписана с диагнозом: РС, ремиттирующий тип, с тетрапарезом, сфинктерными нарушениями, EDSS (Expanded Disability Status Scale) — 5,5 балла.
Последующие плановые госпитализации были связаны с проведением иммуномодулирующей терапии.
В марте 2007 г. состояние пациентки ухудшилось. В ургентном порядке по линиям санавиации госпитализирована в ГУ ИНПН НАМНУ (Харьков).
При поступлении: состояние пациентки тяжелое, степень нарушения сознания — сопор; на вопросы отвечает односложно и быстро истощается; глазные щели — D=S, зрачки равные, конвергенция ослаблена, реакция на свет вялая, горизонтальный мелкоамплитудный нистагм в крайних отведениях; сглаженность левой носогубной складки; глотание не нарушено; девиация языка влево; тетрапарез, более выраженный в проксимальных отделах конечностей (в руках — 1,5 балла, в ногах — до 2,5 балла); гипотония; сухожильные и периостальные рефлексы оживлены, слева выше; брюшные рефлексы не вызываются; клонусы стоп, больше левой; вынужденное положение тела на спине, голова наклонена к левому плечу; рвота при перемене положения тела; дизартрия, дисфагия, выраженная интенция при выполнении координаторных проб.
Проведено МРТ-исследование ГМ. В связи с быстротечностью и нарастанием активности процесса, появлением новых активных псевротуморозных очагов, окруженных перифокальным отеком и накапливающих контраст, нарастающим неврологическим дефицитом и отсутствием реакции на лечение высокими дозами глюкокортикоидов (7 г метилпреднизолона с последующим переходом на дексаметазон по схеме) и дегидратационную терапию, пациентка была переведена в нейрохирургическое отделение для проведения КТ-стереотаксической биопсии образования правой теменно-височной области с целью дифференциальной диагностики фульминантного РС, острого ДЭМ и лимфомы центральной нервной системы.
Биопсия осложнилась послеоперационной гематомой, в связи с чем увеличился неврологический дефицит, проявившийся грубым гемипарезом левых конечностей.
В относительно удовлетворительном состоянии выписана для продолжения лечения под наблюдением невролога в условиях ГУ ИНПН НАМНУ (Харьков) с диагнозом: РС, псевдотуморозное течение; состояние после КТ-стереотаксической биопсии образования правой теменно-височной области, осложнившейся острым нарушением мозгового кровообращения (гематома) правой височной области.
Гистологическое исследование (03.04.2007 г.): в исследуемой ткани ГМ определяются участки разрежения астроцитарной глии (астроциты с дегенеративными изменениями, частично палочковидные, единичные амебовидные), глиальные волокна фрагментированы, умеренный периваскулярный отек с расширением пространств Вирхова — Робина. Имеются преимущественно не связанные с сосудами скопления лимфоидных элементов (плазматических клеток), местами совпадающие по локализации с очагами демиелинизации. Нейроны в исследуемые участки ткани не попали. Данные о новообразовании ГМ отсутствуют. Имеются признаки аутоиммунного процесса (рис. 1), послеоперационной гематомы правой височной области ГМ (рис. 2).

Дата публикации: 04.11.2018 2018-11-04
Статья просмотрена: 355 раз
Актуальность. Рассеянный склероз (РС) — это хроническое мультифакториальное заболевание, характеризующееся демиелинизирующими, воспалительными и нейродегенеративными процессами в центральной нервной системе (ЦНС), приводящими к нарушению прохождения импульсов по её проводящим путям [1]. Это может способствовать развитию неврологических нарушений, ухудшающих качество жизни (КЖ) пациента, и порой приводить к инвалидизации.
РС является основной причиной нетрудоспособности людей молодого и среднего возраста, страдающих заболеваниями нервной системы [2] и вторым по распространенности из органических заболеваний ЦНС [1].
Наличие коморбидных заболеваний (КЗ) [3] может ухудшать течение РС и требовать дополнительной медикаментозной коррекции, что и определяет актуальность проблемы.
Цель работы — определение и оценка взаимосвязи КЗ и РС для повышения эффективности терапии.
Материал и методы. Было обследовано 53 больных РС с января по апрель 2018 года, из них 35 (66,04 %) женщин и 18 (33,96 %) мужчин (соотношение 1,9:1) в возрасте от 21 до 60 лет (средний возраст — 37,6 лет), согласившихся сотрудничать с исследовательской группой. Продолжительность заболевания составляла от 1 месяца до 28 лет. Балл по шкале EDSS (расширенная шкала показателей инвалидизации больных РС по J. F. Kurtzke) составил от 1,5 до 7,0 баллов. Были отмечены следующие клинические варианты РС: КИС — у 1,9 % (1 чел.) ремиттирующий — у 94,3 % (50 чел.), вторично — прогрессирующий — у 3,8 % пациентов (2 чел.).
Обследование больных проводилось на базе неврологических стационаров г. Воронежа. Использовалась оригинальная анкета, с помощью которой анализировались основные параметры организма (индекс массы тела, артериальное давление (АД), группа крови), изменения аппетита в период заболевания и при приеме препаратов для лечения РС; вредные привычки, наличие дисгормональных заболеваний у женщин, частота встречаемости коморбидных РС заболеваний, а также взаимосвязь течения РС с КЗ. Исследование носило пилотный характер.
Из 53 опрошенных пациентов дефицит массы тела наблюдался у 5,7 % (3 пац.), избыточная масса тела — у 28,3 % (15 пац.), ожирение — у 3,6 % (2 пац.).
Приступы мигрени встречались у 28,3 % (15 чел.), из них с частотой 1 раз в месяц у 3 пациентов, 2 раза в месяц — у 6, 3 раза в месяц — у 3, 8 раз в месяц — у 3 пациентов.
У 1 больного (3,3 %) в анамнезе наблюдалась эпилепсия.
Хронические заболевания дыхательной системы отмечались у 28,3 % пациентов (15 чел.).
Из 53 пациентов курение в течение жизни отмечалось у 49 % (26 пац.), из них бросили курить — 20 человек, продолжают курить — 6 человек. В 60,4 % случаев (32 пац. с курящими родственниками), возможно воздействие пассивного курения на больных.
Алкогольные напитки периодически с разной частотой и в разных количествах употребляли 2/3 пациентов (35 чел.).
Изменения аппетита в течение последнего времени в виде его уменьшения отмечали 32 % (17 пац.), увеличения — 19 % (10 пац.). После приема препаратов для лечения РС аппетит уменьшился у 9,4 % (5 чел.), увеличился у 19 % (10 чел.).
Патология ЖКТ отмечалась у 39,6 % больных (21 чел.), из них хроническим панкреатитом страдали 4 чел., гастритом — 19 чел., язвой желудка — 2 чел., хроническим холециститом — 1 чел.
Изменения АД наблюдались суммарно у 28,3 % (15 чел.), из них артериальная гипотония — у 8 чел., гипертония — у 7 чел.
Нарушение функции щитовидной железы было у 7,5 % (4 пац.), при этом гипотиреоз наблюдался у 3 человек, гипертиреоз — у 1 человека.
Респираторные инфекционные заболевания с разной частотой встречались у всех 53 опрошенных, из них 1 раз в несколько лет у 26,4 % (14 чел.), 1–2 раза в год — у 43,4 % (23 чел.), больше 2 раз в год — у 24,5 % пациентов (13 чел.). В детстве 62,3 % опрошенных (33 чел.) перенесли ветряную оспу, 1,9 % (1 чел.) — инфекционный мононуклеоз, корь — 5,7 % (3 чел.), дифтерию — 1,9 % (1 чел.), вирусный паротит — 1,9 % (1 чел.); 15,1 % (8 чел.) — краснуху. Наличие герпеса отметили 68 % опрошенных (36 пац.).
Аллергия отмечалась у 52,8 % опрошенных (28 чел.), из них пищевую аллергию, аллергию на пыль, пыльцу, холодный воздух и бытовую химию отмечали 21 чел., лекарственную аллергию — 15 человек; и лекарственная, и нелекарственная аллергия наблюдалась у 8 пациентов.
Из 35 женщин у 25,7 % (12 чел.) отмечались заболевания половой системы, из них у 5 женщин они появились после постановки диагноза РС. Нарушения менструального цикла есть у 40 % женщин (14 чел.). Анемией страдали 20 % из 35 пациенток (7 чел.)
Из 53 больных РС 24,5 % (13 чел.) отмечали усиление выраженности симптомов РС при обострении хронических заболеваний (в основном респираторных) и 15 % пациентов отметили усиление проявлений РС при обострении хронических заболеваний (8 чел.).
Наследственная предрасположенность к заболеваниям дыхательной системы имелась у 28,3 % (15 чел.), алкоголизму — 30 % (1 чел.), аутоиммунным заболеваниям — у 5,7 % (3 чел.). У 5,7 % (3 чел. из 53) имелся близкий родственник, страдающий РС.
Выводы. На основании приведенных данных можно видеть, что наиболее часто встречающимися КЗ при РС являлись заболевания дыхательной системы, ветряная оспа, герпес, гастрит, мигрень и аллергия. Также был достаточно высоким процент лиц, куривших и употреблявших алкоголь.
Эти данные могут указывать на определенную связь РС и вирусных инфекций, курения, употребления алкогольных напитков и так далее, и свидетельствовать о мультифакториальности данного заболевания и необходимости учета этих состояний при диагностике и лечении РС.
Полученные данные носят предварительный характер и требуют продолжения исследования и дальнейшего уточнения при увеличении выборки.
В статье рассмотрена дифференциальная диагностика рассеянного склероза с острым рассеянным энцефаломиелитом. Так как рассеянный склероз является одной из наиболее значимых проблем современной неврологии. Повышенное внимание к проблемам рассеянного склероза связано не только с тем, что этим заболеванием страдают в большинстве своем молодые люди, ведущие активную трудовую деятельность и социальную жизнь, но и неуклонным увеличением числа пациентов с этой патологией.
Ключевые слова: рассеянный склероз, острый рассеянный энцефаломиелит, склеротические бляшки, множественные периваскулярные очаги демиелинизации.
Рассеянный склероз (РС) – хроническое аутоиммунное заболевание центральной нервной системы (ЦНС), для которого характерна многосимптомность, преимущественное вовлечение пирамидной и можечковой систем, прогрессирующее или ремиттирующее течени. Сходная клиническая картина и патогенез объединяет РС и ОРЭМ. При данных заболеваниях в неврологическом статусе констатируют парезы нижних конечностей, атаксию, поражения черепных нервов, расстройства координации движений, нарушение чувствительности и функций тазовых органов, эпилептические припадки. Кроме того, эти заболевания близки и тем, что они относятся к числу многоочаговых многосимптомных поражений, что в основе демиелинизирующего процесса лежит иммунное воспаление и они имеют схожие критерии ЦСЖ. Однако при РС рано или поздно выявляется триада Шарко, пентада Марбурга, диссоциация симптомов.
Говоря о различиях, следует начать с дебюта этих заболеваний. Так, РС начинается, как правило, постепенно, малозаметно для больных, среди полного здоровья или после острых инфекций, интоксикаций, травм. Проявляется в молодом и среднем возрасте (20-45 лет). Женщины болеют в 7 раз чаще, чем мужчины.
Один из патогномоничных симптомов – отсутствие брюшных рефлексов. Описаны характерные для РС комбинации симптомов. Сочетание нистагма, интенционного дрожания, скандированной речи, известно как триада Шарко (встречается у 30% больных). Нистагм, нижний спастический парапарез, интенционный тремор, отсутствие кожных брюшных рефлексов и битемпоральной деколорации дисков зрительных нервов называют пентадой Марбурга (встречается у 75% больных). Диссоциации характерные для РС: небольшая степень пареза и грубые пирамидные симптомы, низкий коленный рефлекс и клонусы стоп, патологические рефлексы и мышечная гипотония, различная выраженность симптомов в течение дня. К характерным признакам РС на МРТ являются склеротические бляшки и очаги микронекрозов со слабой воспалительно-сосудистой реакцией вокруг. Лечение направлено на установление продолжительной ремиссии, применяют симптоматическую терапию для улучшения качества жизни.
ОРЭМ является следствием перенесенного инфекционного заболевания (бактериального или вирусного – ветряная оспа, корь, краснуха, грипп) или вакцинации (чаще против бешенства, коклюша). Заболевание начинается остро, часто имитируя острую респираторную инфекцию. В некоторых случаях наблюдается подострое развитие в течение нескольких недель. Появляются общемозговые симптомы, лихорадка, очаговая неврологичекая симптоматика (парезы, поражения черепных нервов, атаксия, нарушения чувствительности и функций тазовых органов), психомоторное возбуждение, парестезии. Обычно имеются умеренные менингеальные знаки. На МРТ выявляются множественные, обширные, часто сливные очаговые изменения без смещения срединных структур мозга. В некоторых случаях доминируют симптомы поражения того или иного отдела ЦНС. Заболевание прогрессирует на протяжении нескольких дней, реже недель и в тяжелых случаях ведет к летальному исходу. При своевременной диагностике, заболевание поддается лечению, у больных начинается восстановление функций, которые продолжаются в течение нескольких месяцев. У 30-50% больных отмечается полное восстановление утраченных функций, в остальных случаях формируется более или менее выраженный остаточный дефект в виде парезов, атаксии, тазовых расстройств, нарушения памяти и речи, деменции и пр.
Демиелинизирующие заболевания головного и спинного мозга – это патологические процессы, приводящие к разрушению миелиновой оболочки нейронов, нарушению передачи импульсов между нервными клетками мозга. Считается, что в основе этиологии заболеваний лежит взаимодействие наследственной предрасположенности организма и определенных факторов внешней среды. Нарушение передачи импульсов приводит к патологическому состоянию центральной нервной системы.
Существуют следующие виды демиелинизирующих заболеваний:
- к демиелинизирующим заболеваниям центральной нервной системы относится рассеянный склероз. Демиелинизирующее заболевание рассеянный склероз – это наиболее часто встречающаяся патология. Рассеянный склероз характеризуется разнообразной симптоматикой. Первые симптомы появляются в возрасте 20-30 лет, чаще болеют женщины. Рассеянный склероз диагностируется по первым признакам, которые впервые описал врач-психиатр Шарко – непроизвольные колебательные движения глаз, дрожание, скандированная речь. Также у пациентов отмечается задержка мочеиспускания или очень частое мочеиспускание, отсутствие брюшных рефлексов, бледность височных половин дисков зрительных нервов;
- ОДЭМ, или острый рассеянный энцефаломиелит. Начинается остро, сопровождается выраженными общемозговыми расстройствами и проявлениями инфекции. Заболевание часто возникает после воздействия бактериальной или вирусной инфекции, может развиться спонтанно;
- диффузно-диссеминированный склероз. Характеризуется поражением спинного и головного мозга, проявляется в виде судорожного синдрома, апраксии, нарушений психики. Смерть наступает в период от 3 до 6-7 лет с момента диагностирования заболевания;
- болезнь Девика, или острый оптиконевромиелит. Заболевание начинается как острый процесс, протекает тяжело, прогрессирует, поражая зрительные нервы, что вызывает полную или частичную потерю зрения. В большинстве случаев наступает летальный исход;
- болезнь Бало, или концентрический склероз, энцефалит периаксиальный концентрический. Начало заболевания острое, сопровождается лихорадкой. Патологический процесс протекает с параличами, зрительными нарушениями, эпилептическими припадками. Течение заболевания быстрое – смерть наступает через несколько месяцев;
- лейкодистрофии – в этой группе находятся заболевания, которые характеризуются поражением белого вещества мозга. Лейкодистрофии относятся к наследственным заболеваниям, в результате дефекта генов нарушается формирование миелиновой оболочки нервов;
- прогрессирующая мультифокальная лейкоэнцефалопатия характеризуется снижением интеллекта, эпилептическими припадками, развитием деменции и другими расстройствами. Продолжительность жизни больного не более 1 года. Заболевание развивается в результате снижения иммунитета, активации вируса JC (полиомавируса человека 2), часто обнаруживается у больных ВИЧ-инфекцией, после трансплантации костного мозга, у болеющих злокачественными заболеваниями крови (хронический лимфолейкоз, болезнь Ходжкина);
- диффузный периаксиальный лейкоэнцефалит. Наследственное заболевание, чаще поражает мальчиков. Вызывает расстройство зрения, слуха, речи, другие нарушения. Быстро прогрессирует – продолжительность жизни чуть больше года;
- синдром осмотической демиелинизации – встречается очень редко, развивается в результате нарушения электролитического баланса и ряда других причин. Быстрый рост уровня натрия приводит к потере клетками мозга воды и различных веществ, становится причиной разрушения миелиновых оболочек нервных клеток мозга. Поражается один из задних отделов мозга – Варолиев мост, наиболее чувствительный к миелинолизу;
- миелопатии – общий термин для поражений спинного мозга, причины которых разнообразные. К этой группе относятся: спинная сухотка, болезнь Канавана, другие заболевания. Болезнь Канавана – генетическое, нейродегенеративное аутосомно-рецессивное заболевание, поражает детей, вызывает повреждение нервных клеток головного мозга. Заболевание чаще всего диагностируется у евреев ашкенази, проживающих в Восточной Европе. Спинная сухотка (локомоторная атаксия) – это поздняя форма нейросифилиса. Заболевание характеризуется поражением задних столбов спинного мозга и спинальных нервных корешков. Заболевание имеет три стадии развития с постепенным нарастанием симптомов поражения нервных клеток. Нарушается координация при ходьбе, больной легко теряет равновесие, часто нарушается работа мочевого пузыря, появляется боль в области нижней конечности или в нижней части живота, падает острота зрения. Самая тяжелая третья стадия характеризуется утратой чувствительности мышц и суставов, арефлексией сухожилий ног, развитием астереогноза, больной не может передвигаться;
- синдром Гийена-Барре – встречается в любом возрасте, относится к редкому патологическому состоянию, которое характеризуется поражением периферических нервов организма собственной иммунной системой. В тяжелых случаях происходит полный паралич. В большинстве случаев больные полностью выздоравливают при адекватном лечении;
- невральная амиотрофия Шарко-Мари-Тута. Хроническое наследственное заболевание, которое характеризуется прогрессированием, поражает периферическую нервную систему. В большинстве случаев происходит разрушение миелиновой оболочки нервных волокон, существуют формы заболевания, при которых обнаруживается патология осевых цилиндров в центре нервного волокна. В результате поражения периферических нервов происходит угасание сухожильных рефлексов, атрофия мышц нижних, а затем верхних конечностей. Заболевание относится к прогрессирующим хроническим наследственным полиневропатиям. В эту группу входят: болезнь Рефсума, синдром Русси-Леви, гипертрофическая невропатия Дежерина-Сотта и другие редкие заболевания.
Демиелинизирующие заболевания нервной системы: классификация
Демиелинизирующие заболевания (ДЗ) выделяют первичные (острый рассеянный энцефаломиелит, клинические формы – полиэнцефалит, энцефаломиелополирадикулоневрит, оптикомиелит, диссеминированный миелит, оптикоэнцефаломиелит) и вторичные (вакцинальные – развиваются при вакцинации АКДС, КДС, атирабической вакциной; параинфекционные - энцефаломиелит при гриппе, коклюше, кори, ветряной оспе, других заболеваниях).
Подострые формы заболевания проявляются в виде заболеваний:
- рассеянный склероз. Клинические формы – цереброспинальная и спинальная, оптическая, церебральная, стволовая, мозжечковая;
- хронические формы ДЗ – энцефалит Даусона, Деринга, Петте, Ван Богарта, периаксиальный диффузный лейкоэнцефалит Шильдера;
- ДЗ с поражением преимущественно периферических нервов – инфекционные полирадикулоневропатии, инфекционно-аллергический первичный полирадикулоневрит Гийена-Барре, токсические полинейропатии, диабетическая и дисметаболическая полинейропатия.
Лечение демиелинизирующих заболеваний нервной системы
Лечение демиелинизирующего заболевания зависит от типа заболевания и степени его тяжести, относится к длительным и сложным процессам. Помимо медикаментозного лечения(пульс –терапия при дебюте заболевания и обострении), больному назначают диету, рекомендуют соблюдать строгий распорядок дня, режим сна и бодрствования, регулярно проходить курс массажа, заниматься лечебной физкультурой. Каждый пациент с демиелинизирующим заболеванием требует индивидуального подхода, поддерживающая терапия пациентов с демиелинизирующим заболеванием занимает долгие годы.
Читайте также:


