Вагиноза и герпес лечение

Несмотря на постоянное совершенствование методов микробиологической диагностики и разработку новых противомикробных препаратов число инфекционно-воспалительных заболеваний женской половой сферы на протяжении последних десятилетий остается стабильно высокой без тенденции к снижению. По данным статистики, инфекции женской половой сферы занимают первое место среди всех гинекологических заболеваний с частотой встречаемости около 60 процентов. Значительную часть этих заболеваний составляют инфекции вульвы и влагалища.
Причин такого положения дел несколько. Среди них – многообразие возбудителей инфекционно-воспалительных заболеваний женской половой системы, многие из которых передаются половым путем; раннее начало половой жизни; частая смена половых партнеров; распространенность незащищенных половых контактов.
К наиболее частым заболеваниям вульвы и влагалища относятся бактериальный вагиноз, вагинит, кандидоз влагалища (молочница) и генитальный герпес.
Бактериальный вагиноз возникает при нарушении состава микрофлоры влагалища – снижения числа лактобактерий и размножения таких микроорганизмов, как гарднерелла, бактероиды или микоплазма. Это проявляется в первую очередь изменением качества выделений из влагалища – они становятся обильными (особенно после полового контакта) и имеют неприятный запах несвежей рыбы. Зачастую этим проявления бактериального вагиноза ограничиваются, однако в некоторых случаях женщина может испытывать зуд, жжение и отек стенок влагалища, а также боли в животе, напоминающие сильные позывы к дефекации.
Вагинит, или воспаление влагалища, чаще всего развивается на почве бактериального вагиноза. Нередко воспалительный процесс распространяется и на наружные половые органы – вульву; такое состояние носит название вульвовагинита. При этом заболевании женщину беспокоят боль, жжение и зуд во влагалище и вульве, усугубляющиеся после полового контакта, а также желтоватые неприятно пахнущие выделения из влагалища.
Помимо патологической флоры, размножающейся во влагалище при бактериальном вагинозе, вагинит могут вызывать грибок кандида и вирус простого герпеса.

Вагинальный кандидоз (молочница) – это поражение влагалища грибком рода Candida. Он проявляется обильными выделениями белого или сероватого цвета, зачастую имеющими творожистую консистенцию, которые сопровождаются зудом, жжением и болезненными ощущениями во влагалище и вульве. Предрасполагает к размножению грибка прием антибиотиков и глюкокортикоидных гормонов, кроме того, молочница часто возникает при беременности.
Говоря о воспалительных заболеваниях влагалища и вульвы, нельзя не упомянуть и о воспалении тесно связанной с ними анатомически уретры (мочеиспускательного канала) – уретрите. Эта болезнь проявляется затрудненным болезненным мочеиспусканием и постоянными неприятными ощущениями в области уретры.
Таким образом, несмотря на различие причин воспалительных заболеваний влагалища все они приносят женщине существенный дискомфорт: никому не понравятся неприятные ощущения в интимных органах, тем более сопровождающиеся выделениями из влагалища и неприятным запахом. Эти заболевания негативно отражаются на половой, а зачастую и социальной жизни женщины, и могут привести к депрессии и другим психическим расстройствам. Кроме того, воспаление может распространиться на матку с придатками и другие органы малого таза и привести к бесплодию.
Поэтому при любых воспалительных заболеваниях женских половых органов не следует откладывать визит к гинекологу, который назначит соответствующие противобактериальные, противовирусные или противогрибковые препараты и другие необходимые методы лечения.
Его действующее вещество метилглюкамина акридонацетат представляет собой растворимый синтетический аналог алкалоида растения Citrus grandis. Он нормализует специфический и неспецифический иммунитет, тем самым повышая устойчивость организма к бактериальным, вирусным и грибковым инфекциям и оказывая противовоспалительное действие.
Богомазова И.М., Белоусова В.С., Максимов М.Л.
Проблема вагинальных инфекций знакома практически каждой женщине. Одно из первых мест в структуре заболеваний женских половых органов в настоящее время занимает бактериальный вагиноз, который, по данным литературы, диагностируется у 30–57,6% женщин репродуктивного возраста [1].
Особое коварство данного патологического процесса состоит в том, что он может спровоцировать различные осложнения при планировании ребенка и во время беременности, да и просто причиняет женщине ежедневные бытовые неудобства. Поэтому вопрос эффективного лечения данной патологии весьма актуален. Сегодня на рынке представлен широкий спектр препаратов для лечения вагинальных инфекций. Но далеко не все из них одинаково эффективны [3].
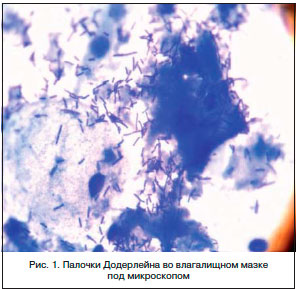
В терапии вагинальных инфекций традиционно применяют две группы препаратов: антибактериальные и антисептические. Антибиотики влияют только на бактерии, не включая вирусы (герпес, вирус папилломы человека) и других представителей патогенной флоры. К тому же антибиотики не создают условий для развития лактобактерий – типичных представителей нормального биоценоза влагалища (рис. 1). Кроме того, залогом успешного лечения является нормализация pH среды влагалища.
Бетадин ® выпускается в виде вагинальных свечей и содержит 200 мг поливинилпирролидона йода, который давно известен своим бактерицидным действием. Высвобождаясь из комплекса с поливинилпирролидоном при контакте с кожей и слизистыми, йод образует с белками клетки бактерий йодамины, коагулирует их и вызывает гибель микроорганизмов. Оказывает бактерицидное действие на грамположительные и грамотрицательные бактерии (за исключением Mycobacterium tuberculosis), анаэробы. Также активен в отношении грибов, вирусов, простейших. Суппозитории изготовлены на водорастворимой основе и при соприкосновении с кожей и слизистыми не оказывают раздражающего действия. Кроме того, находящийся в комплексе с поливинилпирролидоном йод высвобождается постепенно и равномерно.
По сравнению с другими антисептиками Бетадин ® обладает рядом существенных преимуществ:
- эффективнее подавляет размножение микроорганизмов даже в большом разведении;
- физико-химические условия в очаге воспаления мало влияют на действие препарата Бетадин ® ;
- активен в отношении вирусов герпеса и папилломавирусной инфекции;
- нормализует кислотность вагинальной среды и создает условия для быстрого восстановления нормальной микрофлоры влагалища, что является важным фактором для отсутствия рецидивов вагинальной инфекции после лечения.
Препарат отлично зарекомендовал себя в лечении и профилактике инфекций женской половой сферы. Причем начать лечение можно сразу после визита к врачу, не дожидаясь результатов анализов, т. к. Бетадин ® эффективен практически при всех вагинальных инфекциях. А в повседневной жизни женщины препарат обеспечивает профилактику инфекций, передающихся половым путем.
Более того, данный препарат достаточно удобен, поскольку его можно использовать и во время менструации, и в первом триместре беременности, когда лечение воспалений приобретает особую актуальность.
С целью оценки эффективности и переносимости препарата Бетадин ® при лечении бактериального вагиноза нами было проведено специальное исследование.
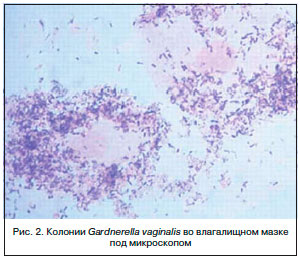
Бактериальный вагиноз (другие названия: вагинальный дисбиоз (дисбактериоз)) – это инфекционный невоспалительный синдром, характеризующийся резким снижением или отсутствием лактофлоры и ее заменой на полимикробные ассоциации анаэробов и Gardnerella vaginalis (рис. 2), концентрация которых достигает 109–1011 КОЕ/мл вагинального отделяемого [1, 2, 4].
Особенностью микрофлоры влагалища является ее изменчивость под действием как экзогенных, так и эндогенных факторов. На микроценоз оказывают влияние физиологические и гормональные изменения (пубертатный период, беременность, менопауза), фазы менструального цикла, различные нарушения менструальной функции, снижение активности иммунных факторов вследствие перенесенных заболеваний, нерегулярного и несбалансированного питания, дисбактериоза кишечника, гиповитаминоза, хронического стресса. Большое значение имеют степень половой активности, использование антибактериальных препаратов, гормонотерапия, хирургические вмешательства. При бактериальном вагинозе, развившемся в результате действия одного или сочетания перечисленных факторов, происходит элиминация лактобацилл, сопровождающаяся колонизацией влагалища строгими анаэробами: Fusobacterium, Mobiluncus, Peptostreptococcus и Gardnerella vaginalis [3, 5].
Факторами риска развития бактериального вагиноза являются:
- ранее перенесенные заболевания половых органов инфекционно-воспалительного характера;
- длительный и бесконтрольный прием антибактериальных препаратов;
- наличие различных нарушений менструального цикла;
- наличие фоновых процессов шейки матки;
- длительное применение внутриматочной контрацепции;
- применение комбинированных оральных контрацептивов.
Нами были обследованы 142 пациентки в возрасте от 18 до 47 лет с клиническими признаками бактериального вагиноза. Диагноз был установлен при помощи микроскопии влагалищных мазков, бактериологического исследования цервикальной слизи, определения количества лактобактерий, обследования на инфекции, передающиеся половым путем, методами полимеразной цепной реакции (ПЦР), реакции иммунной флюоресценции (РИФ).
В качестве основного симптома при бактериальном вагинозе выступали обильные выделения из половых путей белого или серого цвета (93%), иногда пенящиеся (38%), часто с неприятным запахом (76%). Выделения усиливались перед менструацией или после полового акта. Пациентки с длительным существованием процесса (16%) отмечали желто-зеленую окраску влагалищных выделений, а также их густую, тягучую, липкую консистенцию. При осмотре в зеркалах выделения равномерно распределялись по стенкам влагалища и влагалищной части шейки матки и легко удалялись со слизистой марлевым тампоном.
Другие жалобы – на зуд (46%), нарушения мочеиспускания (18%), боли во время полового акта (7%) – встречались гораздо реже. У 14% женщин с бактериальным вагинозом жалобы отсутствовали. Диагноз у последних был поставлен на основании данных микроскопии влагалищных мазков и результатов бактериологического исследования цервикальной слизи.
Таким образом, в зависимости от наличия жалоб бактериальный вагиноз подразделяется на два варианта: бессимптомный и с клиническими проявлениями.
- При бессимптомном течении заболевания отмечается отсутствие клинических проявлений наряду с положительными результатами лабораторных анализов.
- При варианте с выраженными клиническими проявлениями отмечаются длительно существующие (в течение 2–3 лет) выделения – обильные, жидкие, белого или сероватого цвета, с неприятным запахом гнилой рыбы. Характерно частое сочетание с патологическими процессами шейки матки (псевдоэрозией, лейкоплакией, эндоцервицитом, эндометриозом) и рецидивирующее течение. Нередко возникают нарушения менструального цикла по типу олигоменореи или неполноценной второй фазы цикла.
Лечение бактериального вагиноза проводится в два этапа и сводится к:
- селективной деконтаминации (выборочное устранение возбудителей заболевания), для чего назначаются препараты с антимикробным действием, направленные на снижение количества анаэробных микроорганизмов;
- восстановлению нормального или максимально приближенного к норме микробиоценоза влагалища с помощью эубиотиков. Микробиоценоз – микроорганизмы и продукты их жизнедеятельности, которые в нормальном состоянии находятся на слизистых влагалища [6].
Лечение бактериального вагиноза в настоящем наблюдении проводилось согласно протоколу, представленному фармацевтической компанией Egis. Всем пациенткам назначался Бетадин ® по 1 свече в сутки во влагалище в течение 14 дней. Эффективность терапии оценивали на основании клинических данных и результатов лабораторных исследований.
До лечения при микроскопии влагалищного мазка количество лейкоцитов колебалось от 8 до 22 в поле зрения, что соответствовало второй (43%) и третьей (57%) степени чистоты влагалищного содержимого. На этом фоне в бактериальных посевах у 37% женщин была выявлена Candida albicans, у 19% – Staphylococcus epidermidis в концентрации 106 КОЕ, у 17% – Enterococcus fecalis и у 23% – Staphylococcus saprophyticus (104 КОЕ). В 67% наблюдений в большом количестве были выявлены ключевые клетки (гарднереллы), в 11% определялись условно-патогенные штаммы уреаплазмы, а в 6% – микоплазмы, выявленные методами ПЦР и РИФ. Лактобактерии отсутствовали у 27%, в концентрации 102 КОЕ обнаружены у 22%, 103 КОЕ – у 36%, 104 КОЕ – у 13% и только у 2% пациенток лактобактерии были выявлены в концентрации 105 КОЕ.
После проведенного лечения при первом и втором контрольных обследованиях методом РИФ мы не выявили условно-патогенные микроорганизмы.
После проведенной терапии уже на втором визите жалоб не предъявляла ни одна пациентка. Анализ лабораторных данных показал, что через 1 нед. после проведенной терапии только у 2 пациенток был высеян Staphylococcus epidermidis, а при втором контрольном визите у всех женщин отсутствовала условно-патогенная флора и был отмечен рост титра лактобактерий.
После курса лечения препаратом Бетадин ® проводили терапию эубиотиками, на фоне которых нормализовался биоценоз влагалища, титр лактобактерий при повторном исследовании был в пределах нормы.
Через 4 нед. после проведенной терапии у 96% пациенток пейзаж влагалищного мазка нормализовался: количество лейкоцитов было 2–6 в поле зрения. В бактериальных посевах после лечения условно-патогенная флора не выявлялась.
До лечения ни в одном наблюдении не был выявлен нормальный титр лактобактерий. Независимо от схемы лечения, с применением эубиотиков или без них, при контрольном исследовании у 69% женщин титр лактобактерий был в пределах нормы.
Через 1 мес. после терапии жалобы на умеренные выделения из половых путей, не сопровождавшиеся зудом и неприятным запахом, предъявляли лишь 5% женщин. Кроме того, в процессе терапии препаратом Бетадин ® пациентки в подавляющем большинстве наблюдений не отмечали каких-либо побочных реакций, связанных с применением свечей, в виде неприятных ощущений в области наружных половых органов и влагалища (жжения, зуда, отека и т. д.).
Таким образом, проведенные нами исследования показали высокую эффективность препарата Бетадин ® при лечении бактериального вагиноза и смешанной урогенитальной инфекции. У 100% пациенток через 1 мес. после терапии полностью исчезли клинические симптомы бактериального вагиноза и у 96% нормализовался микробный пейзаж влагалища.
Успешное лечение бактериального вагиноза зависит от правильной диагностики и патогенетически обоснованной терапии (т. е. лечения, воздействующего на все звенья процесса развития дисбактериоза влагалища) [7]. Для предупреждения возникновения новых эпизодов бактериального вагиноза рекомендуется использование вагинальных антисептиков (свечи Бетадин ® ) и пробиотиков.
Литература
- Сенчук А.Я., Доскач И.О. Киевский медицинский университет УАНМ "Эффективность местного применения комбинированных препаратов для лечения вульвовагинитов в гинекологической практике // Здоровье женщины. 2011. № 1. С. 177–180.
- Тютюнник В.Л. Фарматека. М., 2005. № 2. С. 20–23.
- Ткаченко Л.В., Веревкина О.П., Свиридова Н.И. и др. Гинекология. 2004. № 6, Т. 2. С. 65–67.
- Анкирская А.С., Прилепская В.Н., Байрамова Г.Р., Муравьева В.В. РМЖ. 2001.№ 6, Т. 5. С. 276–282.
- Яцуха М.В., Баткаев Э.А., Крутских Е.С. и др. Вестник последипломного образования. М., 1999. № 19. С. 225–304.
- Байрамова Г.Р. Клинические особенности и эффективность различных методов терапии бактериального вагиноза: Автореф.дис.канд. мед. наук. М., 1996.
- Цвелев Ю.В., Кочеровец В.И., Кира Е.Ф. и др. Анаэробная инфекция в акушерско-гинекологической практике. Санкт-Петербург: Питер, 1995. С. 313.

Один из наиболее важных показателей здорового состояния влагалища предоставляет анализ на кислотность влагалища с помощью измерения уровня рН. Диагноз бактериального вагиноза может быть поставлен с помощью микроскопического исследования мазка из влагалища, рН тест - полоски или методом окрашивания бактерий биоматериала по Грамму.
Что такое бактериальный вагиноз?
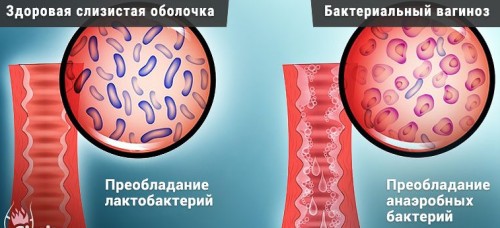
Во влагалище существует тонкое равновесие между бактериями, гормонами и клетками, выстилающими стенки влагалища (эпителиальные клетки). Когда у женщин детородного возраста в избытке эстроген (женский гормон) и легко доступный гликоген (сахар), бактерии группы лактобациллы представляют подавляющее большинство среди вагинальных бактерий. Эти бактерии используют гликоген, полученный из эпителиальных клеток влагалища, создавая кислую среду (рН 0,5 ± 4). Кислая среда влагалища подавляет рост бактерий других групп, таких как анаэробные бактерии и защищает от них влагалище. По не ясным на сегодняшний день причинам происходит изменение в соотношении вагинальных бактерий, и лактобациллы замещаются анаэробными бактериями, которые не вырабатывают кислоту. Эти бактерии вырабатывают аминосоединения, характеризующиеся неприятным запахом. Такое изменение в соотношении микроорганизмов во влагалище, сопровождающееся выделениями и неприятным запахом, называется бактериальный вагиноз.
В Израиле 23% женщин, обратившихся с жалобами на вагинальные проблемы, например, на зуд и болезненные ощущения, ставится диагноз бактериальный вагиноз. Из всех женщин детородного возраста, не имеющих жалоб на вагинальные проблемы, у 13% был диагностирован бактериальный вагиноз. Это значит, что у около одной трети женщин с бактериальным вагинозом, не проявляется симптоматика.
Основные жалобы – выделения из влагалища, сопровождающиеся неприятным запахом. Симптомы часто усиливаются после полового акта. Важно отметить, что при этом заболевании жалобы на боль, зуд или жжение отсутствуют, и если такие жалобы возникают, то следует взвесить вероятность существования вдобавок к вагинозу другой проблемы, либо исключить из диагностики бактериальный вагиноз.
Что показывает осмотр влагалища?
Можно заметить однородную (гомогенную) структуру выделений бело-серого цвета, часто сопровождающихся неприятным запахом из-за наличия аминосоединений. Важно отметить, что стенки влагалища не покрасневшие, у женщины нет гиперчувствительности и болезненных ощущений при осмотре.
Как проводится диагностика?
Существует два метода диагностики бактериального вагиноза. Один из них основан на клинических критериях (критерии Амселя), наличие которых можно выявить при обследовании. К ним относятся:
(1) Гомогенные серо-белые выделения;
(2) рН вагинальных выделений > 4.5;
Второй метод диагностики бактериального вагиноза основан на результатах микроскопии мазка, окрашенного по Граму. Этот метод позволяет описать морфотипы бактерий, ассоциированных с бактериальным вагинозом . Значения шкалы от 0 до 10 позволяют отразить состояние вагинальной флоры, соотношение между лактобациллами и бактериями групп Гарднерелла (Gardnerella) и / или Мобилункус (Mobiluncus). Высокий уровень последних указывает на наличие бактериального вагиноза. Низкий уровень этих бактерий в мазке указывает на нормальную вагинальную микрофлору. Значения шкалы 0-3 свидетельствует о здоровом состоянии бактериальной среды влагалища, значения 8-10 указывает на бактериальный вагиноз.
Факторы риска бактериального вагиноза
Бактериальный вагиноз распространен с разной частотой среди различных этнических групп. В Израиле неизвестна распространенность заболевания среди различных этнических групп. Более высокая распространенность бактериального вагиноза встречается у женщин, которые часто спринцуют влагалище (Douching), у тех, кто имеет несколько партнеров, нового партнера, у женщин, предпочитающих заниматься сексом с женщинами. Существуют различные причины бактериального вагиноза, но в большинстве случаев не известно, что послужило причиной изменения соотношения бактерий во влагалище.
Какие осложнения могут развиться при бактериальном вагинозе?
При бактериальном вагинозе существует более высокая вероятность заболеваний, передающихся половым путем, таких как ВИЧ, гонорея, хламидиоз и герпес. Повышен риск развития внутриутробной инфекции при выполнении гинекологических процедур, таких как выскабливание, гистероскопия, гистерэктомия и введение внутриматочной спирали. Имеются сведения о том, что беременные женщины с бактериальным вагинозом больше подвержены выкидышам и преждевременным родам.
Кто должен лечиться?
Лечиться должны женщины с симптоматикой, которые жалуются на неприятный запах выделений и дискомфорт. Кроме того, рекомендуется лечение женщин, у которых поставлен диагноз вагиноза и которым предстоят гинекологические хирургические процедуры, такие как выскабливание или гистерэктомия. Следует взвесить возможность лечения беременных женщин, у которых были повторные выкидыши или преждевременные роды.
Как лечится бактериальный вагиноз ?
Терапия направлена на подавление анаэробных бактерий. Две группы антибиотиков метронидазол (флагил *) и клиндамицин (далацин) одинаково эффективны. Лечение может быть системным (перорально) или местным во влагалище.
Какова эффективность лечения?
Исследования сообщают о высокой эффективности лечения, около 90% при наблюдении в течение одного месяца после окончания лечения. Наблюдение в течение трех месяцев показывает снижение эффективности лечения до 70% (30% женщин жаловались на рецидив симптомов). Наблюдение в течение одного года с момента окончания лечения показывает, что 60% женщин сообщают о возвращении симптомов. Женщины с рецидивирующим вагинозом нуждаются в еженедельной поддерживающей терапии в течение нескольких месяцев. У 30% женщин развивается бактериальный кандидоз в результате воздействия антибиотиков.
Существуют ли другие причины вагинальной секреции с неприятным запахом, помимо бактериального вагиноза?
Как уже упоминалось, источником запаха необязательно является влагалище, это может быть матка или шейки матки, или паховые области (особенно у женщин с избыточной массой тела, у которых источник запаха – в складках кожи). У женщин с потерей контроля сфинктера, недержанием мочи источником неприятного запаха может быть переполнение гигиенической прокладки выделениями. Только полное обследование влагалища поможет поставить диагноз и выявить источник выделений.
Бактериальный вагиноз (БВ) - клинический синдром, который возникает, когда нормальная флора во влагалище, представленная лактобациллами (Lactobacillus sp), замещается большим количеством определенных бактерий (Atopobium vaginalis, Mobiluncus sp., Prevotella sp., Gardnerella vaginalis,Ureaplasma, Mycoplasma), которые в норме могут присутствовать лишь в небольших количествах.
Лактобациллы (Lactobacillus) это преобладающие бактерии в здоровом влагалище, и в низкой степени присутствуют другие бактерии. Лактобациллы продуцируют перекись водорода, что имеет значение в поддержании PH влагалища ниже 4.5. При бактериальном вагинозе pH вагинальной жидкости повышается от 4.5 до 6.0.
Лактобациллы при таком состоянии могут присутствовать, но преобладающая флора представлена другими бактериями, концентрация которых до тысячи раз выше, чем в норме.
Бактериальный вагиноз встречается чаще у женщин детородного возраста 15-44 года.
Факторы риска включают вагинальное спринцевание, рецептивный куннилингус, черную расу, недавнюю смена полового партнера, частое повышение вагинального pH из-за сексуальных контактов, курение, присутствие ИППП, например хламидии или герпеса, многочисленные сексуальные партнеры, недостаточное использование презервативов.
Однако бактериальный вагиноз описан и у девственниц.
Жидкие белые, или бело-серые однородные выделения из влагалища
Неприятный рыбный запах вагинальных выделений.
Как правило не ассоцииируется с болью, зудом или раздражением.
Приблизительно 50% женщин не имеют никаких симптомов.
Бактериальный вагиноз обычно не ассоциируется с признаками воспаления.
Бактериальный вагиноз не передается половым путем, но может возникать в присутствии ИППП и других инфекций генитального тракта.
При наличии бактериального вагиноза повышается риск инфицирования ВИЧ у беременных женщин.
Преобладание БВ выше у женщин с воспалительными заболеваниями органов малого таза (ВЗОМТ), БВ распространен у женщин, которые подвергаются прерыванию беременности и ассоциируется с пост-абортным эндометритом и ВЗОМТ.
Во время беременности наличие БВ повышает риски поздних самопроизвольных абортов в сроке с 13 до 24 недель гестации (беременности). Наличие бактериального вагиноза ассоциируется с преждевременными родами, преждевременным разрывом околоплодных оболочек, и послеродовым эндометритом, повышается риск инфицирования другими ИППП, особенно генитальным герпесом и ВИЧ.
Диагностика может проводиться исходя из клинических критериев (Amsel критерии) и микроскопическим методом – мазок из заднего свода влагалища.
Для подтверждения бактериального вагиноза как минимум три из четырех критериев Amsel должны присутствовать:
(1) Жидкие, белые однородные выделения
(2) Присутствие ключевых клеток при микроскопическом исследовании мазка (это клетки плоского эпителия влагалища, покрытые множеством бактерий)
(3) pH влагалищной жидкости >4.5
(4) Рыбный запах (если не распознается сразу, используется несколько капель 10% KOH).
Обнаружение Gardnerella vaginalis не может быть использовано для диагностики БВ, потому что она может быть выделена из влагалища более чем у 50% здоровых женщин. Поэтому, употребляемый часто термин гарднереллез не может использоваться, потому как наличие гарднереллы не является причиной бактериального вагиноза.
Лечение показано для:
- Женщин, у которых есть симптомы
- Женщин, которые подвергаются хирургическим процедурам
- По выбору: положительные результаты микроскопии у женщин без симптомов. Они могут отметить изменение их выделений в благоприятную сторону после лечения.
Рекомендуются лекарственные средства или для приема внутрь в виде таблеток или в виде вагинальных свечей (метронидазол или тинидазол или клиндамицин).
Лечение с помощью пробиотических молочно-кислых бактерий или препаратов молочной кислоты не дали результатов эффективности лечения БВ и не могут быть рекомендованы для использования в настоящее время.
Результаты клинических испытаний по поводу полезности обследования по БВ и лечения БВ во время беременности конфликтны. Поэтому трудно дать твердые рекомендации. Наиболее последние обзоры статей делают вывод, что есть небольшие доказательства, что обследование и лечение всех беременных женщин с бессимптомным БВ предотвращают преждевременные роды и их последствия. Однако есть некоторые предположения, что лечение до 20 недель беременности может уменьшить риск.
Беременные женщины с симптомами БВ должны лечиться обычными схемами.
Женщины с дополнительными факторами риска по поводу преждевременных родов могут иметь пользу от лечения до 20 недель гестации.
Metronidazole проникает в грудное молоко и может изменить его вкус. Производители рекомендуют избегать больших доз, если есть лактация. Небольшое количество clindamycin проникает в грудное молоко. Поэтому разумно использовать интравагинальное лечение для женщин в период лактации.
Женщины с ВИЧ отвечают на лечение БВ также как и не ВИЧ инфицированные.
Не наблюдалось уменьшения частоты повторного БВ, в двух исследованиях, в которых мужчины-партнеры женщин с БВ лечились, поэтому обследование и лечение мужчин-партнеров не показано.
Тест по поводу излеченности БВ не нужен, если симптомы прошли. После лечения БВ может возвратиться, но будет отвечать на стандартное лечение. Парнеры не нуждаются в рутинном обследовании. Рутинное обследовани на ИППП должно предлагаться в соответствии с текущими протоколами.
- UK National Guideline for the management of Bacterial Vaginosis 2012, Clinical Effectiveness Group British Association for Sexual Health and HIV
- 2011 European (IUSTI/WHO) Guideline on the Management of Vaginal Discharge

Статистика в гинекологии показывает, что кольпитом страдают 60% женщин. Вагинит, второе название заболевания, проявляется в виде воспаления слизистой оболочки с захватом вульвы. Имеет инфекционную и неинфекционную природу. Встречается в основном у женщин детородного возраста и в период после климакса. Иногда наблюдается у девочек и новорожденных детей.
Симптомы и признаки кольпита
В группе риска состоит прекрасная половина человечества в возрасте от 18 до 45 лет. Самая распространенная форма кольпита – молочница. В области влагалища начинается зуд и неприятные выделения. Вагинит сам по себе не проходит. Болезнь подлежит тщательному лечению.
- характерные выделения, зависящие от течения патологического процесса: творожные, водянистые, пенистые, гнойные;
- отечность и краснота вульвы;
- зуд и жжение в интимной зоне, нарастает по мере ходьбы;
- стойкий кисловатый запах;
- расстройства нервной системы: бессонница, раздражительность, тревожность;
- болевой синдром малого таза, особенно во время интимной близости;
- повышение температуры тела (встречается крайне редко);
- частые позывы к мочеиспусканию;
- недержание мочи.
Последствия кольпита не всегда самые плохие. В ряде случаев, симптоматика проходит и женщина успокаивается. Но это значит, что заболевание зашло глубоко внутрь. В какой-то период времени признаки вагинита вернутся. Своевременная проверка у специалиста позволит избежать последствий.
Причины кольпита
Интимная область требует постоянного ухода и тщательного осмотра.
- несоблюдение правил личной гигиены;
- последствия применения антибиотиков;
- инфекции, передающиеся от партнера;
- аллергические заболевания;
- травмы при родоразрешении и аборты;
- длительный прием гормональных препаратов;
- патологии щитовидной железы;
- гормональная перестройка: менструация, роды, кормление грудью;
- применение лучевой терапии при онкологии;
- синтетическое нижнее белье;
- переедание острой, жареной и жирной пищи;
- долгое нахождение в жарком помещении;
- снижение иммунитета;
- недостаток витаминов;
- стрептококки и стафилококки у детей.
Причинами чаще выступают условно-патогенные или инфекционные микроорганизмы: грибки, вирусы, бактерии.
Классификация кольпитов
Недуг начинает развиваться в самом влагалище. Сначала появляются водянистые выделения в сопровождении слабого запаха. Этот этап развития называют первичным кольпитом, который практически не беспокоит женщин. На втором этапе болезнь принимает острую форму. Представительницы прекрасного пола ощущают заметное ухудшение самочувствия. Начинается зуд, жжение, боли.
В здоровом влагалище наблюдается баланс между нормальной и патогенной микрофлорой. Сдвиг в щелочную сторону способствует резкому снижению выработки молочной кислоты лактобактериями. Преобладание условно-патогенных микроорганизмов вызывает бактериальный вагинит.
Самая распространенная разновидность кольпита – кандидоз. Слизистая оболочка заражается дрожжеподобными грибками. Наблюдается у женщин репродуктивного возраста. Иногда встречается у девочек и даже у мужчин. Поражается крайняя плоть и головка полового члена. Представители сильного пола, как правило, являются переносчиками молочницы. Кандидоз сложно поддается лечению. Обладает устойчивостью к терапии.
Если долгое время не лечить кольпит, он принимает хроническую форму. В большинстве своем это относится к молочнице. Грибок адаптируется во влагалище и перестает беспокоить женщину. Выделения становятся обычного цвета, запаха практически нет. При этом беспокоит зуд после интимной близости, пробежки, быстрой ходьбы. Впоследствии возникает склонность к рецидивам.
Развитие кольпита происходит под влиянием бактерий трихомонадов: хламидиоз, гонорея, трихомониаз, сифилис. Микроорганизмы передаются половым путем. В редких случаях паразитов можно подхватить бытовым способом. Симптомы проявляются на третьи сутки. Начинаются гнойные выделения с неприятным запахом. Ощущаются боли внизу живота. Такие пациенты сразу идут в поликлинику на прием.
Данная форма кольпита развивается от соприкосновения интимных органов со средствами, имеющими аллерген в составе: мыло личной гигиены, презервативы, прокладки, тампоны, местные контрацептивы.
Дефицит эстрогена у женщин приводит к старению половых органов. Эпителий влагалища становится тонким. Наблюдается покраснение стенок и сухость слизистой. Ощущение боли, дискомфорта во время мочеиспускания и полового акта.
Для будущей мамы кольпит является особо опасным. Безобидные выделения могут инфицировать околоплодные воды, что приводит к серьезным последствиям. Беременная женщина не всегда справляется с вынашиванием малыша. Прогрессирование патологии пагубно скажется на развитии ребенка. В этом случае необходимо нейтрализовать вагинит. Помогут натуральные средства.
Обследование предусматривает поход к гинекологу. Доктор берет обычный мазок. Далее идет беседа на тему гигиены и близких отношений с партнером. Социальное благополучие в семье – один из способов быстро вылечить кольпит.
Полная диагностика происходит последовательно:
- общий и биохимический анализ крови;
- общий анализ мочи;
- оценка состояния шейки матки и слизистой влагалища;
- изучение взятых мазков;
- цитология – оценка соскоба слизистой шейки матки;
- бактериологическое исследование – применяется у будущих мам, девочек и у пациентов, обратившихся повторно;
- кольпоскопия – исследование органов с помощью увеличительного прибора;
- ПЦР – метод, с помощью которого выявляются сложные инфекции;
- УЗИ малого таза – назначается в случае осложнения или запущенной формы вагинита.
Визуальный осмотр показывает, насколько изменился цвет шейки матки. Воспалительный процесс характеризуется ярко-алым цветом, выделениями различной консистенции, наличием гноя во влагалище.
Данный способ предусматривает посев микрофлоры влагалища в специальных условиях. Далее определяется чувствительность микроорганизмов к антибиотикам. Выявленный возбудитель подсаживается в разные сектора, которые содержат препараты разных групп. Подготовка анализа происходит 7 дней.
Там, где антибиотик погиб, ставят минус. Там, где все без изменений, ставят плюс. Результатом метода является выявление бактерий следующих групп: энтерококки, гонококки, трихомонада, цитробактер, семигнойная палочка, стрептококки, стафилококки, гарднерелла, кишечная палочка, протей, лептотрикс.
Прибор состоит из линз с освещением. Перед процедурой пьют таблетку ибупрофена для обезболивания. Пациентка ложится на кресло. Прибор располагается на 15-20 см от шейки матки. С помощью линз внутренняя часть просматривается в 40-кратном увеличении. Выявляется наиболее патогенная зона, из которой берется мазок.
Прохождение данной методики ограничено по следующим параметрам: менструация, период после родов, после аборта, 1-2 месяца после прижигания эрозии шейки матки или хирургического вмешательства. Перед процедурой проконсультируйтесь с врачом.
Метод основан на выявлении кровяных антител в соотношении с микроорганизмами и инфекцией, порождающих вагинит. Для анализа берут венозную кровь натощак или мазок. Анализы готовы через 2-3 дня. С помощью ЦПР определяют антитела к возбудителям кольпита: хламидии, вирус герпес, паппиломавирус, цитомегаловирус, ВИЧ, гарднереллы, микоплазма, уреаплазма. ЦПР – универсальная методика, не имеющая противопоказаний.
Лечение кольпита
Вылечить вагинит самостоятельно не представляется возможным. Лечение болезни лучше предоставить профессионалам. Врач проведет диагностические исследования, на основании которых назначит терапию. Лечение должно быть комплексным, а воздействие направлено на основного возбудителя воспаления: назначаются антибактериальные, противовирусные, гормональные препараты, антибиотики, иммуномодуляторы. Вопрос о сочетании нескольких видов лекарств решается в процессе обследования.
Инновационные лекарственные средства позволяют избавиться от кольпита и благотворно влияют на интимную сферу. Не нарушая деятельности хороших микроорганизмов слизистой, ведут борьбу с патогенной флорой. Препараты не всасываются в кровь. Нет противопоказаний для будущих мам.
Распространенные лекарственные средства против грибка:
- Йодоксид, Неотризол, Нистатин – вагинальные свечи. Курс терапии 2 недели.
- Кетоконазол – крем. Лечимся 5 дней.
- Дефлюкан – таблетки. Назначается для разового применения.
- Метронидазол – свечи либо таблетки. Курс – 10 дней.
- Ампициллин – применяем 10 дней. Выпускается в таблетированной форме.
- При вирусном вагините добавляют Валтрекс, Зовиракс, Ацикловир.
Вылечить кольпит возможно с одновременным применением местных препаратов. Назначают антисептические растворы и дезинфицирующие средства. Внутреннюю часть влагалища промывают растворами борной кислоты, перманганата калия, пищевой соды. Терапия длится до 2-х недель.
Лечение вагинита должно быть направлено на устранение сопутствующих болезней. В противном случае терапия будет не эффективной.
Комплексная терапия предполагает избавление от заболеваний, которые сопровождают вагинит. По результатам анализов и проведенному осмотру, доктор направляет пациента к профильным специалистам. Если есть проблемы с лишним весом или повышен уровень сахара, то проверяется эндокринная система.
Назначаются препараты, поддерживающие баланс щитовидной железы и укрепляющие иммунитет: витамины, минералы, пробиотики, сорбенты, иммуностимуляторы и препараты, способствующие усвоению глюкозы в крови.
Если кольпит возникает по причине менопаузы, в первую очередь, лечат состояние климакса. Назначают гормональные лекарственные средства, витаминные и пищевые добавки. Рекомендуют заниматься спортом в прохладном помещении.
При неврозах используют нейролептики, успокоительные таблетки, снотворное. При аллергии – гипоаллергенные препараты. Нефролог и уролог назначат антибиотики и лекарства от почечной недостаточности. Дополнительное лечение возможно только под наблюдением врачей!
Несвоевременное лечение грозит неблагоприятными последствиями для женского организма. Острое течение болезни переходит в хроническую вялотекущую форму. Такой кольпит сложно лечится. У женщин наблюдаются рецидивы. Качество жизни заметно снижается.
- уретрит и цистит – расстройство мочеполовой системы;
- воспаление внутреннего слоя шейки-матки: эрозия, цервицит, эндометрит;
- бесплодие, трудности зачатия и вынашивания младенца;
- внематочная беременность;
- различные инфекции, не связанные с вагинитом;
- риск возникновения синехии у девочек – сращивание половых губ между собой.
Появились симптомы – срочно обращайтесь к специалисту!
На практике применяют народные средства, снимающие воспаление. Рекомендуется сначала проконсультироваться с лечащим врачом. Травы назначают преимущественно беременным женщинам. Ожидаемого терапевтического эффекта не будет, но уйдет зуд и воспаление.
- В крутой кипяток добавим по 15-20 г ромашки и календулы в сухом виде.
- Варим 15 минут и остужаем.
- Процеживаем и используем как средство личной гигиены.
- Готовим из свежей травы. Измельчаем и промываем по 25 г мать-и-мачехи и листьев ежевики.
- Заварим сырье кипятком и настаиваем под крышкой 1 час.
- Остужаем и используем для спринцевания и подмывания.
Альтернативные средства смягчают влагалище, создавая состояние комфорта.
Показания и противопоказания
Показателем выздоровления для пациентки служит диагностика. Пройдем обследование и убедимся, что кольпит отступил.
Что показано во время лечения:
- Терапевтический курс проходят оба партнера. Мужчины не болеют сами, зато являются переносчиками заболеваний. Пролечиться нужно обоим.
- Используем антисептики при гигиенических процедурах.
- Включаем в рацион больше кисломолочных продуктов.
- Девочек подмываем с антисептиками после каждого акта мочеиспускания и дефекации. Следим за личной гигиеной. Белье стираем и тщательно проглаживаем.
От чего стоит отказаться:
- Исключаем отношения интимной близости. Даже презервативы являются раздражающим фактором.
- Устраняем из рациона все источники воздействия на слизистую: соленую и острую пищу.
- Исключаем спиртосодержащие напитки.
После пройденного курса необходимо применять препараты, позволяющие полностью восстановить микрофлору влагалища. В этих целях назначают дополнительные лекарственные средства: Ацилак, Бификол, Лактобактерин.
Специалисты рекомендуют пройти санаторно-курортное лечение. Терапия в санаториях предусматривает различные ванны и грязи для улучшения состояния женских органов.
Контролировать состояние микрофлоры – значит периодически посещать доктора. Кольпит может возвращаться в виде рецидивов.
- раз в полугодие сдаем мазок на флору;
- полностью отказываемся от вредных привычек;
- соблюдаем диету – реже употребляем соленое и острое;
- принимаем витамины осенью и зимой – укрепляем иммунитет;
- дважды в день проводим гигиенические процедуры;
- принимаем душ, используя мыло для интимной гигиены с подходящим pH;
- по возможности отказ от ежедневных прокладок.
Женщинам рекомендуется покупать белье из хлопка. Если есть шелковые и трусики-танго в гардеробе, используйте их, но только по мере необходимости. Натуральные ткани позволяют телу дышать, что немаловажно в профилактике недуга.
Врачи, занимающиеся лечением этой болезни
Лечением кольпита занимается врач-гинеколог. На приеме специалист производит ряд действий:
- проводит беседу и собирает жалобы;
- производит гинекологический осмотр;
- берет мазок с помощью специального зеркала;
- дает направление на анализы;
- отправляет к другим врачам на доследование.
Вагинит нередко сопровождается заболеваниями мочеполовой системы. В консультировании больного принимают участие нефролог и уролог. Важно выявить очаг кольпита. И только после этого приступать к терапии.
Стоимость первичного приема, исследований, лечения
На первом приеме врач, используя современные технологии, быстро продиагностирует кольпит. Вы узнаете, к какой разновидности относится недуг. А по результатам комплексного обследования врач выявит сопутствующие болезни, провоцирующие вагинит. И найдет верное решение – лечение, подходящее именно вам!
В таблице ниже приведена таблица, содержащая цены на первичный осмотр у специалиста, а также стоимость диагностических процедур, которые могут понадобиться для определения метода лечения. Поскольку к лечению каждого пациента необходимо подходить индивидуально, то и общая стоимость лечения будет варьироваться в зависимости от того, какова цена на каждую процедуру, требующуюся именно Вам.
В клинике проводят новые формы лечения: патология позвоночника, сна, памяти. Работают центры кардиохирургии, эндопротезирования, нейрореабилитации, офтальмохирургии, онкологии.
- индивидуальный подход к пациентам;
- инновационное оборудование;
- стремление к совершенству.
Читайте также:


