Увеличенная селезенка у ребенка герпес


Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Селезенка редко поражается первично, но практически всегда изменяется при гематологических, онкологических, иммунных, сосудистых, инфекционных, системных заболеваниях. Однако обнаружить эти изменения непросто. Ситуацию с выявлением патологии селезенки и возможностью динамического наблюдения радикально изменили ультразвуковые исследования.
Селезенка - уникальный орган даже по своему генезу. Все непарные органы нашего тела закладываются по средней линии. Селезенка - исключение. Она появляется на 4-й неделе внутриутробного развития из мезенхимального выпячивания на левой стороне дорсального мезогастрия из клеток как поверхностной, так и глубокой мезенхимы. На 20-й неделе гестации в селезенке появляются очаги гемопоэза. Селезенка - лимфатический орган, включенный в систему кровообращения. Это единственный лимфатический орган, где существуют теснейшие связи лимфатической ткани, кровеносных сосудов и клеток ретикулоэндотелиальной системы [1]. Кровообращение в селезенке не менее уникально, есть два типа кровотока по селезенке - открытый и закрытый. При закрытом типе циркуляции центральная артерия снабжает кровью белую пульпу, кровь проходит непосредственно через маргинальную зону синусов и дренируется в венозные синусы. При открытом типе циркуляции центральная артерия снабжает кровью красную пульпу и распадается на капилляры, дренирующиеся в паренхиму. Только оттуда кровь попадает в венозные синусы, собирающиеся в трабекулярные вены и впадающие в области ворот в общую вену селезенки. По закрытому контуру проходит 10% поступающей крови, по открытому - 90%. Смешанный тип циркуляции обусловливает фазовость изображения селезенки при компьютерной или магнитно-резонансной сосудистой томографии. Первоначально в раннюю артериальную фазу селезенка предстает негомогенной, позднее, в позднюю артериальную или венозную стадии, - гомогенной.
Функционально и анатомически селезенка полностью формируется только к юношескому возрасту. Так, белая пульпа у детей составляет 30% массы селезенки, у взрослых - 15-20%, после 50 лет - еще меньше. У взрослых селезенка весит около 150 г, у стариков - 100 г. За сутки через селезенку проходит около 300 л крови. Красная пульпа (трабекулярная масса) выполняет функцию депонирования крови, белая пульпа - лимфатический орган.
Развитию ребенка во взрослого и затем инволюции взрослого крепкого человека в старика свойственна физиологическая дискордантность, т. е. разные органы в разные возрастные периоды развиваются или инволюционируют с разной скоростью. При пересчете на массу тела у 10-летнего ребенка лимфоидной ткани в 2 раза (!) больше, чем у 20-летнего крепкого молодого человека [2]. Селезенка - чрезвычайно вариабельный орган. У 0,1% людей селезенка отсутствует (аспления). У большинства таких индивидуумов эта аномалия никак не проявляется. По-видимому, в ряде случаев имеется не истинная аспления, а гетеротопия селезенки. Эхография иногда дает ложноотрицательные заключения при асплении, так как смещенная левая доля печени может быть принята за несуществующую селезенку. Наилучшим методом выявления атопии селезенки является сцинтиграфия с технецием-99m. Истинная аспления может сочетаться с центральным положением печени, трехдолевыми легкими, мальпозицией тонкой кишки.
Возможна полиспления. Наличие дополнительных селезенок может сочетаться с двухдолевыми легкими, трахеоэзофагеальной фистулой, отсутствием или гипоплазией желчного пузыря, атрезией двенадцатиперстной кишки, мальпозицией тонкой кишки, атрезией ануса. Очень редко встречаются сочетания асплении с синдромом Денди - Уокера, расщеплением неба и верхней челюсти, миеломенингоцеле, отсутствием левого надпочечника, гипоспадией. Почти у каждого четвертого имеется дополнительная селезеночная ткань. Чаще всего она обнаруживается в области ворот селезенки, хвоста поджелудочной железы, брыжейки, lig. Colicolienalis, на придатках и в мошонке. Дополнительная селезенка, простирающаяся к почке, симулирует опухоль почки.
Эктопия селезенки может быть как врожденной (наличие дополнительных селезенок или смещение закладки единственной селезенки), так и приобретенной. В последнем случае эктопия может быть при разрыве диафрагмы и смещении селезенки в грудную полость или смещении селезенки в грудную полость при грыже Бохдалека. Описан даже инфаркт селезенки при ее ущемлении в грыжевом отверстии [3].
Селезенка достаточно хорошо фиксирована лиеногастральной и лиеноренальной связками. При отсутствии лиеноренальной связки появляется феномен так называемой подвижной селезенки. Не исключен заворот селезенки (иногда самостоятельно разрешающийся). У детей заворот селезенки чаще всего встречается в возрасте до 1 года, среди взрослых он свойственен женщинам 20-40 лет. Провокаторами могут быть травма, беременность, спленомегалия. Заворот селезенки ведет к нарушению оттока крови, увеличению размеров селезенки, гиперспленизму и ее инфаркту. При допплеровском исследовании кровоток в области ворот селезенки не определяется. Очень редко заворот селезенки приводит к перекруту хвоста поджелудочной железы. Из других аномалий селезенки известна спленогонадная ассоциация. Аномалия только левосторонняя, возникает на 5-6-й неделе внутриутробной жизни. Она обусловлена либо минимальными воспалительными спайками между закладками гонады и селезенки с последующей транслокацией части селезеночной ткани в мошонку, либо тесным контактом закладочных клеток селезенки и половой железы. В большинстве случаев селезенка и яичко в мошонке или селезенка и яичник дискретны и связаны только нежным соединительнотканным жгутиком (дискретный тип спленогонадной ассоциации). При непрерывном типе ассоциации гонада и селезенка связаны селезеночной тканью или фиброзным тяжем с включенными в него дополнительными селезенками. Обычно ортотопно расположенная селезенка не изменена. В редких случаях спленогонадная непрерывная ассоциация сочетается с аномалиями конечностей, челюстей, дополнительными долями легких и печени, атрезией ануса. 50% всех диагностированных случаев спленогонадной ассоциации приходятся на мальчиков до 10 лет. Клинически аномалия проявляется безболезненным увеличением левого яичка без признаков отека мошонки и первоначально трактуется как грыжевое выпячивание. Эхографически обнаруживают дополнительное небольшое (1-2 см в диаметре) образование, расположенное в непосредственной близости от яичка и отличающееся от него по эхотекстуре. Возникают дифференциальнодиагностические сложности при исключении полиорхидии, экстрагонадной опухоли, эпидидимита. Сцинтиграфия с технецием-99m, накапливающимся в селезенке, помогает заподозрить эктопированную селезеночную ткань. Однако окончательный диагноз можно поставить только по результатам операции. Важно, что эхографические находки позволяют избежать орхоэктомии. У девочек аномалия обнаруживается случайно при эхографических исследованиях.
Обилие анатомо-топографических особенностей и сопряженность многих функций в сравнительно небольшом объеме объясняют изменение селезенки в ответ на широкий набор факторов: инфекционных, иммунных, гемодинамических и т. д. Но все они приводят к изменениям размера селезенки и ее плотности.
Спленомегалия типична для: аминоацидурии гипердибазической типа I; амилоидоза; Бадда - Киари синдрома; Байлера болезни; бетта-талассемии гомозиготной; болезней накопления холистеринэстеров и триглицеридов; триметиламинурии; винилхлоридной болезни; Вольмана болезни; синдромов Фелти и болезни Стилла; G1M-ганглиозидоза типа I; болезней Гоше, Нимана - Пика и Леттерер - Зиве; гликогеновой болезни (особенно типа 4); иминодипептидурии; прогрессирующей липодистрофии; альфа-маннизидоза; мевалонацидемии; муколипидоза типов II и III; мукополисахаридоза типов IН, II, VI и VII; нейтропении; POEMS-комплекса; сиалидоза; сфероцитоза; синдрома Симпсона - Голаби - Бемеля; Танжера болезни; Циммермана - Лабанда синдрома; симптомокомплекса Штауффера; инфекционных, ревматических заболеваний, гемолитических состояний и портальной гипертензии.
Ультразвуковые исследования являются первыми, а нередко и завершающими при исключении патологии селезенки.
Капсула селезенки чрезвычайно тонкая, поэтому не визуализируется. Но благодаря капсуле изображение края селезенки предстает очень четким, хотя бывает сложно, особенно у полных пациентов, отграничить латеральный край селезенки от брюшной стенки. От капсулы селезенки в паренхиму отходят тончайшие соединительнотканные прослойки, которые намечают деление на дольки, хотя полностью дольчатого строения нет, поэтому орган очень хрупкий, особенно при спленомегалии, когда соотношение паренхимы и соединительной ткани резко изменяется в пользу первой составляющей. В норме эхографическое изображение селезенки гомогенное. Эхогенность селезенки у новорожденных, детей раннего и младшего возраста ниже, чем у взрослых, что объясняется слабым развитием трабекулярной ткани и полностью повторяет возрастную динамику эхоструктуры лимфатических узлов. Эхогенность ворот селезенки выше, чем ее паренхимы. В самой селезенке при использовании датчиков с частотой излучения 3-5 МГц регистрируется большое количество мелких линейных или точечных сигналов. Использование датчиков высокой частоты (13 МГц) позволило доказать, что эти сигналы являются отражением ультразвука от лимфоидных фолликулов (белой пульпы). Коэффициент корреляции с гистологическими находками оказывается очень высоким (r=0,71; p=0,03) [4]. Построение изображения в различных режимах открывает новые перспективы в возможностях оценки структуры селезенки. Ультразвуковое изображение селезенки в режиме МРТ позволяет лучше визуализировать паренхиму, убрать посторонние сигналы (рис. 1).
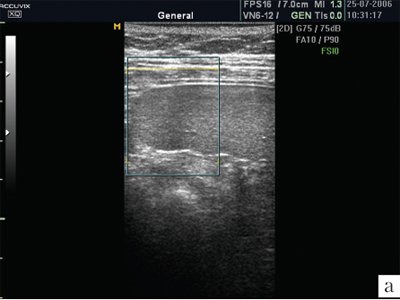
а) Изображение селезенки при ультразвуковом сканировании в обычном режиме. В паренхиме определяется множество дополнительных эхосигналов.
(Спленомегалия)
, MD, DHC, University of Minnesota Medical School

Само по себе увеличение селезенки не является расстройством и развивается в результате заболевания, приводящего к появлению данной проблемы. Приводить к увеличению селезенки могут многие заболевания.
Причиной увеличения селезенки могут являться многие расстройства, включая инфекционные заболевания, анемии и злокачественные опухоли.
Как правило, симптомы такого расстройства не являются специфическими, но могут включать появление утолщений или болей в верхней левой части брюшной полости или спине.
Обычно врачи могут обнаружить увеличение селезенки методом пальпации, но для определения ее размеров могут использоваться ультразвуковое исследование и другие визуализирующие обследования.
Лечение расстройства, приводящего к увеличению селезенки, обычно заключается в решении конкретной проблемы, но в некоторых случаях селезенку требуется удалить.
Для выявления причины увеличения размеров селезенки врачам требуется рассмотреть целый ряд заболеваний, начиная от хронических инфекций и заканчивая опухолями из клеток крови.
Само по себе увеличение селезенки не является расстройством и развивается в результате заболевания, приводящего к появлению данной проблемы.
Увеличенная селезенка может перерасти собственные потребности в кровоснабжении. Если те или иные участки селезенки не получают достаточного количества крови, то недостаток крови приводит к их повреждению: возникновению в таких участках кровотечения или их гибели.
Раковые заболевания крови и миелопролиферативные заболевания
Проникновение кровяных сгустков из селезенки в вену или в печень
Кисты в селезенке
Внешнее давление на вены со стороны селезенки или печени
Синдром Фелти (подгруппа больных ревматоидным артритом, у которых также наблюдается низкое число лейкоцитов и увеличение селезенки)
Гистиоцитоз клеток Лангерганса (ранее называемый болезнью Хэнда-Шюллера-Крисчена и болезнь Леттерера-Сиве)
Гиперспленизм
В нормальном состоянии селезенка выводит старые и (или) поврежденные эритроциты из кровотока. Но когда селезенка увеличивается, она захватывает и удерживает чрезмерное количество эритроцитов, что приводит к анемии. Иногда селезенка также разрушает лейкоциты и/или тромбоциты, что приводит к низким уровням лейкоцитов (лейкопения) и низким уровням тромбоцитов (тромбоцитопения). Этот процесс порождает замкнутый круг: чем больше клеток захватывает селезенка, тем больше она разрастается, а чем больше она разрастается, тем больше клеток крови она захватывает и разрушает.
Симптомы
Увеличенная селезенка не приводит к появлению большого количества симптомов, а те симптомы, которые она вызывает, можно спутать с симптомами многих других патологических состояний. Увеличенная селезенка располагается рядом с желудком и в некоторых случаях давит на него, поэтому человек может чувствовать сытость после небольшого количества еды или даже при пустом желудке. Боль также может ощущаться в участке живота или спины, рядом с которым расположена селезенка (в верхней левой части брюшной полости или в левой части спины). Боль может отдавать в левое плечо, особенно в том случае, если те или иные участки селезенки не получают достаточного количества крови и начинают отмирать.
Если гиперспленизм приводит к возникновению тяжелой анемии, человек может испытывать усталость или одышку. Человек также может часто подвергаться заражению инфекциями из-за слишком малого количества лейкоцитов; также у него может наблюдаться тенденция к кровотечениям из-за слишком малого количества тромбоцитов.
Диагностика
Врачи могут заподозрить увеличение селезенки в том случае, если человек жалуется на появление утолщений или болей в верхней левой части брюшной полости или спине. Как правило, врач может обнаружить увеличенную селезенку при физикальном обследовании.
Рентгенологическое исследование органов брюшной полости, назначенное по другим показаниям, также может выявить увеличение селезенки. Чтобы определить размеры увеличенной селезенки и понять, давит ли она на другие органы, как правило, требуется проведение ультразвукового исследования или компьютерной томографии (КТ). Магнитно-резонансная томография (МРТ) также позволяет получить информацию этого рода, а также изучить кровообращение в селезенке. Другие специализированные методики сканирования предполагают использование слаборадиоактивных частиц, позволяющих установить размеры селезенки, проанализировать характер ее функционирования и определить, нет ли накопления или разрушения большого количества клеток крови.
Анализы крови помогают выявить сниженное количество эритроцитов, лейкоцитов и тромбоцитов. Исследование клетки крови под микроскопом позволяет определить их форму и размеры, что дает возможность установить причину увеличения селезенки. Исследование костного мозга может выявить опухоли из клеток крови (такие, как лейкоз или лимфома) или накопление нежелательных веществ (которое происходит при болезнях накопления). Определение количества белков крови помогает установить наличие других состояний, способных приводить к увеличению селезенки, таких как амилоидоз, саркоидоз, малярия, индийский висцеральный лейшманиоз, бруцеллез и туберкулез. Функциональные печеночные пробы помогают определить, поражена ли печень.
Врачи не могут с легкостью получить образец селезенки для обследования, поскольку введение иглы или забор образца ткани селезенки может спровоцировать неконтролируемое кровотечение. Если увеличенная селезенка удаляется в ходе хирургической операции для диагностики или лечения определенных заболеваний, она отправляется в лабораторию, где, как правило, удается определить причину ее увеличения.
Лечение
Лечение основного заболевания
Иногда удаление селезенки
Если это возможно, врачи лечат заболевание, которое является причиной увеличения селезенки. Людям с увеличенной селезенкой следует избегать контактных видов спорта, поскольку при увеличенной селезенке существует больший риск ее разрыва, который может вызвать неконтролируемое кровотечение.
Людям с увеличенной селезенкой необходимо избегать контактных видов спорта из-за риска разрыва селезенки, вызывающего неконтролируемое кровотечение.
Если гиперспленизм вызывает серьезные проблемы, селезенку, возможно, потребуется удалить хирургическим путем. Хирургического удаления селезенки (спленэктомии) следует по возможности избегать, поскольку это может привести к возникновению ряда проблем, включая повышенную восприимчивость к инфекциям, вызываемым определенными бактериями. Тем не менее, такие риски являются оправданными в определенных ситуациях:
если селезенка так быстро разрушает эритроциты, что это приводит к развитию тяжелой анемии;
если селезенка так сильно истощает запасы лейкоцитов, что это увеличивает вероятность заражения инфекциями;
если селезенка так сильно истощает запасы тромбоцитов, что это увеличивает вероятность кровотечения;
если селезенка увеличивается настолько, что это вызывает боль, оказывает давление на другие органы или вызывает раннее чувство насыщения после потребления лишь небольшого количества пищи;
если селезенка так сильно увеличивается, что ее участки начинают кровоточить или отмирают.

Альтернативой хирургическому вмешательству служит лучевая терапия, которая в некоторых случаях используется для уменьшения размеров селезенки.
Людям с удаленной селезенкой необходимо выполнять вакцинацию против инфекций, вызываемых пневмококком (Streptococcus pneumoniae), менингококком (Neisseria meningitidis) и гемофильной палочкой (Haemophilus Influenzae). Также они должны обязательно проходить ежегодную вакцинацию от гриппа, которая в настоящее время рекомендована каждому человеку.
После спленэктомии люди особенно восприимчивы к тяжелому сепсису, особенно если они регулярно контактируют с детьми, и им, возможно, придется ежедневно принимать антибиотики для профилактики инфекции.
Содержание
Лишних органов не бывает. Несмотря на то, что операция по удалению селезенки отнюдь не редкость, а люди, перенесшие ее, способны жить полноценной жизнью, у этого органа в организме есть важная роль. И не одна.
Причины увеличения селезенки
Увеличение органа бывает:
- геометрическим (в размерах);
- функциональным.
В первом случает это называется спленомегалия, во втором — гиперспленизм. Оба типа могут определяться как вместе, так и по-отдельности.
Почему патологически возрастает активность органа? Потому что на него падает соответствующая повышенная нагрузка (например, усиленное разрушение аномальных клеток).
Если первопричина этих патологических аномалий не до конца ясна — принято говорить о т.н. первичном гиперспленизме. В зависимости от времени порождения этой неясной причиной своих разрушительных следствий (до или после рождения) он бывает:
- первичным врожденным (гемоглобинопатия, талассемия и др.);
- первичным приобретенным (тромбоцитопеническая пурпура и др.).
Вторичные изменения в работе селезенки становятся следствием огромного количества болезней, нарушающих кровоснабжение органа, стимулирующих его разрушительную мощь, выводящих из строя его главных клеточных исполнителей и т.д. Это происходит при:
- Системных патологий неинфекционной природы (саркоидоз, системная красная волчанка, амилоидоз и др.).
- Печеночных недугов (особенно, цирроза).
- Инфекций вирусной, бактериальной и пр. природы (синдром приобретенного иммунодефицита, малярия, туберкулез, брюшной тиф и др.).
- Злокачественных болезней крови.
- Доброкачественных опухолей и кист (в том числе, паразитарные).
- Инфарктов и абсцессов самого органа.
- Нарушении венозного оттока (вследствие тромбоза и/или повышенного давления в портальной и/или селезеночной вене).
Гиперспленизм у детишек диагностируется при наличии упомянутых выше врожденных и приобретенных патологий крови (тромбоцитопенической пурпуре, гемоглобинопатии и др). Но возглавляют причинный список не врожденные недуги, а перенесенные острые инфекции (мононуклеоз, корь, герпес, краснуха) и паразитарные атаки.
Симптомы увеличения селезенки
Обычно селезенка увеличивается в размерах в ответ на серьезное неблагополучие в организме. Соответственно, сопровождать это геометрическое или функциональное увеличение будут проявления, характерные для конкретного недуга.
О повышенном разрушительном потенциале органа красноречиво свидетельствуют показатели усиленного разрушения клеток крови (и ускоренного образования в костном мозге). Выявить эти отклонения позволяет анализ крови, кала, мазка костного мозга.
Недостаток клеточных элементов крови также имеет свои многочисленные патологические следствия: кровоточивость и кровоизлияния, слабость, хроническая усталость, бледность, длительно незаживающие раны, подверженность различным инфекциям и др.
Возможны жалобы пациентов и на непосредственный дискомфорт, вызванный значительно увеличенным в размерах органом: тянущие боли и вздутие в животе, быстро развивающее чувство тяжести в желудке во время приема пищи и др.
Увеличенный размер органа диагностируется пальпаторно и инструментальными методами (УЗИ, томография).
Лечение увеличенной селезенки
Основной мишенью лечения служит патология, вызвавшая серьезные отклонения в работе органа. В некоторых случаях мишенью для радикальных мер становится сама селезенка. Например, к удалению органа прибегают в случае:
- масштабного инфаркта и абсцесса селезенки;
- талассемии;
- некоторых форм лейкоза;
- безуспешности консервативной терапии.
Если ребенок часто болеет, быстро устает, у него появилась субфебрильная температура, постоянно заложен нос, и увеличены лимфоузлы, то родителям стоит задуматься о наличие вирусов в организме малыша. Наиболее распространенными из них являются вирусы герпеса, Эпштейн-Барра и цитомегаловирус.
- Данные виды вирусов чаще всего проникают в организм через слизистую оболочку респираторного тракта, также можно заразиться половым или контактным путем, а ребенку болезнь передается еще и внутриутробно.
- Получается, от этих вирусов никто не застрахован, ими можно заразиться везде?
- Да, но вспышек заболеваний нет, поскольку не каждый человек при контакте заражается. Все зависит от иммунной системы, насколько она крепкая.
- Если человек все же заражается, заболевание начинается с острой формы или сразу может перейти в хроническую?
- Заболевание может перейти как в острую, так и в хроническую вялотекущую форму. Человек порой даже не знает, что он заразился, потому что само инфицирование может никак не проявляться.
- Как выявить острую фазу заболевания?
- Эти симптомы похожи на признаки многих вирусных заболеваний, как их отличить?
- Необходимо сдать общий анализ крови, при наличии вируса в крови выявляются мононуклеары более 8%. После уже идет диагностика – больной сдает ПЦР крови и слюны на вирус Эпштейн-Барра, а также серологическое исследование (ИФА-метод) на антитела в крови к вирусу.
- А как проходит острая фаза герпеса?
- Герпетические инфекции чаще всего сразу переходят в хроническую и вялотекущую форму. Острые состояния бывают крайне редко, в виде опоясывающего лишая у взрослых. Рецидивы же могут напоминать о себе довольно часто в виде простого герпеса на губах – пару раз в год или даже ежемесячно. Их чаще всего провоцирует стресс, нарушения иммунной системы, переохлаждение.
- Как проявляет себя цитомегаловирус?
- Цитомегаловирусная инфекция поражает в основном лимфоузлы и слюнные железы. Вирус может быть внутриутробный или приобретенный. Особенно вирус опасен для беременных женщин. При внутриутробном заражении у новорожденных появляются симптомы гидроцефалии, увеличена печень, селезенка и лимфоузлы. Кроме того, вирус может привести к развитию пневмонии, сепсисам, различным порокам и даже летальному исходу. Степень тяжести заболевания зависит от того, на какой стадии беременности прошло заражение. Ели заражение у беременной произошло на ранних стадиях, когда закладываются все органы, то возможно врожденное уродство, а на поздних стадиях – есть риск воспаления тканей.
- Как женщинам во время беременности избежать заражения?
- Необходимо планировать беременность и заблаговременно сдавать анализы на вирусы, а в случае их обнаружения пройти лечение под контролем иммунолога и перевести заболевание в стадию ремиссии. Это крайне важно, поскольку во время беременности развивается физиологический иммунодефицит, и при назначении иммуностимуляторов может начаться отторжение трансплантанта, проще говоря, выкидыш. Если же вирус не активен, то будущей маме бояться нечего. Это, наоборот, дает гарантию того, что во время беременности она не заболеет.
- Как можно заразиться приобретенным цитомегаловирусом?
- В основном заражение происходит воздушно-капельным путем, вирус сразу же проникает в органы иммунитета. У детей происходит увеличение лимфоузлов лимфоглоточного кольца. В острый период этот процесс ускоряется и поднимается температура, а при подостром течении заболевания больной жалуется на небольшое увеличение лимфоузлов и аденоиды.
- Когда эти заболевания переходят из острой стадии в рецидивирующую?
- Когда вирус проникает в организм, он может перейти в вирусоносительство, подострую форму либо хроническое течение. При вирусоносительстве организм сам подавляет вирус с помощью собственных антител и клинической картины заболевания может не быть совсем. Подострое течение сопровождается субфебрильной температурой и частыми ОРЗ, а хроническое рецидивирующее идет с частыми периодами обострения и затяжным выздоровлением.
- То есть, эти вирусы сопровождают человека всю жизнь и от них нельзя избавиться?
- В крови антитела к данным вирусам присутствуют всегда, при этом вирусы могут проявить себя в самый неожиданный момент. Здесь все зависит от иммунитета. У некоторых даже после контакта с вирусом не происходит заражения, потому что сильная иммунная система. А у некоторых заболевание может перейти даже в онкологию.
- Как лечатся хронические рецидивирующие вирусы?
- В первую очередь, иммунологом назначаются противовирусные и иммунологические препараты в зависимости от того, какое звено иммунной системы поражено. Благодаря им иммунная система активизируется и начинает самостоятельную борьбу с этими вирусами, а со временем рецидивы уменьшаются, и заболевание переходит в ремиссию. Но лечение в каждом случае подбирается индивидуально.
Светлана Ивановна Малахова успешно лечит рецидивирующие и хронические вирусные инфекции различной этиологии. Записаться на прием можно по телефону: 8-922-636-86-68.
Ко Всемирному дню борьбы с лимфомами 24 канал подготовил материал о главных симптомах, способах лечения опасной болезни и о том, как снизить риск возникновения недуга.
Чтобы разобраться в теме, мы пообщались с врачом ММ "Добробут", координатором мультидисциплинарного онкологического консилиума Устиновым Станиславом Игоревичем.
Лимфома – это группа гематологических злокачественных новообразований лимфатической системы, которые характеризуются увеличением лимфоузлов и возможным поражением внутренних органов. Характерно наличие первичного очага (увеличенных лимфоузлов), что часто нужно дифференцировать с другими заболеваниями.
Сейчас существуют две основные группы, это Ходжкинские (или лимфогранулематоз) и Неходжкинские лимфомы, последние делятся на много подгрупп (более 20) в основном от типа клеток лимфоцитов (В - или Т-лимфоциты). Каждая подгруппа имеет свои особые проявления и имеет собственную схему лечения согласно международным протоколам. Очень важно максимально точно установить диагноз, поскольку на практике это бывает чрезвычайно сложно.
Классификация лимфом базируется на так называемой шкале Анн-Арбор, что имеет свои 4 стадии в зависимости от локализации пораженных лимфоузлов. Факторы, которые говорят о стадии лимфомы: сколько пораженных лимфоузлов и по какую сторону диафрагмы они размещены; наличие или отсутствие поражения экстраузловых органов (например, селезенка, печень). Лимфомы также подразделяются на различные степени злокачественности. Они могут быть индолентными (медленно прогрессирующими) или агрессивными.
Причины возникновения
На сегодня достоверно не известны причины возникновения лимфом, хотя в то же время есть много статей в мировой литературе, в которых говорится о том, что вирусы группы герпес могут быть причиной развития лимфом у людей, а именно Эппштейн-Барр вируса и цитомегаловируса. Кроме этого, есть определенная связь наличия генетических мутаций у людей с развитием лимфом.
Согласно вышеупомянутому, в группе риска люди, у которых есть иммуноглобулины группы G вирусов Эппштейн-Барр и цитомегаловируса. Это значит, что эти люди когда-то перенесли инфекционные заболевания, вызванные этими вирусами, которые могли протекать без проявлений, и сейчас у этих людей есть антитела к этим вирусам. Кроме этого, в группе риска люди, работающие с химикатами, такими как органофосфаты, бензен, тетрахлорид карбона и консерванты древесины. Это фермеры, химики, маляры и механики.
Симптомы лимфомы по стадиям
Классически первым проявлением считается увеличение лимфоузлов различных групп, однако иногда эти группы не будут расположены в видимых зонах, что затрудняет диагностику.
Трудность диагностики обусловлена отсутствием специфических проявлений в большинстве случаях. В западной литературе часто употребляют термин B-симптомы:
- Ночная потливость (возможно, самое специфичное из всех проявлений), когда человек просыпается утром или ночью и у него полностью мокрая подушка.
- Резкое похудание, стремительная потеря веса за короткий промежуток времени.
- Субфебрильная лихорадка – это слабая долговременная лихорадка.
Иногда лимфома может прогрессировать без каких-либо проявлений и первое, что может проявиться – это сжатие ближайших органов или структур. Например, если это шейные лимфоузлы, может быть трудность в глотании или боли в пояснице – если локализация в брюшных лимфоузлах.
Разнообразие форм значительно затрудняет диагностику, поскольку существуют даже кожные формы лимфом, которые выглядят как язвы на коже и которые можно легко спутать с другими дерматологическими заболеваниями.
Профилактика и диагностика
Специфической профилактики лечения лимфом не существует. При подозрении на наличие лимфомы необходимо прежде всего установить наличие очага увеличенного лимфоузла или группы лимфоузлов.
Если увеличенные лимфоузлы расположены поверхностно, то при пальпации (метод обследования, основанный на осязательном ощущении руки) возможно заметить их увеличение. Если же нет увеличения видимых групп лимфоузлов, но есть симптомы заболевания, необходимо сделать УЗИ брюшной полости, и если нет никаких видимых лимфоузлов, необходимо провести компьютерную томографию.
Когда у человека нашли увеличение групп лимфоузлов, нужно гистологически подтвердить, что это именно лимфома, поэтому необходимо выполнение биопсии указанного очага и его анализ в лаборатории.
Все же лимфомы – это злокачественные новообразования, требующие своевременного и комплексного лечения. Сейчас основным методом лечения является полихимиотерапия и в зависимости от подтипа лимфомы возможно дополнительное назначение новых классов препаратов (моноклональных антител), значительно улучшающих прогноз у больных с лимфомами.
По данным Национального канцер-реестра Украины общее количество случаев неходжкинских лимфом за 2017 год достигало 2182 человека и 890 случаев Ходжкинских соответственно. При этом лишь 10% было обнаружено случайно во время периодических рутинных визитов к врачу.
По данным Национального института онкологии США, ожидаемых новых случаев лимфом в США ожидается 74 680, а это 4,3% от всех онкологических новообразований.
От врача:
По возможности избегайте факторов риска, занимайтесь спортом и радуйтесь жизни. Рекомендую регулярно посещать врача и следить за здоровьем ваших близких. Удачи и будьте здоровыми!
Читайте также:


