Ультрафиолетовое облучение при опоясывающем лишае
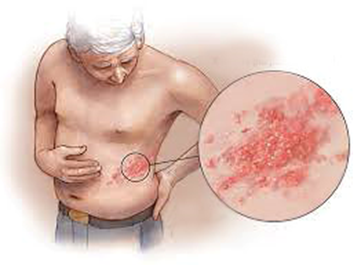
У пожилого мужчины в груди слева внезапно появилась сильная боль. Учитывая возраст и наличие сердечных проблем, близкие перепугались: инфаркт. Но врачи "скорой" подозрение не подтвердили. Миозит, решила врач, и назначила инъекцию анальгина. После укола боль почти прошла, но утром появилась снова, а на грудной клетке обозначилась цепочка мелких пузырьков.
Тогда пациент обратился к врачу-дерматологу в наш диспансер. Сгруппированные пузырьки по ходу межреберного нерва, боли в этой области дали врачу основание выставить диагноз: опоясывающий лишай. Учитывая возраст, а также выраженный болевой синдром, пациента госпитализировали в стационар.
Опоясывающий лишай, или герпес зостер, - это инфекционное заболевание, вызываемое специфическим вирусом. Попадая в организм человека, этот вирус может спровоцировать два заболевания: у одних - ветряную оспу, у других - опоясывающий лишай, а иногда у одного больного встречаются сразу оба заболевания.
Опоясывающий лишай возникает как вторичная инфекция, преимущественно у взрослых людей, обладающих частичным иммунитетом, который развился в результате прежнего контакта с вирусом.
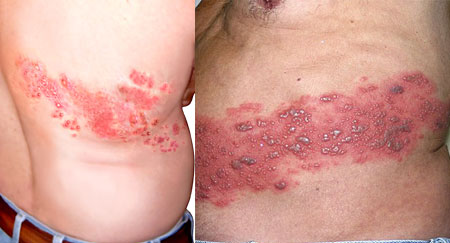
Типичными для опоясывающего лишая являются мелкопузырчатые высыпания, чаще всего расположенные по ходу ветвей пораженного чувствительного нерва. На любом участке тела -- чаще на туловище, на лице, а также на волосистой части головы (как правило, с одной стороны) появляются красные мелкие отечные пятнышки с пузырьками. Располагаются они неравномерно по линии пораженных нервов от позвоночника до средней линии живота, грудной клетки, лба. Пузырьки быстро становятся гнойничками и лопаются. В тяжелых случаях образуются язвочки, при заживании которых могут остаться рубцы.
Чаще поражаются вирусом межпозвоночные нервные узлы грудного отдела. Иногда в процесс воспаления вовлекаются нервные окончания солнечного сплетения, что приводит к нарушению функции желудочно-кишечного тракта (боли в животе, поносы, запоры), возможна также задержка мочеиспускания. При поражении веточек тройничного нерва высыпания располагаются на лбу, щеках, нижней челюсти, сопровождаются головной болью (чаще односторонней). В этом случае могут поражаться и глаза -- веки, глазные яблоки.
По ходу пораженных вирусом нервных окончаний нередко возникает внезапная, тупая или жгучая, иногда распространенная боль. Чаще всего боль держится долго после исчезновения высыпаний на коже, особенно если лечение было начато несвоевременно.
Несмотря на то что обычно опоясывающий лишай - местное локализованное заболевание, приблизительно у 5% больных наблюдаются общие явления - головная боль, тошнота, симптомы раздражения мозговых оболочек.
С возрастом заболеваемость опоясывающим лишаем возрастает и характеризуется более тяжелым течением.
ВАЖНО! При появлении болей в грудной клетке, пояснице, голове с последующим высыпанием пузырьков необходимо срочно обратиться к врачу (терапевту, невропатологу, дерматологу, инфекционисту). Больные опоясывающим лишаем с активными проявлениями на коже опасны - могут заразить ветряной оспой и опоясывающем лишаем как малолетних детей, так и ослабленных пожилых людей.
Заболевание женщины во время беременности, накануне родов может привести к внутриутробному заражению плода и гибели новорожденного.
В лечении опоясывающего лишая используются:
- противогерпетические антибиотики в виде таблеток, а в тяжелых случаях - в виде инъекций;
- для снятия воспаления и боли в нервных окончаниях назначаются витамины группы В (лучше в инъекциях), нестероидные противовоспалительные препараты, анальгетики.
В упорных случаях, когда интенсивная боль не проходит, применяется блокада новокаина в виде инъекций по ходу пораженных нервных окончаний. Для поднятия иммунитета показаны соответствующие иммуностимулирующие препараты.
Чтобы в лопнувшие пузырьки на коже не внедрилась гнойничковая инфекция, для местного лечения применяются: раствор зеленки, раствор фукарцина, мази с противомикробной активностью (гентамициновая, тетрациклиновая, эритромициновая), можно использовать также мазь бетатин, содержащую препараты йода.
Из физиотерапевтических процедур рекомендуются местное ультрафиолетовое облучение, сухое тепло после подсыхания пузырьков.
Для слабовидящих
Переводчик
Главное меню
Для сотрудников
Опрос
Анкетирование
Оспа ветряная – высококонтангиозное острое вирусное заболевание с воздушно-капельным путем передачи, возникающее преимущественно в дет-ском возрасте и характеризующееся умеренной интоксикацией, лихорадочным состоянием, везикулезной сыпью на коже и слизистых.
Этиология. Возбудитель ветряной оспы относится к вирусам группы гер-песа, неустойчив во внешней среде. Быстро погибает под действием высоких температур, ультрафиолетового облучения, эфира. Хорошо переносит замора-живание. Вирус отличается летучестью и с потоком воздуха может перено-ситься на значительные расстояния.
Эпидемиология. Вирус вызывает два клинических варианта: ветряную ос-пу, опоясывающий герпес. Считают, что ветряная оспа – это проявление пер-вичной инфекции в восприимчивом организме (чаще у детей), так как опоясы-вающий герпес – это реактивация инфекции в иммунном и ослабленном орга-низме. Пути передачи инфекции – воздушно-капельный, реже – контактно– бытовой. Возможна также передача вируса ветряной оспы и опоясывающего лишая от матери к плоду во время беременности (вертикальный путь передачи инфекции). Однако реализуется эта возможность крайне редко.
Под воздействием каких-либо провоцирующих факторов (или на фо-не иммунодефицитных состояний) вирус может активизироваться вновь, что может выражаться в виде локальных высыпаний на коже – опоясывающего герпеса или опоясывающего лишая. Опоясывающий лишай - это спорадиче-ское заболевание, возникающее в результате активизации латентного вируса ветряной оспы. Характеризуется воспалением задних корешков спинного моз-га и межпозвоночных ганглиев, а также появлением лихорадки, общей инток-сикации и везикулезной экзантемы по ходу вовлеченных в процесс чувстви-тельных нервов.
Основной удельный вес заболевших приходится на возраст 3-6 лет. Заболеть ветряной оспой могут и взрослые, ранее не болевшие данной инфек-цией. Восприимчивость к ветряной оспе уникальна – она составляет 100%. Как и другие вирусы, вирус герпеса отличается низкой устойчивостью в окру-жающей среде, поэтому больной представляет угрозу только при непосредст-венном общении с ним. Вирус быстро гибнет при воздействии на него прямых лучей солнечного света, ультрафиолетового облучения, и при нагревании.
Случаи ветряной оспы регистрируются на протяжении всего го-да. Максимальная заболеваемость ветряной оспой наблюдается в осенне-зимние месяцы, минимальная – летом. Групповая заболеваемость отмечается в осенне-зимний период, главным образом в организованных коллективах среди детей дошкольного возраста. Дети, посещающие детские сады и ясли, болеют этой инфекцией в 7 раз чаще, чем неорганизованные дети.
Клиника ветряной оспы. Инкубационный период может длиться 11—21 день, в среднем около 14 дней. Заболевание начинается остро: повышается температура тела, возникают симптомы интоксикации, понижается аппетит. Одновременно на всем теле появляется сыпь с элементами в виде мелких па-пул, которые быстро превращаются в везикулы. Через 1—3 дня везикулы под-сыхают, и на их месте образуются корочки, отпадающие на 2—3-й неделе бо-лезни. После них на коже остается легкая пигментация. Рубцы не образуются. Зуд кожных покровов наблюдается у детей раннего возраста и лиц, склонных к аллергическим реакциям. Элементы ветряночной сыпи появляются сразу на всех кожных покровах, в том числе на волосистой части головы, а также на слизистой полости рта, конъюнктивах. Кожа ладоней и стоп сыпью не покры-вается. Элементы не сливаются. Могут отмечаться осложнения, которые свя-заны с присоединением вторичной бактериальной инфекции, и проявляются в виде абсцессов, флегмон, пневмоний, энцефалитов, отитов, синуситов, конъ-юнктивитов, рожи, скарлатины, лимфаденитов, стоматитов.
После перенесенного заболевания остается пожизненный иммунитет. Од-нако следует отметить, что у лиц с тяжелым иммунодефицитом различной этиологии (ВИЧ-инфекция, после пересадки органов) возможно повторное возникновение заболеваний. Опоясывающий лишай, напротив, чаще всего встречается среди взрослых.
Лечение. Лечение проводится в амбулаторных условиях, при тяжелом те-чении с осложнениями со стороны ЦНС и гнойными осложнениями или по эпидемиологическим показаниям больные госпитализируются в стационар.
Профилактика. Больной подлежит изоляции на дому до 5-го дня с момента появления последнего элемента сыпи. Дезинфекция не производится. Детей в возрасте до 3 лет, бывших в контакте с больным ветряной оспой и не болев-ших ею ранее, разобщают с 11-го по 21-й день, считая от момента контакта.
Специфическая профилактика. В настоящее время в соответствии с Национальным календарем профилактических прививок и перечнем профилактических прививок по эпидемическим показаниям иммунизация против ветряной оспы осуществляется детям, которым планируется проведение операции по трансплантации органов и (или) тканей человека, при отсутствии антител или через 2 года после окончания иммуносупрессивной терапии после трансплантации.
Ветряная оспа – острое инфекционное заболевание вирусной этиологии, характеризующееся возникновением характерной пузырьковой сыпи в фоне общего интоксикационного синдрома.
Ветряную оспу вызывает вирус Varicella Zoster семейства герпесвирусов, он же – вирус герпеса человека 3 типа. Это ДНК-содержащий вирус, мало устойчивый во внешней среде, способный к репликации только в организме человека. Инактивация вируса происходит довольно быстро при воздействии солнечного света, ультрафиолетового облучения, при нагревании, высушивании. Резервуаром и источником вируса Зостер при ветряной оспе и опоясывающем лишае являются больные люди с конца инкубационного периода и до истечения 5 дней с момента появления последних элементов сыпи.
Ветряная оспа передается воздушно-капельным и контактными путями. Распространение вируса с мелкодисперсным аэрозолем, выделяемым больными при кашле, чихании, разговоре, возможно на достаточно большое расстояние в пределах комнаты, вероятен занос с током воздуха в смежные помещения. Существует вероятность передачи инфекции трансплацентарно – от больной матери к плоду.
Люди обладают высокой восприимчивостью к инфекции, после перенесения ветряной оспы сохраняется напряженный пожизненный иммунитет. Дети первых месяцев жизни защищены от инфекции полученными от матери антителами. Ветрянкой чаще всего болеют дети дошкольного и младшего школьного возраста, посещающие организованные детские коллективы. Индекс заразительности составляет 75 – 90%.
Входными воротами инфекции является слизистая оболочка дыхательных путей. Вирус внедряется и накапливается в клетках эпителия, распространяясь в последующем в регионарные лимфоузлы и далее в общий кровоток. Циркулирование вируса с током крови вызывает явления общей интоксикации. Вирус ветряной оспы имеет сродство к эпителию покровных тканей. Репликация вируса в эпителиальной клетке способствует ее гибели, на месте отмерших клеток остаются полости, наполняющиеся экссудатом (воспалительной жидкостью) – формируется везикула. После вскрытия везикул остаются корочки. После отделения корочки под ней обнаруживается вновь сформированный эпидермис. Высыпания при ветряной оспе могут образовываться как на коже, так и на слизистых оболочках, где достаточно быстро везикулы прогрессируют в эрозии.
Ветряная оспа у лиц с ослабленной иммунной системой протекает в тяжелой форме, способствует развитию осложнений, вторичному инфицированию, обострению хронических заболеваний. Стойкий пожизненный иммунитет надежно защищает организм от повторной инфекции, однако при значимом снижении иммунных свойств организма взрослые, болевшие ветрянкой в детстве, могут заболеть опоясывающим лишаем.
Инкубационный период ветряной оспы колеблется в пределах от 10 до 21 дня. У детей продромальные явления слабо выражены, либо вовсе не наблюдаются, в целом - течение легкое с незначительным ухудшением общего состояния. Взрослые склонны к более тяжелому течению ветряной оспы с выраженной симптоматикой интоксикации (озноб, головная боль, ломота в теле), лихорадкой, иногда отмечается тошнота, рвота. Высыпания у детей могут возникнуть неожиданно на фоне отсутствия какой-либо общей симптоматики. У взрослых период высыпаний нередко начинается позднее, лихорадка при появлении элементов сыпи может некоторое время сохраняться. Сыпь при ветряной оспе носит характер буллезного дерматита. Высыпания представляют собой единичные элементы, возникающие на любых участках тела и распространяющиеся без какой либо закономерности. Элементы сыпи первоначально представляют собой красные пятнышки, прогрессирующие в папулы, а затем - в мелкие ровные однокамерные везикулы с прозрачной жидкостью, спадающиеся при прокалывании. Вскрывшиеся везикулы образуют корочки. Для ветряной оспы характерно одновременное существование элементов на разных стадиях развития и возникновение новых (подсыпание).
Сыпь при ветряной оспе вызывает интенсивный зуд, при расчесывании возможно инфицирование везикул с формированием пустул. Пустулы при заживании могут оставить после себя рубец (оспину). Неинфицированные везикулы рубцов не оставляют, после отделения корочек обнаруживается здоровый новый эпителий. При нагноении сыпных элементов общее состояния обычно ухудшается, интоксикация усугубляется. Сыпь у взрослых обычно более обильна, и в подавляющем большинстве случаев из везикул формируются пустулы.
Сыпь распространяется практически по всей поверхности тела за исключением ладоней и подошв, преимущественно локализуясь в области волосистой части головы, на лице, шее. Подсыпания (возникновение новых элементов) возможно на протяжении 3-8 дней (у взрослых, как правило, они сопровождаются новыми лихорадочными волнами). Интоксикация спадает одновременно с прекращением подсыпаний. Сыпь может появляться на слизистых оболочках ротовой полости, половых органов, иногда - на конъюнктиве. Сыпные элементы на слизистых прогрессируют в эрозии и язвы. У взрослых сыпь может сопровождаться лимфоаденопатией, для детей поражение лимфатических узлов не характерно.
Помимо типичного течения, различают стертую форму ветряной оспы, протекающую без признаков интоксикации и с кратковременной редкой сыпью, а также тяжелые формы, различающиеся на буллезную, геморрагическую и гангренозную. Буллезная форма характеризуется сыпью в виде крупных дряблых пузырей, оставляющих после вскрытия долго заживающие язвенные дефекты. Такая форма характерна для людей с тяжелыми хроническими заболеваниями. Геморрагическая форма сопровождается геморрагическим диатезом, на коже и слизистых оболочках отмечаются мелкие кровоизлияния, могут возникать кровотечения из носа. Везикулы имеют коричневатый оттенок за счет геморрагического содержимого. У лиц со значительно ослабленным организмом ветряная оспа может протекать в гангренозной форме: быстро растущие везикулы с геморрагическим содержимым вскрываются с формированием некротических черных корок, окруженных ободком воспаленной кожи.
В подавляющем большинстве случаев течение ветряной оспы доброкачественное, осложнения отмечаются не более чем у 5% больных. Среди них преобладают заболевания, вызванные вторичной инфекцией: абсцессы, флегмоны, в тяжелых случаях – сепсис. Опасным, трудно поддающимся терапии осложнением является вирусная (ветряночная) пневмония. В некоторых случаях ветряная оспа может провоцировать кератит,энцефалит, миокардит, нефрит, артриты, гепатиты. К осложнениям склонны тяжелые формы заболеваний у взрослых, в особенности при сопутствующих хронических патологиях и ослабленной иммунной системе. У детей осложнения отмечаются в исключительных случаях.
Диагностика ветряной оспы в клинической практике производится на основании характерной клинической картины. Общий анализ крови при ветряной оспе неспецифичен, патологические изменения могут ограничиваться ускорением СОЭ, либо сигнализировать о воспалительном заболевании с интенсивностью, пропорциональной общей интоксикационной симптоматике.
Ветряную оспу лечат амбулаторно под наблюдением медработника, за исключением случаев тяжелого течения с интенсивными общеинтоксикационными проявлениями.
Прогноз благоприятный, заболевание заканчивается выздоровлением. Везикулы исчезают без следов, пустулы могут оставлять оспенные рубцы. Значительное ухудшение прогноза у лиц с иммунодефицитом, тяжелыми системными заболеваниями.
Профилактика ветряной оспы заключается в предупреждении заноса инфекции в организованные детские коллективы, для чего при выявлении случаев заболевания производятся карантинные мероприятия. Последнее время стала применяться вакцинация против ветряной оспы. В настоящее время в основном прививаются призывники, не болевшие ветряной оспой.

ТВО голови ДФС Сергій Солодченко – "пташеня" одіозного Олександра Клименка

Гибридная служба, или секреты "успехов" ГФС

Украинские банки вводят кредитные каникулы для физических лиц

МВФ ожидает резкое падение экономики Украины

Что такое герпес?
Герпес — это целый ряд инфекций, вызываемых этим вирусом. Самые распространенные из этой группы — вирусы простого герпеса I и II типа, соответственно вызывающих герпес кожи губ и половых органов (генитальный). К герпетическим инфекциям также относятся ветряная оспа, опоясывающий лишай и инфекционный мононуклеоз.
Инфекция опасна тем, что при угнетении иммунитета может привести к герпесному поражению слизистых, глаз, печени, кишечника и даже головного мозга. Кроме того, герпетические инфекции могут стать причиной развития онкологических заболеваний. При этом полностью изгнать вирус из организма уже нельзя, после заражения он сохраняется в организме человека в течение всей жизни.
Как заражаются?
Вирус простого герпеса I типа попадает в организм человека обычно в раннем детстве контактным (через поцелуй) и воздушно-капельным путями от родителей и родственников, страдающих герпесом губ.
Герпес II типа передается, как правило, через половые контакты. Кроме передачи вируса прямым путем, возможно заражение при пересадке органов, переливании крови, а также при прямом контакте со слизистыми или кровью больного в острой стадии.
Как правильно лечить высыпания?
На начальной стадии заболевания (буквально через несколько часов) могут помочь противогерпетические мази. Но по истечении суток они уже вряд ли дадут ожидаемый эффект. Такие мази не убивают герпес, а блокируют его развитие и активность.
Местное лечение слизистой включает обезболивающие и ускоряющие заживление язвочек средства. Если не лечиться и пустить все на самотек, как это делает большинство людей, могут возникнуть серьезные осложнения (см. справку).
Что делать, если герпес появляется часто?
Прежде всего такому человеку нужно заняться укреплением иммунитета, поскольку ослабление защитных сил организма способствует активизации вируса. Этому помогают спорт, здоровое питание, правильный образ жизни.
Поэтому если у вас наблюдаются слишком частые, длительные и обширные по площади поражений рецидивы герпеса на губах, не мешает сделать соответствующий анализ крови.
2. Появление лихорадки во время беременности опасно для плода
И да, и нет. Если беременная женщина является носителем вируса герпеса и уровень антител у нее соответствует норме, то, скорее всего, никакой опасности ни для нее, ни для будущего ребенка нет: она передаст ему не только вирус, но и антитела к нему.
Но если герпес возникает на фоне сильного иммунодефицита, когда у матери мало антител, плод может заразиться не только герпесом, но и другими вирусами (например, цитомегаловирусом), что может привести к развитию тяжелых заболеваний центральной нервной системы. Но не все так мрачно: существуют эффективные и безопасные препараты, которые при своевременном использовании обеспечивают рождение здорового ребенка.
3. От герпеса помогает ультрафиолетовая лампа
Наоборот, ультрафиолетовые лучи могут активизировать вирус
4. Язвочки герпеса нельзя мочить
Вода не оказывает существенного влияния на вирус герпеса, но может способствовать возникновению болевых ощущений из-за нарушения корочки на месте воспаления.
5. Если смазывать высыпания зеленкой, они заживут быстрее
Аптечный раствор бриллиантовой зелени обладает подсушивающим эффектом. Однако снять боль, зуд и ускорить заживление язвочек он не может.

Рубрика: 6. Клиническая медицина
Дата публикации: 01.12.2014
Статья просмотрена: 503 раза
Varicella-zoster вирус (VZV), или герпесвирус человека тип 3, является ДНК-содержащим вирусом семейства Herpesviridae, подсемейства Аlphaherpesvirinae, рода Varicellovirus, вызывает опоясывающий герпес и ветряную оспу. Его вирионы имеют сферическую форму, составляют 180–200 нм в диаметре. Их липидная оболочка охватывает 100 нмнуклеокапсид из 162 гексамерных и пентамерныхкапсомеров, расположенных в икосаэдрического форме. Его ДНК представляет собой единую, линейную, двухцепочечную молекулу длиной 125000 нуклеотидов [1]. Капсидокружен множеством свободно ассоциированных белков; многие из этих белков играют важную роль в инициировании процесса репродукции вируса в инфицированной клетке. Липидная оболочка покрыта с внешней стороны вириона шипами гликопротеинов, каждый примерно 8 нм длиной. В окружающей среде вирус неустойчив и быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 минут. Нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Для VZV, как и для всех герпесвирусов, характерно острое течение болезни при первом попадании в организм человека, а затем нахождение вирусов в организме в латентном состоянии. Впервые попадая в организм человека (чаще в молодом возрасте), он вызывает типичную ветряную оспу [5], причем вирус варицелла-зостер может передаваться воздушно-капельным путем от носителей вируса зостера или ветряной оспы. Те, кто не перенес ветряную оспу в детстве, могут заболеть ею, будучи взрослыми, после контакта с лицами, зараженными опоясывающим лишаем (Orfanos, 1995). Первично или после перенесенной ветряной оспы вирус через кожу и слизистые, далее по кровеносной и лимфатической системам проникает в межпозвоночные узлы и задние корешки спинного мозга, где он может длительное время сохраняться в латентном состоянии. Затем под влиянием ряда факторов может произойти реактивация вируса. В группу риска входят лица пожилого и старческого возраста, имеющие сопутствующие заболевания, в особенности гематологические и онкологические, а также реактивация может быть спровоцирована стрессовыми состояниями, физическими травмами, алкоголизмом, наркоманией, приемом цитостатиков и глюкокортикоидов. Период обострения протекает с поражением задних корешков спинного мозга и межпозвонковых ганглиев, возможно поражение оболочек мозга и внутренних органов. Затем вирус попадает в клетки эпидермиса, где вызывает воспалительно-дегенеративные изменения, проявляющиеся высыпаниями. Также может распространяться гематогенно и вызывать генерализованную форму болезни.
Клиническая картина опоясывающего герпеса складывается из нескольких основных групп симптомов. В дебюте заболевания проявляются общеинфекционные симптомы: гипертермия, увеличение региональных лимфатических узлов, изменение ликвора (в виде лимфоцитоза и моноцитоза). Также характерны синдромы поражения нервной системы: жгучая, приступообразная, усиливающаяся в ночные часы боль и парестезии, корешковые парезы в рамках пораженного дерматома. Далее появляются кожные проявления в пораженномдерматоме: папулы, через 1–2 дня — везикулы, через 3–5 дней — эрозии и корочки. Другие симптомы образуют различные клинические формы опоясывающего герпеса [1.5,7]:
- генерализованная (диссеминированная) форма;
- опоясывающий герпес слизистых оболочек;
- атипичные формы: абортивная, буллезная, геморрагическая, гангренозная, язвенно-некротическая.
Зостер без сыпи характеризуется только неврологическими и общеинфекционными проявлениями и отсутствием или минимальным количеством сыпи.
Генерализованная форма характеризуется появлением высыпаний по всему кожному покрову.
Офтальмогерпес — это герпетическое поражение глаза. Часто поражается роговица в форме кератита различного характера. Кроме того, поражаются другие части глазного яблока — эписклерит, иридоциклит, зостер радужки. Сетчатка очень редко вовлекается в патологический процесс (кровоизлияния, эмболии), чаще поражается зрительный нерв — неврит зрительного нерва с исходом в атрофию.
Синдром Ханта — следствие поражения коленчатого узла (ганглия коленца) вирусом опоясывающего лишая (herpeszoster). Проявляется герпетическими высыпаниями в области наружного слухового прохода и ушной раковины и жгучей интенсивной болью в ухе, иррадиирующей в лицо, в затылок, в шею. При этом на той же стороне через 1–2 суток возможен парез мимической мускулатуры, а иногда присоединяется расстройство слезо– и слюноотделения, гипестезия на передних 2/3 языка, боль, шум, звон в ухе, снижение слуха, вестибулярные нарушения.
Абортивная форма — обрывающаяся, приостанавливающаяся, наиболее легкая по течению; пятнистая сыпь быстро исчезает, пузырьки не развиваются, длится несколько дней, пузырьковые высыпания и болевой синдром могут отсутствовать.
Пузырная форма — буллезная; тесно сгруппированные пузырьки сливаются, образуя крупные пузыри с неровными очертаниями; высыпания в виде больших пузырей.
Геморрагическая форма — пузырьки и пузыри заполнены кровянистым содержимым.
Гангренозная форма — на месте пузырьков образуются мелкие, тесно сгруппированные струпы или сплошной черный струп (отмирание ткани), после отторжения которого образуется небольшая язвочка, заживающая с образованием мелких сгруппированных рубчиков или большого рубца. Этот вид заболевания характеризуется особенно сильными и длительными болями; протекает с некрозом ткани с последующим образованием рубцов.
По локализации выделяют поражения [1]: тригеминального (гассерова узла); коленчатого; шейных; грудных; пояснично-крестцовых ганглиев.Наиболее часто в патологический процесс вовлекаются торакальныедерматомы.
Материалы и методы:
Был проведен клинический разбор 52 историй болезни пациентов с диагнозом опоясывающий герпес на базе БУЗ ВОКИБ.
Возрастная структура больных: 15 % (8 человек) были моложе 30 лет, 27 % (14 человек) составили лица в возрасте 30–60 лет, 58 % (30 человек) — лица старше 60 лет.
Половый состав обследованных: 24 мужчины (46 %) и 28 женщин (54 %).
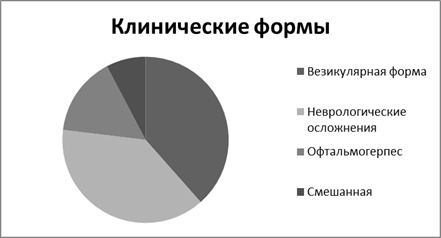
Всех пациентов можно разделить на три основные группы по ведущей клинической форме:
Первая группа — больные везикулярной формой (20 человек — 38 %);
Вторая группа — больные с неврологическими осложнениями (20 человек — 38 %);
Третья группа — больные офтальмогерпесом (8 человек — 16 %);
Четвертая группа — смешанная форма (4 человека — 8 %).
У больных первой группы основными проявлениями были кожные и общеинфекционные симптомы.
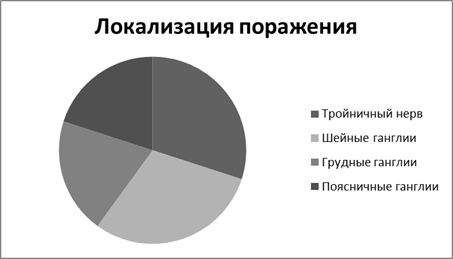
Во второй группы помимо кожных и общеинфекционных симптомов отмечались неврологические осложнения в форме острых ганглионевритов. По локализации их можно разделить на поражения:
- первой ветви тройничного нерва (6 человек — 30 %);
- шейных ганглиев (6 человек — 30 %);
- грудных ганглиев (4 человека — 20 %);
- поясничных ганглиев (4 человека — 20 %).
У больных третьей группы кожных и общеинфекционных симптомов отмечались герпетические поражения глаз:
- герпетический конъюктивит (5 человек — 62,5 %);
- герпетеческийкератоконъюктивит (2 человека — 25 %);
- герпетическая ангиопатия сетчатки (1 человек — 12,5 %).
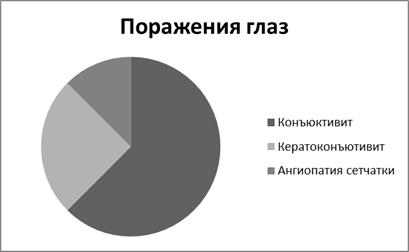
В четвертой группе наблюдается сочетание острого ганглионеврита и герпетического поражения глаз.
Проведенное исследование позволило выявить, что в Воронежской области преобладает везикулярная форма опоясывающего герпеса, а так же течение с неврологическими и офтальмологическими осложнениями. В связи с этим больным опоясывающим герпесом рекомендуется консультация невролога и офтальмолога.
1. Опоясывающий герпес / Под ред. А. А. Кубановой. — М.: ДЭКС-Пресс, 2010. — 24 с.
2. МалаховскийB. B. Микропунктурав комплексном лечении постгерпетической невралгии: клинико-психофизиологические аспекты: дис.. канд. мед. наук. М., 2001. — 128 с.
3. Шаймухаметова, Ф. Х. Клинико биохимическая оценка эффективности лечения опоясывающего герпеса противовирусными препаратами: дис. анд. мед.наук. — Уфа, 2002. -153с.
4. Иванова М. А., Эпидемиологическая, клинико-иммунологическая характеристика опоясывающего герпеса. 2007
5. Шувалова Е. П., Белозеров Е. С. и др. Инфекционные болезни. Ростов-на-Дону, 2001, стр.635–637
6. Grann, J. Herpes Zoster / J. Grann, R. Whitley // N. Engl. J. Med. 2002. -Vol. 347.-P. 340–346.
7. Gregoire S. M., van Pesch V., Goffette S., Peeters A., Sindic C. J. Polymerase chain reaction analysis and oligoclonal antibody in the cerebrospinal fluid from 34 patients with Varicella-Zoster virus infection of the nervous system // J. Neurol. Neurosurg. Psychiatry. — 2006. — V. 77. — P. 901.
Похожие статьи
Очень часто таким вирусом является герпес, который и вызывают неврит лицевого нерва.
‒ сеть кровеносных и лимфатических сосудов — капилляры пронизывают оболочку нерва и располагаются
Клиническая картина больного с невритом лицевого нерва очень характерна.
Офтальмоскопически может быть как нормальная картина глазного дна, так и признаки папиллита
Varicella-zoster вирус (VZV), или герпесвирус человека тип 3, является ДНК-содержащим вирусом семейства Herpesviridae, подсемейства Аlphaherpesvirinae, рода. Клиническая картина опоясывающего герпеса складывается из нескольких основных групп симптомов.
. вирус кори, вирус простого герпеса, вирус герпеса типа 6, ветряная оспа, краснуха
Хабиров Ф. А. Клиническая картина, диагностика и лечение рассеянного склероза
Более того, в группе людей с высоким их потреблением риск заболевания этими недугами.
Причиной возникновения данного состояния гомеостаза человека служат тяжелые формы
в глазах при восприятии зрительных образов, а также симптомы поражения зрительных нервов.
антифосфолипидный синдром, кардиолипин, клиническая картина, лечение.
Герпетическая инфекция, проявляющаяся преимущественно в полости рта, вызывается вирусом простого герпеса 1-го серотипа
При среднетяжелой и тяжелой клинических формах чаще развивается двустороннее воспаление подчелюстных лимфатических узлов.
Состояние кошек первой группы, где применялась схема лечения№ 1 после 5 дней лечения хорошее, кошки начинали принимать пишу самостоятельно, и были довольно активны. Клинический осмотр: самочувствие у кошек было хорошее.
Течение характеризуется нестабильностью клинической картины.
Дети, рожденные от матерей, злоупотребляющих алкоголем имеют различные офтальмопатологии, такие как: косоглазие, аномалии развития зрительного нерва, гипоплазия нерва.
Больному меняют форму роговицы, делают более плоской.
Клинические проявления, диагностика и исходы невритов. Зрительный нерв от глазного яблока до хиазмы имеет
Возраст впервые выявленного в жизни снижения зрения в основной группе был отмечен в.
Читайте также:


