У меня гайморит еще и ветрянка
Ветряная оспа, или ветрянка - это инфекционное заболевание, которое передается воздушно-капельным путем. Характеризуется толчкообразным течением с лихорадкой, с появлением на кожных покровах и слизистых оболочках специфической сыпи. Болезнь распространена в организованных детских коллективах. Чаще всего болеют дети в возрасте от 3 до 6 лет, реже, малыши до года. Но болеть могут люди любого возраста
Причины возникновения
Ветряная оспа очень заразна. Основной источник распространения инфекции - больной человек. Выделение и перенос вируса может происходит такими путями:
- При кашле.
- Во время чихания.
- Трансплацентарным путем (от матери к ребенку - внутриутробно).
- Током воздуха из одной комнаты в другую.
- Через вентиляционные системы.
Больной заразен за день до появления высыпаний, весь период наличия сыпи и 5 дней после появления последних везикул. Самую большую опасность представляют больные с легким течением скрытыми формами заболевания. Наибольшее количество заболевших регистрируется в осенне-зимний период.
Симптомы, признаки и виды
Заболевания в зависимости от тяжести течения бывает легкое, среднетяжелое и тяжелое. Выделяют такие периоды болезни:
- Инкубационный. Длится от 10 до 21 суток.
- Продромальный. Характерно развитие интоксикационного синдрома, который клинически проявляется повышением температуры тела, тошнотой, рвотой. Иногда возможно развитие пятнистых высыпаний, которые предшествуют пузырькам. Может длится 1-2 суток.
- Высыпаний. Период возникает остро, часто с повышением температуры тела. Характерно возникновение пятнисто-везикулезных высыпаний, которые возникают сначала на волосистой части головы, слизистых, туловище. В отличии от натуральной оспы, при ветрянке сыпи на лице меньше всего. Везикула с тонкой стенкой и прозрачным содержимым превращается в корочку в течение 1-2 суток. Высыпания возникают толчкообразно, в течение 2-5 суток. Каждое новое подсыпание сопровождается повышением температуры тела.
- Период обратного развития. Может занять от одной до двух недель.
Заболевание может протекать в виде атипичных форм.
- Пустулезная - характерно помутнение содержания везикул, выражены симптомы интоксикации, после сыпи остаются рубчики.
- Геморрагическая форма - характерно возникновение геморрагического содержимого в пузырьках, кровоизлияний под кожу, слизистые оболочки.
- Гангренозная - вокруг геморрагических пузырьков образуются очаги некроза, после отпадения корочек образуются язвенные элементы.
- Генерализованная - характерна для новорожденных, протекает очень тяжело, отмечаются высыпания на внутренних органах.
Течение ветрянки во взрослом возрасте более тяжелое. Выраженные симптомы интоксикации, могут возникать катаральные явления в виде:
- Насморка
- Кашля
- Лихорадка
- Затруднения дыхания.
Первые высыпания могут появиться на любом участке коже. Возникновение сыпи на лице значительно отсрочено. Несмотря на повышение температуры тела, общее состояние пациентов часто не страдает. В некоторых случаях болезнь может протекать тяжело, с обильным количеством высыпаний, высокой лихорадкой, беспокойством, рвотой, галлюцинациями и бредом. Также характерно значительное увеличение лимфатических узлов.
Протекает намного легче чем у взрослых, но заразность среди детей очень высокая. В инкубационном периоде редко возникает лихорадка и появляется пятнистая сыпь. В период высыпаний характерно, что везикулезные элементы могут появляться на слизистых оболочках рта, гортани, половых органах. У больных с сильными высыпаниями характерны более выраженные признаки интоксикационного синдрома.
Диагностика заболевания
Постановка диагноза ветряной оспы зачастую не составляет труда. В первую очередь врач опрашивает больного, собирает жалобы. проводит полноценный осмотр. Дополнительные методы диагностики проводятся по осложненных или нетипичных формах патологии. Может потребоваться использование иммунофлюоресцентного анализа, лабораторного анализа крови, молекулярно-биологического исследования.
Патология во время беременности имеет свои негативные последствия. На ранних сроках возможны выкидыши, самопроизвольные аборты. Это достаточно опасное заболевания, которое отрицательно влияет на плод. Повышается риск развития врожденных патологий, уродств. Вероятность развития пороков намного ниже чем при краснухе и составляет не более 1%.
Более тяжелые для ребенка последствия несет заражение женщины ветрянкой за несколько дней до родов и 3-5 дней после них. Повышается риск развития врожденной ветряной оспы, которая может иметь очень тяжелое течение . Так как проявляется бронхопневмонией, поражением внутренних органов.
Ветрянка - лечение
Терапия заболевания с легким течением и без осложнений может протекать в амбулаторных условиях. Если же проводимая терапия малоэффективна или развиваются осложнения, то больного госпитализируют в стационар, бокс. Желательно следовать таким рекомендациям:
- В периоде высыпаний соблюдать строгий постельный режим, получать обильное, теплое питье.
- Важно тщательно ухаживать за кожными покровами и слизистыми оболочками. Если элементы сыпи чешутся, можно использовать специальные лосьоны снимающие зуд.
- При наличии лихорадки, важно использовать жаропонижающие средства.
- При присоединении вторичной инфекции используют антибактериальные препараты.
- И самое главное проконсультироваться у лечащего доктора.
Осложнения
У детей зачастую заболевание имеет доброкачественное течение. Но в некоторых случаях возможно развитие таких побочных реакций:
- Поражение кожи. Проявляются в виде абсцессов, флегмон. Сыпь на слизистых может осложниться конъюнктивитом, кератитом.
- Поражение лимфатической системы. Возбудитель циркулируя в кровеносном русле может попасть в лимфоузлы, с формированием лимфаденита, лимфангита.
- Нарушение работы дыхательной системы. Возможно формирование пневмонии, которая характеризуется тяжелым течением, может окончится летальным исходом.
- Патология нервной системы. Возможно развитие энцефалита, судорожного синдрома, поражение черепно-мозговых нервов.
- Также возможно развитие воспалительных поражений сердца, почек, суставов.
Профилактика заболевания
Основным профилактическим методом является вакцинация. Ее важно проводить:
- Всем детям в эпидемиологическом очаге.
- Лицам контактировавших с ветряночными больными.
- Пациентам из зоны риска (с хроническими заболеваниями, патологией обмена веществ, работникам медицинских учреждений).
- Не менее важным является изоляция больных в заразный период. При тяжелом или атипичном течении патологии важно обращаться в больницу для изоляции больных в боксы.
Ветрянка - это распространенное заболевание чувствительность к которому очень высокая. Характерными признаками болезни являются полиморфные высыпания, которые появляются толчкообразно. У детей болезнь протекает гораздо быстрее и легче чем у взрослых. При тяжелом течении возможно развитие осложнений с вовлечением в инфекционный процесс всех органов. Для профилактики используется вакцинация.
Быстрое взросление
От начала до финала
И все? Все! Если, конечно, дело не дошло до осложнений, среди которых гнойные поражения кожи, возникающие из-за того, что при расчесывании в ранки попадает инфекция.
Cамое опасное осложнение детской инфекции – ветряночный энцефалит, поражающий головной мозг. Его тревожные признаки – повышение температуры до 39–40°, сильная головная боль, рвота. В такой ситуации нужна экстренная госпитализация! Другие осложнения менее драматичны. Но родители должны знать: если у ребенка появились обильные высыпания на слизистой рта или вдруг начался насморк или кашель, нужно обязательно срочно вызывать врача, потому что это означает: налицо риск развития других заболеваний.
Кто в опасности?
Со взрослыми – дело хуже. При тяжелом течении болезни могут развиться осложнения, вызывающие поражения нервной системы и головного мозга, сердечной мышцы, лимфатических узлов, пневмонию и т. д. В результате вторичного инфицирования кожных высыпаний может начаться гнойное воспаление мягких тканей и сепсис, при развитии тяжелых форм заболевания – воспаление сердечной мышцы, поражение кожи и лимфатических узлов.
– Ветряная оспа в тяжелой форме и смертельные случаи отмечаются и у детей, принимающих стероидные гормоны – например, для лечения бронхиальной астмы, – рассказывает доктор медицинских наук, ведущий научный сотрудник отделения детской иммунопатологии НИИ иммунологии Надежда Снегова. – Особенно опасна ветряная оспа для беременных женщин и новорожденных. Внутриутробное поражение плода может привести к врожденной ветряной оспе или неонатальной ветряной оспе, что в 30% случаев приводит к смерти ребенка.
Через годы, через расстояния
Спустя пару недель тайное становится явным – у больного появляются опоясывающая сыпь в области грудной клетки – по ходу межреберного нерва. Самое частое осложнение – невралгия: сильная боль, которую никакие анальгетики снять не могут. Другое очень опасное осложнение – поражение глаз из-за распространения инфекции на лицевой нерв, которое может привести к слепоте. А у онкологических больных возможен даже летальный исход.
Как защититься от вируса?
Есть один-единственный способ профилактики ветрянки – вакцинация.
– Во многих странах уже более 25 лет для борьбы с ветряной оспой применяется живая аттенуированная (ослабленная) вакцина, – говорит профессор, доктор медицинских наук, ведущий научный сотрудник Научного центра здоровья детей Владимир Таточенко. – Вакцина содержит вирус, который был модифицирован в лабораторных условиях с тем, чтобы он мог продуцировать иммунитет, достаточный для защиты от заболевания, но при этом не имел болезнетворных свойств. Эффективность и безопасность вакцинации против ветряной оспы проверена временем и входит в Национальные программы детской иммунизации в США, ряде стран Европы и Азии. С 2009 года вакцинация против ветряной оспы внесена в российский Региональный календарь профилактических прививок и Региональный календарь прививок по эпидемическим показаниям в Москве.
Детям от года до 13 лет прививку делают однократно, после 13 лет – двукратно, с интервалом от 6 до 10 недель. Вакцинация обеспечивает иммунитет против ветрянки на 20 лет.
Кстати, вакцина может быть использована и для экстренной профилактики инфекции – если ее ввести не позже третьего дня после контакта с больным, то в 90% случаев удается предотвратить ветрянку.
Взрослым прививку делают дважды: первый укол, а через 4–8 недель второй.
Прививку нельзя делать тем, у кого аллергическая реакция на компоненты вакцины – то есть если вы склонны к аллергии, нужно предупредить врача, чтобы предварительно пройти проверочные тесты. Все остальные ограничения временные. Например, если вы простужены, у вас высокая температура или обострилось хроническое заболевание, вакцинацию откладывают до выздоровления. Нельзя делать прививку будущим и кормящим мамам. Да и после вакцинации желательно не беременеть 1–3 месяца.
Инфекция из очага воспаления может распространиться по организму и вызвать тяжелые заболевания
Об авторе: Владимир Николаевич Яшин – врач.

При остром гайморите лечение направлено на то, чтобы снять отек пазух носа. Фото Depositphotos/PhotoXPress.ru
Гайморит – это воспаление верхнечелюстной придаточной пазухи носа. У человека их две – правая и левая. Они представляют собой небольшие пещерки, сообщающиеся с полостью носа. Кстати, еще одно название верхнечелюстной пазухи – гайморова в честь английского врача Гаймора, впервые описавшего в XVII веке симптомы ее воспаления.
Говоря о гайморите, следует отметить, что этот распространенный недуг чаще всего возникает у взрослых и детей в осенне-зимний период на фоне простудных заболеваний и гриппа. Причиной появления заболевания могут быть также кариозные зубы. Развитию недуга способствуют искривление носовой перегородки, наличие аденоидов, аллергический насморк.
Различают острый и хронический гайморит. В первом случае воспалительный процесс вызывают проникшие в пазуху болезнетворные микробы, например стрептококки или стафилококки. Острый гайморит проявляется болью различной интенсивности (она может смещаться от пазухи в висок или на всю половину лица) и нарушением носового дыхания вследствие набухания слизистой оболочки и резкого сужения носовых ходов. Выделения из носа обычно односторонние: вначале – жидкие, затем – вязкие и гнойные, иногда, впрочем, они сразу бывают гнойными. К другим симптомам относятся озноб, повышение температуры, ухудшение общего самочувствия.
В случае затяжного течения острый гайморит может перейти в хронический. Чаще всего это происходит на фоне ослабления иммунитета. При этом в стадии ремиссии (стихания симптомов заболевания) выраженные признаки недуга нередко отсутствуют, и у больного развивается определенное привыкание к нарушениям функции носа. Однако достаточно человеку простудиться, чтобы возникло обострение хронического гайморита. Оно зачастую сопровождается не только заложенностью и выделениями из носа, но и повышением температуры, ухудшением самочувствия, появлением болезненной припухлости щеки и отека век, а также головной болью.
Чем опасен гайморит. Инфекция из очага воспаления может распространиться по организму и вызвать тяжелые заболевания, например менингит (воспаление оболочек головного мозга) или неврит (воспаление) тройничного нерва, проявляющийся очень сильной болью. Чтобы предупредить возможные осложнения, необходимо при появлении первых симптомов недуга не заниматься самолечением, а незамедлительно обратиться к отоларингологу.
При остром гайморите лечение направлено на то, чтобы снять отек и обеспечить естественный отток слизи из пораженной пазухи. С этой целью используются сосудосуживающие капли, противовоспалительные и антиаллергические препараты. В борьбе с болезнью помогают промывание носа антисептическими растворами и физиотерапевтические процедуры. При необходимости врач назначает также антибактериальные препараты. Если речь идет о хроническом гнойном гайморите, то наряду с лекарствами может быть показана пункция (прокол) гайморовой пазухи с промыванием ее антисептическим раствором.
Для лечения гайморита в первую очередь применяются противоотечные средства, действие которых направлено на сужение кровеносных сосудов и сокращение притока крови в очаг воспаления. В результате уменьшается отек слизистой оболочки в носовых проходах и снижается заложенность носа. Если заболевание вызвано стрептококками, стафилококками или пневмококками, показана антибактериальная терапия. С этой целью применяются антибиотики, которые назначаются обычно при тяжелой форме гайморита, а при наличии у больного аллергии только после проведения специальных проб на чувствительность к ним организма.
Целебное действие при гайморите оказывает также массаж в области проекций придаточных пазух носа, способствующий устранению застойных явлений. Еще одна лечебная рекомендация касается увлажнения воздуха в комнате, где находится больной. Дело в том, что слизистая оболочка, выстилающая полость носа и придаточные пазухи, в сухом воздухе пересыхает. А это отрицательно сказывается на их способности к самоочищению и замедляет процесс выздоровления. Поэтому воздух необходимо увлажнять, например, развесив с этой целью в комнате влажные полотенца.
Оставлять комментарии могут только авторизованные пользователи.


Как же вы меня достали! Хочу на работу. Дневник лечения гайморита на фоне ветрянки у ребенка 3,5 лет. Поможет ли Супракс? +Фото для неслабонервных

Желаю добрейшего денёчка всем заглянувшим в мой новый отзыв!
💥💥💥 Ниже я опишу долгий путь лечения, который привел моего сына к гаймориту и лечению неправильным антибиотиком. Эту часть отзыва можно пропустить.
У моего сына уже четвертый месяц наблюдается хронический насморк. За этот период он несколько раз болел ринофарингитом, который ему подолгу лечили и выписывали в сад с небольшим остаточным насморком, который должен был пройти "за недельку". Но к концу недели такой остаточный насморк превращался в зелёные сопли.
Воспитатели ворчали, мамы других деток присылали мне в Вайбере гневные смски, что я вожу больного ребенка в сад, а лоры (платные и бесплатные) выписывали всё новые и новые пшикалки и говорили, что у него слабый иммунитет и надо потерпеть до 5 лет - якобы в этом возрасте у ЧБД (Часто Болеющие Дети) выключается какая-то лампочка и они перестают так часто болеть. Такую теорию выдвинул платный лор, назначил очередную партию недешевых лекарств и сказал, что мне осталось потерпеть всего 1,5 года до этой заветной лампочки. Успокоил блин(((
Апрель и май - два ринофарингита, конец мая - конъюнктивит на фоне заложенного носа, начало июня - бактериальный бронхит. Сыну назначили Флемоксин Солютаб, да с дозировкой прогадали - насморк вылечили, а противная мокрота, гуляющая туда-сюда по носоглотке уже недели три, никак не хотела нас покидать. Ещё через неделю я пошла к педиатру и взмолилась дать нам направление на рентген носа, подозревая гайморит. 💥💥💥
Три месяца у ребенка был хронический насморк и мне никто не предложил сдать мазки и сходить на рентген. Единственный на весь город бесплатный лор (из поликлиники) был в отпуске. И я попросила у педиатра назначить антибиотик посильнее. Она назначила Супракс.

Показания к применению:
Инфекционно-воспалительные заболевания, вызванные чувствительными микроорганизмами: фарингит, тонзиллит, синуситы, острый и хронический бронхит, средний отит, неосложненные инфекции мочевыводящих путей, неосложненная гонорея.
Повышенная чувствительность к цефалоспоринам и пенициллинам.
хроническая почечная недостаточность;
псевдомембранозный колит (в анамнезе);
детский возраст (до 6 мес).
✔️ Торговое название препарата: Супракс
✔️ Международное непатентованное название: Цефексим
✔️ Форма выпуска: гранулы для приготовления суспензии для приема внутрь
✔️ Произведено: в Италии, по лицензии фирмы Астеллас (Япония), по заказу Астеллас Фарма Юроп Б.В. (Нидерланды)
✔️ Место покупки: продается в каждой аптеке
✔️ Цена: 559,20 (в бюджетной аптеке(((
💣💣💣 Супракс продается в картонной коробке, внутри нее находится бутылек из темного стекла с белым порошком для самостоятельного приготовления самого лекарства, подробная инструкция и мерный шприц с неудобной шкалой (она находится не на колбе шприца, а на выдвигающемся поршне). Я привыкла к нурофеновскому шприцу с классической шкалой на колбе шприца.

💣💣💣 Суспензию нужно приготовить самостоятельно. Для тех кто, вдруг, не читает инструкции, где написано как развести Супракс для приема внутрь, то на коробке можно найти подробное описание крупным шрифтом.

Простым языком - нужно открыть пузырек и налить туда негорячей! кипячёной воды до отметки на пузырьке (красная горизонтальная стрелка на белой этикетке).

Взболтать и принимать один раз в день в той дозировке, что прописал врач на основании возраста и веса пациента.
💣💣💣 Педиатр назначила сыну принимать Супракс 5 дней по 7мл.
Внимание! Не принимайте антибиотики без назначения врача.
Супракс - это суспензия светло-кремового цвета, ближе к белому с ароматом клубники (в составе Супракса - клубничный ароматизатор).
Состав:
Цефекс ма тригидрат, натрия бензоат, сахароза, камедь ксантановая, ароматизатор клубничный.
Сын не то, чтобы с удовольствием, но не сопротивлялся при приеме лекарства и я легко выдавливала его ему в рот из прилагающегося шприца.
Никаких аллергических реакций у ребенка не было обнаружено. Ещё бы - ведь он принимал Зиртек, противоаллергическое средство.
Видимых побочных эффектов тоже не наблюдалось.

Ещё раз остановлюсь на шприце - градуировка у него на поршне, а не на колбе, поэтому надо время, чтобы привыкнуть к дозированию суспензии. Объём забранной жидкости определяется на стыке колбы и поршня шприца. Например, на фото показано как выглядит 2мл жидкости в шприце.

Никаких аллергических реакций у ребенка не было обнаружено. Ещё бы - ведь он принимал Зиртек, противоаллергическое средство.
Видимых побочных эффектов тоже не наблюдалось.
💣💣💣 Информацию о номере серии препарата, дате изготовления и сроке годности можно найти на дне картонной упаковки,

а также на самом пузырьке (на белой этикетке сбоку).
Срок годности: 3года.
Использовать суспензию в течение 14 дней с момента приготовления.
💥💥💥 Теперь снова расскажу об этапах лечения Супраксом, по дням. Кому неинтересно - можно пропустить .
- 24, понедельник. Назначен Супракс педиатром.
- 25, вторник. Сын начал принимать антибиотик.
- 27, среда. Ходили на рентген пазух носа.
- 28, четверг. Ходили на приём к платному Лору со снимком, бесплатный лор в отпуске. Диагноз - левосторонний гайморит. Назначено объемное лечение: четыре разных средства в нос, брызгать одно за одним с интервалом 10 минут, Синупрет, противоаллергическое. Супракс принимать вместо пяти дней - 7. Через неделю - контрольный приём.
- 29-01. Ребенок лечился у бабушки, принимал Супраксом и другие препараты по назначению.
- 02, вторник. Первый день после окончания курса антибиотика. У ребенка началась ветрянка.
- 03-08. Лечим ветрянку и продолжаем приём всех препаратов от гайморита, кроме антибиотика.
- 09, вторник. Ветрянка вылечилась, новых высыпаний нет, а вот в носу хоть и стало посуше, но я понимаю, что гайморит не вылечен. Пытаюсь попасть на прием. Но у нас инкубационный период по ветрянке и ходить в поликлинику не разрешают. В отчаянии звоню в скорую, но в больницу с ветрянкой нас тоже не берут.
- Я в отчаянии! Как же мне надоели эти сопли. Хочу, чтобы ребенок выздоровел! Хочу на работу!
- 10, среда. Договариваюсь с лором, что он примет нас в отдельном кабинете. Лор приходит, смотрит ухо, горло, нос и говорит, что полечились мы отлично, все отеки спали и в пятницу можно выписываться. И даже снимок повторный не надо делать. Что я зря паникую. А у ребенка заложен нос, потому что все гадости из пазух выходят. Отменяет все лекарства.
- 12, пятница. За два часа до приема лора, где нас должны выписать, начинается ужас. У ребенка активно при чихании выходит гной из носа.
Фото для не слабонервных ⏬

Я понимаю, что нифига у нас все не прекрасно и лечение не помогло, хватаю ребенка и еду на платный рентген. Там мне говорят, что заметна положительная динамика, но о вылечивании от гайморита пока не может быть и речи!
Еду к лору, закрываю у педиатра больничный по ветрянке, открываю у лора - диагноз: острый гайморит. Лор говорит, что в среду все было не так. И что гайморит обострился на фоне перенесенной ветрянки. Назначает лечение ещё не две недели вперёд, новый антибиотик (третий за два месяца) и физиопроцедуры - кварц и магнит.
Лор объясняет мне, что приём Супракса при гайморите был неправильным, что при таком диагнозе процент выздоровления от Супракса всего 50%, но так как на момент подтверждения гайморита сын уже принимал данный антибиотик, то нельзя было его менять на другой . 💥💥💥
Плюсы и минусы Супракса:
➖ не помог при гайморите.
➖ стоит очень дорого,
➖ в разведенной виде можно хранить только 14 дней и если останется что-то, то суспензию нельзя хранить и принимать в следующий раз,
➖ у шприца неудобная шкала,
➖ вызвал сильнейший запор.
Выявленные минусы никак не перекрывают все плюсы:
➕ удобен в применении и не нужно разводить каждый раз,
➕ принимать один раз в день,
➕ не противно на вкус,
➕ можно не хранить в холодильнике при соблюдении температуры до 25 градусов,
Супракс может и поможет при других болезнях, но для лечения гайморита я его не рекомендую - зря потратите время и немалые деньги.
Желаю Вам и Вашим детям здоровья.
Гайморит ― заболевание, распространенное среди взрослых и детей. В нашей стране патологии придаточных пазух носа занимают третье место в списке болезней лор-органов после ринита и тонзиллита. Симптомы гайморита нередко оказываются незамеченными на фоне простуды, поэтому у пациента могут появиться осложнения. В этом случае перед врачом-отоларингологом стоит особая задача: диагностировать сразу несколько патологий.
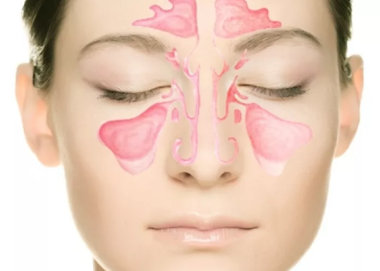
Простудные заболевания, ОРВИ
Искривление носовой перегородки
Аденоиды, полипы в полости носа
В зависимости от формы течения заболевание может быть:
- острым , с ярко выраженной симптоматикой (болью, отеками), которая при своевременном лечении быстро идет на спад;
- хроническим , присутствующим постоянно. Осенью и зимой могут наблюдаться периоды обострения;
- подострым . Такая форма имеет общие черты с острым заболеванием, но длится дольше ― около 2 месяцев.
В зависимости от пораженной области выделяют гайморит:
- односторонний . В свою очередь, эта форма болезни может быть катаральной или гнойной (по характеру выделений);
- двусторонний , поражающий придаточные носовые пазухи с обеих сторон. Обычно появляется на фоне сезонных вирусных заболеваний и может переходить в хроническую форму.
Помимо этого, выделяют следующие формы заболевания:
- экссудативная . В свою очередь, эта форма болезни может быть катаральной или гнойной (по характеру выделений);
- продуктивная . Носовое дыхание может осложняться полипами, кистами и другими новообразованиями, которые требуют хирургического вмешательства.
Основные симптомы заболевания:
- боли различной интенсивности в области переносицы, лба и щек;
- болезненность в висках, глазах и челюсти при поворотах головы;
- повышенная температура тела (до 37―38 ºС);
- постоянные выделения из носа;
- затрудненное носовое дыхание даже после применения сосудосуживающих препаратов;
- отеки на лице в области век и щек;
- чувство давления в области переносицы;
- ухудшение обоняния;
- снижение слуха, чувство заложенности в ушах;
- неприятный запах изо рта;
- изменение голоса, воспаление глотки;
- обильное слезотечение;
- общая слабость.
На вопрос, как распознать гайморит, нельзя дать однозначный ответ. Поставить точный диагноз сможет только квалифицированный врач-отоларинголог. Специалист знает, как выявить гайморит у взрослых и детей и какие методы диагностики можно применять в каждом случае. Врач принимает во внимание не только внешние проявления заболевания, но и данные лабораторных и эндоскопических обследований.
Лабораторные анализы. Общеклинические анализы крови и мочи позволят выявить воспалительные процессы в организме. Помимо этого, врач может назначить иммунограмму, аллергопробы, а также мазки из носа и зева для определения возбудителя инфекции (стафилококк, стрептококк, хламидии, дрожжевые грибки и др.).
Прокол гайморовых пазух. Выполняется в диагностических целях для дальнейшего бактериологического исследования экструдата. Анализ позволяет определить возбудителя инфекции и установить его чувствительность к различным антибиотикам. Пункция гайморовой пазухи также может выполняться в качестве стандартного хирургического метода лечения гайморита.
Риноскопия. Один из наиболее информативных методов диагностики, позволяющих выявить гайморит у взрослых и детей, перед тем как заболевание перейдет в хроническую форму. Обследование проводится при помощи инструмента со встроенной камерой и подсветкой, благодаря которому врач может осмотреть носовую раковину и перегородку, клиновидную пазуху, гайморовы и лобные пазухи и другие отделы носоглотки.
Фарингоскопия. Простая методика визуального обследования глотки также дает хорошие результаты. В результате осмотра отоларинголог может обнаружить воспаление слизистых оболочек, полипы в носоглотке и другие патологии. Фарингоскопия не требует от пациента специальной подготовки и занимает несколько минут.
Синуссканирование. Ультразвуковое исследование ― один из наиболее безопасных и безболезненных способов визуализации верхнечелюстных синусов, лобных, решетчатых и клиновидных пазух носа при гайморите. Синуссканирование также позволяет обнаружить новообразования в носовых ходах и оценить эффективность проведенного лечения.
Рентгенография. Это один из методов лучевой диагностики, который тем не менее позволяет получить детальные изображения носовых пазух в различных проекциях. На рентгеновском снимке можно обнаружить скопление жидкости в синусах, травмы костной ткани, искривление носовой перегородки, новообразования и другие патологии.
Принимаем пациентов любого возраста с острой и хронической формой воспаления гайморовых пазух. Курс лечения разрабатывается индивидуально с учетом анализов, имеющихся осложнений, продолжительности заболевания, наличия инфекции и других особенностей. Если консервативная терапия не принесла желаемых результатов, врач может выполнить прокол гайморовых пазух или хирургическую операцию.
Медикаментозная терапия. Врач может назначить жаропонижающие, противовоспалительные, антибактериальные, антигистаминные и другие таблетки, сосудосуживающие капли в нос, лекарственные растворы для промывания носовых пазух и другие препараты. Первое, что нужно делать при остром гайморите, ― обеспечить качественное медикаментозное лечение.
Синусопластика проводится под местной анестезией. Сначала в нос пациента вводится катетер, имеющий два надувных баллона. Один из них надувается в области глотки, чтобы не допустить попадания гнойного секрета в пищевод, а второй ― в хоане. Благодаря этому достигается герметизация полости носа. После этого при помощи шприца попеременно создается положительное и отрицательное давление, в результате чего происходит эвакуация гнойного содержимого. В завершение процедуры, которая длится 5―10 минут, врач проводит промывание носа лекарственными растворами.
Прокол гайморовых пазух. Процедура назначается в случае тяжелого течения гнойного гайморита, если консервативное лечение не показывает результатов в течение двух недель. К показаниям относятся высокая температура (выше 38 ºС), острые головные боли, отсутствие естественного оттока жидкости из полости носа. Пункция позволяет эвакуировать гнойное содержимое гайморовых пазух и доставить лекарство прямо к очагу воспаления.
Как делается прокол при гайморите? Сначала в полость носа пациента вводится тампон с обезболивающим средством. После того как анестезия подействует, слизистая обрабатывается противоотечными и сосудосуживающими средствами. Прокол выполняется с помощью специального инструмента ― иглы Куликовского. Далее к игле присоединяется шприц, врач отсасывает содержимое пазухи и выполняет ее промывание лекарственными средствами. Многих пациентов волнует вопрос: больно это или нет? Это не самая приятная процедура, однако современные обезболивающие средства позволяют устранить любые неприятные ощущения. Справиться с волнением и психологическим дискомфортом вам помогут наши опытные врачи.
Микрогайморотомия. Другое название процедуры ― эндоскопическая гайморотомия. Это щадящая малоинвазивная операция, которая позволяет не только очистить гайморовы пазухи от гноя, но и осмотреть полости на наличие кист и опухолей. Доступ к очагу патологии осуществляется без разрезов и применения общего наркоза. В стенке гайморовой пазухи выполняется прокол диаметром не более 5 мм, в который вводится эндоскоп ― длинная тонкая трубка с камерой, подсветкой и микроинструментами. Увеличенное изображение слизистой выводится на экран компьютера, после чего врач может выполнить манипуляции по очищению полости и удалению новообразований.
Гайморотомия. Это плановая хирургическая операция, которая проводится под общей анестезией. Врач получает доступ к гайморовым пазухам через достаточно обширный разрез в полости рта. В ходе операции специалист удаляет скопления гноя и слизи, а также частично удаляет стенку пазухи. Через образовавшееся отверстие в полость носа выводится дренажная трубка для отведения секрета. После операции пациенту требуется стационарное наблюдение в течение 2 недель.

Сезонные простудные заболевания следует лечить до конца. Остаточный ринит может стать причиной развития хронического гайморита.
Необходимо следить за гигиеной полости рта: вовремя обращаться к стоматологу, пломбировать или удалять больные зубы.
Желательно отказаться от вредных привычек. Курение и алкоголь оказывают раздражающее воздействие на гайморовы пазухи.
В межсезонье необходимо регулярно пропивать курсы витаминов, промывать нос с мылом, делать профилактические прививки против гриппа.

Врачи - оториноларингологи 12










Врач высшей категории, кандидат медицинских наук Стаж 16 лет Стоимость
приема: 2 000 ₽
-
-
-


Кандидат медицинских наук Стаж 38 лет Стоимость
приема: 1 800 ₽
-
-
-


Врач второй категории Стаж 30 лет Стоимость
приема: 1 800 ₽
-
-
-


Врач высшей категории Стаж 25 лет Стоимость
приема: 1 800 ₽
-
-
-


Кандидат медицинских наук Стаж 29 лет Стоимость
приема: 1 800 ₽
-
-
-






Кандидат медицинских наук Стаж 23 лет Стоимость
приема: 1 800 ₽
-
-
-
Запишитесь на прием онлайн
Без очередей и длительного ожидания, в удобное для вас время к любому врачу

Отзывы
Хочу поблагодарить отоларинголога Ямпольского Сергея Зигфридовича за восстановление слуха. Он сумел поставить правильный диагноз и провёл лечение, закончившееся выздоровлением. Это врач с огромным опытом и широчайшей врачебной эрудицией. Он умеет внушить надежду и поднять настроение: вежливый, оптимистичный. Огромное Вам спасибо!
Выражаю огромную благодарность врачу-отоларингологу Диденко Василию Васильевичу за его профессионализм и отношению к пациентам, и желаю ему крепкого здоровья. В 2016 году после неудачного удаления верхнего зуба, у меня началось воспаление (перестал полностью дышать нос), которое перешло к 2017 году в вазомоторный ринит и хронический тонзиллит. Меня мучило периодическое воспаление миндалин (без ангин), фарингит, заложенность носа, постоянное стекание слизи по задней стенке глотки, периодически неприятный запах, а также ком в горле сдавливание с правой стороны, ощущения удушья. Постоянные промывания миндалин, внутриносовые блокады, конхотомия, постоянные спреи и прием лекарств лишь немного облегчили мое положение, но ни один врач не смог мне помочь, в ответ: миндалины удалять не нужно (хоть они и рыхлыми стали), носовая перегородка почти идеальная и не препятствует прохождению воздуха и тд. ЛОР Василий Васильевич предложил удалить миндалины, аденоиды (хоть и 1 степени) и сделать септопластику. 20 марта была проведена операция (операция была сложная и длилась 3 часа). Все прошло замечательно. Василий Васильевич был всегда на связи и после операции дал все необходимые рекомендации. Результат: исчезло чувство постоянного сдавливания в шее справа и ком в горле, стало так легко (4 года я мучилась), носик задышал как нужно (так я дышала только до 2016 года). Всем очень советую данного врача. И если оториноларинголог Диденко Василий Васильевич порекомендовал удалять, то ему виднее, я вот не послушала его в 2016 году и в результате в 2020 году вернулась (только запустила свое состояние).
Накануне праздника 8 Марта 2020 года, хочу поздравить всех женщин клиники "Чудо доктор"с праздником весны, красоты, пожелать всем крепкого здоровья и счастья! Огромное, отдельное поздравление и благодарность - отоларингологу, хирургу Черниковой Алисе Валентиновне и ассистенту Добровольской Татьяне Александровне за их профессионализм, внимательное, чуткое отношению ко мне, как пациенту. Благодарен судьбе и счастлив, что попал в в чудесные руки высококлассного хирурга, Алисы Валентиновны и ассистента Татьяны! Черникова Алиса Валентиновна, блестяще прооперировала, вылечила мне нос, чем значительно улучшила мое качество жизни, а Добровольская Татьяна Александровна помогала проводить процедуры, всегда была на связи, отвечала на все вопросы. Отдельное, человеческое спасибо этим Профессионалам с большой буквы за четкую организацию, за помощь, доброту и внимание! Очень рекомендую обращаться за помощью к уважаемой Черниковой Алисе Валентиновне и рекомендовать ее всем заболевшим .
Не нашли интересующую вас услугу?
Оставьте ваши контактные данные и мы свяжемся с вами и постараемся помочь
Читайте также:


