Средство от лобковых вшей спрей-пакс

Педикулез — заболевание, обусловленное паразитированием на человеке вшей. Различают головных, платяных и лобковых вшей.
Платяная вошь живет в складках белья и платья, особенно в швах, где откладывает яйца, приклеивая их к ворсинкам ткани, яйца могут также приклеиваться к волосам на теле человека, кроме головы. Лобковые вши паразитируют на волосистой части лобка, мошонке, верхней части бедер (фтириоз). В запущенных случаях вши могут распространяться на область подмышечных впадин, спину, грудь, бороду, усы, ресницы и брови. Головные вши — маленькие насекомые, которые живут в волосах на голове человека и питаются кровью. Головная вошь достигает зрелости в течение 6—14 дней, после чего самка способна откладывать яйца. Яйца вшей (гниды) имеют желтовато-белый цвет, очень похожи на перхоть. Однако в отличие от нее гниды имеют правильную округлую форму и прикрепляются к основанию волоса, так что их трудно удалить. Личинки вылупляются из яиц через 7—10 дней, после чего у корней волос остаются пустые белые коконы. В среднем жизненный цикл головных вшей составляет 21 день. Вши достаточно быстро перемещаются, преодолевая до 20 см/мин., поэтому заражение происходит достаточно легко. К тому же вошь может прожить на предметах до двух суток и не гибнет в воде.
Головная вошь живет и размножается в волосистой части головы, как правило, на висках, затылке и темени. При этом отмечаются сильный зуд, расчесы, возможно появление экземы. Нередко наблюдается присоединение вторичной инфекции в виде импетиго, фолликулитов и фурункулов. В запущенных случаях волосы склеиваются обильным густым экссудатом (колтун).
Самым распространенным симптомом педикулеза является зуд кожи. Зуд вызван веществом, содержащимся в слюне, т.е., по идее, связан с укусом, а значит, появляется в течение 2—3 дней. Другие важные признаки педикулеза:
• белесые гниды у корней волос, чаще всего за ушами и около шеи;
• пустые коконы, прикрепленные к волосу на некотором расстоянии от корня;
• взрослые паразиты на волосистой части головы;
• сыпь на задней поверхности шеи, вызванная продуктами жизнедеятельности вшей.
Ошибочно считать, что вши заводятся у людей, пренебрегающих правилами личной гигиены. Доказано, что эти насекомые отдают предпочтение здоровым и чистым, а не грязным волосам. Поэтому от педикулеза не застрахован никто, независимо от материального положения и соблюдения правил гигиены.
Конечно, высокий риск заражения педикулезом имеют в первую очередь дети, в силу того что они чаще находятся в коллективе (детские сады, лагеря, школы). Основной симптом, по которому родители определяют у ребенка наличие педикулеза, — это зуд волосистой части головы, преимущественно в области затылка, висков и темени. Он возникает в ответ на раздражение секретом, препятствующим свертыванию крови, который вши выделяют в месте укуса, что дает им возможность сосать кровь в течение 5—30 мин. Однако далеко не сразу родители понимают, что причина зуда именно вши. Некоторые списывают это на аллергию. Поэтому от момента заражения педикулезом до начала лечения иногда проходит довольно много времени, и к этому моменту педикулез может передаться всем членам семьи. В местах укусов и расчесов можно увидеть нагноения — признак инфицирования бактериями.
Как правило, при лечении инсектицидами препарат необходимо наносить дважды, сделав недельный перерыв между применениями. Повторное использование обусловлено тем, что инсектициды действуют на нервную систему вшей, которая формируется в зародыше гниды только на третий день. Поэтому не все яйца вшей могут быть уничтожены с первого раза. После нанесения препарата на волосы его необходимо подержать некоторое время, а затем смыть и расчесать влажные волосы гребнем, чтобы удалить мертвых насекомых.
Препараты для обработки кожи и волос
Препараты перметрина
Достаточно эффективным веществом для лечения педикулеза и, пожалуй, самым известным среди синтетических является перметрин. Это основное действующее вещество следующих наружных лекарств от вшей и гнид: Медифокс, Никс, Ниттифор.
Перметрин вызывает паралич нервной системы насекомых, и они погибают. При этом препарат не вызывает каких-либо серьезных побочных эффектов, в частности токсического воздействия на организм.
Медифокс представлен в аптеках в форме 5-процентной эмульсии, применение которой во время беременности и лактации разрешено, однако противопоказанием является детский возраст до 2-х месяцев.
Вторую форму препарата Медифокс – педикулицидный 1-процентный гель – можно использовать для головного и лобкового педикулеза у взрослых пациентов и детей старше 5-ти лет.
Никс – это 1-процентный крем, упакованный вместе с гребнем с часто расположенными зубьями, что делает покупку комплексной. Никс разрешен для наружного применения у детей с рождения, а также беременных и кормящих женщин.
Ниттифор производится в двух формах выпуска: 0,5-процентного лосьона и 1-процентного крема. Его нельзя применять при беременности и для лечения пациентов младше 5-ти лет.
Крем-шампунь НОК удобен для применения, однако данное средство имеет ограничения по возрасту пациентов: его нельзя использовать для лечения детей в возрасте до 2-х лет. При беременности и в период лактации его применение разрешено.
Препараты фенотрина
Фенотрин относится к группе синтетических пиретроидных инсектицидов и является действующим веществом средств Анти-бит (жидкое мыло 0,4%), Паразидоз (шампунь 0,2%), Итакс (шампунь 0,3%), которые можно применять у детей (с 2,5 лет), взрослых и лиц пожилого возраста. В форме шампуня также можно применять средство от вшей и гнид на основе фенотрина Веда, которое, однако, противопоказано в период лактации, а во время беременности его необходимо применять с осторожностью.
Препараты малатиона
На основе фосфоорганического вещества малатион созданы средства для обработки волосистой части головы – монопрепарат Педилин (шампунь, эмульсия и гель 0,5%) и комбинированный аэрозоль Пара-плюс (действующие вещества: малатион, перметрин и пиперонила бутоксид).
Препараты пиретрина
Пиретрин – природный инсектицид растительного происхождения, который ранее широко применялся как наружное лекарство от вшей и гнид, однако в настоящее время он практически полностью вытеснен с рынка.
В форме аэрозоля в аптеке найдется средство Спрей-Пакс (действующие вещества – пиретрин и пиперонила бутоксид), которое наряду с препаратом Пара-плюс является комбинированным препаратом нового поколения, но в отличие от него Спрей-Пакс применяется для лечения лобкового педикулеза.
Препараты для обработки предметов быта и одежды
В заключении напомним о необходимости комплексной обработки предметов быта и постельного белья (подушек, одеял, покрывал, матрацев) и одежды (в том числе головных уборов), не подлежащих стирке и высокотемпературной обработке. Обработку данными средствами необходимо проводить дважды: во время лечения людей и спустя 7 дней (связано с периодом появления новых паразитов из личинок).
Для этой цели подойдут аэрозоли Пара-плюс или Спрей-Пакс, а также комплексный препарат А-ПАР, который создан на основе действующих веществ эсдепаллетрина и пиперонила бутоксида и не применяется для обработки кожи и волос человека.
Данные средства станут необходимым дополнением к препаратам для борьбы с педикулезом. Аэрозольная форма этих препаратов не пачкает обрабатываемые предметы, поэтому после дезинфекции нет необходимости в их чистке.
Благодаря перечисленным наружным лекарствам от вшей и гнид терапия данного эктопаразитарного заболевания и противоэпидемическая борьба с ним в настоящее время стала гораздо эффективнее и проще.
У ребёнка педикулёз?
Что делать?
Памятка для родителей
Первый вариант — самостоятельная обработка.
1. Купите в аптеке любое средство для обработки от педикулёза (завшивленности).
2. Обработайте волосистую часть головы ребёнка средством строго в соответствии с прилагаемой инструкцией.
3. Вымойте ребёнка с использованием детского мыла или шампуня. Для мальчиков возможна стрижка наголо.
4. Удалите механическим способом (выберите руками или вычешите частым гребешком) погибших насекомых и гниды. Для снятия гнид необходимо смачивать пряди волос в растворе, приготовленном из равных количеств воды и 9% столового уксуса. Ополосните волосы тёплой водой.
5. Наденьте ребёнку чистое бельё и одежду.
6. Постирайте постельное бельё и вещи ребёнка отдельно от других вещей, прогладьте их утюгом с использованием пара.
7. Осмотрите и, при необходимости, обработайте всех членов семьи. Не забудьте о себе.
8. Сообщите о ситуации врачу (медицинской сестре) детского учреждения, которое посещает Ваш ребёнок, для проведения комплекса противопедикулезных мероприятий.
9. Повторите осмотры ребенка и всех членов семьи через 7, 14, 21 день и проведите, при необходимости, повторные обработки, до полного истребления насекомых и гнид.
Второй вариант – самостоятельный способ механической обработки.
Проводится в случаях наличия у Вашего ребёнка кожных, аллергических заболеваний и если возраст ребёнка до 5 лет.
1. Вычешите живых насекомых частым гребешком желательно в ванную и смойте горячей водой.
2. Обрабатывайте пряди волос аккуратно, не касаясь кожи головы ребёнка, разведённым пополам с водой 9% столовым уксусом и снимайте гниды с волос руками или гребешком. На гребешок можно насадить вату, смоченную тем же раствором для улучшения отклеивания гнид.
3. Помойте голову и тело ребёнка детским мылом или шампунем.
4. Постирайте нательное и постельное бельё и вещи ребёнка отдельно от других вещей, прогладьте утюгом с отпариванием.
5. Осмотрите и при выявлении насекомых обработайте всех членов семьи. Для обработки взрослых членов семьи используйте противопедикулёзные средства, которые можно приобрести в аптечной сети.
6. Повторите осмотры ребенка и всех членов семьи через 7, 14, 21 день и проведите, при необходимости, повторные обработки. В случае выявления насекомых и гнид проведите повторные обработки до их полного истребления.
Ю.В. Сергеев 1,3 , А.Ю. Сергеев 2,3
Медицинский центр УД Президента РФ,
Московская медицинская академия имени И. М. Сеченова
Институт аллергологии и клинической иммунологии, Москва
Pediculosis and phthiriasis - an update on diagnosis and therapy
Y.V. Sergeev, A.Yu. Sergeev
Medical Center under Directorate of the President of Russia
Institute of Allergology and Clinical Immunology, Moscow
Аннотация
Педикулез и фтириаз - эктопаразитарные заболевания, обусловленные вшами. Они представляют важную медико-социальную и эпидемиологическую проблему современного общества. Несмотря на государственный контроль и строгие предписания санитарно-гигиенических норм, диагностика педикулеза и фтириаза нередко оказывается малоэффективной. Совершенствование диагностики может предусматривать новые цифровые методы визуализации и идентификации возбудителей. С этой целью нами впервые была использована видеодерматоскопия. Получены изображения жизнеспособных возбудителей педикулеза и фтириаза сразу и непосредственно из очага поражения. Внедрение цифровых методик диагностики позволит упростить распознавание педикулеза и фтириаза в ряде медицинских учреждений. Современная терапия педикулеза и фтириаза предусматривает использование педикулицидов. Однако многие из них не обладают достаточной эффективностью для однократного применения. Терапия эктопаразитарных заболеваний и противоэпидемическая борьба с ними усовершенствовались с внедрением комбинированных препаратов нового поколения типа "Пара плюс" и "Спрей-пакс".
Ключевые слова
Педикулез, фтириаз, вши, видеодерматоскопия, цифровые изображения, педикулициды.
Summary
Pediculosis and phthiriasis are ectoparasitic diseases caused by lice. Lice infestations represent a significant medical and social problem. Despite governmental control and strict regulations the diagnosis of lice infestations is far from perfect. Substantial improvement in diagnosis may be achieved by implementation of digital technologies. We have introduced digital videodermoscopy for rapid diagnosis of pediculosis and phthiriasis by identification of viable lice.
Modern therapy of lice infestations utilises different pediculicides. Many of them lack efficacy for one-time complete eradication of lice and nits. Introduction of novel combination pediculicide formulations allows for simple and effective treatment of pediculosis and phthiriasis.
Keywords
Pediculosis, phthiriasis, lice, dermoscopy, digital imaging, pediculicides, combination therapy
Педикулез относится к зктопаразитарным инфекциям, или инфестациям, человека. Педикулез вызывают вши - эктопаразиты, относящиеся к роду Pediculus семейства Pediculidae подпорядка Anoplura (кровососущие вши) порядка Phthiraptera (вши) подкласса Neoptera класса Insecta (истинные насекомые). К роду Pediculus относится единственный вид Pediculus humanus (человеческая вошь). Выделяют 2 варианта данного вида - P. humanus humanus/ corporis (платяная вошь) и P. humanus capitis (головная вошь). Другим семейством подпорядка Anoplura является Phthiridae, содержащее также единственный род Phthirus и его единственный вид Phthirus pubis (лобковая вошь или плошица). Последний вид является возбудителем фтириаза. Прочие насекомые - представители подпорядка Anoplura паразитируют на разных животных. Жизненный цикл вшей, паразитирующих на человеке, составляет 15-35 дней. P. pubis откладывает до 50, а Р. humanus -200-400 яиц (гниды). Весь жизненный цикл вши проводят как эктопаразиты и питаются кровью хозяина.
Педикулез и фтириаз как медико-социальная проблема
Значение эктопаразитов-вшей сводится не только к вызываемому ими заболеванию кожи, обычно называемым "вшивость". P. humanus humanus является вектором-переносчиком возбудителей серьезных инфекций, известных по масштабам вызываемых ими исторических эпидемий - сыпного, или эпидемического тифа
Данные о заболеваемости педикулезом разноречивы и зависят от географической локализации. В целом, вшивость существенно реже отмечается в индустриально развитых странах и довольно распространенное явление в странах Африки и Азии. С 1960-х гг. отмечается рост заболеваемости педикулезом. В США в настоящее время педикулез поражает 6-12 млн. населения в год [3]. В странах Европейского содружества зараженность населения может достигать 15%, но обычно считается не превышающей 1 -3%. В России в 1990-е гг. отмечалось до 220 случаев на 100000 населения, в Северо-Западном регионе - до 486 случаев на 100000 населения. С 1995 г. по настоящее время заболеваемость в г. Москве выросла примерно в 5 раз [4]. Существенную эпидемиологическую проблему представляет распространение эктопаразитарных инфекций и, в том числе, педикулеза у социально дезадаптированных лиц (бездомные, беженцы), при миграциях населения, вызванных войнами, социальными и этническими конфликтами. Основными предрасполагающими факторами признают скученность людей и неудовлетворительные бытовые и гигиенические условия. В данной категории лиц фтириаз (лобковая вшивость), по данным Б. А. Пономарева и соавт. (2000) в 65% случаев сочетается с чесоткой [5]. Фтириаз рассматривается также как заболевание, передаваемое половым путем. При наличии фтириаза имеется 30% вероятность наличия одновременного другого венерического заболевания [6].
Наиболее распространенный в развитых странах и России педикулез головы, как правило, встречается у детей, обычно школьников младшего и среднего возраста. Пик заболеваемости приходится на возраст 5-12 лет, девочки заражаются чаще. В этом периоде дети выходят из-под постоянного надзора со стороны родителей в отношении правил личной гигиены и при этом еще не имеют достаточного опыта и настойчивости самостоятельном соблюдении этих правил. Кроме детей в группу риска по педикулезу входят работники бань, прачечных, парикмахерских, сотрудники и обслуживающий персонал детских учреждений, интернатов, вообще мест коллективного проживания детей или иных контингентов риска. Вшивость встречается также в воинских казармах и учреждениях пенитенциарной системы.
Современные методы диагностики
Педикулез нередко рассматривается как недостаточно диагностируемое врачами заболевание. Основным принципом и методом диагностики до настоящего времени является клинический осмотр. Тем не менее, критерием диагностики, как правило, считается обнаружение жизнеспособных взрослых вшей. Одно наличие гнид не всегда обозначает развитие инфестации и, по современным представлениям, не может служить основанием для исключением из детского коллектива [7]. Основной признак, по которому обычно определяется наличие вшивости - обнаруживаемые невооруженным глазом или с помощью лупы гниды - не позволяет выявить большинство случаев инфестации, определяемых с помощью расчесывания волос. Для этого используют частый гребень с зазором между зубцами 0,2-0,3 мм. Рекомендуется тщательно расчесывать не сухие, а влажные волосы, причем 2 раза, каждый раз осматривая гребень [8]. Симптомы заболевания, основным из которых является зуд, играют важную, но не решающую роль в диагностике заболевания. Иногда расчесы при сильном зуде приводят к развитию вторичной бактериальной инфекции, пиодермии с характерными импетигинозными корками. Проявлением фтириаза являются небольшие синеватые пятна от укусов - maculae coeruleae (секрет слюнных желез P. pubis разрушает гемоглобин).
Может быть использована лампа Вуда. В ее лучах живые гниды дают жемчужно-белое флюоресцирование, а пустые оболочки - серые. При фтириазе, нередко поражающем не только лобковые волосы, но и брови и ресницы, может быть использован осмотр с помощью щелевой лампы.
Вспомогательными методами диагностики является изучение волос с гнидами или самих вшей под микроскопом или лупой. Этот метод более трудоемкий, чем обычные, однако позволяет убедиться в наличии возбудителя, т.е. соответствует главному критерию диагностики. Гниды выглядят как овальные серовато-белые образования длиной 0,5 мм, прикрепленные к волосу. Вошь имеет длину 1-4 мм, серовато-белое полупрозрачное тело (рис. на обложке).
Минимальные клинические проявления педикулеза и фтириаза часто затрудняют получение достаточного биологического материала для исследования. Методика имеет преимущества в специализированных учреждениях. При обычном клиническом приеме дополнительные исследования не всегда вызывают положительные эмоции при подтверждении диагноза, нередко возникают споры и несогласие пациента с поставленным врачом диагнозом. В большинстве случаев единичные мелкие паразиты просто недоступны осмотру в крупных складках, в гуще волос или в силу небольшой остроты зрения врача.
В этой связи в практике дерматовенеролога возникают проблемы с подтверждением диагноза, когда юридические аспекты вступают в конфликт с элементами доказательности на врачебном приеме. В этом плане, как показывает наш опыт, внедрение новых цифровых методов диагностики (в частности, видеоскопии), способных под большим увеличением обнаруживать возбудителя-паразита и фиксировать его изображение, чрезвычайно актуально, поскольку дает возможность подтвердить паразитарную этиологию заболевания и контролировать эффективность излечения.
Видеодерматоскопия - новое в диагностике педикулеза и фтириаза
Для диагностики педикулеза и фтириаза, включая их бессимптомные формы, ранние и скудные клинические проявления, а также для контроля излеченности на поликлиническом этапе мы применили видеодерматоскопическую технику. Этот подход мы с успехом применяли и ранее, в диагностике чесотки (9).
Как и ранее, мы использовали видеоскопическую цифровую систему "Videoscan" фирмы Asustek (США). Данная система представлена ручной специализированной видеокамерой с поляризованной подсветкой и устройством видеозахвата, реализованным вмонтированной в РС-со-вместимый компьютер видеокартой, а также комплексом программного обеспечения для хранения и обработки полученных изображений. Использование данной системы позволяло быстро, под 80-кратным увеличением, обнаруживать гниды и вшей (рис. 1-3) на коже и волосах самых разных локализаций, а также фиксировать их на мониторе и демонстрировать пациентам. Последнее полностью подтверждало наличие или исключение диагноза заболевания и согласие с ним больного. Кроме того, для многих больных подобная наглядная демонстрация утверждала значимость клинического мастерства врача, оснащенность медицинского учреждения современными технологиями и, что не маловажно, повышала мотивацию к лечению и дезинсекции. Обнаружение типичных вшей и гнид позволяло быстро ставить диагноз, фиксировать клиническую симптоматику в памяти компьютера, а также наглядно убеждать пациентов в правильности постановки диагноза и необходимости лечения. Кроме того, опыт использования методики позволил использовать подобный подход в качестве контроля излеченности. Так, у нежизнеспособных гнид отсутствует крышечка, а внутри не обнаруживаются яйца, что выявляется при видеодерма-тоскопии и позволяет различать излеченные и требующие лечения случаи. При сохранении зуда после лечения, экзе-матизации пораженных мест данный метод давал очень надежные результаты и предотвращал неоправданную повторную терапию.
Метод оказывает неоценимую помощь также и в дифференциальной диагностике с узловой трихоклазией, остатками лака или геля для волос, перхотью и другими заболеваниями волос. Ошибки в диагностике и необоснованное заявление врача о наличии вшивости нередко ведут к психическим травмам больного.
Принципы и средства терапии педикулеза и фтириаза
Принципами этиотропной терапии является: 1) повторное лечение в соответствии с жизненным циклом возбудителя; 2) лечение контактировавших; 3) дезинфекция (дезинсекция).
В лечении педикулеза и фтириаза используются так называемые педикулициды - инсектициды, действующие на вши и гниды. До их внедрения в лечении использовали различные антисептические составы и детергенты. В частности, водную мыльно-керосиновую эмульсию, серную и дегтярную мази, а также препараты бензилбензоата. Среди педикулицидов наиболее известны пиретрины, используемые уже более 100 лет, а также препарат линдан (используется с середины XX века). В 1950-х г. были разработаны синтетические пиретрины, в 1960-х - малатион и карбарил, а в 1980-х - перметрин.
Рисунок 1. Фтириаз. Плошица (Phthirus риbis) в области лобка
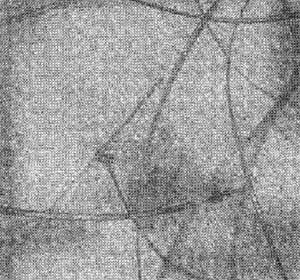
Рисунок 2. Гниды головной вши (Pediculis humanus capitis) на волосистой части головы (Х80)

Рисунок За. Платяная вошь, Pediculis humanus humanus/ corporis на коже (Х80)

Рисунок 3б. Вошь у того же больного на одежде (Х80)

Эффективные педикулициды убивают как вшей, так и гнид, однако принцип терапии предусматривает повторное назначение препаратов для уничтожения нарождающегося поколения паразита.
Альтернативой инсектицидной терапии у детей до 2 лет при педикулезе головы является частое и повторное расчесывание влажных волос (15-30 мин 1 раз в 3-4 дня в течение нескольких недель). В основу этой процедуры положен тот факт, что после новое поколение вшей выходит из яиц в течение 1 недели, после выхода из яйца вши в течение 1 недели не переходят к другому хозяину и в течение 10 дней не размножаются. Таким образом,удаление всех молодых особей возбудителя в течение нескольких дней после их выхода из яиц гарантирует излечение. Тем не менее, исследование показало, что эффективность самостоятельного лечения без использования педикулицидов не превышает 40% и в 2 раза ниже, чем при этиотропной терапии [10]. Другим радикальным способом немедикаментозного лечения является сбривание волос.
В таблице 1 приведены педикулициды, используемые в России в настоящее время. Многие из них; зарегистрированы как средство безрецептурного отпуска.
Не все существующие и внедренные в клиническую практику педикулициды сегодня доступны в нашей стране. Из пиретринов растительного происхождения недоступны биоресметрин и хлорфенамид, выпускаемые в форме лосьонов для лечения педикулеза головы. Среди органофосфатов в России недоступен карбарил, долгое время использовавшийся за рубежом, а в настоящее время отпускается только по рецепту в некоторых странах, поскольку было установлено его канцерогенное действие на лабораторных животных [7]. Широко известный за рубежом препарат линдан (1% шампунь) отличается нейро-токсическим действием и в настоящее время признан малоэффективным [11], существенно уступая перметрину (12). В целом, зарубежный опыт использования различных педикулицидов показал недостатки отдельных лекарственных форм. В частности, шампуни и пудры в настоящее время не рекомендуются для лечения педикулеза волосистой части головы в силу слабого разведения, недостаточной экспозиции и слабого проникновения в организм возбудителей [13,14]. Шампуни следует наносить только на сухие волосы. Лосьоны на спиртовой основе опасны возможностью воспламенения.
Традиционные монокомпонентные педикулициды, в частности, перметрин, как правило, отличаются неспособностью одномоментной эрадикации паразитов [7]. Вследствие этого рекомендуется повторное использование этих препаратов через неделю. Этим педикулициды не сильно отличаются от традиционных средств. Известны случаи устойчивости вшей к перметрину и фенот-рину [15,16], перекрестной устойчивости [17], устойчивости к малатиону [11].
Следующим шагом на пути совершенствования педикулицидов стало создание многокомпонентных препаратов, сочетающих действующие вещества с разнонаправленным или синергистическим действием. Это позволило повысить эффективность лечения, во многом преодолеть устойчивость.
В России доступны различные препараты синтетических пиретроидов перметрина и фенотрина, малатион и новые комбинированные препараты на их основе.
Среди комбинированных препаратов следует отметить аэрозоли "пара-плюс" и "спрей-пакс" французской компании "Pharmygiene-SCAT".
Новые комбинированные педикулициды
В состав аэрозоля "Пара плюс" для лечения педикулеза головы входит перметрин (0,5%) и малатион (0,25%). Кроме того, препарат содержит еще одно вещество, потенцирующее действие педикулицидов, пиперонила бутоксид (2%).Перметрин является нейротоксичным педикулици-дом. Механизм действия заключается в нарушении кати-онного обмена мембран нервных клеток у насекомых. Действие лерметрина усиливается пиперонила бутокси-дом, который блокирует защитные ферменты, образуемые насекомыми. Органофосфорный инсектицид мала-тион снижает высвобождение холинэстеразы на уровне двигательного нерва насекомого. Обладая различными механизмами инсектицидного действия, компоненты, входящие в состав препарата, предотвращают развитие устойчивости к какому-либо из них. Препарат убивает вшей и гнид, что позволяет его однократное использование.
Таблица 1.
Некоторые педикулициды, зарегистрированные и доступные в России


Средства для лечения чесотки и педикулеза
Педикулез (вшивость) вызывается паразитами, живущими на коже человека и питающимися его кровью. На человеке паразитирует 3 вида вшей: платяная(длина тела от 2,1 до 4,7 мм, живет в складках белья и платья, особенно в швах, где и откладывают яйца), головная(длина тела 2,1 - 3,5 мм, живет и размножается в волосистой части головы, предпочтительно на висках, затылке и темени, продолжительность жизни до 30 дней), лобковая вошь (самая мелкая, длина тела 1,4 - 1,6 мм, особое строение ее конечностей и тела позволяет удерживаться на коротких волосках лобка, бровей и ресниц, малоподвижна, продолжительность жизни около месяца). Платяная вошь является переносчиком тифов (сыпного, возвратного).
Вшивость развивается при неблагоприятных санитарно-гигиенических условиях. Рост числа больных наблюдается во время войн, при наличии беженцев, живущих скучено и не имеющих возможности лечиться, посещать баню и менять белье, при миграции населения, у бомжей. Хорошо известно об увеличении числа больных во время мировых войн, гражданской войны, такая же ситуация наблюдается в последние годы, характеризующиеся военными конфликтами, массовым переселением людей, организацией лагерей для беженцев, а также снижением материального благосостояния многих категорий граждан. Более 20% лиц, пораженных головным педикулезом, являются одновременно носителями платяного педикулеза, у 80% лиц без определенного места жительства выявляется сочетанное поражение головным и платяным педикулезом. Такое положение является следствием снижения уровня жизни населения, сокращения количества банных учреждений и высокой стоимости банных услуг, моющих средств, педикулицидных препаратов, несоблюдением личной гигиены.
-
(подробнее)
Однако педикулез может возникнуть и у вполне чистоплотных и благополучных
граждан при контакте с больным человеком.
Считают, что в распространении вшивости играет роль снижение защитных сил организма населения, а также всплески солнечной активности, усиливающие рост и размножение паразитов.
Основные симптомы педикулеза - 1. вши своими укусами вызывают сильный зуд кожи и расчесы, 2. огрубение кожи (от массовых укусов вшей и воздействия слюны насекомых), 3. пигментация кожи, 4. колтун - довольно редкое явление, волосы склеиваются, запутываются, образуются корки, а под ними мокнущая поверхность. Иногда возникают вторичные кожные заболевания ( дерматит, экзема), появляются субфебрильная температура и припухлость лимфатических узлов.
Заражение людей платяными и головными вшами происходит при контакте с больным в коллективе, транспорте, при совместном пользовании постелью, одеждой, щетками, гребнями и т.п, когда вошь переползает с одного человека на другого. Заражение лобковыми вшами происходит при интимном контакте, пользовании общей постелью, бельем и т.д.
Профилактические мероприятия. В целях предотвращения появления и распространения вшей в семье, в коллективе осуществляют профилактические (гигиенические) мероприятия, которые включают:
- регулярное мытье тела - не реже 1 раза в 7 - 10 дней, смену нательного и постельного белья в эти же сроки или по мере их загрязнения с последующей стиркой;
- регулярную стрижку и ежедневное расчесывание волос головы;
- систематическую чистку верхнего платья, одежды, постельных принадлежностей и опрятное их содержание;
- регулярную уборку помещений, содержание в чистоте предметов обстановки.
При обнаружении вшей в любой стадии развития (яйцо, личинка, взрослое насекомое) дезинсекционные мероприятия проводят одновременно, уничтожая вшей как на теле человека, так и его белье, одежде и прочих вещах и предметах.
При незначительном поражении людей головными вшами целесообразно использовать механический способ уничтожения насекомых и яиц, путем вычесывания насекомых и яиц частым гребнем, стрижки или сбривания волос. Для сбора волос подкладывают клеенку или бумагу, которые вместе с волосами и насекомыми сжигают в отдельной таре.
Перед вычесыванием гнид с волос голову моют, ополаскивают теплым 4 - 5 % водным раствором столового уксуса или теплым 5 - 10 % раствором уксусной кислоты. Затем гниды счесывают частым гребнем, предварительно сквозь зубцы гребня пропускают ватный жгутик или нитку, которые обильно смачивают уксусом.
При обнаружении на теле человека вшей проводят санитарную обработку: мытье тела горячей водой с мылом и мочалкой, с одновременной сменой белья, в случае необходимости сбривание волос.
При отсутствии педикулоцидов ( препаратов для уничтожения вшей) используют кипячение белья, проглаживание горячим утюгом швов, складок, поясов белья и одежды, не подлежащих кипячению.
В больничных учреждениях, детских домах, домах- ребенка, детских дошкольных учреждениях, учреждениях общего и профессионального образования, учреждениях социального обеспечения (дома престарелых и дома инвалидов), общежитиях обработку людей при головном педикулезе проводит мед. персонал данных учреждений.
При средней и большой пораженности (от 10 экземпляров и более, включая насекомых и яйца) рекомендуется использовать инсектициды - педикулоциды.
Обработка педикулоцидами детей до 5 лет, беременных и кормящих женщин, людей с заболеваниями и повреждениями волосистых частей тела и головы(микротравмы, дерматиты, экземы и т.п.), с проявлениями аллергии к медицинским и косметическим средствам запрещается.
Для обработки волосистых частей тела используют следующие инсектициды:
Аэрозоль для наружного применения, в состав которого входит перметрин в концентрации 1% (нейротоксический яд для насекомых) и пиперонил бутоксид. Последний усиливает действие перметрина, так как блокирует защитные ферменты, выделяемые насекомыми. Кроме того, в состав препарата входит органофосфорный инсектицид малатион.
-
(подробнее)
Он снижает высвобождение холимэстеразы на уровне двигательного нерва насекомого. Обладая различными механизмами инсектицидного действия, компоненты, входящие в состав препарата, предотвращают развитие устойчивости к какому-либо из них. Пара-плюс применяется для лечения педикулеза волосистой части головы и лобка, оказывает воздействие на вшей и гнид. Препарат распыляют на кожу головы, на всю длину волос или на кожу лобка. Через 10 мин голову моют обычным шампунем и вычесывают мертвых паразитов частой расческой. Для вычесывания гнид применяется частый гребень, который смачивают уксусом, способствующим легкому отделению гнид от волос.
При лобковой вшивости лучше состричь волосы на лобке и в подмышечных впадинах, после чего применить аэрозоль. Препарат легко переносится, изредка возникает чувство легкого покалывания и жжения кожи. Следует остерегаться попадания препарата в глаза. При случайном: попадании промыть их теплой водой.
-Для лечения лобкового педикулеза применяется также специальный аэрозоль Спрей-пакс (фирма "S.C.A.T.", Франция). Он содержит экстракт пиретрума и пиперанила бутоксид. Препарат наносится на волосистую часть лобковой зоны. Через 30 мин обработанные участки тела моются с мылом и промываются водой.
Для полного уничтожения вшей и гнид на волосистой части лобка, достаточно однократного применения этих препаратов.
Раствор, содержащий 5% перметрина. Применяется для уничтожения головных, платяных и лобковых вшей (гнид, личинок и половозрелых особей). Выпускается во флаконе по
60 мл. Волосы обильно увлажняют раствором, втирая его в корни волос с помощью ватного тампона. Обычно одному человеку необходимо от 10 до 60 мл. После обработки голову покрывают косынкой. Через 40 мин препарат смывают теплой водой с применением шампуня. Волосы расчесывают для удаления погибших вшей. Не следует допускать попадания раствора на слизистые оболочки.
- Медифокс (ООО НПЦ "Медифокс", Москва)
Действующее вещество - перметрин в концентрации 5%. Выпускается в ампулах по 2 мл (в упаковке 2 ампулы) или флаконах по 24 мл. Применяется при головном и лобковом педикулезе.
-
(подробнее)
1 ампулу разводят 30 - 50 мл воды для получения водной эмульсии. Эмульсию наносят тампоном на увлажненные волосы. Через 20 мин препарат смывают теплой проточной водой с мылом (или шампунем).
Кроме этого используют:
- 0,15% водную эмульсию карбофоса (на обработку одного человека 10-15 мл)
- 20 % водно-мыльную суспензию бензилбензоата (10-30 мл)
- 5 % борная мазь (10-25 мг)
- порошок пиретрума (15г)
- 10 % водную мыльно- керосиновую эмульсию (5-10 мл)
Экспозиция при данных средствах составляет 10-40 мин в соответствии с инструкцией на
каждое конкретное средство. После обработки волос головы и их мытья, волосы прополаскивают теплым 5-10 % водным раствором уксусной кислоты.
Вшей на одежде, белье и прочих вещах уничтожают немедленно по мере обнаружения насекомых. Завшивленное белье кипятят в 2 % растворе кальцинированной соды в течении 15 мин , проглаживают горячим утюгом с обеих сторон, обращая внимание на швы, складки, пояса и пр, подвергают камерной обработке.
В качестве инсектицидов для обработки одежды применяют 0,15 % водную эмульсию 50 % эмульгирующего концентрата карбофоса, 0,06% водную эмульсию 50% эмульгирующего концентрата сульфидофоса, порошок пиретрума, 1% дуст неопин, 2% дуст Сульфолан-у, 2 % дуст Бифетрин-п, мыло Витар, 20 % водную мыльно- керосиновую эмульсию. Нательное и постельное белье, другие изделия, подлежащие стирке, замачивают на 5-10 мин в выше перечисленных растворах. Норма расхода водных эмульсий - 2,5 л на комплект нательного белья, 4- 4,5 л на комплект постельного белья. Затем вещи хорошо прополаскивают, после чего стирают обычным способом с использованием мыла и стирального порошка.
Медифокс применяется также для уничтожения платяных вшей (нательное и постельное белье, изделия из шерсти, постельные принадлежности, комплект верхней одежды). Нательное, постельное белье замачивают в водной эмульсии в течение 40 мин. Для этого к 40 мл концентрата добавляют 960 мл воды. После дезинсекции белье тщательно прополаскивают и замачивают на сутки в
растворе кальцинированной соды
(1 столовая ложка на I л воды), после чего стирают обычным способом.
В целях дезинсекции одежды, постельных принадлежностей (за исключением подушек) и прочих вещей их орошают водной эмульсией той же концентрации (40 мл концентрата медифокс плюс 960 мл воды) с помощью распылителей (типа "Квазар" или "Росинка"). С особой тщательностью обрабатывают места обитания насекомых: воротники, пояса, швы, складки. Обработанными вещами пользуются только после их просушки и проветривания.
Медифокс-супер - 20% концентрат перметрина предназначен для борьбы с головными, лобковыми и платяными вшами. Применяется в дозе 10 мл на 1 л воды. Выпускается во флаконах по 0,5, 1, 5 л. Применяется так же, как медифокс.
А-ПАР (производитель - фирма "S.C.A.T.", Франция)
В аэрозольной упаковке. Действующим веществом являются эсдепаллетрин и пиперанила бутоксид. А-ПАР предназначен для дезинсекции одежды и постельных принадлежностей больных педикулезом.
-
(подробнее)
Содержание флакона емкостью 200 мл распыляют по всей поверхности изделий, не подлежащих кипячению или замачиванию (верхняя одежда, матрасы, подушки, одеяла). Одеяла, подушки, матрасы и одежду подвергают двусторонней обработке. Использование 1 флакона позволяет обработать комплект вещей 2-3 человек. Препарат не оставляет пятен на тканях, при его использовании не требуется последующей стирки обработанных вещей.
Для дезинсекции помещений (пол, мебель, носилки, дверные ручки), где находился больной педикулезом, применяют орошение при помощи ручных распылителей или протирание ветошью, смоченной препаратом "Медифокс-супер" (к 10 мл концентрата добавляют 990 мл воды).
Таким образом, для лечения педикулеза имеется большой выбор высокоактивных препаратов. Успех зависит от правильного их применения, осмотра и при необходимости лечения конкретных лиц, проведения дезинсекционных мероприятий. Препараты "Медифокс" отличаются низкой стоимостью, наличием больших расфасовок, можно использовать в различных лечебно-профилактических учреждениях, детских коллективах.
При необходимости обработку педикулоцидами повторяют через 7-10 дней.
Для лечения чесотки применяются мази на основе серы: серная мазь, мазь Вилкинсона, серно-салициловая мазь, 5% препарат перметрина, эсдепалетрин+буперонила бутоксид.
Эффективным средством для лечения чесотки является бензоилбензоат (применяется 205 концентрация у взрослых и 10% - у детей).
Наиболее частыми побочными действиями при применении средств для лечения чесотки и педикулеза являются местные (жжение, зуд, онемение) и аллергические реакции.
Средства для лечения педикулеза и чесотки не применяются во время беременности и в период лактации.
Читайте также:


