Розеолезная сыпь при кори
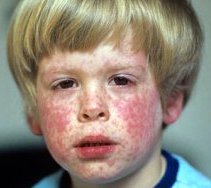
Корь – острое вирусное инфекционное заболевание – самое распространённое на земном шаре.
Признаки кори: повышение температуры, интоксикация, слабость, вялость, головные боли, катары слизистых оболочек глаз (конъюнктивит) и верхних дыхательных путей (насморк), а также мелкая пятнисто-папулёзная сыпь.
Корью можно заболеть в любом возрасте, но чаще всего заболевают дети от 1 до 4 лет. Источником инфекции может быть только больной корью человек, находящийся в начальном периоде заболевания или в первые дни высыпаний на коже. Заражение происходит воздушно-капельным путем: при чихании, при кашле. Вирус кори очень нестойкий: он быстро погибает под действием солнечного света (ультрафиолетовых лучей).
Инкубационный период (от момента заражения до проявления первых признаков болезни) составляет 8-11 дней. Начальный период болезни – острый, длится 3-5 дней: повышается температура тела до 38-39 о С, появляется насморк, навязчивый сухой кашель, краснеют веки, появляется гнойное отделяемое из глаз, развивается светобоязнь. Эти симптомы сопровождаются общим недомоганием, разбитостью, снижением аппетита, нарушением сна. На слизистой оболочке губ появляются серовато-белые точки размером с маковое зернышко, окруженные красным венчиком – абсолютно точный признак кори (этот симптом не встречается при других заболеваниях). Именно по этому симптому удается диагностировать корь за несколько дней до появления сыпи. Усиливается поражение дыхательных путей и общая интоксикация организма.
За начальным периодом заболевания следует период высыпаний: температура тела поднимается еще выше, появляются мелкие красные пятна на слизистой оболочке мягкого и твердого неба. Затем возникает розовая пятнисто-папулезная сыпь на коже, при этом кожа вокруг сыпи – не изменяет окраски. Высыпания появляются сначала за ушами, затем в виде мелких пятен на носу, они очень быстро увеличиваются в размере и в количестве и к концу первого дня сыпью покрыто всё лицо и шея. Сыпь появляется также на груди и спине сначала в виде отдельных элементов, а на вторые сутки она полностью покрывает туловище. На третьи сутки сыпью покрываются конечности.
Через 3-4 дня от начала высыпаний их элементы начинают бледнеть, приобретать буроватую, а затем коричневую пигментацию. При неосложнённом течении заболевания начинается период выздоровления: состояние улучшается, температура нормализуется, катаральные явления постепенно исчезают; на месте сыпи происходит мелкое шелушение кожи. После 4-го дня от начала появления сыпи больной считается незаразным.
Лечение кори, как правило, проводят в домашних условиях. В стационаре лечат больных с осложненной корью либо с тяжелым протеканием болезни. Осложнениями кори могут быть ларингит и ларинготрахеобронхит, воспаление среднего уха, воспаление лёгких.
Следует отметить, что после перенесенной кори вырабатывается стойкий иммунитет, и повторные заболевания встречаются крайне редко.

Дома больной корью должен находиться в чистой, проветренной комнате, не слишком затемнённой; кровать желательно расположить так, чтобы свет не падал больному в глаза. Постельный режим рекомендован на время лихорадочного периода и на первые 2-3 дня после снижения температуры.
Больному показано большое количество жидкости, разбавленных фруктовых соков, молочно-растительная диета. При нормализации температуры – полноценное питание соответственно возрасту, витамины. Глаза следует промывать теплой кипяченой водой несколько раз в день (можно использовать 2%-ный раствор соды). Гигиенические ванны можно принимать в любом периоде заболевания. Лекарственную терапию назначает врач: при упорном сухом кашле – отхаркивающие средства, при сильно выраженном конъюнктивите – альбуцид и т.д.
Неоспоримую помощь при заболевании корью может оказать терапия гомеопатическими средствами.
Корь, как и многие инфекционные заболевания, протекает циклично. Инкубационный период продолжается в большинстве случаев 9-11 дней. Начало болезни характеризуется появлением симптомов начального катарального периода.
В катаральной стадии диагноз кори основывается на наличии типичного комплекса явлений: лихорадка (до 38-39°), конъюнктивит со слезотечением и светобоязнью, одутловатость лица, пятнистая энантема на слизистой оболочке неба, обнаружение пятен Филатова-Коплика. Чаще эти высыпания обнаруживаются на слизистой внутренней поверхности щек, непосредственно против малых коренных зубов; несколько реже их можно видеть на слизистой оболочке десен и еще реже - губ. Пятна (высыпания) не имеют склонности к слиянию и не снимаются тампоном.
Помогает в ранней диагностике кори также правильно собранный эпидемиологический анамнез. Больной корью наиболее заразен в начальном катаральном периоде, поэтому при опросе следует выяснить, нет и не было ли в окружении больных лиц с катаральными явлениями. Источником инфекции также могут быть больные митигированной и поэтому не диагностированной корью.
В зависимости от тяжести клинического течения различают (как у взрослых, так и у детей) легкую, средне-тяжелую и тяжелую форму кори. В типичных случаях в стадиях высыпания диагноз кори не представляет затруднений. Медицинская сестра должна знать об этапности высыпаний (вначале лицо, шея, грудь, затем туловище и конечности), сроках появления сыпи (4-6-й день), характере (пятнисто-папулезные элементы, имеющие склонность к слиянию) и длительности высыпания (сыпь держится 3 дня, на 4-е сутки ее элементы бледнеют, и начинается период пигментации). Диагностические ошибки в периоде высыпания чаще бывают при атипичном течении (митигированная корь, корь со злокачественным течением - гипертоксическая, геморрагическая).
Митигированная корь наблюдается у лиц, получивших противокоревой гамма-глобулин или, в отдельных случаях, у привитых, но утративших иммунитет. Заболевание характеризуется легкими катаральными явлениями, пятна Филатова могут отсутствовать, температура нормальная или субфебрильная, сыпь необильная, неяркая.
Геморрагическая форма отличается тяжелой общей интоксикацией и сопровождается явлениями геморрагического диатеза: множественными кровоизлияниями в кожу, слизистые оболочки, кровавый стул, гемотурия. Эта форма может быстро закончиться летальным исходом.
Гипертоксическая форма кори характеризуется гипертермией, токсикозом, острой сердечно-сосудистой недостаточностью, менингоэнцефалитическими явлениями.
Из осложнений кори, требующих особой тактики, следует отметить наиболее частые - бронхиты, пневмонии, ложный круп (острый коревой ларинготрахеит с расстройством дыхания). Могут наблюдаться затяжные конъюнктивиты, кератиты, а также отиты, евстахеиты, синуситы, пиелонефриты, ангины, которые чаще появляются в периоде пигментации.
Наиболее тяжелым и часто грозным осложнением кори являются менинго-энцефалит и серозный менингит.
На фоне, казалось бы, типичного течения кори появляются общемозговые симптомы - резкая головная боль, рвота, двигательные возбуждения, спутанность и расстройства сознания, менингеальные знаки (ригидность мышц затылка, положительные симптомы Кернига, Брудзинского). Отмечено, что, чем в более ранний период возникает менингеальная симптоматика, тем тяжелее течение заболевания.
Из клинических наблюдений: Больная М. 17 лет, поступила на 7-й день болезни. Заболела остро: кашель, насморк, температура до 39°. В последующие дни состояние не улучшалось. На 4-й день на коже лица появилась обильная пятнисто-папулезная сыпь, которая следующие два дня распространилась на туловище и конечности. На 3-й день высыпания состояние резко ухудшилось: интенсивная головная боль, рвота, кратковременная потеря сознания. Пациентка госпитализирована. При поступлении состояние тяжелое. На коже типичная коревая сыпь. Сознание спутанное, выраженный менингеальный синдром. Через 5 часов после поступления больная без сознания, периодическое двигательное возбуждение и общие тонико-клонические судороги. При пункции цитоз небольшой - 37 клеток в 1 мм (лимфоцитов 86%), белок повышен. В дальнейшем в последующие трое суток состояние оставалось очень тяжелым. Присоединился правосторонний гемипарез, непроизвольное мочеиспускание. Больной проводилась дезинтоксикационная (гемодез, реополиглюкин, физиологический раствор), дегидратационная (лазикс, магнезия), противовоспалительная (преднизолон) терапия. На 4-е сутки лечения в стационаре больная пришла в сознание, в последующем состояние постепенно улучшалось. Выписана на 30-й день от момента поступления в клинику в удовлетворительном состоянии. При катамнестическом наблюдении через 6 месяцев и 1 год жалобы на периодические головные боли. Неврологический статус без патологии.
Больной Т., 18 лет. Заболел остро: высокая температура, кашель, насморк. На 4-й день болезни на лице возникла сыпь. В этот же день к вечеру госпитализирован. При поступлении на коже лица и туловища типичная коревая сыпь, на слизистой рта немногочисленные пятна Коплика. На 2-й день пребывания в стационаре состояние больного резко ухудшилось: сильная головная боль, рвота, менингеальные симптомы. При пункции небольшой цитоз за счет лимфоцитов (39 клеток в 1 мм), незначительное повышение белка. Назначена соответствующая патогенетическая терапия. Однако состояние не улучшалось: больной потерял сознание, появились судороги, двигательные возбуждения, внезапно возникла остановка дыхания, в связи с чем больной переведен на управляемое аппаратное дыхание. Проводилась интенсивная терапия: дезинтоксикационная, дегидратационная, противовоспалительная, противосудорожная. В последующие сутки состояние не изменялось. Больной оставался без сознания, самостоятельное дыхание не восстанавливалось. Развилась двусторонняя пневмония. Несмотря на проводимую терапию, на 12-й день от начала высыпания наступил летальный исход. При патологоанатомическом исследовании констатирована корь в периоде пигментации, менингоэнцефалит с явлениями отека и набухания мозга и вклинения его в большое затылочное отверстие, двусторонняя очаговая пневмония.
В описанных наблюдениях менингоэнцефалит при кори развился в течение острого периода высыпания, то есть периода вирусемии. Такое развитие свидетельствует о возможном непосредственном действии коревого вируса на нервную ткань. Подобной точки зрения в отношении развития менингоэнцефалита при кори придерживаются и многие исследователи, занимающиеся этой проблемой.
В ряде случаев корь приходится дифференцировать с краснухой, скарлатиной, гриппом и другими ОРЗ, менингококкемией, инфекционным мононуклеозом, лекарственными сыпями и другими заболеваниями.
Лечение больных с неосложненной корью можно проводить в домашних условиях. Тяжелое же течение, осложнения требуют терапии в инфекционных стационарах. Госпитализируют больных корью также и по эпидемиологическим показаниями (казармы, общежития и т.д.).
Этиотропного лечения кори нет. Противокоревой гамма-глобулин эффективен при введении в первую половину инкубационного периода. Лечение неосложненной кори - это борьба с интоксикацией и воспалительными изменениями дыхательных путей и глаз. Прогноз при кори, при неосложненном течении, благоприятный. При развитии энцефалита - всегда серьезный.
Медицинская сестра, работающая на участке, должна осуществлять профилактический осмотр лиц, имевших контакт с коревыми больными, наблюдать за больными, лечащимися амбулаторно. О случаях ухудшения состояния немедленно сообщить лечащему врачу.
Профилактика кори заключается в иммунизации детей в возрасте от 1 года до 8 лет живой коревой вакциной, согласно Национальному календарю прививок, утвержденному МЗ РФ.
Т.Е. ЛИСУКОВА, кандидат медицинских наук
К.И. ЧЕКАЛИНА, доктор медицинских наук, Центральный НИИ эпидемиологии МЗ РФ
Уважаемые посетители!
В связи с эпидемиологической ситуацией по коронавирусу
Вы можете перевести денежные средства для закупки оборудования,
диагностических наборов, защитных средств и лекарств по следующим реквизитам:
Главный врач Соколова Марина
Валерьевна +375 17 206-79-39
Приемная главного врача
+375 17 365-57-13
Телефон доверия Комитета
здравоохранения Мингорисполкома
(круглосуточно)
+375 17 396-45-65
Стол справок
+375 17 380-06-35
КОРЬ - острое высококонтагиозное заболевание, проявляющееся синдромом интоксикации, катаральным синдромом и специфической экзантемой. Несмотря на низкий уровень заболеваемости корью в нашей стране (0-2 случаев в год), нельзя забывать, что при нарушении плана проведения вакцинации заболеваемость корью может резко возрасти.

Корь вызывается парамиксовирусом, представленным одним серотипом. Инкубационный период составляет 9-12 (до 17) дней, а при пассивной иммунизации и у вакцинированных – до 21 дня. Больной является источником инфекции с последних двух дней инкубации и до 4 дня с момента появления сыпи и наиболее заразен в продромальном периоде. При наличии пневмонии заразность больных может увеличиваться до 10 дней от момента появления сыпи.
Продромальный (катаральный) период при кори продолжается 2-4 дня. Для клинической картины кори в этом периоде характерно острое начало заболевания, выраженная интоксикация и лихорадка, коньюнктивит, проявления катарального синдрома. Необходимо обратить внимание на тщательный осмотр слизистой оболочки щек для постановки диагноза кори до появления сыпи по наличию энантемы и пятен Бельского-Филатого-Коплика. Классическим считается наличие пятен Бельского-Филатова-Коплика на уровне малых коренных зубов. Однако в продромальном периоде они часто обнаруживаются в виде обильных мелких (1-2 мм) элементов сыпи белого цвета (обычно сравнивают с манной крупой) на всей слизистой щек, десен, губах. Они не снимаются шпателем. После их исчезновения в периоде высыпаний (погибший эпителий отторгается) остается неблестящая, с мелкими поверхностными эрозиями, слизистая.

Период разгара заболевания (период высыпаний) характеризуется наличием второй волны лихорадки с интоксикацией, часто развивается анорексия, сохраняется катаральный синдром (конъюктивит даже может усилиться), к которым присоединятся специфическая коревая экзантема. Катаральный синдром исчезает к 7-9 дню болезни.
Сыпь при кори не зудит, мелко- и крупнопятнистопапулезная, сливная, на неизмененном фоне кожных покровов. В тяжелых случаях или при сопутствующем нарушении первичного гемостаза (тромбоцитопения, тромбоцитопатия, некоторые варианты дисплазии соединительной ткани и др.) экзантема может носить геморрагический характер. Патогномоничным для кори является этапность высыпаний: на 1-й день сыпь появляется на лице и шее, на 2-й - на туловище и плечах, на 3-й - на предплечьях и ногах. Угасание сыпи происходит в той же последовательности, причем, когда высыпания появляются на ногах, на лице они начинают угасать. После сыпи остается пигментация (на 7-10 дней) и отрубевидное или мелкопластинчатое шелушение.
К легким атипичным формам кори относятся абортивная, митигированная, стертая и субклиническая. Эти варианты инфекции развиваются у пациентов, которые имеют какой-то специфичный иммунитет.
Стертая форма кори напоминает легкую, 3-4-х дневную ОРИ. Сыпь при ней отсутствует. Субклиническая форма диагностируется только лабораторно. Заподозрить атипичное течение кори можно только с учетом эпидемиологических данных.
К атипичным вариантам с агравированным (утяжеленным) течением относятся гипертоксическая и геморрагическая формы. Для первой характерно развитие на фоне тяжелой кори нейротоксикоза с соответствующей симптоматикой (неглубокие и кратковременные нарушения сознания, признаки внутричерепной гипертензии со рвотой и возможными генерализованными судорогами, явления менингизма при исследовании ликвора и т.д.). Геморрагическая форма кори, в отличие от тяжелой кори с элементами геморрагической сыпи, характеризуется выраженным ССВО, развитием ДВС-синдрома и синдрома полиорганной недостаточности (СПОН), что может привести больного к летальному исходу.
Особые случаи течения кори.
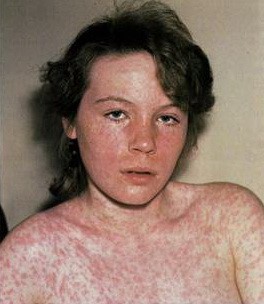
Вакцин-ассоциированная корь обычно протекает как митигированная или легкая типичная корь. Инкубационный период сокращается до 6-10 дней.
Введение глюкортикоидов коревым больным (например, с аутоиммунными или аллергическими заболеваниями) приводит к облегчению течения кори: меньше температура, интоксикация, катаральные симптомы, сыпь слабо выражена. Однако в этом случае повышается вероятность развития бактериальных осложнений.
Корь у больных со СПИД-ом протекает тяжело, но без сыпи. Эти больные умирают обычно от первичных коревых гигантоклеточных пневмоний.
Корь у взрослых протекает типично, но обычно тяжело, с выраженным катаральным синдромом и синдромом интоксикации. Бактериальные осложнения развиваются реже, чем у детей, а менингоэнцефалит - чаще.
Осложнения кори можно разделить на первичные (связанные с действием самого вируса или с реакцией иммунной системы человека на вирус кори) и вторичные (связанные с суперинфицированием).
К первичным осложнениям относятся гигантоклеточная коревая пневмония, ложный круп, энцефалит.
Вторичные осложнения кори чаще всего представлены в виде бактериальных отитов, синуситов, трахеобронхитов, пневмоний, энтеритов и энтероколитов, стоматитов.
Корь не требует специфической терапии. В выхаживании коревых больных требуется тщательный уход, гигиеническое содержание больного (полоскание рта после еды, промывание глаз водой или физиологическим раствором и т.д.), полноценная диета.
При наличии бактериальных осложнений и при кори у детей до года показано применение антибиотиков, симптоматической и патогенетической целенаправленной терапии. Нет оснований для применения (и не доказана их эффективность) аскорбиновой кислоты, Н1-блокаторов, глазных капель с антимикробными препаратами.
Больных корью изолируют в течение 4 дней, а при развитии пневмонии - до 10-го дня с момента появления сыпи. Основным средством профилактики кори является вакцинация, которая проводится в 1 год и ревакцинация – в 6 лет. Предупредить развитие кори у контактных (или ослабить ее течение) можно введением нормального человеческого иммуноглобулина (0,15-0,2 мл/кг) в периоде инкубации. Кроме того, если точно известно время инфицирования, то введение коревой вакцины в первые 72 часа от момента заражения также способно предотвратить заболевание у непривитых или у людей с доказанным отсутствием противокоревых антител.
1. Этиологический фактор: вирус кори.
2. Патогенез : вирус проникает в эпителиальные клетки верхних дыхательных путей и конъюнктивы → изначально размножается в регионарных лимфатических узлах и лимфоидной ткани → поступает в кровь, вызывает виремию и заражает клетки лимфатической системы в целом организме, а также эпителий дыхательных путей.
3. Резервуар и пути передачи: люди — единственный резервуар; заражение происходит воздушно-капельным путем, а также через контакт с зараженными выделениями (напр. мокротой).
4. Инкубационный период и контагиозность : инкубационный период до появления продромальных симптомов 8–12 дней (сред. 10), до периода появления высыпания — сред. 14 дней (7–18 дней); высокая контагиозность — очень большой риск инфицирования после контакта у восприимчивых лиц. Больной заражает окружающих от момента появления продромальных симптомов до 3–4 дней после появления сыпи. Вирус сохраняет патогенные свойства в воздухе и на зараженных поверхностях до 2 ч.
Инфекция характеризуется клиническими симптомами, появляющимися поэтапно:
1) продромальные симптомы (длятся несколько дней):
а) высокая температура, вплоть до 40 °C (1–7 дней);
б) сухой кашель (может сохраняться 1–2 нед.), тяжелой ринит;
в) конъюнктивит (светобоязнь) — может иметь значительную интенсивность (особенно у взрослых), с отеком век; проходит вместе со снижением температуры;
2) пятна Бельского-Филатова-Коплика →рис. 18.1-3 — множественные серовато-белые папулы на слизистой оболочке щек вблизи премоляров; появляются за 1–2 дня перед появлением сыпи и сохраняются до 1–2 дней после ее исчезновения. Патогномоничный симптом, но его отсутствие не исключает кори.
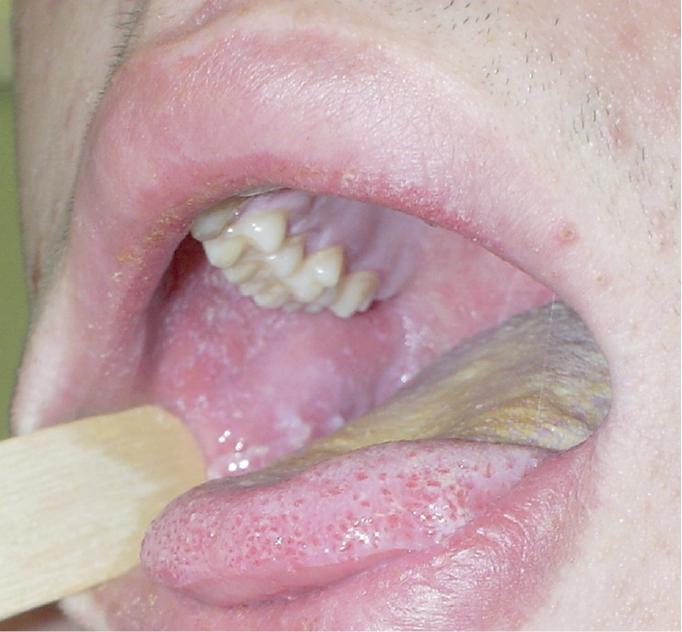
Рисунок 18.1-3. Корь — пятна Бельского-Филатова-Коплика на слизистой оболочке щеки
3) период высыпания (пятнисто-папулезная сыпь) — пятна и папулы цветом от темно-красного до фиолетового, диаметром 0,1–1 см, появляются в течение 2–4 дней: часто в первую очередь на голове (на лбу, ниже линии волос, за ушами; сыпь не захватывает волосистую кожу головы), затем постепенно распространяется на туловище и конечности →рис. 18.1-4. Отдельные изменения обычно сливаются вместе. Сыпь начинает бледнеть и исчезать после 3–7 дней в той же очередности, в которой появилась, оставляя буроватые пигментные пятна и шелушение эпидермиса.
4) другие симптомы (появляются реже) — анорексия, диарея, генерализованная лимфаденопатия.
Дополнительные методы исследования
Следует провести в каждом случае при подозрении кори. Необходимо обеспечить забор биологического материала для вирусологических и молекулярных исследований.
Идентификация этиологического фактора:
1) серологическое исследование (ИФА, ELISA): специфические антитела класса IgM к вирусу кори у невакцинированного человека в течение последних 2–3 мес. Появляются в течение 2–3 дней от момента появления сыпи и исчезают после 4–5 нед. Клинический материал (кровь) следует забрать после >7 дня от появления сыпи (самая высокая концентрация специфических IgM). Если забор материала был произведен раньше и результат был отрицательный, следует повторить исследование. Если определение IgM невозможно, диагноз подтверждает четырехкратное нарастание титра антител IgG в сыворотке на протяжении 4 нед. (в острой стадии болезни и периоде реконвалесценции).
2) выделение другого, чем вакцинированный тип вируса (культивирование): клинический материал (лучше забрать в течение 1–4 дней от появления сыпи) — мазок из горла, моча, цельная гепаринизированная кровь. Клинический материал (лучше всего образец мочи или мазок из горла) следует хранить в морозильнике и отправить в Федеральный центр гигиены и эпидемиологии в Москве.
Заболевание подозревают на основе клинической картины; диагностика спорадического заболевания только на основании лабораторных исследований. В случае типичной клинической картины корь также можно диагностировать у пациента, побывавшего в контакте с больным корью, которая подтверждена лабораторно.
Другие болезни с генерализированной сыпью:
1) инфекции — скарлатина, краснуха, инфицирование энтеровирусами, аденовирусами, парвовирусом B19, ВЭБ (EBV) (особенно после приема ампициллина и амоксициллина), герпесом 6 типа, микоплазмой;
2) неинфекционные заболевания — аллергические сыпи, лекарственные сыпи.
Исключительно симптоматическое — жаропонижающие, отдых, затемнение комнаты (светобоязнь), правильная гидратация и питание больного. Дополнительный прием витамина А имеет положительное влияние у детей с недостаточным питанием. При бактериальных осложнениях — антибиотикотерапия. наверх
Более высокому риску подвержены младенцы и взрослые (особенно с недостаточностью питания и недостаточностью клеточного иммунитета): наверх
1) средний отит (7–9 %), пневмония (1–6 %; высокая смертность), энцефалит (0,1 %; смертность 15 %, у 25 % больных стойкие неврологические последствия) и эндокардит, судороги (0,5 %), потеря зрения (ретробульбарный неврит);
2) вторичные бактериальные инфекции и усиление симптомов скрытого туберкулеза (корь вызывает значительную проходящую иммуносупрессию) — часто тяжело протекающего, могут приводить к летальному исходу; постоянная лихорадка в течение нескольких дней или ее повторное появление указывает на осложнения;
3) летальный исход 0,1–1/1000 заболеваний (но даже 20–30 % у детей первого года жизни в развивающихся странах);
4) подострый склерозирующий панэнцефалит (SSPE) — редкое (1–4/100 000, но 1/8000 если корь в возрасте ПРОГНОЗ
Обычно болезнь с легким или умеренно тяжелым течением. После перенесенного заболевания развивается стойкий иммунитет. Особенно тяжелое течение и высокий уровень риска осложнений у детей с недостаточностью питания (особенно с недостатком витамина А) или у пациентов с иммунодефицитом. Смерть редко, в основном вследствие осложнений (особенно у лиц с недостаточностью питания и клеточным иммунодефицитом — энцефалит с включением телец кори, гигантоклеточная пневмония). наверх
1. Вакцинация →разд. 18.11 — основной метод профилактики. наверх
2. Пассивная иммунопрофилактика →разд. 18.11 — иммуноглобулин в особых случаях у восприимчивых лиц после контакта с больным.
1. Изоляция больных в течении 4 дней после появления сыпи (в случае пациентов с иммунодефицитом на протяжении всей болезни), а восприимчивых лиц (невакцинированных) после контакта с больным — в течение целого инкубационного периода. В случае осложнений при кори, больной не заразен для контактирующих с ним лиц и не требует изоляции.
2. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации : в каждом случае при подозрении кори.

Корь – это острое вирусное заболевание, которое является одной из самых заразных и распространенных инфекций. Возбудитель кори – РНК-вирус рода морбилливирусов, который передается воздушно-капельным путем. Данный вирус обладает очень низкой устойчивостью к различным воздействиям (кипячение, дезинфекция) и достаточно быстро погибает вне человеческого организма.
Хотя мы привыкли считать корь обычной детской болезнью, она очень опасна. Каждый час в мире от нее умирает 15 человек, это составляет 165 000 людей в год. А до 1980 года количество летальных случаев было больше в 20 раз! Особенно высокая смертность в развивающихся странах Африки и Азии. Там с корью связывают 20% детских смертей. У нас удалось избавиться от крупных эпидемий кори благодаря всеобщей вакцинации. Детям в возрасте 1 и 6 лет делают прививку от кори, краснухи и паротита. Привитые люди даже если заболевают, то переносят болезнь в легкой форме.
В этой статье мы рассмотрим корь у взрослых, в этом нам помогут подробные фото болезни, а также первые симптомы и актуальные способы лечения кори, кроме этого не забудем упомянуть и меры профилактики, они помогут избежать болезни и ее грозных осложнений.
Как можно заразиться?
Заражение корью происходит воздушно-капельным путем. Индекс контагиозности равен 95%, то есть это болезнь высокой степени заразности. Для передачи инфекции необходим непосредственный контакт с больным, через общие вещи и третьи лица передача вируса практически не происходит.
Случаи заболевания регистрируются круглый год, однако чаще в холодный период. Наиболее часто болеют дети 4 и 5 лет. Малыши до года, получившие антитела против вируса от матери, невосприимчивы в первые 4 месяца жизни. В дальнейшем иммунитет слабеет, и ребенок при контакте с больным может заразиться. Больной остается заразным до пятого дня от появления сыпи, при осложнениях до десятого дня.
Единственное светлое пятно во всем этом – очень мощный пожизненный иммунитет после перенесенной болезни.
Инкубационный период
После попадания в организм человека болезнетворного микроорганизма (возбудителя кори), начинается инкубационный период болезни, который продолжается 7-21 день. В это время нет никаких симптомов заболевания и больной в этой фазе болезни не жалуется на ухудшение самочувствия.
В конце инкубационного периода и в первые 5 дней высыпаний больной способен заразить болезнью другого человека. После завершения начальной стадии начинается катаральная.

Симптомы кори у взрослых
При возникновении кори у взрослых основные симптомы остаются такими же, как и у детей, но тяжесть течения болезни у взрослого человека будет выражена больше. Это особенно заметно в период высыпаний, во время бактериемии, когда вирус интенсивно размножается в крови.
Основными симптомами кори у взрослых являются:
• увеличение температуры (лихорадка) до 38 — 40 °C;
• головные боли, слабость;
• снижение аппетита;
• конъюнктивит, ринит, светобоязнь;
• сухой, надсадный кашель;
• охриплость голоса;
• коревая энантема – крупные красные пятна на мягком и твердом небе;
• сыпь на коже (на лице, туловище, руках, ногах);
• возможен бред, нарушение сознания;
• дисфункция кишечника и др.
Инкубационный период при заражении корью продолжается у взрослых 1-3 недели. При типичном течении заболевания можно выделить три последовательные стадии: катаральную, стадию высыпания и реконвалесценции.
1. Катаральный период (начальный) . Корь принято ассоциировать с характерными высыпаниями на коже. Но первыми симптомами заболевания, появляющимися после того, как истекает инкубационный период, являются простые проявления простуды: значительное повышение температуры, кашель, насморк, астенический синдром. В этот момент можно заподозрить у себя ОРЗ или ОРВИ, но характерные признаки в виде высыпаний на коже позволят поставить верный диагноз.
2. Стадия формирования высыпаний . На пятый день на коже человека появляются высыпания. Они распространяются сверху внизу – сначала сыпь появляется на лице, за ушами, на волосистой части головы, затем переходит на туловище и руки, после чего распространяется на ноги. Корь проявляется типичной для нее обильной ярко-красной сыпью в виде пятен, имеющих тенденцию к слиянию. Сыпь держится на коже на протяжении 1 – 1,5 недель и носит пятнисто-папулезный характер. Пигментация, которая появляется на месте сыпи, также имеет нисходящий характер, то есть появляется в направлении от головы к ногам.
3. Стадия реконвалесценции . Начиная с пятых суток после появления красной сыпи, заболевание регрессирует, и человек начинает выздоравливать. Постепенно снижается до нормального уровня температура, отшелушивается сыпь. Стоит помнить, что кожные проявления могут исчезать медленно в течение двух недель, в то время как в этом период болезни человек уже не является заразным.
У взрослых людей заболевание корью протекает особенно тяжело. Часто к основному заболеванию присоединяется пневмония и бактериальные осложнения. Иногда последствием заболевания может стать слепота и значительное ухудшение слуха.
Одним из самых опасных осложнений кори является вирусный менингоэнцефалит (воспаление мозговых оболочек), приводящий к летальному исходу в 40% случаев. Вирус кори сильно подавляет иммунитет взрослого человека, вследствие чего обостряются хронические заболевания и приобретаются новые.
Атипичное течение кори
Существует типичное и атипичное течение кори. Типичная клиническая картина была описана выше. Атипичное течение бывает следующее:
1. Стертая (митигированная) форма кори . Проходит в очень легкой форме и бывает при введении гамма-глобулина или непосредственно после вакцинации от кори.
2. Геморрагическая форма – сопровождается множественными кровоизлияниями, кровавым стулом и мочой. Больной нередко погибает от кровотечений. При своевременной госпитализации и интенсивной терапии исход может быть условно благоприятным.
3. Гипертоксическая . Наблюдается при усиленной интоксикации. У больного может быть очень высокая не сбиваемая температура, признаки менингоэнцефалита, сердечная недостаточность и другие симптомы. Эта форма требует немедленной госпитализации.
Осложнения чаще всего возникают у взрослых с пониженным иммунитетом и у пожилых людей.
Корь у взрослых: фото
Как выглядит данный недуг на фото, предлагаем к просмотру подробные фото.

Лечение кори у взрослых
Сразу оговоримся — специфического лечения, которое боролось бы именно с вирусом кори, просто не существует в природе. Потому лечение кори у взрослых является симптоматическим — оно предполагает предупреждение развития осложнений, облегчение состояния больного — то есть врач ориентируется на симптомы, с ними и борется.
Специалисты советуют не рисковать, следить за своим здоровьем, вырабатывать иммунитет, вовремя делать прививки, а уж если заболели – незамедлительно обращаться к специалисту за помощью и ни в коем случае не заниматься самолечением.
Профилактика
Однозначно, самым важным способом профилактики является прививка. Вакцинация взрослых против кори необходима, но лучше, если прививка будет сделана в детском возрасте – в 1 год, и в 6 лет. Но если эта процедура не проведена вовремя, повода для расстройства нет. Вакцинация кори у взрослых проводится также в два этапа с перерывом в три месяца.
При этом самыми частыми осложнениями прививки от кори у взрослых считаются:
• подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
• помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
Взрослым, которые не болели корью и не получали прививок, следует с особым вниманием относиться к симптомам, с которых начинается развитие заболевания (а первые симптомы очень похожи на банальную простуду) и никогда не затягивать с обращением к врачу и начинать соответствующее лечение.
Читайте также:


