Ребенок внутриутробно переболел герпесом
Официальный сайт
Не секрет, что беременность является серьезным испытанием для женского организма. Часто во время беременности у женщины обостряются хронические заболевания, снижается иммунитет и поэтому будущая мама становится особенно уязвимой для всякого рода инфекционных заболеваний. Среди инфекций есть относительно безобидные для матери и плода (например, ОРЗ) и очень опасные (вплоть до ВИЧ).
Но есть группа инфекций, особенность которых заключается в том, что, будучи относительно безобидными для взрослых, и даже для детей, они становятся чрезвычайно опасными для беременных.
По первым буквам латинских названий входящих в нее инфекций эту группу принято называть TORCH-инфекциями или инфекциями TORCH-комплекса.
Расшифровывается аббревиатура TORCH следующим образом:
- Т — токсоплазмоз (toxoplasmosis)
- О — другие инфекции (others)
- R — краснуха (rubella)
- С — цитомегаловирусн ая инфекция (cytomegalovirus )
- H — герпес (herpes simplex virus)
Загадочная буква О — others (другие) — подразумевает такие влияющие на плод инфекции, как гепатит В и гепатит С, сифилис, хламидиоз, гонококковая инфекция, листериоз. Недавно в этот перечень включили ВИЧ-инфекцию, ветряную оспу, энтеровирусную инфекцию.
Однако, как правило, в группу ТОРЧ-инфекций включают только четыре перечисленных заболевания: токсоплазмоз, краснуха, цитомегаловирус и герпес. При этом варианте буква О аббревиатуры расшифровывается как вторая буква слова toxoplasmosis.
Особенность ТОРЧ-инфекций в том, что при первичном заражении ими во время беременности они могут оказывать пагубное действие на все системы и органы плода, особенно на его центральную нервную систему, повышая риск выкидыша, мертворождения и врожденных уродств ребенка, формирования пороков его развития, вплоть до инвалидности.
Часто поражение беременной женщины инфекциями торч-комплекса является прямым показанием к прерыванию беременности.
Кровь на наличие антител к TORCH-инфекция м правильнее всего сдавать еще до наступления беременности, при ее планировании.
Повторим, что наиболее опасным для плода является первичное заражение торч-инфекциями на фоне беременности, особенно на ранних ее сроках, поэтому если при обследовании на torch-инфекци и до беременности в крови женщины обнаруживаются антитела к этим инфекциями, то женщина может спокойно беременеть — ее ребенку с этой стороны ничто не угрожает. Если же перед беременностью антител к инфекциям ТОРЧ-комплекса не обнаруживается, значит, беременной женщине необходимо будет принимать дополнительные меры для того, чтобы обезопасить то них себя и своего будущего малыша.
Единственная ситуация, при которой токсоплазмоз представляет собой серьезнейшую опасность — это первичное заражение токсоплазмозом во время беременности.
Важно также то, что опасность представляет только токсоплазмоз, которым женщина заразилась во время текущей беременности. Это значит, что если женщина уже переболела токсоплазмозом до беременности (не менее чем за полгода до нее) ее будущему ребенку токсоплазмоз не угрожает. Более того, в трагической ситуации, когда из-за токсоплазмоза во время беременности женщина теряет ребенка, через полгода она может беременеть, уже не опасаясь токсоплазмоза.
Если же во время беременности заражение токсоплазмозом все же произошло, то многое зависит то того, на каком сроке беременности токсоплазмы попали в организм беременной женщины. Чем более ранним был срок беременности — тем больше риск тяжелых последствий при заражении плода токсоплазмозом, но, в то же время, тем меньше вероятность того, что это заражение произойдет.
И, наоборот, на более поздних сроках беременности процент передачи токсоплазмоза плоду очень высок (около 70%), но риск тяжелых поражений плода снижается.
Коварство краснухи в том, что заражение часто происходит во время инкубационного периода, когда болезнь еще никак себя не проявляет и человек не знает о том, что он болен. Однако после перенесенного заболевания краснухой организм человека вырабатывает устойчивый иммунитет, поэтому вторичного заражения краснухой не происходит.
При заражении краснухой беременной женщины эта безобидная инфекция становится смертельно опасной для плода. В начальной стадии беременности вирус краснухи чаще всего поражает нервную ткань плода, ткани глаза, сердце. В первом триместре краснуха беременной является показанием к прерыванию беременности. Если же заражение краснухой произошло во втором или третьем триместре беременности, то таких непоправимых последствий для плода, как правило, не возникает, но, тем не менее, возможно его отставание в росте и другие нарушения. В таких случаях проводится общеукрепляющая терапия, профилактика недостаточности плаценты.
Наконец, при заражении краснухой на последнем месяце беременности ребенок может родиться с проявлениями краснухи, после чего она протекает у него так же, как у детей, заразившихся после рождения, и тяжелых последствий обычно не вызывает.
Цитомегаловирусн ая инфекция — это обнаруженное только в ХХ веке вирусное инфекционное заболевание, возбудителем которого является цитомегаловирус (ЦМВ).
Цитомегаловирус может передаваться половым путем, через кровь, при грудном вскармливании. Влияние ЦМВ на человека зависит, прежде всего, от состояния иммунной системы: при здоровом иммунитете ЦМВ практически не представляет опасности, если же иммунитет снижен, то цитомегаловирус активизируется и может поражать практически все системы и органы зараженного человека. Большинство инфицированных ЦМВ людей переносят инфекцию, даже не замечая ее. Антитела к ЦМВ устойчивы и сохраняются на всю жизнь, повторных заболеваний почти никогда не возникает.
Однако так же, как в случае с остальными торч-инфекциями, если первичное заражение цитомегаловирусо м происходит при беременности, последствия могут быть катастрофическим и. Проблема усугубляется тем, что риск внутриутробной передачи ЦМВ довольно велик — цитомегаловирусн ая инфекция занимает одно из первых мест по внутриутробно му инфицированию плода. Причем инфицирование плода может произойти разными путями, и не, только от больной матери, но и от отца во время зачатия, так как в мужской сперме тоже содержится ЦМВ.
Однако чаще всего ЦМВ попадает в организм плода либо через плаценту, либо через плодные оболочки, то есть из организма матери. Заражение ребенка может произойти и во время родов, при прохождении через инфицированные родовые пути матери, и при кормлении грудью, но этот вариант гораздо менее опасен и к тяжелым последствиям для ребенка, как правило, не ведет.
При внутриутробном заражении цитомегаловирусн ая инфекция может привести к внутриутробной гибели плода или рождению ребенка с врожденной цитомегаловирусн ой инфекцией.
Врожденная цитомегаловирусн ая инфекция может проявиться сразу после рождения ребенка такими пороками развития как недоразвитый головной мозг, водянка головного мозга, гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства.
Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью.
Иногда врожденная цитомегаловирусн ая инфекция проявляется только на 2—5-м году жизни инфицированного ребенка слепотой, глухотой, речевым торможением, отставанием в умственном развитии, психомоторными нарушениями.
Все это приводит к тому, что первичная цитомегаловирусн ая инфекция у беременной на ранних сроках беременности является показанием к искусственному прерыванию беременности.
Если же женщина была заражена цитомегаловирусн ой инфекцией ранее, а во время беременности произошло ее обострение, то таких страшных последствий не возникает: женщине назначается лечение антивирусными препаратами и иммуномодулято рами.
Следовательно, как и в случаях всех torch-инфекций, анализ на антитела к цитомегаловиру су необходимо сдать до наступления беременности. Если антитела не будут обнаружены, то женщине будет рекомендовано проводить ежемесячное исследование крови, которое не позволит упустить первичное заражение, наиболее опасное для плода.
Последней из инфекций ТОРЧ-комплекса является герпес. Строго говоря, герпес - это даже не болезнь, а целая группа вирусных инфекционных заболеваний. Известны две группы вирусов герпеса — герпес I и II типов.
В случае запущенного хронического течения болезни герпес обоих типов может проявляться поражениями не только кожи и слизистых, но и центральной нервной системы, глаз, внутренних органов.
При первичном заражении герпесом во время беременности, особенно на начальной ее стадии, когда закладываются все органы и системы будущего ребенка, герпесная инфекция может быть смертельно опасной для плода.
В этом случае втрое повышается риск неразвивающейся беременности и выкидышей, возможно развитие уродств у плода. Если заражение генитальным герпесом происходит во второй половине беременности, то увеличивается вероятность появления врожденных аномалий плода, таких как микроцефалия, патология сетчатки, пороки сердца, врожденная вирусная пневмония. Могут произойти преждевременные роды.
Кроме того, заражение плода ВПГ во внутриутробны й период может стать причиной тяжелых ситуаций, связанных с гибелью ребенка после рождения, детского церебрального паралича, эпилепсии, слепоты, глухоты.
Ребенок может заразиться герпесом не только внутриутробно, но и во время родов, проходя родовыми путями инфицированной матери. Это происходит, если во время беременности у женщины обостряется генитальный герпес, а высыпания локализуются на шейке матки или в половых путях. В случае если за четыре недели до родов у беременной женщины обнаруживается вирус герпеса, то роды, как правило, проводятся путем планового кесарева сечения, для того чтобы свести к минимуму риск инфицирования новорожденного.
Вывод напрашивается сам собой: обследование пары, планирующей беременность, на герпес, также должно проводиться еще до наступления беременности.
Если вирус герпеса будет обнаружен, врач назначит лечение, после которого инфекция не будет беспокоить ни будущую маму, ни будущего малыша. При необходимости лечение герпеса назначается и во время беременности, для этого, как правило, используются противовирусные средства, подавляющие активность вируса герпеса, а также препараты, укрепляющие иммунитет беременной женщины, особенно стимулирующие выработку организмом интерферона.
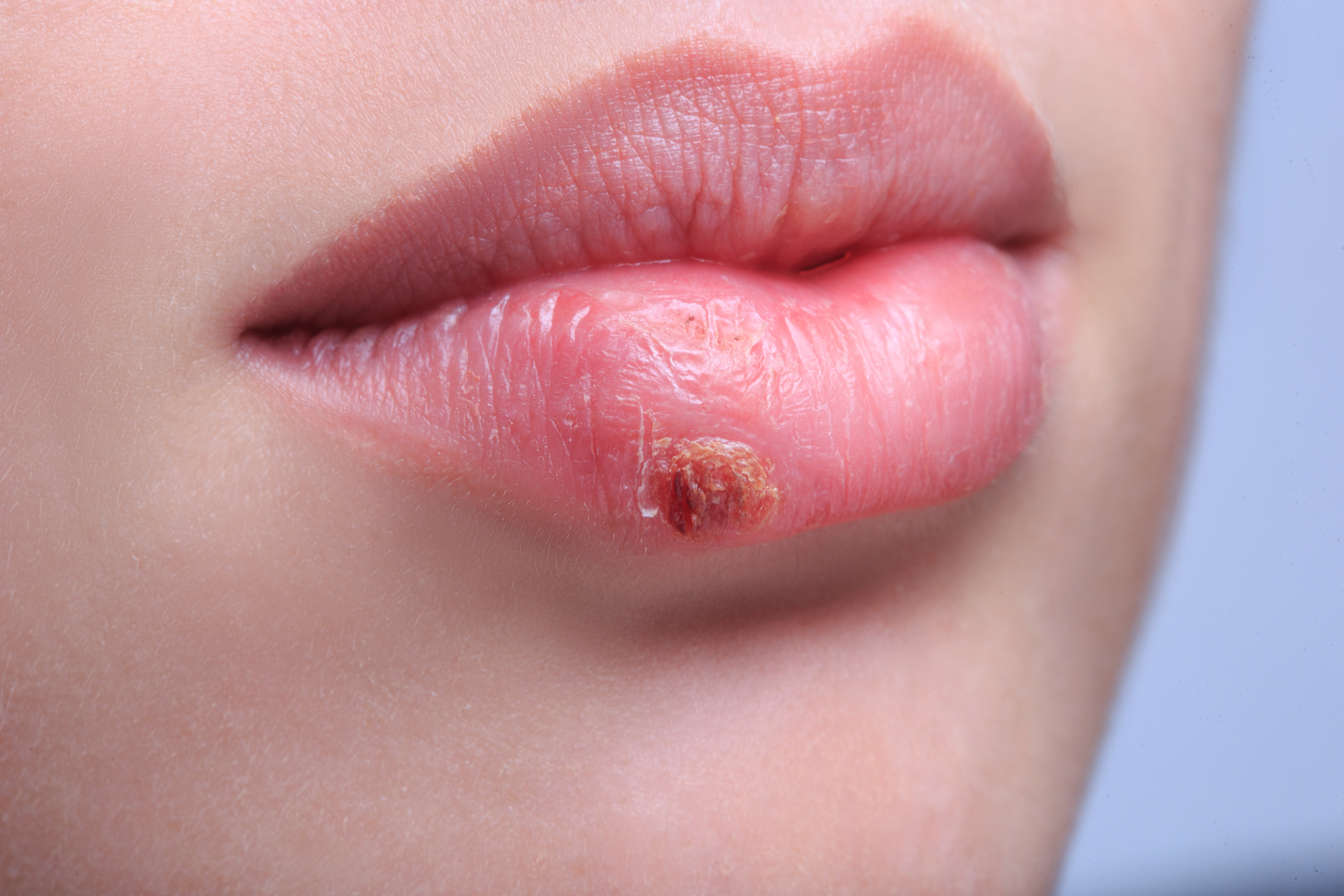
Герпес – это инфекционное заболевание, которое вызывается вирусами герпеса разных типов. Особое значение имеют вирусы простого герпеса первого и второго типа.
Кроме того, особое место занимает вирус герпеса третьего типа, который первично вызывает ветрянку, а повторно – опоясывающий лишай. Вирус герпеса первого типа вызывает заболевания кожи и слизистых оболочек, а второго типа – герпес гениталий.
Заболевание бывает двух видов:
- первичное, когда вирус герпеса впервые проникает в организм человека;
- рецидивирующее, когда герпетическая инфекция дает клиническую симптоматику повторно. Этот феномен связан с тем, что вирус герпеса из организма не удаляется, а находится в латентном, или неактивном состоянии, в ганглионарных узлах нервной системы.
Таким образом, если заражение вирусом герпеса осуществилось, то человек становится его носителем. Около 90% населения в мире являются зараженными вирусом герпеса. У одних людей заболевание проявляется часто, протекает с затяжным течением, а другие после первичных клинических проявлений никогда больше не предъявляют жалоб на данное заболевание.
Активация вируса герпеса возникает в результате снижения иммунитета. Как правило, герпетическая инфекция сопровождает простудные заболевания, ОРВИ, может возникнуть при любом инфекционном заболевании, а также это постоянный спутник больных ВИЧ и СПИДом.
Вирус простого герпеса и беременность взаимосвязаны, так как плод для будущей матери чужероден, и организм во избежание его отторжения самостоятельно снижает материнский иммунитет.
Среди путей заражения герпесом особое значение имеют следующие:
- при вирусе простого герпеса первого типа: воздушно-капельный, контактный, половой;
- при вирусе простого герпеса второго типа, или генитальном герпесе: половой;
- при вирусе герпеса третьего типа заражение происходит от больного ветряной оспой или опоясывающем лишаем.
Во всех случаях источником заражения выступает больной человек или вирусоноситель без четкой симптоматики заболевания.
Симптомы герпеса при беременности
Симптомы герпеса при беременности совершенно не отличаются от таковых у женщин небеременных или мужчин.
Герпес во время беременности может быть первичным и рецидивирующим.
Симптоматика первичного герпеса обычно складывается из выраженного симптома интоксикации, сопровождающегося общей слабостью, разбитостью, снижением умственной и физической трудоспособности, повышением температуры тела до 38 – 38,50С. Может появиться ломота в мышцах, головные боли.
Если произошло заражение вирусом простого герпеса первого типа, то характерными признаками будут высыпания на коже и слизистых оболочках. Начинается эта реакция с чувства жжения, зуда, неприятных покалываний в области поражения. Через некоторое время на этом месте образуются пятна, переходящие в везикулы – пузырьки, наполненные жидкостью. С течением времени пузырьки лопаются, а на их месте образуются корочки. После того, как корочки отстают, на этом месте никаких следов не остается.
Если произошло первичное заражение вирусом простого герпеса второго типа, то симптомы указанные ранее, будут сохраняться, только везикулезные изменения будут находиться в области гениталий.
При рецидивирующем герпесе симптома интоксикации не бывает. Заболевший человек чувствует себя прекрасно. Только местно можно обнаружить изменения. Если же рецидив не первый, то развитие пузырьков можно предотвратить немедленным лечением.
Как правило, герпес на губах при беременности является самым частым признаком заболевания.
Вирус герпеса при беременности может оказывать негативное влияние на плод. И это зависит от того, первичный или рецидивирующий случай герпеса развился у беременной.
Герпес при беременности может протекать различными путями. Тяжесть состояния и повреждающее действие на плод оказывает тип герпетической реакции.
Так, если женщина имела контакт с вирусом герпеса, и у нее ранее были герпетические высыпания, то повреждение плода возможно лишь до 5% случаев. Если же женщина до беременности не была инфицирована вирусом герпеса, то неблагоприятное действие на плод оказывается в 90% случаев.
Кроме того, влияние герпеса на беременность зависит от того, в какой период заболела будущая мать.
Чем опасен герпес при беременности?
Еще один вопрос, который волнует молодых мам: чем опасен герпес при беременности? Герпес на ранних сроках беременности не так опасен, как во втором или третьем триместре.
Это возникает из-за того, что вирус герпеса проходит через плаценту, которая начинает формироваться только после восьмой недели беременности. Однако, и в первом триместре есть опасность развития самопроизвольного аборта. А вот в третьем триместре при первичном заражении матери вирусом простого герпеса может привести к развитию уродств плода, поражению головного мозга ребенка или к рождению мертвого плода.
При рецидивирующем герпесе заражение плода сводится к минимуму, так как в крови матери имеются специфические антитела, которые выполняют своеобразную защиту малыша от повреждений вирусом.
Герпес при беременности последствия имеет самые разнообразные. Кроме того, что ребенок может заразиться внутриутробно, он может инфицироваться и во время родов. Особенно это имеет значение при генитальном герпесе, так как при прохождении через инфицированные родовые пути матери, он подхватывает вирус. После рождения такого малыша у него может развиться герпес кожных покровов, слизистых оболочек, гениталий или же, так называемый, герпес новорожденных – распространенное поражение организма родившегося ребенка.
Лечение герпеса при беременности
Герпес во время беременности лечится такими же лекарственными препаратами, как и герпес у других людей. Единственный лекарственный препарат, который применяют для лечения герпеса – это ацикловир. Лечение герпеса при беременности проводят как местным применением мази ацикловира, так и применением этого препарата или его аналогов внутрь. При распространенном или тяжелом течении герпеса, ацикловир вводят внутривенно.
Если у женщины имеется заражение вирусом герпеса второго типа с поражением гениталий, то рекомендовано родоразрешение путем кесарево сечения, чтобы избежать заражения младенца при прохождении ребенка через инфицированные родовые пути матери. Этот аспект касается беременных, заразившихся герпесом или у которых проявились его признаки накануне родов.
Так как герпес вызывает поражение плода, то лучший вариант, если у женщины никогда не было герпеса – провести вакцинацию против него. Это создаст необходимый иммунитет, что позволит избежать заражения герпесом во время беременности. Вакцинацию проводят незадолго до планируемой беременности.


Слово – старшему научному сотруднику Центрального научно-исследовательского института эпидемиологии, врачу-инфекционисту высшей категории, кандидату медицинских наук Василию Шахгильдяну.
Скрытая угроза
– Это группа инфекционных заболеваний, возбудители которых передаются ребенку от матери во время беременности или во время родов: вирусы гепатитов В и С, ВИЧ, возбудитель сифилиса, вирус краснухи, парвовирус В19, токсоплазма, герпесвирусы, цитомегаловирус (ЦМВ).
На цитомегаловирусной инфекции, частота которой составляет от 0,2% до 3%, хотелось бы остановиться подробнее, поскольку это самое частое врожденное вирусное заболевание, чреватое не только развитием тяжелых патологий у ребенка, но и (если заражение вирусом произошло на ранних сроках беременности) гибелью плода, самопроизвольным выкидышем, мертворождением.
– Но 3% инфицированных – не так уж и много…
– Соотнесите эту цифру с числом всех новорожденных в нашей стране – выйдет внушительная цифра. Например, только в Москве количество родов в течение года составляет 120–130 тысяч.
В 5–30% случаев клинические симптомы, связанные с ЦМВ, проявляются при рождении ребенка или в первые 2–3 месяца жизни, еще у 5–15% детей, не имеющих явных признаков заболевания при рождении, развиваются поздние осложнения в виде задержки психомоторного развития, судорожных расстройств, снижения слуха, нарушения зрения. Есть данные, что детский церебральный паралич, аутизм и даже определенные формы шизофрении имеют цитомегаловирусную природу.
Учитывая, что у беременных женщин даже острая ЦМВ‑инфекция нередко протекает бессимптомно, а при рождении зараженного ребенка клиническая картина болезни может проявиться далеко не сразу, картина получается невеселая.
Скрининг преткновения
– Эту ситуацию как-то можно изменить?
– Единственный выход – грамотная своевременная диагностика у беременной женщины активной ЦМВ‑инфекции, как и других патологий, входящих в группу TORCH-инфекций (аббревиатура, образованная из первых латинских букв наиболее опасных для плода инфекций: токсоплазмоз, краснуха, цитомегаловирус и герпес. – Ред.).
– Но у нас в стране сейчас так и происходит. Едва беременная женщина встает на учет в женской консультации, как ее тут же отправляют на сдачу соответствующих анализов…
– Да, в этой области мы находимся в более комфортных условиях по сравнению со многими европейскими странами и США, где подобный скрининг считается непозволительной роскошью.
– Так в чем же проблема?
– В том, что, назначая несметное количество исследований, наши врачи, в частности женских консультаций, далеко не всегда представляют их клиническое значение и совершают ошибки в интерпретации результатов анализов. Взять ту же ЦМВ‑инфекцию. Очень важно знать не только, инфицирована ли будущая мама, но и когда произошло заражение. Если это давняя история, частота передачи вируса плоду (за счет реактивации вируса или повторного заражения матери) невелика и составляет 0,2–2,2% случаев. Если же женщина встречается с ЦМВ во время беременности впервые, то вероятность заражения плода резко возрастает, составляя около 40%.
– Действующий сегодня стандарт обследования беременных женщин позволяет это выявить?
– Не всегда. И это еще одна проблема. Стандарт обследования беременной женщины предполагает лишь проведение анализа крови на определение антител различных классов к ЦМВ. Подобное исследование важно для подтверждения острой инфекции, но отследить все варианты инфицирования, установить степень активности вируса, основываясь только на результатах серологических исследований, невозможно.
Необходимо активнее использовать молекулярные методы диагностики (в частности, метод ПЦР), позволяющие определять в крови, моче, плодной жидкости ДНК самого вируса, включив исследование этим методом в стандарты и протоколы обследования беременных женщин – хотя бы из группы риска по внутриутробным инфекциям (при наличии клинических симптомов инфекционного заболевания, осложнении течения беременности, выявлении патологии при УЗИ-исследовании плода).
Также молекулярные методы диагностики играют принципиальную роль при выявлении и последующем лечении внутриутробной инфекции у новорожденного.
В настоящее время протоколы диагностики и лечения ЦМВ‑инфекции у детей, взрослых и беременных женщин, разработанные при нашем участии, проходят утверждение в Минздраве РФ. Главное, чтобы потом была возможность их внедрения и широкого использования.
Семь раз отмерь…
– Предположим, истину установили. Что дальше? На активную инфекцию у беременной женщины или у новорожденного как-то можно влиять?
– Конечно! Существуют лекарства, способные подавить активность вируса у беременной женщины, чтобы предотвратить заражение ее будущего ребенка или, если заражение уже произошло, снизить его последствия. При этом широко используемые в гинекологической и педиатрической практике для лечения вирусных инфекций иммуномодуляторы и индукторы интерферона неэффективны. Так же как и противогерпетические препараты – для лечения ЦМВ‑инфекции.
Правда, современная противовирусная терапия не входит в стандарты бесплатного лечения беременных женщин и детей. Но найти эти средства государству необходимо, ибо, если больной ребенок появится на свет, его лечение обойдется государству в десятки тысяч долларов.
Те же принципы диагностики и лечения относятся и к неонатальному герпесу – врожденному поражению ребенка вирусом простого герпеса 1‑го и 2‑го типов, частота которого составляет 1–2 случая на 250–5000 родов. При этом заболевании развивается тяжелое поражение кожи, глаз, слизистых оболочек, центральной нервной системы. Смертность при отсутствии лечения составляет до 20%. Чаще всего причиной заражения ребенка служит генитальный герпес у матери. Особенно опасно его возникновение, а также наличие ДНК-вируса простого герпеса в урогенитальном тракте за 7–21 день до и к моменту родов.
– Слышала, что многим женщинам, у которых обнаруживают внутриутробную инфекцию, предлагают сделать аборт…
– И совершают большую ошибку! Как инфекционист, я не раз сталкивался с подобными случаями, даже когда речь шла о первой или поздней беременности. Убежден: ни один лабораторный анализ не может служить основанием для прерывания беременности. Ведь даже при наличии острой цитомегаловирусной или герпетической инфекции у матери будущий ребенок заражается далеко не всегда.
Существует, пожалуй, лишь две ситуации, когда необходимо обсудить вопрос прерывания беременности, – это заражение женщины вирусом краснухи или ветряной оспы в первые недели беременности.
– Ветряной оспы?! Но, насколько я знаю, она не считается столь уж опасной…
– Напрасно! Если будущая мама, которая не переболела ветряной оспой до беременности или не сделала профилактическую прививку, столкнулась с вирусом в первые 20 недель беременности, это может привести либо к спонтанному аборту, либо к тяжелой патологии у плода (микроцефалии, поражению мочевого пузыря, кишечника, глаз, гипоплазии костей и мышц). Да и для самой беременной женщины обычная ветрянка может стать тяжелым испытанием, вызвав у нее тяжелую пневмонию вплоть до смертельного исхода.
– Но как же будущей маме защититься? Ведь у многих женщин есть старшие дети, которые могут принести инфекцию из детского сада…
– Если беременная женщина не имеет в крови антител к вирусу простого герпеса, ЦМВ-инфекции, вирусу Варицелле Зостер, нужно себя оберегать. Понятно, что не у всех будущих мам есть возможность сидеть дома со старшим ребенком и не водить его в дошкольное учреждение. Но тогда во время беременности нужно избегать очень близкого контакта с малышом, с его слюной, мочой: не облизывать за ним соску, не доедать еду, не целоваться в губы, мыть с мылом руки после смены памперсов. Стараться не посещать места большого скопления людей и семьи, где есть болеющие дети. И конечно, нужно избегать незащищенного полового контакта, всегда использовать презерватив. Правила безопасности просты. Но все ли их соблюдают?
Анализ крови на TORCH-комплекс обычно входит в комплексное обследование при беременности и позволяет выявить четыре заболевания, вызывающие внутриутробное инфицирование плода: токсоплазмоз, краснуху, цитомегаловирус и герпес.
Как расшифровывается TORCH-комплекс?
- Т (О) — токсоплазмоз (toxoplasmosis);
- R — краснуха (rubella);
- С – цитомегаловирусная инфекция (cytomegalovirus);
- H — герпес (herpes simplex virus).
Токсоплазмоз — широко распространенное заболевание, вызываемое внутриклеточным протозойным паразитом Toxoplasma gondii. Первичным хозяином токсоплазмы, в организме которого этот паразит размножается, является домашняя кошка, которая чаще всего и становится источником инфицирования человека. Кроме того, инфицирование человека может произойти и через пищу загрязненную или зараженную ооцистами паразита. Плоду заболевание может передаваться трансплацентарно от заражённой матери. Описаны случаи передачи инфекции при переливании крови и трансплантации органов.
Токсоплазмоз представляет собой серьезнейшую опасность при первичном заражении женщины во время беременности. Если женщина перенесла заболевание до беременности (не менее чем за полгода), ее будущему ребенку токсоплазмоз не угрожает, если же заражение женщины произошло во время беременности, то многое зависит от того, на каком сроке беременности токсоплазмы попали в организм беременной женщины. Наиболее опасным считается заражение токсоплазмозом в первом триместре. В этих случаях врожденный токсоплазмоз часто приводит к гибели плода или к развитию тяжелейших поражений глаз, печени, селезенки, а также нервной системы ребенка. Частота эмбриональных инфекций изменяется в зависимости от того, на каком сроке беременности произошло заражение матери:
- меньше 5 % при заражении матери в первом триместре
- больше 60 % при заражении матери в третьем триместре
При заражении матери на более поздних сроках беременности, риск передачи инфекции плоду очень высок, но риск тяжёлых поражений плода снижается.
Если женщина не болела токсоплазмозом, то заражение во время беременности можно предупредить, соблюдая элементарные правила гигиены:
- Во время беременности не должно быть никаких контактов с кошками, особенно с молодыми, потому что у кошек, зараженных токсоплазмозом, с возрастом тоже вырабатывается иммунитет к нему.
- Исключить работы с землей в саду, если нельзя отказаться от них полностью, то работать необходимо только в перчатках.
- Все овощи, фрукты, зелень необходимо перед употреблением тщательно мыть.
- Исключить контакт с сырым мясом, все мясные блюда обязательно нужно тщательно проваривать или прожаривать.
Краснуха — вирусное инфекционное заболевание, передаётся воздушно-капельным путём. Инкубационный период при краснухе составляет от 11 до 24 дней, причем опасность для окружающих больной человек представляет начиная с 7-го дня после заражения и до 6-го дня с момента появления сыпи. Болезнь обычно с доброкачественным клиническим течением, с редкими осложнениями. Симптоматика умеренная и характеризуется лихорадкой, недомоганием, высыпаниями на коже, возможен конъюнктивит. Болезнь обычно сопровождается увеличением лимфатических узлов. После перенесенной инфекции развивается стойкий иммунитет. У переболевших краснухой женщин высокий уровень защиты от реинфекции. При реинфекции во время беременности риск заражения плода минимальный. Реинфекция встречается более часто у вакцинированных людей, чем у перенесших болезнь.
Заражение краснухой беременной женщины — смертельно опасно для плода. Риск заражения плода уменьшается с увеличением гестационного возраста: самый высокий риск при заражении матери в течение первых двух месяцев беременности (40-60 %), затем он прогрессивно уменьшается в течение четвертого и пятого месяца (10-20 %). Заражение в первом триместре является показанием к прерыванию беременности. Если заражение краснухой произошло во втором или третьем триместре беременности, то непоправимых последствий для плода, как правило, не возникает, но возможно его отставание в росте и другие нарушения. Наконец, при заражении краснухой на последнем месяце беременности ребенок может родиться с проявлениями краснухи, после чего она протекает у него так же, как у детей, заразившихся после рождения, и тяжелых последствий обычно не вызывает.
Если женщина, планирующая беременность, не переболела ранее краснухой, ей необходимо провести профилактическую прививку. Профилактическая прививка приводит к развитию иммунитета у 95 % реципиентов.
Цитомегаловирусная инфекция — инфекционное заболевание, возбудителем которого является цитомегаловирус (ЦМВ).
У взрослых болезнь протекает бессимптомно, однако если первичное заражение ЦМВ происходит при беременности, последствия могут быть катастрофическими. Проблема усугубляется тем, что риск внутриутробной передачи ЦМВ довольно велик – инфекция занимает одно из первых мест по внутриутробному инфицированию плода. Причем инфицирование плода может произойти разными путями, и не только от больной матери, но и от отца во время зачатия, так как в мужской сперме может содержаться ЦМВ. Однако чаще всего ЦМВ попадает в организм плода либо через плаценту, либо через плодные оболочки. Заражение ребенка может произойти во время родов при прохождении через инфицированные родовые пути матери и при кормлении грудью, но этот вариант гораздо менее опасен и к тяжелым последствиям для ребенка, как правило, не ведет.
При внутриутробном заражении цитомегаловирусная инфекция может привести к внутриутробной гибели плода или рождению ребенка с врожденной цитомегаловирусной инфекцией. Врожденная цитомегаловирусная инфекция может проявиться сразу после рождения ребенка такими пороками развития как недоразвитый головной мозг, водянка головного мозга, гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства. Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью. Иногда врожденная цитомегаловирусная инфекция проявляется только на 2 — 5-м году жизни ребенка слепотой, глухотой, речевым торможением, отставанием в умственном развитии, психомоторными нарушениями. Все это приводит к тому, что первичная цитомегаловирусная инфекция у беременной на ранних сроках беременности является показанием к искусственному прерыванию беременности.
Если же женщина была заражена цитомегаловирусной инфекцией ранее, а во время беременности произошло ее обострение, то таких страшных последствий не возникает: женщине назначается лечение антивирусными препаратами и иммуномодуляторами.
Герпес — группа вирусных инфекционных заболеваний, которые вызываются вирусом простого герпеса (ВПГ). ВПГ — ДНК-содержащий вирус, морфологически подобный другим вирусам семейства Herpetoviridae. Встречаются два типа ВПГ, с различными биологическими и эпидемиологическими особенностями. Тип I поражает слизистую глаз, рта, носа и является одной из причин тяжелого спорадического энцефалита у взрослых. Тип II в большинстве случаев поражает половые органы (так называемый урогенитальный герпес). ВПГ передается воздушно-капельным и половым путем, а также трансплацентарно от беременной матери плоду. В случае запущенного хронического течения болезни герпес обоих типов может проявляться поражениями не только кожи и слизистых, но и центральной нервной системы, глаз, внутренних органов. Как и при всех TORCH-инфекциях, при заражении герпесом у человека вырабатываются антитела, которые в значительной мере снижают дальнейшее прогрессирование болезни, и герпес чаще всего проявляется только при снижении иммунитета (как, например, герпес I типа при простуде).
При первичном заражении герпесом во время беременности, особенно на начальной ее стадии, когда закладываются все органы и системы будущего ребенка, герпетическая инфекция может быть смертельно опасной для плода. В этом случае втрое повышается риск неразвивающейся беременности и выкидышей, возможно развитие уродств у плода. Если заражение герпесом происходит во второй половине беременности, то увеличивается вероятность появления врожденных аномалий плода, таких как микроцефалия, патология сетчатки, пороки сердца, врожденная вирусная пневмония. Могут произойти преждевременные роды. Ребенок может заразиться герпесом не только внутриутробно, но и во время родов, проходя родовыми путями инфицированной матери. Это происходит, если во время беременности у женщины обостряется генитальный герпес, а высыпания локализуются на шейке матки или в половых путях.
Чем опасны инфекции TORCH-комплекса?
Опасность инфекций TORCH-комплекса в том, что при первичном заражении во время беременности они могут вызвать внутриутробное инфицирование плода с поражением систем и органов, повышая риск выкидыша, мертворождения, врожденных уродств и пороков развития.
Когда необходимо сдавать анализ крови на TORCH-комплекс?
Пройти лабораторное обследование на TORCH-инфекции нужно за 2-3 месяца до планируемой беременности.
Как поступить, если беременность уже наступила, а анализ крови на TORCH-комплекс еще не сделан?
Необходимо сдать анализ крови на самых ранних сроках беременности — вне зависимости от самочувствия, так как большинство инфекций TORCH-комплекса протекают бессимптомно.
Для чего проводят анализ крови на TORCH-комплекс?
Определение в крови антител к возбудителям внутриутробной (TORCH) инфекции позволяет врачу прогнозировать риск формирования пороков плода и, при необходимости, назначать соответствующее лечение. Когда существует высокий риск развития несовместимых с жизнью пороков плода, рекомендуют прерывание беременности по медицинским показаниям.
Какой метод используется в диагностике TORCH-комплекса?
Выявление возбудителя проводится в анализе крови методом ПЦР (ДНК — исследования) и может означать либо носительство, либо наличие заболевания.
Как оценивают результаты анализа крови на TORCH комплекс?
В каждом конкретном случае результаты анализов оценивает врач. При исследовании анализов крови могут быть обнаружены антитела классов М и G:
- если в крови выявлены только антитела класса G, это означает, что инфицирование произошло достаточно давно, в организме сформировался иммунитет к данному возбудителю и в настоящий момент заболевание не представляет опасности для матери и плода;
- антитела класса М в большинстве случаев указывают на острую фазу заболевания, даже если нет никаких проявлений;
- если антитела к возбудителю не обнаружатся, значит, иммунитета к данному заболеванию в организме нет.
Что делать, если антитела к инфекциям TORCH-комплекса не обнаружены?
Если антитела к инфекциям TORCH-комплекса не обнаружены, женщине рекомендуют сделать прививку против краснухи не позже, чем за 3 месяца до предполагаемой беременности. Для профилактики токсоплазмоза необходимо до зачатия и во время беременности соблюдать следующие правила: поручить уход за своей кошкой другому члену семьи; не гладить чужих или бездомных кошек; тщательно мыть руки перед едой; не употреблять в пищу сырого или плохо прожаренного мяса.
Читайте также:


