Пиодермия как лечить какие лекарства пиодермия как лечить

Пиодермия — распространённое заболевание, сопровождающееся гнойными поражениями кожи. Болезнь возникает из-за внедрения в кожный покров стрептококков, стафилококков и прочих возбудителей.
Это одна из наиболее распространённых патологий кожи среди детей и взрослых. Без своевременного лечения стафилококковые пиодермиты могут привести к серьёзным осложнениям. Поэтому настоятельно рекомендуем при первых же проявлениях заболевания обращаться к врачу.
В патогенезе заболевания важную роль играют такие факторы, как болезни крови, расстройства ЖКТ, заболевания печени, сахарный диабет, переохлаждение, неполноценное питание. Эти факторы могут стать предпосылкой для заболевания пиодермией, соответственно, лечение в таком случае будет более продолжительным и трудным. Тем не менее пиодермия хорошо поддаётся терапии в условиях своевременного предоставления медицинской помощи.
Симптомы
Стафилококковые пиодермиты проявляются по-разному, т. е. симптомы будут отличаться в зависимости от вида пиодермии у взрослых и детей.
- Остиофолликулит — проявляется через воспалительный процесс в сальных железах, могут возникать гнойнички синюшно-розового цвета, которые будут вызывать болевые ощущения.
- Стафилококковый сикоз — является стафилококковым хроническим пиодермитом. Заболеванию подвержены в основном мужчины, и проявляется, как правило, в виде распространения фолликулита на открытых зонах кожи. Симптомы обычно проступают на крыльях носа, в подмышечных впадинах, в области бровей. Без своевременного лечения заболевание будет быстро распространяться на другие участки кожи.
- Эпидемическая пузырчатка новорождённых — тяжелая форма пиодермита, характеризующаяся быстрым распространением по кожному покрову новорождённых. Основные симптомы — это покрыв кожи крупными пузырями, которые без надлежащего лечения могут трансформироваться в обширные эрозии. Клиническими проявлениями будут лихорадка, беспокойство малыша, зуд и боль в области образовавшихся пузырей.
Другие виды пиодермии — это фурункул, карбункул, гидраденит. Они также поражают участки кожи и проявляются в виде распространения гнойничков, переходящих в глубокие язвы. Пиодермия (острая или хроническая) у человека — серьёзное заболевание, которое не рекомендуется лечить в домашних условиях. Чтобы быстро преодолеть болезнь, следует обращаться за профессиональной медицинской помощью.
Хронический пиодермит человека лечится более сложно и продолжительно, поэтому важно предотвратить переход острого заболевания в затяжную форму. В этом случае курс терапии будет более эффективным и кратковременным.
Причины заболевания
Основные факторы, которые могут способствовать возникновению пиодермий — это снижение защитных функций кожи (у взрослых и детей), особенности кожного покрова человека, ослабление иммунной системы, несоблюдение личной гигиены, плохие условия труда. Причины заболевания имеют индивидуальный характер, соответственно, лечение будет подбираться в зависимости от сложности болезни, формы и возраста пациента.
Обращаем внимание на то, что для окружающих такая болезнь кожи не представляет опасности. Это обусловлено тем, что пиодермии вызывает сапрофитная микрофлора человека.
Избежать заболевания можно, придерживаясь определённых правил, например:
- избегать стрессовых ситуаций;
- не подвергать кожу лица переохлаждению и перегреванию;
- вести здоровый образ жизни;
- наладить рацион.
Также в группу риска попадают люди, болеющие сахарным диабетом и имеющие патологии органов пищеварительной системы.
Диагностика и лечение
Как вылечить острую и хроническую пиодермию кожи лица? Этот вопрос задают все, кто хоть однажды сталкивался с данным заболеванием. К счастью, современная медицина с этой задачей справляется весьма успешно. Сначала пациенту назначается диагностика (в домашних условиях она не проводится). Это обычно лабораторные и визуальные методы исследования.
Также в ходе диагностики проводится проверка на чувствительность к антибиотикам. Пациенту придётся сдать анализ крови, мочи и пройти проверку на сифилис.
Начальную стадию заболевания, как правило, лечат антибиотиками. Для этого обычно используют перекись водорода, раствор йода, бриллиантовую зелень, различные противомикробные средства. Не менее эффективными будут БАДы. Применяя биологически активные добавки от Now-foods можно довольно быстро преодолеть заболевание.
Эффект лечения будет проявляться в виде:
- укрепления иммунной системы человека;
- оздоровления кожи лица;
- устранения очагов хронической инфекции.
Регулярный прием БАДов от Now-foods позволит укрепить организм и значительно улучшить состояние кожи лица. Это эффективная забота о своем здоровье и профилактика многих других заболеваний.
Из средств народной медицины для лечения пиодермии применяют примочки из различных трав. Как правило, используют настои из ромашки, крапивы, берёзовых почек, еловой смолы и прочих лечебных растений.
К мерам профилактики можно отнести соблюдение гигиены и устранение очагов хронической инфекции.
Т.В. Соколова, А.П. Малярчук
Государственный институт усовершенствования врачей МО РФ, Москва
Ключевые слова: мазь бетадин, высокая эффективность
T.V. SOKOLOVA, A.P. MALYARCHUK
State Institute of Advanced Medical Training, Russian Ministry of Defense
Key words: bethadine ointment, pyodermias, high efficiency.
Пиококковые поражения кожи (ППК) - наиболее распространенная дерматологическая патология. Их доля среди дерматозов колеблется от 17,5 до 43,9% [1, 2]. В общей структуре заболеваемости военнослужащих ППК занимают 3-е место 5. У военнослужащих по призыву ППК лидируют среди прочих заболеваний [7], обусловливая до 70% трудопотерь в ВС РФ [8].
Эпидемиология пиодермитов в ВС РФ имеет характерные особенности [9, 10]. Заболеваемость, по данным профилактических осмотров, высока: болен каждый 5-й военнослужащий по призыву. Дебют ППК более чем у половины солдат (59%) связан со службой в армии. Инфицированные потертости как возможная причина пиодермитов выявлены у каждого пятого военнослужащего по призыву. Клинический полиморфизм пиодермий характеризовался наличием преимущественно поверхностных форм (2/3), в том числе остиофолликулитов (89,35 ‰) и вульгарного импетиго (36,55‰), с преобладанием первичной пиодермии над вторичной (56,5 и 37,55‰).
Микробный биоценоз кожного покрова представляет собой уникальную открытую микробиологическую систему со сложной регуляцией, колонизированную значительным количеством резидентных (условно-патогенных) микроорганизмов [11]. Их количество и состав зависят от возраста, индивидуальных особенностей кожного покрова, условий жизни больного и других факторов [6, 12]. При пиодермитах количественный и качественный состав микробиоценоза изменяется не только в пределах очага поражения и вокруг него, но и на отдаленных участках тела. Нередко в результате аутоинокуляции появляются новые очаги [13, 14]. Персистенция St. аиreus в носоглотке, кишечнике, половых органах нередко способствует хронизации кожного процесса, сенсибилизации организма суперантигеном стафилококка, возникновению пиоалергидов.
Общеизвестно, что чувствительность бактериальной флоры к антибактериальным препаратам постоянно меняется [15]. Это влечет за собой необходимость периодически отслеживать чувствительность к ним бактерий на региональном уровне, что особенно важно при выборе эмпирической терапии.
Наметившаяся тенденция к снижению иммунитета в человеческой популяции, бесконтрольное использование антибактериальных препаратов, преобладание в пищевом рационе углеводов и т.п. способствуют колонизации организма условно-патогенной дрожжевой флорой [10, 16]. При одновременной колонизации организма больного в целом и, в частности, кожи, патогенное действие обоих возбудителей (Candida spp. и St. aureus) значительно усиливается 17. Это проявляется антибиотико- и антимикотикорезистентностью, лизоцимной, гемолитической, ДНК-азной активностями [20, 21].
Изучение чувствительности St. aureus к 18 антибиотикам и C. albicans - к 5 антимикотикам при микст- и моноинфекции в зеве у юношей приписного возраста с атопическим дерматитом показало, что отсутствие чувствительности St. aureus при росте в виде монокультуры, хотя бы к одному антибиотику, регистрировалась в 90,8% случаев, при ассоциациях с другими микроорганизмами - в 100%, для C. albicans - в 62,5 и 88,9% случаев соответственно.
При микстинфекции отсутствие чувствительности St. aureus регистрировалось к 77,7% антибактериальных препаратов, а при моноинфекции - достоверно в 3,5 раза реже (22,2%). При колонизации зева одновременно St. aureus и C. albicans отсутствие чувствительности St. aureus зарегистрировано в среднем к 4,3±0,7 антибактериальным препаратам [19].
Лечение поверхностных форм пиодермии, как правило, проводится с использованием топических препаратов. Их арсенал достаточно широк. Это препараты на основе антибиотиков, сульфаниламидов, кислот, антисептиков, в том числе растительного происхождения, ферментов и т.д. Среди них в последние годы все чаще используются препараты на основе универсальных антисептиков.
В настоящей работе изучена эффективность мази бетадин при лечении военнослужащих срочной службы, больных первичной и вторичной пиодермией.
Рис. 1. Тактика ведения больных с первичными и вторичными пиококковыми поражениями кожи.
Факторы нередко сочетались. Давность заболевания у 72,7% больных составляла до 1 нед, у 18,2% - до 2 нед и у 9,1% - от 2 до 4 нед. Стафилодермии (41 больной, 91,1%) резко преобладали над стрептодермиями (4 больных, 8,9%). Множественные высыпания встречались вдвое чаще, чем единичные (64,5% против 35,5%). Распределение больных с учетом клинической формы пиодермии при первичном и вторичном процессе представлено в таблице.
Данные, приведенные в таблице, наглядно свидетельствуют о том, что в среднем на 1 больного приходилось 1,6±0,5 нозологических форм ППК. В целом по выборке преобладало стафилококковое импетиго, более 1 /3 имели остиофолликулиты, чаще множественные, более 1 /4 - фолликулиты, по 1 /5 - инфицированные потертости (которые по сути дела являются стафилококковым импетиго, возникшим в результате инфицирования серозного экссудата пузыря бактериальной флорой, чаще стафилококком), фурункулы и вульгарные эктимы. Вульгарное импетиго регистрировалось у отдельных больных.
Рис. 2. Причины возникновения пиодермий у военнослужащих срочной службы.
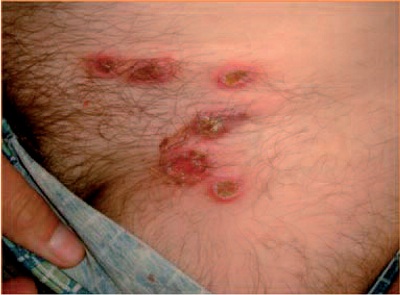
Рис. 3. Множественные вульгарные эктимы в области паховой складки и на лобке у больного В., 19 лет.
Анализ встречаемости нозологических форм пиодермий с учетом первичности и вторичности процесса показал, что при вторичных ППК в 3,3 раза преобладали вульгарные эктимы, в 1,2 раза - стафилококковое импетиго. В то же время при первичных пиодермиях в 1,7 раза чаще регистрировались остиофолликулиты, в 1,7 раза - фолликулиты, в 1,6 раза - фурункулы. Иными словами для первичного процесса характерно преобладание ППК, связанных с волосяным фолликулом, при вторичных - не связанных с волосом.
При изучении топики процесса установлено, что более 1 /3 имели пустулы на кистях (37,8%), туловище (35,5%), лице (35,5%), более 1/4 - на бедрах (28,9%), более 1 /5 - на стопах (22,2%), по 11,1% - на голенях и ягодицах, по 4% - в паховой складке и области половых органов. Иными словами, пиодермии, как правило, захватывали два анатомических участка кожного покрова. На рис. 2-6 представлены клинические варианты ППК.
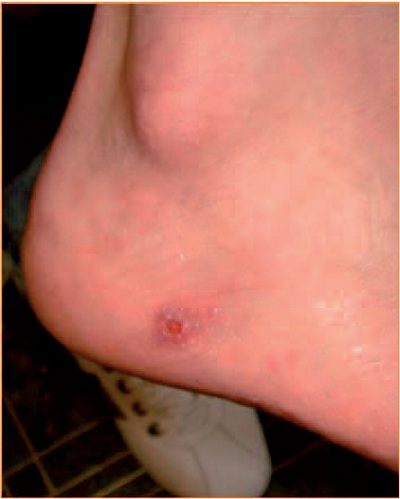
Рис. 4. Инфицированная потертость (стафилококковое импетиго) в области пятки у больного А., 18 лет.
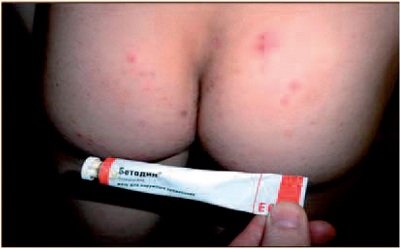
Рис. 5. Остиофолликулиты и фолликулиты на ягодицах у больного З., 20 лет.
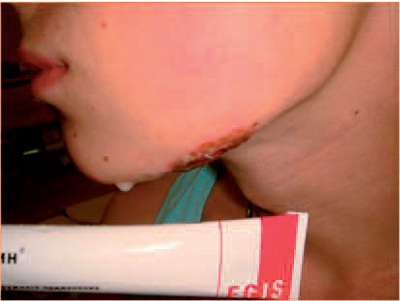
Рис. 6. Вульгарное импетиго на лице в области скуловой дуги и подбородка у больного Д., 18 лет.
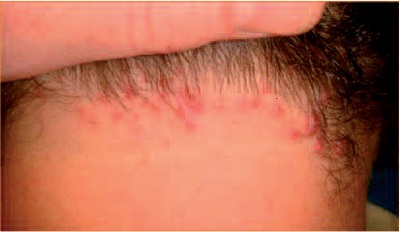
Рис. 7. Множественные остиофолликулиты на волосистой части головы в затылочной области у больного К., 21 года.
Распределение больных первичной и вторичной пиодермией с учётом клинических форм заболевания
Пиодермии (pyon – гной + derma – кожа) – группа дерматозов, причиной которых является гнойное воспаление кожи, ее придатков, подкожной жировой клетчатки.
Пиодермии часто встречаются у детей и у взрослых и составляют до 35% от всех кожных заболеваний. Основные клинические формы: импетиго, эктима, остиофолликулит и фолликулит, фурункул, хроническая язвенная пиодермия. В основном пиодермиты локализуются на ногах, шее и лице. Обострение заболевания чаще происходит осенью и зимой.

Пиодермия - что такое?
Каждый человек на протяжении жизни сталкивается с гнойничковыми поражениями кожи. Импетиго, угри, сикоз, фурункулы, опрелость, рожистое воспаление – это неполный перечень форм пиодермии, нередко доставляющих массу неудобств. Некоторые виды легко передаются контактно-бытовым путем.
Вызывают пиодермии в основном стафилококки и стрептококки, превращая нормальную микрофлору кожи в патогенную.
Стафилококки поражают в большинстве случаев волосяные фолликулы, сальные и потовые железы, вызывая гнойно-экссудативную воспалительную реакцию с последующим образованием пустулы. Стрептококки поражают кожу, не проникая в ее придатки, и вызывают серозно-экссудативную воспалительную реакцию с образованием фликтены. Важную роль в развитии пиодермии играет состояние кожи и общее состояние организма.
Пиодермия бывает первичная и вторичная. Первая развивается как самостоятельное заболевание, вторая - как осложнение других кожных заболеваний.
Увеличивают риск развития пиодермии:
микротравмы и расчесы (например, при дерматозах);
активное воздействие химических веществ (в т.ч. моющих средств);
несоблюдение правил личной гигиены.
Провоцировать развитие пиодермии могут: иммунодефицитные состояния, нарушения обмена веществ, дефицит витаминов и минералов в организме.
Наибольшую опасность пиодермии представляют у новорожденных, поскольку возможны генерализация инфекции и развитие сепсиса. Защитные механизмы у детей первого года жизни еще не могут давать полноценный иммунный ответ. Также большое значение имеют особенности кожи: у новорожденных тонкий и рыхлый роговой слой, прямое расположение протоков потовых желез и щелочная среда поверхности кожи. Все это также способствует распространению заболевания. Дополнительными факторами, которые могут влиять на развитие пиодермии у новорожденных, являются перегревание, редкая смена подгузника, нарушение правил гигиены.
У детей дошкольного и школьного возраста после стрептодермии возможны такие же осложнения, как и после других стрептококковых инфекций (ангина, скарлатина), возможно также развитие гломерулонефрита.
Важно! Лечение пиодермии должно проводиться под контролем врача, самолечение может вызвать обострение заболевания и последующие осложнения, поэтому строго противопоказано.
Виды и характеристики пиодермии
Поверхностные пиодермии:
I. Стафилодермии
2. Фолликулит поверхностный
3. Сикоз вульгарный
4. Угри обыкновенные
5. Эпидемическая пузырчатка новорожденных
II. Стрептодермии
1. Импетиго стрептококковое:
а. заеда стрептококковая;
е. поверхностный панариций.
2. Сухая стрептодермия
III. Стрепто–стафилодермии
1. Импетиго вульгарное (смешанное)
Глубокие пиодермии
1. Глубокий фолликулит
2. Фурункул, фурункулез
II. Стрептодермии
а. острый стрептококковый – рожа
2. Эктима обыкновенная
III. Стрепто–стафилодермии
1. Хроническая язвенная пиодермия
2. Шанкриформная пиодермия
Клинические проявления
Стафилодермии
Фолликулит – гнойное воспаление волосяного фолликула.
Остиофолликулит представляет собой мелкие фолликулярные поверхностно расположенные конусовидные пустулы с гнойными головками. Локализация: область сально-волосяных фолликулов. По краям пустулу обрамляет розовый ободок, шириной 1 мм. Чаще остиофолликулит возникает на лице, туловище и конечностях. Через 3–5 дней на месте пустул образуются корочки, которые затем отпадают.
Фолликулит поверхностный отличается большими размерами и глубиной поражения волосяного фолликула. Зона покраснения вокруг гнойничка составляет 2–З мм. Пустула плотная, гной густой, желтовато-зеленого цвета. Болезненность в местах высыпаний исчезает после вскрытия пустул.
Фолликулит глубокий – болезненные гнойнички до 1,5 см в диаметре, полностью захватывающие волосяной фолликул. Отличие от фурункула - отсутствие некротического стержня. При большой площади поражения кожи может возникать ухудшение общего состояния: лихорадка, головные боли, отклонения в лабораторных показателях крови.
Сикоз вульгарный – хронический гнойный процесс, отличающийся воспалением волосяных фолликулов в носогубной области, области шеи и подбородка, реже в других зонах. Чаще возникает у мужчин. На развитие сикоза может влиять частое бритье, хронический ринит, нарушения в работе нервной системы, внутренних органов и эндокринных желез, повышенная чувствительность к стафилококкам и продуктам их жизнедеятельности, наличие очагов инфекции (кариес, хронический тонзиллит). Заболевание отличается множественным высыпанием болезненных, иногда зудящих остиофолликулитов и фолликулитов, содержащих гной. Очаги сливаются, образуя большие участки воспаления. Процесс отличается хроническим течением. Общее состояние здоровья пациента не меняется, но эстетические дефекты могут причинять значительный дискомфорт.
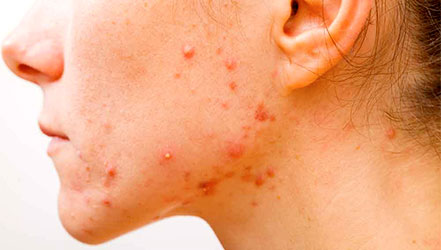
Вульгарные угри - хроническое заболевание, поражающее сальные железы. Появляются обычно в пубертатный период и связаны с генетической предрасположенностью, снижением иммунитета, эндокринными нарушениями, фокальной инфекцией, заболеваниями желудочно-кишечного тракта. На развитие заболевания также влияет чрезмерное употребление углеводов.
Наиболее частая локализация – кожа лица, груди и спины, при тяжелом течении процесса вовлекаются плечи и верхняя треть предплечий. В результате закупорки устьев волосяных фолликулов образуются комедоны (черные точки), затем развивается папулезная форма, проявляющаяся розово-красными папулами полушаровидной или конической формы. В результате присоединения стафилококковой инфекции в центре образуется небольшая пустула, которая подсыхает с образованием корочки или вскрывается (пустулезная форма). Осложнение заболевания - некротическое акне, когда в глубине фолликула развивается некроз, а затем происходит образование струпа и осповидного рубца. Такого рода высыпания чаще возникают на лбу и висках. Особая форма заболевания – угри конглобатные (шаровидные). Возникают преимущественно у мужчин и локализуются в основном на спине. Для них характерно образование больших, часто множественных комедонов, окруженных воспалительным инфильтратом, с формированием вялого абсцесса, образованием фистулы и длительно незаживающих язвенных поверхностей.
Фурункул, фурункулёз – глубокая стафилодермия, отличающаяся гнойно-некротическим воспалением волосяного фолликула и окружающих тканей. Основная локализация: на лице, шее, плечах, бедрах или ягодицах. В начале в области волосяного мешочка возникает краснота и припухлость. Затем очаг превращается в узел конусовидной формы диаметром до 5 см, в центральной части которого через несколько дней появляется некротический стержень. После вскрытия фурункула выделяется гной, происходит отторжение некротического стержня и гнойно–кровянистого отделяемого. Образовавшаяся язвочка постепенно заживает с образованием рубца. Эволюция фурункула обычно занимает около 2 недель. Возможна хронизация процесса на протяжении длительного времени, когда множественные фурункулы находятся на разных стадиях развития и периодически появляются новые (фурункулез). Это состояние во многом связано с ослаблением иммунного статуса.
Одиночные фурункулы как правило не оказывают влияние на общее состояние здоровья пациента. При множественных фурункулах может повышаться температура, появляться недомогание, головные боли.
В случае локализации фурункулов на лице требуется срочное лечение, чтобы не допустить развитие серьезных осложнений: гнойного тромбофлебита лицевых вен, менингита, сепсиса или септикопиемии с образованием множественных абсцессов в различных органах и тканях.
Карбункул – гнойно-некротическое воспаление нескольких волосяных фолликулов с образованием гнойно-некротических стержней и воспалительного инфильтрата, локализованного в дерме и подкожной клетчатке. Размеры карбункула могут достигать 5–10 см в диаметре. Резко болезненный инфильтрат медленно размягчается, образуя несколько свищевых отверстий, через которые выделяется гной. На дне большой язвы визуализируются множественные некротические стержни, после их отторжения остается значительный дефект. Язва постепенно заживает, на ее месте остается обширный втянутый рубец.
Карбункулы протекают на фоне повышения температуры, резкихх болевых ощущений в очаге воспаления, более активных проявлений интоксикации, септических осложнений.
Гидраденит – гнойное воспаление апокриновых потовых желез, вызываемое стафилококками, проникающими в железы через протоки и микротравмы кожи, которые часто возникают при бритье. Гидраденит развивается медленно, возникает с одинаковой частотой, как у мужчин, так и у женщин. Основная локализация в подмышечных впадинах.
Воспаление начинается с болезненного узла размером с горошину в толще кожи. Через 2–3 суток уплотнение разрастается до 2 см в диаметре, кожа в месте воспаления становится багрово-красной. Одновременно около основного инфильтрата возникает несколько узлов, которые быстро сливаются в плотный болезненный конгломерат, который выступает на поверхности в виде сосков. Отечность увеличивается, узлы нагнаиваются и вскрываются, из отверстия выделяется больше количество гнойного отделяемого. Созревание гидраденита протекает на фоне повышения температуры, недомогания. У людей, страдающих избыточным весом, сахарным диабетом, дисфункцией половых желез, гидраденит может переходить в хроническую форму.
Эпидемическая пузырчаткановорожденных – контагиозная поверхностная стафилодермия, которая обычно развивается на первой неделе жизни новорожденного. Источником заражения может быть персонал и пациенты родильного дома. Процесс проявляется множественными распространенными буллезными высыпаниями. По характеру высыпания разнообразные: одновременно могут появляться фликтены с серозным содержимым, везикулы с серозно-гнойным экссудатом или отечные участки покраснений с эрозиями на месте вскрывшихся пузырей. Основная локализация: на животе, спине, крупных складках. На месте вскрывшихся высыпаний появляются многочисленные серозно-гнойные корки. Заболевание протекает на фоне повышения температуры тела, нарушения общего состояния (плаксивость, потеря аппетита, рвота), изменения параметров крови.
Стрептодермии
Импетиго стрептококковое – заразное кожное заболевание, которое возникает чаще у женщин и детей, в связи с тем, что у них более нежная кожа и тонкий роговой слой. Представляет собой поверхностные пузырные элементы, наполненные серозно-гнойным содержимым. Поверхность элементов ненапряженная, спавшаяся в центре. По периферии фликтен могут возникать небольшой отек и покраснение, указывающие на тенденцию к периферическому росту. Элементы локализуются в основном на лице, реже на туловище и конечностях. Разновидности стрептококкового импетиго: щелевидное импетиго, стрептококковая заеда; буллезное импетиго; кольцевидное импетиго; сифилоподобное импетиго; поверхностный панариций.
Сухая стрептодермия развивается чаще у детей и подростков. Характеризуется появлением на коже розово-красных пятен 3-4 см в диаметре, покрытых белесоватыми чешуйками. В очагах поражения появляется небольшой зуд и сухость кожи.
Целлюлит – глубокое воспалительное поражение кожи и подкожной клетчатки. Оно сопровождается покраснением, отеком тканей и болезненностью. Целлюлит обычно вызывается стрептококками группы А и золотистым стафилококком. Чаще локализуется на ногах, хотя может поражать и другие части тела. Проявляется разлитым островоспалительным покраснением с размытыми краями, область воспаления горячая и болезненная при пальпации. Область покраснения может быть разной: малой (локализованной), например, целлюлит пальца, и обширной, захватывающей все плечо или ягодицу, например, целлюлит постинъекционный. Для целлюлита характерны крупные отечные округлые пятна с нечеткими границами.
Рожа– острая форма целлюлита, протекающая с вовлечением в воспалительный процесс лимфатической ткани. Локализация – ноги, лицо, ушные раковины. Рожа нижних конечностей обычно возникает у пациентов старшего возраста на фоне гипостатических явлений (варикозного расширения вен, лимфостаза и др.). В зоне воспаления появляется чувство распирания, жжение, боль. Отмечается недомогание, головная боль, повышение температуры тела до 38–40° С. Появляется покраснение, которое за несколько часов переходит в яркую эритему с отеком и инфильтрацией кожи, отличающуюся четкими неровными контурами. Пораженный участок кожи напряжен, горячий на ощупь, могут появляться пузыри, часто с геморрагическим содержимым.
Обострения заболевания обусловлены наличием в организме очага хронической стрептококковой инфекции. Среди осложнений рожи: некрозы, абсцессы, флегмоны, флебиты, сепсис, отит, мастоидит, гнойный менингит.
Эктима вульгарная – язвенная, глубокая форма стрептодермии. Заболевание начинается с появления фликтены или глубокой эпидермальной пустулы, быстро подсыхающей в корку. Под коркой образуется болезненный язвенный дефект округлой или овальной формы с возвышающимися отечными краями и кровоточащим дном со слизисто-гнойным отделяемым. Эктима очищается от гноя и заживает в течение длительного времени, образуя глубокий рубец. Процесс может осложняться гангренизацией в области язвы (эктима гангренозная) или обширным распадом подлежащих тканей – эктима проникающая или сверлящая. Основная локализация – область голеней, реже – ягодицы, бедра, туловище. Как правило, образования единичны.
Смешанные стрепто-стафилодермии
Атипичные хронические пиодермии
К ним относятся:
- язвенная атипическая пиодермия (хроническая пиококковая язва) и шанкриформная пиодермия; - хроническая абсцедирующая пиодермия и инверсные конглобатные угри.
Все формы атипической пиодермии имеют разные этиологию и патогенез. Нет связи между видом возбудителя и формой пиодермии. Развитие хронических пиодермий связано не столько с инфекционным фактором, сколько с измененной реактивностью макроорганизма и выраженностью иммунных нарушений.
У всех пациентов с хроническими атипическими пиодермиями наблюдается снижение неспецифической сопротивляемости организма.
Общие признаки хронических атипических пиодермий:
гранулематозная структура инфильтрата в коже;
высокая чувствительность кожи.
Хронические атипические пиодермии могут развиваться как последствия обычных пиодермий либо травм кожи, осложненных пиококковой инфекцией.
Причины возникновения пиодермии
На коже всегда находятся нейтральные, условно-патогенные и патогенные микроорганизмы. Это грибки и бактерии, которые не проникают в глубокие ткани и не провоцируют развитие инфекции. Ослабление иммунитета может активировать размножение патогенных и условно-патогенных микроорганизмов и повреждение различных слоев кожи.
Дерматоскопия. Обследование кожных образований с помощью прибора – дерматоскопа. Он позволяет увидеть высыпания в многократном увеличении, выявить отличительные признаки различных видов пиодермий и провести дифференциальную диагностику;
Лабораторное исследование содержимого высыпаний для выявления возбудителя и на чувствительность микроорганизмов к антибактериальной терапии;
Лабораторное исследование показателей крови. Дополнительно может проводиться серологическая диагностика для выявления специфических антител, которые вырабатывает организм в ответ на инфекцию. Исследование крови также требуется для исключения венерической инфекции.
При нехарактерных симптомах необходимо исключить заболевания с похожей симптоматикой. Поэтому дополнительно может рекомендоваться консультация аллерголога-иммунолога, ревматолога или инфекциониста.
Лечение пиодермии
Основные принципы:
Устранить причину заболевания с помощью антибактериальной терапии.
Устранить провоцирующие факторы: коррекция углеводного обмена, восстановление баланса витаминов и минералов, устранение источника хронической инфекции, иммуностимулирующая терапия.
Остановить распространение инфекции.
Антибактериальная терапия может быть общей (системной) или местной (топической).
Когда назначается системная антибактериальная терапия?
Множественные быстро распространяющиеся пиодермии, невосприимчивые к наружной терапии;
При увеличении и болезненности лимфоузлов;
При повышении температуры тела, появлении озноба, недомогания или слабости;
Локализация кожных образований на лице;
Выбор антибиотика в каждом случае проводится под строгим контролем лечащего врача по результатам проведенных обследований.
Когда назначается местная терапия?
В зависимости от глубины и степени поражения кожи:
Если острые поверхностные пиодермии сопровождаются образованием поверхностных пустул, они подлежат вскрытию и немедленной наружной обработке антисептиками;
Глубокие пиодермии в стадии инфильтрации требуют применения разрешающей терапии для усиления гиперемии в очаге и ускорения процесса саморазрешения инфильтрата или быстрого абсцедирования;
Хирургическое лечение проводится в случае появления признаков абсцесса глубоких пиодермий.
При появлении активных грануляций рекомендуется использование повязок с антисептическими мазями и биостимуляторами.
Профилактика пиодермии
Общие рекомендации:
тщательное соблюдение личной гигиены;
своевременная обработка повреждений кожи;
Вторичная профилактика:
лечение хронических очагов инфекции;
профилактический осмотр дерматологом один раз в год.
Для профилактики пиодермий необходимо проводить лечение сопутствующих общих заболеваний, которые могут провоцировать гнойничковые поражения кожи (сахарный диабет, болезни ЖКТ, ЛОР-органов и др.).
Читайте также:


