Передается на других людей красного плоского лишая

Красный плоский лишай - хронический зудящий дерматоз мультифакторной природы, характеризующийся моноформными папулезными высыпаниями на коже. По некоторым данным, частота поражений слизистой оболочки полости рта варьирует от 60 до 80 % [1, 2, 7, 11].
Выделяют нейрогенную, вирусную, бактериальную, аутоиммунную теории этого заболевания. Токсико-аллергическая теория имеет значение при развитии изолированного плоского лишая слизистой оболочки полости рта (СОПР). Хронические общесоматические заболевания ослабляют защитные свойства организма, а также резистентность слизистой оболочки к травме, что ведет к возникновению плоского лишая. Неврогенная теория плоского лишая подтверждается тем, что первые вспышки заболевания у многих пациентов обнаруживались после какого-либо нервного потрясения или после хронического нервного перенапряжения, послужившего провоцирующим фактором. На основании анамнеза и клинического обследования больных красным плоским лишаем выясняется, что большинство из них страдает теми или иными расстройствами нервной системы (неврастения, вегетоневрозы и т.д.) [8, 9, 11].
Отмечена зависимость течения красного плоского лишая от наличия различных заболеваний желудочно-кишечного тракта, печени, поджелудочной железы [2, 3, 12].
В развитии красного плоского лишая значение имеет наследственная предрасположенность. Описаны случаи, когда КПЛ был констатирован в нескольких поколениях, наследственный анамнез отмечается примерно у 0,6 % из всего количества больных [1, 10].
На возникновение КПЛ СОПР влияют ятрогенные факторы: острые края зубов, плохо подогнанные съемные пластинчатые протезы, нависающие пломбы, а также протезы из разнородных металлов. Наличие в полости рта протезов из разных металлов изменяют микроэлементный состав слюны. В ней появляются примеси разнородных металлов, что способствует возникновению гальванических токов и оказывает ингибирующее действие на ряд ферментов [2, 10].
Красный плоский лишай в некоторых случаях может представлять собой общую аллергическую реакцию на некоторые медикаментозные и химические раздражители [3, 6, 8]. Это так называемые лихеноидные реакции.
Клинически красный плоский лишай характеризуется появлением узелков, сопровождающихся зудом. Преобладают папулы полигональной формы, круглые и овальные. Величина элементов - 1-2 мм в диаметре, поверхность плоская, с круто обрывающимися краями. Цвет высыпаний синюшно-красный. На месте регресса высыпаний остаются пигментные пятна желтоватого или коричневатого цвета. При слиянии высыпаний образуются бляшки (стека Уикхема).
Поражения чаще локализуются на слизистой щек в заднем отделе и ретромолярном пространстве, далее язык (латеральная и дорзальная поверхности, реже нижняя), губы, десна и слизистая оболочка альвеолярного края и твердого неба.
Своеобразную клиническую картину представляет красный плоский лишай на красной кайме губ. У большинства пациентов на ней видны отдельные папулы небольших размеров с полигональным основанием. Отдельные папулы соединяются между собой кератотическими мостиками. Ороговение придает папулам беловато-синеватый оттенок [6, 9].
Течение плоского лишая хроническое, торпидное, однако возможны и периоды обострений.
Выделяют шесть основных клинических форм красного плоского лишая слизистой оболочки полости рта и красной каймы губ: типичную, гиперкератотическую, экссудативно-гиперемическую, эрозивно-язвенную, буллезную, атипичную. Крайне редко встречается пигментная форма [1, 10].
При типичной и гиперкератотической формах течение бессимптомное, отмечается шероховатость слизистой оболочки. Экссудативно-гиперемическая и атипичная формы всегда сопровождаются жжением и чувствительностью. Болезненность отмечается при буллезной, эрозивно-язвенной и инфильтративной формах.
Диагностика красного плоского лишая не вызывает трудностей, если высыпания имеются и на коже, и на слизистой оболочке полости рта. Симптом Кебнера: на месте механического раздражения появляются новые высыпания. Гистологическая картина при данной патологии следующая: эпителий кератинизирован, в сосочковом слое определяется диффузный лимфоцитарный инфильтрат, базальная мембрана отечна.
Лечение красного плоского лишая должно быть комплексным и индивидуальным, с привлечением специалистов других профилей. Перед проведением любой терапии проводится тщательная санация полости рта. При общем лечении всех форм плоского лишая больным, страдающим ангионевротическими реакциями, рекомендуется седативная терапия.
Цель исследования: повышение эффективности комплексного лечения красного плоского лишая за счет использования разработанной мази.
Пациенты были разделены на 2 группы по 12 человек, в зависимости от проводимого местного лечения. Первую группу составляли пациенты с диагнозом: красный плоский лишай (типичная форма). Во второй: красный плоский лишай (гиперкератотическая форма). Больные предъявляли жалобы на болезненность, чувствительность, шероховатость слизистой оболочки полости рта. У всех пациентов отмечались высыпания на коже: синюшно-красные папулы в диаметре от 0,1 до 1 см.
Местное лечение, проводимое у пациентов I группы, было традиционное и заключалось в назначении 5 % раствора анестезина на персиковом масле, масла шиповника и инъекций раствора преднизолона по 0,5 мл под каждое образование на слизистой оболочке один раз в три дня.
Оценку процессов заживления проводили путем измерения размера папул, исключения появления новых высыпаний и уменьшение болезненности и чувствительности слизистой оболочки полости рта.
Результаты и обсуждение. Контроль процессов эпителизации папул проводили на 7-е, 14-е и на 21-е сутки. Было отмечено, что эффект проводимого местного лечения в первой группе был значительно ниже, чем во второй группе. Основным недостатком местного лечения первой группы являлось то, что применяемые средства легко смывались слюной и пищей, поэтому противовоспалительное и ангиопротекторное действие не имело стойкого терапевтического эффекта, ускорения заживления папул на слизистой оболочке не происходило.
На 7-е сутки на слизистой оболочке полости рта у всех пациентов первой группы сохранялся характерный сетчатый рисунок, отмечалась эпителизация 12,6 % образований. На 14-е сутки наблюдалась эпителизация 18,6 % папул, на 21-е сутки - 37,8 %. Окончательное заживление высыпаний к концу второго месяца наблюдения отмечено лишь у 3 больных (25 %), у 4 больных данной группы (33,3 %) полная эпителизация папул слизистой оболочки полости рта наступила в сроки от 2 до 3 месяцев после начала лечения.
Во второй группе процессы эпителизации проходили быстрее, чем в первой, в том числе и за счет хорошей адгезии мази к влажной слизистой оболочке полости рта.
Наблюдение за пациентами второй группы на 7-е сутки показало, что у всех пациентов наступила эпителизация 40,9 % папул, на 14-е отмечено заживление 53,5 % образований и на 21-е сутки - 70,2 % папул. У 1 пациента (8,3 %) на фоне старых появились новые папулы. У 6 пациентов (50 %) этой группы полное заживление папул слизистой оболочки отмечено к концу второго месяца лечения. Аллергических реакций и осложнений при проведении лечения не отмечалось.
Практические рекомендации:
- санация полости рта;
- профессиональная гигиена полости рта;
- устранение очагов хронической инфекции (деструктивные формы периодонтита, пародонтита);
- определение уровня глюкозы.
- витаминотерапия: витамин А по 1 таблетке после еду в течение 1 месяца;
Местное лечение: применение ранозаживляющей мази до и после еды.
Необходимо помнить, что эрозивно-язвенная и гиперкератотическая формы красного плоского лишая являются факультативным предраком!
Клинический пример
Пациентка М., 47 лет, амб.карта № 2577
Жалобы: слабая боль и жжение при приеме пищи, сухость во рту.
Объективно: на красной кайме губ характерный сетчатый рисунок беловато-синюшного цвета. На десне белые и красные папулы, также выраженная сетка, которая распространяется от переходной складки по всей слизистой оболочке нижней губы.
Проведена дифференцированная диагностика со сходными по клинической картине заболеваниями. Исключены: плоская лейкоплакия, вторичный сифилис, красная волчанка. Для дифференциации одного вида кератоза от другого применялось люминесцентное свечение. В лучах Вуда высыпания при красном плоском лишае светятся бледно-голубым цветом.
Диагноз: красный плоский лишай слизистой оболочки полости рта, типичная форма.
Лечение. Пациентке проведена санация полости рта. Удалены зубные отложения: наддесневые и поддесневые. Лечение кариеса и его осложнений. Устранены ятрогенные факторы: удалены нависающие края пломб.
Местное лечение: применение разработанной мази 2-3 раза в день. Уже на 14-е сутки отмечено заживление более половины образований на слизистой оболочке полости рта и губ, новых папул не отмечено. На 21-е сутки - отмечено полное заживление и эпителизация изменений слизистой оболочки.
Выводы. Таким образом, полученные данные показали, что местное лечение, проведенное в первой группе, оказалось не достаточно эффективным, по сравнению со второй. Кроме того, у пациентов первой группы после инъекций под папулы наблюдались осложнения в виде рубцов. Применение поликомпонентной мази (вторая группа) позволило сократить заживление папулезных высыпаний и предотвратить развитие осложнений.
Рецензенты:
Красный лишай у человека, симптомы, лечение, фото проявлений – это заинтересуют того, кто пытается справиться с проблемой. Данное дерматологическое заболевание — распространенная патология, лечение которой требует соблюдения правил и следования рекомендациям врача.
ЧТО СОБОЙ ПРЕДСТАВЛЯЕТ КРАСНЫЙ ЛИШАЙ
Лишай этого вида имеет аллергическую природу, проявляется на различных зонах тела. Подробнее прочитать об этом можно на ресурсе plastichno.com.
Воспаление кожи сопровождается зудом, высыпаниями характерной формы и цвета, как можно увидеть на фото. Одиночные папулы часто сливаются в бляшки с чешуйчатой поверхностью, которые могут располагаться даже в ротовой полости (примерно в половине случаев).
Пути лечения определяются степенью и зоной поражения, а также общим течением заболевания. Для терапии применяются препараты местного воздействия, перорального применения и инъекции. Подход к назначению лекарств – только в индивидуальном порядке.
Первое описание патологии было около 150 лет назад.
ЭТИОЛОГИЯ
Принято считать, что к образованию красного лишая приводит аутоиммунная реакция организма. При этом, зачастую невозможно точно установить точную причину, послужившую толчком к развитию патологического состояния.
В числе факторов, которые способствуют развитию красного плоского лишая:
- вялотекущие вирусные заболевания;
- индивидуальная предрасположенность;
- неврологические нарушения;
- снижение иммунитета.
Появившаяся раз, болезнь может повторяться даже после прохождения интенсивного курса лечения. Продлить периоды ремиссии помогают современные достаточно эффективные методики.
Аллергический характер болезни, в отличии от лишая других видов, позволяет заболевшим без опасений контактировать с другими людьми, так как он не заразен.
СИМПТОМАТИКА
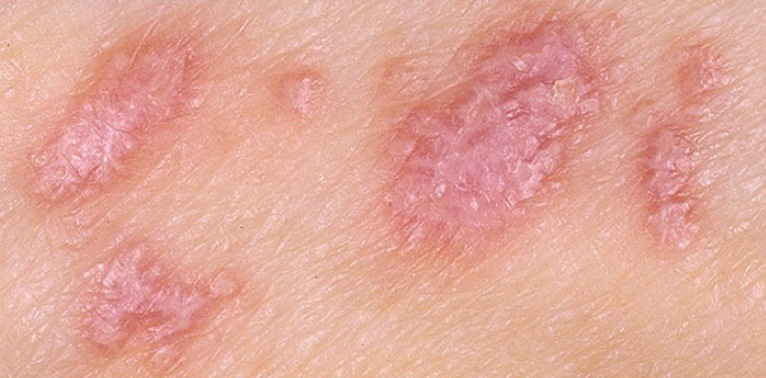
Существует несколько форм красного лишая. Они отличаются характером протекания заболевания и видом высыпаний. Наиболее распространенная – типичная форма, на которую приходится почти половина всех диагностированных случаев. Она отличается бляшками с неровными краями. Оттенок – красновато-перламутровый. На эту форму похож бородавчатый красный лишай, который имеет неровную, более выраженную поверхность бляшек.
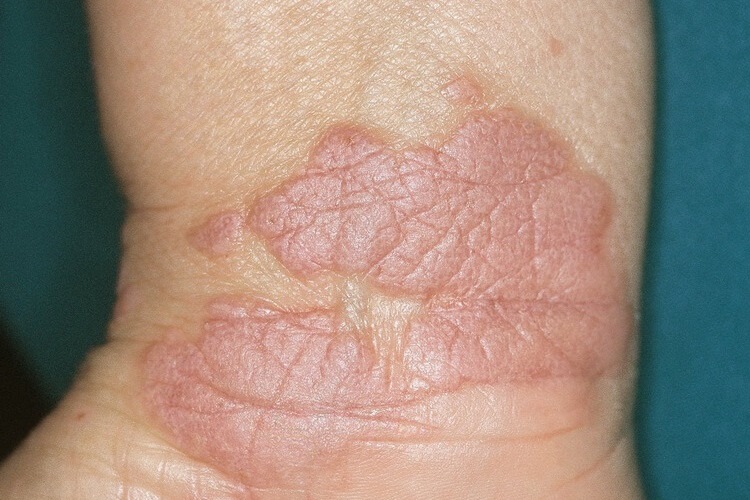
В ротовой полости высыпания отличаются от бляшек на коже. Они имеют бело-голубой цвет, поражая саму слизистую и края языка. В некоторых случаях во рту образуются язвы, которые через некоторое время после заживления могут появляться снова.
Без лечения заболевание может перейти в ротовой полости в злокачественную форму.
По статистике примерно у половины женщин с поражением красным лишаем слизистой ротовой полости также диагностируется поражение наружных половых органов. У мужчин симптомы патологии часто концентрируются в зоне головки полового члена.
Кроме перечисленных, существует еще целый ряд разновидностей высыпаний. Клинические проявления болезни зависят не только от вида красного лишая, но и от индивидуальных особенностей организма. Особенно сложно диагностируются атипичные формы.
Ставить диагноз должен только врач.
ОПРЕДЕЛЕНИЕ ДИАГНОЗА И НАЗНАЧЕНИЕ ЛЕЧЕНИЯ
Красный лишай проявляется беспокоящими высыпаниями. Сложность диагностики заболевания заключается в большом разнообразии внешних проявлений. Даже в острой форме характер течения заболевания отличается в различных случаях.
Для установки точного диагноза больной обращается за консультацией к врачу-дерматологу. В числе диагностических мероприятий может быть назначена биопсия, чтобы исключить онкологический характер болезни.
Основные методы диагностики:

Кроме перечисленных, пациенту могут быть назначены дополнительные лабораторные исследования функции печени и исключения вирусного гепатита.
Лечение красного лишая должно носить комплексный характер. Назначения делаются индивидуально для каждого пациента.
В зависимости от выбора метода лечения, могут быть назначены препараты следующих групп:
- Антигистаминные.
- Седативные.
- Противовоспалительные.
- Кортикостероиды.
- Противогрибковые.
- Снотворные.
Наружно наносятся мази для снятия зуда и уменьшения высыпаний, которые успокаивают кожу и дезинфицируют ее поверхность. К часто применяемым относятся: Солкосерил, Левомеколь и другие.
Гормональные мази результативны, но у них есть целый ряд противопоказаний и ограничений по применению. Перорально больному выписываются антигистаминные средства.
Кроме назначений из списка препаратов официальной медицины против лишая, больными могут быть использованы народные рецепты, например:
- компрессы отварами трав;
- натуральные масла (ромашковое, облепиховое);
- использование экстрактов и т.д.
Народные рецепты, используемые для лечения красного лишая, должны быть согласованы с лечащим врачом. У применения трав есть ограничения, они могут вызывать аллергическую реакцию и даже ухудшать самочувствие, особенно если используются бесконтрольно.
У маленьких детей развитие болезни часто проходит тяжелее, чем у взрослых, сопровождается отеками и признаками интоксикации. Лечение им назначается с особым вниманием, так как не все препараты для взрослых могут быть рекомендованы малышам.
ПРОГНОЗ
Сложная природа заболевания требует внимательного отношения к процессу лечения. Иногда болезнь затухает даже без лечения. Возможно, что этому способствует исчезновение провоцирующих факторов.
Ремиссия может длиться до нескольких лет. Рецидивы вызываются самыми разными обстоятельствами – внешним воздействием, лечением инфекции и т.д.

Красный плоский вагинальный лишай может носить хронический характер, приводить к образованию рубцов. Сложно поддается терапии и высыпания в ротовой полости. Там они могут сохраняться всю жизнь.
Высыпания на наружных половых органах и в ротовой полости носят хронический характер.
Аутоиммунное заболевание красный плоский лишай характеризуется рецидивами. Оно появляется при наследственной предрасположенности к болезни и присутствию располагающих факторов.
, MD, Harvard Medical School
Last full review/revision November 2018 by Shinjita Das, MD


Этиология
Считается, что красный плоский лишай (КПЛ) обусловлен аутоиммунной реакцией, опосредованной Т-клетками и направленной на базальные эпителиальные кератиноциты у генетически предрасположенных людей. Прием лекарственных препаратов (в особенности, бета-блокаторов, НПВС, ингибиторов АПФ, сульфонилмочевины, золота, противомалярийных препаратов, пеницилламина и тиазидных диуретиков) может спровоцировать развитие ПЛ; лекарственный ПЛ (иногда называемый лихеноидной токсидермией) может быть неотличим от ПЛ, который не связан с приемом лекарственных препаратов, или может иметь более экзематозный характер высыпаний.
Сообщалось об ассоциации с гепатитом (вирусным гепатитом В, вакциной против гепатита В и в особенности с печеночной недостаточностью, вызванной вирусным гепатитом С) и с первичным билиарным циррозом.
Клинические проявления
Типичные высыпания характеризуются интенсивным зудом, представлены фиолетовыми (пурпурными) плоскими папулами и бляшками с полициклическими очертаниями. Вначале высыпания достигают в диаметре от 2 до 4 мм, имеют угловатые очертания и отчетливый блеск при смешанном свете. Сыпь обычно располагается симметрично, чаще на сгибательных поверхностях запястий, ног, туловище, головке полового члена, а также слизистых оболочках полости рта и гениталий, но также может быть распространенной. Кожа лица поражается редко. Начало заболевания может быть внезапным или постепенным. Дети болеют редко.

В период обострения новые высыпания могут появляться в местах минимальной травмы кожи (феномен Кебнера), например при поверхностной царапине. Высыпания могут сливаться или со временем изменяться, становясь гиперпигментированными, атрофичными, гиперкератотическими (гипертрофический КПЛ) или везикулобуллезными. Несмотря на интенсивный зуд, экскориации и корки наблюдаются крайне редко. При поражении кожи волосистой части головы может развиваться очаговая рубцовая алопеция (плоский волосяной лишай, lichen planopilaris).

Слизистая оболочка полости рта поражается примерно в 50% случаев; высыпания на слизистой оболочке полости рта могут возникать без поражения кожи. Признаком красного плоского лишая на слизистых оболочках полости рта являются сетчатые, кружевидные линейные высыпания голубовато-белого цвета (сетка Уикхема), в особенности на слизистой оболочке щек. Также могут поражаться края языка и слизистая оболочка десен в участках, лишенных зубов. Может развиваться эрозивная форма КПЛ, при которой у больного возникают поверхностные, часто болезненные, рецидивирующие язвы на слизистой оболочке полости рта, которые при длительном течении изредка озлокачествляются. Характерно хроническое рецидивирующее течение.
Часто поражаются слизистые оболочки наружных половых органов и влагалища. До 50% женщин с поражениями слизистой оболочки полости рта имеют недиагностированный ПЛ вульвы. У мужчин часто наблюдается генитальное поражение, особенно в области головки полового члена.
Поражение ногтей встречается менее чем в 10% случаев. Клинические признаки варьируют по интенсивности обесцвечивания ногтевого ложа, продольных борозд и латерального утончения, а также полной потери ногтевой матрицы и ногтей, с рубцеванием проксимальной ногтевой складки на ногтевом ложе (образование птеригиума).
Диагностика
Хотя постановка диагноза плоского лишая предполагается по внешнему виду, подобные поражения могут возникнуть в результате любого из папулосквамозных повреждений, красной волчанки, вторичного сифилиса и множества других. ПЛ слизистой оболочки ротовой полости или влагалища может напоминать лейкоплакию, а поражение ротовой полости также следует отличать от кандидоза, карциномы, афтозной язвы, пемфигуса, пемфигоида слизистых оболочек (рубцового) и хронической мультиформной эритемы.
Обычно проводится биопсия.
При постановке диагноза красного плоского лишая следует провести лабораторные исследования функции печени, а также исследования для исключения вирусного гепатита В и С.
Прогноз
Во многих случаях высыпания регрессируют без лечения, предположительно из-за прекращения действия провоцирующего фактора. Рецидивы, возникающие через годы ремиссии, могут быть обусловлены повторным воздействием триггерных факторов или каким-либо изменением в механизме провокации заболевания. Иногда к регрессу высыпаний приводит лечение ранее не выявленной инфекции, например абсцесса зуба.
Вульвовагинальный красный плоский лишай может быть хроническим и рефрактерным к терапии, может снижать качество жизни и вызывать образование рубцов. Высыпания на слизистой оболочке полости рта могут сохраняться в течение всей жизни.
Лечение
Бессимптомный красный плоский лишай не требует лечения. Необходимо прекратить прием препаратов, которые, вероятно, инициировали ПЛ; иногда требуются недели или месяцы после прекращения приема препарата, чтобы поражения исчезли.
В нескольких контролируемых исследованиях оценивали различные методы лечения. Варианты терапии зависят от локализации и протяженности высыпаний. В большинстве случаев КПЛ на коже туловища можно лечить наружными средствами. Обычно при ограниченных высыпаниях препаратами первой линии являются глюкокортикостероиды. Высокоэффективные мази или кремы (например, клобетазол, флуоцинонид) можно использовать на более толстых поражениях на коже конечностей; менее сильные препараты (например, гидрокортизон, десонид) можно использовать на коже лица, паховой области и подмышечных ямок. Как всегда, курс лечения должен быть непродолжительным, чтобы уменьшить риск атрофии кожи, вследствие нанесения кортикостероидов. Эффективность может быть повышена при помощи окклюзионной повязки или ленты, пропитанной флюрандренолидом. Инъекции кортикостероидов в места поражения (раствор триамцинолона ацетонида, разведенный физиологическим раствором до 5-10 мг/мл) могут применяться каждые 4 недели при гиперкератотических бляшках, высыпаниях на волосистой части головы и поражениях, устойчивых к другим методам лечения.
При генерализованном КПЛ проведение наружной терапии нецелесообразно; используются препараты для приема внутрь и фототерапия. В тяжелых случаях можно использовать пероральные глюкокортикостероидные (например, преднизон в дозе 20 мг 1 раз/день в течение 2–6 недель с последующим постепенным снижением). Заболевание может рецидивировать при снижении дозы глюкокортикостероида; однако длительно использовать глюкокортикостероиды не следует.
Прием ретиноидов внутрь (например, ацитретина в дозе 30 мг 1 раз/день в течение 8 недель) можно назначать при резистентности к другим методам лечения. Положительный эффект может оказать гризеофульвин в дозе 250 мг 2 раза в день в течение 3–6 мес. При неэффективности кортикостероидов и ретиноидов можно использовать циклоспорин (от 1,25 до 2,5 мг/кг два раза в день). Фототерапия с применением псоралена с ультрафиолетом А (ПУВА) или узкополосная УФ-В-терапия (УПУФВ) являются альтернативой пероральным препаратам, в особенности при их неэффективности или наличии противопоказаний к их применению.
Также могут помочь дапсон, гидроксихлорохин, азатиоприн и наружный третиноин. Как и при любом заболевании, имеющем такое большое количество методов лечения, отдельные препараты не оказывают одинаковый эффект у всех больных.
Апремиласт (ингибитор фосфодиэстеразы 4), применяемый для лечения псориаза, находится на стадии изучения для применения у женщин с красным плоским лишаем влагалища.
Лечение КПЛ слизистой оболочки полости рта несколько отличается. При наличии эрозий и язв может уменьшить симптомы лидокаин в вязкой основе; поскольку воспаленная слизистая оболочка может абсорбировать большое количество препарата, доза не должна превышать 200 мг (например, 10 мл 2% раствора) или 4 мг/кг (у детей) 4 раза в день. Длительную ремиссию может обеспечить применение мази такролимуса 0,1% 2 раза в сутки, хотя применение этого препарата не было достаточно изучено.
Другие варианты лечения включают местные (на адгезивной основе), внутриочаговые и системные кортикостероиды.
Пероральный прием дапсона, гидроксихлорохина или циклоспорина может быть эффективным при эрозивном красном плоском лишае ротовой полости. Полоскания с циклоспорином также могут быть эффективными.
Основные положения
Плоский лишай (ПЛ) считается аутоиммунным заболеванием у пациентов с генетической предрасположенностью, но может быть вызван препаратами или связан с заболеваниями, такими как гепатит C.
Красный плоский лишай характеризуется рецидивирующим появлением зудящих папул с полигональными очертаниями, плоской поверхностью и фиолетовым оттенком, которые могут сливаться с образованием бляшек.
Могут возникать высыпания на слизистой оболочке полости рта или гениталий, протекающие хронически и обусловливающие болезненное состояние пациентов.
Диагноз КПЛ устанавливается на основании данных клинической картины и при необходимости путем биопсии.
Лечение ограниченного КПЛ проводится с применением наружных или инъекционных глюкокортикостероидов.
Лечение генерализованного КПЛ проводится пероральными препаратами или с применением фототерапии.
Возникновение красного плоского лишая уже на протяжении века представляет загадку для мировой медицины. Не удалось определить, ни почему оно возникает, ни как протекает механизм болезни, ни как его полностью вылечить. Универсальный препарат против него отсутствует. Известно, что природа красного плоского лишая носит хронический характер.
Причины возникновения красного лишая загадочны, его проявления на теле весьма очевидны. Для него характерно наличие большого количества специфических высыпаний красного цвета, которые образуются не только на коже, но и на слизистых оболочках (во рту, на половых органах, в прямой кишке), иногда также оказываются, поражены ногти. У высыпаний (папул) красно-фиолетовый цвет, плоская блестящая поверхность, вдавления в центральной области. Для папул характерен зуд. Иногда некоторые из них могут сливаться, и происходит образование бляшек. При острой форме больного может лихорадить, у него происходит быстрое образование новых папул, кожных отеков. Затем болезнь приобретает хронический характер с периодами обострения.
Больной должен числиться на диспансерном учете и регулярно (примерно раз в квартал) посещать специалиста, так как болезнь может длиться очень долго, принимать вялотекущую форму. Могут случаться рецидивы. Связь красного плоского лишая с нарушением работы иммунной системы подтверждается тем, что люди, заболевшие этой болезнью, чаще других людей болеют другими аутоиммунными заболеваниями, такими как язвенный колит, очаговая алопеция или витилиго.
В ходе клинических наблюдений было установлено, что у некоторых людей новые очаги красного плоского лишая появляются в местах механического повреждения кожи: например на месте царапин, ссадин, в местах где кожу натирает одежда или украшения. Красный плоский лишай может развиться в любом возрасте, однако некоторые формы этой болезни чаще появляются у людей определенного возраста. Например, плоский лишай во рту чаще всего встречается у людей 50-60 лет, а красный плоский лишай на коже — у людей в возрасте 40-45 лет. У детей красный плоский лишай развивается очень редко.
Появление и обострение красного плоского лишая может быть спровоцировано стрессом (переживания, отрицательные эмоции, переутомление), крайне редко противовоспалительными и болеутоляющими лекарствами (например, аспирин, диклофенак, ибупрофен и др.), сердечными препаратами, некоторыми сахар снижающими препаратами и некоторыми лекарствами от малярии. Если в тот момент, когда у вас появились очаги красного плоского лишая на коже, принимали такие лекарства (и если вы еще принимаете их), обязательно скажите об этом вашему врачу дерматологу и врачу который назначил вам эти лекарства.
В большинстве случаев, красный плоский лишай не представляет опасности для здоровья. Тем не менее, у некоторых людей он вызывает весьма серьезные и неприятные последствия. В частности, участки кожи, затронутые красным плоским лишаем могут временно потемнеть. У некоторых людей, на месте очагов плоского лишая образуются шрамы или “впадины”- (углубления в коже). Очаги красного плоского лишая на коже не превращаются в рак.
Как правило, первые очаги красного плоского лишая появляются на коже рук и ног в области суставов. Обычно, они выглядят как темно-красные или багровые уплотнения (узелки), которые очень сильно чешутся. Через несколько дней или недель они могут появиться и в других областях тела. Особенно сильно чешутся уплотнения, которые появляются на пальцах.
Красный плоский лишай на коже головы может вызвать необратимое выпадение волос.
Красный плоский лишай в области глаз может привести к потере зрения или к сужению слезного канала (это может привести к непрерывному и очень неприятному слезотечению).
Красный плоский лишай на ногтях может сильно деформировать ногти.
Красный плоский лишай, может поражать слизистую оболочку половых органов может привести к образованию шрамов, спаек, к сужению влагалища и к фимозу.
Обычно, для того чтобы установить диагноз, врачу дерматологу достаточно просто осмотреть пораженные участки кожи и кожу вокруг них.
Для того чтобы выявить очаги красного плоского лишая, которые могут быть в пищеводе или в полости носа, врач может назначить вам дополнительное обследование у оториноларинголога и проведение ФГДС. Если, кроме симптомов красного плоского лишая, у вас есть и другие симптомы (например, боли в животе, продолжительный понос, белые пятна на коже и пр.), причина которых вам не понятна, обязательно расскажите о них вашему врачу. В таком случае врач сможет посоветовать вам некоторые дополнительные обследования, которые помогут исключить аутоиммунные заболевания, которые могут ассоциироваться с красным плоским лишаем.
Лечение красного плоского лишая зависит от того насколько серьезно развивается болезнь и где именно появились очаги этой болезни, только врач определяет методы лечения.
В настоящее время еще не известна диета, которая могла бы вылечить или облегчить развитие красного плоского лишая. Душ или ванная не влияют на развитие красного плоского лишая. Вы можете мыться без всяких опасений. Для того чтобы уменьшить зуд, после ванной или душа, вы можете смазать очаги красного плоского лишая смягчающим кремом.
Читайте также:


