Новости про прививки от кори
Поделиться сообщением в
Внешние ссылки откроются в отдельном окне
Внешние ссылки откроются в отдельном окне
В прошлом веке вакцины спасли десятки миллионов жизней, однако сегодня эксперты во многих странах видят тенденцию к отказу от вакцинации.
Всемирная организация здравоохранения (ВОЗ) настолько обеспокоена этой ситуацией, что включила ее в список десяти главных угроз мировому здравоохранению в 2019 году.
Организация Wellcome Trust провела самое большое исследование отношения к вакцинации в мире, в котором приняли участие 140 тысяч человек в 142 странах.
Вы можете посмотреть, как в вашей стране относятся к вакцинации.
Чтобы увидеть этот контент, необходимо установить современный браузер с поддержкой JavaScript
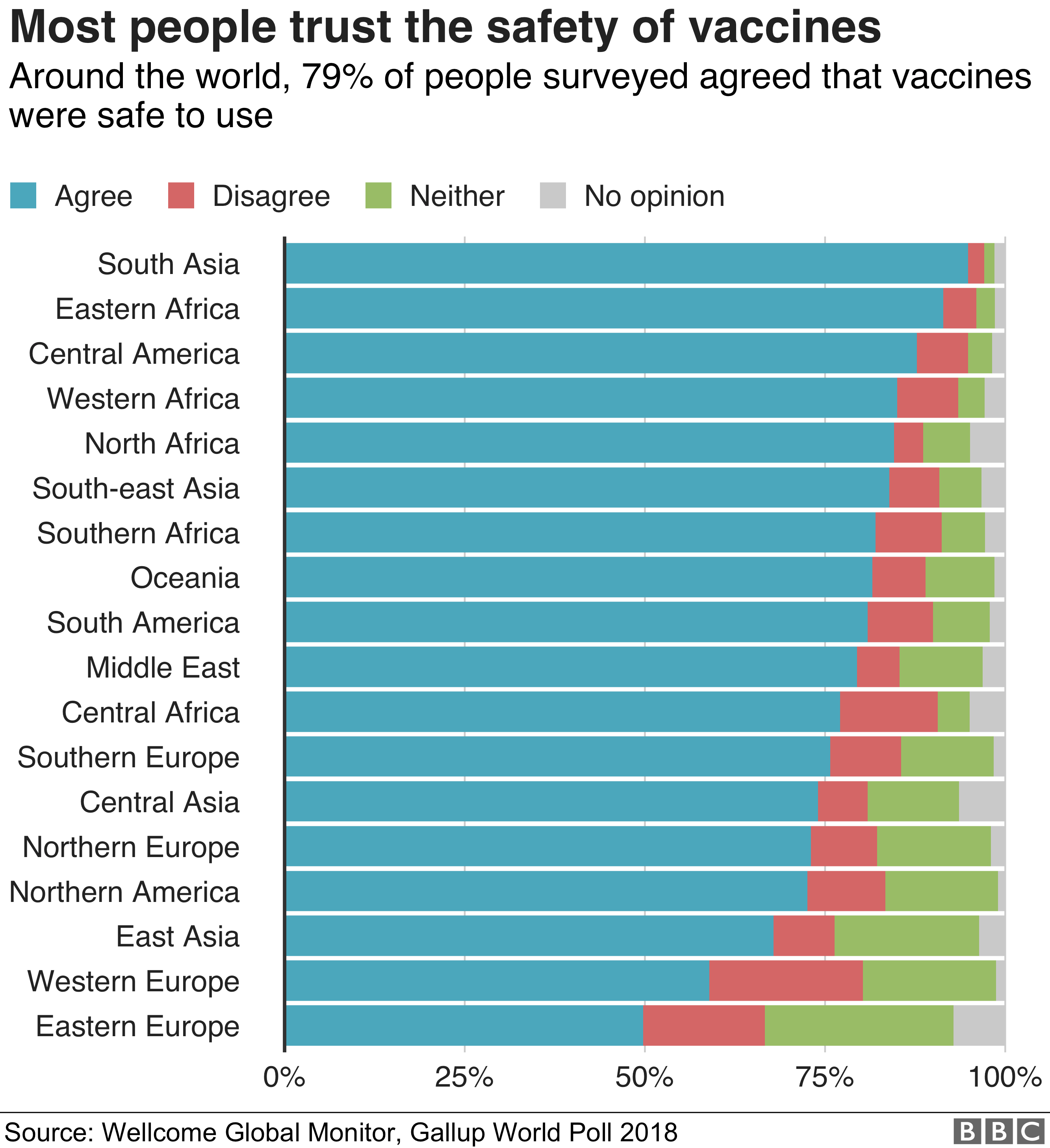
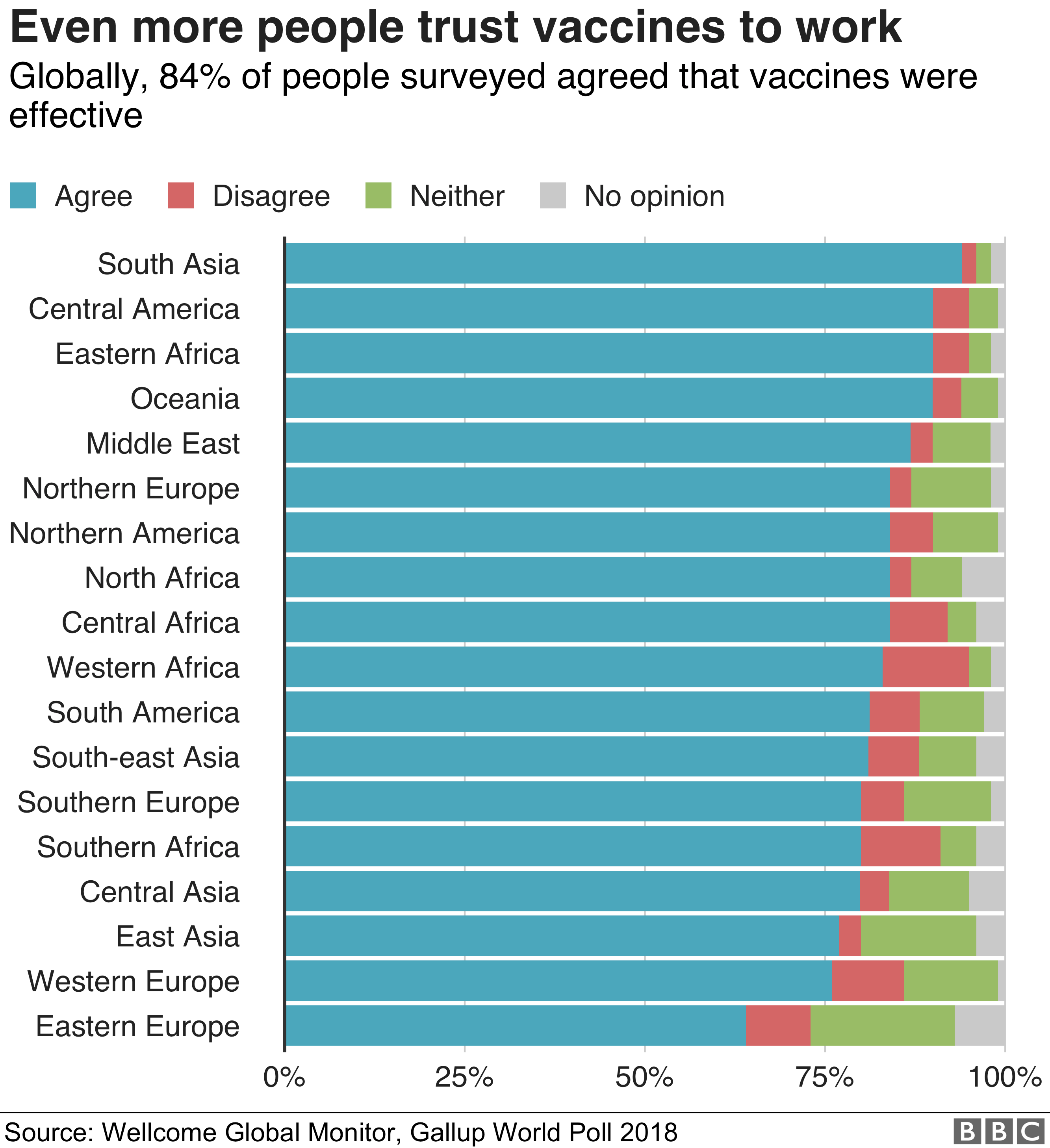
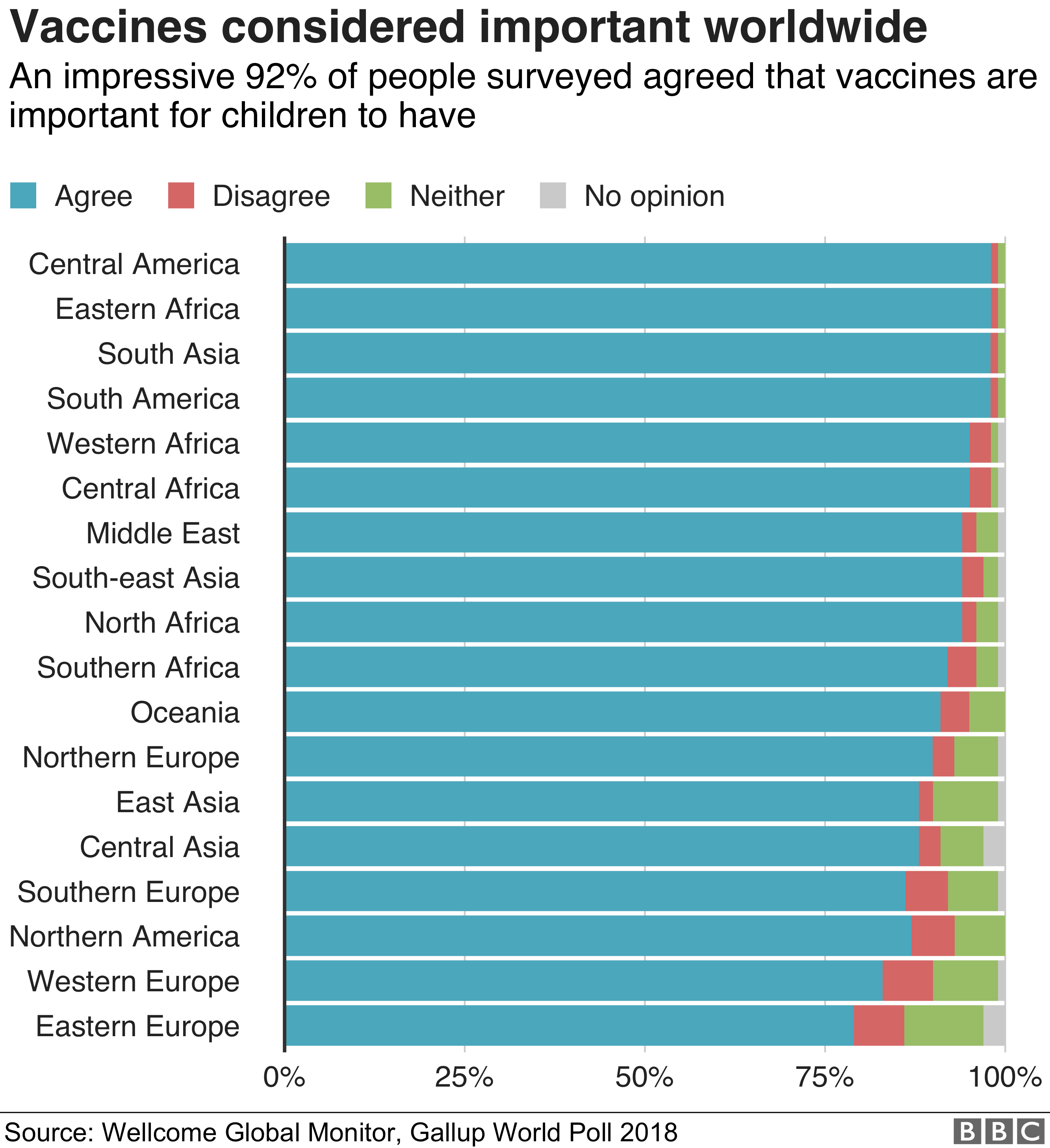
Доверяют ли прививкам в вашей стране?
Участникам опроса было предложено оценить, насколько они согласны со следующим заявлением
Данные округлялись и могут не складываться в 100%
Участникам исследования также было предложено ответить на вопросы на научные темы. После анализа ответов на пять ключевых вопросов был выявлен уровень доверия к науке – высокий, средний или низкий.
- Высокий
- Средний
- Низкий
- Мнение отсутствует
- Высокий
- Средний
- Низкий
- Мнение отсутствует
Источник: Wellcome Global Monitor, Gallup World Poll 2018
К сожалению, информация для этой страны отсутствует
Нет интернет-соединения. Пожалуйста, повторите попытку
Кто придумал вакцинацию?
До существования вакцин мир был гораздо опаснее, чем сегодня. Миллионы людей ежегодно умирали от болезней, которые можно было предотвратить.
Первую форму вакцинации придумали в Китае в X веке. Это была так называемая вариоляция - здоровому человеку специально вводили оспенные пузырьки, чтобы улучшить иммунитет.
Восемь веков спустя британский врач Эдвард Дженнер обратил внимание на то, что доярки часто заболевают коровьей оспой, однако крайне редко подхватывают смертельный вирус черной оспы.
Черная оспа была очень заразным инфекционным заболеванием, от которого умирало около трети заразившихся. Те, кому удавалось выжить, нередко оставались со шрамами на всю жизнь или слепли.
В 1796 году Дженнер провел эксперимент на восьмилетнем Джеймсе Филипсе.
Врач ввел пациенту штамм коровьей оспы, и вскоре у мальчика появились симптомы болезни.
Когда Филипс выздоровел, Дженнер привил ему вирус черной оспы, однако тот остался здоровым: коровья оспа укрепила его иммунитет.
В 1798 году были опубликованы результаты этого эксперимента и появилось слово "вакцина" (от латинского "vacca" - "корова").
Каковы главные успехи вакцинации?
Вакцины помогли значительно снизить вред от многих болезней за последнее столетие.
Около 2,6 млн человек ежегодно умирало от кори до тех пор, пока в 1960-е годы не появилась первая вакцина от этой болезни. По данным ВОЗ, с 2000 по 2017 год уровень смертности от кори в мире сократился на 80%.
Всего несколько десятилетий назад миллионы людей пали жертвами полиомиелита - заболевшим грозили паралич или смерть. Сегодня же эта болезнь практически исчезла.
Почему люди выступают против прививок?
Бунт против вакцинации начался практически сразу после появления современных вакцин.
Сначала скепсис людей объяснялся религиозными мотивами - многие думали, что вакцины нечисты, или возмущались, что их лишают права выбора.
В начале XIX века в Британии появились так называемые антивакцинные лиги, которые выступали за альтернативные меры лечения болезней - например, изоляцию пациентов.
В 1870-е годы группа противников вакцинации появилась и в США - это случилось после визита в страну британского активиста Уильяма Тебба.
Одной из ключевых фигур в новейшей истории антивакцинного движения стал лондонский врач Эндрю Уэйкфилд.
В 1998 году он опубликовал доклад, в котором ошибочно связал аутизм и болезни кишечника с вакциной MMR.
MMR - комбинированная вакцина против кори, эпидемического паротита (свинки) и краснухи, которую вводят детям.
Несмотря на то, что выводы Уэйкфилда были опровергнуты, а его имя удалено из медицинского регистра Британии, после его заявлений был зафиксирован массовый отказ от вакцинации детей.
Только в 2004 году число британских детей, привитых вакциной MMR, уменьшилось на 100 тысяч. Это привело к росту заболеваемости корью в стране.
Вопрос прививок также широко политизировался. Например, глава МВД Италии Маттео Сальвини заявлял, что относит себя к противникам вакцинации.
Президент США Дональд Трамп связывал вакцинацию с аутизмом, не приводя доказательств, однако недавно призвал родителей прививать своих детей.
Международное исследование отношения к прививкам показало, что в целом оно положительное, однако в Европе уровень доверия к вакцинам пока низкий - в первую очередь, во Франции.
Есть ли риски?
Вакцинирование значительной части населения помогает предотвратить распространение болезни, что, в свою очередь, защищает людей с плохим иммунитетом и тех, кто не может быть вакцинирован.
Это так называемый коллективный иммунитет. Если он нарушается, то возникают риски для многих людей.
Процент людей, которые должны быть привиты для поддержания коллективного иммунитета, различается в зависимости от болезни. Для кори он составляет 95%, а для менее заразного полиомиелита - более 80%.
В прошлом году члены ортодоксального еврейского сообщества в Бруклине распространяли листовки, ложно связывающие вакцины с аутизмом.
Это же сообщество оказалось в центре одной из крупнейших вспышек кори в США за последние десятилетия.
Главный врач Англии в прошлом году предупредил, что слишком много людей получают ложную информацию по поводу вакцин через соцсети. Американские ученые заявили, что интернет-боты из России якобы распространяли неверные сведения о вакцинах.
Пропорция детей в мире, принимающих рекомендованные вакцины, за последние несколько лет не изменилась и составляет 85%, свидетельствуют данные ВОЗ.
Эксперты организации говорят, что прививки по-прежнему предотвращают от двух до трех миллионов смертей каждый год.
Самая неблагоприятная ситуация с вакцинами наблюдается в странах, где происходят военные конфликты и где не развита система здравоохранения. Среди них - Афганистан, Ангола и Демократическая Республика Конго.
ВОЗ называет самоуспокоенность одной из ключевых проблем населения развивающихся стран - проще говоря, люди забыли про вред от болезней.
В настоящий момент местные власти проводят масштабную экстренную профилактику. 30 бригад врачей делают прививки населению.
16 человек, из них четверо несовершеннолетних, лечатся в туберкулезном детском санатории.
Инфекция сорвала не только занятия, но и новогодние елки.
Минздрав республики проводит срочную вакцинацию населения, чтобы не допустить распространения инфекции.
В Якутске зафиксирована вспышка кори. Число заболевших достигло 44 человек, среди которых 13 детей.
В России в течение последних двух лет увеличивается число завозов кори из других стран. Однако в целом эпидемиологическая ситуация по этому заболеванию в стране относительно стабильная.
На 24 декабря количество заболевших достигло 44 человек, из них 13 – дети. На стационарном лечении находятся 12 больных, рассказала глава города.
В результате эпидемии, по последним данным, 21 человек скончался.
Вспышки болезни зарегистрированы в ряде стран. Самая тяжелая эпидемия зафиксирована в Конго.
Вакцинация будет проводиться в 105 прививочных пунктах. До конца года в городе планируют привить почти 130 тысяч человек.
Заболеваемость корью в Санкт-Петербурге в этом году выросла в три раза. По данным Роспотребнадзора, зарегистрировано около 80 больных корью. В Москве медики зафиксированы единичные случаи заболевания.
Жертвами эпидемии стали, по меньшей мере, сорок морских млекопитающих.
На его борту находятся около 300 человек. Корабельный врач запросил 100 вакцин от этого вирусного заболевания.
Заболеваемость корью в США достигла самого высокого уровня с 2000 года. Сообщалось о 695 новых случаях заболевания в 22 штатах.
Благодарить надо своевременную вакцинацию, которую прошли почти половина населения страны.
В Роспотребнадзоре отметили, что количество очагов кори в России снизилось. Во многих случаях болезнь была занесена в страну вместе с визитами иностранных граждан.
В Москве стартовала кампания по дополнительной иммунизации против кори. Бесплатную прививку могут сделать все желающие, включая трудовых мигрантов.
Врачи призывают пройти вакцинацию всех, кто не прививался раньше, в том числе приезжих, которые трудятся сейчас в стране.
Массовую вакцинацию против кори и краснухи в республике проводили в 2006 году. Тогда прививку сделали около полутора миллиона взрослых жителей страны.
Иммунизация населения и трудовых мигрантов против кори пройдет в РФ с 1 апреля по 1 октября 2019 года.
А всего с ноября в республике зафиксировано уже свыше двух тысяч случаев инфицирования.
В понедельник, 11 марта, указ будет зарегистрирован и начнет работать.
За год в Беларуси зарегистрированы более более 250 случаев заболевания корью. В 73% случаев люди не были вакцинированы или вакцинированы не до конца.
Врачи отмечают, что круг потенциальных заболевших исчисляется сотнями человек.
Специалисты настоятельно рекомендуют привить своих детей, а также не забыть и о себе.
В России зафиксированы новые случаи заболевания корью.
Вирусная инфекция добралась до Москвы. Случай заболевания зарегистрирован в ВШЭ. Наиболее сложная ситуация на Урале.
Один из учебных корпусов вуза в Москве на три дня закрывали на карантин.
Половина пациентов Республиканской инфекционной больницы – дети в возрасте до года. В основном это те, кому не сделали прививку.
По словам врачей, половина пациентов – это дети в возрасте до одного года.
Диагноз корь в районе у шести сотен человек. Для жителей высокогорья оборудованы передвижные лаборатории, где можно сделать прививку. Это единственный способ уберечься, напоминают врачи.
Во Фрунзенском районе заболели уже восемь человек. Они останутся под наблюдением врачей до 23 февраля.
Врач общей практики Валентин Короткий пояснил причину высокого уровня заболеваемости корью за пределами России.
Госпитализировано в инфекционный стационар 23 человека. На стройках привито более 1370 человек, вакцинация продолжается.
Чтобы предотвратить массовое распространение заболевания, всем гражданам в возрасте от года до 19 лет будут делать прививки в обязательном порядке.
По словам главного государственного санитарного врача республики Жандарбека Бекшина, временная мера коснется Астаны, Алматы, Атырау и Акмолинской области.
325 человек заболели корью в январе, сообщил министр здравоохранения Давид Сергеенко.
Большинство случаев зафиксировано в Астане. Основной причиной распространения опасной инфекции стало отсутствие прививок.
Всего, по уточненным данным Минздрава страны, с ноября прошлого года опасным вирусом заразились около тысячи.
Среди заболевших много грудных младенцев. А причина, считают специалисты, в том, что родители отказывались делать детям прививки.
Более 100 детей и около 50 взрослых попали в больницы Астаны с подозрением на корь. Кроме высокой температуры и ухудшения общего состояния недуг опасен осложнениями.
Причиной распространения острого инфекционного вирусного заболевания стали аномальные холода.
С февраля в республике зарегистрированы 240 случаев заболевания, эпидемию медики объявлять не спешат, поскольку большая часть населения привита.
Во многих странах мира зафиксирована вспышка заболевания.
Из-за вспышки этого опасного заболевания в стране объявили оранжевый код опасности.
В настоящее время в больницах находятся 23 ребенка и четверо взрослых. Проводится работа по вакцинации. Ранее о вспышке кори объявили в городе Обь Новосибирской области.
В СИЗО вспыхнула эпидемия кори.
В Европе сейчас идет вспышка кори – более 5000 случаев, несколько десятков летальных исходов. На Украине более 20 тысяч случаев.
Очаги болезни, которую благодаря вакцинации, казалось бы, практически победили еще в 1960-е годы, теперь вспыхнули в Германии, Аргентине, Бразилии, Мексике, Канаде и США.

Прививка корь краснуха паротит — за и против
Согласно НКПП (национальный календарь профилактических прививок), КПК (прививка корь паротит краснуха), делается в двенадцать месяцев и в шесть лет (ревакцинация).
На данный момент, движение противников прививок приобрело широкую популярность и родители все чаще категорически отказываются вакцинировать ребенка.
Безусловно, риск развития осложнений существует всегда, при использовании любого лекарственного средства, вакцины и т.д. Абсолютно и стопроцентно безопасных лекарств не существует. Однако при четком соблюдении методики подготовки к вакцинированию и правил введения вакцины, а также использовании качественной вакцины (непросроченной и правильно сохраняющейся) и соблюдению рекомендаций врача в поствакцинальном периоде, риск развития осложнений от прививки минимален.
В данном случае, нужно понимать главную особенность детских капельных инфекций — у детей они, как правило, протекают в легких или среднетяжелых формах. Однако у взрослых, эти инфекции могут протекать крайне тяжело и приводить к серьезным осложнениям.
Оформляя отказ от вакцинации в младшем возрасте, опасаясь осложнений от введения вакцины или считая ее необоснованной нагрузкой на иммунитет, родитель должен осознавать весь спектр риска для ребенка в дальнейшем.
Паротит, перенесенный в подростковом возрасте, обычно осложняется серозным менингитом, может также приводить к формированию сахарного диабета или бесплодия.
Краснуха во время беременности приводит к формированию тяжелейших пороков развития плода, а в первом триместре, может стать причиной выкидыша или мертворождения плода.
У не вакцинированных детей, риск летального исхода при заражении корью составляет около 10%. У не вакцинированных взрослых, заболевание протекает крайне тяжело и сопровождается высоким риском летального исхода.
Следует отметить, что ребенок, рожденный от вакцинированной или переболевшей корью матери, до 12 (реже до 9 месяцев) обладает материнским иммунитетом. Дети, рожденные от не вакцинированных и не болевших корью матерей, полностью беззащитны перед вирусом. Риск летального исхода или развития осложнений (тяжелые отиты, пневмонии, тромбоцитопения и кровотечения, энцефалиты, судороги и т.д.) значительно выше.
Краснуха, которая у маленьких детей обычно протекает легко (осложнения по типу краснушного энцефалита возникают примерно у 1 ребенка из 1000), для беременной, не привитой и не переболевшей краснухой, представляет серьезнейшую опасность.
Краснушный вирус обладает высокой тропностью к тканям плода и способен приводить к развитию синдрома врожденной краснухи (СВК). Малыш с СВК рождается с врожденными пороками сердца, слепотой и глухотой. Также, вирус краснухи может поражать ткани головного мозга плода (в дальнейшем возможна тяжелая умственная отсталость), его печень, селезенку и т.д. Краснуха в первом триместре беременности может стать причиной выкидыша или замирания беременности.
Главная опасность краснухи для женщин, вынашивающих ребенка, заключается в том, что женщина может перенести заболевание в стертой форме. При таком течении заболевания могут отмечаться только единичные высыпания на протяжении нескольких дней. Самочувствие беременной при этом не нарушено, и женщина может списать мелкую сыпь на аллергическую. Однако, даже стертые формы краснухи обладают тяжелым тератогенным и мутагенным воздействием на плод.
В связи с этим, при малейшем подозрении на краснуху, беременная должна быть обследована на наличие противокраснушных антител. При инфицировании краснухой, на ранних сроках может быть рекомендовано прерывание беременности. Окончательное решение при этом принимает только мать. Она должна быть уведомлена обо всех рисках для будущего ребенка и высокой вероятности наличия у него тяжелых врожденных пороков.
В связи с этим, всем не болевшим и не вакцинированным женщинам при планировании беременности рекомендовано вакцинироваться против краснухи. В течении 3-х месяцев после прививки не рекомендовано беременеть. Однако, наступление беременности до истечения трех месяцев после прививки, не является показанием к прекращению беременности, так как при вакцинации используются значительно ослабленные вирусы.
Особенности подготовки к вакцинации
Прививка корь краснуха паротит входит в список обязательных. Однако вопрос о проведении вакцинации рассматривается строго индивидуально для каждого ребенка. Это связано с тем, что прививка КПК, как и любая другая, имеет ряд общих и специфических противопоказаний или временных ограничений к проведению. Поэтому перед вакцинированием ребенок обязательно должен обследоваться у педиатра и сдать общие анализы (общий анализ крови и мочи).
Без предварительного обследования, сдачи анализов и получения разрешения педиатра на вакцинирование, прививку ставить нельзя.
Соблюдение этих мер безопасности позволит минимизировать риск развития осложнений после вакцинирования.
Какая вакцина от кори, краснухи, паротита лучше?
Поскольку КПК, согласно национальному календарю государственных прививок, входит в список обязательных, вакцины закупаются государством. Прививка ставится бесплатно.
Чаще всего используют отечественную вакцину против кори и паротита, и индийскую против краснухи.
При необходимости, используется вакцина Приорикс, содержащая все три вируса.
Все вакцины проходят предварительные исследования на эффективность и безопасность.
- Л-16 (противокоревая).
Противокраснушной российской вакцины не существует.
К тривакцинам относят:
Противопоказания к прививке против кори, краснухи и паротита
Вакцинация проводится только после осмотра ребенка врачом и сдачи анализов. Введение вакцины проводится в поликлинике, квалифицированным персоналом. На дому, самостоятельно и т.д. прививка не ставится.
В связи с тем, что используется живая (ослабленная) вакцина, прививка паротит, корь, краснуха не ставится при:
- наличии у больного реакций аллергического генеза на куриные (перепелиные) яйца и антибиотики аминогликозидов;
- индивидуальной гиперчувствительности к компонентам вакцины;
- аллергии на вакцину при первом введении (противопоказание для ревакцинации);
- подтвержденной беременности или при подозрении на нее;
- наличии острых заболеваний или обострения хронических патологий;
- выраженном клеточном иммунодефиците и наличии клинических проявлений ВМЧ инфекции;
- наличии злокачественных новообразований, приводящих к нарушению реакций клеточного иммунитета (лейкозы, лимфомы и т.д.).
С осторожностью вакцина применяется при наличии у пациента в анамнезе тяжелых аллергических реакций (любого генеза) и судорожных припадков.
Также учитывается особенность лекарственных взаимодействий. Прививка паротит, корь, краснуха не ставится пациентам, получавшим иммуноглобулиновые препараты или компоненты плазмы крови. В таком случае, перерыв между введением этих препаратов и вакцины должен составлять три месяца.
Учитывая, что прививка паротит, корь, краснуха делается живыми, ослабленными вакцинами, ее категорически запрещено совмещать с введением других живых вакцин.
Если ребенок успел переболеть корью, краснухой или паротитом – это не является противопоказанием к проведению ревакцинации в 6 лет.
Наибольшую трудность составляет вакцинация детей, рожденных от ВИЧ-инфицированных матерей. Для данной категории больных, профилактические прививки имеют крайне важное значение, поскольку вследствие тяжелого иммунодефицита они сложнее переносят любые инфекции, а, следовательно, у них значительно выше риск летального исхода и развития осложнений от болезни. Своевременно проведенная вакцинопрофилактика позволяет улучшить прогноз и снизить риск для таких больных.
Ранее, вакцинацию КПК детям с ВИЧ не проводили. Однако, последние исследования подтвердили, что ВИЧ-инфицированные дети способны к вырабатыванию клеточного и гуморального иммунного ответа (несмотря на снижение содержания антител).
Вакцинирование проводят только после того, как выставлен окончательный диагноз и проведено обследование на СD4+ клетки. Прививку паротит, корь, краснуха выполняют детям без клинических и выраженных клеточных проявлений иммунодефицита.
Пациентам с наличием противопоказаний, после контакта с больными корью или эпид.паротитом показана профилактика иммуноглобулинами.
Необходимо понимать, что появление насморка, небольшой слабости, повышения температуры (37-38 градусов), незначительного покраснения горла и необильной сыпи является нормальной реакцией ребенка на вакцину. Также, возможно небольшое припухание околоушных желез и покраснение в месте введения вакцины.
Фото сыпи после прививки КПК (корь, паротит, краснуха):

сыпь после КПК
Такая реакция не является поводом для паники. При появлении сыпи детям рекомендовано назначение антигистаминных препаратов. Следует отметить, что для снижения риска развития сыпи после проведения вакцинации, прием антигистаминных препаратов необходимо начать за два дня до вакцинации и продолжить не менее трех дней после ее проведения.
Дополнительно может быть рекомендован курс сорбентов (энтеросгель). Однако следует помнить, что временной промежуток между приемом сорбентов и других лекарств должен составлять не менее двух часов. Также рекомендован обильный питьевой режим.
Для снижения риска развития нежелательных эффектов, рекомендовано также, в первый день после вакцинации отказаться от прогулок и приглашения гостей. В дальнейшем, при отсутствии противопоказаний, прогулки разрешены.
При повышении температуры выше 37.5-38 градусов применяют жаропонижающие средства (парацетамол, ибупрофен). Аспирин противопоказан.
Противовирусные препараты, антибиотики, иммуноглобулины и т.д. при повышении температуры и появлении насморка после вакцинации не назначают.
Чаще всего, прививка КПК переносится легко или с небольшим повышением температуры, насморком и необильной сыпью. Тяжелые реакции аллергического генеза и другие осложнения от введения вакцины возникают крайне редко, как правило, при несоблюдении правил подготовки к вакцинации и введении препарата пациентам с наличием противопоказаний.
Истинными побочными эффектами от прививки, при которых необходимо немедленно обратиться к врачу, являются:
- высокая, резистентная к приему жаропонижающих средств, лихорадка;
- обильная сливная сыпь;
- судороги;
- мультиформная эритема;
- отит;
- бронхит и пневмония и т.д.
Рекомендовано ограничить прогулки только в первый день после введения препарата.
Противопоказанием к прогулкам является наличие у малыша температурной реакции на вакцину. После стабилизации температуры, либо при хорошей переносимости вакцинации прогулки разрешены.
Вакцина вводится подкожно (под лопатку или в плечо). Некоторые вакцины (Приорикс) допускается вводить внутримышечно.
Введение внутривенно категорически запрещено для любой вакцины.
Согласно статистике, около 15% детей после проведения первой вакцинации могут перенести корь, краснуху или эпидемический паротит. Однако, у привитых детей эти заболевания часто протекают в стертой форме и не приводят к развитию тяжелых осложнений.
 |
| stevemc / Depositphotos.com |
Главный санитарный врач РФ издал постановление от 7 ноября 2019 г. № 19 “Об иммунизации против кори трудовых мигрантов, временно пребывающих и проживающих на территории Российской Федерации” (вступит в силу 20 декабря). Иммунизация будет проводиться весь 2020 год.
При этом органы власти (губернатор, санитарные врачи и региональные органы здравоохранения) будут пропагандировать вакцинацию, выявлять мигрантов, подлежащих прививкам, и обеспечивать необходимый объем вакцин.
А вот на работодателей – организации и ИП – возложена задача обеспечить в срок до 31 декабря 2020 года. проведение иммунизации против кори привлеченных трудовых мигрантов, не привитых против кори, не имеющих сведений о прививках против кори и не болевших корью ранее.
Правда, региональные органы здравоохранения обязаны оказать содействие работодателям в организации иммунизации. Однако даже такое содействие не снимет ряд вопросов к самой предписанной мере:
- Федеральный закон от 25 июля 2002 г. № 115-ФЗ "О правовом положении иностранных граждан в Российской Федерации" требует от трудовых мигрантов прохождения минимальных медицинских процедур: они обязаны пройти в РФ медосмотр и подтвердить, что не употребляют наркотики и не больны ВИЧ, проказой, туберкулезом, сифилисом. Никаких дополнительных требований Закон № 115-ФЗ к здоровью мигрантов не предъявляет;
- даже трудовой мигрант вправе отказаться от медицинского вмешательства, в том числе от прививки. Ни у работодателя, ни у органов власти в сфере здравоохранения нет полномочий принудить работников к прохождению вакцинации. Даже отстранить непривитого от работы работодатель не вправе, так как ни ст. 76 Трудового кодекса, ни Закон об иммунопрофилактике инфекционных болезней пишем как Федеральный закон от 17 сентября 1998 г. № 157-ФЗ "Об иммунопрофилактике инфекционных болезней" такой возможности не предусматривают. Поскольку вакцинация не является трудовой обязанностью работников, за отказ от нее нельзя применить к работникам и какие-либо меры дисциплинарного воздействия. "Обязательные" прививки предусмотрены только для граждан, занятых на работах, выполнение которых связано с высоким риском заболевания инфекционными болезнями, но Перечень таких работ определяет Правительство РФ или Минздрав России, а не главный санитарный врач РФ;
- непонятно, как вообще работодатель сможет проверить прививочный статус своего работника: сведения о том, болел ли гражданин корью или нет, привит ли он, являются врачебной тайной и не могут выдаваться работодателю без согласия самого пациента. Из режима врачебной тайны есть изъятия, например, ее можно раскрыть при угрозе распространения инфекционных заболеваний, массовых отравлений и поражений. Однако рассматриваемое постановление № 19 от 07 ноября 2019 г. не сообщает о наличии угрозы распространения кори, оно издано в целях создания устойчивого коллективного иммунитета к кори;
- кроме того, есть вопросы и к оформлению рассматриваемого акта. Федеральный закон от 30 марта 1999 г. № 52-ФЗ "О санитарно-эпидемиологическом благополучии населения" (далее – Закон № 52-ФЗ) содержит четкий перечень полномочий санитарных врачей в случае угрозы возникновения и распространения инфекционных заболеваний – они вправе выдавать предписания (а не постановления): об устранении выявленных "санитарных" нарушений, о снятии продукции с продаж, о дополнительных профилактических мероприятиях, о проведении лабораторного обследования граждан, контактировавших с больными, о дезинфекции, дезинсекции и дератизации в очагах заболеваний. Также Закон № 52-ФЗ прямо наделяет санитарного врача правом выносить не предписания, а именно постановления о проведении медосмотра, временном отстранении от работы и даже о проведении профилактических прививок по эпидемическим показаниям. Однако это полномочие предусмотрено лишь при угрозе возникновения и распространения не любого инфекционного заболевания, а только того, которое представляет опасность для окружающих, то есть с высоким уровнем смертности и инвалидности.
Относится ли корь к числу таковых? Если судить по документам самого Роспотребнадзора, то – очевидно – нет. Например, в Санитарных правилах СП 3.1.2952-11 "Профилактика кори, краснухи и эпидемического паротита" ничего не сказано ни об опасности кори, ни о летальности, ни о тяжести течения, ни об инвалидизации. Сравним, например, с СП по профилактике холеры: холера прямо названа "особо опасной инфекционной болезнью", которая может оказать серьезное влияние на здоровье населения и вызвать ЧС.
А если посмотреть изданную Роспотребнадзором классификацию патогенных для человека микроорганизмов, то возбудитель кори находится в ней в четвертой, "наименее опасной" группе, по соседству с возбудителями стоматита, ринита, ОРВИ, энтеритов. К слову, бактерии – возбудители холеры помещены Роспотребнадзором во вторую группу опасных микроорганизмов, вместе с сибирской язвой и туляремией, туберкулез и менингит – в третью.
Отметим, что арбитражные суды тоже разделяют скепсис по вопросу возложения обязанности – на всех поголовно работодателей – проверять прививочный статус своих работников. Например, в постановлении Девятого ААС от 24 июля 2019 г. № 09АП-31581/19 суд отметил, что обязанность работодателя проводить в обязательном порядке профилактические прививки против дифтерии и кори законодательством не предусмотрена, как и обязанность представлять сведения о прививках на основании представленных сотрудниками документов, включая документы, подтверждающие отсутствие необходимости в проведении прививок (в деле оспаривалось предписание Роспотребнадзора выявить и передать сведения о вакцинации всех 300 работников парка культуры): предписание является неисполнимым, так как обязанность работников представлять такие сведения своему работодателю законодательством не предусмотрена, а получение иным способом испрашиваемой информации в данном случае невозможно.
Читайте также:


