Можно ли получить медкнижку с герпесом
Санитарные книжки
Личная медицинская книжка представляет собой официальный документ. Она используется для отметок:
- о результатах обязательных предварительных и периодических медосмотров;
- о перенесённых инфекционных заболеваниях;
- о гигиеническом обучении и аттестации работника.
Российским законодательством регламентируются порядок получения и правила оформления личных медицинских книжек. За соблюдением данного регламента следят контролирующие органы, что подчёркивает всю важность наличия действительной и правильно оформленной ЛМК.
О том, что гласит закон о медкнижках в 2019 году мы расскажем далее.
Кому нужны медицинские книжки по закону в 2019?
Оформление санитарной книжки предстоит тем, кто устраивается или уже осуществляет трудовую деятельность в сферах, связанных с:
- торговлей;
- общепитом;
- бытовым обслуживанием;
- водными коммуникациями;
- опасным (вредным) производством;
- транспортом;
- электроэнергетикой;
- строительством;
- образованием;
- здравоохранением.
Более полный перечень сфер работ и профессий, требующих вести особый контроль за состоянием здоровья, содержится в:
- ТК РФ;
- ФЗ № 29 от 02.01.2000г.;
- приказе Минздравсоцразвития России от 12.04.2011г. № 302н;
- Письме Минздрава РФ от 07.08.2000г. №1100/2196-0-117 и др.
Штрафы и другие виды ответственности за отсутствие медицинской книжки в 2019 году
Если по закону для выполнения той или иной работы должна быть предоставлена санитарная книжка, то её придётся сделать. Иначе допуск к данному виду деятельности запрещён. Безусловно, возникают ситуации, когда правила получения и оформления ЛМК по разным причинам нарушаются. Чем это грозит?
В зависимости от возможных последствий отсутствие санитарной книжки предполагает дисциплинарную, административную и даже уголовную ответственность для работодателя и работника. Если Роспотребнадзор, прокуратура или органы МВД выявят отсутствие документа или оформление медкнижки вызовет у них вопросы (истёкший срок действия, подделка результатов и пр.), то могут быть:
- наложены штрафные санкции разной величины;
- приостановлена деятельность организации сроком до 90 суток;
- назначены обязательные, исправительные и принудительные работы на разный по длительности период до 5 лет включительно.
Кроме того, предусмотрены определённые виды лишения прав и свободы.
Медицинская книжка: образец 2019 года
Как должна выглядеть медкнижка? В 2019 году новая медкнижка имеет оформление в темно-синих тонах. Надписи на обложке выполнены при помощи тиснения золотом. Листы многостраничного бланка оснащены защитой в виде водяных знаков, и содержат повторяющийся индивидуальный семизначный номер ЛМК. Вторая страница санкнижки содержит информацию о владельце, заверяется фото, подписями, гербовой печатью, голограммой и подлежит ламинации. На остальных пронумерованных страницах бланка содержатся сведения о:
- работодателе;
- перенесённых инфекционных заболеваниях;
- прививках;
- заключениях врачей;
- результатах анализов и флюорографии;
- прохождении санминимума;
- имевших место нарушениях санитарных правил и норм.
Какие документы нужны для оформления медкнижки?
Что нужно, а именно какие документы требуется предоставить, чтобы получить медицинскую (санитарную) книжку? Для оформления медкнижки (санкнижки) работнику следует заблаговременно подготовить, а затем предоставить по месту прохождения медицинского осмотра:
- паспорт (оригинал);
- для иногородних граждан - справка о регистрации на территории РФ.
- направление работодателя с указанием места работы;
- 1 фотографию.
Кроме того, размер фотографии установлен как 30х40мм, где размер головы 21-26 мм, а расстояние от макушки до верхнего края – 2-4 мм. Цвет фона – светлый. Монохромный или цветной снимок должен быть распечатан на бумаге с матовой фактурой.
Как получить медицинскую книжку для работы?
Чтобы получить ЛМК, необходимо подтвердить отсутствие противопоказаний, препятствующих выполнению трудовых обязанностей. Для этого необходимо пройти полный цикл предварительной профессиональной медицинской комиссии, сдать анализы и посетить кабинет функциональной диагностики. По окончании обследования, комиссия выносит заключение о профессиональной годности обследуемого, и работник получает нужный документ, оформленный по всем стандартам нормативно-правовой базы РФ.
Оформление медкнижки: какие врачи осматривают?
Состав медкомиссии для работников разных сфер трудовой деятельности не одинаков, и более того зависит от пола и возраста обследуемого человека. Но существует обязательный список врачей, участвующих в медосмотрах для всех контингентов работников. В него входят:
- терапевт;
- отоларинголог;
- дерматовенеролог;
- стоматолог;
- психиатр;
- нарколог.
Для женщин обязательными к посещению являются также гинеколог и маммолог (но только для тех, кто старше 40 лет).
Какие анализы сдают при оформлении медкнижки?
В процессе прохождения предварительных и периодических медосмотров всем категориям обследуемых проводятся в обязательном порядке:
- клинический анализ крови (СОЭ, гемоглобин, цветной показатель, тромбоциты, эритроциты, лейкоциты, лейкоцитарная формула);
- клинический анализ мочи белок, сахар, микроскопия осадка, удельный вес);
- биохимический скрининг: содержание в сыворотке крови глюкозы, холестерина.
Приказ Минздравсоцразвития России от 12.04.2011г. № 302н содержит полный список лабораторных исследований для каждой сферы деятельности. Ряд работников должен:
- проходить исследование крови на сифилис, гепатиты С и В, ВИЧ, гельминтозы;т
- сдавать мазки на гонорею, патогенный стафилококк;
- сдавать кал на посев возбудителей кишечных инфекций.
Отдельно стоит упомянуть функциональные исследования, которые также следует пройти для получения ЛМК:
- рентгенография в 2-х проекциях (прямая и правая боковая) легких или цифровая флюорография;
- электрокардиография;
- УЗИ молочных желез (для женщин старше 40 лет).
Сколько стоит оформление медкнижки в СПб?
Одним из актуальнейших вопросов является стоимость оформления медкнижки. Многих интересует, как и где можно получить новую медкнижку (санкнижку) для трудоустройства в СПб бесплатно или если нельзя, то сколько стоит личная медицинская (санитарная) книжка в 2019 году?
Ни для трудоустройства в Санкт-Петербурге, ни для работы в любом другом субъекте РФ, получить бланк ЛМК бесплатно нельзя. Необходимо обратиться в уполномоченные Роспотребнадзором медицинские учреждения или территориальное отделение СЭС (адреса можно найти в интернет), где и можно официально получить медкнижку за определённую плату. Стоимость бланка невысока и, как правило, не превышает 350р. А сколько стоит оформление медкнижки?
Данный вид обследования не включён в рамки государственных и территориальных программ бесплатного оказания гражданам медпомощи и программы ОМС. Поэтому стоимость оформления личной медицинской книжки будет зависеть не только от объёма требуемого обследования, но и от ценовой политики учреждения здравоохранения, где работник будет проходить медкомиссию.
По ТК РФ и ФЗ от 30.03.1999г. №52 работодатель обязан обеспечить условия для своевременного прохождения своими работниками медосмотров и произвести их оплату. Поэтому осуществив оформление медкнижки для работы имеет смысл сохранить клиентский договор с медицинским учреждением и чек, подтверждающий траты, чтобы написать заявление на имя руководителя с просьбой о компенсации расходов. Таким образом цена медосмотра будет работнику возмещена.
Где получить медкнижку?
Мы выяснили, как получить санитарную книжку, но где? Можно ли получить медкнижку в поликлинике? И куда лучше обратиться, чтобы сделать это быстро?
Пройти обязательные медицинские обследования в объёме, предусмотренном перечнем исследований для оформления санитарной книжки, работник имеет право в любой медицинской организации вне зависимости от формы собственности, но с государственным разрешением на оказание данного вида услуг. Поэтому оформление медкнижки возможно и в муниципальной районной поликлинике и в частной клинике.
Несмотря на то, что поликлиники оказывают услуги по прохождению медосмотра на платной основе, там вряд ли возможно срочное оформление медкнижки. В процессе прохождения обследования придётся учитывать график приёмных часов врачей, время работы процедурных кабинетов и лабораторий, ожидание в очередях и прочие нюансы. В связи с этим сделать ЛМК за 1 день не получится, скорее для этого понадобится около 5-7 дней.
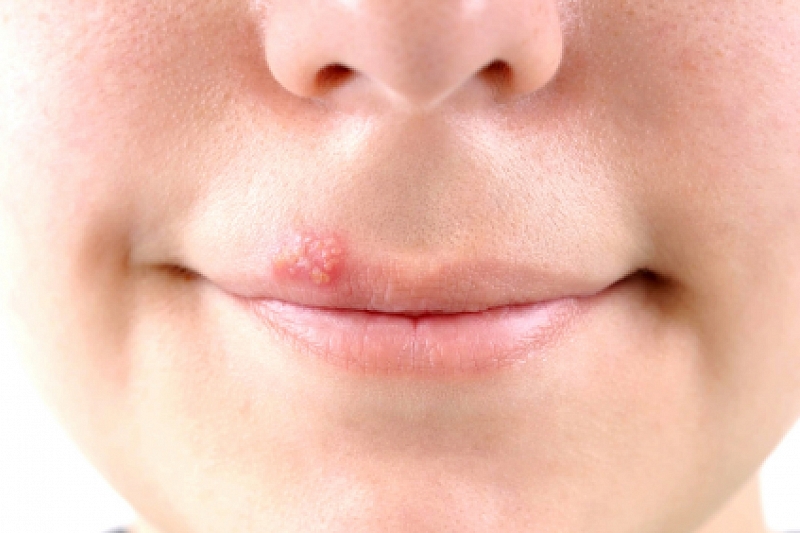
По данным Всемирной организации здравоохранения (ВОЗ), герпесвирусная инфекция занимает второе место среди вирусных заболеваний человека (на первом месте – грипп).
Заболеванию подвержены как дети, так и взрослые, независимо от пола. Инфицированность населения герпетической инфекцией очень высокая. Вирусоносительство распространено повсеместно. Проведенные за последние 10 лет эпидемиологические исследования показали, что к 15-летнему возрасту инфицировано 80 процентов детей, а к 30 годам 90 процентов населения имеют антитела к вирусам герпеса того или иного типа.
Наиболее распространены герпесвирусы первого типа (вызывает герпес на губах) и второго (является причиной генитального герпеса). Источником инфекции являются вирусоносители и больные с различными формами болезни.
Как утверждают специалисты Центра медицинской профилактики министерства здравоохранения Краснодарского края, с вирусом герпеса можно и нужно бороться, но проблема в том, что практически 80 процентов вирусоносителей даже не подозревают об этом. Мало того, даже те, кто уже знает о наличии герпеса, относятся к нему несерьезно.
А ведь герпес может нанести необратимый вред здоровью, иногда даже разрушить судьбу. Ведь беременная женщина через плаценту может передать вирус своему еще не рожденному ребенку на стадии развития важных органов и систем, а это чревато врожденными аномалиями развития плода.
– Важным принципом профилактики этого заболевания является прекращение близких контактов с больным человеком в период обострения, – рассказала главный врач краевого Центра медпрофилактики Ирина Трубицына. – Профилактика герпеса первого типа сводится к соблюдению общих правил предупреждения респираторных заболеваний, а второго – к профилактике инфекций, передающихся половым путем.
С точностью да наоборот. Герпес передается воздушно-капельным (при кашле, чихании, разговоре), контактным (при поцелуях, пользовании общей посудой, помадой) и половым путями. Возможно также заражение ребенка от матери при прохождении через родовые пути. Обычно это случается, если мать заразилась генитальным герпесом на третьем триместре беременности. При этом в ее организме не успевают произвестись антитела, которые она передает ребенку. А если есть повреждение плаценты, ребенок может заразиться в утробном периоде развития – такой герпес называется врожденным.
В действительности герпес – это самостоятельное заболевание, которое предопределяет вирус простого герпеса. Обычно он активизируется при переохлаждении, стрессе, переутомлении, обострении хронических заболеваний или снижении общего иммунитета.
- Миф 3. Если появилась сыпь на губах, простуда пошла на убыль.
Эта распространенная точка зрения, однако, не имеет ничего общего с действительностью. В реальности появление сыпи означает, что перенесенная респираторная инфекция ослабила иммунитет, и это дало вирусу герпеса возможность активно действовать.
- Миф 4. Если сыпь прошла – герпес вылечен
- Миф 5. Заразиться герпесом можно только при наличии сыпи
Действительно, в активной фазе болезни выделяется большее количество вирусных частиц и вероятность заражения более высокая. Но передача инфекции может произойти в любой момент через невидимые микротравмы кожи и слизистых оболочек.
- Миф 6. Лучшее лечение – прижигание спиртом, йодом или зеленкой
Прижигание не влияет на вирус герпеса и его активность, а вот обжечь поврежденную кожу и слизистую оболочку таким способом очень легко. Лучше аккуратно смазать сыпи антисептиком, который не содержит спирта, чтобы не присоединилась гнойная инфекция. Проявления герпеса лечат специальными противовирусными препаратами, например, ацикловиром, который препятствует размножению вируса. При частых обострениях используют лекарства, которые стимулируют иммунитет, и общеукрепляющие средства.
- Миф 7. Герпес – безопасное заболевание и поражает только кожу
Вообще-то, герпес занимает второе место по смертности от вирусных инфекций, уступая только ОРВИ. Вирус простого герпеса встраивается в геном нервных клеток, поэтому сыпь возникает в местах нервных окончаний и сопровождается сильной болью. Теоретически герпес может оказаться везде, где есть нервная ткань, а значит – практически в любом органе.
При снижении общего и местного иммунитета герпетическое воспаление может развиться в слизистой оболочке рта и гортани, роговице и конъюнктиве глаза, лимфатических узлах, внутренних половых органах, кишечнике, печени, почках, легких и центральной нервной системе. При поражении головного мозга большинство больных умирают или остаются инвалидами. Кроме того, при врожденном герпесе вероятны множественные изъяны развития и даже смерть младенца, а генитальный герпес значительно повышает риск относительно развития рака шейки матки у женщин и рака предстательной железы у мужчин.
Строго соблюдайте правила личной гигиены. Лабиальный герпес – инфекционное заболевание! Тщательно мойте руки с мылом до и после контакта с герпесом, после нанесения антивирусного крема.
Не касайтесь руками глаз! Это особенно касается женщин, поскольку они делают макияж.
Не используйте слюну для увлажнения контактных линз.
Не касайтесь участков, пораженных герпесом! Невзирая на сильные зуд и боль, ни в коем случае не касайтесь герпетической сыпи, не целуйтесь, особенно с детьми, не пользуйтесь чужой помадой и никому не одалживайте собственную, не делите одну сигарету с приятелем.
Не пытайтесь избавиться от волдырей или снять струпья во избежание попадания инфекции на другие участки тела.
Пользуйтесь отдельным полотенцем и посудой, не пейте из чужих стаканов.
Проставление отметок о вакцинации в медкнижку занимается врач, имеющий сертификат профпатолога. Обычный терапевт не имеет права проставлять данные о прививках в медкнижку.
Хороший ответ 2
26 марта 2019 года в России вступил в действие Приказ Министерства здравоохранения №344-Н от 15.07.15 г. Согласно ему, сроки действия медицинских справок составляют 1 год (в начале 2019 года срок был 2 года. Справки, выданные до 26 марта остаются действительными до окончания своего срока действия, т.е. 2 года). Но есть так называемая "группа риска", для которой срок действия справки может быть снижен. В группу риска входят:
- водители с малым опытом вождения, которым не исполнился 21 год,
- лица возрастом старше 50 лет (для мужчин) или 45 лет (для женщин),
- водители, имеющее проблемы со здоровьем либо ограничения по здоровью, указанные в медсправке,
- водители-профессионалы (шофер),
- лица, желающие открыть подкатегории.
При этом сам срок действия на бланке справки не указывается. Он считается от момента подписания справки главным врачом клиники.
Стоит отметить, что срок действия медицинской справки означает, что с момента её получения до его окончания Вы можете оформить или обменять водительское удостоверение. Само водительское удостоверение в России действительно 10 лет и от наличия медицинской справки не зависит. За эти 10 лет нигде предъявлять её не требуется. Она снова может понадобиться только при переоформлении водительского удостоверения в случае окончания срока действия старого или в случае открытия новых категорий (подкатегорий).
Если же водительское удостоверение было утеряно, пришло в негодность или изменились личные данные водителя (ФИО), то при его переоформлении предъявлять медицинскую справку не нужно.
Хороший ответ 4 9
Работая в ресторане, я тоже делала такую книжку, и тоже употребляла амфетамин, очень боялась, но по своему опыту скажу, что нарколог там просто спрашивает: употребляете? Главное уверенно ответить, что нет . Выше верно отметили, что наркотики в моче, крови и волосе могут быть выявлены только в случае определенного теста, который очень дорогостоящий, поэтому его вам делать точно не будут
Хороший ответ 1
Каждый год осенью и весной вспыхивают эпидемии гриппа и ОРВИ. При этом клиническая картина этих групп заболеваний мало отличается от коронавирусной инфекции, пока речь не идёт о тяжёлом её течении. Таким образом, если человек является её разносчиком, его почти невозможно отличить без лабораторных анализов. Поэтому встаёт вопрос, почему бы всех заболевших ОРВИ не тестировать на коронавирус?
Потому что заболевших много, а лаборатория одна. Единственная лаборатория в России, в которой проводится тест биоматериалов на коронавирус, находится в Новосибирске. Экономически не просто невыгодно, но невозможно (!) тестировать всех заболевших ОРВИ на коронавирус.
- Нет средств бюджета, чтобы оплатить сбор дополнительных материалов с каждого заболевшего тому медицинскому персоналу, кто это будет делать.
- Нет средств бюджета, чтобы оплатить транспортировку этих материалов в Новосибирск.
- Нет средств бюджета, чтобы оплатить труд лаборатории.
Если выделить средства бюджета на это, придётся жертвововать чем-то другим. Чем? Нечем. Эта бессердечная наука называется фармакоэкономика, и она говорит (вторя теплодинамике): ничто не возникает из ниоткуда и не исчезает бесследно.
Более того, даже если направить всё это в лабораторию, найти деньги на оплату труда всего персонала или подогнать студентов-медиков и ординаторов на бесплатный труд во славу Медицины, работа затормозится. Это значит, что анализы реально больного пациента будут анализировать дольше, а значит он дольше пробудет без жизненно важного лечения.
Наконец, просто нецелесообразно проверять всех болеющих на новую инфекцию. Если у пациента тяжёлое течение, по его клинической картине понятно, что его биоаматериалы срочно нужно послать на анализ. Если течение лёгкое, он сам не посрадает — да, но может заразить других. Точнее, не может, ведь если он контактировал с тем, от кого мог заразиться, его поместят в карантин — и направят биоматериалы на анализ.
Короче говоря, тестировать всех на коронавирус нецелесообразно и контрпродуктивно.
Основные факты
Введение
ВПГ-2 передается почти исключительно половым путем и проявляется в генитальной или анальной области (генитальный герпес). Тем не менее ВПГ-1 через орально-генитальный контакт также может передаваться на область половых органов и вызывать генитальный герпес.
Инфицирование оральным и генитальным герпесом в основном проходит бессимптомно, но может сопровождаться легкими симптомами либо вызывать образование болезненных пузырьков или язв в инфицированной зоне.
Вирус простого герпеса первого типа (ВПГ-1)
ВПГ-1 — высококонтагиозная инфекция, широко распространенная эндемичная во всем мире. Большая часть заражений вирусом ВПГ-1 случается в детстве, затем инфекция сохраняется на протяжении жизни. В подавляющем большинстве случаев при инфицировании ВПГ-1 развивается оральный герпес (инфекция внутри или вокруг рта, которую иногда называют оролабиальным или орофациальным герпесом), но в некоторых случаях вирус вызывает и генитальный герпес (инфекция в генитальной или анальной области).
В 2012 году, согласно расчетам, число инфицированных вирусом ВПГ-1 составляло около 3,7 миллиарда человек в возрасте до 50 лет или 67% населения планеты. Распространенность инфекции, по расчетам, была наивысшей в Африке (87%) и самой низкой в странах Америки (40—50%).
Число инфицированных генитальной формой ВПГ-1 в 2012 году, согласно расчетам, составляло в мире 140 миллионов человек в возрасте от 15 до 49 лет, но ее распространенность существенно различалась в зависимости от региона.
Наибольшее число случаев инфицирования генитальной формой ВПГ-1, по оценкам, регистрируется в странах Америки, Европы и Западной части Тихого океана, где заражение ВПГ-1 по-прежнему происходит во взрослом возрасте. В других регионах, например в Африке, инфицирование ВПГ-1 в основном происходит в детстве, до начала половой жизни.
Оральная герпетическая инфекция, как правило, бессимптомна, и большинство инфицированных ВПГ-1 не знают о том, что заражены. Среди симптомов орального герпеса можно выделить болезненные пузырьки или открытые поражения (так называемые язвы) внутри или вокруг рта.
Генитальный герпес, вызванный ВПГ-1, может протекать бессимптомно или с легкими симптомами, которые остаются незамеченными. Если симптомы все же появляются, то генитальный герпес характеризуется наличием одного или более пузырьков или язв в генитальной области. После первоначального появления генитального герпеса могут возникать повторные симптомы, однако частота их появления при генитальном герпесе, вызванном ВПГ-1, как правило, невысока.
ВПГ-1 передается главным образом через оральный контакт и вызывает оральную герпетическую инфекцию вследствие контакта с вирусом ВПГ-1 в простудных пузырьках, слюне и на поверхностях во рту или вокруг рта. Однако вследствие орально-генитального контакта ВПГ-1 может также попасть на генитальную область и вызвать генитальный герпес.
ВПГ-1 может передаваться через поверхность ротовой полости или кожи, которая выглядит нормальной и на которой отсутствуют симптомы. Однако риск передачи наиболее высок при наличии активных поражений.
У лиц, уже инфицированных оральной формой герпеса, последующее заражение генитальной зоны ВПГ-1 маловероятно.
В редких случаях инфекция, вызванная ВПГ-1, может передаваться от матери с генитальной формой ВПГ-1 ребенку при родах.
У лиц со слабой иммунной системой, например у лиц, находящихся на поздней стадии заражения ВИЧ, ВПГ-1 может вызвать более тяжелые симптомы и более частые рецидивы. В редких случаях инфекция ВПГ-1 также может вызвать более тяжелые осложнения, например, энцефалит или кератит (глазная инфекция).
Развитие неонатального герпеса может происходить при контакте новорожденного с ВПГ в половых путях во время родов. Это заболевание является редким, составляя примерно 10 случаев на 100 000 деторождений в мире, однако оно может приводить к длительной неврологической инвалидизации или смерти. Риск развития неонатального герпеса особенно высок, если первичное инфицирование матери ВПГ происходит на поздних сроках беременности. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок.
Рецидивы симптомов орального герпеса могут вызывать дискомфорт и приводить к социальной стигматизации и появлению психологических расстройств. При генитальном герпесе эти факторы могут оказывать серьезное неблагоприятное воздействие на качество жизни и сексуальные отношения. Однако со временем большинство людей с одной из форм герпеса приспосабливаются к жизни с инфекцией.
Наиболее эффективными лекарственными средствами для лиц, инфицированных ВПГ, являются такие антивирусные средства, как ацикловир, фамцикловир и валацикловир. Они помогают снизить тяжесть и частоту появления симптомов, однако излечить инфекцию не могут.
ВПГ-1 наиболее контагиозен во время обострения орального герпеса с проявлением симптомов, однако может передаваться и в тех случаях, когда симптомы не ощущаются и не наблюдаются. Лицам с проявляющимися симптомами орального герпеса следует избегать орального контакта с другими людьми и совместного пользования предметами, которые были в контакте со слюной. Также им следует воздерживаться от оральных половых сношений, чтобы не допустить передачу герпеса на гениталии полового партнера. Лицам с симптомами генитального герпеса следует воздерживаться от половых сношений, пока у них наблюдаются какие-либо симптомы.
Лица, уже инфицированные ВПГ-1, не могут заразиться повторно, однако могут заразиться вирусом простого герпеса второго типа (ВПГ-2), поражающим генитальную область (см. ниже).
Систематическое и правильное пользование презервативами может помочь предупредить распространение генитального герпеса. Однако презервативы способны лишь снизить риск инфекции, поскольку заражение генитальным герпесом может произойти на тех участках, которые презервативом не защищены.
Беременным женщинам с симптомами генитального герпеса следует информировать об этом своих медработников. Предотвращение первичного инфицирования вирусом генитального герпеса особенно важно на поздних сроках беременности, поскольку именно в таких случаях существует максимальный риск развития неонатального герпеса.
Проводятся дополнительные исследования для разработки более эффективных методов профилактики заражения ВПГ, например вакцин. В настоящее время изучаются несколько вакцин-кандидатов против ВПГ.
Вирус простого герпеса второго типа (ВПГ-2)
Инфекция ВПГ-2, вызывающая генитальный герпес, широко распространена в мире и передается, главным образом, половым путем. ВПГ-2 — основная причина генитального герпеса, который также может быть вызван вирусом простого герпеса первого типа (ВПГ-1). Заражение ВПГ-2 сохраняется всю жизнь и не поддается лечению.
Генитальный герпес, вызванный ВПГ-2, является глобальной проблемой: согласно расчетам, в 2012 году примерно 417 миллионов человек в мире являлись носителями инфекциями. Распространенность инфекции, по оценкам, была наивысшей в Африке (31,5%), за которой следовала Америка (14,4%). Было также показано, что распространенность инфекции увеличивается с возрастом, хотя наибольшее число впервые инфицированных лиц составляют подростки.
Женщины инфицируются ВПГ-2 чаще, чем мужчины: в 2012 году носителями инфекции являлись примерно 267 миллионов женщин и 150 миллионов мужчин. Это объясняется тем, что половым путем ВПГ передается более эффективно от мужчины к женщине, чем от женщины к мужчине.
Генитальная герпетическая инфекция часто протекает бессимптомно или с легкими симптомами, которые остаются незамеченными. Большинство инфицированных не знают о наличии у них инфекции. Как правило, о ранее поставленном диагнозе генитального герпеса сообщают около 10—20% лиц, инфицированных ВПГ-2.
В тех случаях, когда симптомы все же проявляются, генитальный герпес характеризуется наличием одного или более пузырьков в области гениталий или анальной области, или открытыми поражениями (так называемыми язвами). Помимо язв в области гениталий симптомами первичного заражения генитальным герпесом часто являются озноб, ломота в теле и воспаление лимфатических узлов.
После первоначального приступа генитального герпеса, вызванного ВПГ-2, нередки повторные симптомы, однако они менее интенсивны, чем при первом приступе заболевания. Частота приступов со временем сокращается. Люди, инфицированные ВПГ-2, могут ощущать легкое покалывание или стреляющую боль в ногах, бедрах и ягодицах прежде, чем появятся генитальные язвы.
ВПГ-2 обычно передается при половых сношениях через контакт с поверхностями половых органов, через кожу, через пораженные участки или жидкости человека, инфицированного этим вирусом. ВПГ-2 может передаваться через кожу в генитальной или анальной областях, которые выглядят здоровыми, а также часто передается даже при отсутствии симптомов.
В редких случаях инфекция, вызванная ВПГ-2, может передаваться от матери младенцу при родах.
Доказано, что ВПГ-2 и ВИЧ влияют друг на друга. Инфекция ВПГ-2 увеличивает риск заражения ВИЧ-инфекцией приблизительно в три раза. Кроме того, лица, зараженные ВИЧ и ВПГ-2, с большей вероятностью передают ВИЧ другим. У лиц, инфицированных ВИЧ, ВПГ-2 является одной их наиболее частых инфекций и встречается у 60-90% лиц с ВИЧ-инфекцией.
Инфекция ВПГ-2 у лиц, живущих с ВИЧ (и других лиц с ослабленным иммунитетом), часто протекает в более тяжелой форме и с более частыми рецидивами. На поздней стадии ВИЧ ВПГ-2 может привести к таким более серьезным, хотя и редким осложнениям, как менингоэнцефалит, эзофагит, гепатит, пневмонит, некроз сетчатки или диссеминированная инфекция.
Неонатальный герпес — редкая, но в ряде случаях смертельная болезнь, которая может развиться, если новорожденный контактирует с ВПГ в родовых путях во время родов. Риск развития неонатального герпеса особенно высок, если первичное инфицирование матери ВПГ происходит на поздних сроках беременности. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок.
Рецидивы симптомов генитального герпеса могут вызывать боль и приводить к социальной стигматизации и появлению психологических расстройств. Эти факторы могут оказывать серьезное неблагоприятное воздействие на качество жизни и сексуальные отношения. Тем не менее со временем большинство инфицированных вирусом герпеса приспосабливаются к жизни с этой инфекцией.
Наиболее эффективными лекарственными средствами, для лиц, инфицированных ВПГ, являются такие антивирусные средства, как ацикловир, фамцикловир и валацикловир. Они помогают снизить тяжесть и частоту появления симптомов, однако инфекцию не излечивают.
Лицам с генитальной формой инфекции ВПГ следует воздерживаться от полового контакта в период проявления симптомов генитального герпеса. ВПГ-2 наиболее контагиозен во время появления язв, однако он также может передаваться в тех случаях, когда никакие симптомы не ощущаются или не наблюдаются.
Систематическое и правильное пользование презервативами может помочь предупредить распространение генитального герпеса. Однако презервативы обеспечивают лишь частичную защиту, поскольку ВПГ может находиться на участках, не защищенных презервативом. Мужское обрезание, сделанное под медицинским наблюдением, может обеспечить мужчинам пожизненную частичную защиту против ВПГ-2, а также ВИЧ и вируса папилломы человека (ВПЧ).
Беременные женщины с симптомами генитального герпеса должны информировать об этом своих медработников. Предупреждение новых случаев инфицирования вирусом генитального герпеса особенно важно на поздних сроках беременности, поскольку в этот период риск развития неонатального герпеса является максимальным.
Проводятся дополнительные исследования для выявления более эффективных методов профилактики заражения ВПГ, например, вакцинами или бактерицидами местного применения (препаратами для защиты от инфекций, передаваемых половым путем, которые могут применяться интравагинально или интраректально).
Реагирование ВОЗ на герпес (ВПГ-1 и ВПГ-2)
ВОЗ и партнеры прилагают усилия к ускорению исследований по разработке новых стратегий профилактики и борьбы с неонатальными и генитальными инфекциями, вызванными ВПГ-1 и ВПГ-2. Эти исследования включают разработку вакцин против ВПГ и бактерицидов местного применения. В настоящее время изучается ряд вакцин-кандидатов и бактерицидов.
Читайте также:


