Можно ли пить алкоголь после прививки от ветрянки
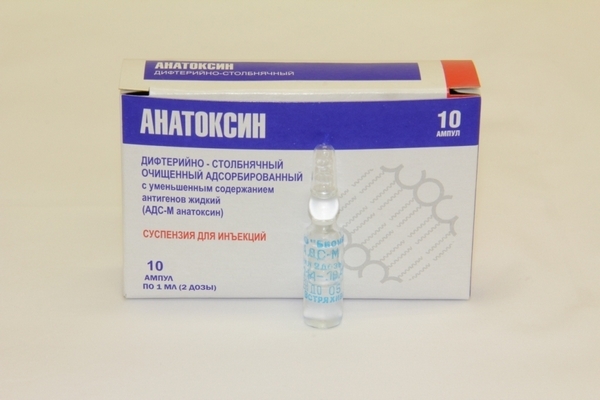
АДСМ - это вакцина, которой прививают от столбняка и дифтерии. Прививка АДСМ взрослым людям так же необходима, как и детям, она защищает от столбняка и дифтерии. Вакцина состоит из очищенных, адсорбированных на алюминия гидроксиде, столбнячного и дифтерийного анатоксинов. Очищенный анатоксин – это обработанные, то есть ослабленные токсины возбудителя, ослабленные ровно настолько, чтобы не навредить организму человека и при этом сохранить способность стимулировать выработку иммунитета.
Механизм действия АДСМ. Прививка АДСМ взрослым людям в организм внедряет ослабленный столбнячный и дифтерийный токсины, сохранившие свои иммуногенные свойства. Токсины вызывают в ответ на их присутствие выработку организмом специфических антител. Они и будут в последующем уничтожать возбудителей дифтерии и столбняка. Образно говоря, вакцинация некоторым образом схожа со стертой, абортивной, формой инфекционного заболевания, не представляющей угрозу жизни и здоровью вакцинанта, а вырабатывающей стойкий защитный механизм на многие годы.
Показания к вакцинации АДСМ Прививка АДСМ взрослым людям вводится каждые десять лет жизни, а именно через десять лет после предыдущей вакцинации, независимо от того, в каком возрасте они пребывают в момент вакцинации, и так до самой смерти. Если режим вакцинации был нарушен и последняя прививка вводилась более 20 лет назад, человека прививают дважды, то есть еще раз дополнительно через 40 суток. В случае, когда взрослый человек вообще прививается впервые в жизни, вакцина вводится трижды. Повторная прививка АДСМ взрослым первично привитым пациентам назначается спустя 40 дней после первой, а третий раз вакцина вводится только спустя год после второй. Кроме этого, существует экстренная вакцинация АДСМ. Она проводится травматологическим пациентам при наличии у них загрязненных ран, если предыдущая вакцинация осуществлялась более пяти лет назад. Пожилые люди особо нуждаются в ревакцинации АДСМ, так как имеют ослабленный иммунитет и повышенную восприимчивость к инфекциям. Им не стоит пренебрегать АДСМ, ссылаясь на наличие тяжелых фоновых заболеваний. В этом случае наличие хронического течения является абсолютным показанием для ревакцинации.
Противопоказания к вакцинации АДСМ. Существуют условия, при которых не делается прививка АДСМ. Противопоказания у взрослых людей относятся к непривитым пациентам с наличием тяжелых иммунодефицитных заболеваний, аллергией на компоненты препарата, гиперреакцией на предыдущую вакцинацию. Вакцинация АДСМ откладывается у женщин на период беременности и лактации. Также она переносится на две недели с момента выздоровления у пациентов с острыми респираторными заболеваниями.
Методика вакцинации АДСМ Анатоксин АДСМ выглядит как белесая суспензия, она разделяется при хранении на прозрачную жидкость и хлопья осадка. Поэтому перед вскрытием ампулу с анатоксином необходимо энергично встряхнуть до полной гомогенизации взвеси. Зачастую в сети разгораются споры на тему, куда делают прививку АДСМ взрослым. В спорах слышны порой ноты недоумения, почему как одним сделали прививку под лопатку, а другим - в ягодицу. Анатоксин АДСМ может вводиться внутримышечно и в верхне-наружный ягодичный квадрант, и в передне-наружную часть средней трети бедра, и под лопатку. Разовая доза анатоксина - 0.5 мл. Учитывая возможность развития гипераллергических реакций немедленного типа, за вакцинантами в кабинете течение получаса после инъекции обеспечивают наблюдение.
Побочные эффекты Насколько тяжело переносится прививка АДСМ взрослым? Отзывы в сети о неприятных ощущениях после прививки совершенно неоднозначны. Кто-то ничего не почувствовал, у кого-то появился насморк, а кто-то температурил и чувствовал сильное недомогание, у кого-то покраснело и болело место инъекции, кто-то не мог из-за боли поднять руку. И во всех случаях причиной была прививка АДСМ. Побочные эффекты у взрослых (их называют реакциями на прививку) при вакцинации АДСМ являются нормой. Они свидетельствуют не о начале заболевания, а о выработке у человека иммунитета. Через некоторое время побочные эффекты проходят без последствий сами собой. Ведь одним из наименее реактогенных среди вакцинальных препаратов является именно прививка АДСМ. Побочные эффекты у взрослых могут проявиться в виде общих и местных реакций. Они, в зависимости от индивидуального состояния организма человека, бывают легкими и тяжелыми. В первые 48 часов могут отмечаться кратковременный подъем температуры и недомогание, а также боль, покраснение, отек в месте инъекции. Может появиться уплотнение в виде шишки, но это не страшно. Она в течение нескольких недель полностью самостоятельно рассосется. Надо знать, что это место нельзя греть, так как это может вызвать нагноение. Очень редко возникают тяжелые аллергические реакции. К сведению, ни легкая, ни тяжелая реакция на прививку не считаются патологическими, так как не имеют стойких последствий для здоровья. Конечно, субъективно они некомфортны, но проходят, не вызывая впоследствии никаких нарушений. Поствакцинальные осложнения при АДСМ Прививка АДСМ взрослым осложнения дает очень редко, однако они, согласно статистике, имеют место быть в двух случаях на каждые 100 тыс. вакцинантов. К поствакцинальным осложнениям АДСМ относят: 1. Тяжелейшие аллергические состояния, такие как поствакцинальный анафилактический шок и отек Квинке, а также генерализованная форма крапивницы. 2. Поствакцинальный энцефалит. 3. Поствакцинальный менингит.
Алкоголь и прививка АДСМ Алкоголь с вакциной АДСМ совершенно несовместим. Перед днем, на который назначена прививка АДСМ, взрослым вакцинантам следует воздерживаться от приема спиртных напитков минимум двое суток. После вакцинации трезвый образ жизни должен поддерживаться еще трое суток. Только после этого допустимо некоторое послабление, разрешается прием слабых алкогольных напитков в минимальных дозах. Спустя неделю со дня вакцинации позволено возобновить прием алкоголя в привычном режиме. Если вы все же приняли алкоголь после прививки, ничего не случится, но степень выраженности побочных реакций может намного увеличиться. На фоне алкогольного опьянения может усилиться температурная реакция, могут увеличиться отек и боль в месте укола, поэтому от крепких напитков в течение недели после вакцинации следует воздерживаться. Взрослым людям обязательно нужно ревакцинироваться вакциной АДСМ. Столбняк и дифтерия опасны, они могут закончиться смертью. Столбняк не поддается лечению даже в современных условиях. Дифтерия лечится, но дает опасные осложнения. Вакцина АДСМ не реактогенна, хорошо переносится, и на 10 последующие лет обеспечит иммунитетом. До эры вакцинации половина заболевших дифтерией умирала, при заражении столбняком умирали 85% больных. Ряд стран, например США, предпринимал попытку отказаться от вакцинации против коклюша, столбняка и дифтерии. Это закончилось эпидемией, и вакцинация была возобновлена в рамках государственной программы.
Прививка против кори.
Благодаря российской программе вакцинации, дети стали реже болеть корью. У школьников за 7 лет уменьшились случаи заболевания, а у взрослых все чаще регистрируется эта болезнь, не каждый проходит своевременную вакцинацию. Необходимая прививка от кори взрослым делается в поликлиниках, на работе при выявлении одного больного, в частных медучреждениях
Вакцинация дает защиту на 20 лет, с годами полученный иммунитет снижается. Корь у взрослых протекает с тяжелыми симптомами, часто вызывает осложнения, процесс выздоровления дольше, чем у детей. В Санкт-Петербурге повышенная заболеваемость корью. Рекомендуем сделать ревакцинацию.
Необходимость прививки от кори взрослым
Плановая вакцинация регламентирует сроки прививки против кори до 35 лет. Если Вы не достигли этого возраста, то делается инъекция бесплатно. Люди старшего возраста самостоятельно оплачивают введение вакцины.
При выявленном контакте с больным корью происходит вакцинация за государственный счет. Прививка взрослому проводится в 2 этапа, интервал — 3 месяца между уколами (ревакцинация).
Временные противопоказания на прививку от кори
- наличие не-, инфекционного патологических процессов в организме;
- беременность;
- обострение хронического заболевания (отложить вакцинацию до выздоровления);
- высокая температура тела;
- гиперемия
- выраженная аллергия на куриный, перепелиный белок (зависит от вакцины);
- аллергия на аминогликозид (гентамицин, канамицин, неомицин);
- иммунодефицит;
- онкологические заболевания, новообразования
Возбудитель – коревой вирус – наиболее опасный, длительное время сохраняется при низкой температуре, переносится на расстояния хорошо.
Если взрослый человек не привит, риск заражения корью достигает 100%.
Получаемая вакцина сочетается с вакциной от ветряной оспы, паротита, краснухи.
Опасные последствия кори для взрослых
Вирус, попадая в организм, поражает слизистую глаз и верхних дыхательных путей, остро вызывая воспалительный процесс в тканях.
Вирус кори далее проникает в лимфатические узлы, разносится по всему организму кровью. Инкубационный период продолжается 10 суток. Корь в первые дни обычно путают с простудой.
- головная боль,
- припухлость лица,
- упадок сил,
- кашель, сильный насморк,
- отек век, слезотечение,
- на третьи сутки поднимается высокая температура, практически не спадает,
- еще через 3-е суток на щеках (их слизистой оболочке) появляются беловатые высыпания,
- примерно через пару дней всё тело покрывается сыпью.
Для взрослого человека корь представляет немалую опасность. При тяжелом течении становится причиной развития осложнений.
От смертельно опасного инфекционного заболевания гепатита, которое передается от носителя другим людям через кровь и остальные жидкости, выделяемые человеком, можно защититься, выработав в своем организме антитела к нему. Для этого иммунологами были разработаны прививки от групп А и В.
Всем известно, что, в основном, вакцинацию проводят в детском возрасте. В графике прививок учтены практически все опасные инфекционные заболевания, среди которых есть и гепатит В, поэтому взрослые не считают нужным их делать. Это приводит к тому, что инфицирование возникает все чаще.
Практически все люди посещают парикмахерские и косметические салоны, больницы и лаборатории, пользуются услугами стоматолога и других врачей. В этих местах очень легко может иметь место контакт с зараженной гепатитом В кровью, вследствие чего и происходит инфицирование. В группу риска входят не только посетители, но и работники этих учреждений. Поэтому, чтобы остановить распространение этого заболевания, начали проводить массовую вакцинацию населения в возрасте от 20-ти лет до 50-ти.
В случаях если вы планируете посещение стран, где распространен гепатит А, следует провести отдельную вакцинацию, именно против этой группы вируса.
Для получения достаточного количества антител для приобретения хорошего иммунитета разработаны две схемы вакцинации.
Первая схема состоит из 3 прививок:
- первичная,
- вторая – через 30 дней;
- третья – через 5 месяцев после последней.
Следует учитывать, что максимальный перерыв между 1-й и 2-й прививками может составлять 3 месяца, а между 1-й и 3-й – 18 месяцев.
Вторая схема состоит из 4-х прививок:
- 1-я – начальная;
- 2-я – через 30 дней;
- 3-я – через месяц после второй;
- 4-я – через год после первой.
Антитела к вирусу гепатита В вырабатываются уже через полмесяца после проведения первой вакцинации. Приобретенного иммунитета хватает минимум на 5 лет, а может сформироваться и пожизненный. В регионах, где наблюдаются частые вспышки этой болезни, курс прививок можно делать даже через 3 года.
Противопоказания для прививки от гепатита:
- возраст после 55 лет;
- если человек переболел или уже является носителем вируса;
- острая форма любого заболевания, вызывающего общее недомогание, повышение температуры (можно будет сделать только через 10-14 дней после полного выздоровления);
- пищевая аллергия (на дрожжи) или чувствительность к любым компонентам прививки.
При беременности стоит воздержаться от вакцинации против гепатита В, так как отсутствие негативных последствий еще полностью не установлено.
Перед тем как сделать взрослому прививку от гепатита В, следует ознакомиться с возможными побочными эффектами после нее. Это:
- повышение температуры тела (до +37,5°С);
- болевые ощущения в месте укола и образования там небольшой припухлости (обычно делают в плечо);
- упадок сил и отсутствие аппетита,
- агрессия и раздражительность.
Случаев появления аллергических реакций (высыпаний) было зафиксировано очень мало, поэтому не считается проявляющимся побочным эффектом прививки.
Национальный календарь профилактических прививок
Возраст
Наименование прививки
взрослые от 18 лет
Ревакцинация против дифтерии, столбняка – каждые 10 лет от момента последней ревакцинации
взрослые от 18 до 55 лет, не привитые ранее
Вакцинация против вирусного гепатита В
девушки от 18 до 25 лет, не болевшие, не привитые ранее
Прививка против краснухи
взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных учреждений, транспорта, коммунальной сферы и др.), взрослые старше 60 лет
Подростки и взрослые в возрасте до 35 лет, не болевшие, не привитые или не имеющие сведений о профилактических прививках против кори; контактные лица из очагов заболевания, не болевшие, не привитые или не имеющие сведений о профилактических прививках против кори – без ограничения по возрасту
Прививки и путешествия.
- 1. Прививки: общие положения и распространенные мифы.
- 2. Прививки путешествующим по России
- 3. Прививки выезжающим за рубеж.
- 4. Что нужно знать путешественнику о малярии
Автор Александр Волков
- Путешественник;
- Фотограф;
- Специалист по компьютерным сетям;
- Кандидат биологических наук.
Увлечен исследованием высокогорных экосистем, travel-фотографией и поведением человека в экстремальных условиях окружающей среды.
К сожалению, с распадом Советского Союза была разрушена и четкая система профилактических медицинских мероприятий, благодаря которым жители страны прививались от различных хворей что называется "по ходу дела". В настоящее время прививочная система восстанавливается, частично с использованием платных клиник, но наличие большого объема противоречивой информации в интернете и распространенных мифах о прививках (прежде всего в среде самих медицинских учреждений!) ставит перед путешественником немало вопросов.
Что ж, попробуем разобраться, продвигаясь от общего к частному. Вот пять основных пунктов для принятия решения:
1. Займитесь своим здоровьем прямо сейчас. Да, да - как только дочитаете этот материал. Подавляющее большинство профилактических мер против болезней необходимо предпринимать задолго до начала вашего путешествия. И потому, даже если вы планируете выбраться куда-либо лишь через год - это не повод тянуть с прививками. Безусловно, существуют и различные экстренные схемы вакцинации, которые делаются за 2-4 недели до отъезда. Но! Такие схемы действуют максимум на сезон и не дают длительного (и уж тем более - пожизненного) иммунитета.
2. Узнайте, от чего вы уже привиты. Конечно, оттого, что вы вколете себе прививку от уже привитой болезни - беды не будет. Просто прививки (особенно импортные) - дорогие, а перед путешествием всегда не хватает средств. В идеале хорошо бы иметь дома вакцинальный паспорт, в который переписаны все ваши прививки от рождения и по настоящий момент. Если такового нет, не поленитесь переписать их из вашей амбулаторной карты. Если вы гражданин Российской Федерации, желательно иметь все прививки по Национальному Календарю. Он примерно одинаков во всех странах. Но это лишь необходимый минимум. Кстати, имейте ввиду, что все прививки по Национальному Календарю покрываются полисом обязательного медицинского страхования и платить вам за их постановку - не надо.
3. Не думайте, что если вы собрались путешествовать по России, то никаких прививок вам не требуется. Несмотря на то, что из-за зимних холодов на территории нашей страны большинство заразы не выживает, есть свой бич и у холодно-умеренных широт. Это паразиты - переносчики клещевого энцефалита, болезни Лайма и всяческих клещевых лихорадок. Уточните, не относится ли пункт вашего назначения к эпидемиологической зоне по клещевому энцефалиту. И если относится - обязательно сделайте комплекс прививок. Подробнее об этом читайте во второй статье данного цикла.
5. Идете в поликлинику и, в идеале, прививаетесь от всего, чего не хватает.
В поликлиниках у нас, к сожалению, в большинстве своем персонал работает по старинке и по-поводу прививок может рассказать немало страстей из-за чего вам может показаться, что прививки придется делать целую вечность. Не ведитесь на распространенные мифы:
1. За раз можно делать только одну вакцину - не верно. Во всем мире вакцинируют всем и сразу без боязни. В Российской Федерации Приказ Минздрава номер 229 требует проведения одномоментной вакцинации для всех препаратов Национального Календаря в любых сочетаниях. Исключение - БЦЖ - против туберкулеза, которую допускается вводить за день или на следующий день после других прививок. Именно возможность сочетания вакцин и привела к разработке поликомпонентных вакцин. Сегодня вы можете купить вакцину, где в одном уколе сразу замешаны дифтерия, столбняк и гепатит В, например. И, главное, при этом не происходит угнетение иммунитета, так же как и не возрастает вероятность побочных реакций.
2. Если я сегодня сделал одну вакцину, то другую можно делать только через месяц - это верно только для введения одной и той же вакцины! Например, вакцина от гепатита В делается трехкратно и интервал между первым и вторым уколом - как раз месяц.
3. После прививки нельзя мыться или мочить место укола - полная чушь, выросшая из постановки туберкулиновой пробы Манту, которую вводят внутрикожно (а не внутримышечно или подкожно - как все прививки), и которую действительно нельзя размачивать. Проба Манту – это не прививка, а диагностический тест на уровень аллергизации организма к туберкулезу. Так что после прививок - мойтесь без опасений.
4. После прививки день нельзя пить алкоголь или заниматься сексом. Ну без алкоголя и в обычной жизни лучше бы обходиться, а вот лишаться секса точно не стоит. Да и от бокала красного вина, выпитого после постановки прививки вам точно ничего не будет.
6. При хроническом заболевании вакцинацию проводить нельзя - чушь! Причем чушь, которая может привести (и приводила!) к печальным последствиям.
За последние 20 лет список противопоказаний был сведен к всего лишь к трем пунктам:
- аллергией на компонент вакцины (например, яичный желток для вакцин, готовящихся на курином эмбрионе);
- выраженный иммунодефицит (первичный);
- беременность (только для живых вакцин!);
И это все!
7. Если я уже переболел данной болезнью (или болею сейчас) и не зная об этом, сделаю прививку от этой же болезни - то точно помру. Редкостный бред. Даже если вы уже переболели и имеете антитела к инфекции, прививка никак с ними не соотнесется. Просто вы зря потратите деньги на уже не нужную вам вакцину - и ничего более.
Для составления ответов использовалась нормативная документация Российской Федерации и международные рекомендации.
Профилактика ветряной оспы – не тема для заочной консультации. Наилучшее решение – обращение к очному специалисту.
Зачем нужно прививаться против ветряной оспы? Может быть лучше переболеть?
Это опасное заблуждение, развывшееся из ситуации прошлых лет, когда вакцина против ветряной оспы в СССР и России отсутствовала, и эффективно предотвращать заболевание было невозможно. В то же время, за рубежом вакцины против ветряной оспы были разработаны в середине 70-х годов, рекомендованы к применению в отдельных странах с середины 80-х годов и массово применяются с начала 90-х годов.
Ветряная оспа не является безобидным заболеванием, регистрируется определенный процент различных осложнений, включая требующие последующей госпитализации. Причем, это наблюдается у детей в возрасте до 15 лет с нормальным иммунитетом. С возрастом риск осложнений и летальность могут увеличиваться до 50%, при условии, что заболевший взрослый не болел ветряной оспой ранее или не был вакцинирован. Нередко в качестве осложнений регистрируются вторичная кожная инфекция, пневмония, ветряночный энцефалит, мозжечковая атаксия, поражение лицевого нерва, поражение глаз. Летальность в среднем составляет 1 случай на 60000.
Кроме того, у 10-20% переболевших вирус ветряной оспы пожизненно остается в нервных ганглиях и в дальнейшем вызывает другое заболевание, которое может проявиться в более старшем возрасте - опоясывающий лишай или герпес (Herpes zoster). Опоясывающий герпес характеризуется затяжными и мучительными невралгическими болями, а также имеет ряд осложнений в виде поражений нервной системы и внутренних органов – параличи, нарушение зрения. Люди с опоясывающим герпесом могут быть источником заражения ветряной оспой.
Ветряная оспа также может вызвать поражения плода или новорожденного, когда при заболевании женщины ветряной оспой в первые 20 недель беременности или в последние дни перед родами.
Вакцинация против ветряной оспы детей и взрослых предоставляет возможность предотвратить эти последствия.
Какие вакцины против ветряной оспы доступны в России?
В РФ зарегистрированы две вакцины против ветряной оспы.
Возможно ли заразиться ветряной оспой от прививки против ветряной оспы?
Нет. При производстве вакцины используется ослабленный вирус.
Небольшой риск развития поствакцинальной инфекции существует у людей с тяжелым иммунодефицитом (онкогематология и т.п.), но в любом случае вакцинация этих людей против ветряной оспы в развитых странах проводится как стандартная процедура профилактики тяжелого течения ветряной оспы.
С какого возраста можно вакцинировать от ветряной оспы и на какое время после вакцинации сохраняется иммунитет?
В соответствии с инструкциями по применению прививать детей против ветряной оспы можно с возраста 12 месяцев.
Сделав прививку от ветрянки, есть ли гарантия того, что ребёнок на протяжении всей своей жизни уже не заболеет?
На 100% - нет. По имеющимся оценкам, случаи заражения вирусом ветряной оспы у привитых отмечаются очень редко, но зарегистрировано, что в этом случае заболевание ветряной оспой протекает в легкой и очень легкой форме, как в отношении общих реакций (повышение температуры), так и в отношении кожных высыпаний (единичное количество возникающих везикул или их полное отсутствие).
Через какое время после прививки ребёнку уже не страшно контактировать с больными ветрянкой?
Иммунитет у вакцинированных лиц начинает формироваться с первого дня и обычно завершается через 6 недель.
Есть ли какие-нибудь причины, по которым вакцинация против ветряной оспы противопоказана?
2). Первичный и вторичный иммунодефицит при уровне лейкоцитов менее 1200 кл/мкл (например, острый миелолейкоз, Т-клеточный лейкоз или злокачественная лимфома).
Список противопоказаний (временных и постоянных) указан в инструкции к конкретной вакцине против ветряной оспы.
Лицам с повышенной температурой тела (от 37,5ºС и выше, при измерении в подмышечной впадине) - до нормализации температуры и клинической картины.
Лицам с острым заболеванием - до истечения 2-4 недель с момента выздоровления. А при нетяжелых ОРВИ, острых кишечных заболеваниях и др.- до нормализации температуры
При тяжелых острых заболеваниях нервной системы, например, менингококковый менингит - до истечения более длительного срока (до 6 мес с начала болезни) после стабилизации остаточных изменений.
При обострении хронического заболевания до наступления полной или максимально достижимой ремиссии, в том числе на фоне поддерживающего лечения (кроме иммуносупрессивного).
При предстоящей плановой хирургической операции в течение месяца до даты операции.
При проведении иммуносупрессивной терапии.
Каковы побочные реакции после введения вакцин против ветряной оспы?
Возможные реакции описаны в инструкциях по применению конкретной вакцины. Ожидаемыми местными реакциями является боль или покраснение в месте введения, из общих реакций могут встречаться повышение температуры тела и недомогание. Иногда у здоровых детей и взрослых через 1-3 недели после вакцинации может отмечаться сыпь. Данные симптомы обычно самостоятельно исчезают в течение нескольких дней.
Как и на любой медикамент или пищевой продукт введение вакцин очень редко может сопровождаться аллергической реакцией.
Через какое время можно планировать беременность после вакцинации от ветряной оспы?
После вакцинации от ветряной оспы следует избегать беременности в течение 3 мес.
Если взрослый в детстве не болел ветрянкой, стоит ли ему вакцинироваться?
Да. Осложнения и смертность от заболевания ветряной оспой являются наиболее частой причиной у взрослых, чем у детей, заболеваемость взрослых составляет 5% случаев, однако именно у взрослых смертельные исходы составляют 35% (у взрослых уровень летальных случаев в 25 раз выше, чем у детей). Также рекомендуется вакцинироваться женщинам, планирующим беременность и людям, контактирующим с больными иммунодефицитными состояниями (чтобы не стать источником инфекции).
Для вакцинации пожилых людей обычные вакцины против ветряной оспы не применяются. В Северной Америке для вакцинации пожилых людей против опоясывающего лишая (Herpes zoster) используется специальная вакцина ostavax (в РФ отсутствует).
Можно ли совместить в один день вакцинацию вакциной против ветряной оспы с введением других вакцин при плановой вакцинации?
Да, можно, кроме вакцины БЦЖ. При плановой вакцинации в один день с вакциной против ветряной оспы можно вводить любые вакцины (в разные места и разными шприцами), исключая вакцину БЦЖ.
Если вакцина против ветряной оспы не была введена одновременно с другими вакцинами, то инактивированные (убитые) вакцины обычно можно вводить через любой срок, а другие живые вакцины – не ранее чем через месяц.
Уточняющую информацию можно получить в инструкциях по применению конкретных вакцин.
Какова тактика экстренной профилактики после контакта с больным ветряной оспой?
Экстренная вакцинация у ранее не болевших и не привитых лиц может быть эффективна в течение обычно 72 часов после контакта с заболевшим (иногда указывается до 96 часов).
Но даже по прошествии большего количества времени рекомендуется пройти вакцинацию, так как в этом случае заболевание ветряной оспой протекает в более мягкой форме, как в отношении общих реакций (повышение температуры), так и в отношении кожных высыпаний (единичное количество возникающих везикул).
Если с момента контакта с больным ветряной оспой прошло более 72-96 часов, есть ли смысл сегодня сделать прививку?
Есть. Хотя как экстренная вакцинация эта прививка будет скорее всего бесполезна, но можно сделать её как плановую прививку, для предотвращения заболевания в дальнейшем (если сейчас не заразились). Следующий контакт с больным ветряной оспой может произойти в любой момент. Даже если заражение произошло, сделанная прививка процесс болезни не ухудшает, а теоретически может даже облегчить.
Можно ли вакцинироваться при наличии контакта с больным инфекционным заболеванием?
Можно, это не является отводом.
Методические указания МУ 3.3.1.1123-02 "Мониторинг поствакцинальных осложнений и их профилактика" (утв. Главным государственным санитарным врачом РФ 26 мая 2002 г.)
Если в период после вакцинации был контакт с каким-то больным и развилось, например, ОРВИ, скажется ли это на эффективности и безопасности вакцинации?
Не скажется. ОРВИ в поствакцинальном периоде на формирование иммунитета не влияет. Вакцинация против ветряной оспы также никак не влияет на тяжесть течения ОРВИ.
Через какое время после проведения туберкулинодиагностики (реакции Манту) можно вводить вакцину против ветряной оспы?
Это можно делать уже в день проверки реакции Манту.
Если сначала введена прививка против ветряной оспы, а затем планируется проведение туберкулинодиагностики, с каким интервалом их делать?
После прививок реакцию Манту можно делать не ранее чем через 1 месяц.
Нужно ли проводить лабораторное обследование после вакцинации против ветряной оспы, чтобы выявить выработались защитные антитела или нет?
Это делать не нужно, так как стандартно применяющиеся лабораторные тесты определяют наличие антител не к вакцинному компоненту, а только к дикому вирусу ветрянки.
По данным специальных научных исследований вакцины против ветрянки высоко иммуногены.
Когда после вакцинации от ветряной оспы можно выезжать в жаркие страны и греться на солнце?
Никаких ограничений не существует.
Можно ли повторно переболеть ветряной оспой, если уже ранее ей болел?
Научные публикации говорят, что повторные заболевания ветряной оспой регистрировались у лиц после пересадки костного мозга, а также иногда у других людей с тяжелым иммунодефицитом.
Прививка представляет собой ослабленный вариант возбудителя заболевания, вводимый с целью формирования иммунитета. Некоторые виды вакцин вводят взрослым, поэтому возникает вопрос, можно ли алкоголь после прививки АДСМ, от гриппа или других видов.
Для чего вакцинируют взрослых?
Прививка от бешенства необходима в случае укуса домашним или диким животным. В зонах, богатых лесами, стала популярной вакцина от клещевого энцефалита.
Вирус гриппа, например, при атипичном течении в тяжелой форме вызывает пневмонию и другие поражения дыхательных путей, вызывает хронические изменения в суставах и сердечной мышце. Ветряная оспа в сознательном возрасте протекает тяжело, с выраженными симптомами интоксикации. Папиломавирус, как уже доказано, вызывает рак шейки матки, что требует контроля со стороны женщины.
Посредственное отношение к обязательным прививкам, отказ от вакцинации может привести к эпидемии. Примером можно привести ситуацию с массовым поражением корью в Украине в 2018-2019 году. Крупная вспышка была зафиксирована в 1959 году, в некоторых регионах России – в 2013. Родители решили, что опасность миновала, и перестали прививать детей от полиомиелита, коклюша, кори. Хотя считается, что этих заболеваний практически не встречается в природе, но это заблуждение приводит к тому, что периодически в разных странах можно наблюдать завозные случаи инфекций.
Попадая в массы непривитых людей, один больной корью может заражать тысячи ввиду высокой летучести. Те, кого не привили еще в СССР, поддавшись мнению о том, что прививаться уже нет необходимости, обеспечили заболеваемость сегодня, в 2018-19 гг.
В такой ситуации становится понятной необходимость вакцинации.
Разновидности прививок
Первые представляют собой ослабленные микроорганизмы. Хранение и транспортировка такой вакцины требует специальных условий, сохраняющих микробы жизнеспособными. Отличие живой вакцины от вируса или бактерии, переданной в естественных условиях, в отсутствии патогенных свойств. При местном введении начинается работа иммунитета: выработка антител, но патогенный агент не может спровоцировать заболевание при нормальном уровне иммунитета. При таком способе введения формируется активный иммунитет.
Живую вакцину нельзя использовать при ослабленном иммунитете. Тогда подходит инактивированная вакцина.
Она представляет собой микроорганизмы, на которые воздействуют при помощи ультрафиолетовых лучей, фенола, спирта или формалина. Это лишает их способности размножаться и двигаться. Такая вакцина действует менее продолжительное действие, ввиду чего требуется несколько этапов введения. Производство более дорогое, требует добавления вспомогательных компонентов.
Почему нельзя пить алкоголь после вакцинации?
Период формирования иммунитета после введения вакцины – ответственный этап. Работа организма должна быть направлена на выработку антител к вирусу или бактерии. Поступление алкоголя в организм вызывает его отравление, интоксикацию. Это ослабляет защитную систему и может замедлить скорость и качество иммунного ответа. Перед прививкой человек получает допуск терапевта на введение живого или инактивированного варианта вакцины. Если после введения живой вакцины снизится иммунитет, то это может привести к появлению вакциноассоциированного заболевания.
Спиртное после прививки от гриппа или любого другого заболевания повышает вероятность развития побочных эффектов. У трезвого человека она составляет 1%, выпившего до 30%.
У каждого возбудителя свое место проживания, о чем речь пойдет далее. Другой вариант развития событий – снизится уровень выработки антител, то есть вакцина станет менее эффективной.
Возможные последствия принятия спиртного
Взрослому человеку каждые 10 лет, начиная с 16, вводится прививка от дифтерии и столбняка (АДС). Экстренная вакцинация проводится после случая укуса животного, получения травмы с загрязнением, пореза инфицированным предметом.
Прививка от столбняка и алкоголь, совместимость компонентов исключена. Вакцина сама по себе влияет на желудочно-кишечный тракт, может вызывать послабление стула, обострение хронических воспалительных заболеваний. Водка также влияет на стенки желудка и кишечника, провоцируя развитие гастрита, панкреатита или холецистита.
Прививка от бешенства и алкоголь по нормативным документам не должны сочетаться, но рекомендации ВОЗ не содержат особых указаний на этот счет. Но вакцину лучше не сочетать по вышеупомянутым причинам. Если на момент укуса животного пациент пьян, то нужно промыть ему желудок, поставить капельницу с целью интоксикации, затем ввести антирабическую вакцину.
Прививка от клещевого энцефалита и алкоголь действуют аналогичным образом, без особенностей. Вакцинация состоит из нескольких этапов: после первой инъекции через 14 дней, затем спустя 6 месяцев и каждые 3 года. Поэтому и промежуток трезвости сокращается в этот период.
Прививка от кори и алкоголь категорически не совместимы ввиду высокой вероятности тяжелого протекания поствакцинальной реакции.
Через какое время после прививки можно употреблять алкоголь?
Ответ на вопрос, можно ли алкоголь после прививки от гепатита и других заболеваний, уже понятен. Но пока непонятно, через какое время после введения можно принимать спиртной напиток. Как правило, врач разрешает выпивать через 3 дня. За это время заживает место укола, вырабатываются антитела. Вероятность побочных эффектов уменьшается. Лучше всего, если между АДСМ и поступлением спиртного пройдет 5-10 дней.
На формирование иммунитета против бешенства потребуется длительный срок, до 6 месяцев. Рекомендуется отказаться от спиртных напитков, даже от пива.
Что еще запрещено делать после вакцинации?
- отказ от силовых нагрузок;
- на время заживления места инъекции запрещается его мочить;
- отказаться от посещения солярия и мест с активным солнечным светом;
- исключать ситуации, когда снижается иммунитет (переохлаждение, перегрев);
- избегать стресса, конфликтов.
Эти меры позволяют направить все силы на восстановление организма и выработку антител от соответствующего возбудителя.
Полезные советы
Перед проведением вакцинации следует обсудить с доктором запреты, связанные с активной фракцией. Если укусил клещ или собака, то профилактика заболевания – необходимость.
Некоторые считают, что, раз нельзя спиртное, то употребление безалкогольного пива не запрещается. Это заблуждение, поскольку даже такой напиток содержит минимальное количество спирта. Этой концентрации может быть достаточно, чтобы повлиять на процесс формирования иммунного ответа.
Прививка от бешенства и алкоголь, как и защита от других инфекций, в сочетании дают непредсказуемый и даже опасный эффект. Спиртное влияет на скорость иммунизации и вероятность побочных эффектов. Вакцинация – идеальный способ защиты от опасных и неизлечимых инфекций. Получение достоверной информации о клинике, диагностике и методах профилактики болезней позволяет не оставаться невеждами.
Читайте также:


