Может ли быть тахикардия от герпеса
Тябут Тамара Дмитриевна, профессор кафедры кардиологии и ревматологии Бел МАПО, доктор медицинских наук
Год здоровья. Прочитай и передай другому
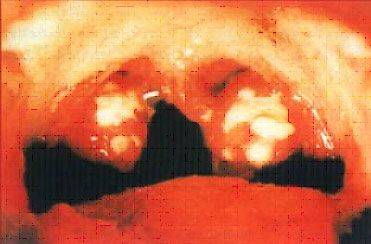
Тонзиллит, вызванный бета-гемолитическим стрептококком.
При наличии хронического тонзиллита в лакунах скапливается большое количество гноя, состоящего из погибших микробов, белых кровяных телец - лейкоцитов, других клеток (гнойно-казеозные пробки). В гнойном содержимом лакун размножаются болезнетворные микробы. Продукты жизнедеятельности микробов из миндалин попадают в кровь и приводят к развитию тонзиллогенной интоксикация, проявляющейся утомляемостью, болями в мышцах и суставах, головными болями, снижением настроения, субфебрилитетом. Миндалины превращаются в хранилище инфекционных агентов, откуда они могут распространяться по организму и быть причиной воспалительных процессов. Частые болезни еще более ослабляют иммунитет, что приводит к дальнейшему развитию тонзиллита. Так формируется порочный круг заболевания.
Хронический тонзиллит опасен осложнениями, связанными с распространением инфекции по организму. К ним относятся паратонзиллярные абсцессы, ·поражение сердца (тонзилогенная миокардиодистрофия, острая ревматическая лихорадка), сосудов, почек.
Тонзиллогенная миокардиодистрофия относится к часто развивающимся, но гораздо реже диагностируемым поражениям сердечной мышцы при хроническим тонзиллите. Она вызывается токсинами бактерий, находящихся в миндалинах, и продуктами местного воспаления и распада тканей.
Клинические признаки тонзиллогенной дистрофии миокарда обусловлены нарушением деятельности вегетативной нервной системы (вегетативной дисфункцией) и нарушением различных видов обмена в сердечной мышце (электролитного, белкового), следствием которых является нарушение образования энергии в сердечной мышце. На ранних этапах развития тонзилогенная миокардиодистрофия проявляется высокой частотой сердечных сокращений - тахикардией, перебоями в работе сердца - экстрасистолией, одышкой при интенсивных физических нагрузках, нарушением общего самочувствия больных. При поздней диагностике появляются признаки сердечной недостаточности, уменьшается объем нагрузки, вызывающей одышку, появляются более тяжелые нарушения ритма и проводимости. При своевременной диагностике и лечении внесердечного фактора - хронического тонзиллита, вызвавшего перечисленные изменения в сердечной мышце, они обратимы и постепенно структура и функции сердечной мышцы
восстанавливаются.
Наибольшую опасность для прогноза и качества жизни пациентов представляет поражение сердца при острой ревматической лихорадке.
Острая ревматическая лихорадка (ОРЛ) - постинфекционное осложнение тонзиллита (ангины) или фарингита, вызванных бета - гемолитическим стрептококком группы А, в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией патологического процесса в сердечно-сосудистой системе (кардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающегося у предрасположенных лиц, главным образом молодого возраста (7-15 лет). В Российской Федерации и в РБ заболеваемость ревматической лихорадкой составляет от 0,2 до 0,6 случаев на 1000 детского населения. Первичная заболеваемость ОРЛ в России в начале ХХI века составила 0,027 случая на 1000 населения. Частота впервые выявленной хронической ревматической болезни сердца (ХРБС), которая включает пороки сердца и специфические изменения клапанов (краевой фиброз), выявляемые при ультразвуковом исследовании сердца - 0,097случаев на 1000 населения, в том числе ревматических пороков сердца - 0,076 случаев на 1000 взрослого населения. Имеющиеся статистические различия между частотой первичной заболеваемости острой ревматической лихорадкой и хронической ревматической болезнью сердца свидетельствует о наличии большого количества не диагностированных острых форм болезни.
Временной интервал между перенесенным острым стрептококковым тонзиллитом, фарингитом, обострением хронического тонзиллита и возникновением проявлений острой ревматической лихорадки составляет 3-4 недели. При острой ревматической лихорадке могут поражаться все структуры сердца - эндокард, миокард, перикард. Поражение миокарда (мышцы сердца) встречается всегда. Проявлениями поражения сердца могут быть сердцебиение, одышка, связанная с физической нагрузкой или в покое, боли в области сердца ноющего характера, которые в отличие о стенокардии не имеют четкой связи с физической нагрузкой и могут сохраняться длительный период времени, сердцебиение, перебои в работе сердца, приступообразные нарушения ритма - мерцательная аритмия, трепетание предсердий. Обычно поражение сердца сочетается с суставным синдромом по типу артралгий - болей в крупных суставах (коленных, плечевых, голеностопных, локтевых) или артрита (воспаления) этих же суставов. Для воспаления суставов характерны боль, изменения формы сустава, вызванные отеком, покраснение кожи в области пораженного сустава, местное повышение температуры и нарушение функции сустава в виде ограничения объема движений. Мелкие суставы поражаются гораздо реже. Воспалительный процесс в суставах носит мигрирующий характер и быстро проходит на фоне правильного лечения. Поражение сердца и суставов обычно сопровождается повышением температуры тела, слабостью потливостью, нарушением трудоспособности. У части пациентов встречаются поражения нервной системы, кожные сыпи по типу кольцевидной эритемы и подкожные ревматические узелки.
Для постановки диагноза острой ревматической лихорадки существуют диагностические критерии, которые включают клинические, лабораторные и инструментальные данные, а также информацию о перенесенной инфекции, вызванной бета-гемолитическим стрептококком группы А, его ревматогенными штаммами. Своевременно поставленный диагноз позволяет добиться выздоровления больного при проведении терапии антибиотиками, глюкокортикоидными гормонами, нестероидным противовоспалительными препаратами. Однако, при поздно начатом лечении, несоблюдении пациентами двигательного режима, наличии генетической предрасположенности, не санированной очаговой инфекции (декомпенсированный тонзиллит, кариес) исходом острой ревматической лихорадки может быть хроническая ревматическая болезнь сердца с пороком сердца или без него. Порок сердца возникает как исход воспалительного поражения клапанов сердца. Наличие порока сердца ревматической этиологии требует отнесения пациента к группе высокого риска развития инфекционного эндокардита, наиболее тяжелой формы поражения сердца, связанного с инфекционными агентами.
Острая ревматическая лихорадка относится к заболевания, при которых профилактика имеет важное значение для снижения как первичной заболеваемости, так и повторных эпизодов болезни (повторная острая ревматическая лихорадка).
Первичная профилактика имеет своей целью снижение первичной заболеваемости и включает комплекс медико-санитарных и гигиенических мероприятий, а так же адекватное лечение инфекций, вызванных бета-гемолитическим стрептококком группы А. Первое направление включает мероприятия по закаливанию, знакомство с гигиеническими навыками, санацию хронических очагов инфекции, в первую очередь - хронического тонзиллита и кариеса. Миндалины тщательно санируют повторными полосканиями и промываниями растворами антибактериальных средств, вакуум-аспирацией патологического содержимого лакун. Если это не дает желаемого результата обсуждается вопрос хирургического лечения - удаления миндалин. В каждом конкретном случае выбор тактики лечения определяет врач отоларинголог и терапевт, кардиолог или ревматолог.
Адекватное лечение ангины и фарингита направлено на подавление роста и размножения стрептококка в организме при развитии стрептококкового фарингита, ангины, тонзиллита. Основу лечения составляет антибиотикотерапия в сочетании с противовоспалительными средствами, которые должны проводиться не менее 10 дней с обязательным контролем общего анализа крови, мочи, а по показаниям биохимического анализа крови при возникновении признаков болезни, при окончании лечения и через месяц от появления первых признаков болезни. Лабораторное исследование, проведенное в эти сроки, позволяет правильно поставить диагноз, определить эффективность лечения, и что самое главное, не пропустить начало развития осложнения в виде острой ревматической лихорадки.
Вторичная профилактика имеет своей целью предупреждение развития повторной острой ревматической лихорадки и прогрессирования заболевания у лиц, перенесших ОРЛ. Она проводится у пациентов, не имеющих аллергии к препаратам пенициллинового ряда. Лекарственным средством, используемым для профилактики у взрослых является бензатинбензилпенициллин (экстенциллин, ретарпен) в дозе 2 400 000 ЕД 1 раз в 3 недели внутримышечно. Профилактические режимы зависят от возраста пациента и исхода острой ревматической лихорадки. В соответствии с рекомендациями Ассоциации ревматологов России вторичная профилактика включает следующие режимы:
Наиболее тяжелым и прогностически неблагоприятным заболеванием сердца, связанным с инфекцией считается инфекционный эндокардит - заболевание, характеризующееся развитием воспалительного процесса на клапанном или пристеночном эндокарде, включающее поражение крупных внутригрудных сосудов, отходящих от сердца, возникающее вследствие воздействия микробной инфекции. Наиболее часто это различные бактерии- стрептококки, стафилококки, энтерококки, кишечная палочка, синегнойная палочка и многие другие. Описано 119 различных возбудителей, приводящих к развитию заболевания.
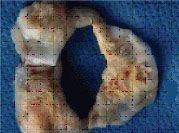
Аортальный клапан
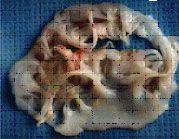
Митральный клапан
Так выглядят клапаны сердца при развитии инфекционного эндокардита.
Наложения из микробов, клеток крови нарушают их функцию,
разрушают клапан и зачастую требуют экстренного хирургического лечения.
Распространенность инфекционного эндокардита в начале 21 века составляла 2- 4 случая на 100 000 населения в год. Отмечается повсеместный рост заболеваемости, наиболее выраженный в старших возрастных группах и составляющий 14, 5 случая на 100 000 населения в возрасте 70-80 лет. Диагностика заболевания сложна. При первом обращении к врачу диагноз ставится только у 19 - 34,2% больных. Средний срок от первичного обращения до постановки диагноза составляет не менее 1,5 - 2 месяцев.
Выделяют группу больных с высоким риском развития инфекционного эндокардита, в которую входят:
- пациенты с ранее перенесенным инфекционным эндокардитом,
- пациенты с протезированными клапанами сердца,
- пациенты с синими врожденными пороками,
- пациенты после хирургических операций на аорте, легочных сосудах
- пациенты с приобретенными пороками сердца, в первую очередь ревматической этиологии (ХРБС).
Кроме этого выделена группа умеренного (промежуточного) риска, объединяющая пациентов со следующими заболеваниями:
- Пролапс митрального клапана, обусловленный миксоматозной дегенерацией или другими причинами с регургитацией 2-3 степени или пролапсы нескольких клапанов
- Нецианотичные врожденные пороки сердца (исключая вторичный ДМПП)
- Бикуспидальный (двухстворчатый)аортальный клапан
- Гипертрофическая кардиомиопатия (идиопатический гипертрофический субаортальный стеноз).
Установлено, что для развития инфекционного эндокардита необходимо попадание возбудителя в кровь. Наиболее частой причиной этого могут быть стоматологические манипуляции, сопровождающиеся повреждением десны и кровоточивостью. При наличии кариеса или заболеваний десен, бактериемия (наличие возбудителя в крови) может возникать достаточно часто.
1. Этиологический фактор: вирус простого герпеса ( Herpes simplex ) 1-го типа (HSV-1) или 2-го типа (HSV-2).
2. Патогенез: после проникновения в организм через слизистую оболочку или поврежденную кожу и предварительной репликации, вирус вызывает виремию (у лиц с отрицательной серореакцией — первичную инфекцию, обычно тяжелого течения) → перемещается нервным путем к чувствительным нейронам (HSV-1 чаще всего тройничный узел, HSV-2 чаще всего в ганглиях спинномозговых нервов S2–S5), где остается в латентной форме → в неблагоприятных условиях реактивируется (рецидивирующий герпес) под воздействием внешних факторов (стресс, переохлаждение, месячные, ослабление организма, недостаточность питания, бактериальные заболевания, чрезмерное пребывание на солнце [ультрафиолетовое излучение]), реже самостоятельно.
Источником инфекции является больной или бессимптомный носитель. Инфекция распространяется при непосредственном контакте (наличие вируса в выделениях). Возможно перенесение инфекции от матери к плоду или новорожденному (перинатальная инфекция).
3. Эпидемиология: Инфекция распространена по всему миру; заражение HSV-1 происходит обычно в детстве, а HSV-2 во время сексуальных отношений (5–10 % женщин в репродуктивном возрасте болело герпесом половых органов, у 25–30 % наличие антител против HSV-2) или редко во время родов. Заражение HSV-1 не защищает от заражения HSV-2.
4. Инкубационный период и период контагиозности: зависит от формы инфекции (→Клиническая картина); инкубационный период 1–26 дней (обычно 6–8).
Клинические симптомы определяются первичной (первое заражение) или рецидивирующей (реактивации латентного вируса) формами инфекции. Общим симптомом в обоих случаях является характерная, везикулярная сыпь . Клиническая картина кожных изменений похожая: первоначально локальные продромальные симптомы, предшествующие появлению характерных изменений (боль, жжение, зуд, онемение) → папула на месте воспаления → везикула (может преобразоваться в пустулу) → эрозия или язва. При первичных инфекциях быстрая динамика образования сыпи, со склонностью к слиянию. При рецидивирующих инфекциях продромальные симптомы выражаются более интенсивно, а изменения сконцентрированы на меньшей площади и их количество тоже меньше. Часто наблюдается увеличение региональных лимфатических узлов.
1. Герпес слизистой оболочки полости рта и глотки
1) первичная инфекция (может быть бессимптомная)
а) острый стоматит и гингивит — типично у маленьких детей; редко у взрослых; инкубационный период 3–6 дней; внезапное начало, высокая лихорадка, плохое самочувствие, анорексия, отек, покраснение и болезненность десен, везикулы и/или эрозии на слизистой оболочке полости рта и языка, а также на коже губ и вокруг полости рта со склонностью к слиянию и образованию болезненных язв, увеличение региональных лимфатических узлов. Острые симптомы сохраняются в течение 5–7 дней, заживление ран через ≈2 нед. Вирус выделяется вместе со слюной в течение 3 нед. (иногда дольше).
б) острый фарингит и тонзиллит — чаще у взрослых, обычно вызваны HSV-1, но возможен и HSV-2 (в сочетании с изменениями на гениталиях). Первоначально лихорадка, плохое самочувствие, головная боль, боль в горле, мышечная боль, затем везикулы появляются на миндалинах и задней стенке глотки, которые трескаются, образуя серые эрозии и язвы (афты), изменения на губах у рецидивирующая инфекция — обычно герпес губ (HSV-1, реже HSV-2), рецидивы в среднем 2 ×/год, у некоторых ежемесячно. Пик выделения вируса в течение первых 24 ч (может сохраняться даже до 5 дней).
2. Генитальный герпес
1) первичная инфекция — как правило тяжелое течение, в ≈50 % случаев вызванная HSV-2. Часто заражение от бессимптомного носителя (в бессимптомном периоде вирус выделяется периодически). Инкубационный период обычно 3–7 дней (1–21). У ≈70 % женщин и ≈40 % мужчин генерализованные симптомы: лихорадка, головная и мышечная боль. Везикулы появляются у мужчин на половом члене, реже на мошонке или внутренней поверхности бедра; у женщин изменения на половых губах, промежности, иногда на внутренней поверхности бедра, во влагалище и на шейке матки. После ректального контакта возможен проктит. Могут появляться другие местные симптомы (в зависимости от локализации кожных изменений): боль, слизистое отделяемое из уретры или влагалища, увеличение и боль паховых лимфатических узлов, при первичной инфекции — нарушения мочеиспускания (может продолжатся 10–17 дней). У женщин наблюдаются более обширные кожные изменения, которые сохраняются ≈20 дней (у мужчин ≈16 дней). Вирус выделяется в течение 10–12 дней. Часто наблюдается в сочетании с острым фарингитом.
2) рецидивирующая инфекция (в основном HSV-2) — инфекция имеет легкое или малосимптомное течение; местные продромальные симптомы длятся от 2 ч до 2 дней. Общие симптомы обычно отсутствуют. У женщин везикулярная сыпь на малых и больших половых губах, а также на коже промежности (могут быть очень болезненны), у мужчин в основном на половом члене (часто безболезненны). Вирус выделяется ≈5 дней.
3. Офтальмогерпес: кожные изменения могут захватывать конъюнктиву и/или роговицу глаза (язвы, обычно в следствие автоинокуляции), что в случае запущенного и часто рецидивирующего герпеса приводит к рубцеванию роговицы (вплоть до потери зрения); везикулярные изменения на веках.
4. Кожный герпес: кожные изменения редко появляются за пределами лица и половых органов. К первичной инфекции может привести втирание зараженного материала:
1) герпетический панариций (напр. у медицинского персонала, который не пользуется перчатками) — внезапное начало, отек, эритема, боль и везикулезно-пустулезные изменения на подушечке пальца или пальцев;
3) герпетическая экзема — особенный вид инфекции у больных атопическим дерматитом; обобщенная везикулезная сыпь, значительное усиление изменений (может быть опасным для жизни).
5. Герпетический энцефалит: в основном встречается после инсульта или повреждения гематоэнцефалического барьера, протекает с нарушением сознания, афазией, судорогами, часто приводит к изменениям личности и когнитивным нарушениям; смертность до 30 %.
Дополнительные методы исследования
1. Идентификация этиологического фактора
1) выделение HSV в культуре клеток (материал: жидкость из везикул, мазок из шейки матки, отделяемое влагалища) — предпочтительный метод при герпесе половых органов (низкая чувствительность при рецидивирующей инфекции, значительно ниже, если изменения начинают заживать); отрицательный результат не исключает инфекции;
2) выделение ДНК HSV (методом ПЦР; материал: жидкость из везикул, мазок из шейки матки, отделяемое влагалища, спинномозговая жидкость) — более чувствительный метод в сравнении с выделением вируса, отрицательный результат не исключает инфекции;
3) серологические исследования — специфические антитела против HSV появляются в крови в течение нескольких недель после заражения; определение антител анти-HSV-2 обычно свидетельствует о половом герпесе (чувствительность 80–98 %, специфичность ≥96 %). В случае определения только антител анти-HSV-1 — затрудненная интерпретация (в связи с очень частым герпесом губ).
Диагноз, как правило, на основе клинической картины. При генитальном герпесе у женщин → гинекологический осмотр. Дополнительные исследования показаны при инвазивных инфекциях. Обозначение типа HSV у пациентов с генитальным герпесом позволяет оценить риск рецидива.
2. Герпес половых органов: сифилис, венерическая язва, опоясывающий герпес.
Противовирусные препараты ( ацикловир , валацикловир ) применяемые системно снижают интенсивность симптомов первичной и рецидивирующей инфекции, но не уничтожают латентной формы вируса и не снижают ни риска заражения окружающих лиц, ни частоты и тяжести рецидива после окончания лечения.
1. Герпес половых органов: лекарственные препараты местного назначения — неэффективны.
1) первичная инфекция — ацикловир п/о 400 мг каждые 8 ч или 200 мг каждые 4–5 ч (5 × в день) в течение 7–10 дней, или валацикловир п/о 1000 мг каждые 12 ч в течение 7–10 дней; лечение можно продлить, если через 10 дней изменения полностью не исчезли;
2) рецидивирующие инфекции (периодическое лечение рецидивов) → лучше всего начать в периоде продромальных симптомов, не позже, чем в первый день появления сыпи; ацикловир п/о 400 или 800 мг каждые 8 ч или 800 мг каждые 12 ч в течение 5 дней, или валацикловир п/о 500 мг каждые 12 ч в течение 3 дней, или 1000 мг каждые 24 ч в течение 5 дней.
2. Тяжелая (диссеминированная) форма инфекции HSV и герпетический энцефалит → ацикловир в/в 5–0 мг/кг массы тела каждые 8 ч в течение 2–7 дней, или до момента улучшения клинического состояния, затем п/о (в общем ≥10 дней лечения в зависимости от клинического состояния).
3. Герпес слизистой оболочки полости рта и глотки
1) первичная инфекция — в случае сильной динамики и усиления изменений или у лиц с недостаточностью иммунитета независимо от этиологии → ацикловир п/о 200 мг каждые 4–5 ч (5 × в день) в течение 3–5 дней, или валацикловир п/о 1000 мг каждые 12 ч в течение 3–5 дней;
2) рецидивирующие инфекции (периодическое лечение рецидивов с выраженным течением ) → лучше всего начать в периоде продромальных симптомов, не позже, чем в первый день появления сыпи; ацикловир п/о 200 мг каждые 4–5 ч (5 × в день) в течение 3–5 дней, или валацикловир п/о 1000 мг каждые 12 ч в течение одного дня, или 500 мг каждые 12 ч в течение 3 дней; при герпесе губ с более легким течением действует также ацикловир в виде крема (дополнительно содержит гидрокортизон) или геля (5 × в день).
4. Беременные → ацикловир (считается безопасным для плода лекарственным препаратом). Лечение первичной инфекции или рецидива — как выше. У беременных с рецидивирующим герпесом половых органов показано профилактическое применение ацикловира от 36 нед. беременности — снижает риск рецидива герпеса половых органов (HSV-2) во время родов и вызванной этим необходимости кесарева сечения, а также риск заражения новорожденного.
5. Офтальмогерпес → ацикловир в виде глазной мази; лечение должен вести окулист.
Жаропонижающие и обезболивающие лекарственные препараты в случае необходимости.
Вторичные бактериальные или грибковые инфекции кожных изменений, диссеминированные инфекции (в т. ч. пищевода, надпочечников, легких, суставов, ЦНС), многоформная эритема (75 % случаев сопровождается инфекцией HSV). Заражение новорожденного (HSV-1 или HSV-2) — чаще всего в виде диффузных везикулярных высыпаний на коже, также возможен тяжелый энцефалит, гепатит и воспаление других органов, приводящие к смерти. Чаще всего заражение происходит в околородовой период при первичной (риск заражения 30–50 %) или рецидивирующей (риск ПРОГНОЗ наверх
Рецидивирующая болезнь в течение всей жизни. Редко приводит к смерти — новорожденные, лица с тяжелым иммунодефицитом или в случае развития энцефалита.
1. Вакцинация: вакцина герпетическая культуральная инактивированная.
2. Фармакологическая профилактика: люди с частыми и тяжелыми рецидивами → ацикловир п/о 400 мг каждые 12 часов или валацикловир п/о 500 мг или 1000 мг каждые 24 часа (подтверждено безопасность и эффективность ежедневного применения ацикловира в течение 6 лет, и валацикловира в течение одного года). Процедура уменьшает частоту рецидивов и улучшает качество жизни; во время приема препаратов снижается риск заражения партнера HSV-2.
1. Изоляция больных: применение контактных методов изоляции.
2. Средства личной защиты: предохранение от рискованных сексуальных контактов. Использование латексных презервативов во время полового акта снижает риск заражения (но не исключает его — возможны изменения в других местах). Инфицированные лица должны информировать партнеров о своей болезни еще перед началом сексуальных отношений (риск заражения также в бессимптомном периоде). В случае герпеса половых органов или продромальных симптомов нельзя вступать в сексуальные контакты со здоровыми лицами. Беременные, которые в прошлом болели герпесом половых органов, должны предупредить об этом врача. Здоровые женщины, чьи партнеры болели герпесом половых органов, не должны вступать в половые отношения в III триместре беременности.
3. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации : нет.
Основные факты
Введение
ВПГ-2 передается почти исключительно половым путем и проявляется в генитальной или анальной области (генитальный герпес). Тем не менее ВПГ-1 через орально-генитальный контакт также может передаваться на область половых органов и вызывать генитальный герпес.
Инфицирование оральным и генитальным герпесом в основном проходит бессимптомно, но может сопровождаться легкими симптомами либо вызывать образование болезненных пузырьков или язв в инфицированной зоне.
Вирус простого герпеса первого типа (ВПГ-1)
ВПГ-1 — высококонтагиозная инфекция, широко распространенная эндемичная во всем мире. Большая часть заражений вирусом ВПГ-1 случается в детстве, затем инфекция сохраняется на протяжении жизни. В подавляющем большинстве случаев при инфицировании ВПГ-1 развивается оральный герпес (инфекция внутри или вокруг рта, которую иногда называют оролабиальным или орофациальным герпесом), но в некоторых случаях вирус вызывает и генитальный герпес (инфекция в генитальной или анальной области).
В 2012 году, согласно расчетам, число инфицированных вирусом ВПГ-1 составляло около 3,7 миллиарда человек в возрасте до 50 лет или 67% населения планеты. Распространенность инфекции, по расчетам, была наивысшей в Африке (87%) и самой низкой в странах Америки (40—50%).
Число инфицированных генитальной формой ВПГ-1 в 2012 году, согласно расчетам, составляло в мире 140 миллионов человек в возрасте от 15 до 49 лет, но ее распространенность существенно различалась в зависимости от региона.
Наибольшее число случаев инфицирования генитальной формой ВПГ-1, по оценкам, регистрируется в странах Америки, Европы и Западной части Тихого океана, где заражение ВПГ-1 по-прежнему происходит во взрослом возрасте. В других регионах, например в Африке, инфицирование ВПГ-1 в основном происходит в детстве, до начала половой жизни.
Оральная герпетическая инфекция, как правило, бессимптомна, и большинство инфицированных ВПГ-1 не знают о том, что заражены. Среди симптомов орального герпеса можно выделить болезненные пузырьки или открытые поражения (так называемые язвы) внутри или вокруг рта.
Генитальный герпес, вызванный ВПГ-1, может протекать бессимптомно или с легкими симптомами, которые остаются незамеченными. Если симптомы все же появляются, то генитальный герпес характеризуется наличием одного или более пузырьков или язв в генитальной области. После первоначального появления генитального герпеса могут возникать повторные симптомы, однако частота их появления при генитальном герпесе, вызванном ВПГ-1, как правило, невысока.
ВПГ-1 передается главным образом через оральный контакт и вызывает оральную герпетическую инфекцию вследствие контакта с вирусом ВПГ-1 в простудных пузырьках, слюне и на поверхностях во рту или вокруг рта. Однако вследствие орально-генитального контакта ВПГ-1 может также попасть на генитальную область и вызвать генитальный герпес.
ВПГ-1 может передаваться через поверхность ротовой полости или кожи, которая выглядит нормальной и на которой отсутствуют симптомы. Однако риск передачи наиболее высок при наличии активных поражений.
У лиц, уже инфицированных оральной формой герпеса, последующее заражение генитальной зоны ВПГ-1 маловероятно.
В редких случаях инфекция, вызванная ВПГ-1, может передаваться от матери с генитальной формой ВПГ-1 ребенку при родах.
У лиц со слабой иммунной системой, например у лиц, находящихся на поздней стадии заражения ВИЧ, ВПГ-1 может вызвать более тяжелые симптомы и более частые рецидивы. В редких случаях инфекция ВПГ-1 также может вызвать более тяжелые осложнения, например, энцефалит или кератит (глазная инфекция).
Развитие неонатального герпеса может происходить при контакте новорожденного с ВПГ в половых путях во время родов. Это заболевание является редким, составляя примерно 10 случаев на 100 000 деторождений в мире, однако оно может приводить к длительной неврологической инвалидизации или смерти. Риск развития неонатального герпеса особенно высок, если первичное инфицирование матери ВПГ происходит на поздних сроках беременности. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок.
Рецидивы симптомов орального герпеса могут вызывать дискомфорт и приводить к социальной стигматизации и появлению психологических расстройств. При генитальном герпесе эти факторы могут оказывать серьезное неблагоприятное воздействие на качество жизни и сексуальные отношения. Однако со временем большинство людей с одной из форм герпеса приспосабливаются к жизни с инфекцией.
Наиболее эффективными лекарственными средствами для лиц, инфицированных ВПГ, являются такие антивирусные средства, как ацикловир, фамцикловир и валацикловир. Они помогают снизить тяжесть и частоту появления симптомов, однако излечить инфекцию не могут.
ВПГ-1 наиболее контагиозен во время обострения орального герпеса с проявлением симптомов, однако может передаваться и в тех случаях, когда симптомы не ощущаются и не наблюдаются. Лицам с проявляющимися симптомами орального герпеса следует избегать орального контакта с другими людьми и совместного пользования предметами, которые были в контакте со слюной. Также им следует воздерживаться от оральных половых сношений, чтобы не допустить передачу герпеса на гениталии полового партнера. Лицам с симптомами генитального герпеса следует воздерживаться от половых сношений, пока у них наблюдаются какие-либо симптомы.
Лица, уже инфицированные ВПГ-1, не могут заразиться повторно, однако могут заразиться вирусом простого герпеса второго типа (ВПГ-2), поражающим генитальную область (см. ниже).
Систематическое и правильное пользование презервативами может помочь предупредить распространение генитального герпеса. Однако презервативы способны лишь снизить риск инфекции, поскольку заражение генитальным герпесом может произойти на тех участках, которые презервативом не защищены.
Беременным женщинам с симптомами генитального герпеса следует информировать об этом своих медработников. Предотвращение первичного инфицирования вирусом генитального герпеса особенно важно на поздних сроках беременности, поскольку именно в таких случаях существует максимальный риск развития неонатального герпеса.
Проводятся дополнительные исследования для разработки более эффективных методов профилактики заражения ВПГ, например вакцин. В настоящее время изучаются несколько вакцин-кандидатов против ВПГ.
Вирус простого герпеса второго типа (ВПГ-2)
Инфекция ВПГ-2, вызывающая генитальный герпес, широко распространена в мире и передается, главным образом, половым путем. ВПГ-2 — основная причина генитального герпеса, который также может быть вызван вирусом простого герпеса первого типа (ВПГ-1). Заражение ВПГ-2 сохраняется всю жизнь и не поддается лечению.
Генитальный герпес, вызванный ВПГ-2, является глобальной проблемой: согласно расчетам, в 2012 году примерно 417 миллионов человек в мире являлись носителями инфекциями. Распространенность инфекции, по оценкам, была наивысшей в Африке (31,5%), за которой следовала Америка (14,4%). Было также показано, что распространенность инфекции увеличивается с возрастом, хотя наибольшее число впервые инфицированных лиц составляют подростки.
Женщины инфицируются ВПГ-2 чаще, чем мужчины: в 2012 году носителями инфекции являлись примерно 267 миллионов женщин и 150 миллионов мужчин. Это объясняется тем, что половым путем ВПГ передается более эффективно от мужчины к женщине, чем от женщины к мужчине.
Генитальная герпетическая инфекция часто протекает бессимптомно или с легкими симптомами, которые остаются незамеченными. Большинство инфицированных не знают о наличии у них инфекции. Как правило, о ранее поставленном диагнозе генитального герпеса сообщают около 10—20% лиц, инфицированных ВПГ-2.
В тех случаях, когда симптомы все же проявляются, генитальный герпес характеризуется наличием одного или более пузырьков в области гениталий или анальной области, или открытыми поражениями (так называемыми язвами). Помимо язв в области гениталий симптомами первичного заражения генитальным герпесом часто являются озноб, ломота в теле и воспаление лимфатических узлов.
После первоначального приступа генитального герпеса, вызванного ВПГ-2, нередки повторные симптомы, однако они менее интенсивны, чем при первом приступе заболевания. Частота приступов со временем сокращается. Люди, инфицированные ВПГ-2, могут ощущать легкое покалывание или стреляющую боль в ногах, бедрах и ягодицах прежде, чем появятся генитальные язвы.
ВПГ-2 обычно передается при половых сношениях через контакт с поверхностями половых органов, через кожу, через пораженные участки или жидкости человека, инфицированного этим вирусом. ВПГ-2 может передаваться через кожу в генитальной или анальной областях, которые выглядят здоровыми, а также часто передается даже при отсутствии симптомов.
В редких случаях инфекция, вызванная ВПГ-2, может передаваться от матери младенцу при родах.
Доказано, что ВПГ-2 и ВИЧ влияют друг на друга. Инфекция ВПГ-2 увеличивает риск заражения ВИЧ-инфекцией приблизительно в три раза. Кроме того, лица, зараженные ВИЧ и ВПГ-2, с большей вероятностью передают ВИЧ другим. У лиц, инфицированных ВИЧ, ВПГ-2 является одной их наиболее частых инфекций и встречается у 60-90% лиц с ВИЧ-инфекцией.
Инфекция ВПГ-2 у лиц, живущих с ВИЧ (и других лиц с ослабленным иммунитетом), часто протекает в более тяжелой форме и с более частыми рецидивами. На поздней стадии ВИЧ ВПГ-2 может привести к таким более серьезным, хотя и редким осложнениям, как менингоэнцефалит, эзофагит, гепатит, пневмонит, некроз сетчатки или диссеминированная инфекция.
Неонатальный герпес — редкая, но в ряде случаях смертельная болезнь, которая может развиться, если новорожденный контактирует с ВПГ в родовых путях во время родов. Риск развития неонатального герпеса особенно высок, если первичное инфицирование матери ВПГ происходит на поздних сроках беременности. У женщин, перенесших генитальный герпес до беременности, риск передачи ВПГ детям крайне низок.
Рецидивы симптомов генитального герпеса могут вызывать боль и приводить к социальной стигматизации и появлению психологических расстройств. Эти факторы могут оказывать серьезное неблагоприятное воздействие на качество жизни и сексуальные отношения. Тем не менее со временем большинство инфицированных вирусом герпеса приспосабливаются к жизни с этой инфекцией.
Наиболее эффективными лекарственными средствами, для лиц, инфицированных ВПГ, являются такие антивирусные средства, как ацикловир, фамцикловир и валацикловир. Они помогают снизить тяжесть и частоту появления симптомов, однако инфекцию не излечивают.
Лицам с генитальной формой инфекции ВПГ следует воздерживаться от полового контакта в период проявления симптомов генитального герпеса. ВПГ-2 наиболее контагиозен во время появления язв, однако он также может передаваться в тех случаях, когда никакие симптомы не ощущаются или не наблюдаются.
Систематическое и правильное пользование презервативами может помочь предупредить распространение генитального герпеса. Однако презервативы обеспечивают лишь частичную защиту, поскольку ВПГ может находиться на участках, не защищенных презервативом. Мужское обрезание, сделанное под медицинским наблюдением, может обеспечить мужчинам пожизненную частичную защиту против ВПГ-2, а также ВИЧ и вируса папилломы человека (ВПЧ).
Беременные женщины с симптомами генитального герпеса должны информировать об этом своих медработников. Предупреждение новых случаев инфицирования вирусом генитального герпеса особенно важно на поздних сроках беременности, поскольку в этот период риск развития неонатального герпеса является максимальным.
Проводятся дополнительные исследования для выявления более эффективных методов профилактики заражения ВПГ, например, вакцинами или бактерицидами местного применения (препаратами для защиты от инфекций, передаваемых половым путем, которые могут применяться интравагинально или интраректально).
Реагирование ВОЗ на герпес (ВПГ-1 и ВПГ-2)
ВОЗ и партнеры прилагают усилия к ускорению исследований по разработке новых стратегий профилактики и борьбы с неонатальными и генитальными инфекциями, вызванными ВПГ-1 и ВПГ-2. Эти исследования включают разработку вакцин против ВПГ и бактерицидов местного применения. В настоящее время изучается ряд вакцин-кандидатов и бактерицидов.
Читайте также:


