Может ли быть герпес на молочных железах


Герпес (на губах, генитальный) диагностика, лечение в Новосибирске в клинике Блеск
Вирус простого герпеса – это один из самых распространенных вирусов. В мире заражено от 65% до 90% людей. Он делится на два вида: герпес 1 типа обычно вызывает образование болезненных пузырьков на губах и во рту, а герпес 2 типа – на половых органах и в области ануса. В последние годы причиной генитального герпеса все чаще становится вирус простого герпеса 1 типа из-за распространения орального секса. Спустя некоторое время пузырьки лопаются и постепенно заживают.
Вирус герпеса 1 типа передается через слюну или повреждения на коже. Заразиться можно во время поцелуев, а также использования чужих столовых приборов, зубной щетки и т.п. Он проявляется в виде болезненных пузырьков на губах, деснах, языке, внутренней стороне щек, которые сохраняются в течение 2-3 недель. Ещё до появления пузырьков пациент может ощущать покалывание, зуд в пораженной зоне. Также герпес может вызывать повышение температуры и боли в мышцах.
Вирус очень заразен, и большинство людей являются его носителями. Но его проявления возникают только у некоторых пациентов. Бессимптомное носительство вируса встречается в 2 раза чаще, чем заболевание, сопровождающееся симптомами. Инкубационный период длится 2-12 дней после заражения. Инфицирование вирусом простого герпеса 1 типа обычно происходит в раннем детстве.
Вирус простого герпеса 2 типа обычно передается половым путем. Это может быть оральный, вагинальный или анальный секс, а также прикосновение кожи к коже. Важно знать, что инфицирование возможно даже в том случае, когда больной человек не имеет пузырьков на слизистых оболочках или коже в данный момент. Очень часто люди заражают своих партнеров, даже не зная о том, что они являются носителями вируса герпеса. Презерватив защищает от герпеса, но, к сожалению, не полностью, поскольку язвочки могут находиться также на открытой коже.
Генитальный герпес чаще встречается у женщин, чем у мужчин. Это может быть связано с тем, что передача вируса происходит активней от мужчины к женщине, чем от женщины к мужчине. Будущая мать может передать вирус простого герпеса 2 типа своему ребенку во время родов, что может привести к серьезным последствиям. Риск повышается в том случае, если женщина впервые заразилась герпесом во время беременности. В случае, когда у роженицы наблюдается обострение генитального герпеса, может быть показано кесарево сечение.
Часто заболевание протекает бессимптомно или малозаметно – в виде небольшой сыпи. Но у некоторых людей возникают болезненные пузырьки на половых органах или в области ануса. Они также могут появиться и на других местах тела, но, чаще всего, ниже пояса – например, на ягодицах, задней поверхности бедер, пояснице.
Первые признаки генитального герпеса обычно возникают через 2 недели после заражения и могут быть довольно сильно выраженными. Пузырьки заживают через 2-4 недели. Кроме того, могут появиться симптомы, напоминающие грипп – повышение температуры и опухшие лимфоузлы. У большинства людей в течение года происходит 4-5 рецидивов герпеса, которые со временем становятся все менее выраженными.
Исследования, которые проводят при диагностике герпеса, включает цитологическое исследование (то есть клеточное), иммуноферментные тестирование, а также полимеразной цепной реакции.
Иммуноферментные тесты для определения герпеса позволяют найти в сыворотке крови иммуноглобулины класса G, M и А.
- Общий анализ крови – без специфических изменений.
- Вирусологические исследования. Вирус вы¬деляют со слизистых оболочек, из везикул конъюнктивы. Наилучшие результаты дает метод выявления вируса в культуpax клеток.
- Серологические исследования – для выявления вирусных антигенов используется иммунофлюоресцентный метод. Для определения антител к вирусам 1-го и 2-го типов применяется ИФА (80-90% выявлений). Пик титров антител отмечается через 4-6 нед.Определение нарастания антител – более важный показатель, чем одноразовое исследование, т.к. наличие ан¬тител может быть обусловлено ранее перенесенной герпетической инфекцией.
- Для экспресс-диагностики используется метод флюоресцирующих антител и иммуно-пероксидазный метод.
В медицинском центре "Блеск" проводится полная диагностика и лечение этого заболевания. Прием на процедуры ведут только самые опытные врачи дерматологи высшей категории.
Медицинский центр "Блеск" предлагает женщинам пройти комплексное обследование организма.
Запишитесь на консультацию врача прямо сейчас через кнопку "запись на прием" или по телефону +7 (383) 2-000-515.
Новое исследование показало, что применение генетически модифицированного вируса, вызывающего герпес, дает значительное улучшение у больных с меланомой в прогрессирующей стадии.
Ученые применили так называемый Talimogene laherparepvec (сокращенно T-VEC) – специально сконструированный вирус на основе вируса герпеса первого типа (HSV-1). От своего прародителя T-VEC отличается несколькими важными качествами. Методами генной инженерии у него удален ген ICP34.5, что позволяет вирусу заражать лишь опухолевые клетки и лишает его возможности проникать в здоровые клетки организма. Удаление гена ICP47 заставляет вирус продуцировать антигены. В вирусе также быстрее начинает работать ген US11, что ускоряет репликацию вируса и разрушение им опухолевых клеток. Также в геном вируса вставлен человеческий ген, ответственный за выработку цитокина GM-CSF – белка, стимулирующего иммунный ответ.
Врачи делают инъекции T-VEC непосредственно в зону опухоли. Попав в организм, T-VEC наносит по опухоли двойной удар. Проникнуть в здоровые клетки он не способен, но легко попадает в опухолевые клетки, где начинает реплицироваться, вырабатывая одновременно большое количество цитокина GM-CSF. В конце концов, клетка с вирусом разрушается, подобно тому, как это происходит с обычными клетками эпителия при заболевании герпесом. Помимо разрушения клеток T-VEC помогает иммунной системе распознавать и уничтожать раковые клетки. При разрыве клетки наружу выходят не только новые вирусы T-VEC, но также цитокин GM-CSF и опухолевые антигены – фрагменты раковой клетки, которые достаточно малы, чтобы быть распознанными иммунной системой.
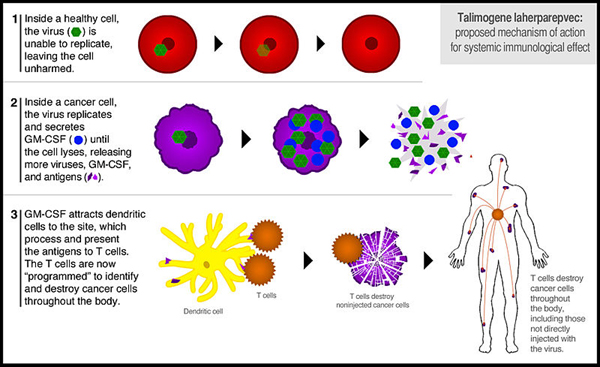
Механизм действия T-VEC
T-VEC был создан компанией BioVex, специализирующейся на разработке экспериментальных средств против рака. В 2011 году результаты BioVex заинтересовали крупную биофармацевтическую корпорацию Amgen, которая купила BioVex, залпатив 425 миллионов долларов сразу и 575 миллионов в поэтапных выплатах. Разработка T-VEC продолжилась и дошла до стадии клинических испытаний.
Отчет о второй фазе клинических испытаний был опубликован в 2009 году в Journal of Clinical Oncology. В нем участвовали 50 пациентов с меланомой, большинству из которых не смогли помочь другие методы лечения. Для 26 % лечение оказалось эффективным (из них у 16 % вирус уничтожил опухоль полностью, у 10 % не менее чем на треть). Помимо этого для 4 % пациентов болезнь стала операбельной, а еще у 20 % рост опухоли остановился в течение по меньшей мере трех месяцев. Общая выживаемость составила 54% в первый год и 52% в течение двух лет.
Особенно перспективным оказалось, что T-VEC эффективно действовал не только на ту опухоль, куда была проведена инъекция, но и на другие опухоли в организме. Побочные эффекты от его применения оказались слабыми и напоминали симптомы легкого гриппа.
В марте 2013 года компания Amgen объявила о начале третьей фазы клинических испытаний. Это было глобальное, рандомизированное исследование, в котором эффективность T-VEC сравнивалась с инъекциями в опухоль цитокина GM-CSF. Отчет о результатах этого испытания опубликовал сейчас Journal of Clinical Oncology. Ранее о ходе работ врачи докладывали на ежегодных конференциях Американского общества клинической онкологии (ASCO) в Чикаго в мае 2013 и 2014 годов.
В исследовании участвовали 436 пациентов с неоперабельной меланомой на третьей или четвертой стадии. Через год после начала лечения 16,3 % пациентов, получавших T-VEC, продемонстрировали положительный клинический ответ (то есть полное или частичное уничтожение опухолевых клеток), который держался не менее шести месяцев. У контрольной группы, которая получала инъекции цитокина, этот показатель составил лишь 2,1 %. Наиболее эффективным T-VEC оказался при третьей стадии меланомы, где процент положительного клинического ответа достиг 33. У 11 % больных меланома полностью исчезла по всему телу. Это еще раз подтвердило, что T-VEC обеспечивает системный иммунный ответ, который разрушает и отдаленные, неинъецированные опухоли. Средняя продолжительность жизни у пациентов составила 41 месяц, почти в два раза больше, чем у контрольной группы. Осенью этого года Управление по контролю пищевых продуктов и лекарственных препаратов США (FDA) должно рассмотреть заявку на официальное использование T-VEC в качестве средства терапии меланомы.
Также эффективность генетически модифицированного вируса герпеса подтверждалась для лечения рака поджелудочной железы, молочных желез и колоректального рака, правда, в этих случаях пока проведена только первая фаза клинических испытаний. Ученые предполагают, что он может оказывать свое действие и на опухоли почек, так как этот тип опухолей также хорошо подвержен иммунотерапии.

Молочные железы развиваются из-за увеличения эстрогена в период полового созревания. Во время менструального цикла различные половые изменения вызывают процессы в тканях молочной железы, которые могут привести к боли или дискомфорту у женщин.
Боль в груди, которую еще называют мастальгией, является распространенным состоянием среди женщин. Боль обычно классифицируют как цикличную и нецикличную.
- Цикличная боль означает, что боль связана с вашим менструальным циклом. Такая боль, как правило, стихает во время или после менструации.
- Нецикличная боль может иметь множество причин, включая травмы груди. Иногда нецикличная боль может поступать от окружающих мышц или тканей, а не от самих молочных желез.
Масталгия может варьироваться по интенсивности от резкой боли до легкого покалывания.
Причины
Колебания гормонов
Менструальный цикл женщины вызывает колебания количества гормона эстрогена и прогестерона. Эти два гормона могут вызвать набухание молочных желез, комочки, а иногда и боль.
Женщины иногда сообщают, что эта боль усиливается по мере взросления из-за повышенной чувствительности к гормонам. Если боль в груди связана с колебаниями количества гормонов, вы обычно замечаете боль, усиливающуюся за два-три дня до менструации. Иногда боль будет продолжаться в течение всей менструации.
Периоды развития, которые влияют на менструальный цикл женщины и могут вызвать боль в груди, включают:
- половое созревание;
- беременность;
- менопауза;
Киста молочной железы
С возрастом грудь изменяется, этот процесс известный как инволюция. Это процесс замены тканей молочных желез жировой тканью. Побочным эффектом этого процесса является развитие кисты, патологической полости в органах или тканях, заполненная жидкостью или кашеобразной массой. Они известны как фиброзно-кистозные изменения или фиброзно-кистозная ткань молочной железы. Когда в молочных железах увеличивается количество кистозных и фиброзных компонентов, это может повлечь появление фиброзного-кистоза груди, который может способствовать образованию комочков и повышать чувствительность. Чаще всего это происходит в верхней и внешней части груди. Комочки также могут увеличиваться в размерах примерно во время менструального цикла.
Грудное вскармливание
Грудное вскармливание – это сложная динамическая и адаптивная система отношений между женщиной и ребенком, складывается, когда мать прикладывает ребенка к груди, а ребенок сосет грудь. Иногда женщины могут чувствовать боль в груди во время кормления грудью. Иногда причиной этого может быть сам физиологический процесс вскармливания, поскольку ребенок иногда может сделать больно во время сосания молока. Однако, боль может быть и следствием мастита. Мастит – это инфекция молочных протоков. Может вызвать сильную боль, а также трещины, зуд, жжение или волдыри на сосках. Другие симптомы включают красные прожилки на груди, повышение температуры и озноб
Диета
Еда также может быть причиной боли в груди. Женщины, которые придерживаются нездорового рациона, например, употребляют пищу с высоким содержанием жира и рафинированных углеводов, также могут попасть в группу риска.
Рак молочной железы
Большинство раков молочной железы не вызывают боли. Однако воспалительный рак молочной железы и некоторые опухоли могут привести к дискомфорту в груди.
Женщина должна обратиться к врачу, если она чувствует:
- комочки или другие новообразования;
- боль или комочки, которые не проходят после менструации;
- любые выделения из сосков (кровянистые, прозрачные и тп);
- боль в груди без известных причин, которая не угасает;
- симптомы, соответствующие инфекции молочной железы, такие как покраснение, гной или лихорадка.
Мышечные боли
Иногда боль в груди возникает не из-за проблем с молочными железами, а из-за раздражения мышц груди, рук или спины, если вы занимаетесь спортом или другой физической активностью.
Операция на груди
Если вам сделали операцию на груди, боль от образования рубцовой ткани может задержаться после того, как разрезы зажили.
Лекарства
Антидепрессанты, гормональная терапия, антибиотики и лекарства от болезней сердца могут вызывать боль в груди.
Курение
Курение, как известно, повышает уровень эпинефрина в тканях молочной железы, способствует возникновению боли в молочных железах.
Стресс и тревога
Эти состояния также могут быть связаны с болью в груди.
Размер груди
У женщин с большой грудью могут возникать нецикличные боли в груди, связанные с размером груди. Боль в шее, плечах и спине может сопровождать боль в груди.
Диагностика
Если у вас болят молочные железы, боль, которая локализуется в одной области, и которая длится в течение месяца без колебаний уровня боли, обязательно нужно обратиться к врачу. Примеры диагностических тестов могут включать:
- Маммограмму. Врачи используют этот тест визуализации для выявления отклонений в тканях молочной железы;
- УЗИ. Это сканирование тканей молочной железы. Врачи могут использовать его для выявления комочков в тканях молочной железы;
- Магнитно-резонансную томографию (МРТ). Используется для создания детальных изображений ткани молочной железы для выявления потенциально раковых поражений;
- Биопсию. Это удаление пораженных тканей молочной железы, чтобы врач мог исследовать ткань под микроскопом на наличие раковых клеток.
Во время каких болезней проявляется
Не всегда возможно точно определить, почему возникает боль в груди. Некоторые болезни, которые могут быть связаны с болью в груди:
- Кислотный рефлюкс;
- Ангина;
- Доброкачественные опухоли молочной железы;
- Болезнь Борнхольм;
- Рак молочной железы;
- Киста молочной железы;
- Травма груди (например, предыдущая операция на груди);
- Грудное вскармливание (при заражении);
- Шейный и грудной спондилез / радикулопатия;
- Ишемическая болезнь сердца;
- Костохондрит;
- Фибромиалгия;
- Герпес зостер;
- Мастит;
- Беременность;
- Половое созревание;
- Легочная эмболия;
- Перелом ребер;
- Серповидноклеточная анемия;
- Травма грудной стенки;
К какому врачу обратиться
В случае дискомфорта, новообразований или боли в груди нужно обращаться к врачу-гинекологу и маммологу. Если боль в груди является внезапной и сопровождается покалыванием и онемением конечностей, нужно немедленно обращаться к врачу (такие симптомы могут указывать на инфаркт).
Запишитесь на прием к врачу, если боль в груди:
- продолжается ежедневно более нескольких недель;
- локализированная;
- со временем усиливается;
- препятствует ежедневной деятельности.
Профилактика и лечение
Лечение будет зависеть от того, боль циклическая или нециклическая. Прежде чем лечить, врач учтет ваш возраст, историю болезни и уровень боли.
Лечение циклического боли может включать:
- уменьшение потребления натрия;
- прием препаратов кальция;
- прием оральных контрацептивов, может помочь сделать уровень гормона стабильным;
- прием блокаторов эстрогенов;
- прием препаратов для снятия боли, включая не стероидные противовоспалительные препараты;
Лечение не циклической боли будет зависеть от причины боли в груди. После того, как будет выявлена причина, ваш врач назначит соответствующие методы лечения.
Некоторые методы профилактики, которые может порекомендовать ваш врач:
- сокращение потребления кофеина;
- уменьшение потребления жира в рационе до менее чем 15 процентов от общего количества калорий (для этого может понадобиться помощь диетолога);
- ношение удобного, поддерживающего спортивного бюстгальтера;
- использование обезболивающего геля (не стероидный анальгетик);
- прием поливитаминов с витамином Е.
Читайте также:


