Корь краснуха механизм передачи
Краснуха—высокозаразное острое инфекционное заболевание, вызываемое вирусом краснухи.
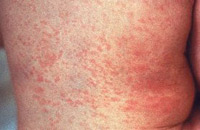
Наиболее часто краснухой болеют непривитые дети 2-9 лет. Особенно опасна краснуха в первые 3 месяца беременности при этом нередко развиваются тяжелые врожденные пороки развития ребенка, возможна внутриутробная гибель плода. В целом, у взрослых людей краснуха протекает тяжелее, чем у детей.
Источником инфекции является человек с клинически выраженной или стертой формой краснухи. Пути передачи — воздушно-капельный (при разговоре с больным, поцелуях) и вертикальный (от матери к плоду). Возможен также контактный путь заражения— через детские игрушки. Больной становится заразным за 1 неделю до появления сыпи и продолжает выделять вирус в течение 5-7 дней после появления высыпаний. Ребёнок с врождённой краснухой выделяет возбудитель более длительное время (до 21-20 месяцев).
Инкубационный период заболевания длится от 11 до 24 дней (чаще 16-20).
Вирус краснухи проникает в организм через слизистые оболочки дыхательных путей и разносится кровью по всему организму, вызывая увеличение лимфатических узлов, в особенности тех, что расположены на затылке и задней стороне шеи. Иногда возникает незначительный насморк и сухой кашель, чувство першения в горле, слезотечение. Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38-39°С ), головная боль, боли в мышцах, снижение аппетита.
В первый день болезни у 75-90% больных возникает характерная сыпь на коже, причем высыпания чаще наблюдаются у детей. Элементы сыпи представляют собой круглые или овальные розово-красные мелкие пятна. Чаще сыпь вначале возникает на лице и шее, за ушами и на волосистой части головы, а затем в течение суток она появляется на туловище и конечностях. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единичные высыпания появляются на слизистой оболочке рта. Сыпь держится два-три дня.
У детей краснуха обычно протекает легко.
Осложнения краснухи крайне редки и встречаются у детей с иммунодефицитом. К ним относятся: пневмонии, отиты, артриты, ангины, тромбоцитопеническая пурпура. Очень редко (в основном у взрослых) возникают поражения головного мозга — энцефалиты и менингоэнцефалиты. Краснуха у беременных не представляет серьезной опасности для будущей матери, но значительно увеличивает риск пороков развития плода.
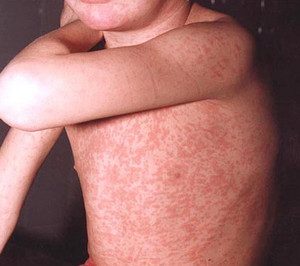
Диагноз краснухи, как правило, ставится, если у ребёнка был контакт с больным краснухой, он не привит, отмечается характерная кожная сыпь, увеличение лимфатических узлов, другие симптомы.
Диагноз подтверждается с помощью анализа крови из вены на противовирусные антитела, который проводится на 1-3-й день болезни и спустя 7-10 дней. О краснухе свидетельствует увеличение антител в 4 раза и более.
Лечение обычно проводится в домашних условиях. В период высыпаний ребенку необходим постельный режим. Специальное лечение не назначают, иногда применяют симптоматические средства (лекарства, устраняющие симптомы заболевания).
При появлении осложнений необходима срочная госпитализация.
Прогноз заболевания в большинстве случаев благоприятный. Повторное заражение краснухой невозможно.
Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают. Важно предотвратить контакт больного ребёнка с беременными женщинами.
Вакцинация от краснухи входит в календарь прививок. В России наиболее часто применяется тривакцина корь-краснуха-паротит. Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15-20 дней почти у 100% привитых и сохраняется более 20 лет.
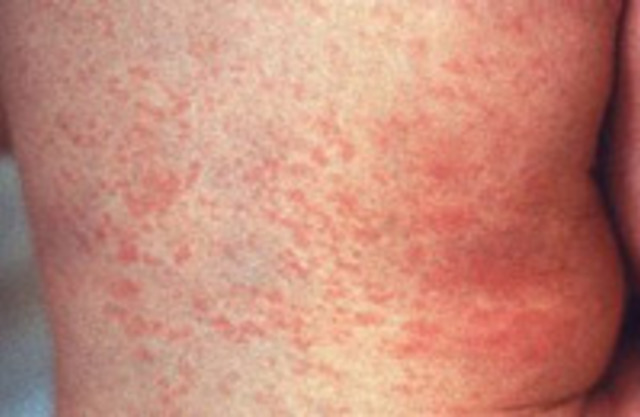

Краснуха — высокозаразное острое инфекционное заболевание, вызываемое вирусом краснухи.
Наиболее часто болеют непривитые дети 2-9 лет. Особенна опасна краснуха в первые 3 месяца беременности — при этом нередко развиваются тяжелые врожденные пороки развития ребенка, возможна внутриутробная гибель плода. В целом, у взрослых людей краснуха протекает тяжелее, чем у детей.
Источником инфекции является человек с клинически выраженной или стертой формой краснухи. Пути передачи — воздушно-капельный (при разговоре с больным, поцелуях) и вертикальный (от матери к плоду). Возможен также контактный путь заражения — через детские игрушки. Больной становится заразным за 1 неделю до появления сыпи и продолжает выделять вирус в течение 5-7 дней после появления высыпаний. Ребёнок с врождённой краснухой выделяет возбудитель более длительное время (до 21-20 месяцев).
Что происходит?
Инкубационный период заболевания длится от 11 до 24 дней (чаще 16-20).
Вирус краснухи проникает в организм через слизистые оболочки дыхательных путей и разносится кровью по всему организму, вызывая увеличение лимфатических узлов, в особенности тех, что расположены на затылке и задней стороне шеи. Иногда возникает незначительный насморк и сухой кашель, чувство першения в горле, слезотечение. Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38-39°С ), головная боль, боли в мышцах, снижение аппетита.
В первый день болезни у 75-90% больных возникает характерная сыпь на коже, причем высыпания чаще наблюдаются у детей. Элементы сыпи представляют собой круглые или овальные розово-красные мелкие пятна. Чаще сыпь вначале возникает на лице и шее, за ушами и на волосистой части головы, а затем в течение суток она появляется на туловище и конечностях. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единычные высыпания появляются на слизистой оболочке рта. Сыпь держится два-три дня.
У детей краснуха обычно протекает легко.
Осложнения краснухи
Осложнения крайне редки и встречаются у детей с иммунодефицитом. К ним относятся: пневмонии, отиты, артриты, ангины, тромбоцитопеническая пурпура. Очень редко (в основном у взрослых) возникают поражения головного мозга — энцефалиты и менингоэнцефалиты. Краснуха у беременных не представляет серьезной опасности для будущей матери, но значительно увеличивает риск пороков развития плода.
Диагностика и лечение
Диагноз краснухи, как правило, ставится, если у ребёнка был контакт с больным краснухой, он не привит, отмечается характерная кожная сыпь, увеличение лимфатических узлов, другие симптомы.
Диагноз подтверждается с помощью анализа крови из вены на противовирусные антитела, который проводится на 1-3-й день болезни и спустя 7-10 дней. О краснухе свидетельствует увеличение антител в 4 раза и более.
Лечение обычно проводится в домашних условиях. В период высыпаний ребенку необходим постельный режим. Специальное лечение не назначают, иногда применяют симптоматические средства (лекарства, устраняющие симптомы заболевания).
При появлении осложнений необходима срочная госпитализация.
Прогноз заболевания в большинстве случаев благоприятный. Повторное заражение краснухой невозможно.
Профилактика
Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают. Важно предотвратить контакт больного ребёнка с беременными женщинами.
Вакцинация от краснухи входит в календарь прививок. В России наиболее часто применяется тривакцина корь-краснуха-паротит. Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15-20 дней почти у 100% привитых и сохраняется более 20 лет.
Муниципальное автономное дошкольное образовательное учреждение "Детский сад №209 комбинированного вида с татарским языком воспитания и обучения" Вахитовского района г.Казани
Визитная карточка
| У нас учатся: | 172 ребенка |
| У нас учат: | 17 педагогов |
Детские инфекционные болезни известны с древности. Письменные источники Месопотамии, Китая, древнего Египта (II-III век до н.э.) указывают на описание случаев столбняка, полиомиелита, рожи, эпидемического паротита и лихорадочных состояний у детей. И только с XX века введена вакцинопрофилактика таких заболеваний. Исторически сложилось так, что инфекционные болезни, встречающиеся преимущественно у детей, и называются детскими.
Итак, детские инфекции – это группа инфекционных заболеваний, которые регистрируются в подавляющем большинстве в детской возрастной группе, передаются от больного к здоровому ребенку и способных приобретать эпидемическое распространение (то есть обретать вспышечный или массовый характер).
С чем может быть связано выделение детских инфекций в отдельную группу? В силу высокой распространенности первая встреча с возбудителем инфекции происходит именно в детском возрасте. В редких случаях ребенку удается дожить до взрослого состояния, не инфицировавшись от больных или носителей возбудителей этих инфекционных заболеваний. После перенесенного заболевания формируется стойкий (порою пожизненный) иммунитет, поэтому большинство взрослых уже повторно этими заболеваниями не страдают.
В силу тесных контактов в детской возрастной группе при возникновении одного заболевшего практически всегда наблюдается инфицирование остальных.
Какие инфекции называют детскими?
1. Традиционные детские болезни с аэрогенным механизмом заражения (краснуха, ветряная оспа, коклюш, дифтерия, корь, скарлатина, эпидемический паротит, полиомиелит, пневмококковая инфекция, гемофильная инфекция)
2. Инфекции, встречаемые как в детской возрастной группе с возможностью развития вспышек заболевания в коллективах, так и среди взрослых с различными механизмами заражения (менингококковая инфекция, инфекционный мононуклеоз, острые респираторные заболевания, острые кишечные инфекции, острый вирусный гепатит А).
Практически любым инфекционным заболеванием ребенок может заразиться при наличии случайного контакта с больным. Исключение составляет первый год жизни малыша, когда в его крови циркулируют материнские антитела ко многим заболеваниям, что предохраняет его организм от заражения при встрече с инфекционным патогеном.
Причины возникновения детских инфекций
Источник инфекции – человек. Это может быть больно клинически выраженной формой болезни, бессимптомной формой болезни, а также носитель инфекционного возбудителя.
Один из частых вопросов родителей: когда становится заразен больной и как долго он может заразить?
Заразный период при детских инфекциях
Механизм заражения при традиционных детских инфекциях – аэрогенный, а путь заражения: воздушно-капельный. Заразна носоглоточная слизь, бронхиальный секрет (мокрота), слюна, которые при кашле, чихании, разговоре больной может разбрызгивать в виде мелкодисперсного аэрозоля на расстоянии 2-3х метров от себя. В зоне контакта оказываются все дети, находящиеся вблизи с заболевшим. Некоторые возбудители прекрасно распространяются на расстоянии. Например, вирус кори в холодное время года может распространяться по вентиляционной системе в отдельно взятом здании (то есть больные могут быть из одного подъезда дома, к примеру). Также имеет эпидемиологическое значение контактно-бытовой путь передачи (предметы обихода, игрушки, полотенца). В этом отношении все зависит от устойчивости возбудителей во внешней среде. Но, несмотря на это, примером может послужить высокая инфицированность при ветряной оспе контактно-бытовым путем при устойчивости вируса во внешней среде всего в течение 2х часов. Возбудители скарлатины и дифтерии высокоустойчивы во внешней среде, поэтому контактно-бытовой путь также является значимым. Также при некоторых болезнях инфицирование происходит фекально-оральным путем (кишечные инфекции, гепатит А, полиомиелит, например), причем факторами передачи могут явиться как предметы обихода – игрушки, мебель, посуда, так и инфицированные продукты питания.
Восприимчивость к детским инфекциям достаточно высокая. Разумеется, специфическая профилактика (вакцинация) делает свое дело. За счет нее создается иммунологическая прослойка невосприимчивых лиц к кори, эпидемическому паротиту, полиомиелиту, коклюшу, дифтерии. Однако достаточно уязвимыми остаются непривитые дети, относящиеся к группе риска. При детских инфекциях характерно частое возникновение коллективных вспышек инфекции.
Особенности течения детских инфекций
Детские инфекционные заболевания имеют четкую цикличность. Выделяют несколько периодов
болезни, перетекающих один из другого. Выделяют: 1) инкубационный период; 2) продромальный период; 3) период разгара болезни; 4) период реконвалесценции (ранней и поздней).
Инкубационный период – это период с момента контакта ребенка с источником инфекции до появления симптома болезни. В этот период ребенок называется контактным и находится на карантине (под наблюдением медицинских работников). Карантин может быть минимальным и максимальным. Обычно период карантина устанавливается на срок максимального периода инкубации. В этот период следят за здоровьем контактного ребенка – измеряют температуру, следят за появлением симптомов интоксикации (слабость, головные боли и другие).
Краснуха от 11 до 24 дней
Корь от 9 до 21 дня
Ветрянка от 10 до 23 дней
Скарлатина от нескольких часов до 12 суток
Коклюш от 3 до 20 дней
Дифтерия от 1 часа до 10 дней
Эпидемический паротит (свинка) от 11 до 26 дней
Полиомиелит от 3 до 35 дней
Гепатит А от 7 до 45 дней
Дизентерия от 1 до 7 дней
Сальмонеллез от 2 часов до 3 дней
Как только появится одна из жалоб, наступает второй период – продромальный, что напрямую связано с началом болезни. В большинстве своем начало болезни при детских инфекциях острое. Ребенка беспокоит температура, симптомы интоксикации (слабость, озноб, головные боли, утомляемость, потливость, снижение аппетита, сонливость и другие). Температурная реакция может быть различной, но у подавляющего большинства детей - правильного типа лихорадка (с максимумом к вечеру и снижением по утрам), высота лихорадки может варьировать в зависимости от патогенности возбудителей детских инфекций, инфицирующей дозы, реактивности самого детского организма. Чаще это фебрильная температура (более 38°) с пиком к концу первых-вторых суток болезни. Продолжительность продромального периода разная в зависимости от вида детского инфекционного заболевания, но в среднем 1-3 дня.
Период разгара болезни характеризуется специфическим симптомокомплексом (то есть симптомами, характерными для конкретной детской инфекции). Развитие специфических симптомов сопровождается продолжающейся лихорадкой, длительность которой различная при разных инфекциях.
Специфический симптомокомплекс – это последовательное возникновение определенных симптомов. Для коклюша – это специфический кашель, имеющий характер сухого и приступообразного с несколькими короткими кашлевыми толчками и глубоким свистящим вдохом (репризом). Для эпидемического паротита (свинки) – это воспаление околоушных, подчелюстных и подъязычных слюнных желез (припухлость околоушной области, болезненность при дотрагивании, одутловатость лица, боли в пораженной области, сухость во рту). Дифтерия характеризуется специфическим поражением ротоглотки (увеличение миндалин, отек и появление характерного фибринозного сероватого налета на миндалинах). Для гепатита А период разгара проявляется появлением желтухи. При полиомиелите – характерное поражение нервной системы.
При краснухе сыпь имеет мелкопятнистый, а затем и пятнисто-папулезный характер, возникает преимущественно на разгибательных поверхностях конечностей и туловище – спина, поясница, ягодицы, фон кожи не изменен. Сначала появляется на лице, затем в течение дня распространяется на туловище. Исчезает бесследно.
Сыпь при краснухе
При кори наблюдается пятнисто-папуллезная сыпь, характерна нисходящая последовательность высыпаний (1 день сыпи – лицо, волосистая часть головы, верхняя часть груди, 2й день сыпи – туловище и верхняя половина рук, 3й день сыпи – нижняя часть рук, нижние конечности, а лицо бледнеет), сыпь склонна к слиянию, после исчезновения сохраняется пигментация кожи. Иногда сыпь при краснухе напоминает коревую. В этой ситуации на помощь доктору приходит специфический симптом – пятна Филатова-Коплика (на внутренней стороне щек белесовато-зеленоватые папулы, появляющиеся на 2-3 день болезни).
Пятна Филатова при кори
При ветряной оспе мы видим везикулезную сыпь (пузырьковую), элементы которой расположены на фоне покраснения. Сначала это пятно, затем оно возвышается, образуется пузырек с серозной прозрачной жидкостью, затем пузырек подсыхает, жидкость исчезает и появляется корочка. Характерны подсыпания с повторными подъемами температуры раз в 2-3 дня. Период от момента появления сыпи до полного отпадания корочек длится 2-3 недели.
Сыпь при ветрянке
При скарлатине на гиперемированном фоне кожи (фоне покраснения) появляется обильная мелкоточечная сыпь. Сыпь интенсивнее в области кожных складок (локтевые сгибы, подмышечные впадины, паховые складки). Носогубный треугольник бледный и свободный от сыпи. После исчезновения сыпи шелушение, продолжающееся 2-3 недели.
Сыпь при скарлатине
Носогубный треугольник при скарлатине
Сыпь при менингококцемии
| Заболевание | Сроки появления сыпи | Длительность периода высыпаний (в среднем) |
| Краснуха | конец 1го-2й дни болезни | 2-5 дней |
| Корь | 3-4й дни болезни | 5-7 дней |
| Ветряная оспа | 2й день болезни | 1-1,5 недели |
| Скарлатина | конец 1го дня | 5-6 дней |
| Менингококковая инфекция | на 6-14 час болезни! (то есть первые сутки) | 8-10 дней |
Помимо сыпи, любая детская инфекция характеризуется лимфаденопатией (увеличением определенных групп лимфатических узлов) . Участие лимфатической системы – неотъемленная часть инфекционного процесса при инфекциях. При краснухе наблюдается увеличение заднешейных и затылочных лимфоузлов. При кори увеличиваются шейные лимфоузлы, при ветряной оспе – заушные и шейные, а при скарлатине - переднешейные лимфоузлы. При мононуклеозе – сильное увеличение заднешейных лимфоузлов (пакеты лимфоузлов видны при поворотах головы ребенка).
Период реконвалесценции (выздоровления) характеризуется угасанием всех симптомов инфекции, восстановлением функций пораженных органов и систем, формированием иммунитета. Ранняя реконвалесценция длится до 3х месяцев, поздняя реконвалесценция затрагивает период до 6-12 месяцев, а реже - дольше.
Другой особенностью детских инфекций является многообразие клинических форм. Выделяют
манифестные формы (с характерными симптомами болезни) легкой, среднетяжелой, тяжелой степени, стертые формы, субклинические (бессимптомные), абортивные формы (прерывание течения инфекции).
Ожидаемой сложностью инфекций у детей является и опасность быстрого развития тяжелых
осложнений. Это могут быть: инфекционно-токсический шок в начале болезни (критическое падение давления, что чаще наблюдается при менингококковой инфекции, скарлатине), нейротоксикоз при высокой температуре (развивающийся отек головного мозга), внезапная остановка дыхания или апное при коклюше (за счет угнетения дыхательного центра), синдром истинного крупа при дифтерии (за счет мощного токсического отека ротоглотки), вирусные поражения головного мозга (краснушный энцефалит, коревой энцефалит, ветряночные энцефалиты), синдром обезвоживания (при острых кишечных инфекциях), бронхообструктивный синдром, гемолитикоуремический синдром, ДВС-синдром.
Учитывая все вышеизложенное, необходимо сохранять критичное отношение к состоянию ребенка и своевременно обращаться за медицинской помощью.
Симптомы детских инфекций, требующие обращения к врачу
1) Фебрильная температура (38° и выше).
2) Выраженные симптомы интоксикации (вялость, сонливость ребенка).
3) Появление сыпи.
4) Рвота и выраженная головная боль.
5) Появление любых симптомов на фоне высокой температуры.
Диагностика детских инфекций
Постановка предварительного диагноза проводится врачом-педиатром. Имеют значение: контакт пациента с другими больными с инфекцией, данных о вакцинации (прививках), характерные симптомы инфекции.
Окончательный диагноз выставляется после лабораторных исследований.
- Неспецифические методы (общий анализ крови, мочи, испражнений, биохимические исследования крови, исследования электролитов крови), инструментальные методы диагностики (рентгенография, УЗИ, МРТ по показаниям)
- Специфические методы для выявления возбудителей и/или их антигенов (вирусологический, бактериологический, ПЦР), а также для выявления антител к возбудителям в крови (ИФА, РНГА, РТГА, РА, РПГА и другие).
Основные принципы лечения детских инфекций
Цель лечения - выздоровление маленького пациента и восстановление нарушенных функций органов и систем, достигается решением следующих задач:
1) борьба с возбудителем и его токсинами;
2) поддержание функций жизненно-важных органов и систем;
3) повышение иммунологической реактивности (сопротивляемости) организма ребенка;
4) профилактика осложнений детской инфекции.
Задачи лечения осуществляются проведением следующих мероприятий:
1. Своевременное выявление и при необходимости госпитализация больного ребенка, создание ему охранительного режима – постельного при тяжелом и среднетяжелом состоянии, полноценное питание, питьевой режим.
2. Этиотропная терапия (специфические препараты, направленные на подавление роста или уничтожение возбудителя инфекции). В зависимости от инфекции назначаются антибиатериальные препараты, противовирусные средства. Неправильная трактовка диагноза и назначение этиотропного лечения не по профилю приведет к возможному утяжелению инфекции и развитию осложнений.
3. Патогенетическая терапия связана в основном с инфузионной терапией растворов определенной направленности (глюкозо-солевые растворы, коллоиды, препараты плазмы, крови), а также специфических парентеральных препаратов (ингибиторы протеаз, глюкокортикостероиды и другие), иммуномодуляторов.
4. Посиндромная терапия проводится при любой инфекции (жаропонижающие, противорвотные, сосудосуживающие, отхаркивающие, противокашлевые, антигистаминные и многие другие).
Как проводить профилактику инфекций в детском возрасте?
1) Укрепление организма ребенка и повышение его сопротивляемости к инфекциям (гигиена, закаливание, прогулки на свежем воздухе, полноценное питание)
2) Своевременное обращение к врачу при первых симптомах инфекции
3) Специфическая профилактика детский инфекций - вакцинация. При многих детских инфекциях вакцинация введена в Национальный календарь прививок – корь, краснуха, дифтерия, полиомиелит, эпидемический паротит, гепатит В). В настоящее время созданы вакцины и при других инфекциях (ветряная оспа, менингококковая инфекция, пневмококковая инфекция, гемофильная инфекция). Пренебрежение родителями плановой вакцинацией детей без особых на то медицинских оснований создает уязвимую прослойку неиммунных детей, в первую очередь подверженных к заражению инфекционными возбудителями.
Версия для слабовидящих
В последние годы отмечается неблагоприятная ситуация по кори во многих странах мира: высокая заболеваемость корью в 2016 году регистрировалась в Армении, Грузии, Киргизии, Таджикистане, Беларуси, Румынии, Боснии, Италии и ряде других стран.
Высокая вероятность импортирования инфекции из других стран и наличие людей, не привитых против кори и не имеющих сведения о прививке, обуславливает сохранение риска распространения кори на территории Российской Федерации.
Корь и краснуха – инфекции, которые имеют много общего. Возбудителями являются вирусы. Путь передачи – воздушно-капельный. Характерная особенность клиники – сыпь.
Корь. Вирус кори попадает в организм через дыхательные пути, где он размножается и проникает в кровь. Кровью вирус разносится по различным органам, поражая миндалины, печень, легкие, костный мозг.
Как протекает корь? Корь начинается с признаков, сходных с ОРЗ (повышение температуры, кашель, насморк, слезотечение). Это состояние сохраняется 2-3 дня, после чего появляется ярко красная сливающаяся сыпь, первоначально на лице, за ушами, затем распространяется по всему телу. Больной корью наиболее заразен для окружающих 4 дня до и 4 дня после появления сыпи.
Чем опасна корь? Чаще всего от данного заболевания страдают именно дети. Однако за последние годы участились случаи заболевания и среди взрослого населения. Несмотря на то, что уже давно существует вакцина от кори, согласно статистике, ежегодно регистрируются случаи заболевания корью с летальным исходом. Следует отметить, что чаще всего летальный исход или какие-либо тяжелые состояния вызывает не сама болезнь, а ее осложнения. К таким осложнениям можно отнести:
• со стороны дыхательной системы – бронхит, ларингит, плеврит, пневмония;
• со стороны нервной системы – энцефалит, менингит (при таких осложнениях возникает опасность летального исхода);
• со стороны ЖКТ – воспалительные процессы в тонком и толстом кишечнике (чаще такие осложнения являются следствием присоединения вторичной инфекции бактериального происхождения);
• при поражении ушей (развивается отит, возможно развитие полной глухоты), органов зрения (поражение глаз в форме кератита в 20% случаев приводит к потере зрения).
Как лечится корь? Все вирусные инфекции, к которой относится и корь, трудно поддаются лечению. Специфического препарата для лечения кори нет. Антибиотики назначаются только для лечения осложнений от кори. Больным корью необходимо питание, богатое витаминами (овощи, фрукты, соки), обильное питье.
Чем отличается клиника краснухи от кори? Краснуха протекает с незначительными симптомами, характерными для ОРЗ, а в 30-50% протекает без клинических проявлений. Сыпь появляется сначала на коже лица, с последовательным охватом всего тела. Сыпь при краснухе не такая яркая, как при кори и не сливается. Иногда в области элементов сыпи отмечается легкий зуд. Больной краснухой наиболее заразен для окружающих 7 дней до и 7 дней после появления сыпи. Типичным является припухание затылочных лимфатических узлов.
Чем и для кого опасна краснуха? Краснуха опасна для беременных женщин. Заболевание беременной женщины приводит к инфицированию плода. Вирус от матери передается плоду через плаценту, вызывая развитие множественных врожденных дефектов у плода и осложнений у беременных, как выкидыш, мертворождение. В зависимости от срока беременности, на котором происходит заражение, у плода с различной вероятностью (в I триместре вероятность достигает 90%, во втором – до 75%, в третьем – 50%) формируются множественные пороки развития. Наиболее характерными являются поражение органа зрения (катаракта, глаукома, помутнение роговицы), органа слуха (глухота), сердца (врожденные пороки). Также к синдрому врожденной краснухи (СВК) относят дефекты формирования костей черепа, головного мозга (малый размер мозга, умственная отсталость), внутренних органов (желтуха, увеличение печени, миокардит и др.) и костей (участки разрежения костной ткани длинных трубчатых костей). В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению.
Как лечится краснуха? Как вирусная инфекция, специфического препарата для лечения краснухи нет. В период высыпания необходим постельный режим. Следует обеспечить больному полноценное питание, обильное питье. При появлении осложнений необходима срочная госпитализация.
Иммунопрофилактика краснухи – девушки от 18 до 25 лет, не болевшие, не привитые ранее. Проводится с целью максимального снижения внутриутробной патологии при заболевании краснухой беременной женщины.
Иммунопрофилактика кори – взрослые до 35 лет, не болевшие, не привитые и не имеющие сведений о профилактических прививок против кори; контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о профилактических прививках против кори – без ограничения по возрасту.
Помните! Отказавшись от прививки, Вы выбираете болезнь, которая протекает тяжело, с осложнениями, возможно с летальным исходом.

Само заболевание не страшно для пациента, так как оно вызывает всего лишь небольшое повышение температуры, сыпь на кожных покровах. Гораздо опаснее воздействие вируса на состояние плода - краснуха может спровоцировать выкидыш или тяжелые пороки развития.

Носитель вируса краснухи - человек, то есть это заболевания является антропонозным. Основной путь передачи, кроме вертикального (от матери к ребенку) - воздушно-капельный. Частицы вируса распространяются во время чихания или кашля, легко попадают в дыхательные пути других людей и проникают во внутреннюю среду организма.
Чем проявляется патология?
Симптомы болезни имеют некоторую этапность появления. Поначалу клинических проявлений нету, так как вирус активно размножается в организме, увеличивается в количестве. Именно с эти периодом совпадает активное выделение возбудителя в окружающую среду и заражение окружающих.
Первые признаки болезни проявляются таким образом:
признаки катарального поражения верхних дыхательных путей - дискомфорт в горле, насморк, кашель;
лимфаденопатия, особенно страдают лимфатические узлы задней шейной и затылочной области;
- на фоне бледных кожных покровов появляется сыпь, которая имеет пятнистый характер. Все элементы находятся отдельно и не имеют склонность к сливанию. Элементы сыпи исчезают через 3-4 дня и не оставляют следов;
- реже встречается увеличение внутренних органов - печени, селезенки.

Как видим, само заболевание не приносит значительного ухудшения состояния. Осложнения могут наблюдаться у тех пациентов, которые имеют иммунодефицит. В таком случае болезнь может привести к пневмонии, поражению головного мозга, тромбоцитопенической пурпуре, ангине, отиту, артриту. Однако главная задача профилактики - снизить распространение вируса в окружающей среде, устранить риск заражения беременных женщин и ребенка на внутриутробном этапе развития.
Современные методы диагностики заболевания
Клиническая диагностика основана на оценке состояния пациента, врач осматривает сыпь, проводит аускультацию и перкуссию, осматривает кожные покровы и видимые слизистые оболочки. Общий анализ крови не дает специфические данные, с помощью его можно лишь определить наличие воспаления, а также установить тот факт, что оно имеет вирусную природу.
Лабораторная диагностика включает в себя:
Серологический метод (РСК, РТГА, РИФ, ИФА, IgM, IgG);
Рассмотрим подробнее методы диагностики заболевания.
Первый серологический метод диагностики, который применялся для постановки диагноза краснуха - реакция нейтрализации. Специфические антитела нейтрализуют вирус, а значит в чувствительной культуре не происходит патогенное действие возбудителя. Методика применяется для подтверждения подлинности вирусного микроорганизма.
Также есть реакция торможения гемагглютинации. Эта методика несколько проще технически. Суть метода заключается в том, что специфическая сыворотка задерживает гемагглютинирующее действие антигена. Для точной диагностики применяется метод парных сывороток с изучением титра антител и его прироста. Материал для исследования забирается с интервалом в две недели. Важный момент - анализ необходимо проводить, если с момента контакта с носителем вируса прошло не более 10 дней. Методика применяется для постановки диагноза, для обследования иммунитета в популяции, является вспомогательным методом при разработках терапии. Это “золотой стандарт” в диагностике, так как данные анализа являются точными и достоверными.
Иммуноферментный анализ - наиболее специфичный и чувствительный метод, который в то же время является довольно простым в техническом плане. Преимущество методики - возможность диагностики за один день, так как не требуется изучения парных сывороток. Также является “золотым стандартом” в диагностической схеме. Имеются различные модификации данного метода диагностики, например непрямой анализ или анализ с захватом антител.

Реакция иммунофлюоресценции основана на свойстве иммунологических комплексов связываться с флуоресцентными элементами. В результате персонал видит это в виде светящихся участков. Методика чувствительна, дает достоверные данные и часто используется для подтверждения диагноза.
Методика реакции связывания комплемента заключается в обнаружении специфического типа антител, который имеет особенные свойства. Обнаружить такие антитела можно тогда, когда проходит 3 года с момента, как человек перенес болезнь. Таким образом, диагностика применяется для того, чтобы доказать тот факт, что пациент уже перенес краснуху ранее.
Вирусологическая диагностика краснухи направлена на определение вируса в смывах со слизистых оболочек дыхательных путей, в спинномозговой жидкости, моче, отделяемом из конъюнктивы. Применяется достаточно редко, так как эта процедура требует много времени и специальных лабораторных условий.
Полимеразно-цепная реакция является наиболее точным и современным методом диагностики, так как позволяет определить наличие участков нуклеиновых кислот вируса, что позволяет 100%-но утверждать о том, что причина заболевания - вирус краснухи.
Дифференциальная диагностика проводится с такими патологиями: корь, ветряная оспа, скарлатина, инфекционный мононуклеоз, псевдотуберкулез. Эти патологии объединяет наличие экзантемы - высыпаний на коже. Проводится тщательное обследования характера сыпи, клинических проявлений, обследование лимфатических узлов, обнаружение специфических признаков патологии. Точная постановка диагноза позволяет провести необходимые эпидемиологические меры, подобрать тактику лечения, определить необходимость госпитализации.
Краснуха и период беременности
Если рассматривать клиническое течение, краснуха - довольно легкое заболевание, если развивается у здорового ребенка с нормальным иммунитетом. Если патология поражает организм беременной женщины - последствия могут быть трагическими. Заразиться во время вынашивания ребенка очень легко, ведь вирус распространяется по воздуху. Его источником чаще всего являются дети, которые посещают детский коллектив.
Если женщина вакцинирована или переболела краснухой ранее, при встрече с вирусом организм отреагирует выделением антител, которые нейтрализуют возбудитель. Однако если антител в организме нет - происходит инфицирование. На первой неделе беременности его риск составляет 80%, в период с 2 по 4 неделю вынашивания плода этот риск снижается до 60%, 30% составляет риск заражения на 5-8 неделе. Отмечается тенденция к снижению заражения на более поздних сроках, но тем не менее этот риск остается до конца беременности.

Вирус передается ребенку, проникая через плаценту и повреждает структуры, которые находятся на стадии развития. Характерная триада пороков, которая встречается при врожденной краснухе - катаракта, пороки сердца, глухота. Нарушается кроветворная система, что отражается в виде гемолитической анемии, тромбоцитопении. Часто возникают воспаления легких, ребенок не развивается в положенные сроки, имеет сниженный вес тела и маленький рост.
Наиболее опасный результат попадания вируса в ткани плода - спонтанный аборт, рождение мертвого ребенка или смерть в раннем периоде новорожденности
Диагностика краснухи во время беременности заключается в проведении серологических анализов, которые говорят о наличии или отсутствии антител к вирусу в организме. Их проводят в качестве скрининга и они входят в диагностику TORCH-инфекций, которые наиболее опасны во время вынашивания плода. Основной метод диагностики - иммуноферментный анализ, с помощью которого можно определить количество и вид антител к вирусу. Если есть риск заражения и нужна точная диагностика, применяется полимеразно-цепная реакция. Также, если врач подозревает краснуху у беременной, необходимо определить период болезни, а также диагностировать состояние плода.
Диагностика плода применяется лишь в том случае, если у матери развивается болезнь в период с 17 по 20 неделю, если случай сомнительный или есть подтверждение факта реинфекции вирусом. Пренатальная, то есть дородовая диагностика проводится методом полимеразно-цепной реакции, для чего берется анализ амниотической жидкости. Также можно выявить вирус в культуре клеток, фрагментах хориальных ворсин или плаценты, а также из крови плода, которую берут методом кордоцентеза.
Лабораторная диагностика у новорожденного ребенка происходит методом определения антител к вирусу в пуповинной или капиллярной крови. Если РНК вируса не обнаружено, это не гарантирует того, что в организме нет инфекции. Необходимо также исключить наличие специфических антител. Хотя даже отсутствие антител может быть ложноотрицательным результатом, если есть факт иммунотолерантности. Проводится ПЦР, а также требуется повторное определение антител.
Профилактика и лечение заболевания
Эпидемиологические меры профилактики болезни включают изоляцию пациента с момента появления элементов сыпи на коже на 5 дней. Особенно стоит ограничивать контакты носителя вируса с беременными женщинами. В детском коллективе не применяются специальные карантинные меры.
Лечение краснухи неспецифическое, так как этиотропной терапии не существует. Лечение проводится амбулаторно, госпитализации подлежат такие группы пациентов:
дети с тяжелой фоновой патологией;
пациенты с иммунодефицитом;
дети с врожденной краснухой;
пациенты с осложненной краснухой.
Лечение включает применение жаропонижающих средств, местных препаратов, антигистаминных, витаминов. Также, важным является соблюдение режима, пациент должен быть в покое, меню необходимо разнообразить продуктами, которые содержат витамины и микроэлементы. Рекомендуется достаточный питьевой режим. В некоторых случаях применяются антибактериальные препараты, если присоединилась соответствующая инфекция.

Подробнее о вакцинации
Наиболее эффективный метод профилактики болезни - вакцинация. Она входит в календарь прививок, которые делают всем детям. Чаще всего применяется вакцина от кори, краснухи и паротита. Препарат вводится под кожу или в мышечную ткань. Первый этап вакцинации проводится в возрасте 12-15 месяцев, а ревакцинация - в 6 лет. Специфический иммунитет сохраняется в больше 20 лет.
Максимальное покрытие населения вакцинами привело к тому, что в некоторых странах заболевание исчезло полностью. Это говорит о том, насколько важно прививать детей вовремя, использовать качественную вакцину.

После введения вакцины могут быть незначительные реакции со стороны организма - лимфаденопатия легкой степени, субфебрильная температура, покраснение места прививки.
Причины пройти диагностику в СЗЦДМ
Лаборатория центра оснащена новейшим диагностическим оборудованием. Анализы выполняются быстро и качественно. В штате медицинских центров работают высококвалифицированные специалисты, что позволяет сделать диагностику разносторонней и эффективной. Пациент может не только установить факт заболевания, но и пройти расширенную проверку организма, а также лечение. Для наших врачей нет заболевания отдельной системы - они оценивают полноценное состояние пациента и лечат его, а не патологию. Есть возможность получить результаты исследования на личную электронную почту или получить их в распечатанном виде в медицинском центре.
Читайте также:


