Контагиозный моллюск или генитальный герпес

Одно из распространенных кожных болезней, имеющее более 100 видов, описанных в современной медицине. В классификации МБК они получили код от В00.0 до В00.9. Заболевание вызывает два типа вируса простого герпеса ВПГ-1 и ВПГ-2. Первый проявляется высыпанием на краю губ, иногда могут появиться на крыльях носа, второй поражает слизистую оболочку гениталий.
От вируса страдают люди любого возраста, он проявляется у взрослых реже, чем у детей. При этом у 90% людей по достижении 18 лет наблюдается заражение одной из форм герпеса, но при устойчивом иммунитете не проявляется до наступления благоприятных условий.
- половым путем;
- через слизистые оболочки, например, при поцелуях;
- при пользовании общей посудой и предметами личной гигиены;
- воздушно-капельно.
Также вирус передается от инфицированной матери ребенку во время беременности и после рождения. Однако в первый год жизни болезнь не развивается, поскольку с грудным молоком ребёнок получает антитела, создающие в его организме иммунитет, который снижается к 2 годам. Поэтому чаще болеют дети в возрасте 2-х − 3-х лет.
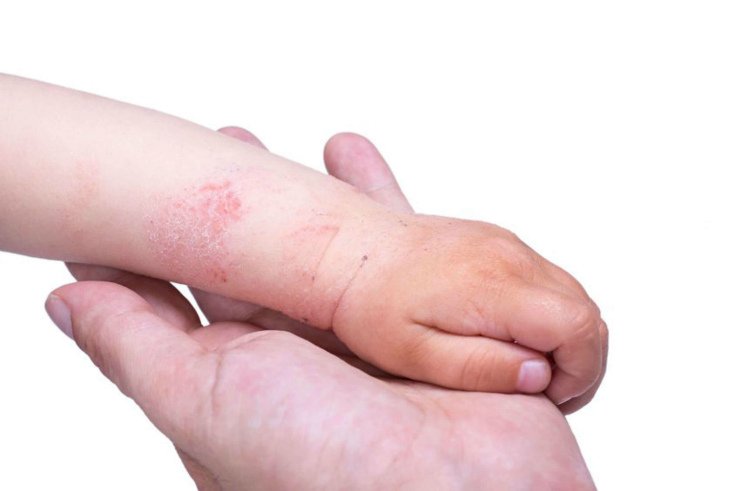
Дерматозы, вызванные вирусом простого герпеса
Заболевания, вызванные ВПГ, встречаются достаточно часто. Дело в том, что однажды попав в организм, вирус поселяется в нем надолго, иногда на всю жизнь, при этом, не проявляя себя до наступления благоприятных условий, которыми могут стать такие причины, как:
- переохлаждение;
- перегрев на солнце;
- беременность;
- инфекционные заболевания;
- сниженный иммунитет;
- стресс.
Болезнь проявляется следующими симптомами. На краю губ, чаще в уголках появляются мелкие, размером в 1-3 мм, пузырьки, заполненные прозрачной жидкостью. Их количество может достигать 10 и более, а иногда несколько штук сливают в одни многокамерный, который имеет фестончатые края. Через несколько дней жидкость мутнеет. Если пузырьки не вскрывать или растирать, то вскоре они засохнут, превратившись в желтовато-серую корочку. Она отпадет на 5-6 день. В противном случае при повреждении целостности пузырьков, на их месте образуется ярко-красного цвета язвочка.
Высыпание сопровождается чувством жжения, зудом. Кожа вокруг пузырьков напрягается. У некоторых пациентов отмечается повышение температуры тела до 38-39 градусов, общее недомогание, ломота в мышцах.
Если герпес появляется до 5 раз на протяжении года, то повода для беспокойства нет, но если рецидивы частые, то следует безотлагательно приступить к лечению.
При появлении на губах характерных высыпаний необходимо отделить посуду и предметы личной гигиены, чтобы не заразить близких и членов семьи.
Генитальный герпес характеризуется локализацией пузырьков в области половых органов. Такой вид заболевания передается при интимной близости, даже когда проявлений у инфицированного партнера не наблюдается, и он является пассивным носителем.
Лечение герпетического дерматита
Болезнь хорошо поддается терапии, если начать использовать противовирусные мази и спиртовые настойки при первых проявлениях симптомов, еще до начала образования пузырьков. На этой стадии можно заметить легкое покраснение на губах и чувство зуда. Эффективны препараты ацикловир, зовиракс, которые следует наносить на пораженные участки в день по 6-7 раз.
Сложнее поддается терапии рецидивирующий вирусный дерматоз. Для его профилактики делают вакцинацию.
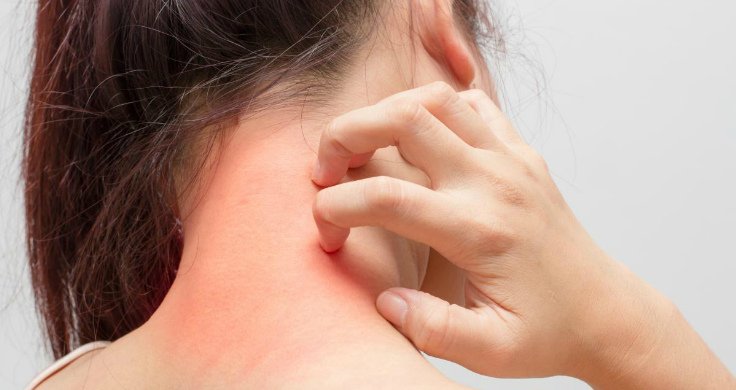
Опоясывающий лишай
Причины данного вида заболевания до сих пор точно не установлены. Но отмечено сходство вируса с возбудителем ветряной оспы.
Этот вид герпеса характеризуется следующими симптомами:
- На коже появляются пузырьковые образования с прозрачной жидкостью, но в отличие от простого герпеса их локализация может быть разной. Они располагаются на местах пролегания нервных волокон, появляются на лице в области ушей, лба и глаз, а также на теле и на коже живота, поясницы, бедер, ягодиц.
- Пациент ощущает зуд, сильную боль в области высыпаний.
- Если пузырьки сосредоточены на лице, в некоторых случаях отмечается частичный паралич мимической мускулатуры.
Лечение требует внутреннего введения Ацикловира. Наружно назначаются те препараты, которые применяются при терапии обычного герпеса. Состояние больного можно облегчить посредством приема парацетамола, нурофена или нимесила.
Бородавки
Причиной этой аномалии являются некоторые виды ВПЧ.
Проявляется формированием на коже твердых образований телесного или более темного цвета, иногда розовые. Их локализация зависит от типа вируса. Бородавки могут образоваться на пальцах рук, тыльной стороне кистей, на ногах, редко появляются на губах. Некоторые виды дерматита вызывают высыпание на подошвах и ладошках.
Сыпь представляет собой плотные образования круглой формы, покрытые мельчайшими чешуйками. Внутри просматривается сосочек, окруженный ороговевшей кожей. В области половых органов сыпь отличается по форме, которая напоминает кочан цветной капусты – это так называемые остроконечные папилломы.
Лечение заключается в использовании противовирусных мазей, однако отмечено, что такая терапия малоэффективна. Поэтому чаще прибегают к удалению образований посредством различных инструментальных методов. Раньше отдавалось предпочтение замораживанию. Сегодня чаще используют электрокоагуляцию и лазерное прижигание.
Контагиозный моллюск
Возбудителем этой формы вирусного дерматоза является Molitor hominis. Болезнь встречается у пациентов любого возраста. Заразиться можно при контакте с больным, инфицированным вирусом. Велика вероятность подхватить болезнь в сауне, общественной бане, в бассейне. А также легко заразиться половым путем. Чаще контагиозный моллюск встречается у ВИЧ-инфицированных людей.
Симптомом заболевания являются высыпания в виде жемчужных или пепельных образований, размеры которых могут достигать 0,5 см. Их локализация обусловлена местом соприкосновения с кожей больного человека, поэтому при заражении половым путем сыпь чаще наблюдается в области промежности и на гениталиях.
При обнаружении подобных образований на теле, необходимо обратиться к врачу, поскольку контагиозный моллюск легко спутать с другими кожными заболеваниями. Однако диагностика в основном основывается на осмотре пациента, оценке внешнего вида образований. Если установить тип сыпи не удается, проводится биопсия. Только опытный дерматолог в состоянии дифференцировать заболевание и назначить адекватное лечение. Поскольку контагиозный моллюск часто возникает на фоне иммунодефицита, то врач может отправить пациента для проведения анализа крови на ВИЧ.
В основном заболевание не требует лечения и проходит само, хотя и протекает достаточно длительное время. Назначаются препараты, повышающие иммунитет. Если выздоровление не наступает по истечении нескольких месяцев и даже года, то применяются хирургические методы лечения. Это электрокоагуляция, иссечение или замораживание жидким азотом.
Факторами, способствующими развитию вирусных дерматозов, являются:
- Сниженный иммунитет.
- Авитаминоз.
- Вегетоневрозы.
- Стрессы.
А заражение происходит разными способами, то врачи рекомендуют в целях профилактики внимательно относиться к личной гигиене, следить за общим состоянием здоровья, не допускать снижения иммунитета. По возможности избегать близкого контакта с инфицированными людьми.
Для записи на приём, или с вопросом по услугам - просто заполните форму. Или позвоните нам по телефону:
Этиология и патогенезнаверх
1. Этиологический фактор: вирус контагиозного моллюска (MCV).
2. Патогенез: размножается исключительно в клетках плоского эпителия, не пенетрирует глубже и не вызывает виремии.
3. Резервуар и путь передачи: люди, заражение происходит при непосредственном контакте с инфицированной или загрязненной кожей больного, в том числе и во время сексуального контакта, или через загрязненную одежду, полотенца или другие предметы.
4. Инкубационный период: 2–12 нед. (даже до 6 мес.); больной является источником инфекции в течение всего времени присутствия кожных изменений. Предполагается, что многие лица инфицированы бессимптомно и могут являться источником заражения.
Клиническая картина и естественное течениенаверх
Первичное кожное изменение — это твердый гладкий бугорок, имеющий цвет кожи или светлее, диаметром 1–5 мм (у лиц с иммунодефицитом >5 мм [так наз. гигантский моллюск]); на существующих продолжительное время кожных изменениях может быть центральное, видимое особенно при сильном боковом свете, характерное углубление; иногда изменение окружено бесцветным или красным ободком. У лиц без иммунодефицита регистрируется 1–30 элементов; у молодежи и взрослых чаще всего на внутренней поверхности бедер, внешних половых органах, в лобковой и гипогастральной области; у детей младшего возраста на лице, веках, туловище и конечностях; у лиц с иммунодефицитом возможны диссеминированные изменения, множественные (даже несколько сотен кожных изменений). В основном жалобы отсутствуют, редко дискомфорт в период исчезновения изменений (при сопутствующем интенсивном воспалении или экземе).
У лиц без иммунодефицита заболевание, как правило, проходит самостоятельно в течение 6–18 мес., редко до 4 лет. В период выздоровления возможна воспалительная реакция в области изменения (сенситивная эритема, раздражение) — свидетельствует об активном клеточном иммунологическом ответе (клиническая манифестация выздоровления). После заживления могут остаться углубления, которые со временем исчезают или оставляют точечные рубцы.
Может происходить аутоинокуляция, вторичное бактериальное инфицирование (особенно при расцарапывании изменений) и рубцевание.
1) невус Спиц, эпидермальные эпителиомы (напр. базальноклеточная и другие), ювенильная ксантогранулема, обыкновенные папиломы и остроконечные кондиломы, милиум, волосяной лишай, блестящий лишай, киста потовой или сальной железы;
2) диффузные изменения у больного с дефицитом клеточного иммунитета — диффузная форма криптококкоза или гистоплазмоза;
3) контагиозный моллюск с воспалительной реакцией — бактериальный дерматит (напр. фолликулит, фурункул).
Необязательно у пациентов без факторов риска. Показания: эстетические показания, множественные изменения, изменения, не проходящие за ожидаемый период, тяжелое течение, постоянно появляющиеся новые изменения, аутоинокуляция.
1. Фармакологическое лечение (эффективность не доказана):
1) подофиллотоксин местно в растворе, особенно у мужчин, с осторожностью у женщин детородного возраста;
2) если во время лечения изменения появилась болезненность, покраснение, отек, корочка или гнойные выделения, что свидетельствует о вторичном бактериальном инфицировании → используйте антибиотик местно (реже п/о);
3) у ВИЧ-положительных больных → антиретровирусное лечение.
2. Инвазивное лечение:
1) лазеротерапия — очень эффективна, невысокий риск рубцов и пигментаций;
2) криотерапия редким азотом — при наличии нескольких изменений; возможные осложнения — пузырьки и рубцы, иногда необходимо повторение процедуры через каждые 2–4 нед.;
3) выскабливание или экстракция при помощи иглы в местном обезболивании — при небольшом количестве изменений.
В обоснованных случаях подростков и молодежь следует обследовать на наличие других инфекций, передающихся половым путем. Если во время лечения появилась болезненность, покраснение, отек, корочка или гнойные выделения, показано применение антибиотика местно, реже п/о (вторичное бактериальное инфицирование). При наличии изменений (особенно гигантских) на лице, шее и волосистой части головы у взрослого пациента или диссеминированных изменений показано обследование на ВИЧ.
У лиц без иммунодефицита изменения проходят самостоятельно. У больных с тяжелым клеточным иммунодефицитом течение длительное, характерны гигантские, диссеминированные, сливающиеся и бесформенные изменения, тяжело поддающиеся лечению без восстановления нормального иммунитета.
1. Избегание совместного использования одежды и полотенец, а также половых контактов с инфицированными лицами. Показано обследование родственников (частые инфекции лиц, проживающих вместе с больным). Не царапать и не растирать кожу в месте изменения (риск аутоинокуляции).
2. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации : нет.
К инфекционным заболеваниям, передающимся половым путём (венерическим) относятся:
- бактериальные инфекции: паховая гранулёма (донованоз), мягкий шанкр, сифилис, венерическая лимфогранулёма, хламидиоз, гонорея, микоплазмоз, уреаплазмоз;
- вирусные инфекции: ВИЧ, генитальный герпес, остроконечные кондиломы, вызываемые папилломавирусом человека, гепатит B, цитомегаловирус (герпесвирус человека тип 5), контагиозный моллюск, Саркома Капоши (герпес тип 8);
- протозойные инфекции: трихомониаз;
- грибковая инфекция: кандидоз (молочница);
- паразитарные заболевания: фтириаз, чесотка;
Такие заболевания, как кандидозный кольпит, неспецифический уретрит и бактериальный вагиноз, вызываемые условно-патогенной и сапрофитной микрофлорой, не относятся к заболеваниям, передающимся половым путём, но нередко рассматриваются в совокупности с ними (и неспециалистами ошибочно причисляются к ним).
— Паховая гранулёма (лат. granuloma inguinale) — инфекционное заболевание, вызываемое бактериями вида Calymmatobacterium granulomatis.
— Мягкий шанкр (лат. Ulcus Molle) — инфекционное заболевание, передающееся половым путём. Возбудителем болезни является бактерия Haemophilus ducreyi. Заболевание распространено главным образом в Африке,Центральной и Южной Америке. В России встречается крайне редко.
— Си́филис (устар.: люэс) — хроническое системное венерическое инфекционное заболевание с поражением кожи, слизистых оболочек, внутренних органов, костей, нервной системы с последовательной сменой стадий болезни, вызываемое бактериями вида Treponema pallidum (бледная трепонема) подвида pallidum, относящимся к роду трепонема (Treponema) (От др.-греч. τρέπω — поворачиваю, νῆμα — нить) семейства Spirochaetaceae (От др.-греч.σπεῖρα — завиток, χαίτη — длинные волосы)[2].
— Венери́ческая лимфогранулёма (болезнь Дюра́на-Николя́-Фа́вра) — хроническое заболевание, передающееся половым путём. Возбудителем являются инвазивные серовары L1, L2 и L3 Chlamydia trachomatis. Характеризуется специфическим поражением паховых, бедренных, подвздошных и глубоких тазовых лимфатических узлов.
— Хламидиоз — инфекционное заболевание, передающееся половым путём, вызываемое хламидиями (Chlamydia trachomatis). Является одним из самых распространённых инфекционных заболеваний, передающихся половым путём. По статистике ежегодно хламидиозом в мире заболевает 100 млн человек, а число инфицированных хламидиями людей на всем земном шаре по самым скромным подсчётам достигает одного миллиарда. По данным ВОЗ и многочисленных отечественных и зарубежных исследователей, урогенитальный хламидиоз является одним из самых распространённых заболеваний, передаваемых половым путём, поэтому серьёзную проблему для современной венерологии представляет поиск максимально эффективных средств лечения так называемых негонококковых воспалительных заболеваний органов мочеполовой системы.
Трихомониа́з занимает первое место по распространённости среди заболеваний мочеполового тракта. Кроме того, трихомониаз держит первенство и среди заболеваний, передаваемых половым путём. По данным Всемирной организации здравоохранения (1999 г.), 10% населения земного шара болеют трихомониазом. Трихомониаз ежегодно регистрируют у около 170 млн человек. Возбудитель — влагалищная трихомонада (Trichomonas vaginalis).
Трихомониаз опасен в первую очередь тяжёлыми последствиями в виде осложнений, которые могут быть причиной бесплодия, патологии беременности и тому подобного. Основное место обитания трихомониаза в мужском организме — уретра, предстательная железа и семенные пузырьки, в женском — влагалище. Однако при первом попадании в организм трихомонады всегда вызывают уретрит. Заражение происходит половым путём при контакте с больным или носителем инфекции. Инкубационный период составляет 1-4 нед.
Кандидоз (молочница) — одна из разновидностей грибковой инфекции, вызывается микроскопическими дрожжеподобными грибами рода Candida (Candida albicans). Всех представителей данного рода относят к условно-патогенным[5].
Микроорганизмы рода Кандида входят в состав нормальной микрофлоры рта, влагалища и толстой кишки большинства здоровых людей. Заболевание обусловлено не просто наличием грибов рода Candida, а их размножением в большом количестве, и/или попаданием более патогенных штаммов гриба. Чаще всего кандидоз возникает при снижении общего и местного иммунитета.
Группа венерических ИППП передается при незащищенном половом контакте (включая орально-генитальные формы). Поцелуи, орально-половой контакт и использование сексуальных игрушек, таких как вибраторы, многократно повышает риск инфицирования при защищенном с помощью презерватива половом акте.
Для ИППП в широком понимании этой группы возможны другие пути передачи. В частности, заразиться вирусом папилломы человека возможно при тесном бытовом контакте, влагалищная трихомонада может длительное время сохранять свои инфекционные свойства во влажной среде (мокрые полотенца, гладкие поверхности).
Возбудитель чесотки или лобковая вошь может передаваться контактно-бытовым путем через предметы обихода. Вертикальный путь передачи инфекции подразумевает инфицирование ребёнка матерью или отцом. Для ВИЧ-инфекции и гепатитов В,С характерны также парентеральные пути передачи.
Для диагностики используется осмотр пациента, выявление клинических симптомов (боль при мочеиспускании, выделения из половых органов) и анализ мазков и образцов крови. Физические симптомы (боль, выделения) для некоторых заболеваний (остроконечные кондиломы) могут отсутствовать вовсе. Все инструментальные методы исследования обладают погрешностью, поэтому диагноз ставится обычно на основании нескольких видов исследований.
Для изучения лабораторных анализов образцов используются следующие методы:
— микроскопия мазка (прямая и люминесцентная),
— культуральный метод (нанесение образца на питательную поверхность, затем анализ лекарственной устойчивости),
— выявление антигенов к возбудителю (методами ИФА — иммунно-ферментного анализа и ПИФ — прямой иммунофлюоресценцией),
— выявление ДНК возбудителя (методом ПЦР — полимеразной цепной реакции),
— выявление антител в крови (иммунного ответа организма на возбудителя).
Вирусная инфекция

Контагиозный моллюск — это вирусная инфекция, вызываемая патогенным вирусом из группы оспенных — Molluscipoxvirus, которая передается во время непосредственного контакта с больным или через предметы, которые были в его пользовании. У взрослых возможен половой путь заражения. Инкубационный период болезни продолжается от 2 недель до 2-9 месяцев. У взрослых контагиозный моллюск может протекать в сочетании с ВИЧ — инфекцией — СПИДом.
Существует 4 типа вируса контагиозного моллюска (MCV-1, MCV-2, MCV-3, MCV-4). Из них наиболее распространены MCV-1 и MCV-2, который обычно проявляется у взрослых и передается только половым путем. Также может передаваться через воду (например, бассейн).

Симптомы, которыми характеризуется контагиозный моллюск — это специфические высыпания на коже в виде прыщиков. Высыпания имеют четкую локализацию и представляют собой мелкие узелки розоватого или блестящего жемчужного цвета, немного приподнятые над поверхностью кожи. Возникают они чаще всего на наружных половых органах, бедрах, ягодицах или нижней части живота и формой своей напоминают полушаровидные образования, в середине которой имеется небольшое пупковидное углубление. Размеры узелков могут варьироваться от 1 мм до 15 мм (большие образования могут достигать 1 см). Узелки могут быть единичными, множественными, а могут сливаться друг с другом, образуя гигантские колонии.

При выдавливании экссудата (содержимого) прыщика выделяется белесоватая кашицеобразная масса, в которой можно встретить специфические округлые и моллюскообразные тельца. Именно этот признак и послужил основой для названия заболевания. Тем не менее, к паразитам болезнь не имеет отношения, т.к. в своей основе вызывается вирусом. Как следует из названия, заболевание является высококонтагиозным, т.е. заразным, способно передаваться при бытовом или телесном контакте с больным человеком. Именно поэтому людям, отметившим у себя подобные симптомы, следует незамедлительно обратиться за врачебной помощью!
Узелки с экссудатом могут самопроизвольно исчезать в течение нескольких недель, однако это не говорит об излечении — это означает лишь, что заболевание, возможно, перешло в хроническую форму и вирус по-прежнему находится в крови. Образования при контагиозном моллюске чаще всего безболезненны и не доставляют больному неприятных ощущений.

Основной способ передачи — половой контакт,
и в этом случае контагиозный моллюск поражает область половых органов. Не менее опасным остается бытовой путь передачи, при котором есть опасность заражения при пользовании с больным человеком одними бытовыми предметами — например, постельным бельем или полотенцем. Для детей существует опасность заражения контагиозным моллюском в плавательных бассейнах, через общие грязные игрушки, через рукопожатие.

Контагиозный моллюск — это антропонозная форма, т.е. передаваться он может только от человека к человеку. Сложность борьбы с инфекцией состоит в том, что этот вирус содержит ДНК. Таким образом, если заболевание серьезно запущено, избавиться от него совершенно практически нереально, т.к. оно перерастает в хроническую стадию. Тем не менее, при проведении постоянной терапии и регулярного наблюдения у врача избежать рецидивирования вполне возможно. Основные меры профилактики заболевания — это общее укрепление иммунной системы организма, т.к. рецидивы возникают, как правило, именно на фоне сниженного иммунного ответа.

Диагностика контагиозного моллюска основана на клинической картине, которая очень характерна для данного заболевания. Тем не менее, требуется дифференциальная диагностика заболевания, т.к. иногда болезнь путают с опухолями, бородавками и иными кожными новообразованиями, которые, при отсутствии адекватной терапии, могут привести к летальному исходу. Если же учесть, что довольно часто инфекция обнаруживается у больных с ВИЧ-иммунодефицитом (им страдают от 5 до 18% ВИЧ-инфицированных), обследование всех пациентов с контагиозным моллюском обязательно должно включать в себя обследование на наличие ВИЧ-инфекции. Контагиозный моллюск протекает у них в более распространенной, тяжелой и упорной форме, нередко с поражением лица и верхней половины тела.
Также проводится микроскопическое исследование узелков. Обнаруживаются ороговевшие клетки эпидермиса и большое количество своеобразных, типичных для этого заболевания моллюсковых телец.

Лечение контагиозного моллюска всегда подбирается врачом индивидуально, исходя из возраста больного, фазы, обострения, индивидуальных особенностей течения болезни у конкретного пациента. Как правило, наилучший эффект дает комплексное лечение — механический способ с применением антисептика, удаление с помощью электролиза, лазера или криодеструкции (замораживания жидким азотом), а также с сочетанием использования иммуномодуляторов или корректоров защитной системы организма. Будучи грамотно примененными, они не только способствуют излечению от заболевания, но также достижению стойкой ремиссии.
Каждый этап лечения обязательно проводится под наблюдением и врачебным контролем специалиста-дерматовенеролога. Самое главное после прохождения терапевтического лечения — строгое соблюдение профилактических рекомендаций, полученных от врача-специалиста. Следует провести обязательную дезинфекцию постельного белья больного человека, т.к. существует и бытовой путь передачи инфекции, а также следует избегать использования белья, постели и ванной больного. По той же причине при выявлении вируса у одного члена семьи рекомендовано обследование остальных и в первую очередь человека, с которым пациент находится в интимных отношениях.
Лечение контагиозного моллюска заключается в использовании комплексной противовирусной терапии — иммуномодуляторов, повышающих факторы неспецифической защиты, биостимуляторов и противовирусных препаратов. Также необходимо пролечить сопутствующие, особенно инфекционные, заболевания.
Это наиболее часто встречающееся в популяции заболевание вызывается вирусом простого герпеса двух типов (ВПГ 1 и ВПГ 2). Выделяют первичный, начальный, рецидивирующий и асимптомный простой герпес.
Первые проявления болезни могут возникнуть в любом возрасте, однако, так называемый первичный герпес чаще наблюдается у детей и лиц молодого возраста через 2-4 недели после контакта с вирусом и отличается выраженной симптоматикой, что обусловлено отсутствием специфических (к вирусу) антител.
Наиболее характерным являются острое начало вирусного процесса и большое количество высыпаний, занимающих обширную площадь. Картина кожно-слизистых поражений всех первичных форм сопровождается выраженными общими явлениями – лихорадкой с температурой тела, достигающей 39-40°C, увеличением и болезненностью регионарных лимфоузлов.
Главную угрозу для жизни представляет вероятность диссеминации возбудителя при развитии первичной вирусной инфекции с поражением внутренних органов (ЦНС, печень, селезенка, бронхи и легкие).
Начальный герпес возникает у пациентов, которые уже имели один из видов простого герпеса и инфицировались вторым. При этом общие явления поражения (тяжелое общее состояние, повышение температуры, головная боль) уже не столь выражены.
Клинические же проявления рецидива обычно еще менее выражены.
Асимптомная форма отличается отсутствием признаков заболевания вообще.
 | Клиническая картина заболевания определяется стадией течения процесса Эритематозная стадия Вначале появляется гиперемированное (ярко-розовое) пятно
Везикулезная стадия На фоне воспалительного очага (гиперемированного пятна) появляются пузырьки, которые располагаются группами Корковая стадия Пузырьки ссыхаются в корочки Стадия клинического выздоровления Корочки отторгаются, а пятно постепенно бледнеет и исчезает |
Наряду с изложенной, классической клинической формой болезни существуют и нетипичные ее разновидности:
Диссеминированная форма простого герпеса (ПГ)
Мигрирующая форма (ПГ)
Геморрагическая форма (ПГ)
Зостериформная разновилность (ПГ)
Отечная форма (ПГ)
Простой герпес с абортивным течением
Особенности эпидемиологии:
- Инфицированность населения вирусом простого герпеса приближается к 100%.
- По одним данным, в 20-25% случаев, а по другим - в 60-70% герпетическая инфекция проявляется клинически (иначе говоря присутствие вируса в организме совсем необязательно может проявляться, но инфицированный может быть опасен в плане возможности заражения для окружающих)
- ВПГ обладает избирательной способностью к начальной инвазии в клетки эпидермиса и наружных слизистых оболочек (то есть попадает в организм через кожу и слизистые)
- Пути передачи:
- воздушно-капельный,
- контактно-бытовой,
- половой,
- трансплацентарный
- Способность к пожизненной персистенции (существованию) инфекции после первичного заражения
- поражение слизистых оболочек полости рта;
- поражение глаз: конъюнктивит, кератит и т.д.
- поражение кожи: губ, лица, рук, ягодиц и т.д.
- генитальный герпес;
- поражение нервной системы;
- генерализованный простой герпес:
- висцеральная форма (пневмония, гепатит);
- диссеминированная форма (вирусный сепсис)
Урогенитальный герпес (УГ) является частным случаем ВПГ-инфекции и относится к одной из наиболее распространенных инфекций, передаваемых половым путем. От других болезней этой группы УГ отличается пожизненным носительством возбудителя в организме человека, что приводит к формированию рецидивирующих форм заболевания.
Актуальность проблемы герпетической инфекции заключается в способности ВПГ вызывать иммунодефицитное состояние, хронические воспалительные заболевания половых органов, оказывать негативное влияние на детородную функцию женщин и мужчин.
Урогенитальный герпес подразделяют на следующие формы:
Первичный генитальный герпес 
Заражение происходит при непосредственном физическом (генитальном, орогенитальном или гениторектальном) контакте с больным или вирусоносителем. Клинически на слизистых оболочках половых органов и прилегающих участках кожи появляются сгруппированные пузырьковые высыпания на фоне гиперемии. Затем везикулы вскрываются и течение процесса протекает по сценарию обычной герпетической инфекции (см. выше). Больных беспокоит зуд, жжение, болезненность в области высыпаний. Также может повышаться температура тела до 38°С, увеличение и болезненность паховых лимфоузлов.
Рецидивирующий генитальный герпес Рецидивирующий генитальный герпес – самое распространенное заболевание мочеполовой системы. Характеризуется хроническим течением, нарушением половой и репродуктивной функций больных и высокой устойчивостью к лечению. Локализация поражения определяется местом проникновения вируса и чаще всего это слизистые половых органов (крайняя плоть, венечная борозда, ладьевидная ямка – у мужчин и половые губы, слизистая влагалища, шейки матки, анальной области – у женщин). Заболевание может протекать на фоне субфебрильной температуры, недомогания и общей слабости, болезненности в области паховых лимфоузлов (обычно с одной стороны). Вскрытие пузырьковых элементов сопровождается зудом, жжением и болезненностью. Описанная симптоматика может изменяться под влиянием проводимого лечения.
Герпетический уретрит У мужчин – боли, чувство жжения, жара, ползания мурашек по ходу мочеиспускательного канала, рези при мочеиспускании. Губки уретры гиперемированы и отечны. Может наблюдаться скудное отделяемое слизистого характера из уретры. У женщин – боли и рези в начале мочеиспускания, дизурические явления. Наружное отверстие уретры гиперемировано со скудным слизистым отделяемым.
Герпес анальной области и прямой кишки
Герпес верхнего отдела полового тракта
Особо опасен герпес при беременности:
- ВПГ может стать причиной воспалительных заболеваний мочеполовых органов, патологии беременности, инфицирования плода.
- Частота невынашивания при первичном герпесе составляет 54% в ранние и 25% в поздние сроки беременности.
- Вирус может проникнуть к плоду трансплацентарно, трансцервикально.
- Инфицирование в I триместре приводит к развитию у плода гидроцефалии, пороков сердца, ЖКТ и др.органов. Инфицирование во II и III триместрах вызывает у плода гепатоспленомегалию, анемию, желтуху, гипотрофию, пневмонию, менингоэнцефалит, сепсис.
- Наиболее опасна для плода первичная инфекция у матери, так как вирусы активно размножаются в клетках с высоким метаболизмом.
- Наиболее тяжелые поражения возникают в первые 2 месяца развития плода.
- При рецидивирующей герпетической инфекции накануне родов необходимо провести тесты на выделение вируса из шейки матки.
Профилактика УГ для здорового человека состоит в соблюдении гигиены половой жизни, заключающейся в ограничении числа половых партнеров, в использовании презервативов.
Профилактика заболевшего генитальным герпесом должна быть направлена на предотвращение развития осложненных форм инфекции, для чего пациент должен уметь своевременно распознавать и купировать клинические проявления начинающегося рецидива с помощью современных лекарственных препаратов.
Это инфекция, вызываемая вирусом папилломы человека и поражающая кожу и слизистые половых органов, перианальной области и рта.
Страдают в основном молодые люди, ведущие половую жизнь. Заражение происходит контактным, как правило, половым путем. Причем в результате инфицируется друг от друга не менее 90% половых партнеров.
Инфицирование новорожденных происходит во время родов при прохождении через родовые пути больной матери, что может стать причиной папилломатоза гортани у ребенка.
Остроконечными кондиломами в различных странах регистрируется от 3 до 28% больных.
Но при этом необходимо обратить внимание на то, что заболевание у многих протекает скрыто. Это означает, что вирус в активной стадии находится лишь периодически, при появлении высыпаний, а все остальное время инфекция пребывает в латентном состоянии. Несомненно, что максимальная контагиозность (возможность заражения) приходится именно в периоды клинических проявлений заболевания.
 |
 |
 | Высыпания представлены круглыми или овальными папулами полусферической формы жемчужно-белого или розового цвета с пупковидным вдавлением в центре. Больного, как правило, ничего не беспокоит и лишь при присоединении вторичной инфекции может появиться зуд или болезненность.
Лечение заключается в удаление элементов пинцетом или кюреткой. Также высыпания можно обрабатывать жидким азотом. При множественных высыпаниях и крупных элементах, не поддающихся криодеструкции (особенно у ВИЧ-инфицированных), используют электрокоагуляцию и лазерную терапию. Гигантские элементы, простирающиеся вглубь до подкожной клетчатки, удаляют в несколько этапов. Исключение контактов с больными. ВИЧ-инфицированным с высыпаниями на лице следует редко бриться или отрастить бороду.
Для нее характерно одностороннее расположение высыпаний. Обычно проявления на коже начинаются с появления эритемы (покраснения) и мелкоузелковой сыпи, которая трансформируется в пузырьки и гнойнички. Последние вскрываются с образованием эрозий. Эрозии покрываются корочками, после отторжения которых остается бурая пигментация. Регресс высыпаний в легких случаях длится до 3 недель, но болезненные ощущения по ходу пораженных нервов могут сохраняться до года и более. Ограничивается появлением отека, эритемы и узелковых высыпаний по ходу нерва. Прявляется более тяжелым, нежели классическая форма, течением. При этом эрозии не эпителизируются, а изъязвляются с образованием некротических участков. Течение заболевания может длиться 1,5 и более месяцев. Отличается тем, что высыпания не ограничиваются зоной одного пораженного нерва, а распространяются на значительные участки кожного покрова. Проявляется в виде пузырьковой сыпи с кровянистым содержимым, которые подвержены гангренизации. При этой форме возможны нарушения сердечно-сосудистой деятельности, функции ЖКТ, мочеиспускания и др. Также отдельно выделяется офтальмогерпес, при котором поражаются роговица глаза, коъюнктива, радужная оболочка, цилиарное тело. Эта форма сопровождается светобоязнью, блефароспазмом, слезотечением, болями по ходу зрительного нерва и высыпаниями в области лица, шеи, волосистой части головы. При офтальмогерпесе участие в лечебном процессе врача-окулиста обязательно. Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции
|


